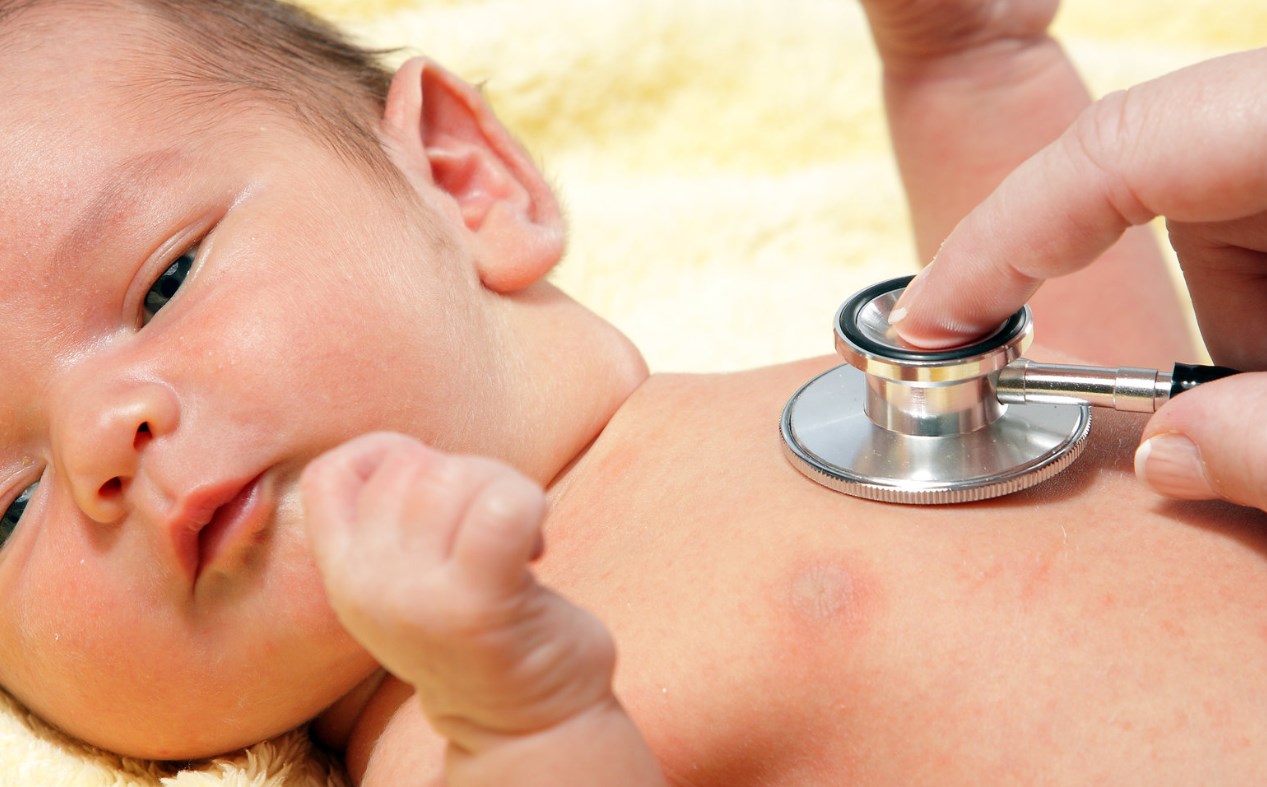
Любое патологическое состояние в организме сопровождают определенные симптомы. Так и кашель сам по себе не является болезнью, а только симптом какого-то заболевания. Поэтому чтобы избавиться от кашля, прежде всего нужно найти ту болезнь, которая стала причиной его появления, и вылечить ее.
Врач всегда обращает внимание на характер кашля — сухой или влажный. Это напрямую связано с видом и стадией заболевания, а значит, и с подходом к лечению. Дальше расскажем, когда и почему возникает влажный кашель у грудничка, чем он опасен и как с ним бороться.
Механизм появления влажного кашля у ребенка и взрослого одинаковый и очень простой — в легких вырабатывается повышенное количество слизи, которая раздражает кашлевые рецепторы, расположенные в плевре, бронхах, трахеи, гортани, глотке и в пазухах носа. В результате раздражения возникают импульсы, передающиеся в продолговатый мозг в специальный «кашлевой центр». В свою очередь он заставляет резко сокращаться мышцы дыхательных путей, в результате чего человек делает форсированный выдох через рот, который мы слышим как типичный кашель.
Это интересно! Во время кашля создается поток воздуха, скорость которого равна скорости звука!
Таким образом, кашель у грудного ребенка и у взрослого является защитной реакцией организма и предназначен для физиологического очищения дыхательных путей от посторонних вещей, например, слизи (мокроты), пыли, кусочков пищи. Обратим внимание, что отсутствие влажного кашля у детей при определенных заболеваниях (пневмония, бронхит, ОРЗ) — это плохой признак, говорящий о том, что организм по какой-то причине не способен самостоятельно избавиться от излишков секрета, что грозит спадением легких, аспирацией (удушьем), рецидивом заболевания.
Когда родители слышат влажный кашель у грудничка (булькающий, при котором отходит мокрота), они должны понимать, что ребенок болен. Чаще всего причиной выработки излишков слизи в легких становится инфекционные заболевания или аллергические реакции. Вредоносными агентами могут быть вирусы, бактерии, аллерген или неудовлетворительные бытовые условия. Установив причину появления симптома, врач может составить алгоритм лечения.
Основные заболевания, на определенной стадии вызывающие у детей влажный кашель:
- ринит (насморк), в том числе аллергический — когда сопельки стекают по задней стенке глотки и вызывают кашель;
- ОРЗ и ОРВИ;
- грипп;
- трахеит;
- бронхит;
- плеврит;
- пневмония;
- туберкулез.
Конечно, есть целый список редких заболеваний, симптомом которых может быть влажный кашель, например, бронхоэктазия, при которой возникают гноеродные процессы. К счастью, это скорее исключение, чем правило, поэтому в 98% случаев родителям не стоит бояться диагноза, но поход к врачу в любом случае обязателен. Особенно не стоит тянуть с визитом к доктору, если кашель сопровождается повышенной температурой.
Важно! Если у грудничка начался влажный кашель, родители в обязательном порядке должны показать его педиатру в первые 24 часа заболевания!
Обязательно нужно сказать, что есть физиологические причины влажного кашля у ребенка, не связанные с болезнью. Например, когда у малыша прорезываются зубки и наблюдается сильное слюнотечение, а также при поперхивании молоком или смесью.
Какие методы лечения видят родители, когда обнаруживают у своего ребенка влажный кашель? Как правило, они выбирают один из таких путей:
- сироп от кашля;
- отхаркивающее средство;
- одновременный прием двух типов лекарств.
Давайте подробно рассмотрим каждый вариант.
Учитывая то факт, что кашель — это защитно-приспособительная реакция умного организма, должно быть понятно, что при избытке слизи ни в коем случае нельзя поить новорожденного сиропом от кашля, искусственно его останавливая путем подавления импульсов от кашлевых рецепторов. Потому что в этом случае организм никак не сможет избавиться от мокроты и очистить трахеобронхиальное дерево от раздражающих агентов. Что произойдет? В легких и бронхах накопится слизь, нарушит циркуляцию воздуха, спровоцирует активное размножение бактерий и, как следствие, развитие осложнений. То есть в данном случае сиропы от кашля сделают только хуже.
Отхаркивающие лекарства увеличивают количество слизи, разжижая ее. Взрослым это в принципе помогает очистить легкие, но опасно для младенца: во-первых, его неокрепшие мышцы дыхательной мускулатуры просто не способны вывести излишки секрета, во-вторых, от их избытка он может захлебнуться, в-третьих, из-за близости расположения кашлевых и рвотных рецепторов малыш может бесконтрольно рвать.
Но самое опасное — одновременно дать ребенку два препарата разной направленности. Тогда отхаркивающее лекарство увеличит количество мокроты, но в это же время другой сироп отключит кашель. Что произойдет в этом случае? Слизь осядет в легких и в 95% случаев спровоцирует развитие осложнений. А все потому, что родители вовремя «помогли» ребенку, не проконсультировавшись с педиатром.
Поэтому подумайте трижды, прежде чем экспериментировать с детьми и самостоятельно назначать сироп Алтея, Пертусин, Солодку, Гербион, Доктор Мом, Пектолван, Пектолван плющ, Бромгексин, Эреспал или любое другое средство.
Важно! Сиропы от кашля и отхаркивающие — это не просто безрецептурные лекарства, а средства, прием которых требует обязательного участия доктора.
Родители слышат у ребенка влажный продуктивный кашель. Что же делать в этом случае, как лечить и чем помочь кашляющему ребенку? Мамам и папам помогут три золотых правила. Первое правило — не допустить сгущение мокроты. Достичь этого просто:
- обеспечить доступ в детскую комнату свежего (не холодного!) воздуха, избегая сквозняков. Проветривание должно занимать 10-15 минут утром и после обеда, на это время рекомендуется вынести грудничка из комнаты;
- повысить уровень влажности, так как сухой воздух раздражает и без того воспаленную слизистую. Сделать это можно несколькими способами: самый простой и безопасный — использовать аэроувлажнитель. Другие варианты — развесить на батарее влажные полотенца, расставить по квартире кастрюли с водой и напустить пар от горячей воды из ванной. Выбор за вами;
- чтобы секрет не сгущался, нужно обильно поить новорожденного, причем питье должно быть в теплом виде — примерно 32-39 градусов, тогда жидкость максимально быстро всосется из желудка в кровь. Как говорит доктор Комаровский: «Отхаркивающие средства ни чем не лучше кастрюли с компотом».
Второе правило — помочь грудничку освободиться от мокроты. Это важная составляющая эффективного лечения. Сделать это можно с помощью легкого массажа грудной клетки: положить ребенка на животик на колени или подушку таким образом, чтобы ножки находились чуть выше головки, и аккуратными легкими постукиваниями пройтись от середины спинки до шейки. Есть более радикальный метод: чистым пальцем с коротким ногтем или концом чайной ложечки чуть надавить на корень языка новорожденного, чтобы вызвать рефлекторный кашель. Двухлетнего малыша научить дуть в трубочку, опущенную в стакан с теплой водой.
В качестве наполнителя используют минеральную воду Боржоми, слабый содовый раствор, обычный физиологический раствор или лекарственные препараты, назначенные доктором. Еще одной важной процедурой при влажном кашле является промывание носика для устранения скопившейся слизи и облегчения дыхания. Сделать это можно впрыскиванием специального аптечного солевого раствора (очень хорошо зарекомендовал себя Аквамарис) или закапыванием обычного физиологического раствора (по две капельки в каждую ноздрю каждые 3-4 часа).
Третье правило — проконсультироваться у педиатра. Только врач может поставить правильный диагноз и назначить адекватное лечение.
Если причиной влажного кашля признан аллергический ринит, тогда важно найти раздражающий аллерген, а для начала убрать все мягкие игрушки, животных (отдать в приют или родственникам), снять натуральные ковровые покрытия, вынести из детской комнаты цветы, особенно цветущие, использовать только специальную «детскую» и гипоаллергенную химию, регулярно (не реже одного раза в день) делать влажную уборку. Антигистаминные препараты (Супрастин, Фенистил, Эдем) облегчат состояние ребенка.
Знахари предлагают лечить мокрый кашель травяными настоями, редькой с медом, теплым молоком с содой, паровыми ингаляциями, ножными ваннами, компрессами, растираниями и укутываниями. Но все эти методы не подходят для детей до одного года. Травы вообще нужно использовать с большой осторожностью, так как новорожденным они могут сильно навредить. А как сделать ножную ванну грудничку? Компрессы часто провоцируют спазмы гортани и бронхов, а укутыванием легко перегреть малыша. Поэтому из всех народных средств для совсем маленьких детей подходит только растирание.
Нельзя использовать камфорное масло, так как оно вредно для сердечка младенца. Лучшие средства: аптечные мази, изготовленные с учетом физиологии грудничков, а также любой животный жир — коровье масло, смалец, барсучий, гусиный, собачий, козий или нутриевый жир. Не рекомендуется использовать мед и прополис, так как любые продукты пчеловодства являются сильными аллергенами. Для растирки используют чайную ложку теплого жира, делая по спинке круговые легкие массажные движения в течение нескольких минут, после кожу аккуратно промакивают бумажными салфетками, ребенка одевают и укладывают спать.
Все вышеперечисленные методы помогут победить мокрый кашель у грудничка и не допустить осложнений.
источник
Перед тем, как рассказать о самых важных советах о том, как вылечить мокрый кашель у грудного ребенка, нужно узнать о симптомах и причинах его появления.
Для тех, кто не знает, кашель разделяют на «сухой кашель» и «мокрый» (или «влажный»). Сейчас мы поговорим о мокром кашле.
Как правило, кашель с мокротой и у малышей, и у взрослого человека говорит о простудных заболеваниях:
- ОРВИ,
- ОРЗ,
- бронхит (который может стать хроническим при недостаточно хорошем лечении),
- ангина,
- воспаление миндалин (глоточных),
- гайморит и др.
Тем не менее, не стоит бить тревогу, если заметили разовый влажный кашель у грудного ребенка. Ведь нормальный здоровый малыш может кашлять в день до 8-10 раз. Почему? Потому что в легочные пути и гортань могут попасть частички пыли или что–либо подобное. В таком случае кашлянье служит естественным способом очищения.
Но, в другом случае, кашель является важным симптомом, по которому родители определяют необходимость начала лечения. Если с мокрым кашлем у грудного ребенка можно наблюдать:
- Повышение температуры (выше 37,5), которая не спадает на протяжении нескольких дней.
- Внезапное и резкое возникновение кашля, не исчезающего в определенный период.
- Появление одышки и нарушение дыхания.
- Удушливость.
- Появление сильной мокроты и слизи при кашле.
- Появление сыпи или другой аллергической реакции.
Тогда необходимо приступить к активным действиям. Сразу уделить внимание тому, что нельзя заниматься самолечением, потому что в большинстве случаев самолечение приведёт тяжелым последствиям и осложнениям. Поэтому сразу оформляйте вызов педиатра на дом или же самостоятельно посетите его в поликлинике.
(!) Если у ребенка высокая температура с кашлем, нужно вызвать скорую помощь.
До её приезда малыша можно растереть раствором уксуса и делать прохладные компрессы. Когда есть подозрения на аллергический кашель, необходимо проветрить помещение, убрать посторонние вещи, например, игрушки. Казало бы, чем они могут быть опасны? В них, как и в постельном белье, могут появиться клещи и пыль.
Помимо этого, обращайте внимание на внешний вид мягкой игрушки и её состав. Производителями могут использоваться дешевый материал и чрезмерное количество некачественной краски- эти факторы могут стать неприятными аллергенами для вашего малыша.
В процессе болезни и мокром кашле у ребенка, помогайте его организму освобождаться от слизи и нормализовать дыхание. Для этого, когда ребенок лежит, подкладывайте ему под голову подушку. Немного приподнятое положение обеспечит более интенсивному кашлю с выходом мокроты. Не забывайте проверять ротовую полость ребенка, чтобы очистить её от слизи.
И напоследок: почему категорически запрещается заниматься самолечением? Только врач сможет точно определить диагноз и назначить определённые вид лечения и необходимые препараты. Педиатр будет учитывать и особенности организма малыша, что в результате поможет избежать осложнений, аллергии и т.п. Будьте здоровы вы и ваши дети, независимо от возраста!
Читаем также:
Хотите первыми читать наши материалы? Подписывайтесь на наш телеграм-канал
источник
Кашель возникает при сокращении гладкой мускулатуры бронхов и диафрагмы. В результате воздух с силой выталкивается наружу одновременно с частичками пыли и слизью, которая скопилась в дыхательных путях.
Кашлевой рефлекс провоцируется раздражением рецепторов на слизистой бронхиального дерева, что и приводит к сокращению стенок бронхов. Раздражение может возникать из-за избыточного количества мокроты, воспалительного процесса или обильного слюноотделения.
Таким образом, причины возникновения кашля и его характер могут быть разными – от физиологических до патологических. В одних случаях потребуется медикаментозное лечение, в других достаточно помогать ребенку массажем или просто скорректировать влажность в квартире.
Сухой кашель чаще возникает при раздражении верхних дыхательных путей. Этот симптом обычно доставляет сильный дискомфорт малышу, что приводит к раздражительности и нарушению сна. Сильный кашель может заканчиваться приступами рвоты, а напряжение гортани только усугубляет воспалительный процесс. Такой кашель у грудничка обычно требует приема лекарств, которые блокируют раздражение рецепторов и купируют приступы.
Сухой кашель может быть вызван следующими причинами:
- Инфекция. Вирусы способствуют развитию воспалительного процесса в верхних дыхательных путях, из-за чего возникает раздражение и отечность. Это приводит к появлению кашля, который через несколько дней может перейти в продуктивную форму. В этом случае педиатр диагностирует фарингит, ларингит, тонзиллит и другие заболевания.
- Аллергия. Аллергический кашель чаще представляет собой смешанную форму между сухой и влажной, при этом откашливание не приносит ребенку облегчения. Такой симптом возникает, например, при поллинозах или бронхиальной астме. В этом случае заболевание протекает без температуры, что и отличает его от инфекционных процессов.
Отдельно следует выделить сухой кашель, который возникает из-за пересыхания слизистой дыхательных путей. Чтобы не допустить такого состояния, в квартире должен быть влажный и прохладный воздух, который будет обеспечивать нормальную работу респираторного тракта и достаточную выработку естественной бронхиальной слизи.
При влажном кашле в дыхательных путях ребенка скапливается большое количество мокроты, и организм пытается от нее избавиться. Причинами влажного кашля могут быть:
- Повышенное слюноотделение. Физиологически возникает в период прорезывания зубов, который начинается в возрасте 4–6 месяцев. Малыш пытается откашлять слюни, а родители могут воспринимать это как влажный кашель.
- Насморк. Риниты, синуситы и другие воспалительные процессы в носовой полости провоцируют отечность слизистой и ее гиперсекрецию. Грудной ребенок не умеет высмаркиваться, поэтому сопли стекают по задней стенке гортани, а организм выводит их с помощью кашля.
- Инфекция. Вирусные и бактериальные инфекции сопровождаются воспалительным процессом в дыхательных путях и отечностью бронхов. Это приводит к избыточной секреции слизи и появлению мокроты, которая может застаиваться в респираторном тракте. Откашливание мокроты приводит к очищению бронхов и облегчению дыхания. Кашлевой рефлекс у грудничков развит недостаточно, поэтому врачи назначают лекарственные препараты, чтобы помочь ребенку вывести мокроту. Наиболее частой причиной такого кашля является бронхит.
Отдельно стоит выделить влажный кашель, который появляется только по утрам и не доставляет ребенку беспокойства. Он представляет собой процесс очищения от слизи, которая скопилась в дыхательных путях ночью из-за горизонтального положения тела.
Выбор препаратов для лечения грудного ребенка ограничен. Как лечить кашель, должен решать только педиатр после прослушивания дыхательных путей, определения причины кашля и локализации очага воспаления.
Для постановки правильного диагноза имеет значение наличие сопутствующих симптомов. Повышенная температура свидетельствует об инфекционной этиологии заболевания, и самолечение здесь может быть особенно опасно.
Лекарства для детей до года выпускаются в жидких формах – каплях или сиропах. Группы препаратов, которые могут использоваться для лечения кашля у грудного ребенка:
- Отхаркивающие средства. Эти препараты способствуют переходу сухого кашля в продуктивный, а также облегчают продвижение мокроты вверх по дыхательным путям. Благодаря им удается избежать застаивания слизи и активизации бактериальной инфекции. Из-за слабости дыхательных мышц малыш не способен эффективно откашливать мокроту, а лекарства этой группы обеспечивают очищение бронхов. Золотым стандартом терапии считаются средства на основе амброксола. Дозировка при этом высчитывается педиатром с учетом веса ребенка. Популярны также сиропы на основе растительных компонентов, которые усиливают естественную выработку слизи и повышают мукоцилиарный клиренс. К этой группе относятся средства на основе плюща.
источник
Кашель у грудного ребенка, в отличие от кашля у взрослых пациентов, является опасным симптомом. В большинстве случаев причинами его появления являются простудные заболевания и вирусные инфекции, на первый взгляд может показаться, что в таких состояниях нет ничего страшного, однако бронхи у маленьких детей не развиты полностью, а потому сильный кашель может спровоцировать возникновение серьезных осложнений. Мамам и папам важно знать, как лечить кашель у грудничка. Необходимо понимать, что чем раньше будет оказана помощь квалифицированного специалиста, тем быстрее врач назначит адекватное лечение с высокими шансами на успешное выздоровление ребенка.
Кашель у малышей проявляется по-разному, на его природу, а также на внешнюю клиническую картину влияет первопричина – основная болезнь, в результате которой появился этот неприятный симптом. Кашель может быть сухим, в народе его ещё называют лающим, или влажным, влажный нередко переходит в мокрый – с отделением слизи из горла.
Сухой кашель является наиболее опасным состоянием для грудного ребенка, такая реакция детского организма может быть вызвана серьезными и опасными болезными, такими как ложный круп, ляринго, бронхоспазм, бронхиальная астма. Лающий кашель нередко бывает одним из проявлений аллергических реакций.
Хотя такой кашель имеет постоянный характер, мокрота не отходит, что вызывает сильное раздражение стенок гортани, трахеи и легких. Ребенок как будто не может откашляться, при этом увеличиваются болезненные ощущения глубоко в горле.
Симптом нередко может быть дополнен воспалительным процессом голосовых связок, что, в свою очередь, делает голос осиплым, вызывает отечность. При отеке ребенку становится тяжело дышать, такое состояние опасно не только для здоровья, но и для жизни малыша.
Приступы лающего кашля обычно начинаются внезапно, чаще всего в ночное время суток. Находясь в состоянии сна малыш сильно пугается, начинает плакать и задыхаться. В тяжелых случаях может появиться одышка, дыхание становится посвистывающим. При возникновении подобной ситуации родителям следует постараться успокоить ребенка и незамедлительно вызвать врача.
Влажный кашель у грудничка без температуры переносится гораздо легче, кроме того, такой характер симптома является продуктивным. Довольно часто мокрота появляется перед выздоровлением от острых респираторных инфекций. Если у малыша откашливается прозрачная слизь без запаха, можно не волноваться – осложнений нет. А вот мокрота зеленоватого и желтоватого оттенков говорит о наличии патогенных бактерий в органах дыхания.
Обратите внимание! В некоторых случаях продолжительный мокрый кашель свидетельствует о хронических болезнях – бронхите, трахеите, а также пневмонии.
Что делать, если у грудничка кашель? В первую очередь родители ребенка должны обратиться к врачу, который после осмотра маленького пациента и необходимой диагностики, назначит адекватное лечение. Ни в коем случае не начинайте лечение медикаментозными препаратами и народными средствами самостоятельно без предварительной консультации врача. При необходимости следует немедленно вызвать скорую помощь.
Так как кашель не является самостоятельным заболеванием, а только симптомом или осложнением какой-либо патологии, основное лечение будет направлено на устранение недуга. Вместе с основным комплексом врач также назначит симптоматическую терапию, при помощи которой будет легче ликвидировать кашель с мокротой у грудничка или сухой кашель.
Какие лекарства может назначить врач:
- Противовирусные средства – так как в большинстве случаев причиной, из-за которой кашляет ребенок, является вирусная инфекция, доктор может назначить лекарство из этой группы препаратов. Наиболее часто педиатры прописывают малышам «Виферон» в виде свечей, так как он не имеет возрастных противопоказаний и не может быть передозирован. Свечи «Виферон» разрешается применять даже новорождённым.
- Жаропонижающие препараты – если повышается температура тела, применяются жаропонижающие сиропы, в основу которых входит парацетамол и ибупрофен.
- Муколитические средства – способствуют разжижению слизи в органах дыхания, применимы для детей грудного возраста. Наиболее известные сиропы – «Лазолван», «Амбробене», «Бромгексин», «Мукодин», «Мукосол», «Флюдитек».
- Противокашлевые лекарства – действие подобных препаратов заключается в подавлении кашлевого рефлекса. Прием целесообразен при сухом типе кашля. Большинство препаратов этой группы разрешены детям от 2-3 лет, с двухмесячного возраста можно принимать сироп «Синекод», не обладающий центральным наркотическим действием. Также для малышей назначают сироп «Панатус», но его можно принимать только с шестимесячного возраста и под строгим наблюдением врача.
- Отхаркивающие средства – назначают для того чтобы лечить влажный кашель у грудничков в тех случаях, когда слизь плохо выходит из дыхательных путей. Наиболее безопасные для ребенка средства состоят из растительной основы – экстрактов плюща и подорожника, в состав могут входить и другие травы. Наиболее известные – «Доктор МОМ», «Геделикс», «Проспан», «Бронхикум». Применение таких препаратов допустимо для детей с 4 – месяцев, дозировку может назначить исключительно лечащий врач.
Обратите внимание! Отхаркивающие растительные средства являются эффективными и максимально безопасными препаратами, однако передозировка подобными лекарствами недопустима. Высокое содержание травяных экстрактов в организме может увеличить объем мокроты, а малыш не сможет откашлять ее самостоятельно. Опасным считается одновременный прием отхаркивающих и противокашлевых препаратов, они не совместимы.
Как лечить кашель у детей — рассказывает на видео доктор Комаровский:
Ещё важной процедурой является промывание носа, особенно перед сном, так как в носовых полостях тоже скапливается слизь, которая может затруднять дыхание, а дыхание через рот провоцирует еще большие приступы кашля.
Промывать носик можно солевыми растворами, а также обычным физическим раствором – закапывать необходимо по три капли в каждую ноздрю с интервалами в один час. После промывания рекомендуется закапывать в полости носа по 1 капле масляного раствора под названием «Эктерицид», с его помощью слизистая оболочка покроется тонким защитным слоем.
При сильном кашле у грудного ребенка категорически запрещается закапывать капли антибактериальные. В редких случаях педиатр может назначить прием назальных сосудосуживающих препаратов, но при ОРВИ они используются в редких случаях.
Лечение кашля, не зависимо от того, повысилась ли температура или нет, должно проводиться под контролем доктора, запрещено заниматься самотерапией во избежание ухудшения состояния здоровья маленького пациента.
Для того чтобы облегчить самочувствие грудного ребенка, мама и папа могут сделать следующее:
- Наблюдать за уровнем влажности – воздух не должен быть чрезмерно сухим, также, как и чрезмерно влажным. В период отопительного сезона вам помогут специальные увлажнители воздуха или сделайте их сами, также на батарею можно поставить емкость с чистой водой, она постепенно будет испаряться, и воздух станет более приятным.
- Проветривать жилье – проветривать помещение, в котором находится ребенок, необходимо как минимум два раза в день. Дефицит свежего воздуха усугубит ситуацию. Для того чтобы ребенок не простудился, отводите его в другую комнату или на кухню, пока проветриваете детскую.
- Делать массаж грудничку при кашле – его проводят легкими движениями по спинке, он помогает отходить мокроте и улучшает самочувствие ребенка в целом.
- Предлагать чаще пить. Жидкость необходима для организма ребенка, особенно, если температура тела у него стала выше нормальной. Поить малыша можно чистой теплой водой, но, ни в коем случае не горячей и не ледяной, чаем, компотом, отварами.
- Растирать ребенка животным жиром – это старое и проверенное народное средство, использовать его рекомендуется перед сном. Следует хорошо растереть спину и грудь малыша, укутать и положить спать. Уже утром чадо будет чувствовать себя намного лучше.
Как откашлять мокроту? Для того чтобы малышу было легче откашлять неприятную и вязкую слизь, рекомендуется воспользоваться специальным аппаратом – небулайзером. В стаканчик небулайзера наливают 5 миллилитров физического раствора и дают дышать детям минуток пять — семь. Слизистые оболочки увлажняются, и мокрота становится менее вязкой. Процедуру следует повторять один – два раза в день. Обратите внимание! Небулайзер разрешено применять только на начальных стадиях кашля при условии, что температура не повышена у чада.
Для лечения сухого или влажного кашля у грудного ребенка можно использовать рецепты народной медицины и домашние средства, но даже настои из трав, компрессы и примочки при неправильном использовании могут навредить, поэтому о целесообразности использования подобных средств необходимо проконсультироваться с лечащим врачом. Народная медицина может применяться только как мера дополнительная.
Когда малыш начнёт выздоравливать, обязательно гуляйте на свежем воздухе. Вдыхая воздух, легкие грудничка будут раскрываться и наполняться свежестью. Кроме того, прогулки всегда приятны детям, а положительные эмоции ускорят выздоровление.
источник
Родители реагируют на кашель грудничка по-разному – одни его игнорируют, особенно, если температура нормальная и насморка нет, а другие бросаются лечить как народными, так и аптечными средствами. Оба варианта можно назвать крайностями, поскольку при кашле у ребенка грудного возраста, как в 3 месяца, так и в 6 месяцев или старше, следует выяснить его причину и лишь после этого начинать какое-либо лечение.
Так называют рефлекс, помогающий очистить респираторный тракт от любых посторонних веществ, например, от частичек пыли, аллергенов, вирусов, крошек, скопившейся слизи или болезнетворных бактерий. У грудничков кашель представляет собой резкий громкий выдох, при котором воздух из дыхательных путей выходит с повышенной скоростью.
В зависимости от факторов, вызывающих кашель, его разделяют на физиологический (нужный для очищения респираторного тракта) и патологический (появляющийся при многих заболеваниях).
Кашель бывает симптомом таких болезней:
- ОРВИ
- Ангина
- Ларингит
- Фарингит
- Бронхит
- Трахеит
- Синусит
- Воспаление легких
- Бронхиальная астма
- Туберкулез
- Коклюш и другие инфекции
- Аллергия
- Заражение гельминтами
Если обратить внимание на откашливание мокроты, то выделяют такие виды кашля, как сухой (мокрота не выделяется) и влажный (его также называют продуктивным или мокрым). В норме новорожденный, грудничок 2 месяцев или старше может откашливать мокроту в утреннее время, поскольку она скапливается во время ночного сна. Далее в течение дня у младенца кашля не будет, а общее состояние не изменится.
Оценив звук сухого кашля у грудного ребенка, можно определить его, как:
- Лающий — громкий кашель, напоминающий собачий лай, обычно возникающий при ларингите.
- Легочный — изматывающий приступообразный кашель.
- Поверхностный — характерен для фарингита.
- Ребенок грудного возраста может начать кашлять из-за попадания в дыхательные пути постороннего предмета, например, мелких игрушек или их частей. При этом помимо внезапного возникновения кашля у ребенка может пропасть голос, дыхание затрудняется, кожа может посинеть. Такая ситуация должна стать поводом к немедленному вызову скорой помощи.
- Возникновение кашля у грудного младенца, например, в возрасте 5 месяцев, также может быть вызвано аллергической реакцией. Кроха может реагировать кашлем на пыльцу растений, аллергены из пищи, пыль, пуховые подушки и многие другие вещества и предметы. Чтобы помочь ребенку с таким кашлем, важно выявить аллерген и исключить его воздействие.
- Еще одной причиной появления кашля без заболеваний дыхательных путей бывает гельминтоз. Личинки некоторых видов глистов, развиваясь в теле ребенка, могут проходить через легкие. Во время откашливания они вместе со слизью переходят в ЖКТ и таким образом добираются до кишечника.
- Также отметим, что причиной появления сухого кашля у грудничков может быть излишне сухой воздух в комнате. В таком случае проблему легко решить с помощью увлажнителя или других источников влаги (емкостей с водой, мокрых полотенец).
- Груднички могут кашлять и во время приема пищи, если молоко поступает слишком быстро. Устранить такой кашель поможет смена позы при грудном кормлении или смена соски в случае кормления из бутылочки.
Родителям нужно насторожиться и поскорее показать малыша врачу, если:
- Кашель возник внезапно и не прекращается.
- Одновременно с кашлем у младенца появились хрипы, которые слышно издалека.
- Кашель возникает по ночам в виде приступов.
- Малыш откашливает мокроту красного или зеленого цвета.
- Кашель длится дольше трех недель.
При появлении кашля любого вида у грудничка, например, в 4 месяца, следует сначала определить, является ли он вариантом нормы или вызван заболеванием. Для этого вам нужно показать кроху врачу, поскольку любые лекарственные препараты против кашля у деток младше года должны приниматься лишь после назначения педиатра или ЛОРа.
Помимо лекарств в лечении грудничков с кашлем применяют:
- Ингаляции. В зависимости от способа проведения они бывают паровыми и небулайзерными. Держать грудного младенца над паром следует очень осторожно, чтобы исключить риск появления ожогов. В небулайзер для ингаляций в грудном возрасте без назначения педиатра следует заливать лишь физраствор или боржоми.
- Дренажный массаж. Его проводят малышам, у которых не повышена температура тела, с 4-5-го дня болезни, чтобы улучшить отделение мокроты. При таком массаже голова малютки располагается ниже корпуса. Сначала массажируют спинку, а затем грудную клетку. После массажа младенца следует укутать и положить в кроватку, регулярно меняя положение тела.
- Народные средства. К ним относят использование травяных отваров, лепешки с медом и растираний барсучьим жиром.
Среди препаратов, которые врач может назначить грудничку при кашле, есть лекарства таких групп:
- Противокашлевые препараты. Они уменьшают активность кашлевого центра и выписываются лишь при изнуряющем сильном сухом кашле. При этом важно помнить, что препараты такой группы не сочетают с отхаркивающими.
- Отхаркивающие препараты. Их действием является улучшение откашливания мокроты. В возрасте до года малышам назначают Геделикс, Проспан, Линкас, Гербион плющ, Бронхипрет или Сироп корня солодки.
- Муколитики. Такие средства уменьшают вязкость мокроты, что способствует ее лучшему отделению. К ним относят разрешенные к применению у грудничков препараты амброксола.
- Антигистаминные средства. Такие лекарства назначают в случаях аллергического кашля.
- Антибиотики. Их назначение необходимо при бактериальных инфекциях, проявляющихся кашлем, например, пневмониях или ангинах.
Для лечения кашля часто используют лекарственные травы, сочетая их в разных комбинациях в виде грудных сборов. В таких сборах могут присутствовать алтей, анис, мать и мачеха, подорожник, солодка, шалфей, душица и другие травы. Тем не менее, во избежание аллергии и других побочных эффектов специалисты советуют давать грудничкам однокомпонентные отвары.
Такое целебное растение часто применяется в возрасте до года, поскольку оно обладает противовоспалительным и противомикробным эффектом. Если вы заварили ромашку для младенца впервые, давайте такое растительное средство по несколько капель, чтобы проверить реакцию организма крохи.
Для приготовления отвара возьмите столовую ложку сушеных цветов и стакан закипевшей воды, накройте емкость крышкой, а через 10 минут процедите. Давать такой ромашковый чай советуют трижды в день через полчаса после кормлений в количестве до 30 мл для деток первых месяцев жизни.
Ромашка может использоваться и для ингаляций. Заваренные сухие цветы нужно настоять 40 минут, затем закипятить литр воды и вылить в него отвар, после чего поднести младенца к емкости, чтобы кроха подышал паром в течение 5-10 минут.
Для таких процедур в ванной комнате наливают в ванну немного кипятка, чтобы помещение наполнилось паром. Затем в комнату входят с грудным ребенком и сидят в ней около 10 минут. Если у малыша нет склонности к аллергии, в ванну можно добавить немного эвкалиптового масла.
Известный врач называет кашель естественной реакцией детского организма на попадание в дыхательные пути каких-либо посторонних веществ. Если такой кашель возникает у грудничка, Комаровский рекомендует обратиться к педиатру и не давать крохе до года какие-либо лекарства самостоятельно.
Что касается препаратов против кашля, популярный педиатр рекомендует сосредоточиться на других способах сделать сухой кашель продуктивным – увлажнении воздуха в комнате и обильном питье. По мнению Комаровского, данные способы не менее эффективны, чем какие-либо отхаркивающие сиропы. Об этом следующее короткое видео.
источник
Наряду с чиханием кашель – это рефлекторная защитная реакция организма, направленная на очищение дыхательных путей. Если при чихании очищается верхний отдел воздухоносных путей, то при кашле – нижние – трахея и бронхи.
Таким образом, вполне нормально, если в течение дня малыш несколько раз чихнет или покашляет. Этого говорит о хорошей защитной реакции и развитии нервной системы крохи.
Вся слизистая дыхательных путей покрыта слизью и микроскопическими ресничками, которые находятся в постоянном движении. Попадая на поверхность слизистой, чужеродная частица движениями ресничек и слизи удаляется из носа или бронхов. При большом количестве раздражающих веществ количество слизи увеличивается и возникает рефлекторный ее выброс наружу с кашлем или чиханием.
Влажный кашель характеризуется образованием большого количества мокроты – патологической слизи в ответ на проникновение чужеродного агента.
Существуют такие особенности кашля у ребенка, которые ответственны за его неэффективность, это:
- Слабый кашлевой рефлекс у недоношенных, маловесных и ослабленных малышей;
- Неспособность осознанно откашливать мокроту;
- Слабость дыхательных мышц и как следствие – слабый кашлевой толчок;
- Близость расположения рецепторов кашля и рвоты;
- Узость дыхательного тракта.
Все эти факторы предрасполагают к недостаточной эффективности кашля и возникновению осложнений.
Непосредственными причинами образования влажного кашля могут быть:
- ОРВИ — тогда часто наблюдается еще и насморк;
- Бактериальное воспаление (бронхит), чаще в виде осложнения вирусной инфекции верхних дыхательных путей;
- Аллергическая реакция — при попадании аллергена в дыхательные пути.
Все эти причины провоцируют патологическое образование мокроты и сопровождаются влажным кашлем.
Для начала нужно определиться с причиной, которая вызвала кашель, потому что существуют принципиальные особенности в лечении этих состояний.
Общие принципы лечения при возникновении кашля у грудничка следующие:
- Создание благоприятных условий для образования и отхождения мокроты (чистый прохладный влажный воздух, ежедневная влажная уборка и проветривание);
- Обильное теплое питье (вода, отвар ромашки, шиповника, изюма, компот из сухофруктов);
- Помощь в откашливании;
- Увлажнение слизистой носа солевыми растворами;
- Использование лекарственных средств только по необходимости;
- Исключение паровых ингаляций.
Освобождение от мокроты является важным составляющим эффективного лечения. Для этого можно воспользоваться такими рекомендациями:
- Предварительно провести легкий массаж грудной клетки спереди и сзади;
- Расположить ребенка вниз головой, с приподнятым ножным концом на 45°С, можно на ногах родителей или на подушке;
- Совершить несколько несильных постукивающих движений с правой и левой стороны задней поверхности грудной клетки по направлению от поясницы к шее;
- Если рефлекторно кашель не возник, то аккуратно деревянным шпателем, детской ложечкой или чистым пальцем надавить на корень языка, при этом малыш начнет откашливаться;
- Малыша постарше можно научить дуть в дудочку или в трубочку, опущенную в стакан с водой. Продолжительный выдох провоцирует кашлевой толчок.
Если причиной влажного кашля является бактериальная инфекция, то в лечение обязательно входит бактериальный препарат. Но назначается он только врачом, после обязательного дополнительного обследования (посев мокроты, анализ крови, рентгенографии органов грудной клетки).
При аллергическом характере воспаления бронхов, обязательно удаляется причинный аллерген (шерсть животного, пыльца растений, пыль и т.д.). Назначаются антигистаминные средства (Тавегил, Фенистил, Супрастин). О том, какое средство от аллергии лучше для ребенка.
При сильном отеке может понадобиться небулайзерная терапия с применением средств, расширяющих бронхи, а иногда и местных ингаляционных гормонов. Но как метод домашнего лечения такая терапия у грудного ребенка применяться не может.
Благодаря средствам массовой информации все мы уверены в неоспоримой эффективности различных препаратов от кашля. Неудивительно, что первое, о чем думают родители при недомогании малыша — какое же лекарственное средство выбрать.
Для начала стоит уточнить, что все лекарственные средства, влияющие на кашель, можно подразделить на три группы:
- Противокашлевые средства;
- Лекарства, стимулирующие откашливание — отхаркивающие;
- Муколитики – препараты, разжижающие мокроту.
Противокашлевые средства воздействуют на кашлевой центр, расположенный в головном мозге, блокируя его. Эти средства категорически запрещены к применению у детей любого возраста без явных на то показаний (коклюш, плеврит, онкология, оперативные вмешательства на дыхательных путях). Использование таких средств при влажном кашле – прямой путь к бронхиолиту и пневмонии.
Муколитические препараты (Амброксол, Бромгексин, Ацетилцистеин) используются при вязкой густой мокроте. Но действуют они только тогда, когда кровь имеет соответствующую реологию (текучесть), то есть ребенок получает достаточный объем жидкости. При влажном кашле, когда мокрота хорошо отходит, такие препараты не нужны. Их использование может только усугубить ситуацию.
Сироп от влажного кашля грудничку отхаркивающего действия способен помочь очистить дыхательные пути от мокроты благодаря раздражающему действию нервных окончаний в желудке или выделяясь слизистой бронхов разжижая мокроту и стимулируя кашлевой центр. У детей грудного возраста применяются такие средства как: сироп Алтея, Солодки, Гербион, Доктор Мом.
Но современная наука до сих пор не доказала преимущество эффективности откашливающих средств перед обильным питьем.
Кашель – защитный механизм дыхательных путей, но важно знать, от чего он возникает и как помочь крохе при этом. Самолечение, а тем более использование противокашлевых средств при влажном кашле у грудничка строго противопоказано. Поставит диагноз и подберет правильное лечение педиатр, к которому обязательно обратятся любящие родители.
Валентина Игнашева, педиатр, специально для Mirmam.pro
источник
Как помочь грудничку, если у него влажный кашель? Способы лечения мокрого кашля с температурой и без. Советы врачей молодым родителям
Любое изменение в поведении или состоянии новорожденного младенца становится для мамы поводом для волнений. Одним из серьезных симптомов, которые нельзя оставлять без внимания, является влажный кашель.
Причиной возникновения мокрого кашля у грудничка становятся забитые бронхи и трахея.
Малыш начинает кашлять, когда в нижнем отделе его дыхательных путей скопилась мокрота. При помощи кашля организм защищает себя, очищает трахеи и бронхи, освобождает их от влажной слизи. Таким образом, облегчается дыхание.
Внутренний слой этих важных органов – эпителий – медики называют реснитчатым, так как он образован из множества микроскопических ресничек. Они очень чувствительны к любому постороннему веществу или частице, попавшей в органы дыхания. Благодаря своей подвижности, реснички выводят, удаляют инородные частицы вместе с небольшим количеством слизи.
При минимальном количестве чуждых частиц выделение может происходить практически незаметно или при однократном покашливании. Если в дыхательных органах образовалось много чужих частиц, организм защищает себя кашлем.
Кашель грудничка, при котором отходит мокрота, становится признаком того, что у новорожденного сформировался кашлевый рефлекс. Это свидетельствует о важных моментах развития:
- процесс формирования нервной системы малыша проходит нормально, организм реагирует на увеличение слизи в дыхательных путях;
- защитная реакция организма сформирована, сигнал на необходимость избавления от мокроты получен, процесс очищения дыхательных путей при помощи кашля запущен.
Однако родители младенца не должны успокаиваться, так как причин образования мокроты может быть несколько. Не следует также пугаться при первом кашле, что малыш заболел. Разберемся, какие признаки состояния грудничка не должны настораживать, а при каких требуется помощь специалистов.
Пыль – одна из причин влажного кашля
Эпителий бронхов и трахеи реагирует на любое чужеродное тело, в том числе и на частицы пыли, попавшие в органы дыхания. Ребенок кашляет, чтобы очистить нижний отдел дыхательных органов от пыли, удаляет ее вместе с некоторым количеством слизи. В этом случае родителям не стоит беспокоиться: кашель не является симптомом заболевания.
Состояние малыша и признаки, не вызывающие тревогу:
- малыш кашляет один – два раза. В течение дня таких покашливаний, разделенных по времени, может быть около 7-8;
- других тревожащих моментов, например, температуры, не наблюдается.
Влажный кашель и хрипы могут быть симптомом прорезывания зубов у грудничка. Предлагаем вам к просмотру интересное видео на эту тему:
Часто именно кашель становится сигналом о том, что малыш заболел. Признаки болезненного состояния, к которым родители должны проявить внимание:
- температура тела ребенка. Если температура повысилась (37,5° и более) и держится в течение 2-х дней и более;
- кашель возникает внезапно и резко, проходит с обильным выделением мокроты;
- дыхание малыша затруднено, появилась одышка, удушливость;
- на коже появились сыпь, покраснения.
Такое состояние малыша свидетельствует о том, что ему нужна помощь квалифицированного специалиста. Поэтому родителям следует как можно быстрее показать грудничка врачу, посетив детскую поликлинику или пригласив педиатра домой.
Помощь специалиста необходима, так как мокрота и впоследствии влажный кашель могут возникать при нескольких разных простудных или инфекционных заболеваниях.
Болезни, протекающие с влажным кашлем:
- респираторные заболевания в острой форме (ОРЗ, ОРВИ (мокрый кашель сопровождается насморком));
- воспаления бронхов (бронхиты);
- тонзиллит (ангина);
- гаймориты;
- аллергии;
- туберкулез.
Мокрый кашель также может появиться, когда у грудничка возникают проблемы с желудочно-кишечным трактом.
Лечить мокрый кашель у новорожденного можно только после консультации с врачом-педиатром!
Педиатр сможет точно определить причину возникновения кашля, назначить своевременную помощь младенцу. Зная о способах помощи грудничку, родители также могут облегчить его состояние при влажном кашле.
Если у малыша наблюдается не однократное покашливание, которое повторяется несколько раз в день, а устойчивый мокрый кашель с отделением слизи, но температура не повышается, родители не могут оставаться спокойными. Необходимость в обследовании грудничка остается, так как возникновение ряда заболеваний у новорожденного проходит при нормальной температуре тела.
Кашель у грудничка без температуры может быть симптомом опасного заболевания, а может свидетельствовать об плохих условиях жизни малыша: слишком сухом воздухе в помещении, большом скоплении пыли, присутствии табачного дыма.
Влажный кашель может появиться, если у ребенка присутствует аллергия на куриные яйца. Такая реакция организма – это предпосылка для развития бронхиальной астмы.
Медицинские препараты для грудничков применяются только после того, как врач определит причину кашля. После ее уточнения малышу могут быть назначены противоаллергические препараты, антибиотики, отхаркивающие средства. Их применение следует проводить в строгом соответствии с назначением врача.
Для облегчения состояния педиатры проводят комплексное воздействие на организм, подкрепляя действие лекарственных препаратов физиопроцедурами. В домашних условиях эффективной процедурой является ингаляция. Даже если педиатр не назначил ингаляцию, можно посоветоваться с ним, допускается ли проведение ингаляции вашему малышу.
Показания к ингаляции: тяжелый кашель, удушливость, но слабое отхождение мокроты.
Устройство для ингаляции: небулайзер – современный прибор, который способен распылять лекарственный раствор в микроскопических долях, в виде аэрозоля или мелкого тумана.
Лекарственные препараты для ингаляции: специальные растворы (содовый, физиологический), минеральная вода на щелочной основе (Боржоми и др.). Чтобы избежать негативных последствий, раствор для ингаляции применяется только после консультации с врачом.
Ингаляция для грудничка не требует специальной подготовки, небулайзеры просты в использовании, процедура хорошо переносится малышом и облегчает его состояние.
Насморк, появляющийся во время простуды, нередко провоцирует ночной кашель младенца.
Признаки, подтверждающие возникновение ночного кашля из-за насморка:
- у грудничка наблюдаются симптомы простудного или вирусного заболевания (температура повышена, малыш выглядит вялым, слабым, аппетит исчезает, возможно расстройство кишечника);
- несмотря на кашель, малыш дышит без хрипов, другие шумы также не возникают во время дыхания.
При продолжительном ночном кашле и насморке, которые длятся более 5-7 дней, необходимо обращаться к педиатру. Не лишним будет более раннее обращение за консультацией, если приступы кашля проходят в острой или тяжелой форме.
Специалист назначит лечение. В качестве лечебного препарата часто рекомендуют использование специальных детских капель для носа, а также удаление слизи резиновой грушей.
- Дополнительное проветривание детской перед ночным сном.
- Дополнительное увлажнение воздуха в комнате. Для повышения уровня влажности можно воспользоваться недорогим и безопасным ультразвуковым увлажнителем. Если прибора нет под рукой, сделать воздух более влажным можно при помощи влажных вещей, которые просто развешивают в детской.
- Использование маленькой плоской подушечки, которую кладут под голову младенца, если у него насморк. Подушка не позволит слизи попасть в ушки малыша.
- Освобождение носового прохода, удаление корочек. Процедуру проводят непосредственно перед сном, после купания младенца. Если мама обнаруживает, что ребенок тяжело дышит ночью, а корочки образовались вновь, их можно размягчить, а затем удалить. Для этого используется морская вода. Небольшое количество (по 1-2 капле) воды закапывают в оба носовых прохода грудничка.
Влажный кашель – не только симптом заболевания грудничка, но и сигнал к действиям для его родителей. Малышу нужна помощь, и у взрослых есть множество средств для того, чтобы облегчить его состояние.
Понятие здорового микроклимата включают в себя следующие показатели: температура, влажность, гигиеническое состояние. Именно эти три фактора отмечает доктор Комаровский.
В детской комнате не должно быть слишком жарко, многие педиатры считают, что для малыша до 6 мес. в детской достаточно +20°, а после 6 мес. + 22°.
Особенно важно поддержание необходимого для новорожденного уровня влажности: от 50 до 70%.
В чистой, проветриваемой комнате ребенку легче дышится, а организм больного младенца все свои силы тратит на преодоление болезни.
Иммунная система новорожденного находится в периоде становления, поэтому кроха очень восприимчив к инфекциям и другим заболеваниям. Повысить защитные возможности младенческого организма помогает материнское молоко. С помощью иммунных комплексов, антител, иммуноглобулинов, активированных лейкоцитов, полученных из грудного молока, ребенку удается быстрее и легче справиться с инфекцией или противостоять ей.
Значительную помощь младенцам оказывают лекарственные препараты.
Лечение маленьких детей проводится, в первую очередь, муколитическими средствами. Они способны разжижить скопившуюся в бронхах слизь, облегчают ее удаление. Для грудничков разработаны такие препараты, как Мукосол, Флютидек, Амбробене, Лазолван, Флавомед.
После года врачи назначают также другие лекарства.
В связи с ограниченными возможностями применения медикаментозных средств, при лечении грудничков большое значение имеет физиотерапия.
Одним из основных средств в борьбе с насморком и кашлем грудничка становится такая физиопроцедура, как ингаляция. Современная промышленность выпускает различные виды приборов для проведения ингаляций детям в домашних условиях. Новорожденным подходят ультразвуковые и компрессорные устройства.
При помощи массажа взрослый помогает младенцу избавиться от скопившейся слизи. При влажном кашле массаж проводят в специальном дренажном положении. Малыша кладут на животик так, чтобы его попка находилась выше головы. После этого выполняют массаж. Направление движений: от зоны поясницы – к плечам и шее. Виды массажных движений: слабое похлопывание, вибрация, поглаживание, растирание. При выполнении массажа разные виды движений чередуются.
При необходимости педиатр назначает другие физиопроцедуры, которые выполняются в поликлинике: электрофорез, УВЧ-терапию.
Многие мамочки при кашле у малышей используют другие средства, которые помогают избавить младенца от влажного кашля.
Процедура возможна для детей старше 6 месяцев, но только после консультации с врачом. Не рекомендовано растирать ребенка с повышенной температурой! Выполняют растирание вечером, после купания, перед укладыванием грудничка спать. Для процедуры можно использовать средства из аптеки или народные средства (жидкий мед, сливочное масло). После растирания нужно надеть носки и хорошо укрыть малыша.
Хороший результат дает использование эфирных масел. Их применение допускается с 3-ей недели жизни малыша, после предварительного тестирования на реакцию младенца. Масла можно использовать для ароматизации комнаты, во время массажа или растирания. Подходящими для новорожденных маслами являются роза, ромашка, лаванда, чайное дерево, эвкалипт и др.
При любых проявлениях аллергических реакций использование эфирных масел прекращают.
Многие мамы помнят, что при простуде им парили ноги. Ножные ванны с горчицей, действительно, являются результативным средством, однако грудным детям в возрасте до 1 года парить ноги при кашле не рекомендуется!
По мнению доктора Комаровского, главное, что может сделать мама для облегчения состояния грудничка при влажном кашле, – это обеспечить ему обильное питье и нормальную влажность в помещении.
Благодаря увеличению объемов жидкости, восстанавливается водный баланс, нарушенный из-за высокой температуры, повышается кровообращение в органах дыхания, нормализуется состав слизи. В перерывах между ГВ младенцам можно поить детским чаем, отваром изюма, минеральной водой без газа. Вся жидкость должна быть нагрета до температуры тела. Доктор Комаровский считает, что поить малыша нужно при любой возможности.
Чтобы слизистые оболочки малыша не пересыхали, а нагрузка на органы дыхания не была чрезмерной, очень важно поддерживать чистый и влажный воздух в комнате. Е.О.Комаровский убежден, что в детской комнате новорожденного младенца уровень влажности должен быть повышен: 60-70%. Педиатр также не рекомендует использовать большое количество текстиля, ковры, в которых скапливается пыль, а также пользоваться веществами с резким запахом. А вот регулярное проветривание и постоянные влажные уборки в детской необходимы.
Все медикаментозные препараты (таблетки, капли, сиропы мукалтического или отхаркивающего характера) допустимы только после рекомендации педиатра!
Влажный кашель у грудничка – серьезный симптом, который требует особого внимания взрослых. Совместные усилия родителей и медиков установят причину кашля и помогут малышу справиться с ней.
источник
Грудным возрастом ребенка считается период с 29 дня от рождения до конца 12-го месяца жизни. Все это время малыш продолжает адаптироваться к окружающей среде, поэтому важно внимательно наблюдать за его здоровьем. Если появился кашель у грудничка без температуры, чем лечить его – должен определять лишь врач.
Выделяют сухой и продуктивный (влажный) кашель у грудничка без температуры. Чем лечить – зависит от причин его проявления. При подборе препаратов учитывают также сопутствующие симптомы.
Лечить надо причину кашля лекарствами симптоматической терапии и устранением из жизни грудничка возможных провоцирующих факторов. Без применения этих методов клиническая картина не прояснится.
Вначале развития ОРВИ, гриппа и прочих вирусных болезней нет температуры, но грудничка беспокоит кашель без мокроты. Для облегчения состояния прогревают область бронхов сухим теплом.
Также делают пассивную щелочную ингаляцию (противопоказана при кашле с мокротой):
- Набирают в ванну горячую воду (при закрытой двери).
- Добавляют в воду пищевую соду.
- Выжидают, пока комната наполнится паром.
- Заносят грудничка внутрь ванной комнаты на 10 минут. Щелочные испарения облегчают дыхание и купируют приступы кашля.
Для борьбы с вирусами малышу очищают нос и закапывают раствор «Интерферон человеческий лейкоцитарный» каждые 2 часа. Интраназальное введение нужно начинать с первыми признаками ОРВИ и продолжать 2-3 суток.
Спазматический сухой кашель без температуры бывает признаком астмы, коклюша. Их надо лечить только под наблюдением врачей. Для снятия приступов используются физиотерапевтические методики.
У грудничков сухой кашель без температуры появляется вначале развития воспалительных заболеваний ЛОР-органов. Это отит, фарингит, ларингит, ложный круп и подобные патологии. Их лечить надо препаратами местного и системного действия. Используют противовоспалительные средства, антибактериальные и прочие лекарства.
Чем лечить у грудничка сухой кашель без температуры на фоне воспаления ЛОР-органов:
- для приема внутрь – противокашлевые капли «Панатус» (детям старше 2 месяцев);
- для снятия воспаления – детский чай с ромашкой Хипп, слабый настой липы;
- местно – прикладывают «сухое тепло» на горло или заушную область.
У грудничков частое покашливание или постоянный сухой кашель без температуры может появиться из-за аллергенов.
Такой кашель нередко сопровождается прозрачными выделениями из носа при реакции организма на пылевых клещей, шерсть, цветочную пыльцу. Если нет соплей, причиной бывает табачный дым, испарения бытовой химии, а также пищевая аллергия на какой-либо продукт.
Что предпринимают при аллергическом кашле у грудничка:
- выявляют и устраняют причину аллергического кашля;
- регулярно делают влажную уборку и проветривание жилья;
- назначают антигистаминные средства (врач подбирает индивидуально).
Эти меры помогают устранить аллергический кашель без других лекарств. В сложных случаях доктор может назначить грудничку противокашлевый препарат на основе бутамирата, например, капли «Синекод» (с возраста 2 месяца).
Чем лечить разрешается симптомы аллергии детям грудного возраста:
| Принадлежность к фармгруппе | Название препарата | Действующее вещество | Способ применения |
| Антигистаминное средство | Оральные капли «Фенистил» (с 1 месяца) | Диметиндена малеат | Внутрь в дозе 3-10 капель 3 раза/сутки. Средство разрешено добавлять в бутылочку с теплым питьем либо давать ложечкой без разведения |
| Назальное средство | Спрей с насадкой для детей “Аква Марис” (с 1 месяца) | Изотонический раствор морской воды | Очищают нос от аллергенов. Впрыскивают 2 раза раствор в каждую ноздрю, отсасывают выделения назальным аспиратором |
У грудничков сухой кашель без температуры может быть признаком глистной инвазии, кардиомиопатий, других болезней. Он исчезает сам после начала этиологического лечения.
Влажный (с мокротой) кашель у грудничка без температуры нужно лечить препаратами системного действия и местного применения. Дополнительно используют методы физиотерапии.
При влажном кашле показан дренажный массаж. Но сделать его грудничку трудно: он редко лежит спокойно. Малыша просто чаще надо брать на руки и 3-5 минут гладить, похлопывать по спинке в области грудной клетки. Такие движения облегчают вывод мокроты.
Обязательно грудничку дают обильное питье. Жидкость подогревают до 30-40º C. Это облегчает разжижение и вывод мокроты.
Симптоматическое лечение влажного кашля у грудных детей:
| С каким действием назначают лекарства | Название эффективных препаратов | Способ применения и доза | Примечание |
| Отхаркивающие средства | Сироп «Бронхикум С» | Внутрь, каждые 12 часов, независимо от времени кормления. Доза: 2.5 мл дважды/сутки | Лечить сиропом «Бронхикум С» или «Линкас» можно детей старше 6 месяцев |
| Сироп «Линкас» | Внутрь, каждые 6-8 часов, в перерывах между кормлениями. Доза: 2.5 мл трижды/сутки | ||
| Средства комбинированного действия | Сироп «Амброксол» (муколитик + отхаркивающее) | Внутрь, независимо от еды. Доза: 2.5 мл каждые 12 часов | Нет возрастных ограничений |
| Бронходилататоры | Раствор д/ингаляций «Беродуал» | Применяют только в медучреждениях под наблюдением врача | Используют при астме, удушающем кашле из-за обструкции бронхов |
Лечить грудничков муколитиками не рекомендуется из-за большого риска бронхолегочных осложнений.
Во Франции, Италии и других странах их исключили из лекарственной терапии маленьких детей.
Педиатры разрешают лечить кашель у грудничка без температуры сухими теплыми компрессами, например, картофельными. Растирания грудной клетки можно делать детям старше 6 месяцев. Травы, мед, иные природные вещества в большинстве случаев противопоказаны до года из-за риска аллергии либо отравления. Пассивные ингаляции или другие методы народной медицины можно применять только по рекомендации врача и лишь дополнительно к препаратам этиологического лечения.
Физиологический кашель без температуры бывает из-за попадания жидкости или крошки не в пищевод, скопления выделений в носоглотке, нахождения в помещении с загрязненным воздухом. Грудничок нечасто прокашливается утром и/или в течение дня, во время кормления либо плача. Иногда может выделяться прозрачная слизь, мокрота. Если нет других признаков болезни, этот симптом не надо лечить лекарствами.
Что делают для профилактики физиологического кашля без температуры:
- своевременно очищают нос от выделений физраствором;
- следят, чтобы грудничок правильно захватывал сосок груди во время кормления;
- не допускают истерического плача грудничка;
- соблюдают норму влажности в помещении (55-65%);
- ежедневно проветривают жилье утром и перед сном;
- поддерживают температуру в комнатах в пределах 22-23º C;
- ежедневно делают влажную уборку;
- после прогулок зимой дают теплое питье;
- своевременно очищают фильтры кондиционеров;
- не курят в присутствии ребенка и в помещении, где он живет.
При попадании инородной частицы сильный сухой кашель у грудничка будет до тех пор, пока дыхательные пути не очистятся. Малыша кладут себе на руку или бедро так, чтобы голова была ниже таза, и хлопают по спине.
По характеру кашля невозможно определить истинную причину его возникновения. К тому же у грудничков все болезни развиваются интенсивно и за пару дней могут перерасти в сложную форму. Если нет возможности сразу посетить педиатра, дома лечить малыша можно немедикаментозными методами лишь сутки. При ухудшении его самочувствия вызывают скорую помощь и ложатся в больницу.
Важно помнить, что все лекарства от кашля без температуры грудничку дают лишь по назначению врача. Они должны применять комплексно с препаратами этиологического лечения.
источник