Родители реагируют на кашель грудничка по-разному – одни его игнорируют, особенно, если температура нормальная и насморка нет, а другие бросаются лечить как народными, так и аптечными средствами. Оба варианта можно назвать крайностями, поскольку при кашле у ребенка грудного возраста, как в 3 месяца, так и в 6 месяцев или старше, следует выяснить его причину и лишь после этого начинать какое-либо лечение.
Так называют рефлекс, помогающий очистить респираторный тракт от любых посторонних веществ, например, от частичек пыли, аллергенов, вирусов, крошек, скопившейся слизи или болезнетворных бактерий. У грудничков кашель представляет собой резкий громкий выдох, при котором воздух из дыхательных путей выходит с повышенной скоростью.
В зависимости от факторов, вызывающих кашель, его разделяют на физиологический (нужный для очищения респираторного тракта) и патологический (появляющийся при многих заболеваниях).
Кашель бывает симптомом таких болезней:
- ОРВИ
- Ангина
- Ларингит
- Фарингит
- Бронхит
- Трахеит
- Синусит
- Воспаление легких
- Бронхиальная астма
- Туберкулез
- Коклюш и другие инфекции
- Аллергия
- Заражение гельминтами
Если обратить внимание на откашливание мокроты, то выделяют такие виды кашля, как сухой (мокрота не выделяется) и влажный (его также называют продуктивным или мокрым). В норме новорожденный, грудничок 2 месяцев или старше может откашливать мокроту в утреннее время, поскольку она скапливается во время ночного сна. Далее в течение дня у младенца кашля не будет, а общее состояние не изменится.
Оценив звук сухого кашля у грудного ребенка, можно определить его, как:
- Лающий — громкий кашель, напоминающий собачий лай, обычно возникающий при ларингите.
- Легочный — изматывающий приступообразный кашель.
- Поверхностный — характерен для фарингита.
- Ребенок грудного возраста может начать кашлять из-за попадания в дыхательные пути постороннего предмета, например, мелких игрушек или их частей. При этом помимо внезапного возникновения кашля у ребенка может пропасть голос, дыхание затрудняется, кожа может посинеть. Такая ситуация должна стать поводом к немедленному вызову скорой помощи.
- Возникновение кашля у грудного младенца, например, в возрасте 5 месяцев, также может быть вызвано аллергической реакцией. Кроха может реагировать кашлем на пыльцу растений, аллергены из пищи, пыль, пуховые подушки и многие другие вещества и предметы. Чтобы помочь ребенку с таким кашлем, важно выявить аллерген и исключить его воздействие.
- Еще одной причиной появления кашля без заболеваний дыхательных путей бывает гельминтоз. Личинки некоторых видов глистов, развиваясь в теле ребенка, могут проходить через легкие. Во время откашливания они вместе со слизью переходят в ЖКТ и таким образом добираются до кишечника.
- Также отметим, что причиной появления сухого кашля у грудничков может быть излишне сухой воздух в комнате. В таком случае проблему легко решить с помощью увлажнителя или других источников влаги (емкостей с водой, мокрых полотенец).
- Груднички могут кашлять и во время приема пищи, если молоко поступает слишком быстро. Устранить такой кашель поможет смена позы при грудном кормлении или смена соски в случае кормления из бутылочки.
Родителям нужно насторожиться и поскорее показать малыша врачу, если:
- Кашель возник внезапно и не прекращается.
- Одновременно с кашлем у младенца появились хрипы, которые слышно издалека.
- Кашель возникает по ночам в виде приступов.
- Малыш откашливает мокроту красного или зеленого цвета.
- Кашель длится дольше трех недель.
При появлении кашля любого вида у грудничка, например, в 4 месяца, следует сначала определить, является ли он вариантом нормы или вызван заболеванием. Для этого вам нужно показать кроху врачу, поскольку любые лекарственные препараты против кашля у деток младше года должны приниматься лишь после назначения педиатра или ЛОРа.
Помимо лекарств в лечении грудничков с кашлем применяют:
- Ингаляции. В зависимости от способа проведения они бывают паровыми и небулайзерными. Держать грудного младенца над паром следует очень осторожно, чтобы исключить риск появления ожогов. В небулайзер для ингаляций в грудном возрасте без назначения педиатра следует заливать лишь физраствор или боржоми.
- Дренажный массаж. Его проводят малышам, у которых не повышена температура тела, с 4-5-го дня болезни, чтобы улучшить отделение мокроты. При таком массаже голова малютки располагается ниже корпуса. Сначала массажируют спинку, а затем грудную клетку. После массажа младенца следует укутать и положить в кроватку, регулярно меняя положение тела.
- Народные средства. К ним относят использование травяных отваров, лепешки с медом и растираний барсучьим жиром.
Среди препаратов, которые врач может назначить грудничку при кашле, есть лекарства таких групп:
- Противокашлевые препараты. Они уменьшают активность кашлевого центра и выписываются лишь при изнуряющем сильном сухом кашле. При этом важно помнить, что препараты такой группы не сочетают с отхаркивающими.
- Отхаркивающие препараты. Их действием является улучшение откашливания мокроты. В возрасте до года малышам назначают Геделикс, Проспан, Линкас, Гербион плющ, Бронхипрет или Сироп корня солодки.
- Муколитики. Такие средства уменьшают вязкость мокроты, что способствует ее лучшему отделению. К ним относят разрешенные к применению у грудничков препараты амброксола.
- Антигистаминные средства. Такие лекарства назначают в случаях аллергического кашля.
- Антибиотики. Их назначение необходимо при бактериальных инфекциях, проявляющихся кашлем, например, пневмониях или ангинах.
Для лечения кашля часто используют лекарственные травы, сочетая их в разных комбинациях в виде грудных сборов. В таких сборах могут присутствовать алтей, анис, мать и мачеха, подорожник, солодка, шалфей, душица и другие травы. Тем не менее, во избежание аллергии и других побочных эффектов специалисты советуют давать грудничкам однокомпонентные отвары.
Такое целебное растение часто применяется в возрасте до года, поскольку оно обладает противовоспалительным и противомикробным эффектом. Если вы заварили ромашку для младенца впервые, давайте такое растительное средство по несколько капель, чтобы проверить реакцию организма крохи.
Для приготовления отвара возьмите столовую ложку сушеных цветов и стакан закипевшей воды, накройте емкость крышкой, а через 10 минут процедите. Давать такой ромашковый чай советуют трижды в день через полчаса после кормлений в количестве до 30 мл для деток первых месяцев жизни.
Ромашка может использоваться и для ингаляций. Заваренные сухие цветы нужно настоять 40 минут, затем закипятить литр воды и вылить в него отвар, после чего поднести младенца к емкости, чтобы кроха подышал паром в течение 5-10 минут.
Для таких процедур в ванной комнате наливают в ванну немного кипятка, чтобы помещение наполнилось паром. Затем в комнату входят с грудным ребенком и сидят в ней около 10 минут. Если у малыша нет склонности к аллергии, в ванну можно добавить немного эвкалиптового масла.
Известный врач называет кашель естественной реакцией детского организма на попадание в дыхательные пути каких-либо посторонних веществ. Если такой кашель возникает у грудничка, Комаровский рекомендует обратиться к педиатру и не давать крохе до года какие-либо лекарства самостоятельно.
Что касается препаратов против кашля, популярный педиатр рекомендует сосредоточиться на других способах сделать сухой кашель продуктивным – увлажнении воздуха в комнате и обильном питье. По мнению Комаровского, данные способы не менее эффективны, чем какие-либо отхаркивающие сиропы. Об этом следующее короткое видео.
источник
Иммунитет у маленького ребенка еще не защищает его в полную силу, поэтому груднички часто болеют. Иногда у них возникает кашель. Если он продолжается недолго и малыш кашляет несильно – это не очень опасно, но если при кашле образуется слизь, тревога оправдана. Ведь грудничок еще не может откашлять мокроту. Он может захлебнуться или подавиться мокротой, которая стоит в горле, а это представляет настоящую опасность.
Иногда родители пытаются помочь вылечить кашель у грудничка самостоятельно, не зная причин этого явления. Кашель может являться симптомом опасных заболеваний. Если лечить не саму болезнь, а только внешние ее проявления, возможны осложнения. И тогда справиться с заболеванием будет намного сложнее.
У грудничков причиной появления влажного кашля может служить то, что ребенок захлебнулся молоком или в носоглотке скопилась слизь.
Наиболее частые причины появления кашля с мокротой у грудных детей:
- инфекционные заболевания;
- период после перенесенной пневмонии;
- развитие бронхиальной астмы;
- аллергическая реакция;
- обструктивный бронхит;
- абсцесс легкого.
В этих случаях чаще всего бывает сухой кашель, который в течение нескольких дней переходит во влажный. При этом самочувствие улучшается, а температура тела снижается.
Причиной влажного кашля у ребенка может быть насморк. Слизь затекает в горло, и малыш не может ее откашлять. Нужно лечить насморк.
Как же помочь, если причина влажного кашля – не насморк?
Ребенку нужно давать как можно больше жидкости, новорожденному – только воду или грудное молоко.
Если температура высокая, существует опасность обезвоживания. Понять, что ребенку не хватает жидкости, можно по подгузнику. Если он наполняется раз в 4 часа или реже, значит, кроху нужно поить больше. После 8 месяцев можно давать ребенку компот, отвар шиповника.
Не стоит кутать грудничка, так как в таком случае влага теряется еще быстрее.
Если у малыша нет температуры и его самочувствие хорошее, можно и даже нужно гулять с ним на свежем воздухе. После прогулки кашель может усилиться. Но это не страшно, наоборот, легче будет вывести слизь.
Чтобы без лекарства сделать сухой кашель влажным, воздух в комнате, где находится ребенок, надо регулярно увлажнять. Для этого можно намочить полотенца и развесить их на батареи, или просто вывесить в комнате.
Температура воздуха также имеет большое значение. Она должна быть не выше 18 градусов. Если в комнате очень тепло, слизь густеет, и малышу трудно ее откашлять.
Грудным детям паровые ингаляции не делают, так как кожа и слизистые у них очень нежные, и существует опасность их обжечь. Поможет установка увлажнителя воздуха рядом с кроваткой. Можно налить в ванну горячую воду, добавить немного соды и заходить с ребенком в ванную комнату, если кашель сухой, навязчивый. В это время в ванной очень высокая влажность, и ребенку будет полезно дышать паром. Но если кашель влажный, соду добавлять не следует.
Если повышена температура и малыш плохо себя чувствует, лучше его не купать. Когда состояние ребенка будет лучше, искупать его можно. В воду добавляют отвары целебных трав, морскую соль. После купания мокрота у малышей обычно начинает хорошо откашливаться.
Если кашель влажный и слизь не получается вывести, можно сделать ребенку массаж. Лучше, если его будет делать профессиональный массажист.
Однако мама может помочь и провести его сама:
- Необходимо положить малыша на спинку.
- Ладонями делать поглаживающие движения снизу вверх по грудной клетке.
- Перевернуть ребенка на живот и погладить спинку по кругу, избегая позвоночника.
- Проделать то же самое похлопывающими движениями, чуть посильнее. Желательно, чтобы малыш лежал так, чтобы его ноги были выше головы.
- Малыша постарше можно положить животом на диван, а на полу оставить яркую игрушку. Он будет тянуться за ней, оказавшись при этом в таком же положении – ноги выше головы.
- Естественно, ребенка надо придерживать за ноги. Эти движения – тоже своеобразный массаж, и они могут помочь отхождению мокроты.
Врачи не рекомендуют их использовать, если речь идет о совсем маленьком ребенке. Не стоит применять лекарственные травы, так как у малыша может возникнуть аллергия. Если очень нравится какой-нибудь рецепт, предварительно надо посоветоваться с врачом.
Чтобы малыш мог откашлять всю накопившуюся слизь, следует выполнять предписания педиатра, принимать назначенные лекарства.
Иногда кашель указывает на серьезное заболевание, угрожающее здоровью или жизни малыша. Самостоятельно родителям кашель не убрать. Следует немедленно вызывать доктора. Это нужно делать в следующих случаях:
- когда ребенок был здоров, и неожиданно возник непрекращающийся сильный кашель. Особенно если он перед этим ел, играл с игрушками, имеющими мелкие детали, ползал, то есть мог что-нибудь вдохнуть;
- опасно, если кашель сопровождается хрипами: такими громкими, что их можно слышать даже на некотором расстоянии;
- приступообразный, лающий кашель, мокрота с примесью крови или зеленого цвета тоже являются поводом для немедленного вызова скорой помощи;
- опасно, если вместе с кашлем поднялась и не снижается высокая температура, особенно у совсем маленьких детей;
- опасно, когда развивается одышка, малыш дышит так, что втягиваются межреберные промежутки, он возбужден или, наоборот, заторможен.
Не стоит лечить кашель дома, особенно у малыша. Обязательно нужно обратиться к врачу. Даже кажущаяся пустяковой простуда при неправильном лечении может осложниться более серьезными заболеваниями.
источник
Лечить грудных детей всегда сложнее, чем взрослых – ассортимент лекарств ограничен, а многие рекомендации они просто не способны выполнять самостоятельно. Во время респираторных инфекций грудной ребенок часто не может откашлять мокроту, которая скапливается в его дыхательных путях. Однако выводить ее нужно обязательно. Как помочь грудничку откашлять мокроту и что разрешено в этом возрасте?
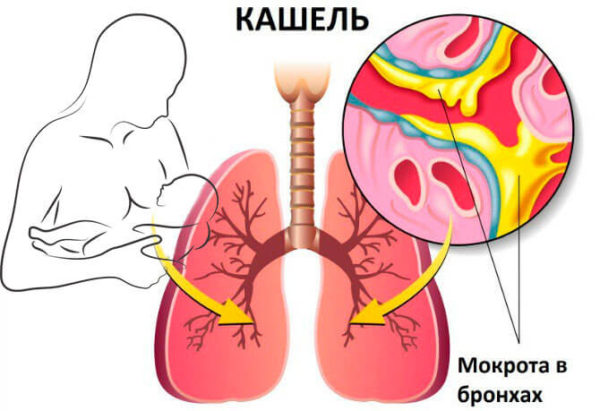
Воспалительный процесс любой этиологии, который возникает в дыхательных путях, сопровождается 
Густые кусочки слизи соединяют в большой сгусток, который может прочно прикрепиться к слизистой бронхов и не выходить при откашливании. У грудного ребенка состояние осложняется тем, что его дыхательные пути короче и уже, чем у взрослого. В результате, мокрота у младенцев скапливается очень быстро, а отходит очень тяжело.
В любом случае, дыхательные пути нужно очищать. В противном случае, последствиями могут быть:
- Присоединение вторичной бактериальной инфекции.
- Дыхательная недостаточность.
- Нервное перенапряжение ребенка.
- Появление грыжи после интенсивного и длительного кашля.
Составить правильную схему лечения врач сможет только после осмотра ребенка. Доктор обязательно послушает дыхательные пути, посмотрит состояние ротоглотки, оценит общее состояние малыша. Иногда чрезмерное количество слизи вырабатывается в ответ на прорезывание зубов. Такое состояние не может лечиться по схеме, например, аллергии или бактериальной инфекции.
Лекарства, которые разрешены детям до года, выпускаются в форме сиропов или капель, так как малыши не умеют глотать таблетки. Важную часть лечения составляют ингаляции, массаж и лфк для дыхательной системы.

Пример массажа, который поможет вывести мокроту у новорожденного: родители поглаживающими движениями растирают спинку малыша до появления легкого покраснения. При этом касаться нужно области, где расположены бронхи, избегая позвоночника и почек. Разогревать спину рекомендуется снизу вверх. Кроме поглаживаний можно использовать легкие пощипывания и надавливания. После того, как область разогрелась, родители очень легонько стучат кончиками пальцев по спине, чтобы мокрота отделилась от стенок бронхов и вышла с кашлем. Комаровский очень положительно отзывается о подобных процедурах, даже в грудном возрасте, при условии, что родители правильно выполняют упражнения.

- Отхаркивающие средства. Стимулируют выработку нормальной слизи и способствуют продвижению сгустков мокроты вверх по дыхательным путям. Амброксол – лекарство, которое чаще всего применяется для таких целей.
- Муколитики. Средства, которые разжижают мокроту, разделяя ее на более мелкие кусочки. Это помогает ребенку самому откашлять ненужную слизь. Типичными представителями этой группы являются АЦЦ, Флюдитек, Ацестад.
Закупорка дыхательных путей мокротой во время приступа кашля может привести к удушью. В этом случае, родители должны сделать следующее:
- В первую очередь вызвать скорую помощь.
- Обеспечить ребенку вертикальное положение тела.
- Открыть окно для притока свежего воздуха.
- Использовать ингалятор, если он раньше был назначен врачом.

- Прогревание области спины и груди барсучьим жиром, теплым хлебом или медом — очень эффективное средство. Процедуру делают на ночь, а затем тепло укутывают ребенка.
- Смесь сока редьки с медом или клюквы с медом. Такое вкусное лекарство принимают несколько раз в течение дня.
источник
я тоже о такой думала, но не стала брать, пользуемся простой накладкой. Брать не стала т.к. для установки этого агрегата все равно мама нужна, а смысл в ней тогда, если я насадку поставила, то я и посажу. А потом мои сами научились класть накладку и с икеевской подставки залезать.Да и большая штука, выносить ее туда-сюда из туалета.
У нас такое. С 2 лет сын сам его ставит, залазит на него, потом убирает на место. Но горшком тоже пользуется. У него как переключатель какой-то, то ему только этот стул нужен, то только горшок. Может прикол кризиса 3 лет ?♀️ минус в том, что много места занимает. Хотела его подвесить на стену, но сын тогда сам не снимет
Мы таким пользуемся. Супер вещь! На горшок категорически не хочет, а на унитаз с такой штукой, прям с удовольствием ходит. Очень удобно.
есть горшок, который трансформируется так. правда он и стоит недешево
клааассс. эх если б мы всем этим добром пользовались.
а я накладку на туалет купила и все. по этоу ступеньке дочка все равно сама не взбирается(
дочка милашка))0 мы тож осваиваем, но пока только выливаем туда каки))
ребенку то удобно, но не удобно было бы нам, у нас с/у раздельный, туалет маленький, а еще там стоит лоток кошачий и мусорное ведро, и это сооружение если и влезло бы, то когда взрослый идет его убрать некуда было бы, поэтому у нас просто подставочка под ноги и накладка на унитаз.
вам-то уже не стоит конечно, большие
мы даже брать не стали, взяла обычную подставку (большие дела пока на горшок), а потом еще сидушку на унитаз и все)
Оранжевый, я б купила. А почему не удобно, у нас с сестрой в детстве такая штука была, но простенькая без ступеньки.
мы начали ходить на горшок в 2 и 2 годика, сейчас мы самостоятельно ходим на горшок, и на унитаз постоянно сажу, так как у нас крышка может во внутрь провалиться.
а на фото штука прикольная, только в туалете много места занимает
Брату ставили ступеньку которая как у раковины стоит. Ему нравилось с этой ступенькой по всему дому передвигаться. А втуза лет еще игруху с собой и как настоящий мужик на час пропал))))
Мы только мягкое признали
Сиденье на унитаз для детишек со ступенькой Thermobaby K > Девочки, хочу купить такое вот сиденье на унитаз, только вот найти не могу где его купить, чтобы цена была адекватная, может у кого есть, что скажите?!
Ого конструкция! Нужно срочно отзывы о сиденье на унитаз thermobaby почитать) Ох, скоро уже и нам покупкой озадачиться придется)
У нас без ступенек, сам забирается и делает дела свои
Сиденье тоже взяли обычное, подходит, но один раз прищемили ножку между сидениями. Потом боялся долго. Вариант сидения икеи хороший. Мы там подставку взяли пластмассовую. Они с антискальзителями. Небольшая табуреточка 25 см вроде высота.
у нас и горшки и девочка одна в подгузе ходит, но сына прикалывает в маленький унитаз писать, стоя научился ещё летом по кустам… дома теперь в туалет тянет в унитаз ему надо как в ДС, подставляем стульчик… только если влом идти до туалета, садится на горшок, ну и какать пока в горшок, т.к. сын любит книжку почитать в процессе… не знаю, на унатазе ещё не экспереминтировали с покакать… но не думаю что это составит труд в саду, т.к. там унитазики маленькие и попа не проваливается.
смотри сиденье с каемкой, чтоб по унитазу не скользило, т.е бортики внизу, ограничители… такое удобно… типа вот такого, тоже брать собираюсь. у нас обычное от Насти осталось, так оно скользит по взрослому и не удобно, а самому тем более не сесть
взрослой н
скорее всего у них маленькие унитазы — примерно в 2 раза меньше обычного, я сегодня такие в детской клинике видела… да и как вспоминаю, то и нас в саду были такие унитазики… я думаю, что надо купить самую обычную накладку без всяких прибамбасов
источник
Грудные дети беспомощны и очень уязвимы. Они максимально зависят от тех, кто ухаживает за ними. Иммунная система грудничков еще только формируется, поэтому они подвержены различным заболеваниям, в т. ч. простудным. Если болезнь сопровождается образованием слизи в дыхательных путях и горле, то мама или няня должны знать, как вывести мокроту у грудничка и помочь ему откашляться.
Выработка мокроты – это защитная реакция организма. Она препятствует проникновению инфекции в бронхи и легкие. Реснички эпителия, расположенные на поверхности бронхов, активируются и выталкивают мокроту в горло и наружу. Отхаркнуть слизь довольно мучительно даже для взрослого человека. У грудного ребенка этот процесс усложняется из-за особенностей анатомии и развития организма.
Обстоятельства, мешающие грудничку избавиться от мокроты:
Эти обстоятельства могут провоцировать повторное заражение организма от слизи. Сгусточки слизи скапливаются в большие сгустки и прикрепляются к стенкам бронхов. Просветы и длина бронхов у грудничка маленькие, при этом нет силы и навыков откашлять слизь. В результате слизь быстро заполняет бронхи и плохо отходит, из-за чего появляется риск задохнуться. Кроме того, есть опасность возникновения грыж, осиплости, нервного приступа.
Если кашель затяжной, сопровождается хрипами, при этом постоянно откашливается зеленая слизь с примесью крови, то надо незамедлительно пригласить врача. При высокой температуре и проблемах с дыханием необходимо срочно вызывать скорую помощь. У грудных детей все органы маленькие и инфекция распространяется очень быстро, поэтому нужно действовать без промедления. Большая ошибка рассчитывать только на свои силы, советы народной медицины и препараты из рекламы.
Второе необходимое условие – обильное питье. Младенца следует поить кипяченой водой и грудным молоком. Если подгузник не наполняется за 4 часа, то объем жидкости надо увеличить. Ребенка старше 8 месяцев можно поить морсами, компотами, отваром шиповника.
При лечении нужно помнить, что главное — это выявить причину кашля и убрать ее. Мокрый кашель – не болезнь, а стремление организма избавится от инфекции.
Рецепты от бабушек позволяют выводить мокроту в домашних условиях, но их надо согласовать с лечащим врачом. Практика показывает, что при кашле хорошо помогает натирание грудной клетки и стоп нутряным жиром (идеально барсучьим или медвежьим, но можно использовать говяжий или свиной) на ночь. К жиру иногда подмешивают мед, но родители должны точно знать, что у ребенка нет аллергии на него, иначе кожа может покрыться струпьями. Жир диких животных также может вызвать аллергию. После нанесения средства ребенка нужно укутать.
Народная медицина практикует обертывание капустными листьями, на которые нанесен слой меда. Хорошо смягчает кашель прикладывание теплой лепешки из картофельного пюре с медом.
Если ребенок не находится на грудном вскармливании и переведен на коровье молоко, следует напоить его теплым молоком на ночь. После 8 месяцев можно попробовать травяные чаи, но с осторожностью, т. к. они тоже способны вызвать аллергические проявления.
Перед массажем будет полезно напоить малыша отхаркивающим средством, назначенным врачом, или закапать в нос физраствор (0,9% NaCl) из пипетки.
Порядок действий при массаже:
- уложить ребенка на спинку, выполнить поглаживающие движения ладонями снизу вверх по грудной клетке;
- перевернуть малыша на живот, выполнить поглаживающие движения на спинке снизу вверх и по кругу;
- растереть спинку от талии до плеч до легкого покраснения кожи;
- выполнить пощипывающие движения пальцами;
- прохлопать спинку ладонями и простучать ребром ладони или кончиками пальцев поверхность спины, не прикладывая силу;
- закончить массаж надавливанием на спинку рукой, собранной в кулак.
Вся процедура не должна длиться дольше 5 минут. Массажные движения выполняются выше почек и не касаются линии позвоночника. Если уложить ребенка так, чтобы ноги были выше головы, то отхождение мокроты облегчится. Для этого можно положить на колени подушку под наклоном, а на ней расположить ребенка, оставляя лицо открытым. Массаж может спровоцировать приступ кашля. По возможности следует учить ребенка отхаркивать и сплевывать слизь. После этого надо дать ребенку теплое питье и укутать. Можно натереть грудную клетку камфорным спиртом, если позволит врач.

Детям до двух лет не назначают ингаляции. Можно порекомендовать капать им в нос физраствор. Его можно купить в аптеке или сделать самим, используя кипяченую воду. Физиологическим называется раствор поваренной соли 9%-й концентрации. 9 г NaCl — это чайная ложка с горкой. Ее следует тщательно размешать в литре воды. Раствор, попадая через нос, разжижает мокроту в горле и бронхах.
Если в семье есть специальный прибор (небулайзер), который преобразует лекарство в аэрозоль без образования пара, то можно попробовать применить ингаляцию годовалому ребенку и младше. Нужно купить устройство, имеющее в комплекте маску для детей грудного возраста. Это будет безопасно и комфортно. В качестве лечащего компонента можно использовать физраствор, минеральную или морскую воду. По согласованию с педиатром в раствор допускается добавить несколько капель отхаркивающего или муколитического средства.
Многие педиатры являются противниками ингаляций для грудничков, особенно перед сном. Дыхательные пути у них очень маленькие, разбухшие сгустки мокроты могут перекрыть их и создать опасную ситуацию с нарушением дыхания. Ингаляцию допускается делать перед массажем, располагая тело ребенка головой вниз.
Еще один способ лечения кашля — наклеивание горчичников — для детей до года используют с осторожностью. Допустимо лишь применение специальных горчичников в виде ленты из бумажных пакетиков с сухой горчицей внутри. От нее можно отрезать нужное их количество. На нежную кожу младенца распаренный пакетик накладывается через ткань или марлю. Воздействие горчичника вызывает приток крови и активизацию ресничек эпителия бронхов. Сгустки слизи приходят в движение и выталкиваются наружу. Применение горчичников у грудничков вызывает противоречивое мнение у родителей и специалистов.
Основным видом профилактики поражения дыхательных путей является грудное вскармливание. С молоком младенец получает антитела, защищающие его от инфекции. В период эпидемий сдует сократить контакты ребенка до минимума. После прогулки его следует умыть с мылом или с добавлением антисептического средства. Можно капнуть в нос физраствор. Перед посещением общественных мест, в т. ч. поликлиники, хорошо смазать область возле носа Оксолиновой мазью. Следует соблюдать график вакцинирования.
Детей нужно закалять, приучать к прохладным, проветренным помещениям, не кутать. Ребенку на искусственном питании добавляют в рацион витаминные и иммуностимулирующие комплексы, согласованные с врачом. Проще заранее приложить усилия для предотвращения образования мокроты, чем потом вывести ее у грудного младенца.
источник
Лечить кашель у грудничка без температуры спешить не стоит. Нужно определить его причину, убедиться, не инфекция ли это, не инородное ли тело застряло в носоглотке. Для этого необходимо посетить врача.
Кашель у грудного ребенка – это способ устранить препятствия для дыхания. У маленьких деток он бывает разным:
- физиологической природы;
- вирусной;
- неинфекционной.
У грудничков не сформирован механизма выведения слизи, которая образуется в органах дыхания. Чтобы очистить проходы, ребенок кашляет.
Здоровый грудничок кашляет до десяти раз в сутки. Этот кашель врачи называют физиологическим, он не нуждается в лечении. Но определить природу кашля, в том числе и физиологического, может только врач.
Малыш еще не научился жить в окружающем мире, к сухому воздуху, раздражающим примесям в нем, особенно зимой.
Кашляет грудничок в результате:
- аллергии;
- пересохшего воздуха;
- предмета, попавшего в органы дыхания извне.
♀ Если этот симптом появился в результате аллергического фактора, необходимо обратиться к пульмонологу-аллергологу. Самолечением в таком случае заниматься нельзя.
При покашливании малютки по причине сухого воздуха облегчить дыхание поможет увлажнение специальными приборами или влажная уборка.
♂ Кашель может возникнуть при вдыхании молока или слюны. Появляется он из-за слабости мышц дыхательных путей или при попытке удалить инородный предмет.
☝️ Причина такого кашля у малютки, который вызван ОРВИ, простудным заболеванием вирусной природы. Малыш дышит ртом, а это ведет к пересыханию слизистых тканей гортани. Сопли затекают по стенкам носоглотки в органы дыхания, раздражают их слизистую, вызывая кашлевой рефлекс.
Подобный эффект вызывает отит среднего уха.
Кашлевой синдром бывает двух типов: сухой и влажный.
Возникает он обычно при вирусных заболеваниях, и очень похож на лающий синдром, при коклюше, к примеру. У ребенка после заражения вирусом появляется сначала сухой кашель без температуры, а через несколько часов уже все симптомы ОРВИ налицо. Это связано с раздражением стенок органов дыхания. ♨️ Сухой природы эффект возникает еще во время приступов астмы или аллергии. Двухмесячный малыш, месячный или новорожденный часто кашляют при кормлении, если попадает материнское молоко в гортань. Они еще кушать правильно не умеют.
Появляется, когда на поверхности слизистой образуется мокрота. Ее отхождение очищает проходы, после чего малыш выздоравливает. Цвет слизи показывает, какая была патология:
- желтый или зеленый указывает на бактериальную инфекцию;
- прозрачная сигнализирует о вирусах, после нее не бывает осложнений.
Такой кашель менее опасен, но продолжительный мокрый он не должен ☔️ оставаться без внимания. Поскольку такой эффект сигнализирует часто о бронхитах или пневмонии. Эти заболевания могут протекать без температуры. Такой, протекающий кашлевой синдром, опасен.
Осипший голос, лающее сухое кашляние без температуры часто указывают на развитие ларингита, коклюша или трахеита.
☎️ При появлении симптома любого типа у малыша необходимо для начала выяснить, является ли это нормой или вызвано болезнью. Для этого обязательно нужно отправиться на прием к педиатру в Москве, если родители проживают в столице, или по месту жительства (см. gorps.ru).
Такого маленького ребенка нельзя лечить самостоятельно. И лечение должно быть назначено в зависимости от причин такой патологии.
Среди назначаемых грудничку лекарств есть разные. Их использование зависит от типа патологии. Если кашель сильный, лающий, необходимо назначение лекарств врачом.
Эти лекарства уменьшают активность кашлевого очага. Назначают их только при сильном сухом кашлянии, когда младенец начинает как-бы гавкать. Но лекарства этого класса не сочетаются с отхаркивающими. К медикаментам, назначаемым при данной патологии, относятся:
- сироп травы подорожника Гербион (его можно только с 2-х лет);
- сироп Эофинил;
- сироп Тайса (разрешен с годика);
- средство Геделикс, выпускаемое в виде сиропа и разрешенное даже для новорожденных;
- Алтейка (с 2-х лет);
- Мукалтин (растворимая таблеточка, разрешена с 3-хлетнего возраста);
- Исла-Моос и Эвкабал (последний нравится деткам сладковатым вкусом и ароматом, разрешен с 6 месяцев);
- Пертуссин (в виде сиропа, с 3-х лет);
- Туссамаг ( в виде капель, с годика);
- Эреспал.
Синекод (следует соблюдать осторожность, поскольку у препарата много противопоказаний).
Большинство сиропов разрешено использовать с 2-х месяцев.
Если патология сопровождается повышением температуры, врач назначает антибиотики.? При температуре врач направляет сдать анализ на бакпосев чтобы определить вид вируса. А потом могут быть назначены антибиотики или макролиды, активно помогающие лечить инфекции.
При обнаружении у ? малыша астмы, ему назначают глюкокортикостероидные гормоны.
Выявленные аскариды требуют лечения противопаразитарным таблеткам, которые назначают всей семье.
При навязчивом детском кашле, с частыми приступами, назначаются препараты, действующие на головной мозг и т.д.
Врач рекомендует в этом случае отхаркивающие средства. ☘️ Их действие заключается в облегчении откашливания слизи. Маленьким деткам назначают для этого сиропы Геделикс с Проспаном, которые можно давать даже новорожденному. Еще выписывают Линкас, сироп на основе плюща Гербион, препарат, с корнем солодки (с 5-тимесячного возраста), Бронхипрет.
Эти медикаменты делают мокроту менее вязкой, чем способствуют ее отделению. Из муколитиков, разрешенных грудничкам, чаще всего назначают:
- Амброксол (его назначают чаще, поскольку существует большой опыт применения безопасно и эффективно);
- Бромгексин с Ацетилцистеином;
- Флюдитек в вилле сиропа.

Антигистаминного действия медицинские препараты врач выписывает при аллергической природе кашля. Антибиотики назначают при вирусных инфекциях, проявляющихся кашлянием, к примеру, пневмонии или ангине.
Существуют еще комбинированные препараты, в составе которых несколько компонентов, к примеру, Бронхипрет содержит вытяжки из? тимьяна и плюща. Он назначается деткам с 3 месяцев.
Кроме лекарственных средств при терапии грудничков используют физиопроцедуры;
- Ингаляции.☁️ Их делают с помощью пара или небулайзера. Но делают это крайне осторожно, чтобы не допустить ожогов. В небулайзере же для процедуры без разрешения врача можно использовать только физраствор.
- Дренажный массаж. ☔️ Эту процедуру малышам делают только если у них нет температуры. Причем назначается она не с первого дня заболевания, а, примерно, с четвертого, чтобы облегчить отделение слизи. При выполнении манипуляций головку малютки располагают чуть ниже всего тела. Сначала проводят растирание спинки, а затем груди. По окончании массажа грудничка укутывают и укладывают в кровать.
☘️ Насморк и кашель у грудничка иногда лечат еще народными средствами. Для этой цели используют отвары трав, лепешечки с медом, растирания жиром барсучьим или козьим. При лечении патологии целебные травы сочетают в разных сборах. В состав их входит алтей с анисом, бывает мать-и-мачеха с солодкой, подорожник с душицей и другими растениями. Но врачи рекомендуют употреблять одно растение при комплексном лечении, чтобы не возникла аллергия.
Чаще используется, в виде чая, отвара для ингаляций.
Для чая столовую ложку сухих цветов заливают стаканом кипящей воды, накрывают крышкой. Спустя 10 мин, процедив, дают такой чай три раза в сутки через тридцать мин после кормления в количестве по 30 мл деткам с первого месяца.

Заваренные цветы ☘️ высохшего растения настаивают 40 минут, затем кипятят 1 л воды и выливают в туда настоянную ромашку. После этого подносят малыша к кастрюльке с настоем, и он дышит паром 5 мин.
Излечить патологию одной ромашкой или иным методом невозможно.
Растирания рекомендуют делать деткам с 6 месяцев. Младшим грудничкам процедуру делают только под строгим контролем врача. Камфарное масло разрешается с года. Применяют также мази, которые можно купить в аптеке, например, Пульмакс бэби. Народный способ представлен средствами из жидкого меда или свиного сала, козьим жиром с прополисом. Но если малышу нет месяца или даже шести, такую процедуру в терапии лучше не использовать.
Выполняют манипуляции вечером, перед укладыванием спать. Движения при этом должны быть легкими, круговыми, в направлении часовой стрелки. Недопустимо растирать малыша мазями в области сосков и сердца.
После растираний малютку укутывают тепло, надев на носки.
Но чтобы малыш мог вылечиться, нужна большая осторожность.
Известный педиатр Комаровский считает, что грудной ребенок кашляет не всегда по причине болезни. Это – естественная реакция организма на попадание в органы дыхания посторонних предметов или веществ. Если такое возникает у малютки, Комаровский советует обратиться к специалисту, а не давать крохе лекарство.
Популярный врач рекомендует использовать такие продуктивные способы устранения синдрома. ☘️ Например, помогает увлажнение воздуха в детской и обильное питье.
Если после использования лекарства появились признаки аллергии, необходимо остановить терапию и посоветоваться с педиатром.
источник
Слизь и мокрота могут присутствовать в носу или в горле. Если слизь попадает в носовые пути, то ее возможно легко удалить, однако если мокрота в горле, то от нее избавиться гораздо труднее. В этой статье мы рассмотрим вопрос, волнующий многих мам: «Как вывести мокроту у грудничка с помощью массажа и специальных препаратов?»
Мокрота может доставлять массу неудобств вашему малышу, если она находится в избыточном количестве. Из-за нее может быть сильный кашель, она даже может стать причиной удушья. Поэтому от нее стоит избавляться срочно, всеми возможными способами, но, конечно, такими, что не навредят крохе.
Первое, что очень важно — не занимайтесь самолечением, обязательно обратитесь в больницу. Иммунитет грудничка настолько слаб, что неправильно подобранная терапия может только ухудшить положение. Итак, как вывести мокроту у грудничка?
Начнем с того, что кашель — это естественная реакция организма, которая возникает при необходимости очистить дыхательные пути. Он бывает влажным и сухим — в статье мы поговорим о второй его разновидности.
Влажный кашель может говорить о развитии бронхита или пневмонии, ОРЗ, ОРВИ, ангины. Не стоит бить тревогу, если его приступы не окажутся особенно продолжительными. Причинами кашля могут служить не только заболевания, но и:
- попадание слизи в горло во время сна на спине;
- обильное слюноотделение;
- обильное срыгивание;
- отрыжка.
Также нужно быть очень внимательными к сильному внезапному кашлю, это говорит о том, что в дыхательные пути попали посторонние тела. Ребенок подавился, и стоит ему немедленно помочь.
Чтобы решить проблему, как вывести мокроту у грудничка, нужно обязательно принести его на осмотр опытному врачу. Только хороший специалист может качественно подобрать лекарство от мокроты для грудного ребенка. Кроме этого, он покажет и поможет вам сделать специальный массаж, который будет способствовать отхождению мокроты.
Кашель — это естественная реакция организма на патологические процессы в организме. Именно поэтому стоит в первую очередь лечить не симптом (в нашем случае кашель), а причину его возникновения.
Если же вы вызвали врача на дом, то в ожидании его можно, не откладывая, предпринять некоторые меры для облегчения состояния ребенка. Так, следует сделать влажную уборку комнаты малыша, а также массаж, который поможет отхождению мокроты (как именно его делать, мы опишем далее).
Но не переусердствуйте — например, не стоит натирать младенца какими-либо настойками, большинство из них просто нельзя использовать.
Итак, как вывести мокроту у грудничка с помощью массажа? Его нужно делать, если у малыша нет большой температуры, после приема лекарств, если их уже вам выписали. Для этого положите кроху на животик и разотрите спинку до красноты. Начинайте с поясницы, заканчивайте шеей. После нужно легонько пощипать спинку пальцами, постучите ребром ладони, только с такой силой, которая не доставляет дискомфорта малышу.
После этих действий малыш может раскашляться, не пугайтесь, это отходит мокрота, дайте ему покашлять и продолжайте. Можно немного постучать кулачками по спинке. Потом переверните малыша и погладьте ему грудь и животик.
Это очень эффективный способ, который поможет устранить кашель с мокротой у грудничка.
С медикаментозными средствами для детей стоит быть очень осторожными. Этим вопросом обязательно должен заниматься высококвалифицированный медицинский работник. Лекарство от мокроты стоит употреблять в том случае, если другие способы не помогают.
Часто случается, что малыш не обходится одними народными средствами. Это особенно важно, если возраст, который имеет грудничок, — 3 месяца или младше. В этом случае нельзя сделать ингаляцию или компрессы, и врачу не остается выбора — он назначает медикаментозное лечение, чтобы облегчить отхождение мокроты.
Сейчас существует множество препаратов от кашля в форме сиропа, так как малыши еще не умеют глотать таблетки. Очень часто назначают «Амброксол», «Лазолван», «Бромгексин». Но перед медикаментозным лечением обязательно проконсультируйтесь со специалистами.
Когда ребенок болеет, за ним нужно тщательно следить. Если мокрота отходит зеленоватого оттенка — это значит, что подключились болезнетворные микробы. Обязательно обратитесь к врачу. В таких случаях после осмотра назначают антибиотики. Как правило, под их воздействием мокрота отходит быстрее и легче, исчезают и другие симптомы болезни, но, несмотря на это, курс лечения необходимо закончить.
Как избавиться от мокроты у ребенка двух-трех лет? Здесь помогут распространенные народные способы, которые действуют не менее эффективно, чем медикаментозное лечение:
- Мед с добавлением сока клюквы, лука или редьки. Как получить сок с лука или редьки? Для этого овощ стоит натереть на терке, после чего отжать полученную мякоть через несколько слоев марли.
- Горячее молоко с добавлением инжира. Этот вкусный напиток стоит предлагать ребенку дважды в день по стакану. Этот напиток хорошо разжижает мокроту, помогает от нее максимально быстро избавиться.
- Коровье натуральное молоко с чесноком. На литр теплого молока раздавите пять зубчиков чеснока. Эту смесь ребенок должен выпить в течение дня. Это очень действенный «бабушкин» способ.
- Четвертый способ подойдет для малыша, если ему исполнилось два года. Речь идет об ингаляции.
Этот способ очень действенный. Для пользования этим методом нужно учитывать следующие правила:
- рядом с ребенком на протяжении всей процедуры должен быть кто-то взрослый;
- вода после закипания должна остывать на протяжении 10 минут, только после этого нужно начинать процедуру;
- весь процесс не должен превышать пять минут;
- после ингаляции ребенок не должен вдыхать холодный воздух, обеспечьте ему постельный режим.
При соблюдении всех этих правил процедура будет действенной и приятной для ребенка. Хотя сейчас уже продаются ингаляторы во всех аптеках, поэтому пользоваться старым способом нет необходимости.
источник
Влажный кашель у грудничка возникает на фоне простуды и некоторых инфекционных заболеваний. В это время в дыхательных органах образуется много слизи, как ответ на попадание в организм раздражителей, которыми выступают болезнетворные микробы. Вот тут у многих родителей и возникает вопрос, как вывести мокроту у грудничка быстро и безболезненно? Сделать это можно при помощи лекарственных препаратов, массажа и некоторых народных рецептов.
Влажный кашель у грудного ребёнка возникает по ряду причин. Чаще всего его провоцируют респираторные заболевания, при которых сильно раздражаются слизистые оболочки верхних дыхательных путей. Но спровоцировать покашливание у младенцев могут и другие заболевания:
- Ларингит и фарингит.
- Тонзиллит и ринит.
- Трахеит и бронхит.
- Болезни сердечно-сосудистой системы.
- Заболевания пищеварительного тракта.
- Попадание инородных предметов в дыхательные органы.
- Вдыхание слишком пересушенного воздуха.
Слизь в глотке у младенцев может появляться и без кашля. Это характерно в восстановительный период, после перенесённой простуды. Такое состояние вызывает дискомфорт у малыша, ведь скопившаяся слизь не отхаркивается и частенько не выходит из носа. В таком случае родителям нужно предпринять некоторые шаги, чтобы облегчить состояние крохи.
Если влажный кашель у грудничка после простуды сохраняется на протяжении 10 дней, то это можно считать нормой. Если покашливание затянулось до 2 недель, то это говорит о присоединении бактериальной инфекции.
Скопившаяся в дыхательных органах мокрота у грудничка может привести к опасным патологическим процессам. Последствия скопления слизи в горле и дыхательных органах могут быть такими:
- У малыша нарушается сон и аппетит, из-за чего он начинает терять вес.
- Часто возникают рвотные позывы.
- Голос становится осипшим.
- В результате перенапряжения брюшной стенки может быть грыжа.
Кашель следует лечить современно. Но не стоит забывать, что заниматься самолечением категорически запрещено. Давать любые лекарственные препараты можно только по предписанию доктора.
Врач определяется со схемой лечения только после полного обследования больного ребёнка. Необходимо сдать анализы крови и мочи, пройти рентген и при необходимости проконсультироваться с отоларингологом.
Чтобы помочь грудничку откашлять вязкую мокроту доктор назначает отхаркивающие препараты и муколитики. Деткам младшего возраста лекарства от кашля назначат в сиропах. Чаще всего врачи отдают предпочтение Амброксолу, Лазолвану и Амбробене. Может быть назначен и Бромгексин, но у этого препарата больше побочных эффектов.
Если кашель вызван бактериальной инфекцией, то прописываются антибактериальные препараты, так как избавиться от инфекции иным способом нельзя. Антибиотики для лечения младенцев подбираются с большой осторожностью. Отдаётся предпочтение препаратам широкого спектра действия с минимальным количеством побочных эффектов.
Перед началом применения антибиотиков проводят тест на чувствительность к препарату. Для этого немного раствора наносят на внутренний сгиб локтя крохи и выжидают 15 минут, после этого времени оценивают результат.
Помогают откашлять вязкую мокроту ингаляции через небулайзер. При помощи этого прибора лекарственные растворы преобразуются в мелкодисперсную субстанцию, которая оседает на слизистых оболочках и оказывает лечебное действие.
Для проведения ингаляций врач прописывает такие лекарственные препараты:
- Раствор Амбробене или Амброксола.
- Физраствор.
- Щелочную минеральную воду.
Муколитики предварительно разводятся физраствором, в соотношении 1:3. Длительность процедуры должна составлять 10-15 минут. Важно использовать детскую маску, которая плотно прилегает к личику малыша.
На каждую ингаляцию готовят новый лекарственный раствор. Остаток лекарства выливают, а контейнер моют и просушивают.
Вывести мокроту у грудничка поможет и лечебный массаж. Элементарным массажным приёмам может научиться каждый родитель.
За счёт массажа улучшается кровообращение, и активизируются все обменные процессы. Если правильно выполнять массажные приёмы, состояние больного ребёночка очень быстро улучшается. Какой же массаж можно делать при кашлевых приступах?
- Малыша кладут на ровную поверхность и начинают осторожно поглаживать спинку. Движения ладоней должны быть направлены снизу вверх.
- Растирают спинку малыша ладонями. Делать это нужно осторожно, так как у младенцев нежная кожица и её можно легко повредить.
- Кончиками пальцев постукивают по спинке.
- Ребрами ладоней аккуратно постукивают малыша по спинке.
Массаж нужно делать тёплыми руками. Допускается нанести на ладони немного Мази Барсучок или Пульмекс беби. После массажа кроху одевают и укладывают в постель.
Стоит учитывать, что массаж нельзя делать при повышенной температуре тела. Это приведёт к ухудшению состояния больного.
Вылечить кашель помогают и народные методы. Использовать их можно только по согласованию с врачом. Эффективными и безопасными считаются такие рецепты:
- Из ягод спелой клюквы отжимают сок и смешивают его пополам с мёдом. Полученный сироп дают грудничку по ½ чайной ложечки утром и вечером.
- Чёрную редьку очищают, нарезают кусочками и сдабривают столовой ложкой мёда. Через час начинают давать ребёночку выделившийся сок. По 1 чайной ложечке, 4 раза в день.
- Луковицу очищают, натирают на тёрке и отжимают сок. На столовую ложку лукового сока берут столько же мёда, всё хорошенько перемешивают. Полученное снадобье дают крохе по 1 чайной ложечке, 3 раза в день.
- Заваривают аптечную ромашку из расчёта 1 чайная ложечка травы на стакан воды. Закапывают отвар в носик малышу 3 раза в сутки.
Быстро убрать мокроту из дыхательных органов помогают и растирания. Для растирки можно использовать как аптечные препараты, так и натуральные жиры. Чаще всего младенцев растирают козьим и барсучьим жиром.
Для растирания грудничка можно использовать Скипидарную мазь, но её предварительно разводят детским кремом в соотношении 1:2.
Чтобы быстро вылечить кашель у грудного ребёнка, следует придерживаться таких рекомендаций:
- В жилище следует поддерживать оптимальную влажность около 55%.
- В детской комнате не должно быть слишком жарко, так как в этом случае будет сильно пересыхать слизистая носа.
- Больному ребёнку нужно давать много пить. Это может быть вода, чай, компот или сок, разрешённый по возрасту.
- Следует неуклонно соблюдать все рекомендации врача.
Грудничка следует чаще брать на руки и носить в вертикальном положении. В таком положении он может хорошо откашляться. Если больной ребёночек много лежит, то у него возникают застойные явления в бронхах.
Больного младенца стоит показывать врачу 2 раза в неделю. Если назначенное лечение неэффективно, доктор пересматривает его и назначает новые лекарственные препараты.
источник
Заболевания дыхательных путей у грудных детей могут вызывать опасные осложнения. Такой симптом, как мокрота у грудничка, указывает на разные патологии. Родителям необходимо следить за дальнейшим состояние ребенка для выявления опасных признаков и своевременного обращения за врачебной помощью. В большинстве случаев это обычное простудное заболевание, однако иногда кашель с мокротой связан с инфекцией нижних отделов респираторного тракта.
Мокрота – это слизистые выделения из дыхательных путей и легких
Выделение мокроты с кашлем является самым распространенным неспецифическим симптомом заболеваний дыхательной системы и других органов. В зависимости от других симптомов врач может предположить наличие бактериальной или вирусной инфекции, патологии желудочно-кишечного тракта или воспалительного процесса.
Сложность заключается в оценке тяжести состояния детей до года, поскольку новорожденные не могут рассказать о своих жалобах. Родителям приходится опираться на косвенные признаки и доверять мнению врачей.
Пациенты раннего возраста подвержены многочисленным патологическим влияниям. В первую очередь это связано с тем, что некоторые системы органов еще не до конца сформированы, а иммунная система не способна бороться со всеми инфекциями. Существует множество опасных бактериальных и вирусных заболеваний, возникающих именно в детском возрасте. Начальные стадии инфекций у грудных детей могут протекать бессимптомно.
Важной задачей является обнаружение самых ранних проявлений недуга и обращение к педиатру.
Чихание является абсолютно нормальным процессом. Само наличие этого рефлекса у малыша указывает на нормальное функционирование нервной системы. Слизь, содержащая пыль и другие чужеродные вещества, проникает в нижние отделы респираторного тракта, вызывает раздражение нервных рецепторов и провоцирует форсированный выдох, способствующий очищению дыхательных путей. Соответственно, родителям необходимо ориентироваться на другие, более опасные симптомы при оценке состояния ребенка.
Цвет мокроты поможет определить ее причину
Первым диагностическим критерием является цвет мокроты, выделяющейся во время кашля. Этот показатель зависит от дополнительных компонентов, смешивающихся со слизью, поскольку в норме секрет железистых клеток дыхательных путей не имеет цвета. Мокрота может смешиваться с продуктами распада тканей, болезнетворными агентами и другими веществами.
- Слизистые выделения. Вязкая слизь может скапливаться в респираторном тракте и обуславливать нарушение дыхания. В частности, такая клиническая картина наблюдается при бронхиальной астме. Мокрота при этом обычно прозрачная.
- Мокрота с алыми или темно-красными вкраплениями – опасный признак, указывающий на поражение дыхательных путей или сердечно-сосудистой системы. Такое наблюдается при пневмонии, абсцессе, туберкулезе, отеке легких и других состояниях.
- Гнойная мокрота. Выделения при этом обычно имеют зеленый цвет. Гной образуется в органах дыхательной системы при инфекционных заболеваниях, сопровождающихся разрушением тканей. Это также опасный признак.
- Слизь ржавого цвета. Такой специфический признак может быть связан со скоплением в респираторном тракте продуктов распада гемоглобина. К возможным причинам симптома следует отнести пневмонию и отек легких.
Если мокрота выделяется с кашлем, родителям следует обратить внимание на проявления этого симптома. Педиатр спросит родственников о характере и частоте кашля.
- Лающий кашель, характеризующийся охриплостью и свистом. Ребенок может кашлять в течение длительного времени, что значительно затрудняет работу дыхательной системы.
- Сухой кашель, не сопровождающийся выделением слизи.
- Влажный кашель с обильным выходом слизистого секрета.
- Нередко при простудных заболеваниях сухой кашель постепенно переходит во влажный, что связано с поражением слизистой оболочки органов.
У ребенка повысилась температура или появилась одышка? – Нужен врач!
Наблюдение за поведением ребенка помогает выявить другие проявления болезни. На ранних стадиях инфекционных заболеваний дети часто становятся раздражительными и угнетенными.
Грудной ребенок может отказываться от питания, часто срыгивать пищу и лежать в определенной позе в течение длительного времени. Кашель обычно сопровождается дефицитом кислорода в крови (гипоксемии), что может сказаться на цвете кожи ребенка.
- Повышение температуры тела (лихорадка).
- Скопление слизи в носу и насморк.
- Постепенное сгущение назальных выделений и мокроты.
- Постоянное чихание.
- Снижение активности внимания.
- Нарушение сна.
Если ребенку меньше трех месяцев, необходимо обратиться к доктору даже при невыраженных симптомах. В этом возрасте иммунная система не способна бороться с серьезными инфекциями. Даже обычная простуда может спровоцировать развитие пневмонии.
Наиболее опасные симптомы:
- Редкое мочеиспускание, отсутствие дефекации.
- Температура тела выше 38 C.
- Покраснение глаз.
- Желтушный или зеленоватый цвет глаз.
- Нарушение дыхания.
- Непрерывный кашель.
- Постоянные выделения из носа в течение нескольких дней.
- Полный отказ от грудного вскармливания.
- Рвота.
- Бледность или синюшность кожных покровов.
- Выделение кровавой мокроты с кашлем.
При обнаружении перечисленных выше признаков следует незамедлительно обратиться за врачебной помощью.
Диагностические методы, направленные на выявление опасных заболеваний у детей:
- Прослушивание легких (аускультация) с помощью фонендоскопа.
- Подсчет дыхательных движений.
- Лабораторное исследование мокроты с микробиологическим посевом.
- Серологическое исследование крови.
- Анализ крови на количество и соотношение форменных элементов.
- Биохимия крови.
- Рентгенография органов грудной полости.
- Ультразвуковое исследование органов.
Получение данных диагностических тестов даст врачу возможность назначить наиболее эффективное лечение.
Результаты обследования и осмотра помогут установить диагноз
Существует несколько наиболее распространенных патологических состояний, связанных с поражением дыхательных путей у детей до года. Как показывает педиатрическая практика, далеко не всегда кашель с мокротой указывает на инфекцию. Выявление второстепенных признаков облегчит диагностику.
Распространенные патологические состояния:
- Грипп – инфекционное заболевание вирусной природы, поражающее верхние отделы дыхательных путей. Наиболее высокий риск возникновения недуга связан с заболеваемостью людей, контактирующих с ребенком. Обычно вирусы в первую очередь поражают слизистую оболочку горла, поэтому ранние симптомы связаны с кашлем. При несвоевременном лечении возможно возникновение оппортунистической инфекции.
- Кислотный рефлюкс – проникновение кислотного содержимого желудка в пищевод и верхние отделы респираторного тракта. Заболевание может быть обусловлено врожденными дефектами клапанов ЖКТ. Тяжелые осложнения возникают при проникновении желудочного содержимого в бронхи и легочную ткань.
- Бронхиальная астма – воспалительное заболевание бронхов, сопровождающееся скоплением слизи и нарушением дыхания. Хриплый кашель является самым распространенным симптомом. При тяжелых приступах может возникать выраженная гипоксемия.
- Аллергическая реакция – реактивные изменения в тканях, обусловленные реакцией организма на чужеродные вещества. К характерным проявлениям аллергии можно отнести покраснение кожи, резкое нарушение дыхания, отек шеи, насморк и кашель. Аллергены могут попадать в организм ребенка с пищей или вдыхаемым воздухом. Самыми распространенными аллергенами являются частички пыли, пыльца, пух, резкие запахи и компоненты синтетической одежды.
- Коклюш – острая воздушно-капельная инфекция бактериальной природы. Заболевание характеризуется появлением приступообразного кашля и лихорадки.
- Круп – воспаление респираторного тракта на фоне инфекционных заболеваний. Чаще всего болезнь встречается у детей раннего возраста. Опасным осложнением недуга является сужение гортани и нарушение дыхания.
- Пневмония – бактериальная инфекция легочной ткани. У детей до трех лет иммунная система менее активна, поэтому ранние признаки, как правило, не выражены. К поздним симптомам относят кашель с зеленой или ржавой мокротой и нарушение дыхания.
Все перечисленные заболевания на том или ином этапе своего развития могут проявляться выделением мокроты. Только врач можно точно установить причину симптома.
Отхаркивающие препараты помогут разжижить и быстрее вывести мокроту
В первую очередь родители должны понять, что самостоятельное назначение любых медикаментов для лечения ребенка недопустимо. Как уже было сказано, организм новорожденного очень чувствителен к любым патологическим факторам. Многие лекарства негативно сказываются на работе кроветворной системы, печени, почек и иммунитета. Назначить препараты может только врач после тщательной диагностики.
Антибиотики – это основное назначение при инфекционных заболеваниях. Противомикробные препараты уничтожают бактериальные клетки и предотвращают развитие осложнений при простуде. Тем не менее большинство антибиотиков негативно влияет на развивающийся организм ребенка. Лекарства нарушают баланс микрофлоры кишечника, подавляют иммунитет и поражают печень. Врач может назначить такое лечение только при опасной инфекции.
Безопасное домашнее лечение:
- Промывание носа теплой водой с помощью спринцовки. В воду не следует добавлять растительные компоненты и соль, поскольку существует риск возникновения аллергии.
- Прогревание груди с помощью компрессов. Вода в компрессе не должна быть горячей. Недопустимо использование горчичников.
- Ингаляция небулайзером (после консультации педиатра).
Из видео можно узнать о том, как правильно делать дренажный массаж ребенку при кашле:
источник