Большинство заболеваний дыхательной системы, характеризуются повышением температуры тела, покраснением горла и сильным кашлем. Врачи утверждают, что лучший вариант, когда спазмы мышц грудной клетки, сопровождаются выделением мокроты. Что такое секрет трахеобронхиального дерева и нужно ли опасаться такого симптома патологии? Давайте разбираться с этим вопросом вместе.
Мокротой называют смесь секрета придаточных пазух, слизистой оболочки носа, слюны и продуктов жизнедеятельности патогенных микроорганизмов, вызывающих воспалительный процесс в легких, бронхах. Слизь необходима для «фильтрации» любых инородных веществ, попадающих в дыхательную систему извне. В большинстве случаев флегма полезна. Исключением становится аномальное выделение образований, мешающих нормально дышать, есть.
Многие больные на приеме у терапевта, пульмонолога спрашивают, откуда берется мокрота? На самом деле такой вопрос не корректен. Слизь вырабатывается на протяжении всей жизни. Если реснитчатый эпителий прекратит транспортировку флегмы в верхние дыхательные пути, то риск инфекционного заражения легких увеличивается в разы.
Какие функции выполняет мокрота:
- защита слизистой от микробов, аллергенов;
- увлажнение и устранение раздражения;
- выведение бактерий во время терапии ОРВИ, ОРЗ.
В нормальном состоянии мокрота состоит из воды, углеводов, протеина и минеральных солей. Патологическое состояние добавляет в секрет продукты жизнедеятельности бактерий, вирусов.
Здоровый человек ежедневно избавляется от 50-100 мл слизи, состоящей из пыли и других инородных для организма веществ. Во время болезни количество вырабатываемой флегмы может увеличиться в 10-15 раз (1500 мл). Поэтому особо волноваться при выявлении слизи при кашле не стоит. Считается, что это нормальное явление во время лечения вирусных и бактериальных поражений.
Обратиться за помощью в медицинское учреждение необходимо при изменении состава и цвета мокроты. Сильный воспалительный процесс может сопровождаться отхождением серозной, гнойной, кровянистой или стекловидной флегмы. Такие симптомы нередко указывают на развитие опасных заболеваний дыхательной системы (туберкулез, бронхит, пневмония, рак).
Многие врачи ставят первоначальный диагноз, ориентируясь на цвет мокроты:
- прозрачные выделения не должны пугать больного, так как отсутствие примесей говорит о постепенном угасании воспаления;
- стекловидная слизь должна стать поводом для проверки организма на наличие стеноза бронхов;
- желтая мокрота считается показателем усиленной борьбы иммунной системы с инфекцией (воспаление легких, астма, бронхит);
- зеленые выделения обычно вязкие и плохо отхаркиваются из-за повышенной концентрации нейтрофилов, эпителия и мертвых патогенных агентов (стафилококк, стрептококк);
- коричневая флегма указывает на распространение заболевания на нижние дыхательные пути или внутреннее кровотечение (разрыв капилляров).
В отдельную группу нужно вывести мокроту с кровью. Такой симптом возникает при сильном повреждении легочной ткани. Обычно больные с подобными признаками болезни незамедлительно госпитализируются.
Во время осмотра врач обязательно задаст вопрос о времени появления неприятного симптома. Если выделение мокроты наблюдается в утреннее время, то в первую очередь необходимо исключить естественные источники флегмы. Нередко причиной обильных выделений во время кашля становится аллергическая реакция на внешние раздражители (пыль, сухой воздух, шерсть животных). Нельзя исключать вероятность отравления химическими веществами (парами бытовой химии).
Слизистая вязкая мокрота может образоваться у курильщиков. С дымом сигарет в легкие попадает сажа, копоть и другие отравляющие элементы.
Негативное воздействие на бронхи вызывает уменьшение дыхательного просвета и ослабление функций клеток эпителия. Скопившаяся за ночь мокрота выходит утром с сухим приступообразным кашлем.
Многие заболевания дыхательных путей сопровождаются образованием большого количества секрета. Респираторные патологии почти всегда провоцируют организм на выработку флегмы. Какие патологии нужно исключить в первую очередь?
- Туберкулез – персистирующая инфекция, вызванная палочками Коха. Такая болезнь характеризуется аномальной потливостью, потерей аппетита, субфебрильной температурой (37°С). Отличительной чертой заболевания считается белая (начальные стадии), зеленоватая или кровянистая мокрота при кашле.
- Воспаление легких развивается на фоне заражения бактериями, грибками или вирусами легочной ткани. Главные проявления – резкий скачок температуры тела, сухой, непродуктивный кашель с хрипами, боль в грудной клетке, одышка. Секрет желтый или зеленый.
- Бронхит характеризуется отеком слизистой оболочки и ускоренной выработкой иммуноглобулина. Такие процесса вызывают закупорку бронхов и осложненное выделение мокроты. Симптомы болезни напоминают классическую простуду с появлением белой, желтой или зеленой флегмы.
Заниматься самодиагностикой нельзя. Лечение должно быть назначено специалистом (терапевтом, инфекционистом, иммунологом или пульмонологом).
Обратиться за помощью в медицинское учреждение необходимо, если кашель продолжается более 2-х недель, есть подозрение на пневмонию, туберкулез или другие опасные болезни, в мокроте появились примеси (розовая, зеленая, желтая или стекловидная слизь).
- точно определить причину усиленной выработки слизи;
- исключить онкологию (рак легких);
- проверить выделения на маркеры аллергии.
При выявлении бактериальной природы мокроты, в лаборатории проводят исследования на резистентность патогенной микрофлоры к разным видам антибиотиков.
Нормальное отхождение мокроты считается хорошим знаком. Выделение прозрачного секрета нормальной вязкости показывает, что лечение первопричины кашля продвигается в нужном направлении. Дополнительная стимуляция отхаркивания слизи нужна в случае застоя секрета.
Препараты для выведения мокроты:
- муколитики необходимы для увеличения объема слизи при сухом, непродуктивном кашле («Мукалтин», «АЦЦ», «Амброксол»);
- отхаркивающие средства назначаются для облегчения выведения секрета из бронхов («Лазолван», «Стоптуссин», «Доктор Мом»);
- натуральные сиропы и микстуры повышают иммунитет и снимают раздражение слизистой («Геделикс», «Гербион», «Корень Алтеи»).
Лечение ребенка лучше начинать с относительно безопасных методов народной медицины. Если мокрота вязкая, но без примесей (гнойная, розовая, серозная), то следует воспользоваться отварами шалфея, душицы, календулы, солодки. Хорошие результаты показывает терапия ингаляциями, применение компрессов.
источник
МОКРОТА (sputum) — выделяемый при отхаркивании в избыточном количестве и (или) патологически измененный трахеобронхиальный секрет; в носовой части глотки и полости рта к нему обычно примешиваются слюна и секрет слизистой оболочки носа и придаточных (околоносовых) пазух.
В норме трахеобронхиальный секрет состоит из слизи, секретируемой серозными и слизистыми железами и бокаловидными клетками слизистой оболочки трахеи и крупных бронхов, и клеточных элементов, преимущественно альвеолярных макрофагов и лимфоцитов. Существует мнение о двухслойном строении трахеобронхиальной слизи: более жидкий слой (золь) окружает реснички мерцательного эпителия и более густой — поверхностный — слой (гель) соприкасается с концами ресничек. Плотная гелеподобная часть слизи имеет фибриллярную структуру, видимую микроскопически. Секрет слизистой оболочки, покрывающей носовые ходы и придаточные пазухи, имеет много общего с трахеобронхиальным секретом, но при самостоятельном патол, процессе в верхних дыхательных путях (напр., рините) обычно резко отличается от трахеобронхиального секрета, что при анализе М. может иметь существенное диагностическое значение .
В норме трахеобронхиальная слизь, так же как слюна и носовая слизь, обладает бактерицидными свойствами. Она обеспечивает выведение ингалированных частиц, продуктов метаболизма и клеточного детрита за счет механизма мукоцилиарного очищения, связанного с деятельностью реснитчатого эпителия. Объем трахеобронхиального секрета в норме колеблется от 10 до 100 мл в сутки; все это количество здоровый человек обычно проглатывает.
М. появляется в результате патол, увеличения количества секрета бронхов (напр., при инфекционном или аллергическом воспалении слизистой оболочки бронхов, действии раздражающих факторов вдыхаемого воздуха) и нарушения механизма его удаления. При воспалительных заболеваниях бронхов меняются реологические свойства трахеобронхиального секрета, что в сочетании с увеличением количества продуцируемой слизи и ослаблением функции мерцательного эпителия ведет к замедлению движения слизи по бронхиальному дереву, она застаивается и инфицируется. Однако разграничение нормального и патол, трахеобронхиального секрета представляет большие трудности в связи с разнообразием методов получения секрета от здоровых лиц и большой вариабельностью нормальных физических и хим. параметров трахеобронхиального секрета; поэтому разграничение «нормы» и «патологии» условно.
Количество М. при нек-рых патол, процессах (бронхиальная астма, обструктивный бронхит) может быть скудным (2—3 плевка); но, напр., при наличии бронхоэктазов ее количество может достигать нескольких сот миллилитров.
Цвет М. определяется ее составом. Она может быть бесцветной или иметь желтоватый оттенок, особенно при примеси гноя; зеленоватый цвет свидетельствует о застое гнойной М. и объясняется присутствием фермента вердопероксидазы, содержащейся в нейтрофильных лейкоцитах и освобождающейся при их распаде (изменение цвета М. связано с превращением железопорфириновой группы фермента). М. может быть ярко-желтого, так наз. канареечного цвета; это связано с наличием в ней большого количества эозинофилов, что наблюдается при эозинофильном инфильтрате в легком (см. Леффлера синдром). Ржавый цвет М. чаще бывает при крупозной пневмонии в связи с появлением гематина, освобождающегося при распаде эритроцитов, проникших в просвет альвеол в процессе диапедеза (см.). Черный цвет М. зависит от примеси в ней частиц угля (при пневмокониозе); нек-рые лекарственные средства (напр., антибиотик рифампицин) окрашивают М. в красноватый цвет.
Обычно М. не имеет запаха. Гнилостный запах она приобретает при абсцессе и гангрене легкого в результате присоединения гнилостной инфекции.
По консистенции различают жидкую, густую и вязкую М. Реологические свойства М. зависят от эластичности и вязкости слизи. По данным Дульфано и Адлера (М. J. Dulfano, К. В. Adler, 1975), скорость движения слизи в бронхах прямо пропорциональна эластичности и обратно пропорциональна вязкости М.
По характеру различают: 1) слизистую М.— бесцветную, обычно вязкой консистенции; особенно тягучей (стекловидной) она бывает после приступа бронхиальной астмы; 2) слизисто-гнойную М., образующуюся при многих заболеваниях бронхов и легких; при обструктивном бронхите, инфекционно-аллергической форме бронхиальной астмы. Густая М. может отходить при кашле в виде слепков бронхов; особенно густая и вязкая слизистогнойная М. выделяется при муковисцидозе (см.); 3) гнойную М. (без примеси слизи бывает редко); наблюдается, напр., при прорыве эмпиемы плевры в просвет бронха; 4) кровянистую М., содержащую прожилки или сгустки крови или имеющую пенистый характер и алый цвет, что встречается при легочном кровотечении (см.).
В состав М., как и в состав нормального трахеобронхиального секрета, входят белки, преимущественно гликопротеиды, углеводы, нуклеотиды и липиды. Большинство биохим, компонентов диффундирует из плазмы, но нек-рые синтезируются в ткани легких и бронхах, в частности сурфактант (см.), секреторный IgA (см. Иммуноглобулины) и муцин (см.). Муцины с высоким содержанием сиаловых к-т найдены в части трахеобронхиальной слизи, имеющей фибриллярную структуру и во многом определяют ее эластические свойства. Фосфолипиды, входящие в состав сурфактанта, находятся и в трахеобронхиальном секрете. Сурфактант образует с кислыми муцинами комплексы муцин-сурфактант, входящие в структуру трахеобронхиальной слизи. По данным Литта (М. Litt, 1974) и Йенссена (А. О. Jenssen, 1974), гликопротеиды с длинными углеводными цепями способны образовывать агрегаты (при хрон, бронхите, бронхиальной астме), что повышает вязкость М. Вода составляет 89—95% слизи и находится большей частью в структурном комплексе с гликопротеидами. В трахеобронхиальной слизи содержатся электролиты — ионы натрия, хлора, кальция.
Иммунол, свойства трахеобронхиального секрета, а также М., определяются такими веществами, как лактотрансферрин, секретируемый клетками слизистых желез бронхов (бактерицидное действие лактотрансферрина объясняется его способностью связывать железо, необходимое для размножения микроорганизмов), лизоцим (см.), интерферон (см.).
В трахеобронхиальной слизи содержится секреторный IgA, максимальное его количество содержится в секрете трахеи и крупных бронхов. Структурные особенности секреторного IgA обусловлены наличием так наз. альфа-цепи секреторного (S) компонента. Этот компонент синтезируется эпителиальными секреторными клетками слизистой оболочки трахеи и бронхов и встраивается в молекулу IgA, продуцируемого плазмоцитами. Секреторный компонент предохраняет секреторный IgA от разрушительного действия лизосомальных ферментов во время транспорта через клеточную мембрану, а в трахеобронхиальном секрете защищает его от протеолитического действия ферментов, содержащихся в М.
Важным свойством секреторного IgA является способность при взаимодействии с муцином удерживаться на поверхности ресничек эпителия дыхательного тракта, создавая как бы покров из молекул секреторного IgA. Основное защитное действие секреторного IgA проявляется способностью агглютинировать бактерии, препятствовать их прилипанию к мембране эпителиальных клеток, тормозить рост и размножение бактерий. Секреторный IgA имеет значение и в защите организма от вирусов.
По мнению Кальтрейдера (H. Kaltreider, 1976), отсутствие секреторного IgA при врожденном селективном его дефиците способствует возникновению аллергических заболеваний, что подтверждается увеличением числа лиц с дефицитом IgA среди больных аллергическими болезнями по сравнению со всей популяцией. Врожденный дефицит IgA — генетический дефект, выражающийся отсутствием плазматических клеток, образующих IgA при нормальном содержании других иммуноглобулинов. Клинически этот дефект может ничем не проявляться, но обычно наблюдается склонность к синуситу, бронхиту, энтеропатии.
В дистальных отделах бронхиального дерева количество секреторного IgA уменьшается и возрастает количество IgG, активность к-рого в трахеобронхиальном секрете проявляется агглютинацией и опсонизацией бактерий, нейтрализацией бактериальных токсинов и вирусов, активацией системы комплемента, лизированием нек-рых бактерий в присутствии комплемента. Особенно важна его опсонирующая функция (см. Опсонины), т. к. взаимодействие IgG с бактериями облегчает фагоцитоз (см.).
В М. постоянно выявляются ингибиторы протеаз: альфа1-антитрипсин в свободной форме и в комплексе с эластазой и коллагеназой из лейкоцитов, альфа2-макроглобулин, антихимотрипсин, а также еще два низкомолекулярных ингибитора с широкой антипротеазной активностью. Комплекс ингибиторов трахеобронхиального секрета является важным защитным механизмом от действия протеолитических ферментов бактериального, лейкоцитарного и макрофагального происхождения, освобождающихся в процессе инфекционного воспаления.
Гнойная М. содержит значительное количество коллагеназы, эластазы и химотрипсиноподобных ферментов, к-рые способствуют расщеплению белковых макромолекул, улучшению реологических свойств М. и ее выделению; однако эти ферменты могут действовать повреждающе на слизистую оболочку бронхов, паренхиму и эластические структуры легкого. Повреждающее действие может быть обусловлено также лизосомальными ферментами лейкоцитов; об их наличии свидетельствует высокая активность фермента кислой фосфатазы — маркера лизосом (см.). Изоферменты кислой фосфатазы М. характеризуются малой электрофоретической подвижностью, что свидетельствует о глубоком повреждении лизосомальных мембран.
Получение мокроты для исследования производится различными методами. Собирать М. лучше утром, когда она наиболее богата микрофлорой. Перед отхаркиванием необходимо прополоскать рот слабым р-ром антисептика, затем кипяченой водой, чтобы в М. было меньше примеси слюны. Наиболее достоверны результаты исследования микрофлоры при получении секрета из бронхов через бронхоскоп (см. Бронхоскопия); однако это часто бывает затруднено в случаях вязкой консистенции или малого количества М. Поэтому обычно делают смыв из бронхов изотоническим р-ром хлорида натрия, что, однако, снижает ценность микробиол, исследования (разведение секрета, действие изотонического р-ра хлорида натрия на микроорганизмы). Для цитол, исследования ценно применение фибробронхоскопа, к-рый дает возможность получения М. из сегментарных бронхов.
Для изучения полученной М. применяют макроскопическое, микроскопическое (в т. ч. цитол.), бактериол., иногда биол, и физ.-хим. исследования.
Отмечают суточное количество, характер (слизистая, гнойная, кровянистая и т. д.), цвет и запах М., ее консистенцию, а также расслоение М. при стоянии в стеклянной посуде: слизистая и слизисто-гнойная М. не расслаивается, гнойная — разделяется на серозный и гнойный слои, при нагноительных процессах в легких М. делится на три слоя (верхний — слизистогнойный пенистый, средний — серозный, в нижнем слое содержится гной и продукты тканевого распада).
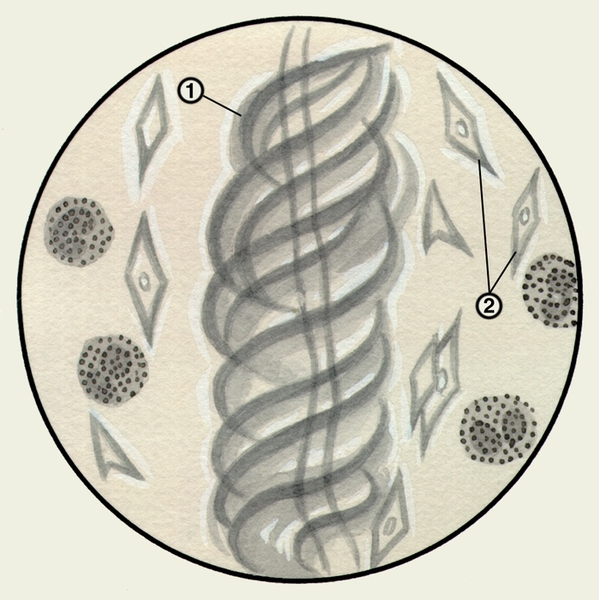
В редких случаях М. может содержать бронхолиты (см. Бронхолитиаз), инородные тела, видимые невооруженным глазом, а также частицы пищи или контрастной массы (если больному проводилось исследование пищевода), что является признаком бронхопищеводного свища. При исследовании под лупой нативных препаратов М. можно обнаружить спирали Куршманна — беловатые, прозрачные, штопорообразные волокна, в центре к-рых находится извитая блестящая нить; наличие их указывает на спастическое состояние бронхов.
Микроскопическое исследование включает изучение нативных и окрашенных препаратов. Для приготовления нативного препарата М. наливают тонким слоем в чашку Петри и отбирают отдельные элементы (напр., гнойные или слизистые комочки, кровяные прожилки и т. д.), к-рые переносят на предметное стекло и накрывают его покровным.
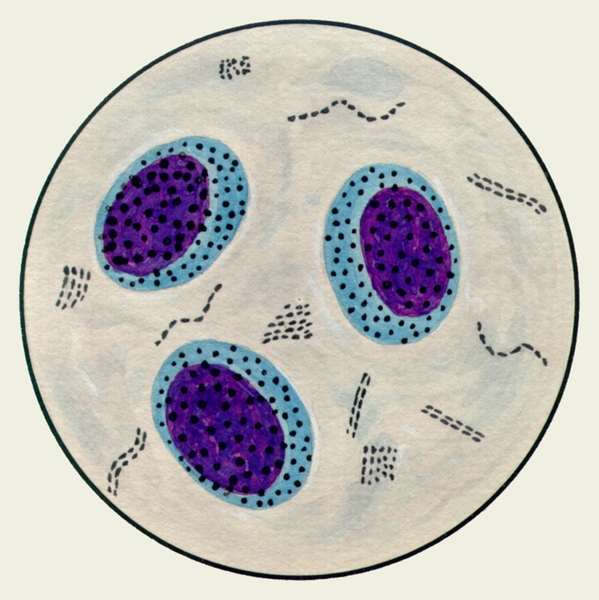
Микроскопическое исследование окрашенных мазков трахеобронхиального секрета здоровых лиц в смывах из бронхов, полученных во время бронхоскопии, выявляет скудное количество клеточных элементов и альвеолярных макрофагов (число альвеолярных макрофагов достоверно увеличено у курящих). Альвеолярные макрофаги, содержащие гемосидерин (так наз. клетки сердечных пороков), имеют в цитоплазме золотисто-желтые включения; с достоверностью их определяют реакцией на берлинскую лазурь (цветн. рис. 3); эти клетки встречаются при застойных явлениях в легком (см. Сердечная недостаточность), инфаркте легкого (см. Легкие), идиопатическом гемосидерозе легких (см.), в сочетании с соответствующей клин, картиной обнаружение таких клеток в М. имеет диагностическое значение.
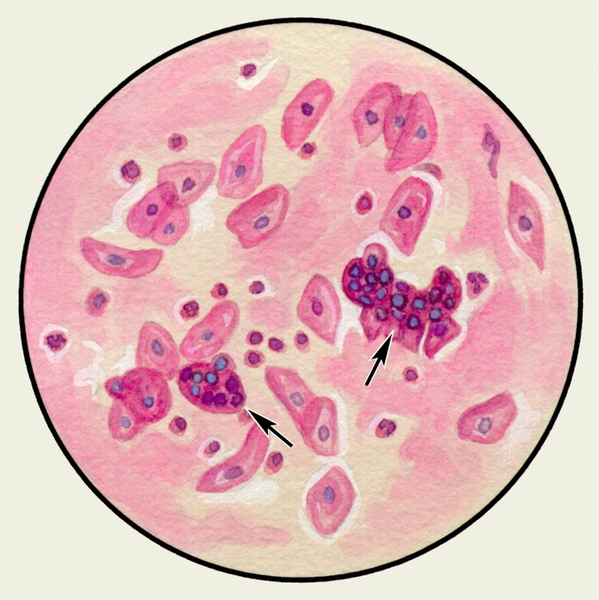
Значительное количество эозинофильных гранулоцитов, кристаллов Шарко — Лейдена в виде блестящих гладких бесцветных ромбов различной величины, возникающих при распаде эозинофильных гранулоцитов, в сочетании со спиралями Куршманна дают триаду, характерную для бронхиальной астмы (цветн. рис. 1).
Так наз. рисовидные тельца, или линзы Коха, — зеленовато-желтые, довольно плотные образования творожистой консистенции величиной от булавочной головки до небольшой горошины, характерные для деструктивных форм туберкулеза, при современных методах лечения туберкулеза встречаются в М. редко.
Диагностическое значение имеет обнаружение друз актиномицетов, окутанных гнойной массой (см. Актиномикоз), а также крючьев и пузырей эхинококка, выделяющихся при свежем разрыве эхинококковой кисты легкого (см. Эхинококкоз).
В окрашенных и неокрашенных препаратах можно обнаружить дрожжеподобные грибки Candida в виде почкующихся клеток и нитей псевдомицелия (см. Кандидоз), что, однако, не является достаточным основанием для диагноза кандидоза легких.
Характерные элементы можно обнаружить в М. при нек-рых профессиональных заболеваниях. Напр., выявление так наз. асбестовых тел — золотисто-желтых вытянутой формы образований со вздутыми концами, состоящих из асбестового волокна, покрытого белковым веществом, — подтверждает диагноз асбестоза легких (см. Силикатозы).
Выявление большого количества эластических волокон в виде тонких нитей, сильно преломляющих свет (цветн. рис. 2), свидетельствует о деструкции легочной ткани любой этиологии. Весьма редко встречаются так наз. коралловые волокна (волокна Коппена — Джонса)— грубые, раздутые, с колбообразными утолщениями на концах, что является следствием отложения на эластических волокнах жирных к-т и мыл при длительно текущем деструктивном процессе (напр., при наличии туберкулезных каверн). Вскрытие петрифицированного туберкулезного очага в просвет бронха может сопровождаться одновременным обнаружением в М. обызвествленных эластических волокон, кристаллов холестерина, микобактерий туберкулеза и аморфной извести (так наз. тетрада Эрлиха).
Цитологическое исследование (см.) с учетом соотношения клеточных элементов (нейтрофильных, эозинофильных гранулоцитов, лимфоцитов, альвеолярных макрофагов, клеток плоского эпителия) имеет значение для оценки активности процесса при хрон, заболеваниях бронхов и легких. В комплексе с другими методами цитол, исследование помогает установить преимущественность инфекционного или аллергического воспаления. О степени активности воспаления может свидетельствовать выраженность дистрофических изменений нейтрофильных гранулоцитов и клеток слущенного эпителия.
Цитол, методы ценны для диагностики бронхогенного рака легкого, особенно при профилактических обследованиях лиц, относящихся к группе повышенного риска. К условиям, в к-рых производится такое исследование, относятся: правильная методика получения М., применение способов, усиливающих ее отхождение из глубоких отделов бронхиального дерева, правильная методика обработки, приготовления и окраски мазков М., повторность исследования. Изучение нативных препаратов, микроскопическое исследование фиксированной М., применение различных способов окраски, фазово-контрастной и люминесцентной микроскопии значительно повышают надежность цитол, метода.
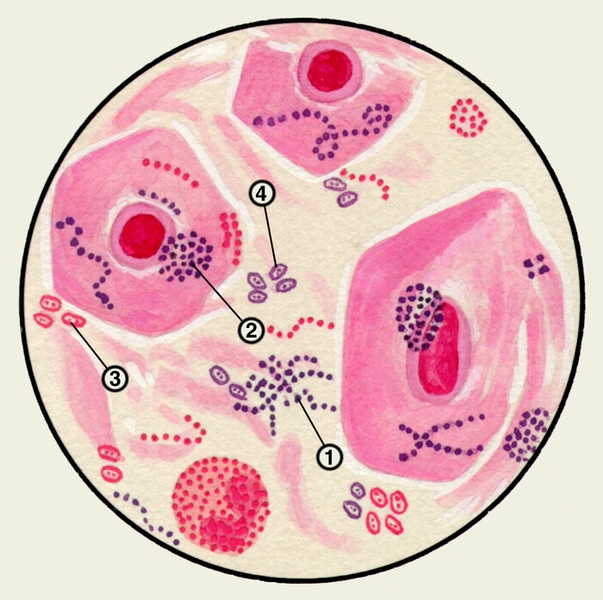
Для выявления и исследования опухолевых клеток комочки М. растягивают на предметном стекле деревянными палочками. Высохший мазок фиксируют и окрашивают. Опухолевые клетки чаще располагаются отдельно, но могут появляться в М. в виде больших скоплений, что дает возможность не только подтвердить диагноз бронхогенного рака легкого, но иногда определить гистол, тип опухоли (цветн. рис. 4, a-в). Типичными являются полиморфизм опухолевых клеток, изменение их взаимного расположения, нарушение нормальных соотношений между ядром и цитоплазмой, наличие уродливых и гиперхромных ядер, изменение строения ядерного хроматина. Наиболее выраженный клеточный и ядерный полиморфизм характерен для плоскоклеточного рака. При малодифференцированном мелкоклеточном раке чаще встречаются комплексы более мелких полигональных клеток с гиперхромными, часто разрушенными ядрами и едва заметной цитоплазмой. Об аденокарциноме могут свидетельствовать группы клеток с нечеткими гранулами и наличием секрета в цитоплазме, иногда формирующие железистые структуры. Диагностические трудности выявления опухолевых клеток связаны с метаплазией, атипией и гиперплазией клеток эпителия, к-рые выявляются и при хрон, воспалительных процессах.
Изучение микробной флоры М. необходимо для уточнения диагноза и выбора метода лечения. Для этой цели используют разные методы, применяемые в микробиологии, особенно бактериоскопическое исследование, выделение чистых культур, определение чувствительности микрофлоры к различным лекарственным средствам.
Представление о микробных ассоциациях, включающих ок. 6—7 представителей бактерий, вызывающих воспаление бронхов и легочной ткани, сменяется мнением о том, что ведущая роль в этиологии острых и хрон, неспецифических заболеваний легких и бронхов принадлежит пневмококкам и гемофильным палочкам (Haemophilus influenzae). Из трахеобронхиального секрета наиболее часто выделяют следующие микроорганизмы: 1) патогенные — Streptococcus pneumoniae, Haemophilus influenzae; 2) условно-патогенные — Staphylococcus aureus, Staphylococcus epidermidis, Streptococcus hemolyticus, Klebsiella pneumoniae, E. coli, Pseudomonas aeruginosa, Proteus, Candida и др.; 3) непатогенные — Streptococcus viridans, Streptococcus anhemolyticus, Neisseria catarrlialis. При повторных вирусных заболеваниях возможна активация условно-патогенной флоры в связи с угнетением клеточных и гуморальных факторов иммунитета, нарушением функции мукоцилиарного аппарата легкого.
Бактериоскопическое исследование имеет особенно большое значение для выявления микобактерий туберкулеза, к-рые при окраске по методу Циля — Нельсена окрашиваются фуксином в красный цвет, а все другие элементы М.— в голубой (цветн. рис. 5). Большей частью микобактерии туберкулеза имеют вид прямых палочек, нередко лежат внутри лейкоцитов, иногда состоят из отдельных зерен; в М. могут встречаться другие кислотоустойчивые бактерии, обычно более толстые и грубые по сравнению с нежными, тонкими микобактериями туберкулеза. Исследование окрашенного мазка, подготовленного обычным способом, дает положительный результат лишь при содержании микобактерий туберкулеза более 100 000 в 1 мл мокроты. В связи с этим при отрицательных результатах в случаях подозрения на туберкулез следует прибегать к методам концентрации. Наиболее распространенным способом концентрации микобактерий туберкулеза является метод флотации, к-рый дает возможность определить их наличие при концентрации ок. 50 000 в 1 мл мокроты. При этом исследуется М., собранная за 1—2 суток. 10—15 мл мокроты гомогенизируют, встряхивая в течение 5 —10 мин. с равным объемом 0,5% р-ра едкого натра, затем добавляют ок. 100 мл дистиллированной воды и 0,5 мл бензина и снова встряхивают 5—10 мин. Примерно через 30 мин. на поверхности образуется сливкообразное (флотационное) кольцо, состоящее из капелек бензина, увлекающих при всплывании микобактерии туберкулеза. Из флотационного кольца пастеровской пипеткой насасывают несколько капель для приготовления препаратов, к-рые окрашивают флюорохромами и фуксином и исследуют под люминесцентным микроскопом (см. Люминесцентная микроскопия).
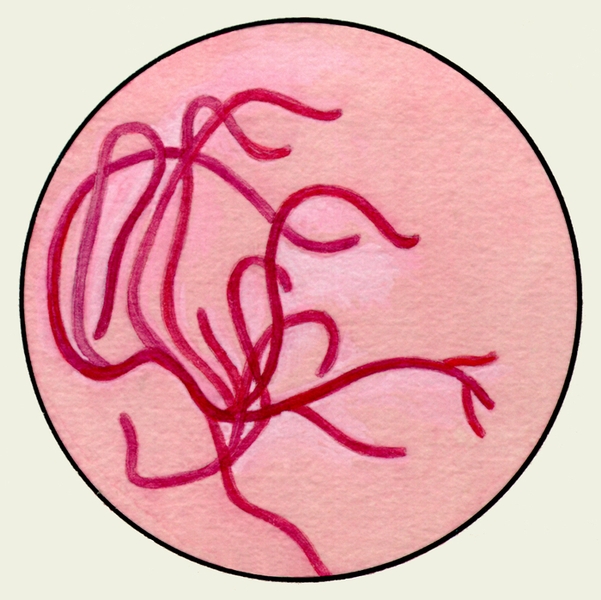
Бактериоскопически в мазках, окрашенных по Граму (цветн. рис. 6), можно выявить стрептококки в виде цепочки, стафилококки (часто соединяющиеся в виде гроздей винограда), диплобактерии Фридлендера (Klebsiella pneumoniae), пневмококки (Streptococcus pneumoniae). Бактериоскопическое исследование М. для выявления причины неспецифических заболеваний бронхов и легких имеет, как правило, ориентировочное значение .
Важнейшим условием целенаправленного лечения неспецифических воспалительных заболеваний бронхов и легких является выявление возбудителя, для чего производят посев мокроты и смывов из бронхов. Для этого М. засевают на соответствующие питательные среды (см.): кровяной агар, сахарный бульон, среду Школьникова и др. Выросшие микробы идентифицируют (см. Идентификация микробов) и определяют их чувствительность к антибактериальным препаратам.
Определение чувствительности каждого выделенного из М. вида бактерий производят путем посева 18-часовой бульонной культуры бактерий на кровяной агар, на засеянную поверхность к-рого помещают бумажные диски, пропитанные антибактериальными средствами. Чашки Петри с посевом держат 1V2 — 2 часа при комнатной температуре, затем в термостате при t° 37° в течение 18—24 часов. О чувствительности штамма судят по величине зоны задержки роста бактерий вокруг дисков. При зоне задержки роста до 10 мм микроб считаете ч малочувствительным, при зоне более 10 мм— чувствительным к данному антибактериальному средству. Устойчивость микроорганизмов к лекарственным средствам обусловлена различными факторами (см. Лекарственная устойчивость микроорганизмов).
Основными условиями эффективности бактериол, исследований являются получение патол, материала до начала антибактериального лечения, исследование его в ближайшие часы, а также правильный выбор необходимых для данного случая технических приемов обработки патол, материала (см. Бактериологические методики). Желательно динамическое изучение микрофлоры в связи с возможностью смены возбудителя (см. Микробиология клиническая). Наиболее достоверными результатами микробиол, исследования М. является обнаружение в двух-трех последующих исследованиях большого количества одного и того же патогенного или условно-патогенного микроорганизма.
Биологическое исследование заключается в заражении экспериментальных животных (чаще морских свинок) и в основном применяется как наиболее чувствительный метод выявления микобактерий туберкулеза. М. обрабатывают серной к-той для уничтожения неспецифической микрофлоры, отмывают изотоническим р-ром хлорида натрия, центрифугируют. Осадок в изотоническом р-ре хлорида натрия вводят животному подкожно в паховую область или внутрибрюшинно. При наличии в М. микобактерий туберкулеза через 1—1,5 мес. у животного может развиться лимфаденит или оно погибает из-за генерализации процесса. Применение биол, метода ограничено в связи с необходимостью длительного наблюдения за животными (при отсутствии признаков развивающегося туберкулеза наблюдение продолжается 3 мес.).
Для изучения физических свойств М. — вязкости и эластичности — применяют метод протекания по капиллярам иод давлением; более надежные результаты дает исследование с помощью ротационного вискозиметра. Реакция М., как правило, слабощелочная, кислой она становится при разложении М., при примешивании к ней желудочного содержимого. Исследования величины pH производятся на pH-метре (получают величины от 5,0 до 9,0); величина pH во многом определяется характером и интенсивностью воспаления бронхов.
Общее содержание белка, определяемое биуретовым методом, или методом Лаури, колеблется в очень широких пределах, т. к. во многом обусловлено степенью экссудации плазмы в просвет бронхов. Следы белка определяются в слизистой М.; в М. при пневмонии — 1—2% белка; много белка появляется в М. при отеке легкого.
источник
выделяемый при отхаркивании патологически измененный трахеобронхиальный секрет с примесью слюны и секрета слизистой оболочки носа и придаточных (околоносовых) пазух.
В норме трахеобронхиальный секрет состоит из слизи, вырабатываемой серозными и слизистыми железами, бокаловидными клетками слизистой оболочки трахеи и крупных бронхов, и клеточных элементов (преимущественно альвеолярных макрофагов и лимфоцитов). Так же, как слюна и носовая слизь, он обладает бактерицидными свойствами. Трахеобронхиальный секрет способствует выведению ингалированных частиц, продуктов метаболизма и клеточного детрита за счет механизма мукоцилиарного клиренса (очищения), обеспечиваемого деятельностью реснитчатого эпителия. Объем трахеобронхиального секрета в норме колеблется от 10 до 100 мл в сутки; все это количество здоровый человек обычно проглатывает.
Появление М. связано с увеличением количества и изменением состава трахеобронхиального секрета (например, при инфекционном или аллергическом воспалении слизистой оболочки бронхов, действии раздражающих факторов вдыхаемого воздуха), а также с нарушением механизмов его удаления. При воспалительных заболеваниях бронхов меняются реологические свойства трахеобронхиального секрета, что в сочетании с увеличением количества продуцируемой слизи и ослаблением функции реснитчатого эпителия ведет к застою и инфицированию слизи в бронхах.
Характер, состав и свойства мокроты. Количество М. при различных патологических процессах колеблется от нескольких миллилитров до 1—1 1 /2л в сутки.
Цвет М. определяется ее составом. Она может быть бесцветной или иметь желтоватый оттенок, особенно при примеси гноя; зеленоватый цвет свидетельствует о застое гнойной мокроты. М. ярко-желтого, так называемого канареечного цвета бывает при наличии в ней большого количества эозинофилов, например при эозинофильном инфильтрате легкого, бронхиальной астме. Ржавый цвет М. чаще наблюдается при крупозной пневмонии в связи с появлением гематина, который освобождается при распаде эритроцитов, проникших в просвет альвеол путем диапедеза. Черная М. возможна при пневмокониозах, обусловленных вдыханием содержащей частицы угля пыли. Некоторые лекарственные средства (например, рифампицин) окрашивают М. в красноватый цвет. Обычно М. не имеет запаха. Гнилостный запах она приобретает при абсцессе и гангрене легкого в результате развития гнилостной микрофлоры.
По консистенции различают жидкую, густую и вязкую мокроту, по характеру — слизистую, слизисто-гнойную, гнойную и кровянистую. Слизистая М. — бесцветная, обычно вязкой консистенции; особенно тягучей и прозрачной (стекловидной) она бывает после приступа бронхиальной астмы. Слизисто-гнойная М. образуется при многих заболеваниях бронхов и легких (в т. ч. при обструктивном бронхите, инфекционно-аллергической форме бронхиальной астмы), густая слизисто-гнойная М. может отходить при кашле в виде слепков бронхов, особенно густая и вязкая слизисто-гнойная М. выделяется при муковисцидозе. Гнойная М. наблюдается редко, например при прорыве эмпиемы плевры в просвет бронха. Кровянистая М., содержащая прожилки или сгустки крови либо алую пенистую кровь, является признаком легочного кровотечения.
В состав М., как и в состав нормального трахеобронхиального секрета, входят белки, преимущественно гликопротеины, углеводы, нуклеотиды и липиды. Большинство биохимических компонентов диффундирует из плазмы, но некоторые синтезируются в легких и бронхах, в частности сурфактант, секреторный иммуноглобулин А и муцин. Муцины с высоким содержанием сиаловых кислот во многом определяют эластические свойства М. Вода составляет 89—95% трахеобронхиальной слизи и находится большей частью в структурном комплексе с гликопротеинами. В трахеобронхиальной слизи содержатся электролиты — ионы натрия, хлора, кальция.
Иммунологические свойства трахеобронхиального секрета, а также М. определяются такими веществами, как лактотрансферрин, секретируемый клетками слизистых желез бронхов (бактерицидное действие лактотрансферрина объясняется его способностью связывать железо, необходимое для размножения микроорганизмов), лизоцим, интерферон, секреторный иммуноглобулин А.
Максимальное количество секреторного иммуноглобулина А содержится в секрете трахеи и крупных бронхов. Основное защитное действие его проявляется способностью агглютинировать бактерии, препятствовать их прилипанию к мембране эпителиальных клеток, тормозить рост и размножение бактерий. Секреторный иммуноглобулин А имеет значение и в защите организма от вирусов.
В мокроте постоянно присутствуют ингибиторы протеаз: α1-антитрипсин в свободной форме и в комплексе с протеолитическими ферментами лейкоцитов, α2-макроглобулин, антихимотрипсин, а также низкомолекулярные «ингибиторы с широким спектром антипротеазной активности. Комплекс ингибиторов протеаз трахеобронхиального секрета предотвращает действие протеолитических ферментов бактериального, лейкоцитарного и макрофагального происхождения, освобождающихся в процессе воспаления.
Гнойная М. содержит значительное количество коллагеназы, эластазы и химотрипсиноподобных ферментов, которые способствуют расщеплению белковых макромолекул, улучшению реологических свойств М. и ее выделению; однако эти ферменты при их избытке могут повреждать слизистую оболочку бронхов, паренхиму и эластические структуры легкого.
Исследование мокроты. М. собирают утром натощак в стерильную плевательницу. Перед отхаркиванием необходимо, чтобы больной прополоскал рот слабым раствором антисептического средства, затем кипяченой водой, чтобы в М. было меньше примеси слюны. При невозможности получить М. обычным путем назначают раздражающие ингаляции с изотоническим раствором хлорида натрия. Для микробиологического и цитологического исследований также могут быть использованы материалы бронхоальвеолярного смыва (см. Лаваж бронхоальвеолярный), бронхиального смыва или аспират, полученные при бронхоскопии (Бронхоскопия).
Для изучения М. в клинической практике применяют макроскопическое, микроскопическое (в т.ч. цитологическое), микробиологическое, иногда биологическое и физико-химическое исследования.
Макроскопическое исследование включает определение суточного количества, цвета, запаха, консистенции и характера М. Обращают внимание также на расслоение М. при стоянии в стеклянной посуде. Слизистая и слизисто-гнойная М. не расслаивается, гнойная разделяется на два слоя (верхний — серозный и нижний — гнойный); иногда при гнойных процессах в легких М. может разделяться на три слоя (верхний — слизисто-гнойный, пенистый; средний — серозный; нижний — гной и продукты тканевого распада).
Микроскопическое исследование заключается в изучении неокрашенных (нативных) и окрашенных препаратов М. При малом увеличении микроскопа или под лупой в неокрашенных препаратах М. можно обнаружить спирали Куршманна (рис. 1) — беловатые прозрачные штопорообразные волокна, в центре которых находится извитая блестящая нить; их наличие указывает на спастическое состояние бронхов (например, при бронхиальной астме, обструктивном бронхите). При бронхиальной астме возможно выявление в М. кристаллов Шарко — Лейдена (рис. 1) — блестящих гладких бесцветных ромбов различной величины, образующихся вследствие распада эозинофилов.
При асбестозе легких (см. Пневмокониозы) иногда определяют так называемые асбестовые тела (асбестовые волокна, покрытые оболочкой из белка и гемосидерина), имеющие вид золотисто-желтых образований со вздутыми концами. Так называемые рисовидные тельца, или линзы Коха, — зеленовато-желтые, довольно плотные образования творожистой консистенции величиной от булавочной головки до небольшой горошины, характерные для деструктивных форм туберкулеза, при современных методах лечения туберкулеза встречаются в М. редко. Обнаружение большого количества эластических волокон в виде сильно преломляющих свет тонких нитей, окрашивающихся эозином в розовый цвет (рис. 2), свидетельствует о деструкции легочной ткани любой этиологии. При микроскопии М. могут быть выявлены крючья и пузыри эхинококка, выделяющиеся при свежем разрыве эхинококковой кисты легкого, а также различные микроорганизмы,
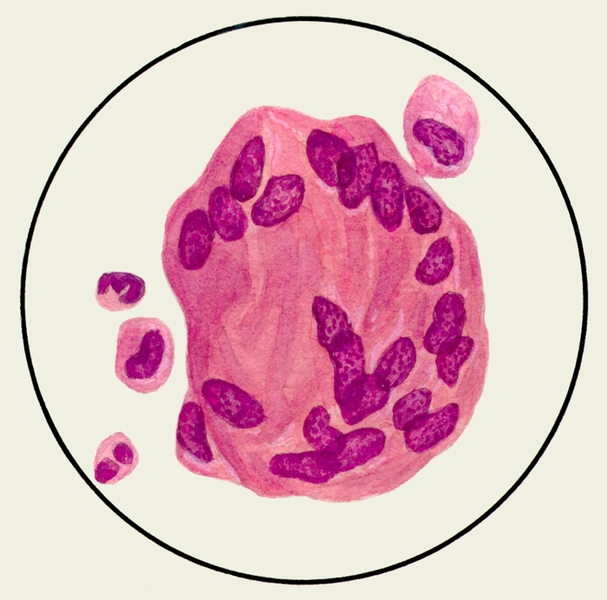
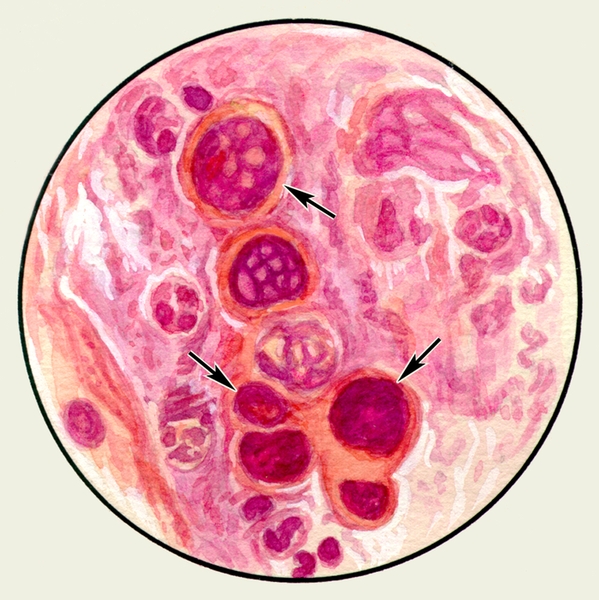
В мокроте могут обнаруживаться клетки, характерные для определенных заболеваний. Так называемые клетки сердечных пороков, или гемосидерофаги — альвеолярные макрофаги, содержащие в цитоплазме включения гемосидерина (рис. 3), встречаются при застойных явлениях в легких в связи с сердечной недостаточностью, при инфаркте легкого, идиопатическом гемосидерозе легких, кровохарканье любого генеза. Значительное количество эозинофилов в М. отмечается при бронхиальной астме. Клетки Пирогова — Лангханса (рис. 4) — многоядерные гигантские клетки (диаметром до 60 мкм) овальной или круглой формы — в М. определяются редко, они характерны для туберкулеза легких.
Цитологическое исследование М. с учетом соотношения ее клеточных элементов имеет значение для оценки активности заболеваний бронхов и легких, помогает установить преимущественность инфекционного или аллергического воспаления. Цитологические методы используют для диагностики бронхогенного рака легкого, особенно при профилактическом обследовании лиц, относящихся к группе повышенного риска. Обнаружение в М. опухолевых клеток (рис. 5, а, б), которые могут располагаться отдельно или образовывать большие скопления, дает возможность не только подтвердить диагноз злокачественной опухоли легких, но иногда и определить ее гистологический тип.
Микробиологическое исследование М. включает микроскопию (бактериоскопию), выделение чистых культур, определение чувствительности микрофлоры к различным лекарственным средствам и некоторые другие методы. Из трахеобронхиального секрета наиболее часто выделяют следующие микроорганизмы: патогенные — Streptococcus pneumoniae, Haemophilus influenzae; условно-патогенные — неклостридиальные анаэробы, Staphylococcus aureus, Staphylococcus epidermidis, Streptococcus hemolyticus, Klebsiella pneumoniae, Escherischia coli, Pseudomonas aeruginosa, Proteus, Candida, Streptococcus viridans, Streptococcus anhemolyticus, Neisseria catarrhalis.
В окрашенных и неокрашенных препаратах М. можно обнаружить дрожжеподобные грибки Candida в виде почкующихся клеток и нитей псевдомицелия, что, однако, не является достаточным основанием для диагноза кандидоза легких; выявление друз актиномицетов, окутанных гнойной массой, имеет диагностическое значение.
Бактериоскопия особенно важна для выявления микобактерий туберкулеза, которые при использовании метода Циля — Нельсена окрашиваются фуксином в красный цвет. Исследование окрашенного мазка М., подготовленного обычным способом, дает положительный результат при содержании более 100 000 микобактерий туберкулеза в 1 мл мокроты. В связи с этим при отрицательных результатах в случае подозрения на туберкулез прибегают к методам концентрации. Метод флотации дает возможность определить наличие микобактерий туберкулеза при их концентрации около 50 000 в 1 мл мокроты. 10—15 мл мокроты, собранной за 1—2 сут., гомогенизируют, встряхивая в течение 5—10 мин с равным объемом 0,5% раствора едкого натра, затем добавляют 100 мл дистиллированной воды и 0,5 мл бензина и снова встряхивают 5—10 мин. Примерно через 30 мин на поверхности образуется флотационное кольцо, состоящее из капелек бензина, содержащих микобактерии туберкулеза. Из материала флотационного кольца готовят препараты, которые исследуют методами световой и люминесцентной микроскопии (см. Микроскопические методы исследования).
В мокроте, окрашенной по Граму, при микроскопии можно выявить стрептококки, образующие цепочки, стафилококки, часто соединяющиеся в виде гроздей винограда, диплобактерии Фридлендера, пневмококки (рис. 6). Бактериоскопическое исследование М. для установления причины неспецифических заболеваний бронхов и легких имеет, как правило, ориентировочное значение.
Для выявления возбудителей неспецифических воспалительных заболеваний бронхов и легких проводят посев мокроты и смывов из бронхов на соответствующие Питательные среды. Выросшие микробы идентифицируют (см. Микробиологическая диагностика) и определяют их чувствительность к антибактериальным препаратам. С целью установления роли выделенного из мокроты микроорганизма используют методы определения их количества, а также реакцию непрямой иммунофлюоресценции выделенной культуры с сывороткой больного.
Основными условиями эффективности микробиологических исследований являются получение патологического материала до начала антибактериального лечения, исследование его в ближайшие часы после получения, а также правильный выбор необходимых для данного случая технических приемов обработки. Динамическое изучение микрофлоры дает возможность проследить смену возбудителя. Наибольшее диагностическое значение имеет обнаружение при двух — трех последующих исследованиях большого количества одного и того же патогенного или условно-патогенного микроорганизма.
Биологическое исследование — наиболее чувствительный метод выявления микобактерий туберкулеза. Центрифугат М., обработанный серной кислотой для уничтожения неспецифической микрофлоры, вводят животному (обычно морской свинке) подкожно в паховую область или внутрибрюшинно. При наличии в М. микобактерий туберкулеза через 1—1 1 /2 мес. у животного может быть обнаружено специфическое туберкулезное воспаление. Применение биологического метода ограничено в связи с необходимостью длительного наблюдения за животными (при отсутствии признаков развивающегося туберкулеза оно продолжается 3 мес.).
Физико-химическое исследование. Для изучения вязкости и эластичности М. используют ротационный вискозиметр. Величину рН определяют с помощью рН-метра. Реакция М. во многом зависит от характера и интенсивности воспаления бронхов; как правило, она слабощелочная, кислой становится при разложении М., примешивании к ней желудочного содержимого.
Общее содержание белка, определяемое биуретовым методом, или методом Лаури, колеблется в очень широких пределах, т.к. во многом обусловлено степенью экссудации плазмы в просвет бронхов. В мокроте при пневмонии содержится 1—2% белка; много белка появляется в М. при отеке легкого.
Библиогр.: Лабораторные методы исследования в клинике, под ред. В.В. Меньшикова, с. 91, М., 1987; Руководство по пульмонологии, под ред. Н.В. Путова и Г.Б. Федосеева, с. 110, Л., 1978.
Рис. 6. Стрептококки (1), стафилококки (2), диплобактерии Фридлендера (3), пневмококки (4); окраска по Граму.
Рис. 3. Микропрепарат мокроты. Альвеолярные макрофаги, содержащие в цитоплазме включения гемосидерина темно-синего цвета; реакция Перльса.
Рис. 1. Микропрепарат мокроты. Спирали Куршманна (1), кристаллы Шарко — Лейдена (2) в неокрашенном препарате мокроты больного бронхиальной астмой.
Рис. 4. Микропрепарат мокроты. Клетка Пирогова — Лангханса в мокроте больного туберкулезом легких; окраска гематоксилином и эозином.
Рис. 5б). Микропрепарат мокроты. Опухолевые клетки — клетки аденокарциномы (указаны стрелками), окраска гематоксилином и эозином.
Рис. 5а). Микропрепарат мокроты. Опухолевые клетки — полиморфные клетки плоскоклеточного рака (указаны стрелками), окраска гематоксилином и эозином.
Рис. 2. Микропрепарат мокроты. Эластические волокна в виде тонких розовых нитей; окраска эозином.
патологическое отделяемое из дыхательных путей.
Мокрота гнилостная (s. putridum, s. foetidum) — гнойная М. с гнилостным запахом.
Мокрота гнойная (s. purulentum) — М., содержащая гной; наблюдается, например, при прорыве абсцесса легкого в просвет бронха.
Мокрота жемчужная — М. с округлыми опалесцирующими включениями, состоящими из атипичных клеток и детрита; наблюдается при плоскоклеточном раке бронхов.
Мокрота кровянистая (s. sanguinolentum) — М. с примесью крови; наблюдается, например, при кровотечении из стенок дыхательных путей.
Мокрота ржавая (s. rubiginosum) — кровянистая М., содержащая включения ржавого цвета, образующиеся в результате разложения гемоглобина в дыхательных путях: наблюдается, например, при пневмониях, туберкулезе.
Мокрота серозная (s. serosum) — жидкая пенистая М., выделяющаяся при отеке легких.
Мокрота слизистая (s. mucosum) — бесцветная, прозрачная, вязкая М., практически не содержащая клеточных элементов.
Мокрота трехслойная — обильная гнойная М., разделяющаяся при отстаивании на три слоя: верхний — сероватый пенистый, средний — водянистый прозрачный и нижний — грязного серо-зеленого цвета, содержащий гной и остатки некротизированных тканей; наблюдается при гангрене легких.
источник
Мокрота – это жидкий секрет из дыхательных путей, отделяемый при отхаркивании. Здоровый человек не кашляет и не отхаркивает мокроту. То есть всякая мокрота – это патологический продукт, образующийся при тех или иных заболеваниях.
В норме специальными бокаловидными клетками трахеи и бронхов постоянно образуется слизь, которая призвана очищать дыхательные пути. В слизи присутствуют иммунные клетки-макрофаги, которые захватывают чужеродные частицы грязи, пыли и микробы и выводят их наружу.
Под действием микроотростков реснитчатого эпителия образующаяся в бронхах слизь движется по направлению снизу вверх, попадает в гортань, носоглотку. Этот механизм носит название мукоцилиарного транспорта. Далее она смешивается со слюной и слизью из носа и придаточных пазух. В норме у здорового человека образуется в сутки около 100 мл такого слизистого секрета, выделение его происходит постепенно и незаметно. Образующийся секрет, как правило, сглатывается, не доставляя никаких неудобств.
В случае какой-либо патологии воспаленная слизистая бронхов вырабатывает слизь в большем количестве, к ней примешивается экссудат (серозный или гнойный), содержащий фибрин (от этого изменяется ее консистенция – она становится более густой, вязкой). В воспалительном экссудате содержатся также лейкоциты, эритроциты, слущенный эпителий дыхательных путей, а также различные микроорганизмы.
Таким образом, мокрота имеет примерно следующий состав:
-
Слизь.
- Серозный экссудат.
- Фибрин.
- Гной.
- Эритроциты.
- Эпителиальные клетки.
- Эластичные волокна (при распаде легочной ткани).
- Бактерии.
- Посторонние примеси (пыль, частицы пищи).
Такая мокрота раздражает кашлевые рецепторы и возникает продуктивный (влажный) кашель.
По характеру мокрота бывает:
- Слизистая – тягучая, вязкая, прозрачная.
- Серозная – жидкая, пенистая, прозрачная, может быть с включениями белых комков (примесь фибрина).
- Гнойная– густая, желтая или зеленовато-желтая.
Однако чисто слизистой, чисто серозной или чисто гнойной мокрота практически не бывает. Чаще всего она имеет смешанный характер: к слизистой примешан фибрин, к гнойной – слизь и т. д.
Цвет мокроты также может дать много информации о диагнозе:
- Прозрачная слизистая мокрота бывают при вирусных воспалениях, бронхиальной астме.
- При гнойном бактериальном воспалении она становится желтой или зеленой . Это бывает при: гнойных бронхитах, стафилококковыхпневмониях, обострении ХОБЛ, бронхоэктазах, абсцессах легкого, прорыве эмпиемы плевры в бронхиальное дерево.
- Прожилки крови, а также явно кровяная мокрота – свидетельство разрушения легочной ткани или стенок бронхов. Это довольно грозный симптом. Бывает чаще всего при злокачественных процессах в бронхах и легких, туберкулезе, инфаркте легкого.
- Ржавая или коричневая мокрота (такой цвет формируют продукты распада крови) бывает при крупозной или гриппозной пневмонии, туберкулезе.
- У заядлых курильщиков и у работников угольной промышленности (шахтеров) она может быть серого и даже черного цвета.
Количество мокроты может колебаться от нескольких плевков до 1,5 литров в сутки (бронхоэктазы, деструктивные пневмонии, кавернозный туберкулез, абсцессы, плевробронхиальные свищи).
Мокрота может отделяться и отхаркиваться непрерывно или откашливаться в какое-то время суток (например, по утрам). Иногда она начинает отходить только в определенном положении тела – например, в горизонтальном или при повороте на бок. Этот момент также важен для диагностики, особенно это значимо при наличии полостей в легком или бронхоэктазов.
Начало острого бронхита проявляется, как правило, сухим кашлем. И лишь через 2-3 дня начинает появляться мокрота. В подавляющем большинстве случаев острые бронхиты вызываются вирусами, поэтому мокрота при бронхитах слизистого или серозного характера, прозрачная, вязкая.

В случаях осложненного течения (высокая вирулентность инфекции, хронические соматические заболевания, курение, загрязненность окружающего воздуха) кашель с мокротой может затянуться, она может стать гнойной.
При хронических бронхитах и ХОБЛ кашель может продолжаться в течение долгого времени после обострения, иногда мокрота может откашливаться постоянно, даже без обострения заболевания, особенно в ночные и утренние часы.
Мокрота при бронхиальной астме – непостоянный симптом. Она образуется в бронхах как компонент аллергического воспаления и является дополнительным фактором (помимо бронхоспазма и отека слизистой) сужения просвета бронхов во время приступа удушья.
Как правило, после ее откашливания, состояние облегчается и приступ удушья проходит. Мокрота при бронхиальной астме густая, вязкая, слизистого характера. Может быть желтого цвета из-за примеси эозинофилов.
Это патология, основным паталогоанатомическим субстратом которой являются мешотчатые расширения бронхов. В этих расширениях инфекция задерживается надолго, эвакуация из них затруднена, характер воспаления зачастую гнойный . Поэтому для данного заболевания характерно:
- Улучшение отхождения мокроты при определенном положении тела (например, в положении на правом боку при левосторонних бронхоэктазах и наоборот).
- Обильное отделяемое, иногда – «полным ртом».
- Гнойный характер.
- Неприятный запах из-за присоединения анаэробной флоры.
Похожие симптомы также наблюдаются при абсцессе легкого, хотя здесь будут более выражены симптомы интоксикации.
Откашливание мокроты при туберкулезе – это свидетельство уже далеко зашедшего процесса. На начальных стадиях туберкулез протекает бессимптомно.

Количество ее также может быть различным – от небольшого количества до 1000-1500 мл при наличии каверн (полостей разрушения).
Часто в мокроте выявляется возбудитель – микобактерия туберкулеза.
Обычно рак бронха или легкого развивается уже на фоне имеющегося хронического бронхита или ХОБЛ, при которых уже наблюдается откашливание мокроты. Настораживать здесь должно появление в ней крови – от прожилок до явных кровяных сгустков. Для рака легкого также характерна мокрота в виде «малинового желе».
Это состояние, при котором отделяемое попадает в носоглотку не из бронхов, а затекает по задней стенке глотки из носовой полости и придаточных пазух носа. Такое происходит при хронических ринитах (в том числе и аллергических), характеризующихся избыточной продукцией слизи, а также при хронических экссудативных синуситах. Слизь затекает в горло, днем она обычно заглатывается, ночью же накапливается и вызывает кашель.
Считается, что синдром постназального затекания является причиной хронического кашля с мокротой более чем в 50 % случаев. Помимо утреннего продуктивного кашля данный симптом характеризуется чувством дискомфорта в горле, ощущения затекания слизи, отхождения слизистых сгустков иногда даже без кашля.
К внелегочным причинам постоянного скопления мокроты в горле относится и гипертрофическая форма хронического фарингита. Слизистая оболочка глотки утолщена, происходит гиперпродукция слизи, часто присоединяется бактериальная инфекция и пациент постоянно отхаркивает слизисто-гнойную мокроту.
Анализ мокроты является одним из основных анализов клинической лабораторной диагностики. Для сбора ее на анализ используют специальные пластиковые контейнеры с крышкой. Мокроту желательно собирать утром до приема пищи, тщательно прополоскав перед этим рот и горло кипяченой водой. Собранную порцию нужно как можно быстрее доставить в лабораторию.
Помимо определения цвета, характера мокроты, при общеклиническом анализе проводится также ее микроскопия. При микроскопии можно обнаружить:
- Клетки эпителия бронхов (цилиндрического). Выявляются при бронхитах, трахеитах, бронхиальной астме.
- Клетки плоского эпителия. Это эпителий ротовой полости, ценности для диагностики не имеет.
- Лейкоциты. Небольшое их количество есть в любой мокроте. При гнойных процессах выявляется большое количество нейтрофилов, при аллергических воспалениях – эозинофилы.
-
Эритроциты. Имеет значение их количество. Выявление более двух-трех в мазке требует дообследования.
- Атипичные клетки при опухолях.
- Спирали Куршмана – при бронхоспастических заболеваниях.
- Возбудители – микобактерии туберкулеза, актиномицеты, эхинококки.
Для выявления микобактерий туберкулеза необходим анализ минимум трех порций мокроты.
Для выявления этих и других возбудителей применяется также бактериологическое исследование мокроты: посев ее на специальные среды, культивирование с последующим изучением полученных колоний микроорганизмов. Этот анализ занимает несколько дней, но имеет большое диагностическое значение, а также определяет тактику дальнейшего лечения антибактериальными препаратами.
Любое отхождение мокроты – это патология. Необходимо уточнить точную причину этого симптома. Особую настороженность должна вызывать гнойная и кровянистая мокрота . Это та ситуация, когда нужно немедленно обращаться к врачу. Также необходим осмотр врача при отхаркивании мокроты в течение длительного времени – более месяца.
Если отмечается затяжной кашель после перенесенного ОРВИ – это, скорее всего, проявления острого трахеита или бронхита. При этом врач наверняка назначит отхаркивающие препараты.
Необходимо отметить, что не всегда при кашле с мокротой нужны лекарства. Если выявлен неосложненный бронхит без признаков бактериального воспаления и бронхоспазма, иногда достаточно обильного теплого питья для того, чтобы несколько облегчить естественное очищение дыхательных путей от слизи.
Проводилось сравнительное исследование действия популярных сиропов от кашля у детей по сравнению с обычным питьем. Оказалось, что действия эти примерно одинаковы по эффективности.
Обильное питье необходимо при любом кашле. Доказано, что обильное питье, особенно щелочное,- это воздействие, сравнимое с действием отхаркивающих препаратов.
Если же мокрота густая, вязкая, откашливается с трудом и доставляет значительные неудобства, применяются меры по облегчению ее отхождения.
Отхаркивающие средства бывают нескольких типов:
- Препараты, которые прямо или опосредовано стимулируют секрецию бронхиальных желез.
- Муколитики – изменяют структуру самой слизи.
Препараты рефлекторного действия при приеме внутрь раздражают рецепторы желудка. В больших дозах они могут вызвать рвоту, а в малых опосредовано по рефлекторным связям стимулируют секрецию бронхиальных желез, движение ресничек мерцательного эпителия. В результате увеличивается доля жидкого секрета, мокрота разжижается и облегчается ее выведение и откашливание.
К препаратам этой группы относятся главным образом растительные средства:
-
Трава термопсиса и препараты из нее.
- Корень алтея и содержащие его средства.
- Корень солодки.
- Плоды аниса.
К готовым препаратам, содержащим один или несколько отхаркивающих компонентов, относятся: сухая микстура от кашля, таблетки от кашля (трава термопсиса +сода), грудной сбор №1, грудной сбор № 3, глицирам, сироп алтейный, мукалтин, капли нашатырно-анисовые, грудной эликсир.
Отхаркивающие средства прямого действия принимаются внутрь, всасываются в кровь и выделяются бронхиальными железами, в результате чего мокрота разжижается. К ним относятся растворы:
- Соли йода (2-3% раствор натрия йодида или калия йодида).
- Натрия гидрокарбонат.
- Эфирные масла (применяются ингаляционно).
Муколитики действуют непосредственно на бронхиальный секрет, изменяя структуру слизи и делают ее менее вязкой. Это препараты:
Ацетилцистеин (АЦЦ, АЦЦ- лонг, Флуимуцил).
- Карбоцистеин (Флуифорт, Бронхобос).
- Амброксол (Лазолван, Амбробене).
- Бромгексин (Солвин).
- Ферментные препараты. Они действуют непосредственно на протеины мокроты, деполимеризуя ее. К ним относятся трипсин, химотрипсин, рибонуклеаза.
Муколитические препараты принимаются как внутрь, так и в тяжелых случаях-парентерально (существуют инъекционные формы ацетилцистеина, бромгексина для внутривенного введения). Также эти средства выпускаются в виде растворов для ингаляций (для применения в небулайзерах). Ферментные препараты применяются только ингаляционно.
Ингаляционное введение препаратов (вдыханий) имеет ряд преимуществ по сравнению с приемом их внутрь. Для облегчения отхождения мокроты могут применяться как обычные паровые ингаляции, так и ингаляции с помощью небулайзера.
Для паровых ингаляциях раствор, содержащий отвары трав (багульник, мать-и-мачеха, шалфей, ромашка), солевой физиологический раствор или раствор соды (1 ч.л. соды на стакан воды) нагревается до температуры 50-55 градусов и вдыхается через специальный ингалятор или через бумажный конус, надетый на чашку. Хороший эффект дает добавление в раствор нескольких капель эфирных масел, особенно хороши масло сосны, пихты, можжевельника, эвкалипта, лаванды.
Все более популярны ингаляции с помощью небулайзера. Небулайзер – это прибор, в котором лекарственный раствор преобразуется с помощью ультразвука в мельчайшие аэрозольные частицы, они с легкостью проникают в дыхательные пути и действуют непосредственно на поверхности слизистой. С помощью небулайзера можно вводить различныепрепараты, в том числе и отхаркивающие. Ингаляции с помощью ультразвукового небулайзера незаменимы для лечения кашля у ребенка.
Для облегчения мокроты можно применять ингаляции:
- С физраствором.
- Щелочными минеральными водами.
- Аптечными растворами препаратов Лазолван, Амбробене, Флуимуцил.
- У детей и беременных можно делать ингаляции с Пертуссином или сухой микстурой от кашля, растворенной в физрастворе.
Из наиболее простых и эффективных средств можно рекомендовать:
-
Мать-и-мачеху (1 столовую ложку облить стаканом кипящей воды, настоять 10 мин. остудить, процедить, пить по 1 чайной ложке 3-4 раза в день).
- Настой из травы чабреца, подорожника, багульника, корня девясила. 2-3 столовые ложки сухого сырья или смеси залить литром горячей воды, дать настояться в течение 2-х часов. Процедить. Пить по 1 стакану 3 раза в день.
- Взять одну небольшую черную редьку. Почистить, измельчить ее, выдавить сок и смешать в равных пропорциях с медом. Принимать по несколько (3-4) чайных ложек перед едой.
Облегчать отхождение мокроты можно не только приемом лекарственных препаратов, но и некоторыми физическими методами. Постуральный дренаж – это придание телу такого положения, при котором мокрота будет отходить максимально легко.
Особенно это важно у больных с хроническими бронхитами, у которых нарушен нормальный механизм мукоцилиарного транспорта, а также у больных с пневмониями, бронхоэктатической болезнью, деструктивными заболеваниями легких.
Лучше всего мокрота будет выходить из бронхиального дерева, когда головной конец будет опущен вниз. Самый простой способ: больной свешивается с края кровати, опирается руками в пол, делает глубокий вдох и старается максимально больше сделать кашлевых толчков. Если патологический процесс односторонний, нужно поворачиваться на здоровый бок. Если двухсторонний – поочередно на каждом боку.
Еще лучше, если кто-то будет производить в это время постукивание и похлопывание по грудной клетке. Время выполнения данной процедуры – 10-15 минут. Выполнять ее обязательно с утра после сна и затем несколько раз в течение дня.
-
Любая откашливаемая мокрота – это патология, поэтому не нужно затягивать с обращением к врачу, даже если вам кажется, что у вас обычная простуда.
- Особые опасения должна вызывать гнойная мокрота, мокрота с кровью, а также слизистая мокрота, отхаркиваемая более 2-х месяцев.
- Кашель с мокротой – это защитный рефлекс, его не нужно подавлять.
- При хорошем отхаркивании мокроты не обязательно применение лекарственных препаратов. Иногда достаточно обильного питья.
- Нельзя одновременно применять отхаркивающие и противокашлевые препараты, так как они имеют разный механизм действия (противокашлевые средства назначаются при изнуряющем сухом кашле и только на несколько дней).
источник
 Слизь.
Слизь. Эритроциты. Имеет значение их количество. Выявление более двух-трех в мазке требует дообследования.
Эритроциты. Имеет значение их количество. Выявление более двух-трех в мазке требует дообследования. Трава термопсиса и препараты из нее.
Трава термопсиса и препараты из нее. Ацетилцистеин (АЦЦ, АЦЦ- лонг, Флуимуцил).
Ацетилцистеин (АЦЦ, АЦЦ- лонг, Флуимуцил). Мать-и-мачеху (1 столовую ложку облить стаканом кипящей воды, настоять 10 мин. остудить, процедить, пить по 1 чайной ложке 3-4 раза в день).
Мать-и-мачеху (1 столовую ложку облить стаканом кипящей воды, настоять 10 мин. остудить, процедить, пить по 1 чайной ложке 3-4 раза в день). Любая откашливаемая мокрота – это патология, поэтому не нужно затягивать с обращением к врачу, даже если вам кажется, что у вас обычная простуда.
Любая откашливаемая мокрота – это патология, поэтому не нужно затягивать с обращением к врачу, даже если вам кажется, что у вас обычная простуда.