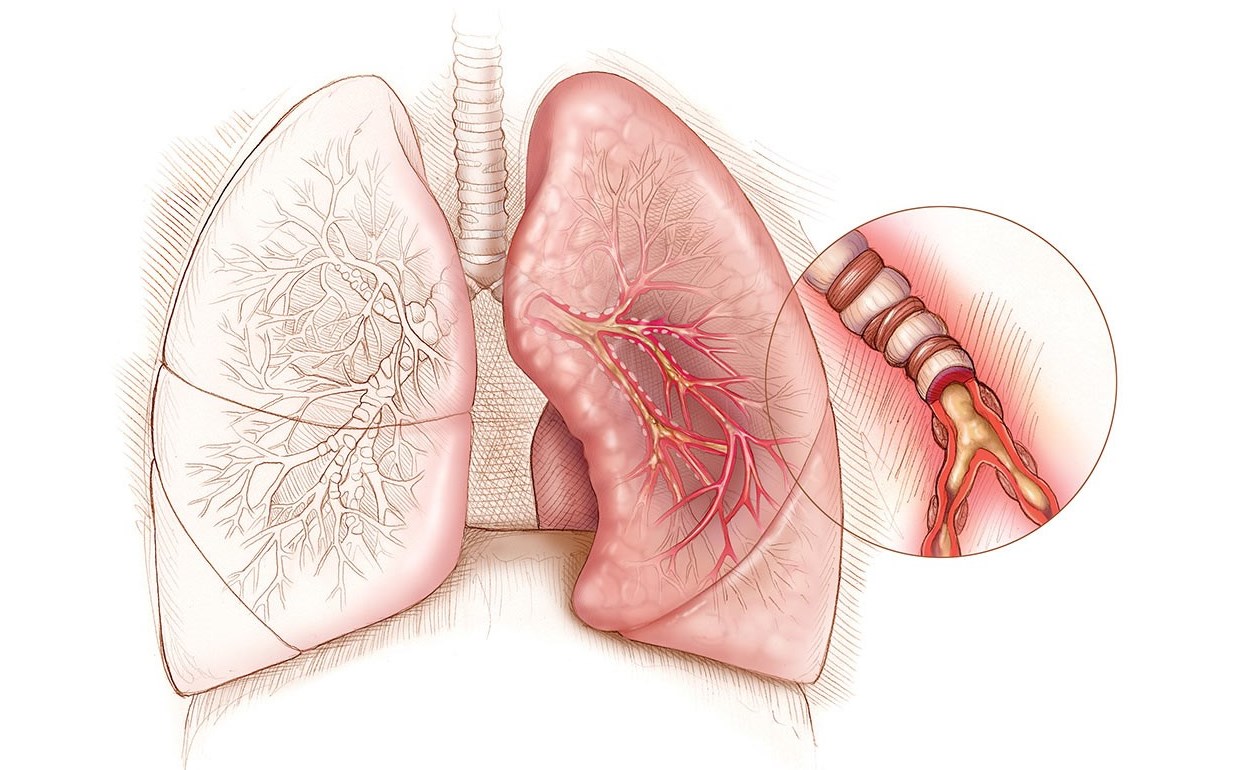
При мокром кашле зеленая мокрота легче выводится из бронхов. Однако такая окраска слизи может свидетельствовать о развитии воспалительного процесса и инфекции. Этот симптом требует незамедлительного обращения за помощью к медицинскому специалисту.
Чаще всего кашель с зеленой мокротой у взрослых и детей возникает вследствие насморка, который может быть симптомом ОРВИ и иных простудных заболеваний. Этот процесс проходит следующие этапы:
- Сначала расширяются сосуды слизистой оболочки носа вследствие чрезмерного охлаждения организма или попадания патогенной бактерии. При этом выделений может и не быть.
- Затем в носу возникают прозрачные выделения, а слизистая оболочка — приобретает красный оттенок. У человека на этом этапе может изменяться тембр голоса вследствие заложенности ноздрей, ухудшается дыхание носом. Этот этап длится несколько суток.
- После этого слизь становится зеленой, что объясняется наличием в ее составе продуктов распада патогенов и клеток нейтрофилов.
Образовавшаяся слизь может стекать вниз по носоглотке и попадать в дыхательные пути, провоцируя раздражение слизистой, вследствие которого откашливается зеленая мокрота.
Патологический процесс у ребенка и взрослого может протекать с температурой или без. Лечение подбирается в зависимости от причины.
В большинстве случаев выделения зеленого цвета выходят при следующих заболевания:
- пневмония (воспаление легких);
- онкологические патологии;
- гнойная форма бронхита;
- легочный абсцесс;
- запущенная стадия плеврита.
При этих патологиях-причинах зеленые слизистые выделения означают застойные явления в области дыхательных путей.
Если попытаться откашлять малыша, вязкий секрет выделяется с трудом.
Зеленая мокрота может лечиться следующими средствами:
- Крепкий зеленый или черный чай с молоком, сливочным маслом, солью и содовым порошком. С помощью этого напитка можно хорошо прогреть грудину.
- Примочки из мятого отварного картофеля с добавлением меда и хлеба. Это средство тоже обладает прогревающим эффектом и позволяет сделать мокроту более вязкой.
- Горчичники. Это самое популярное и простое средство. Горчичники можно сделать своими руками или приобрести в аптеке уже готовые к применению. С их помощью можно быстро облегчить дыхательную функцию и устранить застойные явления.
Ингаляции с использованием хвои и шишек сосны, соли и содового порошка. Это средство улучшает лимфоток и стимулирует выведение слизистой субстанции из дыхательных путей.
Для быстрого облегчения состояния, нос нужно промывать максимально тщательно. При этом рекомендуется полоскать горло специальными препаратами или солевым раствором.
В период лечение комнату больного необходимо регулярно проветривать. Чтобы добиться предельной эффективности от использования средств народной медицины, каждый день нужно употреблять не менее 2 л жидкости. Это облегчит процесс отхаркивание и сделает мокроту более текучей.
Чтобы зеленая мокрота снова не появилась, нужно:
- сбалансировать питательный рацион;
- употреблять достаточное количество витаминов и необходимых микроэлементов;
- укреплять иммунитет;
- избегать продолжительного нахождения в помещениях с высокой температурой воздуха;
- высыпаться;
- подбирать одежду с учетом погодных условий;
- как можно чаще гулять на улице;
- отказаться от вредных привычек;
- обеспечить умеренную физическую нагрузку.
Чтобы предотвратить заражение и проникновение патогена в организм, нужно систематически обследоваться в медицинском учреждении. При любых нарушениях работы респираторной системы необходимо незамедлительно обратиться к доктору. Благодаря этому можно предотвратить осложнения и переход заболевания в хроническую стадию.
Соблюдение этих рекомендаций позволит оперативно восстановиться после заболевания и улучшить защитные функции в организме. Употребление витаминных комплексов и корректировка всего образа жизни помогут ликвидировать последствия отравления продуктами распада патогенных клеток и стабилизирует водно-солевое равновесие. Пешие прогулки на улице, занятия спортом и йогой улучшат дыхание.
Тем не менее, пользоваться домашними средствами для борьбы с зеленой слизью при откашливании желательно только после консультации с медицинским экспертом, который определит возможные противопоказания и предоставит дополнительные рекомендации.
источник

Учитывая распространенность бактериальных бронхолегочных воспалений, статья будет полезна тем, кто хочет узнать о причинах мокроты и методах ее устранения.
Влажный кашель – это рефлекс, сопровождающийся выделением большого объема вязкой мокроты. Влажная мокрота при отхаркивании проходит через дыхательные пути быстро, без затруднений. В народе такой вид кашля называют «мокрым».
Патологические причины продуктивного кашля:
Человек кашляет и по другим причинам: при попадании пыли в дыхательные пути, аллергии. Если кашляет грудничок после кормления – возможно, он подавился молоком. О патологическом кашле свидетельствует высокая температура, озноб, вялость и другие симптомы, которые правильно сможет определить только врач.

«Взрослые» симптомы мало отличаются от «детских». Зеленая мокрота при кашле без температуры у взрослого говорит о том, что у человека хроническое бактериальное воспаление дыхательных путей. Такой симптом свойственен курящим пожилым людям, больным ХОБЛ и хроническим бронхитом.
В редких случаях темно-зеленый оттенок слизи свидетельствует о развитии муковисцидоза (особенно если откашливаются комочки зеленоватого цвета). Это болезнь, поражающая секреторные железы, из-за чего функция дыхательных органов нарушается.
Зеленая густая мокрота откашливается после того, как человек был пробужден. За это время бронхи человека буквально переполнены слизью, которую организм не мог вывести, находясь всю ночь в позиции лежа.
Перед тем, как принимать противокашлевое лекарство, необходимо обследовать свое здоровье у врача. В ином случае есть вероятность применения неправильного препарата, из-за чего кашель не вылечится, а количество слизи только увеличится в бронхах.
Когда человек болеет, зеленая мокрота по утрам – привычное для него явление. Чтобы устранить утренний кашель или ослабить его проявления, терапия должна быть комплексной. Антибиотики при бактериальной инфекции являются основой терапии. Препараты подбирает лечащий врач после обследования пациента.
Спазмы отлично подавляет теплое молоко с медом. Выпивая этот вкусный напиток утром, больной ощущает, как его горло окутывает теплая пленка, а кашлевые рефлексы на несколько часов «притупляются». Молоко полезно еще и тем, что оно успокаивает и «клонит ко сну», что очень полезно для болеющего человека. В напиток можно добавить корицу или мякоть имбиря.
Мокрота зеленого цвета у ребенка вызывает нехорошие подозрения у родителей, особенно если такие симптомы раньше не проявлялись. Если врач поставил малышу диагноз «бронхит», задача родителя – подавлять не кашлевой позыв, а бактериальную флору.
С кашлевыми позывами отлично справляется раскаленная соль. Полезные рецепт:
- Насыпать на сковороду 400 г поваренной соли.
- Разогреть её до тех пор, пока из неё не пойдет легкий дымок.
- Насыпать соль на плотную бумагу, после чего сделать из содержимого «конверт». Бумажный конверт нужно завернуть в несколько слоев тканевого материала: полотенце, покрывало и пр.
- Приложить соль к груди ребенка. Процедуру можно завершать тогда, когда соль стала еле теплой.
Чтобы соль максимально подействовала, крайне важно приложить её к нужному месту. Чтобы определить, откуда поступает кашель, попросите малыша перед процедурой прокашляться. Пока ребенок кашляет, держите ладонь на его грудной клетке. Откуда идет вибрация – туда и нужно прикладывать «конверт» с горячей солью.
По окончанию процедуры необходимо следить за тем, чтобы тело ребенка находилось в тепле минимум час. Не лишним будет после прогревания дать теплый имбирный чай со смородиной или медом.

Нельзя ставить себе диагноз самостоятельно! Диагностика заболевания проводится очень просто. Первым делом нужно направляться к терапевту или семейному врачу. Доктор осматривает больного, определяет причину появления темно-зеленой мокроты. Зеленую мокроту лечит, как правило, амбулаторный терапевт, но если у больного пневмония – его госпитализируют.
Возбудителями бронхита и пневмонии являются патогенные микроорганизмы и реже – грибок. Воспаление легких – это, как правило, следствие запущенного бронхита при неумелом лечении или его отсутствии. При обоих заболеваниях зеленая мокрота откашливается болезненно, вызывает одышку, мышечную слабость.
Обнаружив зеленую мокроту при бронхите, врач прописывает антибиотики и иммуностимулирующие препараты. Если заболевание сопровождается затрудненным дыханием, к медикаментозному комплексу добавляется Беротек или Итроп. Принимать лекарства необходимо в указанном доктором порядке и дозировке.
ХОБЛ – это прогрессирующая болезнь, сопровождаемая бронхиальным воспалением и разрушением тканей легкого (или двух сразу). Самая распространенная причина болезни – курение. Прочие факторы: частое вдыхание производственных токсинов, респираторные заболевания, экологический дисбаланс.
Болезнь имеет пять стадий. Первая характеризуется непрерывным кашлем, агрессивно не проявляется. Последняя сопровождается дыхательной недостаточностью, несет угрозу жизни человека.
Обострение ХОБЛ проявляется из-за пневмонии, пневмоторакса, сердечной недостаточности, эритроцитоза. Диагностику заболевания проводит врач с помощью спирометрии и цитологического обследования.
Лечение ХОБЛ проводится комплексно: посредством муколитиков, антибиотиков, легочной реабилитации, ингаляций. К терапевтическому курсу нужно приступать тогда, когда врач составил полную схему лечения!
Зеленая мокрота при кашле у ребенка и взрослого – далеко не единственное, что можно увидеть на салфетке. Мокротный оттенок ежедневно может меняться. Это зависит от того, насколько долго и серьезно протекает болезнь.
Прозрачная слизь при кашле – часто встречающееся явление при простудных заболеваниях, гриппе и других недугах, несущих опасности человеческой жизни. При простуде слизь прозрачная с белесыми вкраплениями. Такой кашель сопровождается болями при глотании, чиханием и сильным ознобом.
Когда мокрота сменяет цвет на желтоватый – это признак наличия в организме возбудителей болезни. Желтоватые выделения – признак бронхита, пневмонии, синусита, кистозного фиброза или аллергии. За редким исключением это признак раковой опухоли. В случае появления онкологического заболевания желтоватые сгустки при кашле имеют кровяные вкрапления.
Слизь желтоватого цвета называют «гнойной». В состав выделений входят белые кровяные клетки, омертвелая ткань, клеточные остатки и слизь, накопившаяся в дыхательных путях за время болезни.
При отхаркивании желтой мокротой доктор назначает прием препаратов антибактериального воздействия, так как меняющийся цвет выделений – признак наличия вредоносных микроорганизмов в теле человека, размножение которых нужно немедленно остановить.
Кашель со сгустками крови – очень тревожный сигнал для больного. Возможные причины: травматическое поражение дыхательного органа, туберкулез, наличие гельминтов (глистов) в легких, рак легких, заболевания ЖКТ.
Самая распространенная причина коричневой мокроты – длительное курение. Ни для кого не секрет, что курящий человек кашляет чаще, чем человек без пагубных привычек. Это происходит потому, что бронхи и легкие постепенно разрушаются. Кровеносные сосуды повреждаются, из-за чего слизь приобретает коричневатый оттенок. При этом курящий может не подозревать о наличии проблем со здоровьем, ссылаясь на «кашель курильщика».
В следующем видео доктор Комаровский даст рекомендации по лечению вирусных бронхитов:
источник
Мокрота – это слизь, которая отделяется при кашле. Она выполняет функции естественного фильтра, который впитывает в себя, а после выводит из организма вредные вещества. В ней задерживаются частицы пыли, отмершие клетки слизистой, погибшие возбудители болезней, продукты их жизнедеятельности. Зеленый цвет секрета указывает на развитие патологических процессов в дыхательной системе.
В норме взрослый человек легко откашливает по утрам бесцветную мокроту. Таким образом он очищает бронхи от слизи, образовавшейся за ночь. Если приступы кашля повторяются в течение дня, самочувствие ухудшается, а секрет становится зеленым – необходимо обратиться к врачу.
В большинстве случаев эти симптомы указывают на бактериальную инфекцию. Лейкоциты и разрушенные оболочки микробов имеют зеленый цвет, хорошо заметный на фоне прозрачной слизи. Оттенок секрета также важен при постановке диагноза.
Коричневые вкрапления на зеленой мокроте характерны для кашля заядлых курильщиков. Кроме того, ржавые прожилки крови появляются после механического повреждения капилляров во время изматывающего приступа.
Желто-зеленые сгустки в начале острого периода болезни указывают на формирование гноя в бронхах. В середине курса терапии, желтый оттенок зеленого секрета означает положительную динамику лечения.
Серый цвет в мокроте появляется у людей, профессия которых связана с длительном пребывании в пыльном помещении. Кроме того, светло-серые сгустки указывают на аллергию или воспалительные процессы в синусовых пазухах.
При появлении зеленой мокроты необходимо прийти на прием к терапевту. После опроса о самочувствии, он осмотрит горло, прощупает лимфоузлы, прослушает бронхи и легкие. На основании полученных сведений врач назначит лабораторные исследования из этого списка:
- биохимический анализ крови;
- бактериальный посев мокроты;
- мазок из зева или носа;
- флюорографию или рентген;
- пробу Манту;
- бронхоскопию;
- ПЦР-анализ на инфекции.
После оценки результатов анализов врач определяет причину кашля с зеленой мокротой и назначает лечение.
Основные причины появления зеленого секрета при кашле – развитие болезней органов дыхания.
Так называется воспалительный процесс, затрагивающий оболочку или всю стенку бронхов. Он возникает, как самостоятельное заболевание или, как осложнение инфекционной болезни. Возбудители бронхита – вредоносные вирусы и бактерии. Они особенно опасны для организма, ослабленного простудой, переохлаждением, воздействием никотина, алкоголя.
Кроме низкого грудного кашля с отхаркиванием вязкой мокроты, бронхит проявляется затруднением дыхания, одышкой. На глубоком вдохе слышны хрипы – булькающие звуки в грудной клетке. При этом температура не поднимается выше 37-38°. Без правильного лечения болезнь может перейти в хроническую форму, пневмонию, бронхиальную астму.
Воспаление серозной оболочки легких в основном диагностируется у взрослых и пожилых мужчин. Плеврит может быть отдельным заболеванием или симптомом туберкулеза, злокачественной опухоли. Причины появления – заражение бактериальной, вирусной, грибковой инфекцией, травмы грудной клетки, неудачные хирургические процедуры.
При инфекционном характере плеврита температура больного повышается до 38-39°. При кашле выделяется мокрота зеленого цвета. Из-за трения воспаленной плевры ощущается боль в грудной клетке. Взрослый человек чувствует одышку, невозможность глубоко вдохнуть. Появляется тахикардия, которая усиливается по утрам, после физического напряжения.
Пневмония диагностируется у детей и взрослых. Во время ее протекания страдают все ткани нижних дыхательных путей. Возбудителями болезни часто являются патогенные бактерии, реже – вирусы, микоплазмы, грибковые инфекции. В группу риска входят люди с врожденными пороками легких, хроническим бронхитом, сердечной недостаточностью.
Пневмония проявляется высокой температурой, слабостью в теле, ознобом, повышенным потоотделением. Во время глубокого дыхания или приступов кашля человек слышит хрипы, чувствует боль в грудине. Он отхаркивает густую зеленую мокроту с прожилками крови и сгустками слизи. На поздних стадиях появляется цианотичность – посинение ногтей, губ.
Кистозный фиброз – это врожденное заболевание, вызванное мутацией гена, отвечающего за солевой обмен между клетками. При его развитии поражаются все железы и органы, образующие слизь. Муковисцидоз выявляется только у ребенка, оба родителя которого страдают от этой болезни. После этого ему назначают пожизненное симптоматическое лечение.
При муковисцидозе слизь в бронхах густеет, скапливается, закупоривает мелкие просветы, замедляет кровоснабжение легких. Застоявшаяся мокрота легко инфицируется бактериями, которые окрашивают ее в зеленый цвет. Болезнь проявляется худобой, хрипящим дыханием, приступами кашля, нарушением работы эндокринной и пищеварительной системы.
Если возбудителями болезни выступают патогенные бактерии, врач назначает антибиотики (Юнидокс, Сумамед). Детям удобно принимать лекарство в форме сиропа, а взрослым – в форме таблеток и капсул. При этом необходимо строго придерживаться инструкции по применению, не прекращать лечение после первых признаков улучшения самочувствия.
Для отделения сгустков и зеленой мокроты при кашле назначают муколитики (Мукобене, Трипсин). При попадании в бронхи или легкие, они разжижают слизь. Из-за «эффекта затопления» препараты противопоказаны лежачим больным. Еще одна особенность средства – отсутствие быстрого результата. Первые признаки легкого откашливания заметны на 4-5 день.
Для расширения бронхов назначают бронхолитики (Фенотерол, Эуфиллин). Препараты облегчают дыхание больного, снимают спазмы, расширяют просвет. Но при этом они не борются с причиной болезни. Лекарство такого действия используют для ингаляций, инъекций, перорального приема. Оно противопоказано при беременности, сердечной недостаточности, аритмии.
Болезни, приводящие к образованию зеленой мокроты при кашле, отличаются длительным изматывающим лечением. Для восстановления защитных сил врачи назначают иммуностимуляторы (Кагоцел, Арбидол). Основным веществом многих препаратов этого типа выступают природные компоненты. Но бесконтрольный прием средств может ухудшить состояние больного: повысить температуру, вызвать головокружение, тошноту, слабость.
Чтобы болезнь не возвратилась и не перетекла в хроническую форму, необходимо выполнять правила профилактики:
- отказаться от вредных привычек;
- соблюдать режим труда и отдыха;
- перейти на здоровое питание;
- заниматься физкультурой и спортом;
- ежедневно бывать на свежем воздухе;
- принимать витаминно-минеральные комплексы.
При первых признаках болезней дыхательной системы – повышении температуры тела, откашливании по утрам сгустков слизи, затруднении дыхания, одышке, необходимо обратиться к врачу. Своевременное лечение поможет справиться с болезнью на ранней стадии, предотвратить развитие осложнений.
источник
Если у человека простуда или грипп, то они часто сопровождаются кашлем. Он часто бывает с бывает с выделениями. Мокрота — это жидкость, которая отхаркивается. Она может быть разного цвета. Встречается прозрачная мокрота, белая, желтая или зелёная. Также зеленая мокрота при кашле может содержать другие выделения, например, кровь или гной. Ещё она может иметь какой-либо запах. По тому, какого цвета мокрота при кашле выделяется у человека, можно определить характер его заболевания. По изменениям цвета и состава ее можно следить за изменением состояния больного как в лучшую, так и худшую стороны.
Следует знать, что у здорового человека может вырабатываться ежедневно до 100 миллитров специального бронхиального секрета. Данная жидкость также может частично выходить вместе с кашлем, обычно это происходит утром. Но она имеет прозрачную структуру, не содержит примесей и не пахнет. Выделение данной мокроты также может вызвать кашель. Но он не связан с каким-либо заболеванием и имеет физиологический характер. Некоторые маленькие детки имеют такой вид кашля.
В том случае, когда организм человека заражён каким-либо заболеванием, в жидкость, которая образовывается в лёгких, попадают микроэлементы, которые способствуют возникновению мокроты зеленого или желтого цвета. Кашель может возникать по причине присутствия в организме разных болезней. Для того чтобы узнать, каким заболеванием заражён организм человека, необходимо определить, какой характер имеет кашель. Он может быть мокрым или сухим, жёстким или мягким и так далее. Также важно, выделяется ли зеленая мокрота при кашле или нет. Если это происходит, то нужно посмотреть, есть ли в ней ещё какие-то примеси, имеет ли она запах. Если мокрота зеленого цвета при кашле, это говорит о том, что в организме что-то не в порядке, возможно, есть воспалительный процесс. Его нужно срочно устранить. Это значит, что требуется правильное лечение.
Довольно часто люди не замечают, что у них выделяется мокрота зеленая. Они надеются на то, что все пройдёт само собой, либо вообще не акцентируют на этом внимание.
Но в действительности зеленая мокрота при кашле должна стать сигналом того, что в организме присутствует серьезное заболевание, и для его точного диагностирования следует показаться врачу, чем быстрее, тем лучше, так как выявление болезни на ранней стадии обеспечивает возможность принять все необходимые меры по быстрейшему выздоровлению. Следует знать, что мокрота зеленого цвета при кашле может сопровождаться повышенной температурой. Но также может выделяться и без нее. Второй случай говорит о том, что заболевание проходит в лёгкой форме.
Почему появляется без температуры зелёная мокрота при кашле? Причины могут быть разные. Сейчас их детально рассмотрим.
Если у человека отхаркивается зелёная мокрота, а температура тела не повышается, это значит, что организм человека поражён лёгкой формой абсцесса. Также подобное явление может свидетельствовать о начале такого заболевания, как гангрена.
Еще почему отходит зеленая мокрота при кашле? Такое явление указывает на то, что в организме идёт воспалительный процесс. Поэтому при дальнейшем обследовании может быть диагностирован гайморит или воспаление бронхов. Зелёный цвет мокроты является следствием возникновения инфекции в организме.
Трахеобронхит может вызвать появление подобных выделений. Данное заболевание начинается просто с насморка, которому человек может не придать большого значения. Но затем он отпускается в бронхи, и начинает отходить зеленая мокрота при кашле. Отметим, что выделения имеют специфический запах.
Кашель с зеленой мокротой у взрослых без повышенной температуры тела указывает на то, что человек может быть болен одним из нижеперечисленных заболеваний.
- Болезнь бронхоэктатическая.
- Гайморит. Он также может являться причиной появления зеленой мокроты.
- Воспаление бронхов вызывает подобные выделения.
- Такое заболевание, как муковисцидоз, также является причиной отхаркивания мокроты зеленого цвета.
- Трахеит.
- При астме также выделяется зелёная мокрота.
В детском возрасте появление зеленой мокроты может быть следствием глистных инвазий, сухого воздуха в помещениях. Также организм может таким образом отреагировать на какие-либо химические продукты, которые попали в него. Стресс и нервное перевозбуждение ребёнка могут вызвать у него мокроту зеленого цвета. Присутствие какого-либо инородного тела в лёгких. Такое заболевание, как коклюш, является причиной зелёных отхаркиваний. Какие-либо нарушения, связанные с работой желудка или кишечника, являются причиной того, что в организме ребенка появляется зеленая мокрота при кашле. Лечение должно быть начато незамедлительно, так как детский организм не настолько крепок, как взрослый.
Зелёная мокрота является следствием какого-либо заболевания. А если при этом у человека поднимается температура тела, то это признак того, что организм начал бороться с недугом. Давайте разберемся в причинах подобных изменений.
Какие болезни характеризуются такими симптомами, как повышенная температура, кашель с зеленой мокротой? Прежде всего, это может быть абсцесс легких. Также зеленая мокрота может свидетельствовать о таких недугах, как отек лёгких и воспаление лёгких. Бронхиальная астма имеет подобные симптомы. Инфаркт и рак лёгких можно предполагать по таким же признакам. Воспаление бронхов сопровождается повышением температуры тела и такими выделениями.
А сильный кашель с зеленой мокротой — это основные симптомы острого бронхита. При этом выделения слизисто-гнойные.
Самым лучшим способом решения проблемы является визит к врачу. Даже если у человека зеленая мокрота при кашле без температуры, ему незамедлительно стоит обратиться к доктору. Такие выделения являются сигналом того, что в организме присутствует какая-то инфекция. Поэтому для ее устранения нужно провести лечение. Назначить нужные медикаменты может только врач по результатам обследования больного.
Не стоит заниматься самолечением, так как из вышесказанного понятно, что причин возникновения зеленой мокроты может быть несколько. Поэтому важно, чтобы врач поставил точный диагноз и назначил лечение, которое приведёт к скорейшему выздоровлению пациента. Встречаются случаи, когда у человека присутствует зеленая мокрота без кашля.
Для того чтобы лечение было эффективным, необходимо соблюдать нижеперечисленные рекомендации. Прежде всего, необходимо диагностировать причину появления мокроты.
То есть врач должен поставить точный диагноз. При лечении соблюдать рекомендации доктора по приему медикаментов. А именно дозировку и схему лечения. Также осуществлять другие назначенные процедуры.
Прежде всего, необходимо добиться уменьшения количества мокроты в организме. Если количество зеленых выделений уменьшится, это будет признак того, что лечение идёт в правильном направлении. Также признаком улучшения состояния здоровья является более жидкая консистенция мокроты.
- Необходимо промывать нос морской водой или соленым раствором. Для этого есть специальные препараты, которые продаются в аптеках.
- Больному необходимо давать себе возможность откашливаться. Это нужно для того, чтобы мокрота выходила из организма.
- Помимо препаратов традиционной медицины, можно использовать народные средства. Но они должны быть согласованы с лечащим врачом. Например, возможно, вам назначат обильное питье (теплый чай, клюквенный морс, свежевыжатый апельсиновый сок и другое), употребление таких продуктов, как лимон, мед, имбирь, чеснок и лук.
- Также хорошо помогают для выведения мокроты компрессы. Они делаются с использованием картофеля, алоэ и прочих вспомогательных средств.
Лечение мокроты прежде всего связано с причинами ее появления. Поэтому при обращении к врачу больному назначается обследование.
Как правило, оно включает в себя сдачу анализов, УЗИ, рентген и прочие мероприятия, позволяющие точно поставить диагноз.
Прежде всего необходимо выявить причину появления мокроты. Если в организме малыша присутствует инфекция, то необходимо пропить курс антибиотиков. Какие именно необходимо давать ребёнку, определит лечащий врач в зависимости от типа заболевания. Если у малыша диагностирован бронхит, то ему назначают препараты, которые будут помогать отхаркивать мокроту. А вот средства от кашля, наоборот, будут ее заглушать. Если у ребёнка выявлены такие заболевания, как туберкулёз, отек лёгкого, пневмония, то лечение проводится в стационаре под наблюдением врачей.
Какой цвет мокроты на какое заболевание указывает?
- Бесцветная мокрота в небольшом количестве является нормальным физиологическим состоянием здорового человека. Кашель в этом случае отсутствует.
- Густая прозрачная мокрота может являться признаком астмы. Особенно внимательно стоит к ней относиться, если она замечена у ребенка.
- Желтая жидкая мокрота свидетельствует о наличии вируса в организме.
- Густые желтые выделения являются признаком присутствия в них гноя. Как правило, это является признаком заражения организма пневмонией.
- Зеленая мокрота густой консистенции со специфическим запахом говорит о том, что в бронхах или легких присутствует какой-либо застой.
- Мокрота с кровью связана с туберкулезом или раком.
- Если мокрота полностью красная, то это свидетельствует о том, что распадается легкое либо началось легочное кровотечение. Данная ситуация требует экстренной госпитализации пациента. Так как любое промедление может стоить жизни.
Если заболевание, из-за которого появляется зеленая мокрота, диагностировано правильно, то выздоровление пойдёт быстро. Любому человеку важно заботиться о своем организме, следить за ним и осуществлять профилактические мероприятия с целью предупреждения каких-либо болезней. В целях профилактики, прежде всего, необходимо вести здоровый образ жизни. А именно, заниматься физкультурой, проводить время на свежем воздухе, ходить пешком, посещать плавательный бассейн. Затем необходимо правильно питаться. Нужно, чтобы в рационе человека присутствовали продукты, наполненные микроэлементами и витаминами.
Следует соблюдать режим дня, особенно это касается маленьких детей. Но и взрослым людям рекомендуется выделять время на сон не менее 8 часов в сутки. Нужно отказаться от таких привычек, как курение и алкоголь. Так как они способствуют понижению иммунитета организма. А это явление приводит к возникновению различных заболеваний.
Теперь вы знаете, почему появляется зеленая мокрота при кашле. Мы рассмотрели разные причины такого явления. Как видите, этот симптом может быть признаком серьезной болезни. Поэтому, если вы заметили у себя зеленую мокроту, не ждите, а сразу же отправляйтесь к доктору, чтобы он обследовал вас, назначил необходимые анализы, исследования, определил точный диагноз и прописал подходящие препараты.
источник
Зеленая мокрота при кашле говорит о воспалительном процессе в бронхах, трахее или легких с образованием слизисто-гнойного или гнойного экссудата.
При интенсивном воспалении экссудат скапливается и попадает в выделения слизистых оболочек дыхательных путей, пораженных инфекцией.

Основные причины появления зеленой мокроты при кашле непосредственно связаны с теми заболеваниями, симптомом которых является продуктивный (влажный) кашель. Такими заболеваниями являются трахеобронхит, острый бронхит и обострение хронического бронхита, пневмонии, бронхопневмония, бронхоэктатическая болезнь, постпневмонийный гнойный плеврит (эмпиема плевры), а также абсцесс легкого.
Как отмечают специалисты, если при кашле отходит зеленая мокрота, значит, к возникновению данных болезней причастны такие грамположительные и грамотрицательные бактерии, как Staphylococcus aureus, Streptococcus viridans, Streptococcus pneumoniae, Haemophilus influenzae, Escherichia coli, Proteus mirabilis, Klebsiella spp., Serratia marcescens и др.
Бронхотрахеит инфекционной этиологии развивается из трахеита на фоне достаточно высокой температуры, ринита, фарингита или ларингита, когда воспалительный процесс спускается из верхних отделов дыхательных путей в нижние. Если в начале заболевания кашель сухой, с приступами по утрам, то примерно на 4-5-й день кашель становится продуктивным, и появляется желто-зеленая мокрота при кашле.
Для острого бронхита, а также обострения его хронической формы характерен сильный кашель, при котором больной откашливает слизисто-гнойный экссудат вязкой консистенции желтого или зеленоватого цвета.
Среди клинических признаков бронхоэктатической болезни, возникающей вследствие повреждения стенок бронхов и их расширения, отмечается зеленая мокрота при кашле, часто — с кровянистыми включениями и частицами отмерших эпителиальных тканей бронхов.
В большинстве случаев воспаления легких (пневмонии) виновата бактерия Streptococcus pneumoniae, которую врачи называют пневмококком. Однако пневмония может вызываться и вирусами (в основном, RS-вирусом), и грибковой инфекцией (пневмомикозы, развивающиеся из-за грибов рода Candida, Actinomyces, Histoplasma и др.), и даже паразитами (пневмоцистная пневмония). Но откашливание мокроты зеленоватого цвета может быть при любой этиологии пневмонии.
А при особо тяжелых формах воспаления легких в их тканях может сформироваться пиогенная капсула — полость с гнойно-некротическим содержимым. В таком случае диагностируется абсцесс легкого, который, в конце концов, прорывается в бронхи, и тогда при кашле отходит зеленая мокрота с гноем, имеющая выраженный гнилостный запах.

Точную причину заболеваний органов дыхания, которые сопровождаются кашлем с зеленой мокротой, призвана установить диагностика. К сожалению, наличие зеленой мокроты при кашле не всегда подвергается всестороннему исследованию с применение проверенных диагностических методик. Это приводит к тому, что при назначении антибиотиков не учитывается возбудитель воспалительного процесса, а, значит, при одинаковом симптоме антибактериальные препараты могут не подействовать и не привести к излечению заболевания или намного замедлить выздоровление и стать причиной осложнений.
Для выяснения истинного происхождения кашля необходимо более тщательное обследование на основе:
- общего анализа крови;
- биохимического анализа крови;
- анализа крови на эозинофилы, микоплазму и др.;
- посева мокроты на микрофлору;
- бактериоскопии мазки мокроты;
- общего анализа мочи;
- анализа мочи на антигены;
- копрологического исследования (анализа кала);
- рентгеноскопии грудной клетки;
- спирометрического исследования показателей дыхания;
- бронхоскопии;
- УЗИ или КТ грудной клетки.

В настоящее время в клинической практике этиологическое лечение зеленой мокроты при кашле, вернее заболеваний, имеющих данный симптом, проводится с помощью антибиотиков.
Назначается прием Ампициллина (синонимы — Ампексин, Домипен, Опицилин, Пентрексил, Риомицин, Цимексиллин и др.): взрослым — по 500 мг 4 раза в день; суточная дозировка для детей рассчитывается по 100 мг на килограмм массы тела и делится на 6 приемов в течение 24 часов.
Амоксициллин (синонимы — Аугментин, Флемоксин) взрослые и дети старше 10 лет принимают после еды по 0,5 г — трижды в сутки, дети 5-10 лет — по 0,25 г, дети 2-5 лет — по 0,125 г три раза в сутки. Минимальный курс лечения составляет 5 дней.
В лечении зеленой мокроты при кашле у взрослых (при пневмониях) может применяться эффективный фторхинолоновый антибиотик третьего поколения Левофлоксацин (Левофлоцин, Таваник, Тайгерон, Флексид и др.) в таблетках: до еды дважды в день по 0,25-0,5 г; продолжительность приема — 5 дней.
Практикуется пятидневный курс лечения стрептококковых инфекций дыхательных путей антибиотиком Ровамицин (в таблетках по 1,5 и 3 млн. МЕ). Взрослым следует принимать его по 3 млн. МЕ трижды в течение дня, детям суточная доза рассчитывается на килограмм веса тела — по 150 тыс. МЕ в сутки — и распределяется на три приема. Также используется Азитромицин (Сумамед) и Эритромицин. А Джозамицин (Вильпрафен) особенно эффективен при воспалении дыхательных путей, спровоцированном Peptococcus spp. или Peptostreptococcus spp. Врачи рекомендуют принимать препарат по 500 мг трижды в сутки.
При пневмонии грибковой этиологии лечение зеленой мокроты при кашле следует проводить противогрибковыми антибиотиками, к примеру, Амфоглюкамином. Рекомендованное применение этого составляет от 10 до 14 дней: взрослым — по 200-500 тыс. ЕД дважды в день (после еды); детям — в зависимости от возраста (по 25- 200 тыс. ЕД. 2 раза в сутки).
При медикаментозной терапии вирусных бронхитов и пневмоний антибиотики следует дополнять противовирусными средствами (Ремантадин, Ацикловир, Виразол и т.д.), которые врач назначает индивидуально — в зависимости от конкретного возбудителя заболевания.
Ключевой принцип, которого придерживаются все врачи, назначая симптоматическое лечение зеленой мокроты при кашле – ни в коем случае не подавлять кашлевой рефлекс, а способствовать откашливанию накопившего экссудата.
Отхаркивающие средства действуют путем расширения бронхиол, что и облегчает выведение мокроты. Таблетки Терпингидрат (по 0,25 и 0,5 г) назначаются по одной таблетке трижды в день. Мукалтин (на основе алтея лекарственного) нужно принимать до еды по 0,05-0,1 г прием 2-3 раза (до еды). Ликорина гидрохлорид — по 0,1-0,2 мг 3-4 раза в день (примерно за 30-45 минут до приема пищи). Нашатырно-анисовые капли следует принимать при кашле в такой дозировке: взрослым — по 10-15 капель 2-3 раза в день; детям – из расчета одна капля на каждый год жизни. Наконец, Пертуссин, содержащий в своем составе экстракт чабреца и бромид калия, стимулирует физиологическую активность мерцательного эпителия и перистальтику бронхиол, благодаря чему любая, в том числе зеленая мокрота при кашле продвигается из нижних отделов дыхательных путей в верхние, а оттуда выводится наружу. Взрослым следует принимать Пертуссин по столовой ложке трижды в день, детям – по чайной или десертной ложке 2-3 раза.
Препараты-муколитики делают мокроту менее вязкой, что значительно облегчает ее выведение из дыхательных путей. Рекомендуемый медиками Бромгексин (Бронхостоп, Солвин) применяется взрослыми и детьми старше 14 лет по 8-16 мг 3-4 раза в сутки; детьми 6-14 лет — по 8 мг трижды в сутки, 2-6 лет – по 4 мг, детьми до 2 лет – по 2 мг 3 раза в день. Курс лечения — 5 дней.
Амброгексал (другие торговые названия – Амброксол, Лазолван, Бронхопронт, Мукозан, Муковент, Мукоброксол и др.) повышает выработку слизи в дыхательных путях. Взрослым препарат назначается по одной таблетке 2-3 раза в день (после еды) или по 10 мл препарата в виде сиропа – трижды в день. Детям старше 6-12 лет рекомендованная доза сиропа составляет 5 мл (2-3 раза в день); детям в возрасте 2-5 лет — по 2,5 мл; до 2 лет — по 2,5 мл дважды в течение дня.
Ацетилцистеин (Ацестин, АЦЦ, Муконекс и др. торговые названия) взрослым и детям старше 14 лет назначают по 200 мг 3 раза в сутки; детям 6-14 лет — по 200 мг дважды в день; детям 2- 5 лет препарат рекомендуется принимать в виде шипучих таблеток АЦЦ — по 100 мг 2 раза в сутки.
Также можно применять при кашле с зеленой мокротой аптечные растительные сборы, в состав которых входят корень солодки или алтея, трава мать-и-мачехи и душицы, цветки бузины черной, листья подорожника большого, семена аниса. Готовится лекарственный отвар просто: столовая ложка смеси заливается 250 мл кипятка (или две столовые ложки на пол-литра воды) и настаивается под крышкой на водяной бане четверть часа; затем отвар нужно остудить, процедить и принимать по полстакана дважды в день (после еды).
Профилактика зеленой мокроты при кашле состоит в эффективном лечении кашля при любых патологиях дыхательных путей, не доводя его до состояния застоя мокроты в бронхах и легких. Чем быстрее вы избавитесь от мокроты, тем благоприятнее будет прогноз зеленой мокроты при кашле. Так, острый бронхит можно одолеть дней за десять, а вот с хроническим придется бороться намного дольше – полтора-два месяца, а то и больше.
Помните, что воспаление в дыхательных путях может привести к гнойному бронхиту, хронической пневмонии, бронхоэктатической болезни, абсцессу легкого. В последнем случае, как утверждают пульмонологи, возникают серьезные проблемы, для решения которых может понадобиться неотложное хирургическое вмешательство.
Поэтому необходимо обращаться к врачу, если у вас появилась зеленая мокрота при кашле.
источник
Воспаление в области дыхательной системы зачастую сопровождается определенными симптомами, свидетельствующими о тяжести заболевания. Важную роль в определении правильного диагноза играет цвет и консистенция секрета, который скапливается в органах. Выделяющаяся зеленая мокрота при кашле – достаточно тревожный сигнал. В организме происходит размножение инфекции, что требует незамедлительного врачебного вмешательства.

Зеленый оттенок отхаркиваемой слизи чаще всего свидетельствует о том, что в качестве возбудителя болезни выступают патогенные бактерии, наиболее распространенными из которых являются стрептококки и стафилококки. При этом интенсивному воспалению подвергаются разные участки дыхательной системы. Выделение подобной мокроты может быть обусловлено такими патологиями как:
- бронхоэктатическая болезнь, в том числе врожденная;
- острый бронхит, при котором воспалительный процесс вызван инфекционным возбудителем;
- гайморит, особенно активизирующийся в периоды, когда организму приходится интенсивно сражаться с инфекцией;
- пневмония, которая нуждается в своевременной антибактериальной терапии;
- бронхиальная астма, при которой наблюдается повышенная вязкость слизи;
- трахеит, геморрагический плеврит и другие заболевания бактериальной или вирусной этиологии.
При этом мокрый кашель не всегда сопровождаются сопутствующими симптомами. Однако если присутствует продолжительное повышение температуры и появляются боли в груди, то не исключен абсцесс легкого.
Зеленая мокрота у ребенка может быть вызвана, помимо перечисленных заболеваний:
- глистными инвазиями;
- нарушениями в работе желудочно-кишечного тракта;
- реакцией организма на различные химические компоненты, присутствующие в продуктах питания.
В небольших количествах выделения могут появляться у детей, болеющих коклюшем. Однако зеленоватый оттенок слизи в данном случае слабо выражен либо отсутствует вовсе.
Для эффективного лечения заболеваний органов дыхания необходимо установить причину возникновения мокрого кашля. На этапе обследования могут использоваться следующие методы диагностики:
- Рентген легких, а при необходимости и томография грудной клетки.
- Бронхоскопия, с помощью которой оценивается общее состояние трахеи и бронхов.
- Спирометрия, позволяющая выявить функциональные нарушения органов дыхания.
- Исследование секрета на микобактерии.
- Посев на микрофлору.
- Лабораторное исследование крови на биохимию.
- Анализ мочи, позволяющий выявить бактериальный антиген.
При подозрении на онкологию обязательно потребуется гистологическое исследование, на основании которого впоследствии будет скорректировано лечение.
В большинстве случаев для борьбы с болезнями, которые сопровождаются данным симптомом, применяются антибиотики пенициллинового ряда. Минимальный терапевтический курс при приеме Амоксициллина или его аналогов составляет 5 дней, однако при необходимости врач может продлить лечение.
Если у взрослого пациента была диагностирована пневмония, то эффективным лекарственным средством будет Левофлоксацин, представляющий собой фторхинолоновый антибиотик. Выпускается данный препарат в таблетках, которые следует принимать дважды в сутки на протяжении 5 дней. При воспалении легких грибковой этиологии потребуются противогрибковые препараты, такие как Амфоглюкамин.
Бороться со стрептококковыми инфекциями хорошо помогает Ровамицин. При этом нужно учитывать, что его фиксированная суточная доза предусмотрена только для взрослых. В случаях с детьми она рассчитывается индивидуально, исходя из массы тела ребенка.
Явившаяся результатом вирусного бронхита зеленая мокрота при кашле зачастую нуждается в комплексной медикаментозной терапии с применением противовирусных средств. К ним относятся Ремантадин, Виразол и другие лекарства, способные противостоять конкретному виду возбудителя.
Лечение сложных специфических заболеваний, в частности туберкулеза или рака, проводится исключительно в условиях стационара. Это же касается и легочного кровотечения, вне зависимости от того, чем оно было вызвано.
Важной составляющей симптоматического лечения мокрого кашля является выведение скапливающегося в дыхательной системе экссудата. Для этого назначаются препараты, способствующие откашливанию мокроты. Пытаться подавлять кашлевой рефлекс категорически не рекомендуется.
Ускорить процесс выведения слизи хорошо помогает такое отхаркивающее средство как Терпингидрат, выпускаемое в таблетках. Также способствует скорейшему выздоровлению Мукалтин, изготавливаемый на основе алтея. Кроме того, целесообразно использовать нашатырно-анисовые капли и Пертуссин. А с помощью Амброгексала и его аналогов ускоряется процесс выработки секрета.
Эффективными средствами, используемыми в домашних условиях, являются аптечные сборы, состоящие из мать-и-мачехи, душицы, подорожника и прочих целебных растений. Для приготовления лекарства достаточно залить смесь кипятком, соблюдая указанные пропорции, и дать отвару настояться в течение 15 минут.
Зачастую при бронхите советуют употреблять прополис и лимонный сок. Однако по-настоящему действенным и многократно проверенным средством является черная редька в сочетании с медом. При этом в альтернативной медицине существует несколько способов приготовления снадобья с использованием корнеплода и пчелиного продукта. Чаще всего мякоть овоща выскабливают изнутри, после чего на треть заполняют емкость медом. Напиток должен настаиваться не менее 5 часов.
- горячий крепкий чай с добавлением молока и сливочного масла;
- согревающий компресс, для которого понадобится отварной картофель и мед. Можно также добавить немного соды;
- ингаляционные процедуры, направленные на устранение застоев экссудата в дыхательных путях. Одним из самых действенных в данном случае считается отвар из сосновых почек. Вдыхать концентрированные пары нужно максимально глубоко и по возможности медленно. Применять данный способ лечения в детском возрасте не рекомендуется;
- массаж грудной клетки, предусматривающий круговые движения с постепенным втиранием противокашлевых средств на основе эфирных масел.
Важно! Прибегать к различным народным методам можно только после установления точного диагноза, исключающего всевозможные противопоказания.
В любом случае пациенту необходимо обеспечить покой и достаточное количество теплых напитков, поскольку регулярно употребляемая жидкость будет разжижать вырабатываемый секрет и способствовать беспрепятственному отхаркиванию слизи.
Если появившаяся при кашле зеленая мокрота не исчезла или не поменяла свой цвет в течение недели, следует обратиться к специалисту, так как может потребоваться повторное обследование и назначение более действенных препаратов
источник
Когда сухой кашель переходит в продуктивный, некоторые считают, что человек пошел на поправку. В действительности все обстоит несколько иначе: важен характер отделяемого. Если при кашле выходит зеленая мокрота — появился весомый повод наведаться на прием к врачу. Такой симптом бывает сигналом серьезной патологии в бронхолегочной системе или верхних дыхательных путях.
В состоянии абсолютного здоровья из слизистых трахеобронхиального дерева выделяется слизь без запаха, которая секретируется железами органов дыхания. Она содержит защитные клетки, которые губительно действуют на микробов и при помощи реснитчатого эпителия выводят их во внешнюю среду. Суточный физиологический объем секрета не должен быть более 100 мл.
При развитии патологии кашель усиливается, состояние может сопровождаться повышением температуры или быть без нее, а количество мокроты возрастает и иногда доходит до полутора литров за день. Бронхолегочной секрет отличается по нескольким признакам.
| Консистенция | Цвет | Запах | Характер |
| Вязкая | Белая — симптом грибковой инфекции | Нейтральный — относится к варианту нормы | Слизистая |
| Густая | Желтая или зеленая — при бактериальном поражении дыхательной системы | Зловонный — характерен для гнилостных анаэробных микробов | Слизисто-гнойная |
| Жидкая | Коричневая или красная — говорит о попадании крови | Серозная | |
| Черная — типична для пневмокониозов |
Характеристика мокроты — важный пункт в диагностике некоторых заболеваний.
Появление желто-зеленой или зеленой мокроты объясняется попаданием в секретируемую слизь гнойного экссудата, имеющего разный цвет — желтый, желто-зеленый или ярко-зеленый. Гной представляет собой смесь белка, лейкоцитов с бактериями внутри и ферментов.
Появление мокроты с зелеными вкраплениями во время кашля говорит об активной бактериальной инфекции (стафилококки, стрептококки, клебсиеллы) в воздухоносных путях.
Причины окрашивания мокроты в оттенки зеленого:
- Гайморит или синусит, которым свойственен желто-зеленый секрет, он отходит без кашля.
- При абсцессе легкого в начальном периоде, до вскрытия гнойника в бронх, выделяется небольшое количество зловонной зеленой мокроты. На втором этапе заболевания, после прорыва абсцесса, мокрота отходит «полным ртом».
- Гнойный бронхит — характерна вязкая светло-зеленая мокрота при откашливании.
- Пневмония — появление густой мокроты коричневато-зеленого цвета (ржавого) свидетельствует о тяжелой форме воспаления в легких.
- При туберкулезе легких за счет разложения паренхимы органа отмечается зеленая мокрота с кровью.
- Муковицидоз — заболевание, при котором в бронхиальном дереве скапливается вязкий темно-зеленой окраски секрет и выделяется в виде комочков из горла при кашлевом рефлексе.
- Бронхоэктатическая болезнь — хроническая патология, которая сопровождается отхождением обильного количества гнойной мокроты с неприятным запахом преимущественно по утрам. Возможно возникновение легочного кровотечения.
- Злокачественной опухоли легких на запущенной стадии свойственна серо-зеленая или грязно-серая мокрота, говорящая о некрозе и распаде ткани.
Наличие кровавых вкраплений в выделяемой зеленой слизи при кашле не должно пугать, так как часто это признак механического разрушения мелких капилляров во время интенсивного кашля.
Перечень заболеваний, для которых характерна зеленая мокрота, весьма широк, у всех разные провоцирующие факторы и проявления.
| Наименование | Клинические признаки |
| Хронический гайморит и синусит |
|
| Простуда |
|
| Ларингит |
|
| Гнойный бронхит и воспаление легких |
|
| Абсцесс легкого |
|
| Бронхоэктатическая болезнь |
|
| Туберкулез |
|
| Рак легкого |
|
Иногда мокрота с зеленым оттенком откашливается у курильщиков со стажем и особенно по утрам.
Обнаружив в выделяемой слизи зеленые включения, нельзя откладывать визит к врачу, нужно срочно обратиться к терапевту или ЛОРу.
Специалист уточняет жалобы и анамнез для выяснения подробностей клиники (количество слизи, ее характер, цвет) и сопутствующих симптомов.
Осуществляется физикальное обследование, которое включает осмотр, сравнительную и топографическую перкуссию легких, выслушивание типа дыхания и патологических звуков (влажных разнокалиберных или сухих хрипов, крепитации).
Лабораторные методы также имеют весомое значение. Проводится общий анализ крови, в котором возможно увидеть типичные признаки воспаления. Обязательно исследуется мокрота на наличие в ней патогенных микроорганизмов, микобактерий туберкулеза (бактериальный посев) или раковых атипичных клеток.
При анализе мокроты выявляется чувствительность возбудителей болезни к антибиотикам, что позволяет подобрать эффективное и рациональное лечение.
Инструментальные способы диагностика определяются врачом и зависят от вида патологии. Допустимо проведение рентгена легких или флюорографии, бронхоскопии, компьютерной или магнитно-резонансной томографии.
Должно быть комплексным и направлено на подавление болезнетворной микрофлоры, улучшение эвакуации мокроты, а также на стимулирование защитных сил организма.
Пациенту рекомендуется соблюдение постельного и питьевого режима, диеты. Необходимо употреблять больше жидкости (до 2 литров в сутки), обогащенной полезными веществами — соки, морсы, компоты из сухофруктов, минеральная негазированная вода.
Питание должно быть высококалорийным, с достаточным количеством полноценного белка и аминокислот, микроэлементов и витаминов А, С, В. Приветствуется употреблять много фруктов и овощей. Мясо и рыбу лучше варить, жарить продукты нежелательно. Периодичность приема пищи — каждые 1,5–2 часа.
Назначаются отхаркивающие препараты для улучшения отхождения бронхолегочного секрета:
Во время приема муколитических средств необходимо пить много жидкости в течение дня.
Целесообразно применение антибактериальных средств с учетом посева. Используются следующие группы препаратов:
- пенициллины — Амоксициллин, Амосин, Амоксиклав, Аугментин, Флемоксин, Солютаб, Флемоклав;
- цефалоспорины — Цефепим, Цефуроксим, Цефаклор, Цефотаксим;
- макролиды — Азитромицин, Сумамед, Экомед, Эритромицин, Кларитромицин, Рокситромицин;
- карбапенемы — Имипенем, Меропенем, Тиенам;
- тетрациклины — Рондомицин, Вибрамицин, Доксициклин;
- фторхинолоны — Офлоксацин, Зиноцин, Ципрофлоксацин, Левофлоксацин.
У пациентов с тяжелыми инфекциями (абсцесс, пневмония) и слабым иммунитетом антибиотики комбинируют между собой для достижения наилучшего эффекта.
Способствуют скорейшему выздоровлению, так как тормозят процессы воспаления и стимулируют защитные силы организма.
| Название болезни | Рекомендованные физиотерапевтические методы |
| Бронхит |
|
| Пневмония |
|
| Абсцесс легкого |
|
| Бронхоэктатическая болезнь |
|
| Гайморит и синусит |
|
| Ларингит |
|
Методы физиотерапии противопоказаны во время лихорадки (температура выше 37,5 °C), туберкулезе легких, онкологии и кровотечениях.
Применение лечебных свойств растений при кашле с выделением зеленой мокроты относится к безопасному и доступному методу терапии. Однако рекомендуется использовать его как дополнение к основным схемам. Отсутствие побочных явлений, кроме редких аллергических состояний, позволяет использовать фитотерапию длительно и в любом возрасте.
Растения, рекомендуемые к назначению:
Травы рекомендуется употреблять поодиночке или виде сборов. Под влиянием растительных препаратов оказывается выраженный противовоспалительный, муколитический и антисептический эффект.
Чтобы быть здоровым, необходимо придерживаться простых правил:
- Соблюдать режим сна и отдыха, чаще проводить время на свежем воздухе.
- Рационально питаться, употреблять в достаточном количестве, особенно в зимне-весеннее время, овощей и фруктов.
- Проявлять физическую активность, закаляться.
Важно не заниматься самолечением заболеваний, и не относится халатно к прохождению профилактических медицинских осмотров и плановой флюорографии.
Появление зеленой мокроты — признак серьезных заболеваний органов дыхательной системы. Если своевременно не начать терапию, возможны нешуточные осложнения, усугубляющие в целом дальнейший прогноз. Только добросовестное следование всем рекомендациям лечащего доктора приведет к положительной динамике и скорейшему выздоровлению. А соблюдение мер профилактики и вовсе избавит от повторного появления симптомов болезни.
источник