Пневмония – это коварное воспалительное заболевание дыхательной системы, которое характеризуется упадком сил, интенсивным кашлем, жаром и затрудненным дыханием. Нередко сильный кашель сопровождается выделением незначительного объема кровяных сгустков. Кровохарканье при пневмонии не считается обязательной симптоматикой, но может являться признаком того, что патология усугубляется и нуждается в незамедлительном лечении.

Если окрашенная кровью слизь появилась 1-2 раза, то волноваться не следует. Возможно, что в горле лопнул слабый сосуд, и капля крови попала в выходящую наружу слизь. Если человек нормально себя чувствует, объем крови маленький, то причин подразумевать опасную патологию нет. Если же кровь в слизи выделяется на протяжении 1-2 дней, то необходимо обратиться с данной проблемой к лечащему врачу. Такая ситуация возникает в результате следующих причин:
- осложненной пневмонии;
- туберкулеза;
- онкологии верхних или нижних дыхательных путей;
- абсцесса легких.
Самыми распространенными причинами появления кровохарканья врачи называют бронхиальное воспаление и пневмонию.
Пневмония, которая осложняется кровохарканьем, подтверждается рядом характерных симптомов:

- больной чувствует озноб либо лихорадку, состояние сопровождается головными болями, упадком сил, сильным потоотделением;
- воспалительному процессу в легких сопутствуют кашель, одышка и синдром обструкции;
- пациенту нелегко дается каждый вдох, который отдает болевыми ощущениями в грудине, их локализация сосредоточена в области поражения легкого;
- легочное кровохарканье происходит только во время кашля, при этом объем выделяемой слизи значительный.
Воспаление легких провоцируют несколько разных патогенных микроорганизмов. По этой причине легочная воспалительная патология развивается неодинаково. При некоторых видах воспаления выделение мокроты с кровавыми вкраплениями считается относительно нормальным процессом, то есть, не выходит за рамки стандартного течения пневмонии. При других видах патологии такая ситуация говорит о прогрессе осложнений. Диагностировать вид пневмонии с кровохарканьем может только квалифицированный пульмонолог.
Для того чтобы разобраться с главными причинами появления крови в слизи и является ли данная ситуация тревожной для здоровья, следует знать, о какой пневмонии идет речь:

- Лобарная пневмония. Ее вызывают пневмококки. Мучительный кашель вначале болезни сопровождается слизистой мокротой, затем в ней наблюдаются гнойные выделения, а еще через пару дней начинаются выделения со ржавым оттенком. Данный цвет слизи свидетельствует о небольших кровавых частичках. Для лобарной пневмонии данный симптом не является тревожным и считается нормальным течением воспалительного процесса.
- Очаговая пневмония. Частички крови во время кашля – это развитие такого опасного осложнения, как абсцесс легкого. Симптоматика тревожная и требует скорейшего помещения больного в больницу для лечения под наблюдением специалистов.
- Воспаление легких, к которому присоединился бронхит или трахеит. Пульмонологи не считают небольшие примеси крови в слизи опасным симптомом, требующим немедленного вмешательства. В результате правильно выбранной схемы лечения наступает быстрое улучшение состояния больного.
- Воспаление легких, которое было вызвано проникновением стафилококков. Чаще всего развивается как осложнение после вирусного гриппа. Стафилококковое воспаление протекает тяжело и часто сопровождается гнойной слизью с кровью, малый объем которой не должен вызывать опасений.
- Легочное воспаление, спровоцированное палочкой Фридлендера. Малый объем прожилок крови в первые дни заболевания считается нормальным течением болезни. Увеличение объема крови на 4-5 сутки после начала болезни является опасным признаком – это свидетельствует о начале абсцесса легкого.
- Пневмония, вызванная легионеллами, проходит с кашлем, в котором видны примеси крови. Данный симптом неопасен, он быстро лечится при правильной схеме терапии.
Независимо от вида легочного воспаления кровь в мокроте должна расцениваться как признак, нуждающийся в повышенном внимании к заболеванию, и нередко является сигналом к дополнительным диагностическим мероприятиям либо к корректировке лечения.
Диагноз ставится после осмотра пациента, рассмотрения его жалоб, прослушивания дыхания и на основе результатов специальных исследований и анализов. При стандартном течении воспаления больным назначается рентген грудной клетки. Чтобы определить, какая бактерия или вирус вызвали воспаление, пациенты должны пройти следующие исследования и сдать анализы:

- общий развернутый анализ крови, подтверждающий степень легочного воспаления;
- анализ мочи также демонстрирует прогресс воспаления и общее состояние поражения организма;
- посев мокроты уточняет вид возбудителя пневмонии;
- проводимая в обязательном порядке для всех больных с воспалением легких рентгенография, это уточняющий метод исследования патологических отклонений в легких;
- в процессе лечения для уточнения состояния воспаления неоднократно проводится такая процедура, как бронхоскопия;
- если результаты бронхоскопии не показывают полную картину патологического состояния легких и бронхов, врач рекомендует пройти бронхографию.
Диагностическое обследование помогает врачам в самые сжатые сроки назначить, а при необходимости скорректировать схему терапии и подобрать необходимые лекарства и методы лечения.
По окончании всесторонней диагностики пациентам назначается схема терапии. Вследствие того, что симптом кровохарканья нередко является тяжелым и тревожным, то пульмонологи могут положить больного в стационар. Запущенная пневмония с кровью грозит такими патологиями, как легочная гангрена, развитие дыхательной недостаточности, эндокардит и другие, поэтому постоянное наблюдение врачей в стационаре помогает не допустить развития осложнений.
Лечение пневмонии у беременных женщин и детей проводится только в стенах больницы. Бывает, что патология у данных категорий больных проходит в легкой форме, тогда допускается лечение в домашних условиях, но при ежедневном наблюдении женщины и ребенка лечащим доктором и при соблюдении всех врачебных рекомендаций.
Схема лечения больных всегда индивидуальна, так как зависит от возраста пациента, сопутствующих заболеваний, переносимости лекарственных препаратов. Задача лечащих врачей – унять сильный кашель, снять спазмы, разогнать густую слизь и стабилизировать общее состояние пациента. Для этого назначаются жаропонижающие средства, муколитики, антибактериальные препараты. Чтобы остановить попадание крови в мокроту назначаются процедура оксигенирования и прием таких средств, как Транексам и Циклокапрон.
При интенсивном кровотечении задача врачей – это купировать ситуацию, поэтому терапия будет иной. Если же она также не приносит желаемого результата, то врачи решают проблему с помощью хирургии. В таких случаях нередко назначаются прижигание поврежденных тканей либо воздействие на них лазером.
Чтобы не допустить обострения патологии, которая провоцирует появление кровяных частичек в мокроте, необходимо соблюдать ряд профилактических мероприятий. Так как организм пациента во время пневмонии отравляется токсинами и ослабляется лихорадочным состоянием, важно придерживаться постельного режима и отдыха. Кровохарканье и другие негативные процессы в организме снижают гемоглобин, поэтому пациентам необходимо соблюдать определенную схему питания в этот период:
- прием еды должен быть частым. Порции следует делать небольшими;
- в меню должны входить белковая пища, кисломолочные продукты, отварные овощи и свежие фрукты. Углеводные продукты лучше временно ограничить;
- ежедневно больной должен получать бульон с нежирными сортами мяса, говяжью печень, овощные салаты, фруктовые и овощные соки, компоты из сухофруктов.
Хорошо помогают при воспалении отвары и настои лекарственных растений, таких как тысячелистник, цикорий, девясил, чистотел, ромашка аптечная. Пациенту необходимо обязательно отказаться от курения и употребления алкоголя.
Прогноз пневмонии с выделением крови с мокротой при кашле зависит только от причины появления кровотечения. Своевременно проведенный комплекс лечебно-диагностических мероприятий в большинстве случаев приводит к положительным результатам и скорому выздоровлению.
источник
Першение, раздражение в горле становится явным признаком разных недугов дыхательных путей. Однако если при этом выделяется кровь, это значит, что нужно пройти медицинское обследование. Интенсивный кашель с кровью во время отхаркивания утром или в течение всего дня становится причиной разных серьезных заболеваний, в том числе бронхита, простуды, пневмонии. В статье вы узнаете, в каких случаях выделяется кровяная слизь во время отхаркивания и что с этим делать.
Кровохаркание определяется наличием алых вкраплений в слизи. Причиной такого симптома является повреждение кровеносных сосудов. Продолжительному кашлю предшествует появление покалывания в горле во время покашливания. Если при наличии воспаления иногда выделяются прожилки крови при кашле – не стоит беспокоиться, но когда это происходит часто, кровохаркание может стать причиной воспаления слизистых оболочек или воспаления легочной ткани, что может вызвать легочное кровотечение.
Кровохаркание может свидетельствовать об образовании злокачественных опухолей. К другим причинам относятся:
- тромбоэмболия сосудов легкого;
- стеноз митрального клапана;
- левый желудочек недостаточно функционирует;
- синдром Эйзенменгера;
- аномалия развития вен и артерий;
легочный васкулит; - геморрагический диатез;
- синдром Гудпасчера.
Может возникать выделение крови в слизи при наличии воспалительного процесса, травмы легкого, его ушибах или попаданиях внутрь инородных тел. Кашель с кровью может появиться при метастатической карциноме легкого, вирусных или пневмококковых пневмониях. Прожилки крови в мокроте при кашле могут проявляться при других опасных заболеваний. Кровь при кашле может проявиться из-за язвы желудка или двенадцатиперстной кишки. При наличии кашля или рвоты с прожилками крови обратитесь к врачу, так как это могут быть нарушения желудочно-кишечного тракта или пищевода.
Если мокрота откашливается с кровью (есть прожилки красно-ржавого цвета), то это значит, что в легких произошел разрыв мелкого кровеносного сосуда. Это никак не влияет на жизнедеятельность человека или продвижение его выздоровления. Такой признак является сигналом об инфекции легких, но только, если кровь выделяется не постоянно. Если это происходит регулярно, как можно скорее обратитесь к специалисту.
Сразу после пробуждения кровяная мокрота появляется по разным физиологическим причинам, и является одним из признаков опасного заболевания. К примеру, это может свидетельствовать о разрывах сосудов бронхов, что происходит при надрывном сильном кашле. Сосуды сами по себе очень хрупкие, тем более при лечении некоторыми препаратами. Кровь выделяется небольшими сгустками и пропадет через несколько дней.
В случае если вы наблюдаете утром большое количество крови при отхаркивании, это свидетельствует о том, что возможно у вас туберкулез. Его вызывает палочка Коха. Симптомы: надрывной кашель, высокая температура, выделение кровяной мокроты. Выявляется туберкулез с помощью флюорографии. Следующая причина – рак легких, который является самым опасным заболеванием. При раке присутствуют:
- одышка;
- першение горла;
- мучительный кашель;
- потеря веса, аппетита;
- повышение температуры;
- кровохаркание.
Причиной возникновения является большое пристрастие к никотиновым товарам (сигареты), поэтому курильщики страдают кашлем по утрам. При появлении примеси крови в мокроте утром велика вероятность заболевания инфарктом легкого. Может проявляться длительный обильный кашель. У больных наблюдается боль в груди, затруднение дыхания, присутствует одышка.
Во время болезни организм старается побороть недуг, поэтому появляется температура. Откашливание помогает вывести из дыхательных путей вредоносные тела и избыточную мокроту. Причины выделения кровяной мокроты во время кашля могут быть разными, определить болезнь может только врач. К примеру, такой симптом может быть признаком аллергической реакции. Еще причинами может стать сбой в работе сердечно-сосудистой системы.
Присутствие мокроты в полых органах легочных альвеол может вызывать раздражение горла. Она может привести к эмболии легочной артерии. Еще одной причиной могут стать венерические заболевания или курение. Организм пытается избавиться от никотиновых смол, которые оседают на стенки дыхательных органов. Кашель с примесями бывает при:
- отеке легких;
- пневмонии
- хроническом бронхите;
- абсцессе легких;
- туберкулезе;
- бронхиальной астме.
Симптомами простудных заболеваний дыхательных путей часто является выделение мокроты из слизистых бронхов. Она имеет прозрачный или молочный цвет и пузырится. Если на нее попадают кровяные сгустки, мокрота становится розовой, а иногда наблюдается темно-красный окрас мокроты. Причинами выделения крови является воспаление горла. Стенки горла отекают. Сосуды могут лопаться из-за сильного резкого кашля. Это не опасно для здоровья, медицинское вмешательство не требуется.
При появлении гнойной мокроты следует обратить на это внимание. Появляются гнойные выделения у пациентов, которые уже переболели воспалением легких или пневмонией. После упомянутых заболеваний, иммунитет человека сильно ослаблен. Он не всегда справляется со своей защитной реакцией, поэтому, если заметили, что во время кашля присутствуют следы гноя, выделяются сгустки крови, обратитесь к лечащему терапевту.
Во время кашля при бронхите можно наблюдать красные прожилки. Их можно обнаружить в густой слизистой массе, которая выделяется во время длительного кашля. Бронхит характеризуется проявлением воспаления слизистой оболочки бронхов. Болезнь длиться недолго, но с высокой температурой, частым удушающим кашлем. Во время бронхоэктатического заболевания оболочка бронхов покрывается гноем. Это может наблюдаться при хроническом или остром бронхите, а также при повреждении бронхов.
Бронхит проявляется яркими вкраплениями или прожилками алой крови, присутствуют сгустки гноя. К симптомам застоя мокроты в легких добавляются еще несколько: возникает одышка, отмечается общая слабость. Обнаружить заболевание можно с помощью бронхоскопии. Бронхит можно спутать с муковисцидозом, причиной патологии которого является мутация гена муковисцидоза, что нарушает структуру и функции клеток, синтезирующих белок, поэтому наблюдается густая слюна, кашель с привкусом крови.
Воспаление легких или пневмония сопровождается кашлем с мокротой, выделяется пенистая кровь. Острая форма характеризуется сильной одышкой с мокротой и прожилками крови. Вместе с этим можно заметить ухудшение общего состояния больного, глухой кашель, боли в груди. Отхаркивание сопровождается выделением слизи рыжеватого оттенка и слюны. Могут наблюдаться гнойные абсцессы. В полости рта скапливается небольшой гнойный налет, заметен неприятный запах.
Бывают случаи, когда при беременности кашель беспокоит с кровяными прожилками, что является следствием разрыва мелкого сосуда бронха во время откашливания, возможной психической травмы или большой нагрузке. Прожилки коричневого или мокрота красновато-ржавого цвета могут наблюдаться несколько дней, а затем вовсе пропасть. В случае воспалительного процесса, гноя в кровяной мокроте, рекомендуется срочно обратиться к лечащему врачу.
Кашель кровью наблюдается во многих болезнях, необходимы определенные обследования пациента, которые помогут определить точный диагноз, динамику заболевания, его тяжесть. Для этого назначают разные методы диагностики, по результатам которых определяют нужно ли хирургическое лечение или же можно использовать консервативное лечение. Для постановки диагноза проводятся следующие диагностические мероприятия: анализ мокроты, бронхоскопия, компьютерная томография, рентгенографические исследования и другие.
Если на снимке присутствуют характерные признаки туберкулеза назначаются:
- дополнительный микроскопический анализ мокроты;
- ПЦР анализ мокроты;
- бактериологический посев мокроты.
В зависимости от результатов диагностики врач определяет, что делать при кровяных прожилках в мокроте. К примеру, если у пациента при обследовании рентгеном наблюдаются характерные изменения при пневмонии, прописывают лечение с помощью антибиотиков. Во время обследования больных раком проводят КТ, бронхоскопию и другие обследования, чтобы побыстрее обнаружить опухоль и не дать ей развиваться дальше.
Если у пациента наблюдается обильное выделение кровяной мокроты, постарайтесь его успокоить, подложите подушку под поясницу и посадите его, чтобы он не сидел ровно, но и не лежал. Запретите ему двигаться или разговаривать. Затем положите на грудь больного что-то холодное из морозильной камеры. После это срочно вызывайте скорую врачебную помощь, чтобы его забрали на обследование в больницу. В центре вам помогут определить лечение и причины возникновения крови в мокроте.
Из популярных народных средств выделяют прием чая из подорожника, мать-и-мачехи, крапивы, багульника, фиалки, мяты, сосновых почек, шиповника, березовых почек, корня солодки и девясилы. Некоторые пьют теплое молоко с боржоми. При сильном кашле пьют чай с корнем имбиря, лимоном, медом. Можно применять паровые ингаляции с маслами эвкалипта, чайного дерева или пихты.
Обязательно исключите любое прогревание. Нельзя использовать горчичники, горячие ванные, компрессы или парафин. Особенно запрещено применять данные средства при кашле с гнойной и кровяной мокротой. Исключите аспирин, если хотите снизить температуру. Аспирин способствует разжижению крови, что может привести к серьезному нарушению свертываемости или нарушению ее циркуляции.
Для того чтобы избежать болезней, необходимо поддерживать здоровый образ жизни, исключить любые вредные привычки, активно заниматься спортом, чаще бывать на улице. Правильное сбалансированное питание тоже имеет место быть. В рационе должны быть разные витамины и минералы, которые содержатся в свежих фруктах и овощах. Одежду нужно носить по сезону. Рекомендуется раз или два раза в год бывать в специальных санаториях или курортах, где проводят комплексное лечение.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Насколько опасна мокрота с кровью при пневмонии?
Пневмония может быть вызвана различными патогенными микроорганизмами. Именно поэтому пневмония может протекать по-разному. В некоторых случаях выделение мокроты с кровью при пневмонии является нормальным, то есть, соответствующим типу течения заболевания. А при других видах пневмонии выделение кровавой мокроты свидетельствует о развитии осложнений. Поэтому однозначно сказать, насколько опасно выделение мокроты с кровью при пневмонии, невозможно. Чтобы точно оценить степень опасности появления мокроты с кровью, необходимо знать, о каком типе пневмонии идет речь.
Долевая, или лобарная пневмония, вызванная пневмококком, характеризуется появлением мучительного кашля на 1 – 2 сутки от начала заболевания. При кашле с трудом отходит небольшое количество мокроты. В первые дни мокрота слизистая, затем становится слизисто-гнойной, а еще через несколько дней – окрашивается в «ржавый» цвет. Именно такая «ржавая» мокрота и свидетельствует о примеси крови. Для крупозной очаговой (лобарной) пневмонии мокрота с примесью крови не является опасной, поскольку представляет собой этап протекания заболевания.
Если же у человека только очаговая пневмония, вызванная пневмококком, то появление мокроты с примесью крови достаточно опасно. В такой ситуации речь идет о развитии осложнения пневмонии – абсцесса. Абсцесс представляет собой полость в легких, внутри которой находится гной.
При сильном и интенсивном кашле на фоне любой пневмонии, в ходе которого отходит мокрота с небольшими прожилками красной крови, можно говорить о присоединении еще и бронхита или трахеита. В таком случае примесь крови в мокроте при пневмонии неопасна. Если бронхит затяжной, то объем мокроты с примесью крови может увеличиваться.
Пневмония, вызванная стафилококками, начинается остро. Очень часто данный тип пневмонии провоцируется гриппом. Поскольку стафилококки определяют гнойный характер течения патологического процесса, то пневмония, вызванная данными микробами, приводит к выделению гнойной мокроты, содержащей примеси крови. То есть, в данном случае примесь крови в мокроте при пневмонии не опасна. Стафилококковая пневмония протекает тяжело.
Пневмония, вызванная клебсиеллой (палочкой Фридлендера), протекает тяжело. При неосложненном течении заболевания выделяется вязкая мокрота желеобразной консистенции, которая содержит небольшие прожилки крови и пахнет пригорелым мясом. Такое небольшое количество крови в мокроте является нормальным для данного типа пневмонии. Однако на 4 – 5 сутки от начала заболевания может сформироваться абсцесс легкого, при котором количество крови в мокроте резко увеличивается. Увеличение крови в мокроте в данном случае является опасным признаком.
Пневмония, вызванная легионеллами, приводит к появлению мокроты, содержащей примеси крови. В данной ситуации небольшое количество крови не опасно.
Однако в независимости от типа пневмонии, появление примесей крови или увеличение ее количества в мокроте расценивается, как симптом, требующий повышенного внимания к состоянию человека и дополнительной диагностики. При ухудшении общего состояния появление примеси крови в мокроте является опасным состоянием.
источник
Наличие крови в мокроте, выделяемой при кашле, часто является доброкачественным симптомом, но когда следует беспокоиться?
Давайте рассмотрим причины, которые могут определить наличие крови в мокроте и средства для их решения.
Кровь в мокроте после сильного кашля – это очень частая ситуация, и хотя она может приносить не мало опасений, почти всегда является доброкачественным проявлением, ненесущим в себе риска.
Часто присутствие крови в мокроте – результат разрыва кровеносных сосудов, проходящих по дыхательным путям. Дыхательные пути, в частности, бронхи и легкие, как и любой другой орган тела, получают свою порцию кровоснабжения, и, следовательно, имеют в себе артерии и вены.
Легкие рассчитаны на питание от легочной артерии, это система с низким давлением, в то время как бронхи питаются от сосудов, которые расходятся от аорты и, следовательно, представляют собой систему высокого давления.
Учитывая разницу давлений, которая существует между двумя системами, разумно предположить, что большинство кровотечений дыхательных путей связано с бронхиальной системой кровоснабжения.
Кровотечения, которые происходят из легочной артерии, к счастью, очень редки, но почти всегда массивные и часто со смертельным исходом.
В 90% случаев, при которых в мокроте появляется кровь, являются следствием мягкого воспалительного процесса, затрагивающего верхние дыхательные пути, в частности, простуда и бронхит.
Несмотря на то, что кровохарканье в данном случае лишь симптом воспаления, нельзя его недооценивать, потому что, в редких случаях, оно может привести к развитию серьёзной патологии. Поэтому, в такой ситуации, разумной практикой будет обращение к врачу.
Как уже упоминалось, причиной появления мокроты с прожилками крови могут быть многочисленные заболевания, хотя наиболее распространенным является воспаление, которое происходит от банальной инфекции верхних дыхательных путей.
Но большой ряд других заболеваний так же может приводить к появлению крови в мокроте:
- Синусит. Воспаление придаточных пазух носа, в результате накопления слизи в придаточных пазухах носа и носовых ходах, на которой активно развивается инфекционный процесс вирусной и/или бактериальной этиологии.
- Ларингит. Воспаление гортани вирусной этиологии, реже бактериальной (стрептококки и Haemophilus influenzae).
- Фарингит. Воспаление глотки, вызванное вирусами, такими как аденовирус или вирус Эпштейна-Барра и/или бактериями, такими как стрептококки.
- Острый бронхит. Воспаление слизистой оболочки бронхиального древа, вызванное в 90% случаев от вирусами (аденовирусы, гриппоподобные вирусы, коронавирус, риновирус и др.) и в 10% – бактериями (стрептококки, Haemophilus influenzae, Bordetella pertussis, др.).
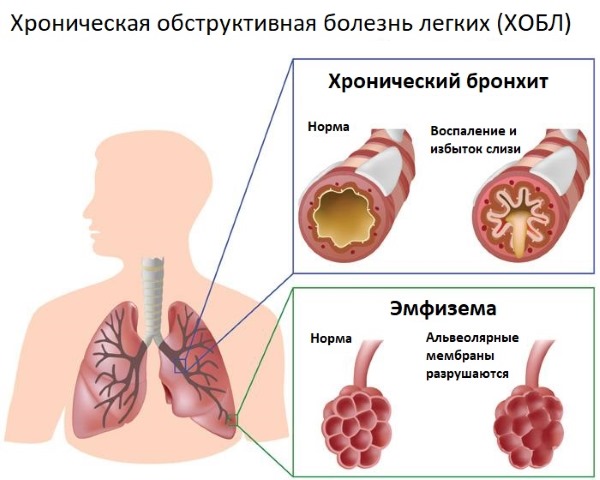
- Хроническая обструктивная болезнь легких. Вырождение легочных и бронхиальных тканей хронического характера, что затрудняет транзит вдыхаемого воздуха. Курение сигарет и загрязнение воздуха являются одними из основных причин этого заболевания.
- Пневмония. Воспалительный процесс альвеол легких вызванный вирусами, бактериями, грибками или паразитами.
- Туберкулез. Инфицирование легких Mycobacterium tuberculosis.
- Гранулематоз Вегенера. Воспаление мелких сосудов верхних дыхательных путей аутоиммунного характера.
- Фиброз (муковисцидоз). Генетическое заболевание, приводящее к дефициту белка CFTR, который отвечает за транизт хлора. Что приводит к накоплению жидкостей в жизненно важных органах, таких как легкие и поджелудочная железа.
- Рак легких. Образование опухолевых клеток в легких.
- Митральный стеноз. Патологическое сужение клапана, который отделяет левое предсердие от левого желудочка. Митральный стеноз вызывает кровотечения из мелких сосудов легких и, следовательно, появление мокроты с прожилками крови.
- Тромбоэмболия легочной артерии. Этим термином определяется состояние, когда одна из двух легочных артерий закупоривается тромбом или сгустком крови. Это состояние характеризуется кашлем с мокротой и пятнами крови.
- Абсцесс легких. Гнойный процесс в паренхиме легких.
- Потребление некоторых запрещенных наркотиков, таких как кокаин и крэк.
Диагностика заключается в определении причины, которая приводит к появлению крови мокроте после кашля.
Первое предположение о диагнозе врач делает опираясь на наблюдения мокроты и сопутствующих симптомов.
Ниже мы приводим упрощенную таблицу связи заболеваний с различными формами кровохарканья.
Особенности мокроты и связанные симптомы
Пневмония от бактериальной инфекции
Мокрота с кровью и гной красноватого цвета.
Кашель, лихорадка, недомогание, потливость, головная боль, одышка.
Травматический кашель
Светлая мокрота с прожилками крови
Бронхит, ХОБЛ, рак легких
Мокрота густая с вязкими прожилками крови
Кашель интенсивный, общее недомогание, боль в груди.
Абсцесс легких
Мокрота темная, вязкая, зловонная.
Кашель, лихорадка, боль в груди, снижение веса, увеличение последней фаланги пальцев.
Тромбоэмболия легочной артерии
Мокрота светлая, смешанная с кровью, пенистая.
Тахикардия, одышка, боль в груди, цианоз, увеличение частоты дыхания, низкое кровяное давление, упругость шейных вен.
Стеноз митрального клапана.
Мокрота светлая с прожилками крови
Затрудненное дыхание в положении лежа, сердцебиение, усталость, астения
Предположение подтверждается по результатам следующих исследований:
- Визуальное исследование дыхательных путей. Осуществляется с помощью различных методов, дающих подробное изображение бронхов и легких. В основном: рентген грудной клетки, компьютерная томография и ядерно-магнитный резонанс.
- Бронхоскопия. Исследование, которое позволяет осмотреть дыхательное дерево изнутри. Осуществляется путём введения специального инструмента с мини видео-камерой, которая передает материал на внешний экран.
- Анализ крови.
- Анализ и культивация мокроты.
Лечение заключается в лечении основной патологии, приводящей к появлению кровь при кашле. Поскольку причинные заболевания различны и неоднородны, невозможно установить единый терапевтический протокол, и каждый случай требует конкретного лечения.
До получения точного диагноза можно лишь «лечить» симптом, то есть подавить кашель. С этой целью применяются различные активные вещества, которые воздействует на центры мозга и подавляют кашлевые рефлексы.
источник
Слизь с кровью при кашле, в которой имеются красновато – ржавые прожилки, говорит о патологии бронхов или нарушении легочной ткани. Иногда кровавая мокрота возникает из-за разрыва небольшого кровеносного сосуда в легких – это не опасное для человека явление. Также кровохарканье свидетельствует об инфекционных процессах в легких.
Точные причины проявления крови в кашле может установиться только специалист, но к наиболее известным причинам можно отнести:
- Воспаление бронхов – при такой болезни кровохарканье происходит в 65% случаев. Хронический или острый бронхит характеризуется сильными и частыми приступами кашля. При откашливании в слизи могут возникать прожилки крови, зачастую с утра.
- Возникновение кровяных сгустков в слизи может говорить об абсцессе легкого или воспалении легких. Также моет возникать общее недомогание, увеличивается температура, а иммунитет существенно снижается.
- Для трахеита, ларингита, тонзиллита свойственно небольшой объем крови в слизи.
- Туберкулез характеризуется продолжительным кашлем и наличием мокроты с красными или розовыми прожилками.
- Рак легкого изначально не характеризуется клиническими проявления, но спустя определенное время, проявляется кашель, приступы усиливаются. Именно в этот момент проявляются сгустки или прожилки крови, а здоровье пациента значительно ухудшается.
- Декомпенсация при сердечно – сосудистых болезнях провоцирует возникновение легочной гипертензии. В результате этого кровь в легких застаивается, а далее присутствует в мокроте при кашле.
- Весьма опасным является легочное кровотечение, при котором также наблюдается боль в грудной клетке и одышка. В такой ситуации необходима срочная госпитализация больного.
Иногда мокрота с кровью может возникать даже без кашля. Прежде всего необходимо определиться с причиной проникновения крови в ротовую полость: из зуба, носоглотки, десен, языка или губ. Также кровь может ощущаться во рту после проведения различных медицинских манипуляций.
Кровавая слизь без кашля может присутствовать по простым причинам, например, стоматического типа. При травмах десен, зубных патологиях, может быть кровь, которую воспринимают за патологические включения в слизи. Подобная симптоматика характерна и для недавней геморрагии в носовой полости, попадающие в ротовую полость и отхаркивающиеся в течение нескольких дней.
Мокрота с кровью может быть при сосудистом надрыве аорты, а также вследствие внутренних патологий. Причиной этому могут быть инфекционные процессы в органах дыхания, проблемы с гемостазом, онкологические заболевания и тромб в легких. Наиболее известной причиной является кардиогенный легочный отек, который характеризуется общей слабостью, болевыми ощущениями в груди, а также небольшим выделением красной пенистой мокроты. При такой болезни велика вероятность летального исхода, поэтому сразу необходимо проконсультироваться со специалистом.
Если кровохарканье в утреннее время возникает систематически – это говорит о серьезных сбоях в работе внутренних органов. Зачастую подобные кровотечения возникают из-за проблем в верхних дыхательных путях. Специалисты диагностируют их как туберкулезное или легочное кровотечение.
С утра кровь может выходить в виде нескольких плевков, при этом не обязательно наличие кашля. Кровь характеризуется густой консистенцией и темным оттенком. На выходе формируется плотный комок, в котором присутствует слизь или гной. Такое кровохаркание не связанно с легочным кровотечением, а может быть связано с проблемами в носоглотке или миндалинах. При капиллярном кровотечении с десен, за ночь кровь скапливается в верхних дыхательных путях, а в утреннее время она выходит.
Если при кашле проявляется слизь с кровью – это свидетельствует о серьезных патологиях в работе дыхательной системы. Это может быть хронический бронхит, проходящий в острой форме. Чтобы узнать точную причину кровохарканья, следует определиться с симптомами бронхита. Так, при остром бронхите возникает мокрый кашель, повышается температура, а в мокроте наблюдается кровь. Для хронического бронхита характерен продолжительный кашель, более трех месяцев, а во время какой-либо активности проявляется одышка. При обострении хронического бронхита, в мокроте может наблюдаться не только гной, но и кровь.
Если у взрослого или ребенка в организме присутствуют гельминты, есть вероятность проявления крови в мокроте. Значительное количество гельминтов могут находиться и развиваться во всех органах человека. Зачастую кровохарканье происходит при таких паразитных болезнях: анкилостомоз, парагонимоз, аскаридоз, эхинококкоз, стронгилоидоз.
Гельминты могут находиться в просвете кишечника и при некоторых условиях, способны проходить сквозь легкие, травмируя их. Аскариды проникают в организм контактным и фекально – оральным путем. При паразитной инфекции возникает сухой кашель, тошнота, головная боль, хрипы в легких, рвота и боль в животе. Зачастую кашель наблюдается в утреннее время.
Кровь в мокроте может присутствовать при пневмонии, возбудителями которой являются легионеллы, стафилококки и псевдомонады. Заболевание характеризуется инфекционной природой и весьма опасна для человека, так как может привести к гибели. Возникновение крови в мокроте свидетельствует о крупозной пневмонии, которая характеризуется высокой температурой, болью в горле, одышкой, слабостью, кашлем с мокротой ржавого или кирпичного цвета. Пневмония может вызвать такие осложнения, как гангрена легкого, миокардит, эндокардит, развитие дыхательной недостаточности.
Мокрота с кровью может быть одним из основных признаков рака легкого. Это наиболее опасная патология, протекающая в несколько стадий. Рак легкого может возникать из-за курения, эндокринных нарушений, наследственности, вредных условий труда, взаимодействия с вредными химическими элементами, патологий бронхов и легочной ткани. Для рака характерны слабость, кашель, повышенная потливость, одышка, снижение веса. При раке зачастую наблюдается кровохаркание, при котором кровь смешивается с мокротой. Иногда может проявляться пенистая алая кровь. Если кровь свежая, то она характеризуется ярко – красным оттенком, а если кровь свернулась, появляются сгустки. При развитии заболевания, симптомы усиливаются, при этом кровохарканье сопровождается одышкой.
Зачастую мокрота с кровью является симптомом активной стадии туберкулеза. Это одно из самых тяжелых инфекционных болезней легких. Ежегодно от этой болезни погибает больше 4 миллионов человек. Для туберкулеза характерным является насморк, кашель с мокротой, незначительное повышение температуры, слабость, сонливость, хрипы в легких, увеличение лимфатических узлов, апатия и ночная потливость. При туберкулезе мокрота отходит с прожилками крови, в которой также может наблюдаться гной. Отхождение мокроты с кровью происходящее в утреннее время и говорит о поздней стадии болезни. Из-за постоянно отхождения крови может возникнуть анемия.
Присутствие следующих симптомов, свидетельствует о серьезной болезни и требует обращения за медицинской помощью:
- Кашель со значительным объемом крови
- Уменьшение веса, слабость, плохой аппетит
- Продолжительный кашель у курильщиков
- Одышка даже в спокойном состоянии
- Сильная боль в груди.
В отдельных случаях на фоне рака легких или туберкулеза может проявляться легочное кровотечение. Если происходит значительное отхождение крови, пациент должен принять полусидящее положение и сразу вызвать скорую помощь. Всю кровь следует выплевывать, чтобы ничего не оставалось в организме.
Эффективная терапия возможно лишь в случае диагностирования причины проявления крови в мокроте. Диагностики кровохарканья подразумевает:
- Общий анализ мочи и крови
- Опрос больного и сбор анамнеза
- Осмотр горла и рта
- Осуществление ФГДС
- Бронхоскопия
- Рентгеновское исследование легких
- МРТ или КТ
- Диагностика мокроты на присутствие бактерий
- Измерение давления, температуры, пульса.
Этих процедур достаточно, чтобы определить вероятность инфицирования пациента. В некоторых ситуациях проводится исследования пота, если есть подозрения на муковисцидоз. Если параллельно происходит отхождение крови с носа, следует исключить вероятность болезни крови. После первоначального исследования, доктор направляет больного к врачам узкого профиля, где необходимо будет сдать дополнительные анализы.
В зависимости от болезни, которая спровоцировала формирование крови в слизи, доктор прописывает курс терапии. Если кровохарканье наблюдается вследствие бронхита, пациенту прописываю постельный режим, частое питье и подбирают курс отхаркивающих и муколитических средств. Благодаря согревающим компрессам можно избавиться от дискомфорта в грудной клетке. Если бронхит является результатом вирусного поражения, прописываются противовирусные препараты.
Если кровохарканье наблюдается в результате наличия злокачественной опухоли, необходимо хирургическое вмешательство. Специалист может рекомендовать медикаментозную или лучевую терапию. Если нет возможности осуществить хирургическое вмешательство, пациент проходит курс химиотерапии.
Наиболее распространёнными мерами профилактики считаются:
- Здоровый образ жизни, чередование физической и умственной нагрузки, систематические прогулки на свежем воздухе.
- Правильное питание, наполненное полезными микроэлементами и витаминами.
- Отказ от курения
- Посещение санаторно – курортных заведений для больных, страдающих хроническими болезнями.
- Своевременная терапия хронических болезней, недопущение их осложнений.
- Ограничение пребывания в общественном месте в период вирусных эпидемий.
При различных болезнях, особенно органов дыхания, кашель может проходить с незначительным объемом крови в мокроте или даже целыми сгустками. Если при простой простуде проявляется в слизи кровь многократно, следует обратиться к доктору, чтобы предупредить вероятность осложнений. Терапия кровохарканья варьируется в зависимости от причин, спровоцировавших ее, а повышение иммунитет, профилактика простуд и их своевременная терапия выступают лучшей профилактикой.
источник
Здраствуйте!Мне 24 гоа,вес 49 кг.Есть ребенок 2 года.Флюграфию делала до беременности,все в норме!И вот недаво предложили работу,пошла проходить мед.коммисию!На флюрографии было пятно,отправили на ренген.В ренгене написано «инфильтративный участок в правом легко в s2 участке.Консультация фтзиатра.Анализ мокроты»Поехала туб.деспансер.Врач смотрела меня,кашля нет,температуры нет!Сдала кровь,мочу,мокроту 7 баночек,диаскин тест.Анализы все хорошие,мокрота вся отрицательная(одна будет готова через 2 месяца,на БК вроде,незнаю),диаскин тест отрицательный.Сделала у них ренген,описали»правосторонняя в/долевая пневмония,прописали уколы цефтриаксон 10 дней,потом на контрольный снимок. Пришла я через 10 дней,сделали опять ренген,потом КТ. Рентгенологи написали улучшений нет.Фтизиатр сказала будет комиссия,будем назначать тебе лечение от туберкулеза!!Я конечно в шоке,в слезы!!Она мне не переживай,ты не заразна анализы в норме все,мокрота отрицательная,живи как живешь и.т.д.! Сказали все равно проверить мужа,ребенка!!Пока была комиссия,муж сделала флюрографию,все внорме,диаскин тест отрицательный,анализы в норме. Повезла ребенка,в этот же день и мне надо было к фтизиатру,что они там решили на счет меня. Так получилось что ребенку делалаи ренген,болела все в норме.Зашли к детсоку фтизиатру!Она говорит что пришли я так и так мне постафили диагноз тбрз,она говорит где справка твоя, я говорю мне не дали ни чего. Я не могу без этого ни чего сделать,иди бери у своего фтизиатра справку с диагназом и приходи!Но так поверхностно посмотрела ребенка,все в норме!! Диаскин не назначила пока.
Я пошла в этот же день к своему фтизиатру,что там комиссия решила!! Пришла к ней говорю давайте справку мне,ребенка без нее не могут нормально обследовать!! Она говорит что на комоссии мы все таки решили что улучшения есть,но незначительные, это все таки пневмония!Она меня посмотрела,кашля как нет так и не было,сдала в этот день мокроту опять. Назначила Азитромицин 10дней после к ней прийти,ребенка пока не надо обследовать.
Пропила я таблетки, приехала к ней получается на 9 день.Сдала кровь,макроту,ренген сделала!Сижу жду описания! И вот захожу к ней,она говорит,что все таки мы ставим тебе диагноз инфлильтративный тубрз,МБТ(-).Пробное лечение в течение 2х месяцев,пока не придет макрота эта!Лечится в домашних условиях,ходить каждый день получать таблетки.При чем меня удивили получать не у них таблетки,а у себя в поликлинники. Я еще удивилась,говорю как так:Почему е у вас в диспансереА где здоровые люди!! Она говорит,что в туб.диспансер тебя никто не пустит!!Там больные!А у тебя типо только только начинается,и ты не заразна. Ребенка скоро поведу к детскому!Справки ни какой на руках нет,просто на листочки написала что детскому передать!На учет не поставили,сказали что пока пробное лечение,все зависит от мокроты которая уже через 2 месяца придет!
У меня много вопросов:Пожалуйста подскажите что нибудь.помогите словом.я реву,мне плохо.Я вся в недоумении
P.S Уже месяц это все длится,чуствую себя так же хорошо.Кашля нет!Температуру меряю утром и на ночь все норм.Усталости нет,т.к.ребенок мы одни живем ни кто не помогает.Я все дома делаю как и делаю(А иногда кажется,что больше делаю от страха).Ем нормально,у нас нормальная обыная семья,худая так мне не в кого толстой быть,я всегда такая была.
Вопросы:
1)Могут разве только на основании рентгена поставить диагноз?Если все анализы в норме,кашля нет,диаскин тест отриц,мокрота отриц.!
2)И что значит пробное лечение?(Я спросила у них что будет через 2 месяца,как я пропью лекарства,они сказали пройдешь ренген,как раз придет мокрота на БК.Если она отриц.значит это не тбрз,а что то другое.И если рентген в норме то мы тебя отпустим и даже на учет ставить не будут) Можно разве пробное лечение так проводить без всего?
3)Я в интернете начиталась что надо таблетки и мужу и ребенку теперь пить.? (Но она не сказала про мужа ни чего,спросила что у мужа же все хорошо.Я сказала да.И Все на этом закончилось.Сказала увидемся через 2 месяца)
4)Ребенка скоро поведу,боюсь вообще ужасно. Не хочу пичкать ее таблетками.Имею ли я право отказатся сейчас ей давать таблетки (естественно после диаскин теста), пока не придет моя мокрота т.е.через 2 месяца?И могу ли я водить ее в садик?(Врач моя сказала,фтизиатр,что конечно можешь,кто тебе сказал что нельзя.Все можно) Но боюсь щас к детскому идти,аж трясет всю!!
5)Могу ли я судить по их такому простому отношению ко мне,что это все таки не тбрз,а пневмания (допустим)?Просто плохо лечится!!(Я у мед.сестры спросила в туб.деспансере.Что как так почему.Она говорит что решили эти препоратами сразу двух зайцев убить,что типо если это тбрз то лечим уже,а если пневмони то уберется,т.к.таблетки сильные)
6)И это нормально что они поставили диагноз,а на учет не поставили?Или они просто не уверены?
7)И почему то мне бронхоскопию не назначили?!Надо настоять чтоб отправили?Или она не обязательна мне?
От лечения не отказалась,буду пить таблетки.Т.к.Я переживаю.Они говорят что на очень очено ранней стадии,поэтому лучше раньше начать чем потом!!
Просто преживаю сильно. Можно просто по ренгену назначть диагноз?!И получать таблетки вообще в своей поликлинике!!Очень много противоречий,с такой болезнью!
источник
Пневмония — тяжелое заболевание нижних дыхательных путей, которое также называют воспалением легких. Эта болезнь характеризуется слабостью, хрипами в горле, осложненным дыханием и сильным кашлем с мокротой, а вот высокой температуры может и не быть. В 70% случаев его также сопровождает кровь при кашле.
Кровохарканье при пневмонии не является обязательным сопутствующим симптомом, но свидетельствует об усугублении заболевания и требует немедленного лечения.
Нужно знать, что появление крови в мокроте не всегда является серьезным заболеванием. Если оно возникло единожды, то причиной служит разрыв капилляров в горле. Обычно оно вызвано сильным простудным или аллергическим кашлем. Однако если кровь выделяется постоянно, необходимо сразу же обратиться к врачу. Кровь в мокроте может появиться вследствие таких причин:
- Туберкулез;
- Пневмония разных видов;
- Онкологические заболевания легких;
- Кровотечение в желудке;
- Бронхит;
- Абсцесс легкого;
- Муковисцидоз.
Наиболее распространенными причинами является бронхит и пневмония. Независимо от типа заболевания, которое вызвало появление крови, кровь в мокроте при пневмонии всегда выделяется малыми дозам. Легочная кровь как правило алая, с пеной, сгустки появляются редко.
Если же у пациента возникает мокрота с кровью при пневмонии, это является опасным симптомом патологии и развития болезни.
На кашель с кровью при пневмонии указывает ряд симптомов, в частности:
- Интенсивный кашель с отдышкой;
- Боль в груди в районе легких, которую можно спутать с сердечной;
- Интенсивное потоотделение;
- Озноб, лихорадка;
- Общая слабость;
- Головная боль и головокружение;
- Отдышка;
- Чувство холода.
Если пневмония проходит у больного без крови во время кашля, в мокроте обычно содержится гной или небольшие «ржавые» прожилки. На этапе восстановления организма мокрота становится более жидкой, прозрачной и пенистой. Если же появляется кровь на любой стадии — это симптом ухудшения состояния больного.
Несколько видов пневмонии сопровождаются мокротой с кровью, среди них:
- Гриппозная пневмония, проявляется ознобом и высокой температурой, при кашле у больного выделяется обильная мокрота с примесью крови и гноя.
- Крупозная пневмония также сопровождается кровянистыми выделениями при кашле. В этом случае в мокроте будут только прожилки крови, обильное кровотечение не наблюдается.
- Казеозная пневмония, характеризующаяся полной интоксикацией организма.
- Пневмония, возбудителем которой стала палочка Фридлендера. Характеризуется сильной болью в груди колющего характера, отдышкой и посинением кожи.
Так как именно вследствие развития пневмонии в мокроте чаще всего появляется кровь, нужно знать особенности этого симптома. Причиной возникновения мокроты с кровью у взрослых является инфекционная пневмония. Если болезнь была вызвана пневмококками, в выделениях будут обильные ржаные прожилки. Бактериальная пневмония также иногда сопровождается выделением мокроты с кровью по утрам, которая по консистенции и цвету напоминает желе из ягод смородины.
Если возникает мокрота с кровью при пневмонии, больному обязательно назначается рентгеновское исследование грудной клетки. Но даже если рентген легких покажет наличие развитой пневмонии, врачи, имея лишь такой снимок, не смогут определить, является ли воспаление легких причиной кровотечений. Для этого потребуется провести ряд дополнительных исследований. В дополнение к рентгену добавляются общие анализы крови и мочи, но они лишь служат способом получения общей клинической картины. Для определения причины появления крови в мокроте и выяснения, послужила ли поводом пневмония, используется компьютерная томография.
В качестве методов диагностики, больному могут назначить:
- Рентгеновское исследование. Рентген позволяет сделать общий вывод о состоянии здоровья органов дыхания: бронхов и легких. С его помощью легко можно определить пневмонию как диагноз, но может быть сложно выявить наличие осложнений.
- Вспомогательным методом является компьютерная томография — современный метод выявления проблемы. Она подразумевает собой просматривание органов при помощи томографа и определения таким способом источника кровотечения.
- Бронхоскопия — наиболее подробный способ получения данных о крови изо рта при пневмонии. Она подразумевает собой визуальный осмотр органов дыхания при помощи специального прибора, который помещают больному в горло.
- Биохимический анализ крови, который позволяет определить степень болезни и причину ее возникновения, а также найти возбудителя.
- Анализ мокроты. Помогает выявить бактерию, которой была вызвана пневмония, чтобы врач мог прописать правильные и эффективные антибиотики.
- Бронхография. Проводится при невозможности определить места патологии с помощью рентгена. Метод подразумевает ввод йодированных водорастворимых веществ в дыхательные пути, которые помогут подсветить органы на снимке.
По необходимости, врач может назначить дополнительные анализы и исследования, чтобы получить полную картину заболевания.
Необходимо как можно скорее обратиться к врачу, но до оказания медикаментозной помощи, близкие больного также могут облегчить его состояние. Это важно, если кровотечение усилилось и сопровождается спазмами во время кашля.
Больного помещают в положение полусидя, при этом дают глотать маленькие кубики чуть растаявшего льда каждые несколько минут. Также необходимо давать больному воду и чай со льдом. В данной ситуации очень важно, чтобы питье было прохладным. Далее больного нужно доставить в стационар, где сначала будет снят болевой синдром и спазм, а потом проведено лечение кровохарканья и пневмонии.
Лечение пневмонии с кровью несколько отличается от обычного назначения комплекса антибиотиков. В первую очередь врачи проводят симптоматическую терапию, которая поможет унять кашель, снять спазм и улучшить состояние больного.
Врачи прописывают жаропонижающее и препараты, которые помогут купировать приступы сильного кашля и разогнать мокроту при пневмонии. Но такие вещества применяют с опаской — они могут остановить кашель полностью, что вызовет застой мокроты и крови в бронхах. Обязательно назначают муколитики — они помогут разогнать мокроту и вывести ее. Врачи обычно рекомендуют муколитики класса цистеинов. Они также способствуют повышению эффективности антимикробных препаратов, которые назначаются для лечения пневмонии с кровохарканьем.
Важную роль в терапии играют антибактериальные препараты. Известно, что пневмония — инфекционное заболевание, вызванное стафилококками, пневмококками, кандидами и многими другими бактериями, а значит для избавления от нее, нужны особые антибиотики в сочетании с антибактериальными лекарствами.
Наиболее популярным методом лечения крови в кашле при пневмонии у взрослых является процедура оксигенирования. Но эта методика может быть использована только в том случае, если кровотечение еще не стало интенсивным, она подразумевает собой введение в дыхательные пути газовой смеси с карбогеном и гелием.
Также во врачебной терапии при лечении появления крови в мокроте во время пневмонии, используются такие средства:
- Транексам. Способствует остановке крови и блокирует выработку плазминогенов. Борется с активностью пептидов, которые развиваются при аллергиях и воспалениях. Также средство характеризуется антибактериальным действием. Обычно назначают Транексам в дозе 15 мг на 1 кг массы тела, каждые 6-8 часов. Длительность терапии определяется индивидуально, вещество вводят внутривенно, через капельницу.
- Циклокапрон, Стагемин и Транексан — вещества с аналогичным действием. Также помогут остановить кровохарканье при пневмонии у взрослых. Это эффективный препарат, который также назначают для остановки кровотечений после операций или травм. Действующее вещество препарата — транексамовая кислота. Циклокапрон нельзя принимать с пенициллиновыми и тетрациклиновыми препаратами. Назначают в таблетках, дозировка составляет 200-500 мг 3-4 раза в сутки.
Эти препараты назначают при малом количестве крови в мокроте, в случае возникновения более интенсивного кровотечения, методика будет иной. Если у больного наблюдается острое кровотечение, первой задачей врачей является не диагностика, а купирование приступа.
Для корректировки артериальной гипотензии применяют:
- Этамзилат в качестве гемостатика. Он помогает сделать стенки сосудов более прочными, этот препарат принимают не в качестве экстренного средства помощи, а на постоянной основе. Способствует снижению уровня простоциклинов эндокриальных клеток.
Принимают в дозировке 0,5 г каждый день, 10 дней подряд. - Аминофиллин предотвращает выработку простагландинов, которые вызывают сильное воспаление. Снимает спазм, что помогает уменьшить приступы кашля.
Вводят его внутривенно, в дозировке 0,005 г на кг массы человека. Обладает множеством противопоказаний, поэтому его врачи назначают в крайних случаях. - Апротинин также останавливает кровь, обладает противовоспалительным действием, снимает приступы кашля, но вызывает аллергию у больных, склонных к таким реакциям.
Если медикаментозная терапия не эффективна и кровохаркание не исчезает, могут быть использованы хирургические методы лечения. В частности, бронхоскопия или диотермокоагуляция — прижигание разорванных тканей. В современной медицине используются и лазерные воздействия, процедура называется фотокоагуляцией, она так же эффективна, но гораздо менее болезненна.
Кровь в мокроте при отхаркивании при пневмонии — тревожный симптом заболевания, но при правильном и своевременном лечении, болезнь легко ему поддается. Очень важно своевременно выявить заболевание и его возбудителя, чтобы назначить полный комплекс лекарств.
источник
Выделение незначительного количества прозрачной мокроты при кашле является нормальной реакцией организма на раздражитель, попадающий в дыхательные пути. Что значит кровь в мокроте и опасно ли это описано ниже. Следует разобраться, что может быть причиной возникновения данного симптома и продифференцировать его между заболеваниями, которые привели к патологии.
Кашель с кровью или кровохарканье – это любые варианты выделения крови во время кашля, характеризующие повреждение кровеносных сосудов дыхательной или иных систем. С мокротой могут быть обильные или единичные кровянистые выделения. Все это связано с характером повреждения травмирующего фактора.
Также существует классификация истинного и ложного кровохарканья. Первое встречается редко – 25% всех клинических примеров, когда второе – в 75%, являющимся последствием повреждения сосудов внелегочных структур.
Кашель с кровью является настораживающим симптомом определенного заболевания. В одном случае, такой кашель не несет в себе угрозы для жизни человека, в другом же – наоборот.
Существует ряд признаков угрожающих состояний, при которых следует вызвать скорую помощь или немедленно обратиться к врачу:
- кровь во время кашля после получения травмы грудной клетки;
- боль;
- одышка;
- пенящаяся, алая кровь в мокроте;
- прожилки крови появились у пациента, перенесшего недавно операцию на грудной клетке;
- обильное выделение кровянистой мокроты с повторными эпизодами.
При таких состояниях скорая помощь сама определит, к какому специалисту направить больного.
Если вышеперечисленных признаков нет, а причина кровохарканья так и не известна, следует, в первую очередь, обратиться к терапевту, так как он является специалистом широкого профиля. Если дело касается ребенка, в этом случае следует вести его к педиатру. Терапевт проводит опрос, обследование таких пациентов и, основываясь на лабораторных данных, решает, к какому более узкому специалисту их направить.
Терапевт может направить:
- Если кашель с кровью связан с повреждением ротоглотки, носоглотки, то данными больными займутся отоларингологи.
- При появлении такого признака на фоне легочных заболеваний (пневмония, эмфизема), пациентами займется пульмонолог.
- Если кровохарканье связано с патологией сердца, таким человеком займется кардиолог.
- Кровянистые выделения с кашлем на фоне инфекционных заболеваний – удел инфекционистов.
Иногда могут быть задействованы такие узкие специалисты, как:
- фтизиатр (при подозрении на туберкулез);
- аллерголог (при положительном аллергическом анамнезе);
- онколог (для исключения рака легких, бронхов);
- стоматолог (при повреждении полости рта и десен);
- хирург (если проводилась ранее операция на грудной клетке).
Для диагностики заболевания, которое сопровождается кровохарканьем, следует провести ряд обследований:
- Общий осмотр, перкуссия, пальпация и аускультация.
- Лабораторное исследование: общий анализ крови (гемоглобин, эритроциты, тромбоциты, СОЭ), для исключения большой кровопотери и воспалительной реакции; биохимический анализ крови; анализ мокроты (определение количества эритроцитов в мокроте, наличие в мокроте возбудителя туберкулеза и других возбудителей); анализ кала на яйца глистной инвазии (для исключения этого фактора).
- Инструментальные данные: спирометрия (оценка функции легких, определение скорости выдыхаемого воздуха для исключения хронического обструктивного заболевания легких — ХОЗЛ); пробы с препаратами, расширяющие бронхи (Сальбутамол), для исключения бронхиальной астмы и других аллергических состояний; определение газового состава крови с помощью пульсоксиметра; рентгенография органов грудной клетки; фибробронхоскпия (осмотр слизистой оболочки бронхов с помощью специальной аппаратуры); компьютерная томография; биопсия легкого (на онкологию); ангиопульмонография – исследование сосудистого рисунка легких; бодиплетизмография (как спирография – цель та же).
Кашель с кровью (это может быть признаком любой патологии, опасной для жизни человека) должен побудить пациента обратиться за медицинской помощью для выявления заболеваний.
Они следующие:
- Пневмония, тяжелая форма.
- Онкология.
- Сердечная и сосудистая недостаточность, сопровождаемая отеком легких.
- Туберкулез легких.
- Тромбоэмболия легочной артерии (как поздний признак).
Обычно прожилки крови в мокроте по утрам связаны со сменой горизонтального положения тела вертикальным.
Самые частые причины выделения крови с кашлем в утренние часы:
- Поражение ротовой полости (кровоточивость десен, небных миндалин).
- Кровь из носоглотки.
- Аллергические реакции.
- Бронхоэктатическая болезнь.
- Инородное тело в дыхательной системе (смещение тела и дополнительное повреждение слизистой оболочки).
- Рак легких или доброкачественные новообразования.
- Проведенные накануне диагностические процедуры (фиброгастродуоденоскопия, бронхоскопия).
- Хронический бронхит в стадии обострения.
- Туберкулез.
- Другие заболевания (профессиональная патология легких, паразитарные заболевания, разрыв кисты в легочной ткани, болезни крови, инфаркт миокарда, заболевания, связанные с женской половой системой).
Причины возникновения кровавого кашля при простуде:
- Риновирусная инфекция (поражение слизистой оболочки ротоглотки и носоглотки с последующим воспалением, нарушение целостности поверхностных сосудов).
- Тонзиллит (поражение небных миндалин, воспалительная реакция).
- Аллергическая реакция на прием препаратов от простуды (защитная реакция организма).
- Ларингит (воспалительное заболевание слизистой гортани).
- Трахеит (воспаление слизистой оболочки трахеи).
Основными симптомами простуды будут:
- Общая слабость.
- Повышенная температура тела.
- Чихание. Насморк.
- Утомляемость.
- Болезненность в горле.
- Осиплость голоса.
Кашель с кровью – это может быть причина некоторых опасных заболеваний, не сопровождающихся повышением температуры.
Причины возникновения такого кашля:
- Сердечная и сосудистая недостаточность (сопровождается поражением легких – отеком).
- Аллергическая реакция (бронхиальная астма).
- Инородные тела в дыхательных путях.
- Новообразования в легких.
- Токсические вещества, попадающие с воздухом при вдохе.
- Паразитарные заболевания.
- Профессиональные болезни, связанные с дыхательной системой.
- Курение.
Сопутствующей симптоматикой таких состояний будут:
- Резкое ухудшение самочувствия (при попадании токсических веществ, паразитарных заболеваниях).
- Острое затруднение дыхания (нарастание отека при аллергическом ответе, попадании инородного тела, отеке легких).
- Болевой синдром в грудной клетке и/или горле.
- Сыпь, возможный зуд (внешние проявления аллергии, паразитарного заболевания).
Кашель с кровью чаще всего встречается при хроническом бронхите, нежели при его острых формах.
Это состояние может быть обусловлено такими причинами:
- Различные инфекции (грипп, ОРВИ), влекущие за собой гипертрофию слизистой оболочки бронхов на различном уровне, с усиленным выделением слизи (бронхи большого, среднего и малого диаметра, включая бронхиолы, вовлеченные в патологический процесс). За счет гипертрофии вышележащих структур увеличение давления в альвеолах и их разрыв при кашлевом толчке с выделением крови.
- Курение (поражение слизистой бронхов).
- Профессиональные заболевания (силикоз).
- Вирус иммунодефицита человека (за счет понижения иммунитета, повышенная восприимчивость организма к различным инфекционным агентам).
Сопутствующие признаки бронхита:
- Субфебрилитет.
- Повышенная утомляемость.
- Болезненность в грудной клетке.
- Проявления предшествующей простуды (насморк, чихание, осиплость голоса, болезненность в горле).
- Одышка.
Пневмония – воспалительное заболевание, которое характеризуется экссудативным воспалительным выпотом в мельчайшие пузырьки легкого – альвеолы. Из этого следует нарушение газообмена и проницаемости легочных капилляров. Данный процесс может происходить как в одном, так и в двух легких.

Причины развития пневмонии:
- Бактерии: пневмококки; стафилококки; хламидии; легионеллы; кишечная палочка; стрептококки; клебсиеллы; микоплазма.
- Грибковое поражение.
- Вирусы.
- Аспирация рвотными массами.
- Вдыхание ядовитых веществ.
- Застойная пневмония (у тяжелобольных, находящихся длительное время в постели).
Факторы, предрасполагающие к развитию пневмонии легких:
- вирус иммунодефицита человека;
- пожилые люди;
- сахарный диабет;
- асоциальный образ жизни (наркомания, токсикомания, алкоголизм);
- обструктивная болезнь легких.
При длительном течении пневмонии мокрота приобретает розовый оттенок, свидетельствующий о том, что проницаемость стенок альвеол и капилляров повышена или целостность их нарушена. Кровь беспрепятственно попадает в просвет бронхиального дерева и выводится с кашлем.
Симптоматика воспаления легких такова:
- повышенная температура тела (иногда отсутствие температуры);
- нарастающая одышка;
- болезненность в грудной клетке;
- повышенная утомляемость, сонливость;
- озноб;
- потливость в ночные часы;
- кашель с наличием незначительного количества мокроты;
- специфические симптомы, в зависимости от того, какой возбудитель вызвал развитие пневмонии (например, скудная симптоматика при хламидийном или легоинеллезном поражении легких, нежели при пневмококковом воспалении, где клиническая картина носит классический характер).
Ангина (тонзиллит) – воспалительный процесс, протекающий в небных миндалинах ротовой полости. Чаще всего вызывается стрептококком. Изначально слизистая дужек и небных миндалин воспаляется, а после покрывается белым налетом. Под самим налетом будет поврежденная слизистая.
Эта клиническая картина описывает попадание бактериальной микрофлоры на слизистую миндалин и дальнейшую борьбу лейкоцитов с чужеродными агентами, с выделением гноя или образованием той самой пленки.
Кашель с кровью – это может быть признак неудачного вмешательства извне в ротовую полость, с целью убрать белый налет с миндалин, с повреждением самой слизистой оболочки. Отсюда появится слюна с примесью крови.
Причины развития ангины и кашля с кровью:
- Стрептококк.
- Стафилококк.
- Вирусы.
- Грибковое поражение.
Основные симптомы ангины:
- повышенная температура тела;
- боль в горле, усиливающаяся при глотании и прохождении твердой пищи;
- общая слабость;
- озноб;
- белый налет или сероватый (при грибковом поражении часто);
- изначальное покраснение миндалин с одной стороны;
- увеличенные и болезненные подчелюстные лимфатические узлы;
- кашель;
- потеря аппетита.
Следует также знать, что сходные клинические признаки с ангиной имеет не менее грозное заболевание, как дифтерия.
Возбудитель – corynobacteriae diphteriae, поражает миндалины так же, как и ангина, имея с ней общее начало:
- покраснение небных миндалин и дужек;
- покрытие их белым или сероватым налетом;
- температура тела и общая слабость.
Отличие ее от ангины:
- трудность при отделении налета от слизистой (при успешности – 100% повреждение слизистой оболочки с обильным выделением крови);
- может поражать две миндалины.
Кашель с кровью будет чаще встречаться при дифтерийном поражении, нежели при ангине, за счет врастания налета в слизистую оболочку и попытке пациента самостоятельно его снять.
Причины кашля с кровью при беременности:
- Обострение хронического бронхита (на фоне пониженного иммунитета беременных).
- Появление крови в мокроте после получения травмы или при надсадном кашле (бронхиальная астма).
- Тонзиллит.
- Легочная форма туберкулеза.
- Болезни желудочно-кишечного тракта.
- Рак легких.
- Гематологические нарушения (нарушения свертываемости крови на фоне приема препаратов, как гепарин, клопидогрел).
- ТЭЛА.
- Патологии ротовой полости.
- Затяжная пневмония.
- Сердечная и сосудистая недостаточность (отек легких).
Главные симптомы:
- повышение температуры (часто встречается при воспалительном процессе);
- нарастает одышка (острое течение – при ТЭЛе; медленное — при сердечной и сосудистой недостаточности);
- выраженный болевой синдром (в грудной клетке – при отеке легких, бронхите, тромбоэмболии легочной артерии; в горле – при тонзиллите; в животе — патология желудочно-кишечного тракта и сердца);
- озноб, общая слабость (при повышенных цифрах температуры тела);
- потливость по ночам (часто при туберкулезе, пневмонии);
- потеря веса и бледность кожных покровов (кровотечения и рак легких).
Беременные весьма чувствительны ко всем заболеваниям, за счет пониженного иммунитета и на фоне гормонального дисбаланса.
Туберкулез легких – специфическое заболевание легких инфекционного характера, вызванное микобактерией туберкулеза. Протекает такое заболевание легких очень тяжело. Начало патологического процесса протекает бессимптомно и поэтому при появлении первых признаков возможного туберкулеза, следует незамедлительно обратиться за медицинской помощью.
Причины развития туберкулеза и появления крови в мокроте при кашле:
- Асоциальный образ жизни (наркоманы, алкоголики, токсикоманы).
- Переносчик открытой формы туберкулеза (высокий риск заражения воздушно-капельным путем).
- Патологии дыхательных путей.
- Пониженный иммунитет на фоне сопутствующих заболеваний (ВИЧ-инфекция, сахарный диабет, пневмония).
- Курение.
- Беременность (пониженный иммунитет).
- Плохие жилищные условия.
Кашель с кровью – это может быть основной и единственный признак туберкулеза.
Кроме такого симптома существует ряд других, таких как:
- повышенная температура тела (не всегда);
- озноб, повышенная утомляемость (при повышении температуры);
- высокая потливость, особенно в ночное время;
- одышка;
- боль в грудной клетке (редко);
- потеря веса.
Клиническая картина такого заболевания довольно стертая. При появлении вышеперечисленных признаков следует незамедлительно обратиться к врачу (особенно те лица, которые состоят на диспансерном учете у фтизиатра).
Кашель курильщика – частое явление. Даже бросив курить, кашель будет продолжаться с такой же частотой. Это связано с восстановлением слизистой бронхов, трахеи.
Самые частые причины развития кашля с кровью у лиц, которые курят:
- хроническая обструктивная болезнь легких;
- аллергическая реакция на дым;
- надсадный кашель с трудно отделяемой мокротой (повреждение поверхностных сосудов при сильном кашле);
- носовые кровотечения;
- туберкулез легких.
Первыми симптомами курящих людей, кроме кашля, с выделением мокроты будут:
- одышка;
- иногда повышение температуры тела.
Тромбоэмболия легочной артерии – опасное заболевание, поскольку оно прогрессирует в течение короткого времени. Это связано с полным или неполным перекрытием просвета легочных артерий мигрировавшим тромбом.
Причины возникновения тромбоэмболии:
- малоподвижный образ жизни;
- вредные привычки (курение, алкоголь);
- полученные травмы;
- возраст (чаще у пожилых);
- прием некоторых препаратов (гормональных, химиотерапия);
- сопутствующие заболевания (варикозное расширение вен, тромбофлебит, сахарный диабет, онкология);
- наследственность (нарушена свертываемость крови);
- манипуляции (периферический венозный катетер, длительно стоящий, вызывает тот же тромбофлебит).
Симптоматика такого заболевания резко выражена:
- цианоз носогубного треугольника;
- выраженная одышка;
- панический страх смерти;
- внезапная болезненность в груди;
- учащенный пульс;
- кровохарканье;
- резкое падение АД.
Кровохарканье при тромбоэмболии легочной артерии – довольно частое явление.
Абсцесс легкого – гнойно-некротическая полость в легком, образованная за счет расплавления легочной ткани. Начинается данный процесс воспалением определенного участка легкого. Далее воспалительный очаг растет, а в центре очага происходит отмирание клеток. От центра к периферии зона легкого расплавится и отграничится от окружающей здоровой ткани плотной грануляционной оболочкой.
Причины развития заболевания:
- бактерии (чаще грамположительные – золотистый стафилококк, реже – грамотрицательные);
- инфаркт легкого (при ТЭЛА);
- аспирация рвотными массами;
- бронхоэктатическая болезнь;
- травмы.
Симптоматика такого заболевания яркая:
- спонтанное начало;
- повышенная температура тела (40 и более);
- озноб;
- общая слабость;
- кашель с выделением крови, гноя;
- одышка (иногда);
- потливость по ночам;
- неприятный запах изо рта.
Бронхоэктатическая болезнь – заболевание бронхиального дерева, связанное с необратимым видоизменением бронхов (бронхоэктазы). Такие видоизменения функционально неполноценны.
Причины развития:
- врожденное заболевание – недоразвитие бронхов;
- приобретенное – за счет хронических заболеваний легких, бронхов (туберкулез, хронический бронхит, пневмония);
- попадание инородного тела в бронх.
Одним из важных симптомов бронхоэктатической болезни является кашель с обильным выделением крови и гноя, особенно в утренние часы.
Это может быть связано с нарушением целостности измененного бронха и вовлечением его в инфекционный процесс.
Также будут:
- повышение температуры тела (до высоких цифр);
- неприятный запах изо рта;
- озноб;
- общая слабость;
- одышка.
Кашель с кровью является серьезным симптомом неполадок со здоровьем, который не следует игнорировать. Зная характер мокроты и учитывая сопутствующую симптоматику при опасных состояниях, можно приблизительно понимать, что может быть причиной кровохарканья, что делать и как это лечить.
Оформление статьи: Лозинский Олег
Три причины проявления кашля с кровью:
источник