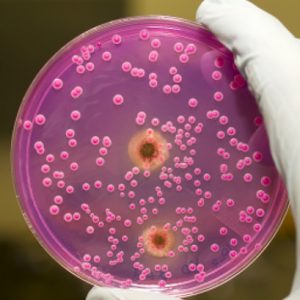
В здоровом организме бронхи вырабатывают слизь без цвета и запаха, которая необходима для того, чтобы очищать дыхательные пути от попадающих туда микроскопических частичек пыли, вдыхаемого мусора и микробов. Механизм очищения органов дыхания очень прост: реснички эпителия, устилающего их, поднимают слизь наверх вместе с чужеродными частицами. В норме такой мокроты вырабатывается очень мало, поэтому здоровый человек не замечает ее отделения, и она проглатывается вместе со слюной.
Но на фоне любого воспалительного процесса, сопровождающего, какое-либо заболевание дыхательных путей, в том числе и туберкулеза, количество продуцируемой бронхами мокроты значительно возрастает. Это связано, в первую очередь, с раздражением бокаловидных клеток, а также, при присоединении воспалительного процесса, когда клетки иммунной системы организма начинают поглощать патогенные микроорганизмы, образуются гнойные массы. Они также формируют отделяемое в виде мокроты при заболеваниях дыхательных путей. С помощью кашля организм выводит эту жидкость – именно с помощью нее диагностируются многие бронхо — легочные патологии и выявляется степень и характер течения воспалительного процесса.
Количество выделяемой при влажном кашле мокроты также указывает на некоторые особенности течения заболевания. При этом она может, не выводится посредством кашля совсем (трудноотделяемая мокрота) или, наоборот, биоматериал можно собрать без каких-либо трудностей. Два самых распространённых исследования этого отделяемого – это бактериоскопия и посев: именно эти два этапа позволяют провести точную диагностику заболевания, вызвавшего повышенное отделение мокроты и как следствие, влажный кашель с рядом сопутствующих симптомов.
- Для начала необходимо позаботиться о контейнере – его можно купить в любой аптеке. Это специализированная емкость для сбора мокроты: она стерильна, с широким горлышком и крышкой. Также контейнер могут выдать в медицинском учреждении. Необходимый объем биоматериала для исследования – 5мл, поэтому емкость должна быть соответствующая.
- Самым подходящим временем для сбора мокроты являются утренние часы, поскольку за время ночного сна скапливается достаточное количество и собрать ее гораздо легче. Однако бывают такие обстоятельства, когда мокрота забирается в любое время суток.
- Перед тем, как приступить к сбору мокроты на анализ, тщательно прополоскать ротовую полость, при этом чистить зубы перед этим нельзя.
- Биоматериал для анализа собирается следующим образом: сделав максимально глубокий вдох, задержать дыхание, после чего медленно выдохнуть – повторить еще раз. Сделав третий глубокий вдох, резко выдохнуть, как бы выталкивая воздух из лёгких, и как следует откашляться. Во время этого рот должен быть прикрыт марлевой повязкой.
- Контейнер необходимо придерживать у нижней губы — сплюнуть в него все содержимое, которое получилось откашлять и плотно закрыть стерильную баночку крышкой.
- Если после одного раза мокроты отошло очень мало, то процедуру следует повторить, для того чтобы собрать необходимое для исследования количество(5-7 мл.)
Для начала можно попробовать поменять положение тела при откашливании: облегчают отхождение мокроты наклоны вниз, положения, лежа на боку или на животе.
Если такие меры не привели к положительному результату, то можно принять отхаркивающие средства или сделать ингаляцию. Отхаркивающие препараты назначает лечащий врач, и начинать принимать их необходимо за сутки до сбора мокроты (бромгексин, амбробене и другие традиционные препараты). Совместно с приемом таких препаратов необходимо употреблять достаточно большое количество жидкости для облегчения отхождения мокроты.
Ингаляцию для этой цели делают на основе раствора соды и соли. Вдыхать такую смесь следует через небулайзер 10-15 минут(40-60 мл.). Если начинается усиленное слюноотделение, то ее нужно сплюнуть, только потом собирать мокроту.
Если не удается собрать мокроту всеми вышеперечисленными способами, то пациенту назначается процедура бронхоскопии. Еще такое исследование проводится в случаях, когда необходимо собрать секрет мокроты с бронхов, без примесей слюны и носоглоточной микрофлоры.
Процедура проводится посредством двух методик:
- В бронхи вводится 100-200 мл. физ. раствора через вставленный катетер, после чего полученная жидкость посредством аспирации выводится обратно.
- В просветы бронхиального дерева вводят катетер для прямой аспирации слизи.
Пациенту необходимо пройти подготовку к этой процедуре: не употреблять пищу и жидкость в течение 6 часов, как правило, она назначается на утреннее время, чтобы пациенту было легче выдержать такой интервал времени. А после нее не употреблять аспириносодержащие препараты, которые обладают способностью разжижать кровь.
И промывные воды, и непосредственно мокрота, полученные таким способом, используются для всех видов исследований на данном биоматериале.
Если сдача мокроты проводится в условиях стационара, то медицинский работник предоставляет пациенту специально оборудованную процедурную, консультирует по поводу процедуры сдачи и контролирует весь процесс. Также медработник подписывает контейнер с биоматериалом и отправляет его на исследование.
Анализ мокроты на туберкулез позволяет выявить легочный тип развития заболевания. Основными показаниями для его проведения являются:
- Кашель затяжного характера (влажный или сухой);
- Выявленные затемнения на снимках рентгена;
- Повышенная температура тела.
Для постановки диагноза туберкулез легких, анализ мокроты является обязательным в спектре исследований, проводимых при подозрении на данное заболевание. Обязательным исследование на инфицирование туберкулезом считается в тех случаях, когда больной больше трех месяцев страдает от сухого кашля, который не поддается никаким видам лечения.
В связи с тем, что биоматериал для исследования на микобактерии берется не только при помощи непосредственного отхаркивания, но и путем бронхоскопии, данное исследование имеет противопоказания. При процедуре бронхоскопии вводится трубка в верхние органы дыхания под общей или местной анестезией. Поэтому, такая методика забора анализа противопоказана:
- пациентам, страдающим аллергией на обезболивающие медикаменты;
- людям с тяжелой дыхательной недостаточностью;
- с нарушениями свертываемости крови;
- пациентам, в ближайшие пол года перенесшим инфаркт миокарда или инсульт;
- с такими заболеваниями, как эпилепсия и шизофрения.
Детям до 18 лет процедура бронхоскопии назначается и делается только с согласия родителей. Сама процедура является безопасной и осложнения вызывает крайне редко, но препараты, предназначенные для общей и местной анестезии, могут вызывать непереносимость и аллергические реакции. Этот вопрос необходимо обязательно обсудить перед процедурой с лечащим врачом.
Самым весомым плюсом этого анализа является стопроцентная точность диагностики и возможность выявления туберкулеза на ранних этапах заражения. Тест включает в себя забор нескольких проб, которые способны однозначно указать присутствие или отсутствие возбудителя в легких пациента.
Сам анализ вариативен, и проводить его можно удобным для пациента способом; данная методика выполняется в короткие сроки, и доставляет минимум дискомфорта пациенту.
Такой метод сбора анализа на микобактерии не имеет побочных воздействий на организм пациента. Нет необходимости вводить медицинские препараты или сдавать анализы крови, мочи. По сути, сбор анализа на микобактерии происходит естественно, без особых трудностей и дискомфорта для пациента. Часто это становится актуально, когда речь идет о малолетних детях, которые весьма негативно переносят такие диагностические процедуры.
С помощью такого информативного метода, как бронхоскопия, медики имеют возможность выявить и другие патологии небактериального характера на ранних сроках (бронхиальная астма, рак легких и т.д.). Расширенное исследование качественного состава мокроты позволяет произвести диагностику на любом этапе развития заболевания . Таким образом, анализ может не только подтвердить или опровергнуть диагноз туберкулез, но и установить причину возникновения тревожной симптоматики.
К минусам можно отнести достаточно долгое ожидание результата анализа. На это есть две главные причины: многостороннее обследование биоматериала, включающее в себя бактериологический анализ и посев мокроты на питательные типы сред, который и является самым долгосрочным видом исследования. Время ожидания может растянуться от 3 недель до двух месяцев.
К отрицательной стороне также можно отнести многократное проведение бронхоскопии при подозрении на заражение туберкулезом, при отсутствии главного симптома – кашля.
После того как биоматериал поступил на исследование в лабораторию, специалист в первую очередь, занимается его визуальной оценкой. При тяжелых формах туберкулеза, например, в мокроте наблюдаются вкрапления крови или кровяные сгустки. Но такое отделяемое не является стопроцентным показателем заражения туберкулезом – наличие крови в мокроте может говорить и о крупозной пневмонии, и об опухолевых процессах, о бронхоэктатической болезни.
Если все же речь идет о туберкулезном заражении, то при дальнейшем исследовании в мокроте будут обнаружены микобактерии. В современной медицине используются две основных проверенных временем методики лабораторного исследования мокроты: бактериоскопическая и культуральная (биологическая).
Бактериоскопия применяется в диагностике туберкулеза уже более ста лет. Она включает в себя макроскопическое описание, микроскопическое исследование – при нем выявляются эритроциты, волокна легочной ткани, коралловидные, спириллы Куршмана и т.д. В мокроте зараженного туберкулезом пациента обнаруживаются, помимо микобактерий, темные фрагменты (зерна) – это частицы старых, распадающихся очагов.
Этот метод используется не только для выявления и диагностики такого коварного заболевания, как туберкулез, также он помогает в выборе рациональных схем химиотерапии и оценке их клинической эффективности.
Бактериологическая диагностика проводится в таком порядке:
- Обработка материала, поступившего в лабораторию.
- Микроскопическое исследование мокроты.
- Посев мокроты на туберкулез.
- Идентификация микроорганизма при помощи бактериологического и биохимического тестирования.
- Определение лекарственной чувствительности туберкулезной палочки.
Проводится исследование мокроты на туберкулез с помощью двух методов: обычная (простая) бактериоскопия и метод флорации. Простой метод включает в себя приготовление мазков из комочков мокроты – их помещают между двумя предметными стеклами. Затем одна часть биоматериала окрашивается по Грамму на общую флору, а другая – на микобактерии туберкулеза.
С начала 90-х годов многие современные лаборатории стали использовать в диагностике туберкулеза флюоресцентную микроскопию, основанную на кислотоустойчивости микобактерии. Под воздействием ультрафиолетового излучения туберкулезные палочки проявляются в ярко-желтом цвете на черном фоне.
Культуральный метод включает в себя такие диагностические процедуры:
- Удаление белковых масс путем обработки мазка разжижающими веществами.
- Удаление сопутствующей бактериальной формы с помощью деконтаминации образца.
- Встряхивание.
- Отстаивание смеси.
- Помещение в холодную центрифугу.
- После этого содержимое пробирки отбирается на посев:
- агаровой среды,
- плотной яичной среды,
- бульонного культивирования автоматизированного типа.
Культуральный посев мокроты повышает точность исследования в разы — при более легких степенях развития заболевания, при которых бактериологический метод может показать отрицательный результат. Однако работа таким методом требует хорошо оснащенных, современных лабораторий, которых, к сожалению, не имеют многие небольшие города и поселки городского типа.
Самыми быстрыми и точными видами анализов на обнаружение туберкулезной палочки являются молекулярно-генетические методы диагностики. Это современные комплексы анализов, включающие в себя расшифровку генома микобактерии туберкулеза. Такие молекулярно-диагностические методы открыли в современной медицине хорошие перспективы на последующее развитие эффективных методик борьбы с этим коварным заболеванием. Наиболее часто используется способ полимеразной цепной реакции – это тест предназначен для выявления микобактерии в мокроте или установления вида бактерий в культуральных средах.
Что имеет первостепенное значение в постановке диагноза — это время: вместе с обработкой материала, идентификация туберкулезной палочки занимает всего 5-6 часов. Кроме того, реакция ПЦР обладает высокой чувствительностью и специфичностью, что является залогом стопроцентно точного результата.
источник
Анализ мокроты — показание, как правильно собрать и сдавать, расшифровка результатов и показатели нормы
При бронхите и других воспалительных заболеваниях необходимо сдавать общий анализ мокроты, проанализировав результаты которого, врач сможет определить характер и причину развития патологического процесса. При поражениях дыхательных органов выделяется слизистый секрет, который несет в себе информацию о возбудителях, ставших катализаторами ухудшения состояния организма. Это могут быть микробактерии туберкулеза, клетки злокачественных опухолей, примеси гноя или крови. Все они влияют на количество и состав выделяемой пациентом мокроты.
Исследование мокроты является одним из самых эффективных методов, позволяющих определить характер заболевания дыхательных путей. Многие недуги представляют серьезную угрозу для жизни человека, например, такие болезни как актиномикоз, гнилостный бронхит, гангрена легкого, пневмония, бронхиальная астма, абсцесс легкого и т.д. Попадая в организм человека, вредоносные микроорганизмы способствуют развитию патологического процесса, который стимулирует выделение секрета из органов дыхания.
Чтобы диагностировать болезнь, врачи проводят общий анализ, который включает несколько этапов: бактериологический, макроскопический, химический и микроскопический. Каждое исследование содержит важную информацию о секрете, на основе чего происходит итоговое составление медицинского заключения. Анализы подготавливают около трех рабочих дней, в некоторых случаях возможны задержки на более длительный срок.
Микроскопия мокроты проводится среди пациентов, страдающих заболеваниями легких или других органов дыхания, с целью выявления причины недуга. Слизистый секрет выделяется только при наличии патологических отклонений в работе организма, поэтому при появлении выделений из дыхательных путей следует как можно скорее обратиться к врачу. Отхождение мокроты происходит во время кашля, микроскопический анализ слизи помогает получить всю необходимую информацию о локализации и стадии воспалительного процесса.
Цвет и консистенция мокроты могут быть разными в зависимости от болезни. Исходя из полученных данных, врачи определяют возбудителя патологии и подбирают рациональный курс лечения. Присутствие в секрете патогенных микроорганизмов способствует подтверждению или опровержению наличия злокачественных опухолей, что немаловажно при постановке окончательного диагноза.
Сдавать посев мокроты для проведения общего анализа необходимо тем пациентам, у которых присутствует подозрение на хронические или острые заболевания дыхательной системы. Например, бронхит, рак легкого, туберкулез, пневмония. Данная группа людей находится в категории риска, поэтому регулярные исследования секрета являются неотъемлемой частью комплексной терапии заболеваний. Собирать слизь приходится даже после прохождения курса лечения, поскольку некоторые недуги имеют тенденцию к временному прекращению активности.
Данная процедура требует от пациентов соблюдения определенных правил, которые гарантируют «чистоту» проведения исследования. Ротовая полость человека содержит особую флору, которая может смешиваться с патогенным секретом. Чтобы предоставить корректные данные медицинской комиссии, пациент должен придерживаться следующих рекомендаций:
- Пить много теплой воды.
- Принимать отхаркивающие средства.
- Почистить зубы и прополоскать рот перед процедурой.
Перед тем, как сдавать мокроту на анализ, ее необходимо собрать в домашних или амбулаторных условиях. Пациенту выдают стерильную баночку, которую следует открывать непосредственно перед процедурой. Лучше всего собирать секрет с утра, поскольку в это время суток он является самым свежим. Мокроту для исследования нужно постепенно выкашливать, но, ни в коем случае, не отхаркивать. Чтобы улучшить выделение слизи, врачи рекомендуют:
- Сделать 3 медленных вдоха и выдоха, задерживая дыхание между ними на 5 секунд.
- Откашляться и сплюнуть накопившуюся мокроту в баночку для анализов.
- Убедиться, что слюна из ротовой полости не попала в емкость.
- Повторять вышеуказанные действия до тех пор, пока уровень секрета не достигнет отметки 5 мл.
- В случае неудачи, можно подышать паром над кастрюлей с горячей водой для ускорения процесса отхаркивания.
Как только сбор мокроты завершен, баночку следует отвезти в лабораторию для проведения анализа. Важно, чтобы секрет был свежим (не более 2 часов), поскольку в человеческой слизи очень быстро начинают размножаться сапрофиты. Данные микроорганизмы мешают правильной постановке диагноза, поэтому все время от сбора до транспортировки емкость со слизью необходимо хранить в холодильнике.
Длительный кашель, который не прекращается на протяжении трех недель, считается показанием для исследования мокроты. Подозрение на туберкулез – серьезный диагноз, поэтому патогенную слизь собирают только под присмотром врача. Данный процесс может происходить в стационарных или амбулаторных условиях. Сдавать мокроту при подозрении на туберкулез приходится 3 раза.
Первый сбор проходит рано утром, второй – по прошествии 4 часов, а последний – на следующий день. Если пациент по какой-то причине не может самостоятельно прийти в больницу для сдачи анализов, к нему домой наведывается медсестра и доставляет полученный секрет в лабораторию. При обнаружении бактерий Коха (микробактерий туберкулеза) врачи ставят диагноз – открытая форма туберкулеза.
Расшифровка анализа мокроты состоит из трех этапов. Сначала лечащий врач проводит визуальный осмотр пациента, оценивает характер, цвет, слоистость и другие показатели патогенного секрета. Полученные образцы изучают под микроскопом, после чего наступает черед бактериоскопии. Завершающим исследованием является посев на питательные среды. Бланк с результатами выдается в течение трех дней по завершению сдачи анализов, исходя из полученных данных, специалист делает вывод о характере заболевания.
Чтобы правильно поставить диагноз пациенту, мокроту оценивают по трем разным показателям. Проводится макроскопический, бактериоскопический и микроскопический анализ, результаты по каждому исследованию дают четкое представление о состоянии человека. Цвет, консистенция, запах, деление на слои и наличие включений – это основные показатели макроскопического анализа секрета. Например, прозрачная слизь встречается у людей с хроническими заболеваниями дыхательных путей.
Ржавый оттенок секрета обусловлен кровянистыми примесями (распад эритроцитов), что часто свидетельствует о наличии туберкулеза, крупозной пневмонии, рака. Гнойная мокрота, которая образуется при скоплении лейкоцитов, характерна для абсцесса, гангрены или бронхита. Желтый или зеленый цвет выделений является показателем патологического процесса в легких. Вязкая консистенция секрета может быть следствием воспаления или приема антибиотиков.
Спирали Куршмана в мокроте, которые представляют собой белые извитые трубочки, свидетельствуют о наличии бронхиальной астмы. Результаты микроскопического и бактериоскопического анализа предоставляют информацию о содержании в слизи болезнетворных микроорганизмов или бактерий. К ним относятся: диплобациллы, атипичные клетки, стафилококки, эозинофилы, гельминты, стрептококки. Серозная мокрота выделяется при отеке легких, пробки Дитриха встречаются у пациентов, страдающих гангреной или бронхоэктазами.
У здорового человека железы крупных бронхов образуют секрет, который проглатывается при выделении. Данная слизь обладает бактерицидным эффектом и служит для очищения дыхательных путей. Однако появление даже незначительного количества мокроты свидетельствует о том, что в организме развивается патологический процесс. Это может быть застой в легких, острый бронхит или пневмония. Единственным исключением являются курильщики, поскольку у них слизь выделяется постоянно.
Наличие единичных эритроцитов при анализе секрета является нормой и не оказывает влияния на диагностические результаты. Объем ежедневно вырабатываемой трахеобронхиальной слизи у человека должен находиться в переделах от 10 до 100 мл. Превышение указанной нормы свидетельствует о необходимости проведения дополнительных анализов. При отсутствии отклонений мазок на МТБ должен показать отрицательный результат.
В норме у человека не должно происходить отхождение мокроты, поэтому при появлении слизи подозрительного характера необходимо сразу же обратиться за помощью к специалисту. С помощью бактериоскопического исследования определяется тип возбудителя, мазок с грамположительными бактериями окрашивается в синий цвет, а с грамотрицательными – в розовый. Микроскопический анализ помогает обнаружить опасные патологии, к которым относятся опухолевые клетки, эластичные волокна, альвеолярные макрофаги и т.д. Исходя из полученных результатов слизи, врач назначает терапию.
При микроскопическом исследовании мокроты часто встречаются клетки плоского эпителия, однако это никак не влияет результаты анализа. Обнаружение клеток цилиндрического эпителия может свидетельствовать о наличии таких недугов, как астма, бронхит или рак легкого. В большинстве случаев вышеупомянутые образования являются примесями слизи из носоглотки и не имеют диагностического значения.
Клетки ретикулоэндотелия можно обнаружить у людей, которые длительное время находились в контакте с пылью. Протоплазма альвеолярных макрофагов содержит фагоцитированные частицы, которые называют «пылевыми» клетками. Некоторые из вышеуказанных микроорганизмов включают продукт распада гемоглобина – гемосидерин, поэтому им было присвоено название «клетки сердечных пороков». Такие образования возникают у пациентов с диагнозами инфаркт легкого, митральный стеноз, застой легкого.
Любой секрет содержит небольшое количество лейкоцитов, однако скопление нейтрофилов свидетельствует о том, что имеются гнойные выделения. При бронхиальной астме у пациента можно обнаружить эозинофилы, что также характерно и для следующих заболеваний: рак, туберкулез, инфаркт, пневмония, гельминтоз. Большое число лимфоцитов встречаются у тех людей, которые болеют коклюшем. Иногда причиной повышения их количества выступает туберкулез легких.
Слизь человека может содержать единичное количество эритроцитов, что никак не влияет на состояние его здоровья. При развитии таких патологических процессов, как легочное кровотечение, количество эритроцитов сильно возрастает, что приводит к кровохарканью. Наличие свежей крови в слизистых выделениях говорит о наличии неизменных эритроцитов, но если кровь задерживалась в дыхательных путях, то по ней определяют выщелоченные клетки.
При распаде легочной ткани образуются так называемые эластичные волокна. Их появление в секрете свидетельствует о наличии абсцесса, туберкулеза, рака или гангрены легких. Последнее заболевание может протекать без присутствия эластичных волокон, поскольку они иногда растворяются под действием ферментов слизи. Отличительной особенностью бесцветных кристаллов Шарко-Лейдена является высокое содержание эозинофилов, что характерно для таких заболеваний как бронхиальная астма и эозинофильная пневмония.
Кристаллы Шарко-Лейдена – не единственный представитель эластичных волокон. В мокроте многих пациентов, страдающих заболеваниями дыхательных путей, часто встречаются спирали Куршмана. Они представляют собой трубчатые тела, которые иногда заметны даже невооруженным глазом. В остальных случаях кристаллы обнаруживают с помощью микроскопического исследования слизи. Трубчатые тела могут предвещать развитие пневмонии, бронхиальной астмы, туберкулеза легких.
Эозинофилы считаются признаками астмы, но данное утверждение верно лишь для некоторых случаев. Микроорганизмы этого типа содержат специфический белок, который способен не только защищать организм от паразитов, но и разрушать эпителий дыхательных путей. Эозинофилы считаются одной из главных причин развития патологии органов дыхания, однако исследования по данному вопросу все еще не завершены. Эти клетки невозможно полностью удалить из дыхательных путей, однако можно существенно снизить их количество при соответствующем лечении антителами.
источник
- Сбор мокроты на микобактерии туберкулеза
- Обследование на туберкулез: как собрать мокроту
- Различные методики обследования на туберкулез
- Диагностика с помощью ПЦР
- Подводим итоги
Заболевания дыхательной системы наверняка знакомы каждому. Врачи часто для постановки диагноза берут анализ мокроты на туберкулез.
У всех было такое состояние, когда появлялся сухой кашель, незначительно повышалась температура тела, имелась слабость во всем теле. Данные симптомы характерны для многих заболеваний, однако одним из тяжелых видов такой патологии является туберкулез.
Туберкулез легких широко распространен в таких странах, как:
Это заболевание зачастую имеется у лиц без определенного места жительства, заключенных, малообеспеченных людей. Оно характеризуется тяжелым поражением легких с образованием полостей распада (каверн), очагов уплотнения в легких. Они поражаются, в частности, из-за того, что легочная ткань обильно снабжена кровеносными и лимфатическими сосудами. А это обуславливает распространение туберкулеза на другие системы органов.
Мокрота — секрет слизистой оболочки бронхов, при нормальном состоянии организма не образующийся. Во время заболевания наблюдается повышение секреции данной субстанции. Она начинает образовываться даже в самых мелких бронхах, что существенно увеличивает риск попадания микобактерий (основной возбудитель туберкулеза) в мокроту. Во время кашля частицы мокроты несколько рассеиваются в выдыхаемом воздухе. При вдыхании подобного воздуха происходит попадание микобактерий в незараженный организм , в котором, при соблюдении определенных условий, развивается инфекционный процесс, и туберкулез начинает прогрессировать.
При появлении вышеуказанных симптомов паниковать не стоит, так как вполне возможно, что место имеет банальная простуда. Однако туберкулез следует заподозрить , когда данные симптомы имеются уже довольно долгое время (не менее двух недель), пациент похудел за это время, а также если не делалась контрольная флюорография (нет данных минимум за полгода). Если же симптомы развились за несколько дней, есть стопроцентная уверенность в том, что это не туберкулез.

При подозрении на туберкулез (наличие на снимке очаговых уплотнений до 1 см в диаметре, затемнения доли или сегмента легкого, чаще всего, верхних его частей) немедленно стоит обратиться к фтизиатру за консультацией. Если же и у него возникнет подозрение на туберкулез, то сразу же будет назначен анализ мокроты.
В первую очередь следует взять чистую и стерильную баночку или плевательницу для слюны, чтобы избежать неправильной интерпретации анализа. Перед сплевыванием мокроты обязательно нужно почистить зубы, так как чаще всего неправильные результаты обусловлены попаданием микроорганизмов из ротовой полости.
Мокрота лучше всего отходит после длительного периода покоя (ночной сон). Она сплевывается в баночку. Лучше всего сразу же закрыть баночку. Хранить ее до исследования нужно в темном и прохладном месте. Оптимальное время для доставки мокроты на исследование — 2 часа. Каким же образом проводится само исследование мокроты?
Самыми примитивными методиками определения микобактерий являются бактериоскопический и бактериологический методы. Бактериоскопия основывается на выявлении под микроскопом специфических микробных тел, однако нельзя судить о наличии туберкулеза только по наличию данных микроорганизмов. Для более достоверного исследования обязательно проведение таких процедур, как ИФА, ПЦР.

В первом случае имеет место перекрестная реакция антигенов. Ложноотрицательный результат возможен, когда в среду было внесено мало реагента и его просто не хватило для полноценной реакции между антигеном и вносимым компонентом.
Для лучшего выявления бактерий мазок окрашивают специфическими красителями (окраска по Цилю-Нельсену).
Если для бактериоскопии мокроты мало или больной ее не выделяет, лучше всего накануне перед сном прописать пациенту амброксол или бромгексин.
Если же все-таки имеется пометка КУБ+, то следует продолжить исследование.
В первую очередь необходимо провести иммуноферментный анализ (ИФА).
Суть его заключается в следующем:
- К раствору, содержащему исследуемый антиген, добавляют специфические антитела. Их имеется две разновидности — меченые и немеченые.
- Немеченые вносятся в среду на первом этапе, а на втором — меченные определенными ферментами.
- При присоединении данных антител к антигенам образуется комплекс антиген-антитело. Концентрации вносимых компонентов известны.
- После связывания компонентов определяют ферментативную активность среды, по которой судят о количестве антигена и возможном диагнозе.
ИФА методика позволяет довольно быстро определить наличие специфических антигенов и поспособствовать постановке диагноза.
Еще одним из часто использующихся методов исследования является определение микобактерий на ВАСТЕС.
Под ВАСТЕС понимают специализированные аппарат, в котором возможно определение многих видов микроорганизмов. Суть исследования такова:
- Мокроту, полученную от пациента, разбавляют специальной средой, для каждого микроорганизма подбирают собственную.
- Пробирку с полученным раствором помещают в аппарат, где в определенных условиях проводится выращивание штамма бактерий.
- По мере их роста за счет содержащихся в среде веществ начинает вырабатываться углекислый газ, который соединяется со специальным красителем.
- Он воспринимается определенными датчиками.
- По тому, какой имеется индекс флюоресценции, судят о том, какие микроорганизмы находятся в исследуемом образце.
Более простой разновидностью этой методики является бактериологический метод или, как его называют, культуральный. Проводится посев мокроты на специальную среду, и в течение месяца наблюдают за тем, какие колонии растут. Если они приобретают специфический вид для микобактериальной культуры, то диагноз туберкулеза можно считать подтвержденным и доказанным. Однако этот метод используется крайне редко, так как занимает довольно много времени.
К более сложным методам относят диагностику микобактерий при помощи ПЦР. Эта методика доступна не во всех учреждениях здравоохранения и проводится обычно как минимум на районном или областном уровнях.
Полимеразная цепная реакция основывается на образовании в исследуемой среде участков генетического материала, сходного с таковым у микобактерии. Мокрота подвергается термической и химической обработке, после чего в определенных условиях в нее вносят необходимые реагенты. На основании имеющегося генетического материала происходит достраивание цепей молекул, которые впоследствии исследуются. Если генетический материал соответствует таковому, как у микобактерии, то диагноз можно считать подтвержденным.
Если диагноз туберкулеза положительный, пациента необходимо сразу же изолировать от других людей с целью исключения риска заражения окружающих.
Согласно исследованию количества микобактерий в мокроте, больных туберкулезом можно подразделить на две группы — БК+ и БК- К группе БК+ относят активных выделителей микобактерий, у которых имеется прогрессирующий процесс в легких. Такой контингент и представляет наибольшую опасность для окружающих.
Если же было подтверждено, что мокрота не содержит микобактерий или они единичны, то такой человек относится к группе БК- Он не представляет опасности для окружающих, однако с целью профилактики прогрессирования заболевания и перехода его в открытую форму такого человека тоже необходимо изолировать.
При проведении соответствующего лечения и подтверждении, что человек не является бактериовыделителем, больные становятся на учет к фтизиатру. При наличии нескольких отрицательных результатов на КУБ и БК (т.е. при получении стерильной мокроты при повторных методиках обследования типа ИФА или ПЦР) пациента снимают с учета.
Как видно, туберкулез является довольно значимой проблемой современного общества. Никогда нельзя знать заранее, отчего кашляет человек и может ли контакт с ним привести к тяжелым последствиям. Именно из-за этого, методика выявления микобактерий туберкулеза совершенствуется. Создаются новые экспресс-методы, позволяющие по наличию мокроты и ее характеру сразу же определить наличие туберкулеза у пациента. Однако все они играют важную роль на ранних стадиях заболевания, когда процесс еще не стал активным.
источник
Туберкулез — серьезное инфекционное заболевание, передающееся воздушно-капельным путем. Чаще всего заражение происходит, когда человек вдыхает болезнетворные бактерии.
Первыми признаками болезни являются снижение веса, повышение температуры и регулярный кашель с усиленным выделением мокроты (в норме секрет лишь смазывает слизистую, обильно не выделяясь).
В мокроте заболевшего присутствуют микробактерии туберкулеза, поэтому исследование слизистых выделений легких позволяет быстро выявить инфицирование.
Кроме того, при данной форме можно обнаружить так называемые рисовые тельца (линзы Коха), представляющие беловатые или желтоватые вкрапления, в составе которых дендрит, эластичные волокна и зараженные микробактерии.
Выделения происходят обильные, могут иметь неприятный, гнилостный запах.
Макроскопическое обследование. Секрет больного, зараженного туберкулезом, имеет гнойный характер, в нем присутствуют бактерии Коха, наблюдается небольшое вкрапление кровяных прожилок. Кровяные примеси возникают в случае нарушения целостности сосудов и чаще всего отмечаются у больных с кавернозной формой.
Кроме того, при данной форме можно обнаружить так называемые рисовые тельца (линзы Коха), представляющие беловатые или желтоватые вкрапления, в составе которых дендрит, эластичные волокна и зараженные микробактерии. Выделения происходят обильные, могут иметь неприятный, гнилостный запах.
Бактериоскопическое обследование. Готовится специальный препарат, который окрашивают методом Циля-Нельсона карболовым раствором фуксина. После осветления добавляют 3% раствор солянокислого спирта, 5% раствор серной кислоты, после чего окрашивают 0, 25% раствором метилена синего. По результатам определяют наличие палочки Коха. Все материалы препарата, кроме бацилл туберкулеза, приобретают синий цвет.
Данный метод анализа мокроты при туберкулезе легких чрезвычайно чувствителен. При первом обследовании чувствительность составляет около 80%, при повторном: 85-90%. Если образцы исследуются более трех раз, чувствительность возрастает до 97%. Для определения вируса в 1 мл материала должно быть более 100 000 микробактерий.
Фото 1. Врач проводит исследование мокроты на туберкулез: это быстрый и точный способ определить наличие микобактерий
Если имеются признаки и симптомы заболевания мокроту лучше тестировать не менее трех раз
Важно! Первый отрицательный результат не означает полного исключения диагноза. Часто образцы могут содержать меньше бактерий, чем необходимо для исследования.
Обследование начинается с внешнего осмотра. При наличии инфекции в слизистых выделениях встречаются инородные вкрапления или тромбы, части кальцинированных камней бронхов. При разрушении легочной ткани обнаруживаются эластичные волокна.
При обнаружении микробактерий секреция клеток дыхательных путей повторно исследуется, в клинику отправляется утренний сбор (как минимум, на протяжении трех дней). Обследование проводится как до начала лечения, так и во время.
Количество микробактерий в образцах должно уменьшаться, что свидетельствует о ремиссии заболевания.
Количество обнаруженных микобактерий позволяет разделить пациентов на две группы:
Первая группа классифицируется как активные выделители зараженных бацилл, имеющие прогрессирующий воспалительный процесс в легких.
Внимание! Эта группа опасна для окружающих и требует немедленной изоляции в условиях тубдиспансера.
После соответствующей противотуберкулёзной терапии и подтверждения того, что человек не является бактериостатическим агентом, пациент ставится на учет в поликлинику и тубдиспансер. При получении нескольких стерильных образцов без болезнетворных бактерий, после повторного и дополнительного обследования, пациент снимается с учета.
При отсутствии в выделениях болезнетворных бактерий или их незначительном количестве человек причисляется к группе BК-. Не представляя опасности для других, пациент должен быть также изолирован для предотвращения развития болезни и ее перехода в открытую форму.
Лечение осуществляется курсом. Назначается комплекс препаратов различного воздействия на палочку Коха, которые имеют одну общую цель: уничтожить её.
Дополнительно показаны физиотерапия, дыхательная гимнастика, иммунопрофилактика. Пациент регулярно сдает анализы.
источник
Мокрота – патологические выделения из дыхательных путей, появляющиеся после кашля. Отхаркивание свидетельствует о нарушении функции внутренней оболочки респираторного тракта. Анализ мокроты – исследование, широко применяемое для диагностики заболеваний легких и бронхов. Процедура позволяет дифференцировать патологии, протекающие на фоне кашля и другой типичной клинической симптоматики. Получить мокроту для анализа можно самостоятельно во время кашля или при использовании медицинской манипуляции (бронхоскопии).
Основная цель проведения описываемого исследования – уточнение диагноза. При обычных обстоятельствах мокрота не выделяется. Бокаловидные клетки реснитчатого эпителия секретируют от 10 до 100 мл жидкости, которая проглатывается человеком.
Прогрессирование патологического процесса в бронхах или легких ведет к изменению активности работы соответствующих структур с нарастанием кашля, одышки, боли в груди. Увеличивается количество жидкой фракции слизи, может присоединяться бактериальная микрофлора. Результат – выделение мокроты с кашлем.
Исходя из предполагаемого диагноза и результатов визуальной оценки секрета бронхиальных желез, врач назначает соответствующий тип исследования. Применение разных вариантов анализа мокроты позволяет оценить физико-химические свойства жидкости, цитологические изменения (присутствие раковых клеток), наличие бактериальной инвазии.
Исследование мокроты может проводиться как невооруженным глазом, так и с помощью специализируемого оборудования.
В зависимости от заболевания, которое подозревает врач, могут использоваться следующие типы диагностики:
- Общий анализ мокроты. Врач оценивает физические характеристики слизи, которая появляется после кашля;
- Цитологическое (микроскопическое) исследование. Для проведения соответствующей диагностики доктору требуется микроскоп. С помощью увеличения изображения осуществляется анализ жидкости. Методика позволяет увидеть наличие патологических клеток, которые появляются при определенных заболеваниях;
- Химическое исследование. Оцениваются изменения, происходящие в метаболизме альвеолоцитов и реснитчатого эпителия бронхов;
- Бактериологический метод или бакпосев мокроты. Суть исследования базируется на высевании бактерий, полученных из содержимого дыхательных путей на питательной среде. Рост колоний подтверждает наличие возбудителя в респираторном тракте. Важным преимуществом посева остается возможность проверки чувствительности бактерий к конкретным противомикробным препаратам в лабораторных условиях.
В тяжелых случаях для своевременной диагностики патологии респираторной системы пациента одновременно назначаются все три варианта исследования. На основе полученных результатов проводится подбор соответствующей терапии.
Факт! Общий или макроскопический анализ позволяет оценить мокроту сразу же после ее получения. Указанный вариант исследования используется врачами сотни лет. Еще до изобретения микроскопа и современных анализаторов врачи ставили диагнозы по внешнему виду отхаркиваемой жидкости.
Ниже будут описаны ключевые аспекты, на которые врач обращает внимание во время диагностики.
Суточное количество выделяемой слизи колеблется от 50-100 мл до 1,5 л в зависимости от базовой патологии, которая нарушает нормальный процесс секреции бокаловидных клеток. Респираторные заболевания по типу бронхита или пневмонии сопровождаются выделением до 200 мл жидкости (суточное количество).
Резкое возрастание указанного показателя происходит при скоплении гноя или крови с дальнейшим выходом через природные пути. Бронхоэктатическая болезнь, дренированный абсцесс, гангрена легкого протекают с выделением до 1,5 л жидкости.
В зависимости от характера жидкости, которая отхаркивается во время кашля, пульмонологи выделяют следующие типы мокроты:
- Слизистая. Благоприятный вариант развития событий. Болезни, при которых встречается – бронхиальная астма, хронический бронхит, трахеит;
- Слизисто-гнойная. Дополнительно присоединяется бактериальная инфекция. Кроме кашля и слизи, выделяется жидкость, которая является собой продукты жизнедеятельности микроорганизмов и «переваренные» иммунными клетками бактерии. Болезни – абсцесс легкого, бактериальные пневмонии, гангрена;
- Гнойная. Причины возникновения те же, что и в предыдущем случае. Отличие – больший процент гноя и продуктов распада тканей. Состояние пациента ухудшается;
- Кровянистая. При попадании отдельных эритроцитов или порций крови в жидкость, отхаркиваемой во время кашля, она приобретает характерный цвет. Симптом свидетельствует о повреждении сосудов. Возможные причины – рак, травма, инфаркт легкого, актиномикоз.
Оценка характера жидких выделений при кашле способствует пониманию патологического процесса, который развивается в дыхательной системе пациента и подбору адекватного лечения.
Цветовая палитра мокроты, выделяемой во время кашля, зависит от ее характера.
Возможные комбинации:
- Слизистая – сероватая или прозрачная;
- Слизисто-гнойная – серая с желтыми или гнойными вкраплениями;
- Гнойная – жидкость может быть темно-желтой, зеленой или коричневой;
- Кровянистая – различные оттенки красного. Важно помнить, что «ржавый» цвет указывает на наличие видоизмененных эритроцитов. При повреждении сосуда кровь алая или розовая (в зависимости от интенсивности кровопотери).
Мокрота в 75% случаев не имеет характерного запаха. Исключением остается выделение гнойного содержимого. Отмершие частички тканей обуславливают гнилостный запах. При прорыве кисты легкого, в которой развивался эхинококк (гельминт) возникает фруктовый аромат.
Слизь, выделяемая при кашле преимущественно гомогенна.
Разделение мокроты на слои характерно для следующих патологий:
- Абсцесс легкого. В указанном случае формируется 2 слоя – серозный и гнилостный;
- Гангрена легкого. В данном случае дополнительно образуется третий (верхний) пенистый слой, который обусловлен жизнедеятельностью соответствующих микроорганизмов, продуцирующих пузырьки газа.
Визуальная оценка слизи позволяет быстро установить диагноз без проведения вспомогательных анализов.
Примеси в мокроте представлены эритроцитами, гноем или серозной жидкостью. Присутствие описанных включений позволяет врачу оценить степень поражения легочной ткани и понять, какой патологический процесс является первичным для конкретного клинического случая.
Химический анализ жидкости, выделяемой во время кашля, позволяет определить выраженность патологического процесса. В зависимости от результатов исследования врач подбирает соответствующие лекарства, направленные на стабилизацию функции реснитчатого эпителия.
В норме рН мокроты составляет от 7 до 11. Прогрессирование процессов распада легочной ткани ведет к окислению соответствующей реакции (показатель ниже 6). Причина изменения значения рН базируется на нарушениях процессов обмена солей и минералов.
Белок всегда присутствует в выделяемой при кашле жидкости. Норма – до 0,3%. Незначительное повышение соответствующей цифры до 1-2% может указывать на прогрессирование туберкулеза. Существенное возрастание показателя (10-20%) – признак развития крупозной пневмонии. Лабораторное исследование слизи с определением белка позволяет дифференцировать указанные патологии на фоне анализа клинической картины (кашель, одышка, боль в груди) и результатов других диагностических процедур.
Желчные пигменты
Желчные пигменты, а точнее, микрочастички холестерина выделяются со слизью во время кашля при следующих патологиях:
- абсцесс;
- образование эхинококковой кисты;
- злокачественные опухоли респираторного тракта.
Микроскопический анализ мокроты позволяет с помощью соответствующего оптического аппарата выявить наличие клеток или микроорганизмов, которые в норме не должны присутствовать в выделяемой с кашлем слизи.
Эпителиальные клетки
Эпителий в мокроте – вариант нормы. При микроскопическом исследовании внимание обращается на резкое увеличение концентрации клеток или образование эпителиальных цилиндров. Указанная картина свидетельствует о повреждении дыхательных путей и внутренней оболочки.
Альвеолярные макрофаги
Функция альвеолярных макрофагов – обеспечение локальной иммунной защиты. Небольшое количество клеток может присутствовать в слизи. Резкое возрастание концентрации макрофагов свидетельствует о хроническом воспалительном процессе (бронхит, бронхоэктатическая болезнь, астма, трахеит).
Появление лейкоцитов свидетельствует о наличии острого воспаления, которое может возникать на фоне бактериальной инфекции. Возможные патологии – абсцесс, пневмония, бронхоэктатическая болезнь.
Кровяные тельца появляются в мокроте при разрыве мелких или больших сосудов. О характере кровотечения врач судит по количеству эритроцитов. Отдельно стоит выделить появление видоизмененных клеток, которые проникают сквозь расширенные стенки сосудов без разрыва последних. Типичный пример заболевания – крупозная пневмония.
Опухолевые клетки
Атипичные клетки в мокроте – признак развивающегося онкологического процесса. Для уточнения локализации и типа патологии требуется проведение дополнительных анализов.
Эластические волокна
Появление эластичных волокон в выделяемой при кашле слизи – признак серьезного поражения легких с распадом тканей. Примеры заболеваний – гангрена, поздняя стадия бронхоэктатической болезни, туберкулез и рак, сопровождающийся деструкцией паренхимы органа.
Микробиологический анализ мокроты – один из важных методов верификации наличия туберкулеза. Возбудитель болезни – микобактерия (палочка Коха).
Определение наличия микроорганизма возможно с помощью бактериоскопического метода при использовании микроскопа. Для визуализации возбудителя нужно окрасить исследуемый материал по Цилю-Нильсену. Если в мокроте после кашля обнаруживается палочка Коха, фтизиатр должен в документации указать БК (+), что свидетельствует о выделении возбудителя. Такие больные требуют изоляции. БК (-) – пациент не распространяет бактерию.
Факт! Анализ мокроты на туберкулез проводится также посредством посева исследуемой жидкости на питательную среду. Плюсом методики остается 100% точность. Если бактерия присутствует в организме, она вырастет и в лабораторных условиях. Основной минус описанной диагностики – длительность получения результатов анализа (иногда больше месяца).
Бактериологическое исследование при воспалительном поражении респираторного тракта, как правило, используется для верификации внебольничных форм инфекции (пневмония, актиномикоз и тому подобное).
Анализ проводится в три этапа:
- забор мокроты для исследования;
- посев жидкости на предварительно подготовленную питательную среду;
- пересев необходимой колонии с изучением химических и физических характеристик возбудителя.
При необходимости установления восприимчивости к противомикробным средствам дополнительно выполняется проба на чувствительность. В чашку Петри, где выросла колония микроорганизмов, помещаются бумажные кружки, обработанные антибиотиками. Те препараты, вокруг которых зона разрушения колонии максимальная, рекомендуются к применению конкретному пациенту.
Сбор мокроты на общий анализ может назначаться практически при любом заболевании, которое сопровождается отхаркиванием после кашля. Однако соответствующая диагностика редко применяется при сезонных вирусных инфекциях из-за ненадобности. В указанных случаях кашель и другие симптомы регрессирует при обильном питье и соблюдении постельного режима.
Патологии, требующие проведения анализа мокроты:
- туберкулез;
- абсцесс легкого;
- злокачественные новообразования;
- гангрена легкого;
- бронхиальная астма;
- хронический бронхит;
- пневмокониозы – профессиональные заболевания бронхолегочной системы.
Подтверждение диагноза осуществляется с помощью лабораторных, физикальных, а также инструментальных методов.
Подготовка пациента к сбору мокроты для анализа – ответственный процесс, от которого может зависеть качество диагностики. При игнорировании простых правил в слизи появляются дополнительные примеси, мешающие лаборанту установить первопричину кашля и респираторной патологии в целом.
Рекомендации:
- Подготовка емкости. Оптимальными остаются контейнеры, продаваемые в аптеках. В случае отсутствия такого флакона подойдет даже полулитровая банка или небольшой пластиковый бак (не больше 1 л). Однако нужно учесть, что такие емкости крайне неудобны и могут использоваться только в нетипичных обстоятельствах, когда нет доступа к нормальным контейнерам;
- За два часа до исследования необходимо почистить зубы и прополоскать ротовую полость. Удаление частичек пищи и слюны способствует повышению точности диагностики;
- Проконсультироваться с врачом. Доктор подробно объяснит, как правильно собрать мокроту на анализ.
Если человек впервые сдает бронхиальную слизь, тогда ему часто требуется несколько попыток для правильного выполнения процедуры.
Кроме описанных выше нюансов подготовки, правила сбора мокроты предусматривают использование утренней порции слизи. Причина – скопление секрета с ночи, что существенно облегчает отхаркивание после кашля. Можно брать бронхиальную слизь и в другое время дня, однако, количество и качество исследуемого материала снижается.
Алгоритм сбора мокроты на общий анализ:
- глубокий вдох с задержкой воздуха на 10 секунд;
- плавный выдох;
- повторные 2 вдоха;
- на третьем выдохе воздух необходимо с силой выталкивать из груди, после чего нужно откашляться;
- поднести контейнер к нижней губе и сплюнуть слизь.
Указанный алгоритм позволяет собрать необходимое количество исследуемого материала (2-5 мл). При возникновении трудностей рекомендуется наклониться вперед, лечь на бок. Для ускорения отхождения слизи дополнительно можно сделать увлажняющую ингаляцию паром или с применением отхаркивающего средства.
Сбор мокроты описанным способом не исключает попадания слюны в исследуемый образец во время кашля. Альтернативой указанному алгоритму действия остается забор секрета дыхательных путей во время бронхоскопии. Врач с помощью эндоскопа исследует состояние реснитчатого эпителия и может взять необходимое количество жидкости для соответствующего анализа.
Домашний сбор мокроты проводится аналогично описанной выше методике. Важно после попадания слизи в контейнер после кашля плотно закрыть емкость и быстро доставить в лабораторию. В противном случае информативность исследования снижается.
В норме расшифровкой анализа мокроты занимается пульмонолог или фтизиатр. Ниже представлена таблица, в которой указаны характеристики выделяемой после кашля слизи при отсутствии патологии.
После изучения мокроты лаборант заполняет соответствующую форму (нажми, чтобы увеличить).
Указанный документ может выглядеть немного по-другому. Все зависит от конкретной лаборатории. Ниже представлены варианты бланков исследования с предполагаемыми диагнозами.
Расшифровка: розовый цвет слизистой мокроты в сочетании с присутствием микобактерий туберкулеза (МТ+) указывает на наличие соответствующей патологии.
Расшифровка: учитывая наличие лейкоцитов, слизисто-гнойную консистенцию и большое количество кокковой флоры, наиболее вероятным диагнозом остается хронический бактериальный бронхит.
Расшифровка: в первую очередь внимание нужно обратить на большое количество мокроты (50 мл). В сочетании с изобилием лейкоцитов, которые покрывают все поле зрения микроскопа, и присутствием эластичных волокон можно судить о наличии абсцесса, который прорвался в бронх.
Для того чтобы расшифровывать анализ мокроты и подобрать адекватную терапию от кашля рекомендуется консультация пульмонолога или фтизиатра. Участковый терапевт и семейный врач также могут справиться с простыми вариантами респираторной патологии.
Кашель – проблема, которая часто протекает на фоне отхаркивания слизи. Анализ мокроты – простой и эффективный метод уточнения предполагаемого диагноза. Самостоятельно соответствующее исследование не гарантирует полноценной оценки функционирования респираторной системы пациента, но в сочетании с базовыми процедурами упрощает выбор адекватного лечения для конкретного больного.
источник
Туберкулез – это микробная, специфическая и хронически протекающая инфекция.
Вопреки распространенному мнению, что туберкулез поражает только легкие, он опасен для всех тканей тела, за исключением волос и ногтей. Но легочные формы инфекции наиболее распространены, поэтому для диагностики этой формы применяют посевы мокроты.
Но это не единственная методика определения болезни. Нередко туберкулез протекает скрыто, его принимают за ОРВИ, бронхиты, пневмонии и другие проблемы здоровья, важно вовремя его определить, так как лечение длительное, сложное и многоэтапное, подавить бактерии непросто.
Чтобы определить наличие патогенных бактерий в организме больного, можно использовать несколько методов исследования. К ним относят микроскопию мокроты (метод Циля-Нильсена), люминисцентное исследование, посев мокроты (или бактериоскопия) и метод ПЦР-реакции.
Все эти тесты обнаруживают наличие микобактерий туберкулеза в образцах мокроты, собранной по всем правилам и немедленно доставленной в лабораторию.
Чтобы результаты были достоверными, берется не одна, а три пробы мокроты, из каждой берется необходимый объем материала для исследования.
Результаты считают положительными, если хотя бы в одной из трех проб обнаруживаются микобактерии туберкулеза – кислотоустойчивые микробы. Для всех этих исследований берут мокроту, которую получают при откашливании или за счет отсасывания из бронхов или бронхоскопии.
Данный метод на сегодняшний день, наряду со всеми другими, относится к ведущему методу диагностики туберкулеза. Он помогает визуально определить микобактерии, и сделать выводы о том – есть он в образцах или нет. Этот метод, хотя он простой и примитивный, не уступает многим другим более сложным и дорогим методикам в точности. Исследование проводится после получения образца мокроты при откашливании:
Мазок окрашивается специальными красителями;
Методика доступная и простая, экономичная и может применяться в любой клинике. Однако, нет строгой специфичности исследования, она выявляет любые микобактерии, даже те, что не приводят к воспалению легких и поражениям.
Для этого исследования мокрота готовится так же, как для обычной микроскопии, но используется особый микроскоп, который выявляет свечение микобактерий желтым цветом, когда весь фон при этом окрашен в синий цвет. При помощи этой методики определяется еще и количество возбудителей, и по нему можно говорить о тяжести состояния и длительности туберкулеза.
Это современный высокоинформативный метод выявления бактерий. Он определяет ДНК микобактерий, которая специфична для каждого типа возбудителей. В лаборатории воспроизводят копирование участка ДНК бактерий, что позволяет определить его затем за счет определенных реактивов и методов идентификации. Метод точно выявляет туберкулез.
Это один из стандартов исследования на туберкулез, он проводится всем пациентам после забора материала. Посевы проводят на специальные питательные среды, и достаточно даже небольшого количества живых туберкулезных палочек для их идентификации. Рост бактерий длительный, посевы готовят долго, могут быть сроки от 3 до 12 недель.
Колонии туберкулезных бактерий имеют специфичный вид, по которому их можно распознать. При помощи данной методики можно определить еще и бактериовыделение (когда пациент особенно опасен).
Оценка результатов проводится в баллах. Нормативом будет отрицательный посев, не обнаруживающий роста бактерий. Положительные результаты трактуют как:
- 1 балл – скудная картина туберкулезной инфекции;
- 2 балла – умеренное выделение бактерий;
- 3 балла – обильное бактериовыделение.
При результате 3 балла пациент опасен для окружающих, у него туберкулез имеет активное течение, микробы вредят его здоровью.
Также в результате исследования определяют еще и чувствительность посеянных бактерий к антибиотикам и химиотерапевтическим препаратами. После выращивания колоний на питательных средах проводят тест на препараты и по его результатам вносят коррективы в лечение.
Мокрота выделяется легкими при различных патологиях, в том числе и при туберкулезе. Она может иметь различный характер – слизистая, кровянистая, гнойная. Отделение мокроты происходит при кашле, поэтому можно собрать ее как при откашливании, так и за счет аспирации из бронхов. Чтобы результаты были максимально достоверными, важна правильная методика забора материала:
- Мокрота сдается утром после сна, строго натощак;
- Перед сдачей анализа не нужно чистить зубы;
- Важно заранее прополоскать полость рта теплой водой;
- Мокроту стимулируют к отделению за счет серии из трех глубоких вдохов;
- За счет кашлевых толчков откашливается комочек мокроты, который собирается в стерильную емкость, которую сразу же закрывают и доставляют в лабораторию. При сборе мокроты краев емкости не касаются, это может привести к искаженным результатам.
Особенностями сбора именно на туберкулез являются некоторые дополнительные пункты в сборе. Так, процедуру проводят в отдельном помещении, где активно вентилируются комнаты, либо есть открытое окно, в отсутствии посторонних или членов семьи, чтобы не распространять бактерии. Затем комната, где был больной и собирал мокроту, тщательно проветривается.
Материал собирают трижды, каждое утро, используя новый контейнер. Если мокрота плохо откашливается, проводят ингаляцию с физраствором для стимуляции и откашливания.
Хотя сегодня туберкулез можно выявлять различными методами – флюорография, пробы Манту и Диаскинтест, для подтверждения инфекции необходимо обнаружение бактерий. Учитывая, что данные посева оценивают в совокупности с ПЦР, бактерископией, это дает максимально точный результат. Помимо этого, определяется еще и наличие бактериовыделения – то есть заразной стадии инфекции. Помимо прочего, посевы дают возможности определить необходимые лекарства, к которым чувствительны бактерии, что помогает в лечении туберкулеза. При закрытой форме туберкулеза мокрота не будет обнаруживать наличие бактерий.
Парецкая Алена, врач, медицинский обозреватель
3,552 просмотров всего, 1 просмотров сегодня
источник