Страшный диагноз «туберкулез легких», некогда звучавший как приговор, теперь не обязательно приводит к гибели пациента. Это заболевание довольно успешно лечится, но чем раньше выявлены симптомы, тем больше шансов на скорейшее выздоровление и отсутствие осложнений.
Исследование мокроты – один из способов выявить легочную форму туберкулеза, определить стадию развития болезни и выбрать эффективные методы лечения.
Для здорового функционирования человеческого организма наличие мокроты необходимо. Этот секрет образуется в дыхательных путях и очищает их от мельчайших частиц пыли и отмерших клеток эпителия. В норме отделяемое не имеет цвета и запаха, жидкое по консистенции, незаметно для человека выводится из организма.
Говорить о возникновении каких-либо патологических процессов в дыхательных органах можно тогда, когда отхаркиваемая субстанция начинает доставлять неудобства. Увеличивается ее объем, изменяется цвет, консистенция, появляются различного рода примеси. В частности, мокрота при туберкулезе легких может содержать гнойные или кровяные вкрапления, значительно повышается ее количество.
Бытует ошибочное мнение, что туберкулез обязательно должен сопровождаться кашлем. На самом деле на ранних стадиях кашель может не мучить больного совсем либо иметь периодический, кратковременный характер. А вот когда он не оставляет пациенту возможности нормально жить и работать, сопровождается кровянистыми выделениями, значит туберкулез перешел в опасную для человека стадию. Здесь требуются радикальные меры, порой заключающиеся в удалении пораженной части легкого. Открытая форма болезни служит поводом для изоляции носителя туберкулезной палочки от окружающих.
При подозрении на туберкулез легких мокрота обязательно подвергается тщательному анализу. Внешний вид отхаркиваемой массы имеет значение, но диагностировать туберкулез только визуально невозможно. Требуется исследование в лабораторных условиях.
Норма суточного объема отделяемой мокроты для здорового человека составляет от 10 до 100 мл. Когда в органах дыхания развиваются патологические процессы, количество отхаркиваемого секрета постепенно начинает увеличиваться, доходя до 500 мл, а в некоторых случаях и до 1,5 л в сутки.
Чем интенсивнее поражение дыхательных путей, тем больше мокроты выделяется. Соответственно для ранней стадии туберкулеза будет характерным небольшой объем, близкий к норме. По мере распространения инфекции, возникновении осложнений количество отделяемой субстанции будет возрастать.
Важно! Только врач способен правильно оценить ситуацию по объему мокроты. Он будет учитывать ее количество в результате однократного отхаркивания и суточную дозу в комплексе с остальными признаками болезни.
Цвет мокроты при туберкулезе может варьироваться в зависимости от стадии заболевания и особенностей разрушительных процессов в дыхательных путях.
Прозрачная, стекловидная характерна для туберкулеза в начальной стадии.
Белая свидетельствует о воспалении с образованием белка. Такая окраска отделяемого присуща больным в начале развития инфекции. Чем насыщеннее белый оттенок, тем больше клеток в организме разрушено заболеванием.
Коричневая, с оттенками ржавчины указывает на то, что произошло повреждение кровеносных сосудов. Подобный оттенок возникает в результате начала разложения тканей дыхательных путей и является продуктом распада крови, в частности, содержащегося в ней белка.
Желтая, с белыми прожилками, зеленая мокрота возможна, когда воспаление в организме больного прогрессирует и провоцирует отделение гноя.
Черная, серая субстанция может отхаркиваться в результате простого окрашивания угольной пылью, табачным дымом или даже крепким кофе либо яркой газировкой. Но если диагноз «туберкулез» подтвержден, то такой цвет говорит о запущенной стадии болезни.
Алая, ярко-красная (кровохаркание) – признак серьезного повреждения кровеносных сосудов, интенсивного внутреннего кровотечения. Бывает на последней стадии заболевания туберкулезом легких. В этой ситуации нельзя медлить с госпитализацией.
Обычно, особенно на начальном этапе заболевания, мокрота при туберкулезе легких не имеет запаха, если только не нарушается ее отток в силу различных причин. Почувствовать зловонный, гнилостный запах можно в случаях отмирания тканей и проникновения в содержимое мокроты продуктов распада.
В зависимости от того, какая мокрота при туберкулезе легких по консистенции, доктор может судить о стадии и форме болезни.
| Вид | Особенности | Стадия заболевания |
|---|---|---|
| Слизисто-гнойная | Жидкая, практически бесцветная с небольшим количеством желтых либо зеленоватых гнойных вкраплений или белых фрагментов слизи. | Поражения тканей незначительны, туберкулез на начальной стадии. Преобладание слизи может указывать на очаговый характер заболевания. |
| Гнойно-слизистая | Средней вязкости, желтого или зеленого цвета, с четко просматриваемыми комочками слизи | Начальная стадия в фазе, для которой характерно прогрессирование губительных для организма процессов |
| Гнойная | Густая зеленая или желтая. Слизь отсутствует, но может ощущаться неприятный запах | Процесс поражения дыхательных органов туберкулиновыми бактериями стремительно развивается |
| Слизисто-гнойно-кровянистая | Густая, стекловидная. Наблюдаются гнойные сгустки, слизистые вкрапления. | Острая фаза болезни. Произошел разрыв каверн, и их содержимое проникает в бронхи. |
| Кровохарканье | Неоднородная по составу, выделяемая в больших количествах, с обилием крови (красная, розовая). | Критическая стадия. Легочное кровотечение. Нужно неотложное медицинское вмешательство. |
Если мокрота отличается четко выраженной гнойной составляющей, это может свидетельствовать об экссудативной фазе туберкулезного воспалительного процесса плевральной полости легких.
Зеленоватый оттенок отделяемого характерен для туберкулеза с множественными очагами инфекции (диссеминированная форма). Также возможна инфильтративная форма, при которой поражается обширная область легкого.
Слизисто-гнойная мокрота может говорить о цирротической форме туберкулеза легких.
Наличие крови может быть обусловлено несколькими причинами:
- распад инфильтратов;
- кавернозная форма туберкулеза;
- кавернозно-фиброзная форма;
- прорыв каверн;
- обширная диссеминация;
- легочное кровотечение.
Увеличение объемов отделяемого способно привести к нарушению дыхательной функции, возникновению кислородного голодания и мучительных приступов удушья. Следствием этого могут стать следующие симптомы:
- продолжительные головные боли;
- головокружения;
- обмороки;
- потеря концентрации внимания;
- снижение работоспособности.
Затрудненное дыхание может привести к еще более серьезным последствиям (особенно в случае долговременного обильного отхаркивания). Возможны нарушения сердечной деятельности, работы центральной нервной системы, легких.
Крайне важно не допускать застоя мокроты в организме. В накапливающейся слизи возникает благоприятная среда для интенсивного размножения болезнетворных бактерий. В результате не исключены разного рода инфекционные процессы в верхних дыхательных путях, что может значительно усугубить общее состояние пациента. Иммунитет больного туберкулезом ослаблен и не способен обеспечить необходимую защиту от воздействия патогенной микрофлоры.
Иногда при нарушении отхаркивающей функции больному назначаются специальные медицинские препараты. Какие именно средства использовать, может сказать только лечащий врач.
Можно ли самостоятельно диагностировать туберкулез по внешнему виду мокроты?
По внешним характеристикам отхаркиваемой субстанции поставить диагноз невозможно. Даже квалифицированному специалисту цвет, консистенция и другие визуальные признаки позволят лишь предположить болезнь, но с точностью определить, какая именно, можно только в ходе лабораторных исследований.
Так, присутствие в мокроте примесей гноя, слизи или крови характерно не только для туберкулеза, но и для ряда других заболеваний:
- повреждение тканей бронхов или трахеи в результате травмы;
- бронхит в острой или хронической форме;
- пневмония;
- абсцесс легкого (возникновение полости в легком, заполненной гноем);
- эмболия (закупорка) легочной артерии;
- бронхоэктатическая болезнь (необратимые изменения бронхов);
- респираторный муковисцидоз (нарушение функционирования желез в легких);
- злокачественная опухоль (рак) легких;
- нарушение сердечной деятельности;
- заболевания органов ЖКТ.
Важно не путать секрет из бронхов и легких с обычной слюной или выделяемой из носоглотки слизью.
Чтобы анализ показал максимально достоверный результат, материал должен быть правильно собран. Достаточно будет 2-3 мл отделяемого.
Сбор мокроты производят рано утром перед едой. Обусловлено это тем, что во время сна в бронхах накапливается достаточное количество нужного секрета. А при смене положения тела (из горизонтального в вертикальное) содержимое дыхательных путей лучше отхаркивается.
Обязательно оградить анализ от лишних бактерий из ротовой полости. Поэтому необходимо почистить зубы, прополоскать рот кипяченой водой или специальным слабо концентрированным раствором алюмоквасцов.
Посуда для сбора отделяемого должна быть стерильной, желательно стеклянной, с плотно закрывающейся крышкой. В настоящее время в аптеках продаются специальные, предназначенные для анализов контейнеры.
После глубокого вдоха делается максимально резкий выдох и мокрота сплевывается в подготовленную емкость.
Можно недолгое время до отправки в лабораторию хранить собранное отделяемое в холодильнике.
Важно! Слюна в мокроте нередко приводит к искажению результатов анализа на туберкулез. Поэтому нужно стараться, чтобы в биоматериал ее попало как можно меньше.
В случаях, когда кашель не сопровождается отхаркиванием мокроты, врач может назначить стимулирующие этот процесс препараты. Если естественным образом взять материал для диагностики не получается, прибегают к сбору при помощи зонда.
Одного исследования, основанного на самостоятельном сборе мокроты пациентом, для постановки диагноза «туберкулез» недостаточно. Поэтому еще дважды больной будет сдавать отделяемое под наблюдением медицинских работников.
источник
- Покашливание и выделение крови
- Причина в раке легкого
- Развитие крупозной пневмонии
- Кровавый кашель при туберкулезе
- Причина в легочном кровотечении
- Другие этиологическое факторы и лечение
Не каждому известно, почему появляется кашель с кровью, что это может быть и как лечить таких больных. Наличие данного симптома указывает на повреждение кровеносных сосудов органов дыхания. Это наблюдается при серьезных заболеваниях.
Когда в мокроте обнаруживается кровь, нужно обратиться к врачу. Если данный симптом возник однократно и больше не беспокоил, лечение не требуется. Другое дело, когда кровь выделяется постоянно, и имеются другие признаки (одышка, слабость, боль в груди, лихорадка). Известны следующие причины кашля с кровавой мокротой:
- рак легкого;
- туберкулез;
- абсцесс;
- пневмония;
- заболевания сердца;
- легочное кровотечение;
- респираторный муковисцидоз;
- паразитарные инфекции.

Другие причины кашля с примесью крови включают обезвоживание организма. При этом слизистые становятся сухими, и любой травмирующий фактор может привести к повреждению сосудов.
Не всегда выделение крови во время кашля обусловлено травмированием легочной ткани. Причина может крыться в патологии желудка и пищевода. Это наблюдается на фоне язвы или варикоза.
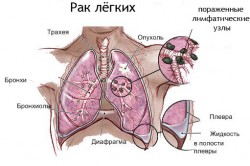
Мокрота с кровью при кашле выделяется у больных, страдающих злокачественными новообразованиями легких. Наиболее опасен рак. Он чаще развивается у курильщика. Это очень актуальная медицинская проблема. Рак — самая частая причина летальных исходов в связи со злокачественной патологией. Медицина практически бессильна перед данной болезнью.
Рак часто выявляется уже на поздних стадиях. Чаще поражаются верхние доли легкого. Нередко рак быстро дает метастазы в другие органы. В развитии болезни наибольшую роль играют следующие факторы:
- курение;
- контакт с асбестом;
- вредные факторы труда (запыленность помещения, вдыхание химических веществ и паров);
- работа по добыче угля.
- кашель;
- кровохарканье;
- боль в груди;
- одышка;
- ухудшение общего самочувствия;
- лихорадка;
- снижение веса.
Наиболее опасен периферический рак, так как он часто протекает незаметно для человека. Кашель мучительный, постоянный, изнуряющий. Со временем его характер изменяется. Причина появления этого симптома — раздражение слизистой бронха опухолью. На ранних стадиях мокрота желтая или зеленоватая. При прорастании опухоли в кровеносные сосуды появляется кровохарканье.
Это поздний симптом. Кровь перемешана с мокротой или определяется в виде сгустков. Секрет бронхов становится розового или красного цвета. Если кровь сворачивается, то она выделяется в форме темных сгустков. Нередко это состояние становится причиной смерти больного человека. Если в мокроте присутствует кровь, то нужно исключить туберкулез.
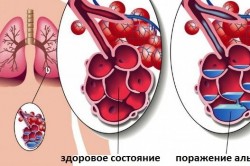
Данный симптом часто наблюдается при долевой (очаговой) пневмонии. Наряду с бронхитом это очень распространенная патология. Чаще болеют взрослые. Данная патология протекает в острой форме и проявляется симптомами интоксикации. Возбудитель проникает в легкие через кровь, дыхательные пути или лимфу. Пусковыми факторами являются переохлаждение, вирусные инфекции, травмы, стресс.
Риск развития пневмонии повышается при сахарном диабете, алкоголизме и ишемической болезни сердца. Пневмония протекает в 4 стадии:
- прилива;
- красного опеченения;
- серого опеченения;
- разрешения.
- повышение температуры тела до 39 °C и выше;
- потливость;
- озноб;
- слабость;
- головная боль;
- одышка;
- боль в груди.
В пожилом возрасте лихорадка возникает не всегда. При пневмонии наблюдается появление кашля. Он продуктивный. В первые сутки он может быть сухим. Цвет мокроты имеет ржавый оттенок вследствие присутствия элементов крови. Вместе с кровью выделяется слизь. В тяжелых случаях наблюдается спутанность сознания. При поражении нижних долей возможно появление признаков «острого живота». Наиболее опасно воспаление легких для детей.
Если в мокроте обнаруживается примесь крови, то это может указывать на туберкулез. Им страдают преимущественно взрослые мужчины. Болезнь вызывается палочкой Коха. Если воспаление легких хорошо поддается терапии, то в этом случае лечение может затягиваться на несколько месяцев. Туберкулез бывает первичным и вторичным.
Возбудителями являются микобактерии. Человек заражается через воздух при контакте с больным активной формой туберкулеза. Возможно инфицирование бытовым способом (через посуду). Реже происходит заражение пищевым путем. В развитии болезни играют роль следующие факторы:
- выраженный иммунодефицит;
- наличие ВИЧ-инфекции;
- сахарный диабет;
- курение;
- алкогольная зависимость;
- тесный контакт с больным;
- наличие тяжелых соматических болезней (опухолей, рака);
- неудовлетворительные социально-бытовые условия;
- употребление наркотиков;
- наличие силикоза.
Туберкулез проявляется слабостью, кашлем, кровохарканьем, снижением веса, сильной потливостью, повышением температуры, увеличением лимфатических узлов, апатией, одышкой, болью в грудной клетке. Выраженность симптомов зависит от клинической формы этой патологии. Сухой кашель при туберкулезе наблюдается редко. Чаще всего он продуктивный.
В мокроте определяются следы крови. Вместе в ней выделяется большое количество возбудителя (в активную фазу болезни). Кашель приступообразный, мучительный. В тяжелых случаях возможно развитие массивного легочного кровотечения. Нередко на фоне туберкулеза поражаются другие органы (печень, селезенка, почки, сердце, головной мозг).
Данное состояние чаще диагностируется у пожилых людей. Различают кровохарканье и легочное кровотечение. Последнее состояние более опасно. При нем из дыхательных путей выделяется кровь алого цвета. Она определяется в виде сгустков. Кровотечение бывает малым, средним и профузным. В последнем случае прогноз часто неблагоприятный. Потеря крови составляет 500 мл и более в сутки.
- грибковые болезни;
- гангрена;
- туберкулез;
- абсцесс;
- бронхоэктатическая болезнь;
- тромбоэмболия легочной артерии;
- перелом ребер;
- гемосидероз;
- гранулематоз Вегенера;
- передозировка антикоагулянтами;
- пневмосклероз;
- опухоли.
Основной симптом — выделение ярко-красной крови во время кашля. Она бывает пенистой (при отеке легкого).
Потеря крови приводит к бледности кожи, частому сердцебиению, падению давления, одышке, профузному поту, головокружению. Иногда больные теряют сознание. Такому человеку нужно помочь как можно быстрее.
Если в мокроте обнаружена кровь, то причиной могут стать паразитарные заболевания. К ним относятся: парагонимоз, стронгилоидоз, анкилостомидоз. Реже кровохарканье наблюдается при амебиазе и трихинеллезе. Парагонимоз — это инфекция, вызываемая легочным сосальщиком. Болезнь протекает в хронической форме.

При отсутствии лечения возможны следующие осложнения:
- легочное кровотечение;
- пневмоторакс;
- эмпиема;
- абсцессы.
Причина может крыться в воспалении бронхов. Кашель с кровью при бронхите не является постоянным и основным симптомом. Данный признак часто наблюдается при травмах грудной клетки. Это может быть огнестрельное или ножевое ранение. Иногда причиной кашля с кровью является острая интоксикация организма.
При наличии этого симптома требуется обратиться к врачу. Проводятся такие исследования: рентгенография, томография, общие клинические анализы, бронхоскопия, паразитологический анализ, биопсия, анализ мокроты. Лечение зависит от основной болезни.
Выделение мокроты при туберкулезе предполагает назначение таких препаратов, как: Изониазид-Акос, Этамбутол-Акри, Пиразинамид-Акри, Стрептомицин-КМП, Канамицин. При пневмонии назначаются антибиотики. Рак лечится хирургическим способом. Таким образом, примесь крови в мокроте является серьезным симптомом, требующим консультации врача.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Частым и распространённым признаком болезней органов дыхания является кашель. Кашель возникает, когда происходит раздражение рецепторных окончаний слизистых оболочек дыхательных путей и плевры.
Кровохарканье (то есть кашель с кровью) – опасное состояние, которое может указывать на внутреннее кровотечение.
Мокротой называется слизистая субстанция, которая выделяется во время кашля. В мокроте содержится секрет бронхиальных желёз, пылинки, микробы, иногда частицы гноя.
Если в мокроте наблюдаются прожилки красновато-ржавого цвета, значит, в неё попала кровь. Иногда причиной этого является разрыв мелкого кровеносного сосуда в лёгких – в таком случае это явление не представляет особой угрозы здоровью. Но возможно, кровь в мокроте сигнализирует об инфекционных процессах в лёгких (таких как пневмония, опухоль лёгкого, туберкулёз).
Если самочувствие нормальное, и выкашливание мокроты с редкими прожилками крови несистематическое, то нет причин подозревать серьёзные заболевания. Если же кровь в мокроте появляется регулярно в течение некоторого времени – надо обратиться в поликлинику.
Если у больного в анамнезе, например, хронический бронхит, то не стоит связывать симптом крови в мокроте только с этим заболеванием. Причиной появления крови в мокроте может являться совсем другое, еще не диагностированное, заболевание.
Иногда прожилки крови появляются в слюне. Это явление может быть симптомом опасных заболеваний, таких как пневмония, острый бронхит, рак лёгких.
После определения того, откуда именно поступает кровь, можно приступать к выяснению причин кровохаркания.

2. Новообразования (аденокарцинома, рак лёгкого).
3. Другие заболевания: респираторный муковисцидоз, недостаточность левого желудочка, стеноз митрального клапана, тромбоэмболия сосудов лёгкого, травматическое повреждение лёгкого, патологии развития вен и артерий, геморрагический диатез, амилоидоз.
Наиболее частыми причинами появления крови в мокроте являются бронхоэктазы и бронхит.
| Наиболее распространённые заболевания, являющиеся причинами кашля с кровью. | Другие симптомы данных заболеваний. |
|---|---|
| Бронхит. | Длительный кашель с мокротой. В мокроте ярко-алые вкрапления крови вместе с гноем. Высокая температура, одышка. |
| Пневмония. | Откашливается «ржавая» мокрота, с вкраплениями алой крови. Одышка, слабость, высокая температура. |
| Абсцесс лёгкого. | Устойчиво повышенная температура, потливость по ночам, боль в груди, плохой аппетит. Мокрота гнойная, зловонная, с вкраплениями крови. |
| Бронхоэктатическая болезнь. | Кашель длительный, в мокроте присутствует гной. Одышка, повышение температуры, слабость. |
| Туберкулёз. | Устойчивая субфебрильная температура, потеря массы тела, вялость, плохой аппетит, гнойная мокрота со следами крови. |
| Рак лёгкого. | Алые прожилки в мокроте, продолжительный кашель, резкое похудение, ощущение удушья, сильная потливость ночью, боль в груди. |
| Сердечные нарушения. | Застой крови, одышка во время физических нагрузок, кашель со следами крови. |
| Эмболия лёгочной артерии. | Сильно выраженные боли за грудиной, спустя пару часов после начала боли — кашель с кровью. |
| Респираторный муковисцидоз. | Частые простуды. При кашле выделается гнойная вязкая мокрота со следами крови. |
| Заболевания желудка, пищевода, двенадцатиперстной кишки. | Вместо кашля с кровью – кровавая рвота. Эти явления важно отличать друг от друга. При рвоте кровь выделяется сгустками темного красного цвета. |
| Патологии травматического генеза (после биопсии, бронхоскопии, после операций). | Кашель с кровью алого цвета появляется после операций или травмирующих диагностических манипуляций. |
Для установления причин кровохарканья используются следующие методы диагностики:
1. Рентгенологическое исследование грудной клетки. Если на снимке видны затемнённые участки, то это говорит о наличии воспалительного процесса; об эмболии легочной артерии; о раке лёгкого. Если на снимке видно, что форма тени сердца изменилась — это говорит о сердечных нарушениях.
2. Метод бронхоскопии целесообразен для диагностики бронхоэктатической болезни, рака лёгких. Суть метода состоит в определении изменений в просвете бронха (при опухолях, патологических расширениях бронха, просвет сужается, и на снимке это заметно).
С помощью эндоскопического инструмента бронхоскопа можно:
- Извлечь инородные тела из бронхов.
- Ввести в бронхи лекарства.
- Осмотреть искривленные бронхи.
- Провести биопсию.
3. Метод рентгеновской компьютерной томографии позволяет осматривать и оценивать состояние лёгких и выявлять наличие диссеминированных процессов в лёгких.
Заболевания лёгких с диссеминацией (с обширным распространением возбудителя болезни) — очень трудно правильно диагностировать; велика вероятность допустить ошибку.
Именно поэтому обследование больного надо проводить с помощью сразу нескольких взаимодополняющих методов, чтобы быть уверенным в правильности установленного диагноза.
4. Анализ мокроты дает возможность выявить воспалительные процессы в бронхах и другие патологии, при которых появляется кровь в мокроте.
Если врач обнаружит в мокроте микобактерии туберкулёза (палочки Коха), то это объективный показатель развития туберкулёза.
Если анализ мокроты показал высокое содержание бактерий, то есть основания предполагать пневмонию, бронхоэктатическую болезнь, либо абсцесс легкого.
5. Анализ пота применяет для выявления муковисцидоза. Это наследственное генетическое заболевание является первопричиной разных патологий дыхательной системы и желудочно-кишечного тракта.
Муковисцидоз приводит к патологическим изменениям в анатомии лёгких, к хроническому бронхиту, к образованию бронхоэктазов (расширений стенок бронхов).
6. Общий анализ крови помогает выявить наличие воспалительного процесса. Увеличенные по сравнению с нормой показатели уровня лейкоцитов и СОЭ (скорости оседания эритроцитов) являются объективным подтверждением наличия воспаления.
7. Коагулограмма позволяет оценить нарушения свёртываемости крови. Если свёртываемость нарушена, то происходит сгущение крови, могут образовываться тромбы – сгустки крови, нарушающие нормальный кровоток. Тромбоз, инсульт, инфаркт – все это может произойти вследствие нарушений свёртываемости. Для проведения коагулограммы необходимо произвести забор крови из вены.
8. Одной из причин возникновения кашля с кровью могут являться нарушения сердечной системы. Проверить это можно с помощью электрокардиограммы.
9. Фиброэзофагогастродуоденоскопия – это эндоскопическое исследование желудка, пищевода и двенадцатиперстной кишки. Если у больного, например, патологически расширены вены пищевода, то сгустки крови могут подниматься в верхние отделы, и отхаркиваться при кашле.
При появлении нижеследующих симптомов обязательно обратитесь к врачу:
- Частый кашель, в мокроте находится обильное количество крови.
- Постоянная слабость, одышка, плохой аппетит, резкая потеря массы тела.
- Боль в груди.
Особенно рискуют курильщики с долгим стажем, именно у них чаще всего и возникает кашель с кровью.
Если у человека начинается обильное выделение кровавой пены изо рта – это неотложное состояние, так называемое легочное кровотечение. Необходимо без промедления госпитализировать больного. Первым делом – позвоните в «Скорую помощь».
Легочное кровотечение может проявиться при туберкулёзе или раке лёгких.
Надо помочь больному принять позу полусидя, дать проглотить немного льда. Голову больного приподнять. Выделяющуюся кровь необходимо сразу откашливать, и ни в коем случае не задерживать внутри. Нельзя допускать, чтобы больной заглотил кровь.
Опасность легочного кровотечения заключается в том, что кровь может попасть в глубокие слои легочной ткани, а это вызывает серьёзнейшую патологию – аспирационную пневмонию.
При появлении крови в мокроте обязательно проконсультируйтесь с врачом:
- Терапевтом.
- Пульмонологом.
- Фтизиатром.
- Онкологом.
Для начала стоит посетить участкового терапевта. После первичного обследования, если врач выявит тревожные симптомы, он даст направление на обследование к более узким специалистам.

Если причина крови в кашле – туберкулёз, то назначается противотуберкулёзная терапия, включающая в себя не только противотуберкулёзные препараты, но и сопутствующую терапию имунномодуляторами. Имунномодуляторы — это вещества, способные оказывать влияние на иммунную систему и регулировать гуморальные процессы.
Если кровь в мокроте – это симптом диагностированного бронхита в острой или хронической форме, то назначают лечение антибиотиками.
Если диагностирован абсцесс лёгкого или бронхоэктатическая болезнь, то приходится применять хирургические методы лечения.
источник
Кровь при отхаркивании или кашле всегда свидетельствует о серьезных проблемах со здоровьем, поэтому ни в коем случае нельзя оставлять этот тревожный признак без внимания. Почему развивается данный симптом? Причин очень много, они могут быть связаны как с заболеваниями легких, так и свидетельствовать о нарушении функционирования других внутренних органов. Иногда встречается единичное незначительное выделение крови, которое может появиться в случае повреждения капилляра при кашле, но если кашель с кровью повторяется, следует немедленно обращаться к врачу.
В медицинской практике отхаркивание с кровью классифицируют на несколько групп. При этом выделяют следующие виды:
- истинное кровохарканье – состояние, характеризующееся появлением мокроты с кровью. Оттенок крови от ярко-алого до коричневого. Вместе с этим идет обильное выделение слизи из бронхов;
- малое кровотечение из легких – при этом больной откашливается мокротой с примесью крови, выделения пенистые, иногда кровь в чистом виде, слизь отсутствует. Общее количество суточного секрета из бронхов достигает 100 мл;
- среднее кровотечение – объем отхаркивающейся крови достигает 500 мл;
- профузное кровотечение – тяжелое состояние, сопровождающееся обильным отделением крови и слизи. Количество секрета превышает 500 мл.
Различают несколько видов болезней, провоцирующих кровотечение. К ним относят безобидные, врожденные патологии легких, частые и редкие заболевания.
Иногда прожилки крови встречаются при кашле, спровоцированном аллергией или простудными заболеваниями. Происходит это из-за механического повреждения капилляра. Данное состояние, как правило, не требует лечения, количество выделившейся крови очень маленькое. У некоторых больных отмечается коричневатая мокрота или выделение небольшого количества крови во время терапии с помощью препаратов-антикоагулянтов. Происходит это из-за способности лекарств разрежать кровь.
Незначительное выделение крови диагностируется при кашле у детей. В силу слабости капилляров они могут повреждаться. Кроме этого, причинами такого симптома могут послужить сильные физические перенапряжения, эмоциональные переживания.
Кровь из горла при отхаркивании нередко выступает признаком врожденных аномалий, связанных с развитием бронхолегочной системы. Выделяют несколько состояний у человека, сопровождающихся кровотечением из легких.
Кистозный фиброз поджелудочной железы или муковисцидоз сопровождается выделением слизи внешнесекреторными железами. Вследствие этого происходит скопление секрета в органах пищеварения, протоках слизистых желез, бронхах. Со стороны дыхания у пациента нарушается проходимость бронхов, в органе скапливается гнойно-слизистое содержимое. В результате развития бронхоэктаза у больного отхаркивается мокрота с кровью. При отсутствии помощи происходит полная закупорка органа, что несет угрозу летального исхода.
Бронхиальная киста диагностируется как у новорожденных детей, так и у взрослых пациентов. Патология представляет собой новообразование в бронхах, которое нередко имеет латентный характер. Выделение крови при данном заболевании возникает из-за разрыва образования или его инфицирования. При этом в полости бронхов скапливается воздух, поднимается температура тела, резко ухудшается общее самочувствие больного, развивается слабость, раздражительность, отсутствие аппетита.
Геморрагическая телеангиоэктазия или Болезнь Рандю-Ослера-Вебера сопровождается частыми кровотечениями из расширенных капилляров, имеет невоспалительный характер, проявляется в форме образования на коже сосудистых звездочек и сеток. Телеангиоэктазия затрагивает различные внутренние органы, в том числе и дыхательную систему. К симптомам относят частые кровоизлияния на коже, анемию, больные кашляют кровью, слизью.
Многие пациенты спрашивают, почему я отхаркиваюсь кровью? Объяснением этому служат различные заболевания легких и их осложнения. К ним относят туберкулез, бронхиты, пневмонию и многие другие болезни. Рассмотрим каждую из них подробнее.
Кандидоз легких на начальных этапах выглядит как обычная простуда, больной кашляет, ухудшается общее состояние. Кашель может быть сухой или с обильным выделением мокроты. На поздних стадиях в секрете появляются сгустки крови, повышается температура тела, затрудняется дыхание, возникают боли за грудиной.
Нередко пациенты харкают кровью из-за разрушения тканей легких и бронхов паразитами. Количество крови может быть незначительное или массивное, что зависит от степени поражения органа. Кашель чаще сухой, приступообразный. Человека тревожит отдышка, аллергические высыпания на коже, субфебрильная температура тела. Появляются периодические головные боли, головокружения.
Одна из наиболее частых причин кровотечения при кашле – это туберкулез. Причем выделение крови отмечается как во время кашля, так и без него. К характерным симптомам болезни относят:
- стойкое повышение температуры тела (38–39 градусов);
- снижение веса;
- утрату аппетита;
- сильную потливость во время сна;
- алопецию (выпадение волос);
- сухой кашель, который длится более 3 недель;
- кровохарканье.
Нельзя игнорировать данные симптомы, при их обнаружении необходимо как можно скорее записаться на прием к врачу. Лечение туберкулеза на поздних этапах требует длительного времени, часто сопровождается тяжелым состоянием и смертью пациента.
При развитии бронхита происходит отхаркивание мокроты с небольшими вкраплениями крови и гноя. Особенно ярко выражен этот признак в начале заболевания, но даже в этот период он не является ведущим. К другим проявлениям заболевания относят повышение температуры тела, общее недомогание, затруднение дыхания, хрипы, сухой кашель, потливость, боли в грудине. При отсутствии должного лечения бронхит переходит в воспаление легких.
Новообразование в легких вызывает сильный кашель, больные отхаркивают обильное количество слизи, гноя с примесью крови. Вместе с этим резко падает масса тела, снижается аппетит, развивается отдышка, затруднение дыхания, общая слабость, утрата трудоспособности. Лечение патологии на начальных этапах проводится хирургическим путем. На поздних стадиях необходимо применение лучевой и химиотерапии.
Сопровождается кровохарканьем острое воспаление легких, особенно спровоцированное такими возбудителями, как стафилококк, клебсиелла, псевдомонада и другими. Слизь имеет ржавый или коричневатый оттенок, реже встречаются алые сгустки крови.
Среди прочих признаков пневмонии выделяют:
- резкое повышение температуры тела, иногда до 40 градусов;
- слабость;
- сильный удушливый кашель;
- головную боль;
- утрату аппетита;
- иногда потерю сознания.
Состояние требует немедленного лечения. Применяется терапия с помощью антибиотиков и других медикаментозных форм.
Инфарктом легкого называют состояние у пациента, при котором происходит ишемия определенного участка органа вследствие эмболии или тромба легочной артерии. Человек жалуется, что у него болит за грудиной, появляется сухой кашель. Неприятные ощущения усиливаются при физических нагрузках, наклонах, поворотах. Симптоматика болезни у 50% больных проявляется в харкании кровью. Мокрота имеет ржавый оттенок, вкрапления крови незначительные. В отдельных случаях диагностируется обильное легочное кровотечение.
Абсцесс легкого характеризуется развитием воспалительного процесса в тканях органа, из-за чего в легких наблюдается формирование гнойно-некротических полостей. Мокрота при откашливании имеет яркие вкрапления крови, сопровождается неприятным гнилостным запахом. Количество выделяемого секрета иногда достигает 1 литра. Пациент испытывает боль в грудине, падает аппетит, снижается масса тела. Абсцесс вызывает резкое повышение температуры тела, слабость, апатию.
Кроме болезней легких, провоцировать кровохарканье могут заболевания сердца и сосудов. К ним относят:
- отек легкого из-за снижения насосной функции сердца. Состояние вызывает сильную отдышку, пенистые выделения с примесью крови;
- митральный стеноз – заболевание, возникающее из-за нарушения тока крови вследствие сужения митрального отверстия. При этом у больного возникает сильный кашель с кровью, особенно при физических нагрузках, появляется отдышка, общее ухудшение самочувствия;
- аневризма аорты – еще одна причина легочного кровотечения. Сдавливание легкого ведет к его ателектазу, становится причиной развития пневмонии. У пациента возникает кашель с примесью крови, удушье. Состояние тяжелое, нередко заканчивается летальным исходом пациента.
О патологиях сердца и сосудов нередко свидетельствует выделение крови без кашля. При обнаружении данного признака следует обязательно записаться на прием к врачу.
Для выявления причин выделения крови при отхаркивании проводится комплексное обследование, включающее следующие методы:
- рентген. С помощью этого вида исследования удается определить рак легких, эмболию легочной артерии, воспаление, грибковые и глистные поражения органа;
- компьютерную томографию. Метод помогает оценить состояние легких и бронхов, определить патологические изменения их структуры;
- анализ крови. Лабораторное исследование крови помогает выявить воспалительный процесс в организме;
- анализ мокроты. Проводится для выявления возбудителей инфекции;
- электрокардиографию. Это инструментальное исследование выявляет нарушение со стороны работы сердца;
- эндоскопию и другие методы обследования органов пищеварения.
Симптомы при различных заболеваниях, сопровождающихся кровохарканием, очень схожи. Нельзя пытаться самостоятельно установить диагноз. Сделать это может только врач.
Что делать, когда у человека возникает обильное кровотечение из легких? При развитии этого состояния следует немедленного госпитализировать больного. После вызова бригады скорой помощи необходимо выполнить такие действия:
- Помочь пациенту принять позу полусидя.
- Голова должна быть приподнята.
- Человеку следует сплевывать выделяемую кровь, ни в коем случае нельзя задерживать ее или проглатывать.
- Если позволяет ситуация, нужно дать пациенту холодное питье или проглотить немного льда.
- Когда больной без сознания, его голову необходимо повернуть набок, чтобы он не захлебнулся.
После приезда скорой помощи врачам нужно сообщить, при каких обстоятельствах развилось кровотечение. Это поможет в дальнейшей постановке диагноза.
Способ терапии всегда зависит от вида болезни. При остром бронхите лечение заключается в соблюдении покоя, употреблении большого количества жидкости, использовании лекарств-муколитиков, препаратов, способствующих выведению мокроты, нестероидных противовоспалительных средств. Для выведения мокроты из легких и бронхов назначаются следующие препараты:
- Пектолван;
- Бромгексин;
- Амбробене;
- Амброксол и другие.
При сильных болях в грудной клетке используются компрессы, обладающие согревающим действием. Часто применяется физиотерапия. При развитии обструкции бронхов назначаются препараты, расширяющие просвет органа. При бронхите, спровоцированном вирусной инфекцией, показаны противовирусные препараты (Виферон, Амиксин, Амизон и прочие).
Симптоматическое лечение подразумевает употребление бронхорасширяющих лекарств (Аскорила, Беротека, Бронхолитина), муколитиков (Мукобене, Муконекс, Амброксол), отхаркивающих средств. Онкологическое образование в легких, выявленное на ранних этапах, требует хирургического вмешательства. В комплексе с операцией назначается лучевая, химиотерапия. Химиотерапия применяется в тех случаях, когда есть серьезные противопоказания к хирургическому вмешательству. На поздних этапах, когда развиваются метастазы, проводится паллиативное лечение. Суть его в облегчении симптоматики, продлении жизни пациента.
Любое заболевание, сопровождающееся кровохарканьем, несет серьезную угрозу для жизни и здоровья больного. При обнаружении у себя такого признака нельзя надеяться на то, что он пройдет самостоятельно. Халатное отношение к своему здоровью нередко провоцирует тяжелые осложнения и смерть. Чтобы предотвратить такие последствия, необходимо своевременно обращаться за квалифицированной медицинской помощью.
источник
Першение, раздражение в горле становится явным признаком разных недугов дыхательных путей. Однако если при этом выделяется кровь, это значит, что нужно пройти медицинское обследование. Интенсивный кашель с кровью во время отхаркивания утром или в течение всего дня становится причиной разных серьезных заболеваний, в том числе бронхита, простуды, пневмонии. В статье вы узнаете, в каких случаях выделяется кровяная слизь во время отхаркивания и что с этим делать.
Кровохаркание определяется наличием алых вкраплений в слизи. Причиной такого симптома является повреждение кровеносных сосудов. Продолжительному кашлю предшествует появление покалывания в горле во время покашливания. Если при наличии воспаления иногда выделяются прожилки крови при кашле – не стоит беспокоиться, но когда это происходит часто, кровохаркание может стать причиной воспаления слизистых оболочек или воспаления легочной ткани, что может вызвать легочное кровотечение.
Кровохаркание может свидетельствовать об образовании злокачественных опухолей. К другим причинам относятся:
- тромбоэмболия сосудов легкого;
- стеноз митрального клапана;
- левый желудочек недостаточно функционирует;
- синдром Эйзенменгера;
- аномалия развития вен и артерий;
легочный васкулит; - геморрагический диатез;
- синдром Гудпасчера.
Может возникать выделение крови в слизи при наличии воспалительного процесса, травмы легкого, его ушибах или попаданиях внутрь инородных тел. Кашель с кровью может появиться при метастатической карциноме легкого, вирусных или пневмококковых пневмониях. Прожилки крови в мокроте при кашле могут проявляться при других опасных заболеваний. Кровь при кашле может проявиться из-за язвы желудка или двенадцатиперстной кишки. При наличии кашля или рвоты с прожилками крови обратитесь к врачу, так как это могут быть нарушения желудочно-кишечного тракта или пищевода.
Если мокрота откашливается с кровью (есть прожилки красно-ржавого цвета), то это значит, что в легких произошел разрыв мелкого кровеносного сосуда. Это никак не влияет на жизнедеятельность человека или продвижение его выздоровления. Такой признак является сигналом об инфекции легких, но только, если кровь выделяется не постоянно. Если это происходит регулярно, как можно скорее обратитесь к специалисту.
Сразу после пробуждения кровяная мокрота появляется по разным физиологическим причинам, и является одним из признаков опасного заболевания. К примеру, это может свидетельствовать о разрывах сосудов бронхов, что происходит при надрывном сильном кашле. Сосуды сами по себе очень хрупкие, тем более при лечении некоторыми препаратами. Кровь выделяется небольшими сгустками и пропадет через несколько дней.
В случае если вы наблюдаете утром большое количество крови при отхаркивании, это свидетельствует о том, что возможно у вас туберкулез. Его вызывает палочка Коха. Симптомы: надрывной кашель, высокая температура, выделение кровяной мокроты. Выявляется туберкулез с помощью флюорографии. Следующая причина – рак легких, который является самым опасным заболеванием. При раке присутствуют:
- одышка;
- першение горла;
- мучительный кашель;
- потеря веса, аппетита;
- повышение температуры;
- кровохаркание.
Причиной возникновения является большое пристрастие к никотиновым товарам (сигареты), поэтому курильщики страдают кашлем по утрам. При появлении примеси крови в мокроте утром велика вероятность заболевания инфарктом легкого. Может проявляться длительный обильный кашель. У больных наблюдается боль в груди, затруднение дыхания, присутствует одышка.
Во время болезни организм старается побороть недуг, поэтому появляется температура. Откашливание помогает вывести из дыхательных путей вредоносные тела и избыточную мокроту. Причины выделения кровяной мокроты во время кашля могут быть разными, определить болезнь может только врач. К примеру, такой симптом может быть признаком аллергической реакции. Еще причинами может стать сбой в работе сердечно-сосудистой системы.
Присутствие мокроты в полых органах легочных альвеол может вызывать раздражение горла. Она может привести к эмболии легочной артерии. Еще одной причиной могут стать венерические заболевания или курение. Организм пытается избавиться от никотиновых смол, которые оседают на стенки дыхательных органов. Кашель с примесями бывает при:
- отеке легких;
- пневмонии
- хроническом бронхите;
- абсцессе легких;
- туберкулезе;
- бронхиальной астме.
Симптомами простудных заболеваний дыхательных путей часто является выделение мокроты из слизистых бронхов. Она имеет прозрачный или молочный цвет и пузырится. Если на нее попадают кровяные сгустки, мокрота становится розовой, а иногда наблюдается темно-красный окрас мокроты. Причинами выделения крови является воспаление горла. Стенки горла отекают. Сосуды могут лопаться из-за сильного резкого кашля. Это не опасно для здоровья, медицинское вмешательство не требуется.
При появлении гнойной мокроты следует обратить на это внимание. Появляются гнойные выделения у пациентов, которые уже переболели воспалением легких или пневмонией. После упомянутых заболеваний, иммунитет человека сильно ослаблен. Он не всегда справляется со своей защитной реакцией, поэтому, если заметили, что во время кашля присутствуют следы гноя, выделяются сгустки крови, обратитесь к лечащему терапевту.
Во время кашля при бронхите можно наблюдать красные прожилки. Их можно обнаружить в густой слизистой массе, которая выделяется во время длительного кашля. Бронхит характеризуется проявлением воспаления слизистой оболочки бронхов. Болезнь длиться недолго, но с высокой температурой, частым удушающим кашлем. Во время бронхоэктатического заболевания оболочка бронхов покрывается гноем. Это может наблюдаться при хроническом или остром бронхите, а также при повреждении бронхов.
Бронхит проявляется яркими вкраплениями или прожилками алой крови, присутствуют сгустки гноя. К симптомам застоя мокроты в легких добавляются еще несколько: возникает одышка, отмечается общая слабость. Обнаружить заболевание можно с помощью бронхоскопии. Бронхит можно спутать с муковисцидозом, причиной патологии которого является мутация гена муковисцидоза, что нарушает структуру и функции клеток, синтезирующих белок, поэтому наблюдается густая слюна, кашель с привкусом крови.
Воспаление легких или пневмония сопровождается кашлем с мокротой, выделяется пенистая кровь. Острая форма характеризуется сильной одышкой с мокротой и прожилками крови. Вместе с этим можно заметить ухудшение общего состояния больного, глухой кашель, боли в груди. Отхаркивание сопровождается выделением слизи рыжеватого оттенка и слюны. Могут наблюдаться гнойные абсцессы. В полости рта скапливается небольшой гнойный налет, заметен неприятный запах.
Бывают случаи, когда при беременности кашель беспокоит с кровяными прожилками, что является следствием разрыва мелкого сосуда бронха во время откашливания, возможной психической травмы или большой нагрузке. Прожилки коричневого или мокрота красновато-ржавого цвета могут наблюдаться несколько дней, а затем вовсе пропасть. В случае воспалительного процесса, гноя в кровяной мокроте, рекомендуется срочно обратиться к лечащему врачу.
Кашель кровью наблюдается во многих болезнях, необходимы определенные обследования пациента, которые помогут определить точный диагноз, динамику заболевания, его тяжесть. Для этого назначают разные методы диагностики, по результатам которых определяют нужно ли хирургическое лечение или же можно использовать консервативное лечение. Для постановки диагноза проводятся следующие диагностические мероприятия: анализ мокроты, бронхоскопия, компьютерная томография, рентгенографические исследования и другие.
Если на снимке присутствуют характерные признаки туберкулеза назначаются:
- дополнительный микроскопический анализ мокроты;
- ПЦР анализ мокроты;
- бактериологический посев мокроты.
В зависимости от результатов диагностики врач определяет, что делать при кровяных прожилках в мокроте. К примеру, если у пациента при обследовании рентгеном наблюдаются характерные изменения при пневмонии, прописывают лечение с помощью антибиотиков. Во время обследования больных раком проводят КТ, бронхоскопию и другие обследования, чтобы побыстрее обнаружить опухоль и не дать ей развиваться дальше.
Если у пациента наблюдается обильное выделение кровяной мокроты, постарайтесь его успокоить, подложите подушку под поясницу и посадите его, чтобы он не сидел ровно, но и не лежал. Запретите ему двигаться или разговаривать. Затем положите на грудь больного что-то холодное из морозильной камеры. После это срочно вызывайте скорую врачебную помощь, чтобы его забрали на обследование в больницу. В центре вам помогут определить лечение и причины возникновения крови в мокроте.
Из популярных народных средств выделяют прием чая из подорожника, мать-и-мачехи, крапивы, багульника, фиалки, мяты, сосновых почек, шиповника, березовых почек, корня солодки и девясилы. Некоторые пьют теплое молоко с боржоми. При сильном кашле пьют чай с корнем имбиря, лимоном, медом. Можно применять паровые ингаляции с маслами эвкалипта, чайного дерева или пихты.
Обязательно исключите любое прогревание. Нельзя использовать горчичники, горячие ванные, компрессы или парафин. Особенно запрещено применять данные средства при кашле с гнойной и кровяной мокротой. Исключите аспирин, если хотите снизить температуру. Аспирин способствует разжижению крови, что может привести к серьезному нарушению свертываемости или нарушению ее циркуляции.
Для того чтобы избежать болезней, необходимо поддерживать здоровый образ жизни, исключить любые вредные привычки, активно заниматься спортом, чаще бывать на улице. Правильное сбалансированное питание тоже имеет место быть. В рационе должны быть разные витамины и минералы, которые содержатся в свежих фруктах и овощах. Одежду нужно носить по сезону. Рекомендуется раз или два раза в год бывать в специальных санаториях или курортах, где проводят комплексное лечение.
источник
Наличие крови в мокроте, выделяемой при кашле, часто является доброкачественным симптомом, но когда следует беспокоиться?
Давайте рассмотрим причины, которые могут определить наличие крови в мокроте и средства для их решения.
Кровь в мокроте после сильного кашля – это очень частая ситуация, и хотя она может приносить не мало опасений, почти всегда является доброкачественным проявлением, ненесущим в себе риска.
Часто присутствие крови в мокроте – результат разрыва кровеносных сосудов, проходящих по дыхательным путям. Дыхательные пути, в частности, бронхи и легкие, как и любой другой орган тела, получают свою порцию кровоснабжения, и, следовательно, имеют в себе артерии и вены.
Легкие рассчитаны на питание от легочной артерии, это система с низким давлением, в то время как бронхи питаются от сосудов, которые расходятся от аорты и, следовательно, представляют собой систему высокого давления.
Учитывая разницу давлений, которая существует между двумя системами, разумно предположить, что большинство кровотечений дыхательных путей связано с бронхиальной системой кровоснабжения.
Кровотечения, которые происходят из легочной артерии, к счастью, очень редки, но почти всегда массивные и часто со смертельным исходом.
В 90% случаев, при которых в мокроте появляется кровь, являются следствием мягкого воспалительного процесса, затрагивающего верхние дыхательные пути, в частности, простуда и бронхит.
Несмотря на то, что кровохарканье в данном случае лишь симптом воспаления, нельзя его недооценивать, потому что, в редких случаях, оно может привести к развитию серьёзной патологии. Поэтому, в такой ситуации, разумной практикой будет обращение к врачу.
Как уже упоминалось, причиной появления мокроты с прожилками крови могут быть многочисленные заболевания, хотя наиболее распространенным является воспаление, которое происходит от банальной инфекции верхних дыхательных путей.
Но большой ряд других заболеваний так же может приводить к появлению крови в мокроте:
- Синусит. Воспаление придаточных пазух носа, в результате накопления слизи в придаточных пазухах носа и носовых ходах, на которой активно развивается инфекционный процесс вирусной и/или бактериальной этиологии.
- Ларингит. Воспаление гортани вирусной этиологии, реже бактериальной (стрептококки и Haemophilus influenzae).
- Фарингит. Воспаление глотки, вызванное вирусами, такими как аденовирус или вирус Эпштейна-Барра и/или бактериями, такими как стрептококки.
- Острый бронхит. Воспаление слизистой оболочки бронхиального древа, вызванное в 90% случаев от вирусами (аденовирусы, гриппоподобные вирусы, коронавирус, риновирус и др.) и в 10% – бактериями (стрептококки, Haemophilus influenzae, Bordetella pertussis, др.).
- Хроническая обструктивная болезнь легких. Вырождение легочных и бронхиальных тканей хронического характера, что затрудняет транзит вдыхаемого воздуха. Курение сигарет и загрязнение воздуха являются одними из основных причин этого заболевания.
- Пневмония. Воспалительный процесс альвеол легких вызванный вирусами, бактериями, грибками или паразитами.
- Туберкулез. Инфицирование легких Mycobacterium tuberculosis.
- Гранулематоз Вегенера. Воспаление мелких сосудов верхних дыхательных путей аутоиммунного характера.
- Фиброз (муковисцидоз). Генетическое заболевание, приводящее к дефициту белка CFTR, который отвечает за транизт хлора. Что приводит к накоплению жидкостей в жизненно важных органах, таких как легкие и поджелудочная железа.
- Рак легких. Образование опухолевых клеток в легких.
- Митральный стеноз. Патологическое сужение клапана, который отделяет левое предсердие от левого желудочка. Митральный стеноз вызывает кровотечения из мелких сосудов легких и, следовательно, появление мокроты с прожилками крови.
- Тромбоэмболия легочной артерии. Этим термином определяется состояние, когда одна из двух легочных артерий закупоривается тромбом или сгустком крови. Это состояние характеризуется кашлем с мокротой и пятнами крови.
- Абсцесс легких. Гнойный процесс в паренхиме легких.
- Потребление некоторых запрещенных наркотиков, таких как кокаин и крэк.
Диагностика заключается в определении причины, которая приводит к появлению крови мокроте после кашля.
Первое предположение о диагнозе врач делает опираясь на наблюдения мокроты и сопутствующих симптомов.
Ниже мы приводим упрощенную таблицу связи заболеваний с различными формами кровохарканья.
Особенности мокроты и связанные симптомы
Пневмония от бактериальной инфекции
Мокрота с кровью и гной красноватого цвета.
Кашель, лихорадка, недомогание, потливость, головная боль, одышка.
Травматический кашель
Светлая мокрота с прожилками крови
Бронхит, ХОБЛ, рак легких
Мокрота густая с вязкими прожилками крови
Кашель интенсивный, общее недомогание, боль в груди.
Абсцесс легких
Мокрота темная, вязкая, зловонная.
Кашель, лихорадка, боль в груди, снижение веса, увеличение последней фаланги пальцев.
Тромбоэмболия легочной артерии
Мокрота светлая, смешанная с кровью, пенистая.
Тахикардия, одышка, боль в груди, цианоз, увеличение частоты дыхания, низкое кровяное давление, упругость шейных вен.
Стеноз митрального клапана.
Мокрота светлая с прожилками крови
Затрудненное дыхание в положении лежа, сердцебиение, усталость, астения
Предположение подтверждается по результатам следующих исследований:
- Визуальное исследование дыхательных путей. Осуществляется с помощью различных методов, дающих подробное изображение бронхов и легких. В основном: рентген грудной клетки, компьютерная томография и ядерно-магнитный резонанс.
- Бронхоскопия. Исследование, которое позволяет осмотреть дыхательное дерево изнутри. Осуществляется путём введения специального инструмента с мини видео-камерой, которая передает материал на внешний экран.
- Анализ крови.
- Анализ и культивация мокроты.
Лечение заключается в лечении основной патологии, приводящей к появлению кровь при кашле. Поскольку причинные заболевания различны и неоднородны, невозможно установить единый терапевтический протокол, и каждый случай требует конкретного лечения.
До получения точного диагноза можно лишь «лечить» симптом, то есть подавить кашель. С этой целью применяются различные активные вещества, которые воздействует на центры мозга и подавляют кашлевые рефлексы.
источник