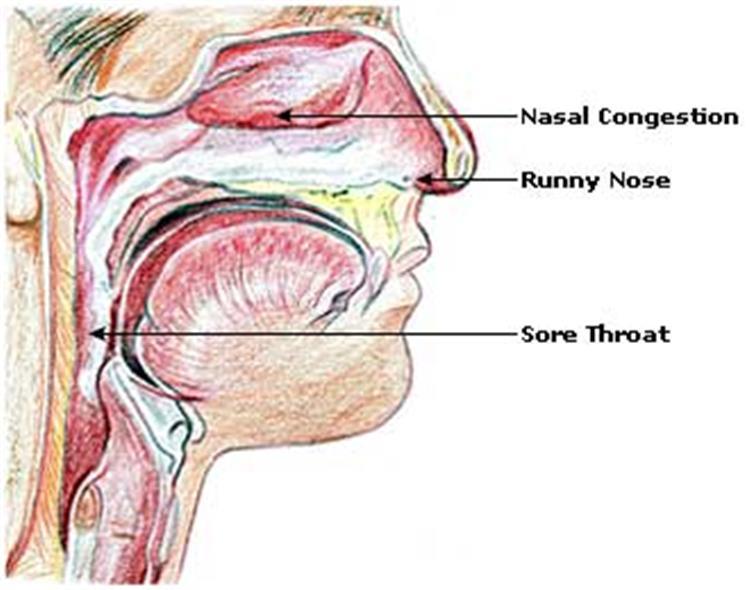
Под мокротой медработники понимают секрет, который выделяется клетками бронхов, куда примешиваются содержимое носа и его пазух, а также слюна. В норме она прозрачная и слизистая, ее немного, и она выделяется только по утрам у людей, которые курят, работают на пыльном производстве или проживают в условиях сухого воздуха.
В этих случаях ее называют трахеобронхиальным секретом, а не мокротой. При развитии же патологий в мокроту могут попадать: гной, когда в дыхательных путях имеется бактериальное воспаление, кровь, когда на пути от носа до окончания бронхов произошло повреждение сосуда, слизь в случаях воспаления небактериального характера. Это содержимое может становиться более или менее вязким.
Патологические процессы как причины скопления мокроты в горле без кашля обычно занимают локализацию от носоглотки, куда стекает содержимое носа и его придаточных пазух, до трахеи. Если же болезнь затронула более глубокие структуры: трахею, бронхи или ткань легких, выделение мокроты будет сопровождаться кашлем (у детей младшего возраста аналогом откашливания может стать рвота с большим количеством слизи или другого содержимого). Бронхит и пневмония могут, конечно, протекать без кашля, но тогда и отделение мокроты здесь беспокоить не будет.
Слизистая оболочка бронхов состоит из клеток, на поверхности которых имеются реснички – микротрубочки, умеющие совершать движения (в норме – в направлении вверх, к трахее). Между реснитчатыми клетками расположены небольшие железки – бокаловидные клетки. Их в 4 раза меньше, чем реснитчатых, но расположены они не так, что после каждых четырех реснитчатых идет 1 бокаловидная: есть участки, состоящие только из одних, или только из клеток второго типа. Железистые клетки полностью отсутствуют в мелких бронхах и бронхиолах. Бокаловидные и реснитчатые клетки объединяются общим названием – «мукоцилиарный аппарат», а процесс передвижения слизи в бронхах и трахее – мукоцилиарным клиренсом.
Слизь, вырабатываемая бокаловидными клетками – это основа мокроты. Она нужна, чтобы вывести из бронхов те частички пыли и микробы, которые, в виду своей микроскопической величины, не были замечены клетками с ресничками, которые есть в носу и в горле.
К слизистой оболочке бронхов плотно прилегают сосуды. Из них выходят иммунные клетки, осуществляющие контроль над отсутствием чужеродных частиц в идущем в легкие воздухе. Некоторые клетки иммунитета имеются и в самой слизистой оболочке. Их функция – та же.
Поэтому мокрота, точнее, трахеобронхиальный секрет, есть и в норме; без него бронхи покрылись бы изнутри копотью и примесями, были бы постоянно воспаленными. Его количество – от 10 до 100 мл в сутки. Он может содержать небольшое количество лейкоцитов, но в нем не определяются ни бактерии, ни атипичные клетки, ни волокон, содержащихся в ткани легких. Секрет образуется медленно, постепенно, и когда он достигает ротоглотки, здоровый человек, не замечая, проглатывает это минимальное количество слизистого содержимого.
Это происходит вследствие или повышенной выработки секрета, или ухудшения его выведения. Причин этих состояний много. Вот основные из них:
- Работа на предприятиях с повышенным уровнем загрязнения воздуха частицами силикатов, угля или других.
- Курение.
- Раздражение горла алкогольными напитками, холодной, острой или горячей пищей может вызвать ощущение мокроты без кашля. В этом случае нет ни недомогания, ни ухудшения дыхания, никаких других симптомов.
- Фаринго-ларингеальный рефлюкс. Так называется заброс содержимого горла, куда поступили ингредиенты желудка, не имеющие выраженной кислой среды, ближе к дыхательному горлу. Другие симптомы этого состояния это першение в горле, кашель.
- Острый гайморит. Основными симптомами будет ухудшение состояния, повышение температуры, головная боль, выделение обильного количества соплей. Эти симптомы выходят на первый план.
- Хронический гайморит. Скорее всего, именно эту патологию будут описывать как «мокрота в горле без кашля». Она проявляется затруднением носового дыхания, ухудшением обоняния, утомляемостью. Из пазух в глотку выделяется густая мокрота, и происходит это постоянно.
- Хронический тонзиллит. Здесь человека беспокоит «мокрота», неприятный запах изо рта, на миндалинах могут быть видны беловатые массы, которые могут сами и при определенны движениях мышцами рта выделяться, их запах неприятен. Горло не болит, температура может быть повышена, но – в пределах 37 – 37,3°C.
- Хронический катаральный ринит. Здесь вне обострения нос закладывает только на холоде и то – одну половину; иногда из носа выделяется небольшое количество слизистого отделяемого. При обострении появляются густые обильные сопли, они и создают ощущение мокроты в горле.
- Хронический гипертрофический ринит. Здесь основной симптом – затруднение дыхания носом, его одной половиной, из-за чего человека может беспокоить головная боль в этой половине. Также ухудшается обоняние, вкус, появляется легкая гнусавость. Отделяемое скапливается в горле или выделяется наружу.
- Вазомоторный ринит. В этом случае человека периодически могут «настигать» приступы чихания, которое возникает после зуда в носу, полости рта или глотки. Носовое дыхание периодически затруднено, а из носа наружу или в полость глотки выделяется жидкая слизь. Эти приступы связаны со сном, могут появляться после смены температуры воздуха, переутомления, приема острой пищи, эмоционального стресса или повышения артериального давления.
- Фарингит. Здесь мокрота в горле возникает на фоне першения или боли в нем. Чаще все-таки сумма этих ощущений вызывают кашель, который или сухой, или здесь выделяется малое количество жидкой мокроты.
- Синдром Шегрена. При этом отмечается снижение выработки слюны, и из-за сухости во рту кажется, будто в горле скопилась мокрота.
По этому критерию можно заподозрить:
- слизистая белая мокрота свидетельствует в пользу грибкового (чаще – кандидозного) тонзиллита;
- прозрачная мокрота с белыми прожилками может сопровождать хронический катаральный фарингит;
- мокрота зеленого цвета, густая, может свидетельствовать о хроническом гипертрофическом фарингите;
- а если отходит мокрота желтая, и кашля при этом нет, это говорит в пользу гнойного процесса верхних дыхательных путей (ринита, фарингита, ларингита).
Отделение мокроты по утрам может говорить о:
- рефлюкс-эзофагите – забросе содержимого желудка в пищевод и горло. В этом случае отмечается слабость круговой мышцы, которая не должна пропускать то, что попало в желудок, обратно. Сопровождается эта патология обычно изжогой, которая возникает при принятии горизонтального положения после еды, а также периодически возникающей отрыжкой воздухом или кислым содержимым. Возникая во время беременности и сопровождаясь постоянной изжогой, является ее симптомом, связанным со сдавлением органов брюшной полости беременной маткой;
- хроническом гайморите. Симптомы: затруднение носового дыхания, ухудшение обоняния вплоть до его полного отсутствия, слизь в горле;
- хроническом бронхите. В этом случае мокрота имеет слизисто-гнойный (желтый или желто-зеленый) характер, сопровождается слабостью, невысокой температурой тела.
- быть первым признаком острого бронхита. Здесь отмечается повышение температуры, слабость, ухудшение аппетита;
- развиваясь в весенне-осенний период, говорить о бронхоэктатической болезни. Другими симптомами будут недомогание, повышение температуры. Летом и зимой человек вновь чувствует себя относительно неплохо;
- появляясь на фоне заболеваний сердца, свидетельствовать об их декомпенсации, то есть о появлении застоя в легких;
- развиваясь у детей младшего возраста, говорить об аденоидите. В этом случае носовое дыхание нарушено, дети дышат ртом, но температуры или признаков ОРЗ здесь нет.
Если человек отмечает появление кашля, после которого выделяется мокрота, это говорит о заболевании трахеи, бронхов или легких. Оно может быть острым и хроническим, воспалительным, аллергическим, опухолевым или носить застойный характер. По одному только наличию мокроты диагноз поставить невозможно: необходим осмотр, прослушивание легочных шумов, рентген-снимок (а иногда и компьютерная томография) легких, анализы мокроты — общий и бактериологический.
В некотором роде сориентироваться по диагнозу поможет цвет мокроты, ее консистенция и запах.
Если при кашле выделяется мокрота желтого цвета , это может говорить о:
- гнойном процессе: остром бронхите, пневмонии. Отличить эти состояния возможно только по данным инструментальных исследований (рентген или компьютерная томограмма легких), так как симптомы у них одинаковы;
- наличии большого количества эозинофилов в легочной или бронхиальной ткани, что также свидетельствует об эозинофильных пневмониях (тогда цвет желтый, как канарейка);
- синусите. Здесь отмечается плохое дыхание носом, отделение не только мокроты, но и соплей желтого слизисто-гнойного характера, головная боль, недомогание;
- желтая жидкая мокрота с малым количеством слизи, появившаяся на фоне желтушного окрашивания кожи (при гепатите, опухоли, циррозе печени или перекрытии желчевыводящих путей камнем) говорит о том, что произошло поражение легких;
- желтый цвета охры говорит о сидерозе – заболевании, встречающееся у людей, работающих с пылью, в которой содержатся оксиды железа. При этой патологии особых симптомов, кроме кашля, нет.
Мокрота желто-зеленого цвета говорит о:
- гнойном бронхите;
- бактериальной пневмонии;
- быть нормальным признаком после туберкулеза, который был вылечен специфическими препаратами.
Если откашливается отделяемое ржавого цвета , это свидетельствует о том, что в дыхательных путях произошло травмирование сосудов, но кровь, пока дошла до полости рта, окислилась, и гемоглобин стал гематином. Это может быть при:
- сильном кашле (тогда будут прожилки ржавого цвета, которые исчезнут через 1-2 дня);
- пневмонии, когда воспаление (гнойное или вирусное), расплавляя легочную ткань, привело к повреждению сосудов. Здесь будут: повышение температуры, одышка, слабость, рвота, отсутствие аппетита, иногда – понос;
- ТЭЛА тромбоэмболия легочной артерии.
Если откашливается слизь коричневого цвета , это также говорит о наличии в дыхательных путях «старой», окислившейся крови:
- если легкие имели такую, почти всегда врожденную патологию, как буллы (полости, заполненные воздухом). Если такая булла лежала недалеко от бронха, а потом разорвалась, будет отделяться коричневая мокрота. Если при этом воздух еще и попал в полость плевры, будет отмечаться одышка, чувство нехватки воздуха, которое может нарастать. «Больная» половина грудной клетки не дышит, а во время разрыва буллы отмечалась боль;
- гангрены легкого. Здесь на первый план выходит значительное ухудшение общего состояния: слабость, помутнение сознания, рвота, высокая температура. Мокрота не только коричневого цвета, но еще и имеет гнилостный запах;
- пневмокониозе – болезни, возникающей из-за производственной (каменно-угольной, кремниевой) пыли. Характерны боли в груди, сначала сухой кашель. Постепенно бронхит становится хроническим, часто приводит к возникновению пневмоний;
- раке легких. Заболевание долго не дает о себе знать, постепенно возникают приступы кашля. Человек резко худеет, начинает ночью потеть, ему все труднее становится дышать;
- туберкулезе. Здесь отмечается слабость, потливость (особенно ночная), отсутствие аппетита, потеря массы тела, длительный сухой кашель.
Мокрота цветом от светло зеленого до темно зеленого говорит о том, что в легких имеется бактериальный или грибковый процесс. Это:
- абсцесс или гангрена легкого. Симптомы патологий очень похожи (если речь идет об остром, а не о хроническом абсцессе, симптоматика которого более скудна). Это выраженная слабость, недомогание, одышка, боли в груди, очень высокую, практически не реагирующую на жаропонижающие, температуру тела;
- бронхоэктатическая болезнь. Это хроническая патология, связанная с расширением бронхов. Для нее характерно течение с обострениями и ремиссиями. При обострении с утра и после нахождения на животе отходит гнойная мокрота (зеленая, желто-зеленая). Человек ощущает недомогание, у него повышена температура;
- актиномикозный процесс. В этом случае отмечается длительно повышенная температура, недомогание, откашливается слизисто-гнойная зеленоватая мокрота;
- муковисцидоз – заболевание, когда практически все секреты, вырабатываемые железами организма, становятся очень вязкими, плохо эвакуируются и нагнаиваются. Для него характерны частые пневмонии и воспаления поджелудочной, отставание в росте и массе тела. Без специальной диеты и приема ферментов такие люди могут умереть от осложнений пневмонии;
- гайморит (его симптомы описаны выше).
Мокрота белого цвета характерна для:
- ОРЗ: тогда мокрота прозрачно-белая, густая или пенистая, слизистая;
- рака легких: она не только белая, но в ней есть прожилки крови. Отмечаются также похудение, быстрая утомляемость;
- бронхиальной астмы: она густая, стекловидная, выделяется после приступа кашля;
- заболеваний сердца. Цвет такой мокроты белесый, консистенция – жидкая.
Прозрачная, стекловидная, трудно отделяемая мокрота характерна для бронхиальной астмы. Болезнь характеризуется обострениями, когда отмечается затруднение дыхания (трудно выдохнуть) и слышные на расстоянии хрипы, и ремиссии, когда человек чувствует себя удовлетворительно.
Для того, чтобы оценить этот критерий, необходимо производить отхаркивание мокроты в стеклянную прозрачную емкость, оценить ее сразу, а затем убрать, накрыв крышкой, и дать ей настояться (в некоторых случаях мокрота может расслоиться, что окажет помощь в диагностике).
- Слизистая мокрота : она выделяется, в основном, при ОРВИ;
- Жидкая бесцветная характерна для хронических процессов, развивающихся в трахее и глотке;
- Пенистая мокрота белого или розоватого цвета выделяется при отеке легкого, который может сопровождать как сердечные заболевания, так и отравление ингаляционными газами, и пневмонию, и воспаление поджелудочной железы;
- Мокрота слизисто-гнойного характера может выделяться при трахеите, ангине, бактериальном бронхите, осложненном муковисцидозе и бронхоэктатической болезни;
- Стекловидная : характерна для бронхиальной астмы и ХОБЛ.
Неприятный запах характерен для осложнившейся бронхоэктатической болезни, абсцессе легкого. Зловонный, гнилостный запах характерен для гангрены легкого.
Если при отстаивании мокрота разделяется на 2 слоя, это, вероятно, абсцесс легкого. Если слоя три (верхний – пенистый, затем жидкий, затем – хлопьевидный), это может быть гангрена легкого.
Мокрота при туберкулезе имеет следующие характеристики:
- слизистая консистенция;
- необильная (100-500 мл/сутки);
- потом появляются прожилки гноя зеленоватого или желтоватого цвета, белые вкрапления;
- если в легких появились полости, которые нарушили целостность ткани, в мокроте появляются прожилки крови: ржавые или алые, большей или меньшей величины, вплоть до легочного кровотечения.
При бронхите мокрота имеет слизисто-гнойный характер, практически не имеет запаха. Если повреждается сосуд, в мокроту попадают ярко-алые прожилки крови.
При пневмонии, если не произошло гнойного расплавления сосудов, мокрота имеет слизисто-гнойный характер и желто-зеленый или желтый цвет. Если воспаление легких вызвано вирусом гриппа, или бактериальный процесс захватил большую площадь, отделяемое может иметь ржавый цвет или прожилки ржавой или алой крови.
Мокрота при астме слизистая, вязкая, белесая или прозрачная. Выделяясь после приступа кашля, похожа на расплавленное стекло, ее называют стекловидной.
источник
Скопление слизистого секрета внутри горла – неприятное явление: человек страдает от неприятного запаха из полости рта, испытывает трудности во время глотания, отмечает постоянный, изнурительный кашель. Эти обстоятельства доставляют значительный дискомфорт для человека, влияют на его самоощущение и качество жизни. Поэтому важно разобраться, что вызывает скопление слизи, в какой из систем организма происходит нарушение. Разобраться в проблеме без участия квалифицированного специалиста – невозможно: пациент должен записаться на прием к терапевту, пройти обследование.
Существует несколько основных причин, воздействие которых провоцирует повышенную выработку слизи в организме: резервуаром для нее выступает горло. Из физиологических факторов следует отметить наличие бронхиальной астмы. Люди, страдающие этим, практически всегда врожденным, заболеванием имеют стабилизацию состояния за счет вывода слизью аллергенов из организма. Данное явление обеспечивает отсутствие у них приступов.
Другие причины развития данного состояния сводятся к следующим явлениям:
- Нарушение функциональной деятельности пищеварительного тракта. Горло и пищевод имеют анатомическую взаимосвязь, поэтому любые проблемы с состоянием и активностью желудка или кишечника проявляются скоплением слизи внутри горла.
- Воспалительные поражения носоглотки. Заболевания бактериального или вирусного генеза довольно часто протекают с обильным выделением слизи, которая может скапливаться внутри горла. Но доминирующей причиной данного симптома выступает банальная ОРВИ. При воспалительном процессе внутри пазух, патогенная секреция лишена возможности в полной мере выделяться из носовой полости: это обусловливает ее скопление в горле.
- Аллергическая реакция. Иммунным ответом организма некоторых людей бывает именно такой признак, как повышенная выработка прозрачной секреции, не выделяющейся за пределы глотки.
- Внешние раздражители. Эта группа охватывает сразу несколько факторов: курение, злоупотребление алкоголем на постоянной основе, блюда с обилием приправ и специй, неблагоприятная экологическая обстановка. Систематическое влияние определенного раздражителя (или одновременно комплекса), вынуждает горло проявить ответную реакцию. Поэтому слизь внутри него – не иначе как, проявление защитного механизма, иммунный ответ.
- Проблемы с питанием. Несбалансированный рацион, в котором преобладает жирная и острая пища, заставляет слюнные железы функционировать быстрее. Человек может отметить постоянное присутствие слизи в глотке.
- Заболевания бронхо-легочного сегмента. Иногда, нацеленность на терапевтический эффект, не позволяет обратить внимание на то, что в глотке все время собирается мокрота. В основном это происходит при воспалениях затяжного течения: сюда относится хронический бронхит, плеврит.
Врожденная патология анатомии носовой перегородки также способствует скоплению слизистых выделений внутри горла. Раннее выявление предрасполагающей причины позволит получить лечение в ближайшее время. Изначально нужно обратиться к терапевту. Если понадобиться консультация ЛОР-врача, гастроэнтеролога или пульмонолога – данный специалист направляет пациента на осмотр к коллегам узкого профиля. В определенных случаях, когда необходимо участие аллерголога, посещают и этого врача.
Заметив, что внутри горла собирается мокрота, которая препятствует нормальной жизнедеятельности, важно обратить на ее ежедневный объем, цвет и консистенцию. Чаще она светлая или прозрачная, не имеет выраженного запаха. Если она темная, гнойная или имеет в своем составе прожилки крови – это основание немедленно обратиться к врачу: велика вероятность серьезного недуга. Врач определит, слизь содержит эритроциты из-за внутреннего скрытого кровотечения, или это обусловлено разрушением кровеносных сосудов слизистой оболочки глотки при сухом, надрывистом кашле. Также мокрота не должна иметь повышенную вязкость, что легко определить, сплюнув ее.
Нужно нормализовать водный режим. Это позволит сделать вязкую слизь менее густой, отхаркивать ее будет проще. Исключением является наличие у человека тяжелой декомпенсации почек – в этом случае объем ежедневно употребляемой жидкости нужно оставить на прежнем уровне.
Дыхательная гимнастика позволит избежать чрезмерного налипания мокроты на стенки глотки. Также необходимо промывать ее теплым содовым раствором, отваром ромашки и шалфея; допустимо выполнять ополаскивания антисептическими средствами, растворенными в подогретой воде – перманганат калия, фурацилин. Оптимально повторять действие не реже двух раз в день.
Если проблема связана с предрасположенностью к аллергическим реакциям – врач назначит антигистаминные препараты. Самыми востребованными являются диазолин, супрастин. Поскольку данные медикаментозные средства обладают снотворным свойством, принимать их нужно не утром, а непосредственно перед отхождением ко сну.
Когда скопление мокроты формируется вследствие бактериального заболевания (фарингита, бронхита, плеврита) – обязательным пунктом на пути к достижению выздоровления является антибиотикотерапия. Прописать конкретный препарат врач может только с учетом возбудителя, вызывавшего недомогание. Именно с целью выявления патогенного микроорганизма, специалист назначает сдать мокроту на бактериологическое исследование. До момента получения ответов анализа, пациенту показано введение антибиотиков широкого спектра действия. Когда возбудитель становится известен, врач может откорректировать назначение или оставить его без изменения – в зависимости от устойчивости выявленного микроорганизма к уже назначенному препарату.
Одновременно с основным лечением, назначают препараты, укрепляющие стенки пищеварительного тракта (чтобы избежать развития диареи вследствие приема антибиотиков).
При респираторных инфекциях, провоцирующих массивное выделение мокроты и ее последующее скопление внутри горла, назначают противовирусные препараты, а также аскорбиновую кислоту.
Иногда пациент озвучивает жалобы на так называемое ощущение комка в горле. Явление указывает на наличие фарингита – воспалительного процесса, охватывающего стенки горла. Сопровождающими симптомами будут:
- Болезненность при глотании пищи, воды или даже слюны.
- Постоянное першение в горле – иногда оно принимает удушающий характер.
- Внутри полости глотки сосредотачивается слизистая масса, образуя конгломерат – он препятствует нормальному дыханию, вызывая приступы кашля.
Кроме антибиотиков и ополаскивания глотки раствором антисептика, нужно пройти физиотерапевтические процедуры.
Вспомогательные терапевтические методики предполагают проведение ингаляций на минеральной воде: с добавлением бронхолитического вещества или свежеприготовленного отвара ромашки. Для более качественного выполнения процедуры можно воспользоваться небулайзером – специальным устройством, которое состоит из маски, основного аппарата и соединительных трубок. Заранее приготовленный лечебный раствор заливается в выдвижной отдел основной части прибора, на лицо надевается маска. С помощью специальной кнопки, расположенной на корпусе небулайзера, выставляется нужная длительность процедуры. Пациент вдыхает целебный раствор, капли которого распространяются на поверхности дыхательных путей.
Рекомендацию воспользоваться ингаляцией посредством небулайзера, в числе прочих назначений, каждый пациент должен получить от врача.
Скопление слизистой массы внутри горла имеет патологический смысл, поэтому важно обратиться к специалисту, пройти обследование и получить полноценное лечение. В некоторых случаях, вопрос наступления выздоровления зависит от стадии заболевания на момент обращения к врачу.
источник
Скопление в горле слизи вызывает крайне неприятные ощущения. В большинстве случаев причиной этому служит инфекция верхних дыхательных путей. Но также образованию слизи способствует изжога, астма, аллергическая реакция и прочие факторы. Чтобы избавиться от мокроты, необходимо понять точную причину ее появления.
Человеческое тело самостоятельно вырабатывает слизь, покрывающую различные протоки, к примеру, пищеварительные и дыхательные пути. Такая слизь выполняет поддерживающую и защитную функцию, препятствуя вирусам и бактериям развивать инфекцию. Каждый день в организме человека производится около 1 л слизи, но замечаем мы ее тогда, когда она становится слишком густой либо меняет цвет.
Скопление слизи происходит по нескольким причинам, основными из которых являются:
1. Изжога либо кислотный рефлюкс – такие проблемы возникают, когда в горло проникает содержимое желудка.
При этом человек может ощущать жжение в горле, а может вовсе ничего не чувствовать. Если в горле скопилось значительное количество слизи, то появляются такие же симптомы, как и при обычной простуде – заложенность носа, неприятные ощущения в гортани, кашель.
2. Аллергическая реакция. Повышению количества мокроты способствуют различные аллергены. К примеру, раздражать горло и провоцировать выработку слизи может аллергия на пыль, пыльцу, животную шерсть либо плесень.
3. Астма – это заболевание сопровождается частым кашлем и прерывистым дыханием, поэтому у больных вырабатывается больше мокроты, и возникают симптомы, похожие как при аллергии.
4. Инфекции верхних дыхательных путей. Под воздействием вирусов и бактерий организм начинает вырабатывать больше мокроты, чтобы ликвидировать вредоносные микроорганизмы. К примеру, носовые пазухи воспаляются, опухают и наполняются слизью при синусите. При бактериальной ангине также выделяется и скапливается в горле значительное количество мокроты. При воспалении гортани (ларингите), сопровождающемся отеками и раздражением также образуется больше мокроты.
5. Сухость слизистых оболочек также может спровоцировать выделение большого количества слизи. Причиной такой сухости могут служить следующие факторы:
- сухой воздух в помещении;
- потребление жидкости в недостаточном количестве;
- злоупотребление кофе, чаем и алкогольными напитками, из-за которых происходит потеря жидкости;
- прием медикаментозных препаратов (к примеру, от гипертонии).
6. Курение приводит к раздражению легких и образованию темной мокроты в горле и дыхательных путях. При курении слизь становится густой, поэтому избавиться от нее сложнее. Никотин провоцирует частый кашель и возникновение других проблем со здоровьем – повышается риск развития инфекционных заболеваний, пневмонии, эмфиземы и онкологии.
7. Некоторые продукты питания могут привести к повышенной выработке слизи. Например, молочная продукция делает мокроту более густой, а если у человека непереносимость лактозы, то при употреблении молочных продуктов в горле образуется избыток слизи.
8. Период вынашивания ребенка у женщин вызывает гормональные изменения в организме, поэтому в это время повышается выработка мокроты.
9. Воздействие токсинов. При вдыхании некоторых химических веществ, к примеру, запаха бытовых моющих средств либо паров красок, происходит раздражение носовых проходов и скопление в горле мокроты. Токсины могут вызывать и другие проблемы с дыхательной системой – ощущение жжения во рту, головные боли, сильный кашель, образование слизи зеленого либо желтого цвета. Чтобы предотвратить любые негативные последствия при работе с различными химическими веществами нужно пользоваться защитной маской, а помещение тщательно проветривать.
Существует несколько эффективных способов уменьшения количества слизи в горле:
Для полоскания необходимо использовать морскую либо соленую воду (в последнем случае важно использовать умеренное количество соли, чтобы не повысить сухость). Для приготовления раствора потребуется развести половину или одну чайную ложку соли в стакане воды и добавить немного соды. Полоскать горло нужно ежедневно по несколько раз.
Чтобы очистить носовые проходы и минимизировать количество мокроты в горле нужно дышать паром. Для этого потребуется:
- наполнить кипяченой горячей водой кастрюлю либо глубокую миску;
- температура воды не должна превышать 70 градусов, чтобы не обжечь слизистую;
- для лучшего проникновения пара в носовые проходы следует накрыться полотенцем и наклониться над кастрюлей (миской);
- примите удобное положение и дышите паром;
- для усиления эффекта можно добавить в воду несколько капель эфирного масла лаванды, шалфея, пихты, кедра или эвкалипта. Эти масла помогают очистить воздух от аллергенов и предотвратить проникновение инфекции в дыхательные пути.
Дышать теплым паром также можно, используя специальный ингалятор.
Промывать носовые проходы можно с помощью спрея (продается в аптеке) либо специального небольшого чайничка и шприца без иглы. Чтобы приготовить раствор необходимо:
- растворить в стакане воды (дистиллированной) одну чайную ложку соли;
- наклонить голову в одну сторону над раковиной, носик чайника поместить в верхнюю ноздрю и не спеша залить раствор, чтобы жидкость вытекала из нижней ноздри;
- аналогичные действия повторить с другой стороны.
С давних времен имбирь использовали с целью профилактики простудных заболеваний, поскольку он обладает антивирусными и противовоспалительными свойствами. Кроме того, учеными доказано, что особенно полезным является имбирный чай, поскольку он эффективно борется с заболеваниями верхних дыхательных путей. Для приготовления такого чая потребуется:
- натереть на терке кусок имбиря (3 см будет достаточно);
- залить полученную кашицу кипятком;
- настоять десять-пятнадцать минут.
Имбирный чай нужно пить два-три раза в день, для улучшения вкуса можно добавить к нему мед либо лимон.
Благодаря содержанию в этом травянистом растении куркумина, обладающего лечебными и антисептическими свойствами, удастся быстро избавиться от излишней мокроты и бактерий. Чтобы приготовить раствор для полоскания горла необходимо:
- чайную ложку куркумы размешать в стакане воды;
- добавить немного соли;
- тщательно перемешать и полоскать горло три-четыре раза в день.
Натуральный мед обладает антивирусными, противогрибковыми и антибактериальными свойствами, а также оказывает положительное влияние на слизистую горла. Согласно исследованиям, проведенным канадскими учеными, даже небольшая порция меда способна избавить от избытка слизи и кашля. Для лучшего эффекта можно добавить к меду лимон, который прочищает носовые проходы и укрепляет иммунную систему. Чтобы уменьшить количество слизи в горле нужно:
- добавить в стакан воды столовую ложку меда и пару столовых ложек сока лимона. Напиток следует пить несколько раз в день;
- можно просто съедать ежедневно по две-три столовые ложки меда.
Быстро избавиться от заложенности носа помогает васаби, горчица, хрен и острый перец. Употреблять острые продукты можно в том случае, если вы их хорошо переносите. Это действительно эффективный способ избавиться от лишней слизи. Согласно исследованиям, острая пища уменьшает выделение мокроты, поскольку в ее составе содержится аллилгорчичное масло и капсаицина.
Он позволяет восстановить в организме щелочной баланс и предотвратить образование большого количества слизи. Использовать уксус нужно следующим образом:
- размешать одну столовую ложку уксуса в стакане воды;
- пить полученный раствор два-три раза в день;
- полоскать раствором горло.
Для разжижения мокроты необходимо употреблять больше жидкости. Старайтесь ежедневно выпивать не менее двух литров жидкости – воды, чая или травяного напитка. Особенно полезны напитки из куркумы и ромашки.
В процессе пения горло вибрирует, а мокрота разжижается. Поэтому напевайте любимую песню на протяжении одной-двух минут каждый день, и положительный результат не заставит себя ждать. Но если пение вызывает у вас дискомфорт, выберите любой другой из указанных выше вариантов.
Перечисленные выше способы действительно эффективны, если у вас болит горло и скапливается мокрота. Проверьте это на личном опыте и будьте здоровы! опубликовано econet.ru
P.S. И помните, всего лишь изменяя свое сознание — мы вместе изменяем мир! © econet
Понравилась статья? Тогда поддержи нас, жми:
источник
Кашель может быть разным, как и причины его появления. Чаще всего его считают первым признаком простуды. Но во многих случаях он является одним из проявлений аллергической реакции. Отличить кашель при аллергии от обычного бывает нелегко. Он тоже может сопровождаться обильными слизистыми выделениями из носа и даже вызывать повышение температуры, как при ОРВИ. Но есть несколько симптомов, которые четко указывают на то, что в данном случае у пациента именно аллергия.
Важно понимать, что аллергический кашель – не заболевание, а реакция организма на какой-то раздражитель. При этом сам организм включает защитные реакции, например, сухой кашель, насморк, отечность, воспаление слизистых носа и глаз, слезоточивость. В большинстве случаев аллерген попадает через верхние дыхательные пути. И через кашель и обильные выделения тело пытается вывести его наружу.
В роли аллергена может быть все, что угодно:
- шерсть домашних животных;
- птичьи перья;
- цветочная пыльца;
- различные запахи;
- бытовая химия;
- косметические средства;
- комнатные растения;
- домашняя пыль;
- табачный дым;
- синтетические ткани;
- эфирные масла;
- парфюмерия и другие запахи.
Сам по себе аллергический кашель не опасен. Особенно если он несильный и возникает нечасто. Однако он является очень важным сигналом, к которому обязательно надо прислушаться. Если не определить, что именно вызвало аллергию, при постоянном контакте с этим веществом реакция организма будет усиливаться.
От постоянного раздражения бронхов может быть постепенное развитие очень серьезного заболевания – бронхиальной астмы, вылечить которую сложно. Кроме того, сильные и частые приступы кашля травмируют нежные слизистые горла и носоглотки. Появляется покраснение и боль в горле, как при простуде, под которую аллергия часто маскируется.
Но самую большую опасность представляет собой не сухой и резкий кашель при аллергии, а сильная отечность, которая может проявиться внезапно и полностью перекрыть дыхательные пути.
Особенно важно вовремя заметить этот симптом у детей. У них дыхательные пути намного более узкие и чувствительнее, чем у взрослых. И если вовремя не применить антигистаминные препараты в самом тяжелом случае может наступить остановка дыхания.
Распознать аллергическую природу кашля может даже неспециалист, если обратить внимание на основные характеризующие его симптомы:
- Внезапное появление. Возникает аллергический кашель только в присутствии аллергена. Поэтому часто он выглядит со стороны как беспричинный, особенно, когда возникает по ночам. Например, у детей и взрослых часто может быть аллергия на шерсть. Если такого человека накрыть шерстяным одеялом, то кашель появится не сразу, а по мере того, как при вдыхании шерстяные ворсинки попадают в нос и начинают раздражать слизистую.
- Приступообразный характер. Кашель, возникающий при аллергии, обычно резкий и сильный. Организм, таким образом, пытается избавиться от аллергена – путем кашля и чихания он как бы выталкивает его наружу. Вскоре приступ затихает, но если контакт с аллергеном продолжается, через некоторое время вспыхивает с новой силой.
- Обильные выделения. Тело старается вывести вещество, вызвавшее аллергию, наружу всеми доступными ему средствами, поэтому зачастую аллергический кашель сопровождается обильными выделениями из носа. Если они прозрачные и жидкие, как вода, то это четко указывает именно на аллергическую природу. От сильного раздражения слизистых носоглотки и гортани из глаз могут бежать слезы.
На аллергию четко указывает то, что все перечисленные выше симптомы проявляются одновременно и прекращаются через очень короткое время после приема антигистаминных препаратов.
У многих взрослых может быть аллергия на табачный дым. Причем она очень часто возникает у людей некурящих, которые вынуждены длительное время находиться в прокуренном помещении. Дым впитывается в обивку мягкой мебели, предметы обихода, а так как он содержит много вредных химических соединений, то способен провоцировать сильные приступы кашля.
Поэтому, если вы заметили у себя беспричинный кашель, который не вызван инфекцией или переохлаждением и/или возникающий в повторяющихся ситуациях, есть повод для визита к аллергологу. Он проведет ряд тестов и поможет найти аллерген, а также подскажет, какой из препаратов быстрее всего снимет приступ кашля именно у вас.
Поскольку такой болезни, как аллергический кашель не существует, то и лечения от него нет. Первое, с чего надо начинать – это блокировать приступ аллергии, чтобы избежать сильного раздражения и отека верхних дыхательных путей. В этом случае помогут любые антигистаминные препараты: «Диазолин», «Супрастин», «Кларитин», «Цетрин» и другие.
У взрослых выбор таких лекарственных средств очень большой, детям подходят далеко не все. Поэтому перед их применением желательно посоветоваться с врачом или как минимум внимательно прочитать инструкцию. Для самых маленьких есть антигистаминные препараты, которые выпускаются в форме сиропа, а классический «Димедрол» – еще и в свечках. Это очень удобно, так как проглотить таблетку при сильном кашле малышу очень сложно.
Но остановка аллергической реакции – это лишь временное решение проблемы. Если точно не установить причину, вызвавшую кашель, он обязательно вернется снова и будет мучить до тех пор, пока не отыщется и ликвидируется аллерген, или пока не разовьется бронхиальная астма.
Бронхиальная астма – это уже хроническое заболевание, которое с трудом поддается лечению и может привести даже к смерти больного, если под рукой не окажется купирующего приступ препарата.
Поэтому вторым шагом в лечении аллергического кашля должен стать визит к врачу. Он поможет точно определить аллерген и посоветует, что делать конкретно в вашем случае, если нет возможности полностью его устранить, а также, какие антигистаминные препараты вам лучше подойдут.
Могут быть использованы и домашние методы лечения:
- регулярно полоскать горло и промывать нос теплой водой или отваром ромашки, особенно после прогулок и контактов с животными;
- пропить в течение 2-3 недель отвар лекарственных трав (смешать по две части травы мать-и-мачехи и корня алтея с одной частью душицы, а затем столовую ложку смеси залить в термосе стаканом кипятка и через час можно пить – весь термос понемногу в течение дня);
- скорлупу вареного яйца очистить от внутренней пленки, истолочь в мелкую пыль, а затем 1 раз в день, по утрам, натощак щепотку скорлупы растворить в чайной ложке лимонного сока и выпить.
Появиться аллергический кашель может как от сильного, так и от длительного воздействия аллергена. Так, если в квартире постоянно находится пыль, то она собирается в мягкой мебели, коврах, игрушках. Когда человек постоянно дышит таким воздухом, частицы пыли начинают скапливаться на ворсинках, выстилающих бронхи и раздражать их. Начинаются повторяющиеся приступы кашля, во время которых организм пытается вытолкнуть пыль наружу – появляется аллергия у ранее здорового человека.
То же самое происходит у взрослых, которые работают в запыленных помещениях, на вредных производствах, с различными химикатами или лакокрасочными материалами. От постоянного воздействия вредных веществ постепенно развивается аллергическая реакция на них. Организм как бы сигналит таким образом, что не принимаются должные меры защиты.
Но существуют простые способы профилактики, которые позволяют предупредить развитие аллергии:
Для взрослых, работающих в постоянном контакте с возможными аллергенами, можно порекомендовать лишь строгое соблюдение мер безопасности и обязательное использование индивидуальных средств защиты.
Помните о том, что, появившись однажды, аллергический кашель может стать серьезной проблемой на всю жизнь. А профилактические меры гораздо проще и дешевле, чем длительное лечение.
Аллергия — не болезнь. Это сбой иммунной системы, которая воспринимает безобидные вещества, как несущие угрозу организму. Такое состояние крайне индивидуально, поэтому зачастую, человек даже не догадывается об истинных причинах своего кашля.
Реакция на аллергены в виде кашля проявляется у взрослых и детей. Сухой сильный кашель обусловлен воспалительным процессом на слизистой оболочке горла, в бронхах.
Он возникает после попадания аллергенов на реснички бронхиального дерева. Аллергены провоцируют специфические клетки, вызывающие проявление аллергии. В итоге, бронхи пытаются освободиться от опасных веществ.
В основном, аллергию вызывают вещества, проникающие в организм с потоком воздуха. На что возможна реакция:
Бытовая пыль. В домашней пыли на мебели, полу, книжных полках обитает много мелких пылевых клещей.
На органы дыхания пагубно действует плесневой грибок, обитающий в помещениях с повышенной влажностью, а также книжная пыль.
В появлении неприятного симптома также винят чрезмерное употребление антибиотиков, особенно у детей первого года жизни. Частоту аллергических проявлений ученые объясняют влиянием чрезмерной гигиены. Местонахождение в стерильных условиях ослабляет иммунитет организма, который настроен на постоянную борьбу с чужеродными веществами.
Если бороться не с чем, защитная функция начинает противостоять с безобидными веществами, которые воспринимает как опасные. Этот факт объясняет количество детей, больных бронхиальной астмой: с детства их организм оберегали от любого влияния инфекций и вирусов.
Аллергический кашель может передаваться по наследству.
Любой кашель при ОРВИ можно устранить в течении месяца. Но как отличить аллергический кашель от простудного? Бывает ли на его фоне насморк? Подозрение на аллергию возможно при следующих симптомах:
- Сухой кашель длится более 3 недель. Он возникает спонтанно и неожиданно, что свидетельствует о недавнем контакте с аллергенами.
- Симптом отличается отсутствием сопутствующих симптомов простудных заболеваний: нет высокой температуры, озноба, ломоты в теле, слабости.
- При аллергическом кашле практически в 100% случаев наблюдается насморк (выделения из носа жидкие, обильные и прозрачные), чихание, слезоточивость глаз. Иногда в тяжелых случаях возможно появление высыпаний на коже.
- Кашель с мокротой при аллергии явление редкое. Как правило, он сухой. В редких случаях, возможно откашливание слизи из легких, она бесцветная, без примесей гноя или крови, ее количество незначительное.
Кашель может проявляться сразу после вдыхания запахов, к примеру, в магазине косметики и бытовой химии. У больного возникает легкий приступ удушья, поскольку слизистая оболочка легких и бронхов мгновенное отекают. Дыхание затрудняется, кашель может привести к рвотному рефлексу.
Стоит отметить, что аллергический кашель у взрослых, менее опасен, чем у детей. Сезонные обострения должны насторожить родителей. Проявляющийся кашель в летнее и зимнее время может быть первым тревожным сигналом начинающейся бронхиальной астмы.
Лечение аллергического кашля может потребоваться малышам от 1,5 лет: именно с такого возраста начинают проявляться первые признаки аллергии. Определить какой кашель у ребенка поможет и другой признак — он усиливается вечером и ночью, днем состояние больного удовлетворительное.
Чтобы узнать какие аллергены вызывают кашель и насморк, необходимо пройти диагностику у аллерголога. Кожные пробы берутся несколькими способами:
- посредством укола (прик-тест);
- через царапины на коже (скарификационный);
- тест с внедрением под кожу различных аллергенов.
Врач обязательно принимает во внимание сезонный характер симптома, продолжительность и характер симптома, воздействие на него препаратов от аллергического кашля.
После определения раздражителя, аллерголог расписывает схему лечения, которая должна облегчить состояние пациента.
Чтобы устранить аллергический кашель и сопровождающие его симптомы, нужно правильное лечение. На борьбу направлено несколько групп препаратов, главные из которых: антигистаминные средства.
В зависимости от возраста больного, состояния здоровья, врач назначит сколько и как часто принимать препарат.
Вещество безопасно для всех возрастных групп. Антигистаминное средство назначается детям от 1 года, не влияет на сердечную функцию, не вызывает сонливости, хорошо переносится и комбинируется с другими лекарственными средствами. Список препаратов:
Препарат должен снимать проявляющийся кашель, он эффективно в лечении детей старше 2 лет (в форме сиропа или суспензии). Перечень популярных препаратов:
Используются реже из-за выраженного седативного эффекта и влияния на сердечную мышцу. Среди них: Супрастин, Диазолин, Тавегил, Димедрол, Пипольфен, Фенкарол.
Схема лечения аллергического кашля с астматическим компонентом должна отличаться. Больной должен обладать знаниями, как снять приступ.
Для этого используются гормональные средства, чаще всего ингаляционные глюкокортикоиды:
Их назначают курсами на 2 недели во время обострения аллергии. Вещества сорбентов поглощают токсины и выводят их из желудочно-кишечного тракта. Сорбенты употребляют за 2 часа после еды, 3 раза в день. Если принимать препарат дольше 14 дней, он вызывает побочные эффекты со стороны пищеварительной системы. Популярные сорбенты:
- Сорболонг.
- Полисорб.
- Сорбекс.
- Атоксил.
- Смекта.
- Энтеросгель.
- Полифепан.
- Фильтрум.
- Карболонг.
- Активированный уголь.
Лекарство от аллергического кашля должно помочь устранить неприятный симптом в короткий срок. Но не стоит забывать, что все препараты имеют побочные эффекты, поэтому устанавливать дозировку, кратность приема и продолжительность лечения должен исключительно доктор. Помимо лекарственных средств, больной обязан максимально оградить себя от аллергенов-провокаторов.
Аллергия — это не простуда, чтобы устранит ее признаки иногда приходится кардинально менять образ жизни. Прежде речь идет о создании комфортных условий для больного, благоустройства места, где он находится большую часть времени.
В профилактические мероприятия входит обустройство дома и рабочего места:
- Зимой воздух в помещениях пересушен из-за отопления, что усиливает проявление кашля. Необходимо ежедневно проводить влажную уборку, при низкой влажности воздуха (ниже 55%) приобрести увлажнитель воздуха, ионизатор или очиститель.
- Ковры и покрытия — массовое скопление пыли. Людям, склонным к аллергическим проявлениям, нельзя находиться в окружении возможных аллергенов. На работе и дома следуют свести к минимуму устилающие пол покрытия.
- Невероятно, но источником кашля может стать плесневой грибок, живущий на поверхности земли комнатных растений. Его легко определить по белому налету на земле в горшочке цветов.
- Следует сменить косметические средства, бытовую химию, предметы личной гигиены на гипоаллергеные аналоги.
- Убрать от детей мягкие игрушки, не покупать дешевые изделия из пластика, которые источают резкий запах пластмассы иди химии.
- Придется пересмотреть постельное белье: сменить натуральное одеяло из пуха или шерсти на искусственные заменители.
- Шторы тоже накапливают пыль и грибки, поэтому их нужно часто стирать, хотя бы 1 раз в месяц.
- Переход на гипоаллергенную диету. На время обострения, больному стоит избегать продуктов-аллергенов (цитрусовые, яйца, клубника, шоколад, мед, орехи и морепродукты). В привычном меню должны преобладать отварные и тушеные блюда, от жареной, жирной, острой и маринованной пищи на время предстоит отказаться.
- Если обнаружена аллергическая реакция на домашнего питомца, придется отнести животное знакомым, родственникам или друзьям. Это вынужденная мера необходима, особенно если страдает ребенок.
Чтобы остановить приступ аллергического кашля, с позывами к рвоте, необходимо дать больному любой антигистаминный препарат. К примеру, таблетка Супрастина облегчает состояние спустя 20 минут после приема. Если лекарство ввести инъекционно, кашель исчезает по прошествии 5-10 минут.
Если, несмотря на усилия окружающих, кашель не прекращается, больному трудно дышать, нужно незамедлительно вызывать бригаду скорой помощи. Аллергический кашель нельзя оставлять без внимания. Самолечение таблетками от аллергии, особенно детей, чревато развитием бронхиальной астмы, которая лечению не поддается.
Необходимо уметь отличать аллергический кашель от кашля во время простуды. Данный вопрос часто возникает у пациентов, потому что порой трудно выяснить причину недуга или установить аллерген, если отсутствуют другие симптомы.
Часто он проявляется после контактирования с животными, химическими соединениями, содержащимися в бытовой химии – в средствах для мытья посуды, в чистящих средствах, порошках и т. п. Важно понимать, как отличить изнуряющий аллергический кашель от простудного.
Сильный аллергический кашель провоцируется пыльцой растений в теплое время года, запахами духов или косметики, кремами или обычной пылью.
В большинстве случаев, чтобы понять, как отличить аллергический кашель, достаточно знать его особенности, а именно:
проявляется внезапно, без развития других признаков поражения организма, после непосредственного взаимодействия человека с аллергеном;
кашель долго не проходит – обычно на протяжении 3 недель и более, не сопровождается другими симптомами простуды – ознобом, температурой или быстрым утомлением;
практически постоянно аллергический кашель у взрослого или ребенка возникает вместе с аллергическим насморком, со слезоточивостью и иногда сильным зудом кожи или слизистых, что вызывает чесание носа, горла и чихание;
кашель развивается во время взаимодействия с аллергеном или сразу после него, иногда провоцирует одновременную сильную боль головы в области лба;
аллергический кашель может проявляться только по ночам, не беспокоя человека целый день;
кашель чаще сухой, мокрота не выделяется, редко бывает влажным с небольшим объемом отделяемой прозрачной слизи;
временами в отделении аллергена появляются сложности, потому что им может стать всё что угодно, необходимо внимательно относиться к собственному организму, чтобы понять его неадекватные реакции на окружающее;
кашель возникает даже при пищевых аллергиях и сопровождается кожной сыпью, конъюнктивитом, зудом, сильными отеками и покраснениями кожи, диареей и рвотой, а выявить продукты-аллергены намного труднее.
Современная медицина активно занимается изучением реакций гиперчувствительности в человеческом организме. Но до настоящего времени врачи не могут отыскать надежный способ выяснения причин аллергического кашля у взрослых и детей на установленный аллерген.
Иногда под действием одинакового раздражителя сила проявления симптоматики изменяется и тогда появляется вопрос, как вылечить и больше не допустить этого.
В настоящее время определены следующие причины, которые вызывают негативные реакции на аллергены окружающего мира:
Пространственные и структурные характеристики белков.
Наследственная предрасположенность человека.
Особенности обмена веществ, вызывающих аллергии, в организме.
Способы расщепления раздражителей в клетках.
Процессы биохимической активности материала.
Симптомы аллергического кашля и нарушения здорового состояния кожи формируются на конкретной стадии аллергии практически у всех пострадавших, независимо от типа вещества, спровоцировавшего гиперчувствительность.
Аллергия может развиваться в двух формах:
Атипичная – то есть наследственная, которая является неизлечимой.
Неатипичная – болезнь прогрессирует по принципу атипичной, но её основой становится псевдоаллергический механизм или слишком высокая восприимчивость к раздражителям.
Часто у аллергиков приступ гиперчувствительности начинается именно с кашля и ринита. Откашливание возникает в момент проникновения аллергена на слизистую поверхность гортани. Гортань человека – самый чувствительный орган. Он реагирует и при оседании минимального количества раздражителя.
Иногда во время прогулок или в помещении может проявиться непродолжительное покашливание, особенно при открытых окнах в теплое время года или при слишком сухом воздухе в квартире. Если организм нормально воспринимает эти раздражители, аллергия проявит себя слабо и не вызовет дискомфортных ощущений.
При аллергическом кашле ворсинки в бронхах пытаются отторгать чужеродные частички. Этот симптом отдельно никак не опасен, если одновременно не формируется отек слизистой поверхности носоглотки, которая может спровоцировать стеноз в гортани, что часто становится причиной смерти, особенно в детском возрасте.
Изматывающий приступообразный кашель становится интенсивнее по ночам. Если появляются первые признаки формирования отека, то голосовая щель может сужаться. Так, человек сильно кашляет, задыхается и даже может умереть.
Это помогает ответить на вопрос, может ли кашель угрожать жизни. Опасность этого состояния подтверждается тем, что скорая помощь при данной симптоматике выезжает незамедлительно, сначала помогая таким пациентам, ведь медики знают, как проявляется данное нарушение.
Часто люди интересуются, может ли быть кашель признаком аллергической реакции. Как правило, откашливание при гиперчувствительности не вызывает подъем температуры, зато при склонности к патологиям ЛОР-органов становится провокатором обострений гайморита.
Днем откашливание при аллергии развивается редко, чаще больного беспокоит сильное першение и щекотание в горле, осиплость голосовых связок и зуд в глотке.
Прежде чем приступать к лечению, нужно уточнить диагноз и этиологию аллергии.
Для этого применяются особые пробы, как определить аллергический кашель, проводимые следующим образом в несколько этапов:
Кожный покров на руке очищают при помощи антисептика.
На него капают раствором аллергена.
Место нанесения раствора царапается скарификатором.
Спустя 20 минут можно приступать к оценке результатов. Когда на месте нанесения аллергена не появилась краснота, оно не чешется, то проба отрицательная. Затем делают тесты на другие раздражители.
Пробы запрещено проводить при ОРЗ или при других воспалениях в организме. Также противопоказано делать тесты для женщин, вынашивающих ребенка.
Во время них нельзя принимать антигистаминные средства, иначе результат будет неверным. Кроме того, на результаты может повлиять применение гормональных препаратов.
Дети намного хуже переносят аллергический кашель по сравнению с обычной простудой, поэтому важно быстрее начать лечение. Ребенок может напугаться сильного откашливания, особенно при затруднении дыхания. На кожном покрове малыша всегда появляются дополнительные внешние признаки. Родителям рекомендуется внимательно смотреть на развитие патологического состояния.
Когда кашель при аллергии у детей вместе с чиханием не проходит на протяжении недели и ребенок постоянно жалуется на заложенное горло и нос, а ночью откашливание усиливается, при этом температура остается в норме – нужна консультация врача-аллерголога.
Строение гортани у детей немного отличается по сравнению со взрослыми. Это осложняет проявление гиперчувствительности. Риск формирования отека и стеноза у ребенка увеличивается в несколько раз.
Если малыш является аллергиком и часто страдает от отечности, кашля и чихания, то в домашней аптечке всегда должны присутствовать препараты от подобных приступов, к примеру, Преднизолон в ампулах. Здесь не лишними будут знания о том, как остановить приступ откашливания.
Если ребенок сильно кашляет и начинает задыхаться, нужно приступить к остановке приступа: постараться быстро увлажнить воздух в помещении или поместить малыша в ванную комнату, предварительно сделав там пар. Такой подход быстро успокаивает кашель. Одновременно следует срочно позвонить врачу, особенно при резкой аллергии на еду или химическое соединение.
От действий родителей напрямую зависит жизнь и здоровье малыша. Длительный кашель при гиперчувствительности вызывает спазмы в бронхах и способствует развитию астмы. Важно не упустить момент и своевременно показать ребенка специалисту, который пояснит, как можно избавиться от аллергического кашля.
При развитии аллергического откашливания в первую очередь назначается симптоматическая терапия. Медицина не в силах бороться с более глубокими внутренними изменениями организма.
Главное действие, которое должен выполнять аллергик – уменьшить или полностью прекратить контактировать с раздражителем, а также соблюдать следующие правила того, как лечить аллергический кашель у взрослых и детей:
Установить аллерген. Сначала любой врач назначит пациенту пробы на диагностику раздражителя и сопутствующие симптомы аллергического кашля. Для этого потребуется сдать кровь на анализы и пройти полноценное диагностическое обследование у специалиста аллерголога. Зная аллерген можно стараться предотвращать контакты с ним или свести их к минимуму.
Организация бытовых условий. Для людей, склонных к проявлению гиперчувствительности, необходимо создавать оптимальные условия быта. В помещении увлажнять воздух, особенно в отопительный сезон. Сухой воздух усиливает кашель.
Лечебный процесс так же предполагает снижение влияния на организм провоцирующих аллергические реакции факторов, а для этого нужно учитывать, где накапливаются аллергены и стараться предотвратить это скопление, точно зная, что делать:
Каждый день проводить влажную уборку дома, в быту использовать электрические увлажнители и очистители воздуха. Эти приспособления улучшают микроклимат в помещениях, облегчают процесс течения аллергического кашля.
Избавиться от ковров и ковровых покрытий, где скапливается большое количество пыли, а вместе с ней и аллергенов.
Книги следует хранить в закрытых шкафах, стараться периодически убирать с них пыль.
Дополнительным источником аллергии иногда становится земля в комнатных растениях или сами растения.
Шторы в квартире не должны быть слишком массивными, их важно часто стирать.
Обои тоже лучше выбирать более гладкие, потому что в складках накапливаются частички пыли.
Часто провоцирует аллергическую реакцию даже одеяло из пуха или шерсти или подушки. Их следует поменять на искусственные.
Для ребенка следует максимально сократить количество мягких игрушек, лучше отдавать предпочтение пластмассовым или резиновым без резких ароматов.
Предметы быта или косметические средства должны быть гипоаллергенными.
Врачи рекомендуют принимать антигистаминные препараты с целью облегчения аллергического откашливания. Они помогают быстро устранить симптоматику и смягчить откашливание.
Самыми безопасными и действенными препаратами современной медицины считаются:
Результат от перечисленных медикаментов можно получить уже спустя 20 минут.
Гормональные средства от кашля при аллергии доктор назначает только при диагнозе бронхиальной астмы. Определенный препарат выписывает только специалист, не нужно пытаться самостоятельно купить его в аптеке, чтобы ещё больше не навредить здоровью.
Иногда при кашле необходим прием энтеросорбентов. Лечение ими помогает добиться облегчения. К самым доступным можно отнести активированный уголь, энтеросгель или полисорб.
Но злоупотребление приемом дольше 2 недель может спровоцировать ухудшение усвоения витаминов и полезных минералов. Их нужно пить в промежутках между едой и не совмещать с другими медикаментами.
Избавившись от симптоматики кашля важно всё равно до конца пройти курс терапии от аллергии.
Если у человека развивается аллергический кашель, в лечении помогут и рецепты народной медицины. К примеру, хорошим антигистаминным действием отличаются паровые ингаляции с содой. Они позволят прочистить дыхательные пути и избавиться от раздражителей, осевших на слизистой. Такой подход помогает предупредить отек гортани.
Ещё один вариант терапии – это препараты с содержанием лекарственных трав – эвкалипта, зверобоя, ромашки, тысячелистника.
Чтобы быстрее вылечить аллергический кашель допустимо использовать методы народной медицины. Рекомендуемое даже врачами – это регулярное полоскание полости рта и промывание носовых ходов чуть соленой водой. Она вымывает аллергены и укрепляет слизистую.
При правильной организации лечебного процесса аллергического кашля по советам врача и правильном сочетании медикаментов и народных методов можно вскоре добиться облегчения и впоследствии навсегда избавиться от проявлений гиперчувствительности.
Аллергия – это патологический иммунный ответ организма на вторжение чужеродного агента. Что происходит, когда в организм попадает аллерген?
Организм начинает усиленно высвобождать из клеток воспалительные вещества, одним их которых является гистамин. Это медиатор аллергической реакции, который, активируясь, связывается с гистаминовыми рецепторами Н1 типа в кишечнике, кровеносных сосудах и бронхах. Эта цепочка приводит к разнообразным биохимическим и физиологическим эффектам. Слизистая оболочка бронхиального дерева отекает, просвет бронхов сужается, в просвете может появляться слизь. Ответом организма на появившееся затруднение дыхания и является кашель. Однако присутствие аллергена не даёт продуктивно разрешиться этому рефлекторному действию. Невозможность удаления аллергического вещества замыкает круг: происходит новый выброс гистамина с повторением описанных реакций.
Аллергия – это патологический иммунный ответ организма на вторжение чужеродного агента
Что может вызвать аллергическую реакцию? Возбудители могут быть везде:
- пылевые клещи;
- шерсть и перхоть домашних и диких животных;
- пыльца растений;
- бытовая химия, косметика, парфюмерия;
- плесневые грибы;
- лекарства;
- натуральные пищевые продукты и консерванты.
Факторы, предрасполагающие к развитию аллергии:
- наличие аллергических реакций у близких родственников;
- работа на вредном производстве;
- табакокурение;
- неблагоприятная экологическая ситуация в месте проживания.
Шерсть животных является одним из аллергенов
Прежде чем ответить на вопрос о том, как лечить аллергический кашель у взрослых, нужно уточнить природу возникновения этого рефлекса. Аллергический кашель можно определить по следующим признакам.
- Характер кашля сухой, чаще непродуктивный или малопродуктивный, приступообразный, внезапный, длительный, продолжающийся в течение нескольких недель или месяцев.
- Возникновения кашля после контакта с аллергеном.
- Кашель может сопровождаться насморком со слизистым отделяемым, слезотечением, зудом и гиперемией кожных покровов.
- Кашель не сопровождается гипертермией и другими признаками респираторной инфекции.
- Нередкий спутник аллергического кашля – чувство удушья и, как следствие, паника. Чаще это происходит ночью.
- Сезонность возникновения кашля. Например, кашель в апреле может быть связан с цветением берёзы и развитием аллергической реакции на пыльцу этого растения. Аналогично в мае и июне возникает реакция на цветение злаковых культур.
- Кашель уменьшается или исчезает при приёме антигистаминных средств.
Кашель может сопровождаться насморком
При осмотре врач может обнаружить отёчность слизистой оболочки гортани. Наследственный анамнез, характерные жалобы пациента и связь состояния с аллергеном позволяют предположить диагноз аллергическая реакция. Верификации диагноза помогут скарификационные аллергопробы – уточнение вида аллергического вещества с помощью нанесения на повреждённую кожу капли аллергена и контроле дальнейшей реакции.
Обратите внимание! Противопоказаниями к проведению аллергопроб являются респираторные заболевания, беременность и предшествующий приём антигистаминных средств.
Консультация отоларинголога нужна для исключения хронических болезней лор-органов.
Спирография выявит обструкцию бронхиального дерева.
Аллергическая природа кашля подтверждена, если у пациента официально диагностированы следующие заболевания:
- поллиноз;
- бронхиальная астма;
- аллергический ринит, трахеит;
- астматический бронхит;
- обструктивный бронхит.
Верификации диагноза помогут скарификационные аллергопробы
Поскольку кашель во время приступа имеет сухой характер, то ответ на вопросы о том, как лечить аллергический кашель у ребенка, и чем лечить сухой аллергический кашель у ребенка и взрослого, будет одинаков.
Существуют общие принципы лечения аллергического кашля:
- Удаления аллергена.
- Приём антигистаминных препаратов.
- Приём глюкокортикоидов.
- Удаление мокроты.
- Десенсибилизация.
- Аппаратные методы.
- Народные способы.
Если аллергический кашель вызван пыльцой комнатных растений, необходимо их убрать. Если установлена аллергия на пыль – удалению подлежат все пылесборники: большие мягкие игрушки, массивные покрывала, ковры. Зачастую аллергикам приходится отказаться от мысли завести себе домашнее животное по причине аллергии на шерсть кошки или собаки. Аллергия на цветение определенных растений иногда может даже вынудить человека сменить место проживания.
Полифепан применяется при аллергии
Энтеросгель благодаря удачной форме выпуска в виде геля удобен даже для совсем маленьких детей.
Внезапный приступ аллергического кашля облегчит промывание носа и глотки неконцентрированным солевым раствором, доступ свежего воздуха (проветривание).
На заметку! Важным элементом успешного лечения аллергии является полный отказ от курения. При этом выиграет и взрослый аллергик, и ребёнок, который является пассивным курильщиком, если родители пристрастились к этой пагубной привычке.
Зиртек — антигистаминный препарат нового поколения
К этой группе веществ относятся несколько поколений препаратов, которые снижают уровень гистамина в организме и за счёт этого уменьшают проявления аллергической реакции. Традиционные препараты Супрастин и Тавегил обладают ярко выраженными побочными эффектами в виде сонливости, слабости.
Новые поколения антигистаминных средств – это Зиртек, Цетрин, Кларитин. При их приёме побочные эффекты выражены слабо или отсутствуют. Для лечения аллергического кашля у ребёнка может применяться Фенистил – это современный антигистаминный препарат, который разрешён к применению у детей с первого месяца жизни.
Применение глюкокортикоидных препаратов может проводиться только по согласованию с лечащим врачом, который прописывает такие средства, как Ингакорт, Бенакорт (в виде карманных ингаляторов).
При аллергии может возникнуть вопрос: чем лечить сухой аллергический кашель? Вязкую мокроту при аллергии нужно обязательно выводить из дыхательного тракта. Для этого используются муколитики и отхаркивающие средства. Первые разжижают мокроту, вторые облегчают её выведение наружу. К ним относятся следующие лекарства:
Амброксол применяется для лечения кашля
У детей с полутора лет разрешён к применению Лазолван (в виде сиропа), малышам от 2 лет можно принимать Мукалтин.
Обратите внимание! Средства на основе лекарственных трав, разрешённые к применению у детей (например, Проспан, содержащий плющ) могут использоваться, но с осторожностью, поскольку травы сами по себе способны вызвать индивидуальную аллергическую реакцию.
Существует теория, согласно которой введение малых доз аллергена в организм способно со временем уменьшить проявления аллергической реакции. Этот способ претворяется в жизнь только под контролем врача в специализированных клиниках.
Если аллергический кашель вызван множеством различных аллергено и заболевание носит тяжёлый характер, врач может рекомендовать пройти курс гемосорбции – очищения крови с помощью специального аппарата для удаления аллергена. Для этой же цели проводят плазмаферез – удаление части плазмы, которая содержит аллергены.
Ингаляции тёплым раствором соды помогут облегчить кашель
Как лечить аллергический кашель народными средствами – этот вопрос интересует многих, поскольку не всегда есть реальная возможность обращения за медицинской помощью. Среди народных методов лечения и профилактики кашля при аллергии существуют следующие:
- Промывание слизистой носа и горла обычной водой или слабым раствором соды после прогулок на свежем воздухе во время цветения сезонных растений-аллергенов.
- Ингаляции тёплым раствором соды, отваром ромашки.
- Употребление сока чёрной редьки, образованного при настаивании редьки с мёдом в течение 8 часов.
- Приём внутрь отвара аниса, лаврового листа.
Здоровый образ жизни — одна из мер профилактики заболевания
Перевести заболевание в стойкую ремиссию становится возможным при правильно подобранном лечении и следующих мерах профилактики:
- Здоровый образ жизни (отказ от курения, двигательная активность).
- Гипоаллергенная диета (отказ от кофе, цитрусовых, красной рыбы и других индивидуальных пищевых аллергенов).
- Регулярная влажная уборка жилого помещения.
- Увлажнение воздуха.
К сожалению, аллергия относится к заболеваниям, которые нередко сопровождают человека в течение всей жизни, но приглушить ее течение можно, выполняя рекомендации врачей и ведя здоровый образ жизни.
Аллергия — это весьма обширное понятие. Проявиться она может по-разному, нет какого-то определенного набора симптомов. В целом ее можно рассматривать как аномальную иммунную реакцию организма больного на различные возбудители, которые для остальных людей полностью безвредны. Когда определенная частица попадает в тело (при дыхании, физическом контакте или напрямую в кровь при ранениях), оно отвечает на это активацией защитных механизмов, как если бы это были бактерии или вирусы. Возникает локальное воспаление вследствие повышения активности лейкоцитов, начинается производство пирогенов (веществ, отвечающих за повышение температуры тела) и т.д.
Симптомы аллергии достаточно сильно выражены — к ним относят:
- сильное слезотечение;
- отечность лица и конечностей;
- насморк;
- кашель;
- кожные высыпания и чесотка.
Кашель при аллергии у детей возникает в большинстве случаев, так как дыхательная система маленького пациента очень чувствительна и недостаточно развита, чтобы адекватно реагировать на воспалительные процессы.
Аллергия может быть врожденной, однако нередки случаи, когда у человека она появляется внезапно. Также неожиданно она может и пропасть. В настоящее время учеными так до конца и не установлено, какие механизмы в человеческом организме приводят к подобным нарушениям. Поэтому как такового универсального лекарства от аллергического кашля для детей не существует. Лучшим способом избавления от недуга была и остается банальная диагностика и изоляция больного от аллергена.
Внимание! Лечение аллергического кашля у ребенка обязательно должно проводиться с участием медиков, в противном случае можно только навредить маленькому пациенту и спровоцировать возникновение осложнений на органы дыхания.
Говоря о том, за счет чего проявляется данный недуг, можно лишь разводить руками — оснований может быть масса. Однако, в целом, причины аллергического кашля у детей и зрелых больных так до конца и не определены. На современном этапе развития медицины можно лишь купировать возникающие приступы, определять причину их появления и ограждать пациента от воздействия факторов.
Повлиять на развитие аллергии могут следующие факторы:
- Слишком частые гигиенические процедуры. Как бы странно это ни звучало, но аллергия может быть «подхвачена», если слишком усердно следить за собственной чистотой и ухоженностью окружающего пространства. Когда все вокруг, включая самого ребенка, абсолютно стерильно, малышу не на чем «тренировать» собственный иммунитет. В результате его работа значительно замедляется и искажается, что и приводит к развитию аллергии.
- Антибиотики. По результатам множества тестирований (как за рубежом, так и внутри страны) выяснено — если ребенок часто употреблял антибиотики в первые годы после рождения, у него впоследствии сильно повышается риск развития заболеваний, связанных с органами дыхания (астма, хронический бронхит, аллергия и т.д.).
- Употребление в пищу синтетических веществ. В наши дни очень много продуктов содержат разнообразные красители, консерванты, вкусовые добавки и подсластители. Все эти вещества сами по себе в силу ненатурального происхождения вызывают негативные реакции у детей, а кроме этого при неконтролируемом употреблении могут привести к нарушениям функций нервной и выделительной систем, вызывая сухой аллергический кашель, насморк, сыпь и зуд.
Кроме того, весьма велико влияние генов. Наследственно предрасположенные дети гораздо чаще страдают от нарушений функций иммунной системы. Существуют определенные гены, которые передаются по наследству и вызывают симптомы аллергического кашля. Чаще всего такие недуги идут по прямой линии от родителей к детям.
Как распознать именно аллергический кашель? Ведь причин, по которым возникает данный симптом, достаточно много. Это может быть банальная инфекция, попадание в горло инородного тела, всевозможные повреждения тканей горла — порезы, ожоги и т.д. Умение правильно проводить диагностику позволяет подобрать необходимые препараты и ускорить наступление выздоровления.
Признаки того, что кашель вызвала аллергия:
- приступообразный характер симптома;
- отсутствие высокой температуры;
- слезотечение, зуд и покраснение кожи, насморк.
Важно: отсутствие жара является главным критерием того, как отличить аллергический кашель. Если нет температуры, то это либо посторонний предмет в горле, либо аномальная реакция иммунитета.
Обычно ребёнку становится плохо лишь на непродолжительное время, пока он находится в определенном помещении или условиях. Отличить аллергический кашель также можно по его характеру — в большинстве случаев он сухой. При этом мокрота если и выделяется, то имеет здоровый прозрачный цвет (во время болезни он меняется на желтовато-зеленый). Слизь при аллергии по структуре не вязкая. Сам симптом при этом может сопровождаться болью и жжением в области горла, груди (особенно на поздних стадиях развития, когда воспаление не спадает).
После ответа на вопрос: «Как определить причины аллергического кашля?» — сразу возникает следующий: «Чем лечить его?». Незнание того, что делать, стоит драгоценного времени — каждый день бездействия повышает риск развития осложнений. Вылечить аллергический кашель непросто, для этого придется не только посетить специалистов, но и пройти долгий (и, чаще всего, дорогостоящий) курс, включающий препараты и физиотерапию.
Каждому ребенку помогает разная терапия, поэтому рекомендовать, как лечить маленького пациента, может только врач. Поэтому при малейшем подозрении на аллергию для начала следует вызвать штатного терапевта, а если диагноз подтвердиться, отправиться в ближайшую поликлинику. Там ребенку сделают специальный анализ крови, который выявит, какие факторы вызывают аллергию и какие препараты снимут симптом в виде кашля. После этого дальнейшие процедуры можно будет осуществлять уже в домашних условиях.
Чтобы лечить аллергический кашель у ребенка, вовсе не обязательно оставлять его в больнице. С данным диагнозом пациенту придется смириться если не на всю жизнь, то на некоторый промежуток времени. При этом у грудничка и более взрослого ребенка одинаковые шансы стать жертвой аллергии и избавиться от нее.
Когда у ребенка аллергический кашель, для его родителей это настоящая катастрофа — особенно, если до этого они не сталкивались с подобными проблемами. Чтобы ускорить процесс выздоровления, лучше придерживаться определенных правил. Они позволят малышу легче переносить дискомфорт.
Лечение при аллергическом кашле у ребенка должно проводиться по следующим правилам:
- Обеспечить чистоту помещения. Для этого нужно проводить ежедневную уборку влажным и сухим способом. Не лишним будет приобрести для ребенка специальный прибор — увлажнитель или очиститель. С ним ему будет гораздо легче.
- Заменить все предметы гигиены антиалергенными. Когда у ребенка начался сильный сухой кашель, нужно обеспечить, чтобы он как можно реже контактировал с потенциальными возбудителями. Для этого лучше выбирать крема, масла, зубную пасту и т.д. только с антиалергенным составом.
- Ограничить контакт с домашними животными. Лечение будет продуктивней, если питомцев вообще на время убрать из жилища (отправить в спецгостиницу, к родственникам или друзьям).
Также лучше убрать из комнаты растения. Их выделения или пыльца могут запросто спровоцировать сухой кашель.
Как снять приступ аллергического кашля? Этот неприятный симптом может причинить немалый вред, особенно опасен он для новорожденных. Кашель от аллергии бывает влажный, но в большинстве случаев, все же, сухой. В такой форме он провоцирует сильное раздражение, воспаление внутренней поверхности горла.
Сухой кашель самый опасный, поэтому его приступы нужно обязательно купировать. Для этого можно использовать классические препараты (Коделак, Синекод, Стоптуссин). Однако они применимы только на непродуктивной стадии кашля. Если их использовать при обильной мокроте, это приведет к ее застою.
Основные лекарства от аллергического кашля имеют антигистаминные свойства (подавляют иммунные реакции). Они помогают убрать симптом быстро, однако действуют лишь ограниченный отрезок времени. Для взрослых продаются специальные таблетки, однако детям они не подходят, т.к. слишком негативно влияют на желудок и печень. Для маленьких пациентов рекомендуется лекарство в форме сиропа — оно более безопасно. Такие средства быстро снимут кашель без вреда для больного.
Есть следующие антигистаминные средства от аллергического кашля для детей:
В процессе лечения можно принимать средства с муколитическими и отхаркивающими свойствами (Бронхолитин, Амбробене, Гербион и т.д.), чтобы смягчить сильный кашель и не допустить развитие осложнений.
Ночной кашель прекрасно снимается лечебными отварами, а именно средством на основе молока с медом. Такое лечение целесообразно, когда болезнь только проявилась, а симптом не успел нанести значительный ущерб слизистой. Средство успешно устраняет лорингический или вызванный аллергией кашель. Лекарство достаточно принять перед сном.
Для приготовления достаточно вскипятить кружку молока, немного остудить, затем добавить ложку меда, немного соды и ломтик сливочного масла. Принимать средство для лечения ребенка ночью можно при любом виде кашля. Молоко обладает обволакивающим свойством, а мед является прекрасным антисептиком.
Для улучшения откашливания можно также проводить ингаляции. В качестве основы лучше использовать отвары таких трав, как багульник, мать-и-мачеха, ромашка и т.д. Также хорошо подойдут эфирные масла эвкалипта, мяты или лимона. Процедура не только увлажняет слизистую горла, но и помогает снять отеки, доставляет полезные вещества напрямую к месту воспаления. Подобную физиотерапию лучше осуществлять через специальные приборы — ингаляторы и небулайзеры.
Если вы не знаете, как отличить аллергический кашель от инфекционного, смотрите это видео:
источник