В статье рассказано об основных причинах появления трудноотделяемой мокроты, какие заболевания сопровождаются этим симптомом. Даны рекомендации по устранению кашля с трудноотделяемой мокротой в домашних условиях и с помощью лекарственных средств.
Мокрота — это результат воспалительного процесса в бронхах или легочной ткани. Она образуется в результате повышенной секреции слизи и образования гноя.
Мокрота носит защитный характер — вместе с ней при кашле из лёгких удаляются микроорганизмы и избытки слизи. Однако бывают такие ситуации, когда не откашливается мокрота — что делать при этом, и почему такое случается?
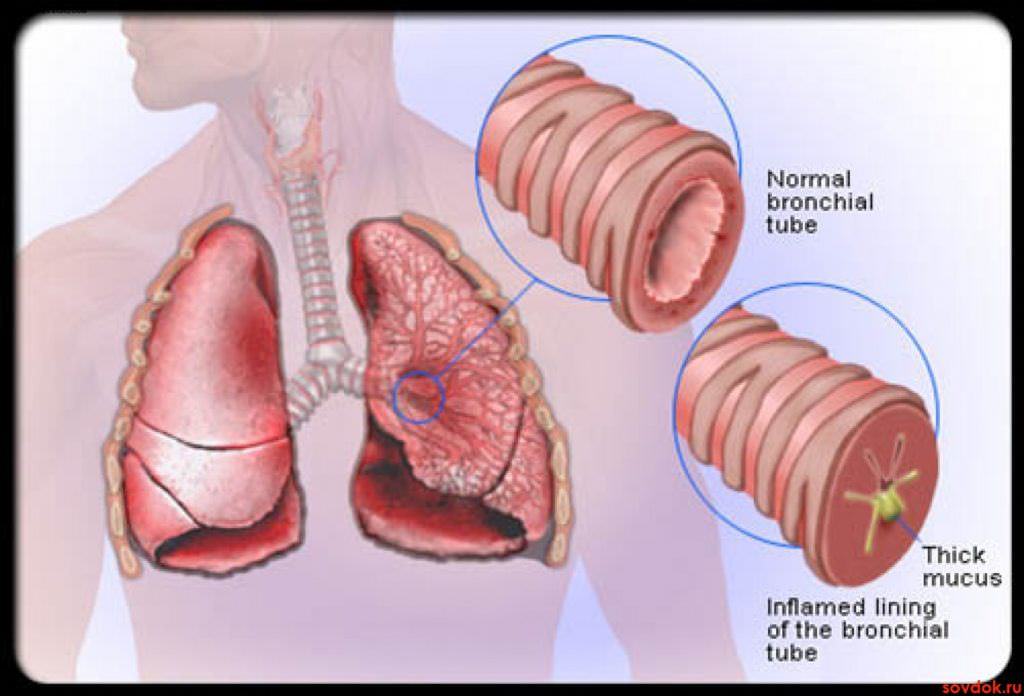
Это наблюдается тогда, когда образуется застой мокроты в мелких бронхах. При этом возникает непродуктивный кашель — постоянный, изнуряющий, человек не знает, как откашлять мокроту.
При каких заболеваниях и почему это может происходить:
| Заболевание | Описание |
| Острый бронхит | Обычно при остром бронхите мокрота откашливается хорошо. Но при длительном течении заболевания, при врожденной патологии мышц может наблюдаться застой мокроты в мелких бронхах. |
| Хронический обструктивный бронхит | Для этого заболевания характерно необратимое изменение бронхиальной стенки, поэтому мокрота не откашливается в таких случаях гораздо чаще, чем при остром бронхите. |
| Нижнедолевая пневмония | Плохо откашливается мокрота из-за глубокого расположения воспалительного очага. |
| Бронхоэктатическая болезнь | При этом заболевании в стенке бронхов образуются мешкообразные выпячивания. В них скапливается слизь, поэтому мокрота перестаёт откашливаться. |
Иногда наблюдается такое, что откашливается тёмная мокрота — такой цвет она имеет из-за примеси гноя и крови (см. Что делать, если появилась мокрота с кровью при кашле).
Лёгкие заполняются мелкой угольной пылью, поэтому при кашле откашливается чёрная мокрота. Она отходит с трудом, поскольку содержит мало слизи.
При всех этих состояниях слизь вырабатывается, скапливается, но откашливание мокроты затруднено. Человека беспокоит постоянный или приступообразный (см. Чем облегчить кашель сухой приступообразный), но очень частый кашель.
При этом он непродуктивный, то есть при кашлевых движениях мокрота не выделяется. Поэтому приходится задействовать вспомогательные мышцы — межреберные и диафрагму. Так как они быстро устают, человек чувствует боль в груди и спине.
Важно! Есть и такое состояние, как бронхит курильщика — при этом наблюдается постоянный кашель с трудноотделяемой мокротой. Но даже если человек бросает вредную привычку, кашель с мокротой после отказа от курения может сохраняться ещё некоторое время, пока бронхи полностью не очистятся.
Если не откашливается мокрота, можно воспользоваться несколькими методами, включающими применение лекарственных средств, физиотерапевтических методик, домашних средств лечения.
Действие препаратов, применяемых при трудноотделяемой мокроте, направлено в основном на её разжижение. Более жидкая мокрота отходит намного легче, чем густая и вязкая. Лекарственные средства могут быть как химического, так и растительного происхождения.
Амброксол — это вещество химического происхождения, входящее в состав различных лекарственных препаратов — Амбробене, Лазолван, Амброгексал. Препараты выпускаются в форме сиропов, растворов для ингаляций и таблеток.
Действие препарата состоит в следующем:
- Улучшение двигательной активности ресничек бронхиального эпителия;
- Стимуляция секреции жидкости;
- Улучшение отхождения мокроты.
Показан препарат при хронических обструктивных бронхитах, пневмониях, бронхоэктатической болезни. Применяется для лечения детей и взрослых. Из побочных действий отмечаются только аллергические реакции.
Ацетилцистеин и карбоцистеин. Эти вещества входят в состав таких муколитических препаратов, как АЦЦ, Бронхобос, Флуимуцил. Ацетилцистеин и карбоцистеин понижают вязкость воспалительного секрета, увеличивают количество мокроты и разжижают её — это способствует лучшему её отхождению.
Показаны такие препараты для лечения следующих болезней, при которых наблюдается трудное отхождение мокроты:
- Хронический обструктивный бронхит;
- Нижнедолевая пневмония;
- Бронхоэктатическая болезнь;
- Абсцесс лёгкого.
Применяться препараты могут внутрь и в виде ингаляций. Из побочных действий отмечаются только аллергические реакции.
Из средств растительного происхождения хороший эффект оказывает Трависил — препарат содержит 12 растительных компонентов. Выпускается в виде таблеток и сиропа. Показан взрослым и детям с шести лет для симптоматического лечения заболеваний, при которых трудно отходит мокрота.
Важно! Лекарственные препараты, особенно для лечения детей, должен назначать врач. Для устранения трудноотделяемой мокроты имеется инструкция по приёму отхаркивающих средств — их принимают в первой половине дня, запивая большим количеством жидкости.
При скоплении густой вязкой мокроты в бронхах хороший эффект оказывают физиотерапевтические методы. Они могут применяться у детей и взрослых, при наличии сопутствующих заболеваний, которые могут стать противопоказанием для приёма лекарственных препаратов.
- Электрофорез. Эта методика предполагает доставку лекарственного вещества через грудную стенку с помощью электрического тока. Этим достигается непосредственное попадание лекарства в патологический очаг и более эффективное его действие.
- УФО. Эта методика основана на воздействии ультрафиолетового облучения, которое обладает противовоспалительными и бактерицидными свойствами. При трудноотделяемой мокроте проводится облучение передней стенки грудной клетки.
- Вибрационный массаж. Благодаря постукиваниям по грудной клетке, которые производятся во время такого массажа, мокрота выходит из мелких бронхов. Именно в них обычно и наблюдается застой мокроты.
- Ингаляции (см. Как проводить ингаляции при сухом кашле в домашних условиях). Это один из самых эффективных способов облегчения состояния, когда не откашливается мокрота. Во время ингаляции происходит рефлекторное расширение бронхов, что способствует эвакуации из них густого и вязкого содержимого — как показано на фото. Если же при ингаляции используется дополнительно то или иное лекарственное средство, оно доставляется непосредственно к бронхам.
- Магнитотерапия. За счёт создаваемого во время этой процедуры магнитного поля происходит согревание грудной полости, расширение бронхов, уменьшается активность воспалительного процесса. Это способствует более лёгкой эвакуации мокроты.
Если в домашней аптечке имеются лекарственные травы, то ими можно воспользоваться для облегчения самочувствия, когда мокрота не откашливается. Отхаркивающим эффектом обладают такие травы, как чабрец, багульник, мать-и-мачеха, солодка (см. Как применять корень солодки от кашля). Есть и растительные сборы, в состав которых входит сразу несколько лекарственных отхаркивающих трав.
Из них обычно готовятся отвары, которые принимают в теплом виде несколько раз в день. Сухое сырьё заливают горячей водой и кипятят в течение пятнадцати минут. Затем отвар процеживают и дают остыть до комнатной температуры. Принимают по половине стакана 3-4 раза в день.
Хороший эффект при застое мокроты оказывают паровые ингаляции. Их можно делать, даже если в доме нет небулайзера — старым способом, над кастрюлей с кипятком. Горячий влажный пар способствует расширению бронхов и разжижению мокроты. Вследствие этого мокрота откашливается гораздо легче.
Цена такого лечения гораздо меньше, чем лечения лекарственными средствами. Но следует помнить, что домашнее лечение не всегда оказывается достаточно эффективным.
Когда не откашливается мокрота, что делать в этом случае — лучше, если терапия будет комбинированной. Эффект будет намного выше. Подробно о методах устранения трудноотделяемой мокроты можно узнать, посмотрев видео в этой статье.
источник
Мокрота является одним из симптомов развития патологических процессов в органах дыхательной системы. Она возникает на слизистой оболочке бронхиального дерева. Затруднительное отхождение мокроты связано с ее высоким уровнем плотности. Густая слизь прилипает к бронхиальному дереву, вызывая сухой кашель. При наличии хронических заболеваний мокрота скапливается и не откашливается длительное время. Для улучшения процесса отхаркивания используются муколитические препараты.
Здоровые бронхи выделяют достаточное количество слизи, чтобы поддерживать функционирование дыхательной системы в нормальном состоянии. Секреция слизистых оболочек повышается при развитии патологий. Активное деление вредоносных бактерий приводит к увеличению густоты слизи. Формируется мокрота, которая состоит из микрофлоры, продуктов распада белка, токсинов, компонентов крови и плазмы.
Густота и цвет мокроты зависит от насыщенности ее компонентов. В зависимости от тяжести патологии слизь будет сопровождаться серозными и гнойными выделениями с наличием прожилок крови.
Заболевания, приводящие к формированию мокроты:
- острый или хронический бронхит;
- нижнедолевая пневмония;
- бронхоэктатическая болезнь;
- аллергические реакции;
- ларинготрахеит;
- полипы и новообразования в бронхах;
- кандидоз.
Причиной также может стать психосоматический фактор.
Трудно отходящая мокрота обладает высокой плотностью и густотой. Вытолкнуть ее из бронхов посредством кашля не получается. Мокрота прилипает к слизистым оболочкам, провоцируя позывы к откашливанию. Длительный и непродуктивный кашель приводит к травматизму бронхов и дыхательной системы, что отягощает течение болезни.
На формирование мокроты влияет длительное, активное курение. Формируется бронхит курильщика — хроническое воспаление бронхов, развитие которого связано с воздействием сигаретного дыма на дыхательные пути. Мокрота имеет бурый окрас, плохо отходит и вызывает приступы сухого кашля.
Кашель у детей появляется вследствие наличия вирусных, грибковых или бактериальных инфекций. Из-за недостаточного развития мышц грудной клетки мокрота у ребенка не отходит даже при ее наличии в бронхах. Приступы сухого кашля у ребенка могут продолжаться длительное время. В тяжелых случаях малыш теряет возможность нормально дышать. Постоянно повторяющиеся позывы к откашливанию не дают возможности вдохнуть воздух, общее самочувствие ребенка ухудшается.
Самые частые причины сухого кашля у ребенка:
Из-за того что не откашливается мокрота, брюшная полость ребенка находится в постоянном напряжении. Сильные позывы к откашливанию значительно повышают риск формирования пупочной грыжи. Помимо простудных и респираторных инфекций, сухой кашель появляется вследствие попадания инородных тел в дыхательную систему. Густая мокрота выделяется как реакция организм на сухой воздух, пыль, смог города и дым машин.
Инфицирование организма во время беременности опасно осложнениями в виде преждевременных родов, выкидыша, дефектов и различных пороков плода. Кроме того, постоянный кашлевой рефлекс является опасным для женщины. Он способен воздействовать на тонус мышц матки, приводя орган к непредвиденному сокращению.
Опасность сухого кашля зависит от срока беременности:
- В первом триместре беременности иммунная система женщины ослабевает, что становится причиной быстрого заражения инфекцией. В момент покашливания происходит перенапряжение брюшной стенки, вследствие чего напрягается матка. Повышенный тонус матки осложняет процесс присоединения эмбриона к слизистой оболочке.
- Во втором триместре сухой кашель практически не опасен. Ребенок защищен плацентой, которая принимает на себя удар вирусов и бактерий. Угрозу несет наличие источника инфекций в организме, который приводит к развитию плацентарной недостаточности. Возникает риск развития различных аномалий плода, связанных с нарушением питания.
- В третьем триместре постоянный кашель повышает вероятность наступления преждевременных родов. Это происходит потому, что вирусы и бактерии приводят к быстрому старению плаценты, и особенно этот процесс ускоряется к концу беременности.
При затруднительном отхождении мокроты назначаются муколитические препараты. Они воздействуют на слизистую оболочку бронхов, повышая выработку секрета. Комплексные муколитики меняют состав мокроты, делая ее менее вязкой. Средства уменьшают воспаление, ускоряя процесс выздоровления. Большинство средств продается без рецепта, но их применение может быть ограничено для детей или беременных женщин.
Препараты, улучшающие отхождения мокроты для взрослых:
| Препарат | Дозировка и применение |
|---|---|
| Коделак бронхо | Принимать по 1 таблетке утром и вечером. Комбинированный препарат, каждый из компонентов которого оказывает специфическое воздействие на бронхи. Повышает секрецию слизистых оболочек, снимает воспаление и разжижает мокроту |
| Амбробене | Препарат стимулирует синтез сурфактанта — вещества, которое препятствует слипанию альвеол и мелких бронхов. Повышает концентрацию действующего вещества антибиотиков в секрете. Принимать по 1 капсуле 2 раза в день |
| Флуимуцил | Назначается в виде таблеток, но к тяжелобольным применяют препарат в виде инъекций. Противопоказан при обострении язвенной болезни ЖКТ. Принимать по 1 таблетке 1 раз в день |
Когда не откашливается мокрота у беременной, следует тщательнее подходить к выбору препаратов. Большинство из них имеют в своем составе корень девясила, анис, плющ, фиалку, душицу, чабрец, мать-и-мачеху, подорожник, корень солодки и сосновые почки. Все эти компоненты категорически противопоказаны при беременности. Они выделяют некоторое количество токсинов, которые отравляют прод. Помимо этого, перечисленные травы повышают тонус матки, увеличивая риск на выкидыш или преждевременные роды.
Допустимые муколитические препараты при беременности:
| Препарат | Дозировка и применение |
|---|---|
| Бромгексин | Выпускается в виде капель для приема вовнутрь. Дневная дозировка составляет по 8 мг 3-4 раза в сутки. Средство оказывает мягкое воздействие на органы дыхательной системы |
| Мукалтин | Обладает противовоспалительным и отхаркивающим действием. Принимать по 1 таблетке 3 раза в день |
Муколитические препараты запрещены детям до 2 лет. Используются преимущественно в виде сиропов, поскольку ребенок может подавиться таблетками или капсулой.
Допустимые муколитические препараты для детей:
| Препарат | Дозировка и применение |
|---|---|
| Корень солодки | Выпускается в виде сиропа. Детям от 2 лет назначается 2,5 мл 4 раза в сутки. В возрасте 10-12 лет по 7,5-10 мл 3-4 раза в день |
| Пертусин | Дозировка составляет 1 чайную ложку 3-4 раза в сутки. При передозировке возможны аллергические реакции, которые проявляются в виде сыпи на коже |
| Геделикс | Детям от 2 лет положена дозировка 2,5 мл 3 раза в день. В возрасте 10 лет дневной прием препарата доходит до 5 мл 3-4 раза в сутки |
Ингаляции проводятся при помощи лекарственного препарата, растворенного в воде. Назначаются в тех случаях, когда мокрота не отхаркивается длительное время. В сравнении с таблетками этот метод имеет следующие преимущества:
- действующее вещество препарата попадает непосредственно на пораженные участки слизистой оболочки;
- мокрота увлажняется паром, становится жидкой и легко отходит;
- происходит ускоренное выведение бактерий из бронхов.
Врачи рекомендуют проводить ингаляции при помощи небулайзера. Прибор преобразовывает препарат в аэрозоль, который подается в дыхательные пути через маску. Во время процедуры обрабатываются носовые каналы, горло, миндалины и бронхи. Ингаляции с небулайзером более безопасны, поскольку отсутствует риск случайного ожога дыхательных путей.
Паровой небулайзер с маской для ингаляций
Правила проведения ингаляций:
- начинать процедуру спустя 1 час после приема пищи или физических нагрузок;
- одежда не должна стеснять грудь;
- нужно находиться в чистом, проветренном помещении;
- ингаляцию нельзя сочетать вместе с приемом муколитических препаратов в виде таблеток или сиропа;
- после процедуры не выходить из помещения на протяжении 1 часа;
- количество препарата, растворенного в воде, не должно превышать 5 мл.
Время на проведение одной процедуры:
- детям от 2 лет — не более 1 минуты;
- взрослым — до 5 минут 2 раза в сутки.
- АЦЦ-100 (10%-й раствор);
- Бромгексин 4 Берлин-Хеми;
- Флуимуцил;
- Проспан.
Запрещается проводить ингаляции при наличии гнойных очагов поражения органов дыхательной системы. Перед процедурой необходимо провести пробу на аллергическую реакцию, чтобы не произошло осложнений в виде спазма бронхов.
Методика проведения ингаляций:
- можно использовать небулайзер, или любую другую стерильную емкость;
- добавить в воду 5 мл препарата, нагреть ее до состояния пара;
- вдыхать пар через нос, медленно и спокойно;
- запрещается разговаривать;
- необходимо закрыть глаза, чтобы не произошло ожога;
- после процедуры следует соблюдать постельный режим.
При появлении какого-либо дискомфорта необходимо прекратить процедуру.
Улучшить отхождение мокроты в домашних условиях можно при помощи рецептов народной медицины. Подобная терапия не должна замещать медикаментозное лечение, но подходит как вспомогательная практика.
Лечение сухого кашля народными средствами:
| Рецепт | Изготовление |
|---|---|
| Молоко с инжиром | Необходимо взять 1 плод инжира, разрезать его на 2 половинки. Поместить плод в марлевую емкость и налить 0,5 л молока. Поставить на медленный огонь, варить в течение 10 минут. Пить в остуженном виде 3 раза в день. Молоко благотворно воздействует на дыхательные пути, а инжир способствует отхождению мокроты |
| Сок лука | Понадобится 100 г меда и несколько головок лука. Измельчить луковицы до однородной массы и добавить в мед. Перемешать все до однородной массы. Употреблять по 2 чайные ложки 2-3 раза в день |
| Мед с хреном | Смешать ингредиенты в пропорциях 1:1. Принимать натощак по 1 столовой ложке. Данное средство улучшает не только отхождение мокроты, но и потоотделение |
| Отвар из корня солодки | Измельчить 20 г корня, залить 0,5 л кипятка. Варить на протяжении 30 минут. Перед приемом остудить и процедить. Употреблять по 2 столовые ложки 2-3 раза в сутки |
| Мед с лимоном | Следует разрезать лимон на 2 части и выжать из него сок. Добавить 1 ложку меда. Смешать все до однородной консистенции и поставить в холодильных для заморозки. Принимать по чайной ложке перед едой |
При наличии кандидозных поражений бронхов крайне не рекомендуется использовать рецепты с содержанием сахара. Следует полностью отказаться от кондитерских изделий, а также любой продукции, содержащей дрожжи. В противном случае кашель будет держаться очень долго, а лекарства окажут слабый эффект.
источник
Если мучает кашель, не откашливается мокрота, болит в области груди, человек не может сконцентрироваться на работе и вести привычный образ жизни.
Когда хочется постоянно прокашляться, но мокрота при этом не отхаркивается, не следует откладывать визит к врачу – причины могут быть самыми серьезными.
Сухой, длительный кашель, плохо поддающийся лечению, при котором не откашливается мокрота, обычно является последствием плохо пролеченных простуд или гриппа.
Если пациент не придерживался постельного режима или не принимал медикаменты по назначенной врачом схеме, ему потом сложно откашляться.

Могут возникать рвотные порывы, особенно плохо человек себя чувствует по ночам, когда находится в горизонтальном положении.
Что делать, если измучил сухой, затяжной кашель, а мокрота не прокашливается, к какому врачу обращаться и какие средства принимать – обо всем этом ниже.

Лучше всего это сделает врач – важно как можно быстрее начать лечение оптимальными методами и не откладывать посещение больницы.
Чаще всего сухой кашель, при котором трудно откашлять мокроту, возникает по таким причинам:
- Воспалительный процесс в верхних дыхательных путях. Воспаление могут вызвать бактерии или вирусы. Обычно они провоцируют такие заболевании, как грипп, коклюш, дифтерия, туберкулез, пневмония. Пациента мучает сухой кашель, но мокрота часто отходит плохо. Даже при адекватном лечении выздоровление наступает не ранее чем чрез три недели;
- Плеврит. Сухой кашель сопровождается сильным повышением температуры тела и одышкой;
- Гастроэзофагеальный рефлюкс. Такое явление возникает при заболеваниях пищеварительного тракта, когда пища, попавшая в желудок, возвращается назад в пищевод. Желудочная кислота раздражающе действует на слизистую и провоцирует кашель;
- Вдыхание воздуха, загрязненного пылью или испарениями токсических веществ – обычно такой процесс обусловлен профессиональной деятельностью;
- Бронхиальная астма или бронхит курильщика – в таких случаях также могут мучить сухой кашель и плохо отходящие мокроты;
- Инородные предметы, попавшие в дыхательные пути;
- Аллергические реакции – при этом обычно пациент жалуется на слезотечение и насморк.
Это далеко е весь список причин, по которым может возникать кашель с плохим отхождением мокрот. Чтоб точно установить ее, нужно пройти обследование в хорошей клинике, сдать анализы и проконсультироваться с отоларингологом, подробно описав все симптомы.
Кашель при плохом отхождении мокрот – это не самостоятельная патология, а лишь симптом одной из них. Потому обычно требуется комплексное лечение, направленное на устранение симптоматики и первопричины. Если говорить о медикаментозном лечении, то наиболее популярными являются такие средства:
- Амбробене – таблетки или сироп.
- АЦЦ – порошок для приготовления горячего напитка.
- Бромгексин – также в форме таблеток или сиропа.
- Лазолван — сироп.
- Амброксол – сироп.
- Гербион – сироп.
Очень эффективно при мучительных приступах качества такое доступное и традиционное средство, как горчичники. Они оказывают согревающий, отвлекающий и бактерицидный эффект. Но нужно не забывать, что такая процедура противопоказана, если у больного есть температура.
Какие народные рецепты я могу применять при сухом кашле – тоже часто задаваемый вопрос. Подойдут такие средства:
- Нужно отжать сок из одного среднего лимона, добавить туда столько же меда. Затем натереть на терке корень одного хрена, все соединить и поставить в холодильник. Принимать нужно по одной столовой ложке до еды до полного исчезновения симптомов;
- Отварить «в мундире» или запечь в духовке несколько картофелин, размять их и соединить с солью или солью. Дышать над кастрюлей, пока картофельная масса горячая, два-три раза в день;
- Можно делать ингаляции при сухом кашле с йодом, содой и эвкалиптом. На полтора литра горячей воды следует взять чайную ложку соды, 3-4 капли йода и столько же эфирного масла эвкалипта. Продолжительность процедуры – четверть часа. После этого нужно тепло укутать горло и лечь под одеяло;
- Народная медицина рекомендует вскипятить стакан молока – примерно до 50 градусов. Затем снять молоко с огня, растворить в нем столовую ложку липового или гречишного меда и небольшой кусочек прополиса. Выпить перед сном небольшими глотками;
- Еще один рецепт с молоком: нужно отварить в стакане молока три плода инжира на медленном огне, пока молоко не станет коричневого цвета. Инжир вынуть и съесть теплым, в молоко добавить немного какао-масла и выпить.
Правильно будет вначале делать ингаляции, затем выпивать теплое молоко или отвар из лекарственных трав. Хорошо разжижают мокроты корень солодки, алтея или девясила.
Что еще я могу делать, как улучшить мне мое состояние – вопрос, который интересует тех пациентов, которые по каким-либо причинам не могут лечиться с использованием медикаментозных средств или хотели бы ускорить процесс выздоровления. Рекомендации в этом случае следующие:
- Массаж. Можно выполнять его самостоятельно или приглашать для этого массажиста на дом, максимальный эффект будет достигнут, если при этом использовать бальзам или растирку. После процедуры не следует выходить на улицу на протяжении 2-3 часов, потому рекомендуется делать ее на ночь;
- Как можно больше двигаться. Если нет высокой температуры, при затяжном кашле не стоит оставаться в постели. Большие физические нагрузки противопоказаны, но двигаться пациент должен, чтобы ускорить очищение бронхов и легких;
- Не забывать о ежедневных влажных уборках и проветривании в помещении, где работает и особенно спит больной.
Отмечено, что быстрее выздоравливали те пациенты, которые употребляли много жидкости, например, подогретой щелочной минеральной воды или травяного чая. Хорошо смягчает горло, разжижает мокроты и усиливает их отхождение молоко с медом или сливочным маслом.
Используя в комплексе медикаменты и народные средства, можно быстро избавиться от сухого кашля и вернуться к комфортной, полноценной жизни. Но лучше не допускать такого состояния и своевременно анализировать подозрительные симптомы, чтобы как можно раньше определить диагноз и начать лечение. Видео в этой статье подскажет, что делать при сильном сухом кашле.
источник
Возникновение мокроты связано с воспалительными процессами в бронхах или легких. Вместе с мокротой во время кашля из легких выходят вредные микроорганизмы и слизь. Но иногда кашель не откашливается и мокрота не отходит. В этом случае необходимо лечение.
Самая распространенная причина того, что не откашливается мокрота, – не пролеченные простудные или вирусные заболевания. Когда больной проводит много времени на ногах, пренебрегает назначениями врача или занимался самолечением, часто возникают осложнения. Пациент начинает жаловаться на боли, изнуряющий или ночной кашель, а также на приступы удушья.
Такое состояние типично при длительном течении острого и хронического обструктивного бронхитов. В первом случае мокрота застаивается в бронхах, во втором – изменения бронхиальной стенки приводят к тому, что хочется откашляться, но не получается.
При пневмонии, когда поражены нижние доли легких, очаг воспаления расположен глубоко в легких, и это также может сказываться на отхождении мокроты. То же самое происходит и при абсцессе легкого – мокрота скапливается глубоко в полости легкого и не выделяется наружу с кашлем. Стенка бронхов, изменяясь при бронхоэктатической болезни, заставляет мокроту скапливаться и препятствует ее выделению. При этой болезни может появляться мокрота темного цвета, в этом случае идет речь о смеси крови и гноя в слизи.
Люди, работающие в шахтах, часто страдают от пневмокониоза. Из-за того, что у них в мокроте мало слизи, ее часто не получается откашлять и она имеет темный цвет из-за угольной пыли, заполнившей легкие.
Во всех описанных случаях пациент жалуется на то, что болит грудь, на частый кашель, во время которого трудно откашлять мокроту.
Важная информация: такой кашель свойственен и курильщикам. Важный шаг при его лечении – отказ от вредной привычки, однако облегчение наступит не сразу, а лишь спустя некоторое время.
Чтобы как можно быстрее купировать непрекращающийся кашель, врач назначает комплексное медикаментозное лечение, направленное на борьбу не только с кашлем, но и с вызвавшим его заболеванием.
Следующие лекарственные средства способствуют разжижению мокроты, благодаря чему она начинает отходить при кашле:
| Амброгексал, Амбробене, Лазолван и другие препараты в виде сиропов, таблеток или растворов для ингаляций, содержащие амброксол | Это вещество стимулирует секрецию жидкости, увеличивает двигательную активность ресничек эпителия, которым выстланы бронхи, и, за счет этого, улучшает отхождение мокроты |
| Флуимуцил, АЦЦ, Бронхобос и другие препараты в виде таблеток и гранул для приема внутрь, растворов для инъекций и растворов для приема внутрь | Главное действие этих препаратов – снижение вязкости секрета, благодаря чему слизь начинает отхаркиваться |
| Растительные препараты, такие как Трависил | Нужно принимать для облегчения отхождения мокроты вместе с другими лекарствами при симптоматическом лечении |
Врач может также назначить упражнения, чтобы было легче прокашляться. Но нужно помнить, что все лечение должно происходить под контролем врача, иначе можно запустить ситуацию еще сильнее.
Когда человеку тяжело от постоянного кашля, врач часто назначает в качестве дополнения к лечению физиопроцедуры. Они показаны пациентам всех возрастов, которые не могут откашляться. Особенно часто физиотерапевтические процедуры назначаются, если не удается ограничиться медикаментозными препаратами вследствие непереносимости некоторых препаратов.
- Ингаляции – наиболее эффективный способ помочь больному, особенно во время приступов кашля. Во время этой процедуры бронхи расширяются, и слизь начинает выделяться. Нередко при ингаляции используют растворы указанных выше лекарственных препаратов – таким образом, действующее вещество попадает сразу в бронхи, и его эффективность возрастает.
- Электрофорез помогает доставить лекарственное вещество напрямую в бронхи или легкие, для этого задействуется электрический ток.
- Если больному невозможно покашлять, может быть назначено ультрафиолетовое облучение, которому подвергается передняя стенка грудной клетки. Ультрафиолет оказывает бактерицидное и противовоспалительное действие и способствует быстрому выздоровлению.
- Специальный массаж, во время которого по грудной клетке или спине пациента постукивают, тоже помогает бороться с застоем мокроты. После него, как правило, начинает получаться откашляться. Нередко при массаже на грудную клетку или спину больного наносят разогревающие мази.
С согласия врача при лечении дома можно прибегать и к средствам народной медицины – настоям из лекарственных растений и отварам из целебных трав, растираниям и мазям.
Когда кашель не откашливается, могут помочь лимон и мед. Из них необходимо приготовить напиток, взяв стакан теплой воды и добавив в нее 20-40 мл свежевыжатого лимонного сока и чайную ложку меда. Пить этот напиток нужно как минимум три раза в день, перед едой. Входящие в его состав лимон и мед не только повышают иммунитет, а, значит, сопротивляемость организма к простудным и вирусным заболеваниям, но и оказывают муколитическое действие.
Совет: напиток подходит только тем, у кого нет проблем с пищеварением и аллергических реакций на мед.
Другое средство, также на основе меда, готовится с использованием редьки. Нужно мелко натереть редьку, выжать из получившейся массы сок и добавить в него несколько чайных ложек меда. Получившийся напиток настаивать в течение нескольких часов, а затем принимать дважды в день по 2 столовые ложки.
Что делать, если у больного аллергия на мед? Этот ингредиент можно заменить на сахар, добавив его в сок из редьки.
Отвар из чабреца помогает разжижать слизь и выводить ее из организма. Приготовить его просто – следует залить щепотку травы кипяченой водой и поставить на слабый огонь на 5-7 минут. Когда отвар готов, его нужно снять с огня, после чего больной должен накрыться одеялом или покрывалом и дышать над кастрюлькой с паром.
После того как отвар остынет, его можно пить. Для лучшего эффекта при питье в него добавляют мед.
Полезно готовить чай с корешками девясила. Для этого необходимо залить один корешок горячей кипяченой водой, добавив в емкость также дольку лимона. Когда чай настоится, он должен получиться темного цвета и его можно пить как обыкновенный чай в течение всего дня. Допускается добавление меда, который хорошо скажется на иммунитете и поможет больше не болеть.
Откашливающийся кашель появляется и при использовании различных компрессов. Народные рецепты рекомендуют использовать для таких компрессов топленый козий жир, нанося их на спину и грудную клетку. Эту процедуру лучше выполнять на ночь, после нанесения жира утепляясь с помощью платка.
Когда человек начинает не мочь откашляться, необходимо как можно скорее обратиться за консультацией к врачу. Начинать самолечение может быть опасно, поскольку это часто приводит к прогрессированию основного заболевания и осложняет процесс выздоровления.
источник
Если у больного продолжительное время наблюдается глухой кашель без отхаркивания, вполне возможно, что в его бронхах образовался застой мокроты. Он возникает, когда слизь, вырабатываемая бронхиальными железами, становится слишком вязкой и плохо выводится из дыхательных путей даже при сильном кашле. Такое состояние крайне опасно, так как способствует распространению инфекции, расширению области воспаления и приводит к непредсказуемым осложнениям на органы дыхательной системы.
Улучшить отхождение мокроты при кашле можно, избежав неприятных последствий для организма. Существуют действенные препараты, которые способствуют разжижению уже образовавшейся слизи и стабилизируют ее выработку в дыхательных путях.
Во время болезни кашель чаще всего вызывает такой раздражитель, как излишняя мокрота. Ее застой в дыхательных путях приводит к продолжительному непродуктивному кашлю, который впоследствии может стать причиной развития хронического бронхита, а в некоторых случаях даже пневмонии.
В целом, мокрота — это особые выделения бронхиальных клеток. Они используются для защиты дыхательных путей от внешних раздражителей, таких как пыль, мелкие частицы или газы, которые попадают в них при вдохе. Данная слизь постоянно производится организмом в умеренных количествах и выводится в процессе жизнедеятельности.
Однако в силу некоторых причин (например, во время болезни или приступов аллергии), механизм выделения мокроты нарушается, и она может стать слишком вязкой — в этом случае единственным способом ее выведения становится кашель. Рефлекторные сокращения бронхиальных мышц должны помочь транспортировать слизь к трахее до того момента, когда в ней начнут развиваться болезнетворные микроорганизмы.
Если этого не происходит, данный факт свидетельствует о том, что болезнь начала переходить в хроническую стадию — тогда нужно срочно начинать терапию, иначе избавиться от кашля впоследствии будет намного сложнее.
Как правило, больной с застоем слизистых масс в дыхательных путях часто и подолгу кашляет. При этом характер симптома лающий, надрывный. Осмотр верхних дыхательных путей не всегда показателен, однако и при нем можно обнаружить на тканях горла скопления густой мокроты.
Признаки застоя слизистых масс в дыхательных путях:
- постоянный непродуктивный кашель;
- ощущение «камня в горле»;
- дискомфорт, першение или почесывание горла;
- хрипы при дыхании.
Если у больного проявляются все эти признаки или большинство из них, значит, болезнь начинает прогрессировать, углубляясь в недра дыхательной системы — бронхи. В этом случае следует немедленно начать комбинированное лечение, которое включает проведение разного рода процедур, а также употребление муколитических препаратов.
Внимание! Если плохо отходит мокрота при кашле, он имеет сухой характер, причиняет дискомфорт или боль, то необходимо в обязательном порядке вызвать медработника, который установит причины данных симптомов и назначит эффективное лечение.
Если не отходит мокрота при кашле, это может происходить по следующим причинам:
- инфекционные заболевания;
- аллергические реакции;
- курение и употребление спиртных напитков.
Болезнетворные микроорганизмы, попадая в отделы трахеи и бронхов, размножаются именно в слизистых массах, которые являются для этого идеальной средой. Чем сильнее прогрессирует недуг, тем больше меняются физические свойства слизи — она становится более клейкой, эластичной и с трудом проходит по бронхиальным каналам в процессе дыхания, вызывая раздражение и, как следствие, кашель. Впрочем, последнему в этом случае уже не под силу справиться с транспортировкой и выведением мокроты.
Аллергия также может вызывать сгущение слизи в бронхах. Когда организм дает иммунный ответ на появление раздражителя (пыли, пыльцы растений, песка, частиц шерсти и т.д.), секреторные клетки дыхательных путей получают команду к активному выделению мокроты. В результате она не успевает выводиться из бронхов и скапливается в их полости.
Вредные привычки, такие как употребление алкоголя и курение, пагубно воздействуют на здоровье всего организма, в том числе и на дыхательную систему. Копоть от дыма, постоянно оседающая в полости бронхов и легких, меняет физические свойства слизи, буквально «приваривая» ее к тканям. Слизь начинает образовывать сгустки, налипающие на бронхи — это вызывает тяжелый кашель. Алкоголь действует не менее мягко, однако его негативный эффект распространяется на трахею.
К сожалению, без применения медикаментов избавиться от застоявшейся слизи в горле практически невозможно. Однако чтобы максимально сократить сроки лечения, стоит придерживаться некоторых правил в процессе проведения терапии.
Советы для больных, у которых плохо отходит мокрота при кашле:
- Необходимо как можно чаще пить воду. Во время болезни наблюдается сильное обезвоживание организма, которое необходимо компенсировать. Зачастую слизь сгущается именно из-за того что клеткам в процессе ее производства элементарно не хватает жидкости. В сутки должно употребляться не менее 2-2,5 литров теплой воды (не чая, газировки или соков, а именно чистой питьевой — бутилированной или кипяченой).
- Исключить из рациона соленую и острую пищу. Эти приправы негативно воздействуют на среду желудка, что также может спровоцировать плохое отхаркивание. К тому же, соль препятствует нормальной циркуляции жидкости в организме.
- Соблюдать постельный режим. Покой и расслабление — залог успешного лечения. Постоянные нагрузки, нахождение в пыльных помещениях или на прохладной улице способствуют попаданию мелких частиц в легкие и дыхательные пути, что только сделает мокроту еще более вязкой.
- Выполнять дыхательные упражнения. Эта несложная процедура, помогающая вывести застоявшуюся мокроту и уменьшить кашель. Для ее выполнения необходимо набрать полные легкие воздуха через нос, ненадолго задержать дыхание, а затем постепенно выдохнуть — и так 5-7 раз.
Соблюдая данные нехитрые правила, больной намного раньше избавиться от навязчивого кашля, вызванного нарушением производства слизи.
Трудное отхаркивание при кашле — это плохой симптом, однако он поддается лечению. Для устранения проблемы современная медицина предусматривает применение специальных препаратов — муколитических и отхаркивающих. Первые делают слизь более жидкой, а вторые способствуют ее скорейшему выведению из дыхательных путей. Однако медикаментозная терапия должна сопровождаться и другими оздоровительными мероприятиями.
В случае, когда мокрота не спешит отделяться при кашле, назначается комплексное лечение. Оно включает:
- употребление препаратов;
- проведение физиопроцедур;
- оздоровление народными способами.
Вместе с лекарствами весьма полезно проводить ингаляции — дышать над горячими жидкостями, вдыхая пар. Это одновременно смягчит горло и увлажнит слизистую, помогая отходящей мокроте активней отделяться от тканей.
Для проведения процедуры используются специальные ингаляторы. Если же таковых не имеется, в домашних условиях можно просто накрыться полотенцем над кастрюлей с горячей водой (народные методы также допускают замену жидкости вареной картошкой). Очень полезны будут эфирные масла — например, перед ингаляцией можно накапать эвкалипт или мяту, лимон.
Домашние способы лечения тоже могут помочь справиться с плохим отхождением мокроты. Чаще всего они предполагают лечение с помощью целебных растений. Также для борьбы с кашлем и застоем слизи активно применяется мед, репчатый лук и чеснок, молоко и сливочное масло.
Лекарства являются основным средством, которое позволяет быстро нормализовать работу дыхательной системы и убрать застой слизи. Наиболее действенными препаратами для улучшения отделения мокроты являются:
Для улучшения проходимости слизи в дыхательных путях можно принимать таблетки или приобрести средства на основе сиропов, растворов — они оказывают аналогичное действие, но при этом не вредят желудку.
Основу такой терапии составляют разнообразные отвары и компрессы. При трудно отделяемой мокроте не рекомендуется употребление алкоголя, поэтому применение настоек внутренне находится под вопросом — решение должно приниматься при участии специалистов. К тому же, спирт нельзя давать детям.
Наиболее действенные народные рецепты отваров:
- Молоко с медом и сливочным маслом. На плите вскипятить молоко, после чего дать ему остыть до теплого состояния. Добавить 1-2 чайных ложки меда, тщательно перемешать. Также для смягчения горла можно опустить в смесь небольшое количество сливочного масла. Давать больному перед сном.
- Отвар на сосновых шишках. Эффективное средство, которое помогает разогнать слизь в дыхательных путях и стабилизировать ее выработку. Для приготовления понадобится 4-6 шишек. В емкость наливают воду (500 мл), доводят до кипения, после чего опускают туда сосновые шишки на срок от 5 до 7 минут. После этого жидкость сцеживают и разделяют на 3-5 порций, давая больному в течение дня.
- Мать-и-мачеха, душица и малина. В среднюю турку или небольшую кастрюлю насыпают по одной столовой ложке каждого растения, затем кипятят воду (около 0,5 литра) и сразу заливают ей смесь. Отвар считается готовым к употреблению уже через 7-9 минут и подается горячим дважды — утром и вечером.
Также можно накладывать компрессы на основе различных отваров трав (чабрец, шалфей, мать-и-мачеха, мята, багульник, календула и т.д.), меда или вареного картофеля. Для процедуры нужно вымочить марлю в жидкости или обмазать ингредиентом, после чего наложить на грудь (только не на сердце) и обмотать полотенцем на ночь.
Если плохо отходит мокрота при кашле у ребенка или взрослого, первым делом все же следует показаться медикам или хотя бы вызвать специалиста на дом для осмотра. Только после правильной диагностики можно с уверенностью начинать курс лечения, который непременно поможет справиться с недугом.
О том как лечить кашель с мокротой, вы можете узнать из следующего видео:
источник
Н аиболее часто у человека образуется избыток слизи в горле в утренние и ночные часы. Подобное явление происходит в силу того, что во время сна мокрота накапливается, нередко просто перекрывая собой просвет бронхов, что становится причиной тяжелого кашля.
При сильных приступах способно даже развитие тошноты. Иногда секрета вырабатывается так много, что пациенту кажется, что в дыхательных путях у него находится ком, мешающий нормально существовать.
Человеческое горло, а также гортань, составляющая с ним одно целое, имеет множество функций.
Воздухообмен с внешней средой — одна из самых главных. Внутренняя полость дыхательных путей выстлана специальным реснитчатым эпителием, который борется с попаданием в них инородных предметов.
В результате образуется мокрота в горле. Она включает в себя остатки слюны, носовой слизи и посторонних, часто инфекционных включений, проникающих в бронхи вместе с вдыхаемым воздухом. В целом трахеобронхиальный секрет не имеет вредного характера, так как служит иммунным барьером для легочной системы.
При любых неблагоприятных факторах он значительно сгущается и распространяется по всей поверхности горла. Откашляться от него становится довольно сложно. Если начался воспалительный процесс, то возможно возникновение заболеваний.
Слизь в горле не отхаркивается тогда, когда она становится слишком вязкой и не только не служит полному очищению дыхания, но умножает количество инфекции и значительно затрудняет общую работу легких .
В этом случае срочный визит к отоларингологу лучше не откладывать. Потому что причинами образования настолько густого секрета могут быть как естественные причины, так и бактериальный, вирусный и грибковый агент. Нередко подобную ситуацию вызывает также аллергия.
Начинать лечение избыточного образования мокроты не имеет смысла, пока не установлена патология, которая вызывает это явление. Чтобы от нее избавиться, важно определить, почему происходит скопление секрета в горле, а затем провести эффективную терапию по его устранению.
Толчком к развитию подобных неблагоприятных симптомов способен стать как внутренний, так и внешний фактор. Изменение характера секрета происходит под влиянием снижения иммунных сил организма, нарушения обмена веществ или внедрения инфекции. Постепенно мокроты становится все больше, а ее консистенция все гуще .
Чаще всего это случается в результате:
- Изменения водно-солевого равновесия;
- недостатка жидкости в организме;
- различных заболеваний, препятствующих реснитчатому эпителию выполнять свои функции;
- хронических болезней;
- перегрева;
- пересыхания горла, гортани и полости рта и др.
Эти причины вызывают уменьшение количества жидкости в организме, уменьшение увлажнения горла и сгущение консистенции секрета. В результате образуется слизь с различными свойствами.
Что делать, когда не отхаркивается мокрота, скажет только специалист. На основе жалоб и тщательного осмотра, он способен сделать необходимое заключение.
Анализируя симптомы, врач точно определит, что послужило причиной развития этого состояния, назначит дифференциальную диагностику и проведет нужное лечение.
Бактерии и вирусы чаще всего становятся основными причинами повышенного образования густой слизи в горле. Реснитчатый эпителий поражается инфекцией и бывает не в состоянии выполнять свои функции. В результате количество вязкого секрета постепенно возрастает, закупоривая собой бронхи.
Обычно таким причинами становятся:
- Бронхит;
- ларингит;
- фарингит;
- простуда;
- воспаление гайморовых пазух;
- синусит;
- фронтит;
- тонзиллит;
- воспаление легких;
- плеврит и т.д.
При развитии вышеперечисленных инфекций возникает скопление слизи, которая обычно не отхаркивается. Иногда ее становится так много, что она перекрывает просвет горла и пациенту становится трудно дышать. Часто образуются застойные явления, которые еще больше усиливают образование мокроты. Она становится вязкой и облепляет его внутреннюю полость, препятствуя отхаркиванию.
Если вовремя обратиться к отоларингологу, то можно избежать перехода патологии в хроническую форму. Кроме того, врач способен исключить при дифференциальной диагностике такие опасные заболевания как туберкулез, рак или силикоз.
При сильном насморке оболочка носа также не справляется со своей функций, в результате чего скопление секрета попадает все глубже, значительно ухудшая состояние человека.
Поэтому, если не отхаркивается слизь в горле, что делать при этом с точностью может сказать только отоларинголог. Он обследует дыхательную систему пациента, начиная с носовой полости и заканчивая долями легких.
По объему, консистенции и цвету мокроты он способен очень многое сказать о возможном заболевании, что подскажет, как безотлагательно начать лечение. Кроме того, врач проанализирует имеющиеся симптомы и выяснит их причину. При исследовании секрета, а также отделяемого носа и зева, выявляется инфекция и определяется ее чувствительность к антибиотикам.
Случается, что скопление слизи происходит вследствие различных заболеваний внутренних органов, не связанных с дыхательной системой.
- Рефлюкс-эзофагит;
- аллергия;
- заболевания пищевода;
- снижение защитных сил;
- хроническое курение;
- силикоз;
- нарушение обмена веществ;
- гастрит;
- аутоиммунные заболевания;
- травма и пр.
Подобные причины приводят к защитной реакции дыхательного горла от излишне агрессивных агентов, отечности слизистой оболочки и нарушению формирования ее эпителия.
Обычно в этом случае секрет носит очень вязкий характер, имеет желтый цвет и отхаркивается с трудом. При освобождении от него раздражение внутренней полости горла возникает снова и мокроты вырабатывается еще больше.
При такие явления сочетаются с воспалением, сильной отечностью и нарушением проницаемости сосудистой стенки. Пациент бывает не в состоянии откашляться, чтобы освободиться от слизи, в большом количестве образующейся в горле.
Для установления точных причин избыточного образования слизи в дыхательном горле стоит осуществить:
- Внешний осмотр;
- пальпацию лимфатических узлов;
- подробную беседу с пациентом;
- биохимический анализ крови;
- фарингоскопию;
- ларингоскопию;
- мазок из зева и горла;
- посев мокроты с определением чувствительности к антибиотикам;
- клинический анализ крови;
- ФГДС;
- исследование гастродуоденального содержимого;
- панель аллергенов;
- рентгенографию;
- флюорографию;
- биопсию;
- изучение анамнеза пациента;
- исследование щитовидной железы и пр.
Очень важно вовремя выявить бронхиальную астму, так как она может стать причиной очень тяжелых приступов, недостаточности малого круга кровообращения, удушья и гипоксии головного мозга.
Эти методы исследования дадут возможность оценить степень выраженности процесса, выявить хронические заболевания, изучить состояние слизистой оболочки дыхательного горла и взять отделяемое для исследования на наличие инфекции.
Если мокрота не отхаркивается уже в течение длительного времени, не исключено, что придется посетить также терапевта, пульмонолога, гастроэнтеролога, аллерголога, невролога, эндокринолога и некоторых других специалистов.
На основании поставленного диагноза назначается соответствующее лечение. Обычно сперва требуется устранить патологический фактор, приводящий к образованию большого количества вязкой мокроты, а затем и сам симптом.
Если у пациента постоянно мокрота в горле, но имеется хороший кашлевой рефлекс, назначаются:
Препараты активируют ферменты слизистой бронхов, повышают эластичность слизи и регенерирует поврежденные поверхности оболочек дыхательной системы.
Если в горле мокрота и кашлевой рефлекс отсутствует, назначают:
Эти препараты комплексного действия, стимулируют работу бронхиальных клеток, снижают вязкость густого секрета и провоцируют кашлевой рефлекс за счет увеличения объема слизи.
Для окончательной коррекции симптомов желателен прием:
- муколитиков;
- отхаркивающих средств;
- ингаляций;
- промывания носа;
- иммуностимуляторов;
- антибактериальных, антивирусных и противогрибковых препаратов;
- наружных медикаментов,
- физиотерапии;
- борьбы с аллергией;
- укрепления дыхательной системы;
- лечебной гимнастики и т.п.
Такие меры дают возможность растворить и вывести вязкую слизь наружу, восстановить нормальную активность реснитчатого эпителия, устранить инфекцию и усилить сопротивляемость организма.
При действии факторов неинфекционной природы важно действовать в три этапа:
- восстановить целостность внутренней оболочки дыхательных путей,
- вылечить воспалительный процесс, приводящий к повышенному образованию секрета,
- провести полный курс лечения хронических патологий.
Особенно важно сделать подобное в тех случаях, когда мокрота не отхаркивается, тяжело дышать. Тогда назначают средства, в первую очередь направленные на облегчение состояние пациента.
Это позволяет избавиться от избытка слизи, нормализовать состояние бронхиальной и легочной системы, а также устранить развивавшиеся в организме явления гипоксии.
В случае, когда слизь в горле не отхаркивается долгое время (14 дней и более, что подразумевает застойные явления) отоларинголог назначает:
Первый препарат разжижает густую слизь, и оказывает противовоспалительное действие на дыхательные пути, второй способствует регенерации поврежденных тканей бронхов, разжижает мокроту, ускоряет ее выведение.
Чаще всего мучительный и приступообразный. Сам по себе кашель представляет собой защитный механизм, который позволяет очищать бронхи от скопившейся слизи, а также пыли, вирусов, микробов и т.д.
Кашель делится на сухой и влажный. Влажный кашель протекает легче, так как он позволяет вывести мокроту из бронхов и чаще указывает на скорое выздоровление. Сухой же кашель обычно встречается в начале заболевания. Он не приводит к выведению мокроты.
Сухой кашель может сопровождать самые различные заболевания. В первую очередь при возникновении непродуктивного сухого кашля подозревают инфекционные заболевания верхних и нижних дыхательных путей. Стоит помнить, что кашель – это лишь симптом, поэтому без выяснения причин его возникновения лечение не назначается.
Если сухой кашель не откашливается, длится долго и сопровождается рядом других симптомов (гипертермия, головная боль, боль в груди и т.д.), необходимо проконсультироваться у врача и срочно пройти обследование.
Наиболее распространенными причинами возникновения непродуктивного кашля являются:
- Инфекции дыхательных путей. Сухой кашель часто появляется на начальных этапах различных респираторных инфекций, таких, как , ОРВИ, . При правильном лечении сухой кашель довольно быстро переходит во влажный, . После выхода мокроты кашель полностью проходит.
- Реактивные заболевания дыхательных путей. Сюда относятся заболевания, вызванные не инфекцией, а иными факторами. Например, причиной сухого кашля может быть бронхиальная астма, бронхит курильщика, обструктивная болезнь легких.
- Сердечные патологии. Существует такое понятие как «сердечный кашель». Он вызван недостаточным кровообращением и питанием тканей легких. При проблемах с сердцем оно не может перекачивать кровь в достаточном объеме. В результате ослабевает деятельность легких, что приводит к рефлекторному кашлю, который часто усиливается по ночам.
- . Причиной сухого кашля может быть и аллергическая реакция. Чаще всего приступы кашля, удушье и одышка появляются при респираторной аллергии на пыль, пыльцу, шерсть домашних животных.
- Гастроэзофагеальный рефлюкс. При рефлюксе часть содержимого желудка попадает в пищевод. Это вызывает массу неприятных ощущений, а также кашель, истинную причину которого определить сложно.
От правильного определения причин возникновения кашля зависит эффективность лечения. В некоторых случаях сухой кашель является побочным эффектом от приема препаратов. Обычно это указывается в инструкции. Для избавления от кашля достаточно прекратить прием препаратов.
Очень часто является не единственным симптомом заболевания. Он сопровождается и другими признаками, которые не стоит игнорировать.
Затяжной сухой кашель может привести к различным осложнениям. Так, например, заболевание может перейти в хроническую форму. Мучительный кашель мешает нормально спать и отдыхать, приводит к стрессам. Сильный и надрывный кашель может спровоцировать рвоту и привести к обезвоживанию.
К опасным признакам можно отнести:
- Высокую температуру. Если температура поднимается выше 38 градусов и держится длительное время, необходимо обратиться к врачу и найти источник воспалительного процесса, на который иммунная система чаще всего реагирует гипертермией.
- Кровохарканье. Кровь в мокроте является опасным признаком, который нельзя игнорировать. Надрывный сухой кашель может приводить к повреждению капилляров бронхов. Также кровохарканье может быть признаком новообразований.
- Гной в мокроте. Если сухой кашель перешел во влажный, но при этом мокрота имеет зеленовато-желтый оттенок, это указывает на бактериальную инфекцию. Такой признак часто сопровождает . Чаще всего пневмония сопровождается также гипертермией, лихорадкой.
- Одышка. Одышка, возникающая не только после физических нагрузок, но и в состоянии покоя, требует обследования. Особенно нужно обратить внимание на одышку, которая появляется в положении лежа во время сна. Обычно это признак нарушения работы сердечно-сосудистой системы.
- Появление отеков. Возникновение отеков может указывать на сердечные патологии, нарушение работы почек и т.д. Если одновременно с кашлем обнаруживаются отеки на ногах, лице, следует сдать анализы.
- Болезненные ощущения в груди. Если во время приступов кашля или после него в области грудной клетки появляется боль, необходимо обратиться к врачу и пройти обследование.
В некоторых случаях кашель может сигнализировать о таком серьезном заболевании, как рак легких. Обычно онкология сопровождается беспричинной потерей веса. Чтобы избежать неприятных последствий и не упустить начало серьезного заболевания, желательно обращаться к врачу сразу же при появлении признаков болезни.
Перед тем, как начать лечение, необходимо обратиться к врачу и обследоваться. тоже может быть разным. Иногда мокрота все же присутствует в бронхах, но она настолько густая и вязкая, что больной не может ее откашлять. В результате кашель сухой и непродуктивный, а мокрота продолжает скапливаться в бронхах. В других случаях сухой кашель не сопровождается выделением мокроты вообще. Лечение при этом требуется различное.
Препараты, назначаемые при кашле, напрямую зависят от причины его возникновения. Чаще всего прописывают следующие медикаменты от сухого кашля:
- Антибиотики. Антибактериальные препараты назначаются при бактериальной инфекции ( , пневмонии и т.д.). Эти препараты непосредственно на кашель никакого влияния не оказывают, но они борются с возбудителем заболевания, поэтому при правильно подобранном антибиотике уже через несколько дней все симптомы начинают ослабевать. Очень часто прием антибиотиков совмещают с приемом других препаратов, направленных непосредственно на лечение кашля. При заболеваниях дыхательной системы чаще всего назначают Ципрофлоксацин, Супракс, .
- Противовирусные препараты. Эти препараты эффективны при появлении первых симптомов. Они помогают остановить распространение вирусной инфекции и ее проникновение в нижние дыхательные пути. Среди противовирусных препаратов наиболее распространенными являются Кагоцел, Ремантадин, Арбидол, Эргоферон, .
- Отхаркивающие препараты. Если мокрота слишком густая, то назначаются отхаркивающие препараты, которые разжижают и выводят мокроту. Они не устраняют сам кашель, а делают его продуктивным. В результате объем мокроты увеличивается, что облегчает ее выведение. При сухом кашле чаще всего назначают , .
- Противокашлевые препараты. Эти препараты назначаются только при отсутствии мокроты в бронхах. Они подавляют кашлевой рефлекс и облегчают приступы кашля. В группу подобных препаратов входят , Синекод, Либексин.
Также помимо лечения самого кашля применяются препараты для снятия других симптомов. Дополнительно могут назначаться жаропонижающие препараты (если температура выше 38 градусов), иммуностимулирующие препараты для активации собственного иммунитета.
Народные средства для лечения кашля могут быть достаточно эффективны, но они имеют накопительный эффект, который проявляется только при длительном и регулярном применении.
Моментального эффекта от народных средств ждать не следует. Также необходимо помнить, что некоторые травы, масла, ягоды и фрукты могут вызывать сильнейшую аллергию.
Среди народных средств лечения сухого кашля выделяют:
- Редька с медом. Старый и эффективный способ смягчить горло и избавиться от сухого кашля. Черную редьку нужно разрезать таким образом, чтобы получилась чаша. Внутрь наливается жидкий мед и настаивается в течение нескольких часов. Такое лекарство можно употреблять по несколько ложек в день, запивая чаем или водой.
- Молоко с маслом. Безопасное средство для облегчения кашля – это теплое молоко с маслом. Однако молоко должно быть именно теплым, а не горячим, иначе можно получить ожог слизистой горла.
- Чай с ромашкой. Ромашка обладает противовоспалительным свойством, помогает снимать покраснение горла, облегчает кашель. Ромашку можно добавлять в чай, а также полоскать теплым чистым отваром горло.
- Растирания. Растирания мазями на основе ментола и эвкалипта помогают облегчить кашель и действуют как ингаляция. Однако эвкалипт может вызывать аллергию.
Эффективным и безопасным способом лечения кашля является ингаляция с помощью . Это ингаляция с помощью холодного пара. В качестве лечебного средства используется минеральная вода или . По рекомендации врача в него можно добавлять препараты.
Ингаляции позволяют препаратам проникать глубоко в дыхательные пути.
Пар увлажняет слизистую, снимает воспаление, разжижает мокроту и облегчает ее выведение. Однако даже такая безопасная процедура имеет ряд противопоказаний. Например, ингаляции не рекомендуется делать перед сном или при высокой температуре, так как жар может усилиться.
Больше информации о том, чем лечить сухой кашель в домашних условиях можно узнать из видео:
Новорожденным детям желательно не делать ингаляции, так как их дыхательная система устроена несколько иначе, ингаляция может спровоцировать приступ удушья. Также маленькие дети не могут самостоятельно откашлять мокроту, которая после ингаляции начинает выделяться активнее.
Слизь и мокрота образуются особыми клетками дыхательных путей для защиты от самых различных повреждающих агентов.
- Мед, имбирь и лимон добавляйте в чай в течение дня;
- Куркума и вода – антисептический напиток, который уничтожит большое количество бактерий в слизистой оболочке. Не употребляйте больше 2-3 чайн.ложек приправы в день;
- Чеснок – противовоспалительное средство, известное с детства, которым почему-то взрослые пренебрегают.
- Острое. Возможно, вы и сами замечали, как от острой пищи , начинает хлюпать нос. Это как раз и есть то самое разжижение мокроты, которого мы пытаемся добиться.
- Жевательная резинка – напрягая мышцы лица, вы вызовете вибрации, которые способны размягчить слизь.
- Белковую пищу: сыр, йогурты и др. Белок может стимулировать выработку секрета, то есть еще более усложнить задачу отхаркивания.
- Жареное и жирное: эти продукты придают еще большую вязкость мокроте.
- Пищевые аллергены : орехи, апельсины, моллюски, соя и др. Аллергия только усугубит текущее положение болезни.
- Мясо.
Избавиться от влажного кашля не так трудно, если регулярно выполнять все необходимые процедуры, а также держать тело в тепле и пить больше жидкости. Если вы еще способы, как быстро вывести мокроту из организма или чем лечить кашель с мокротой у ребенка, оставляйте свои комментарии под статьей!
Маленькие дети часто болеют простудными заболеваниями , ведь их иммунная система еще слабая. Зачастую такие заболевания сопровождаются насморком и кашлем. Когда с кашлем происходит выделение мокроты , это говорит о защитном механизме,с помощью которого дыхательная система очищается от раздражителей. Такие симптомы очень пугают молодых мам грудничков. Как вывести мокроту у грудничка, какие есть для этого эффективные и безопасные способы?

При выделении мокрот кашель называют влажным или продуктивным. Иногда от таких симптомов очень сложно избавиться. Мокроты есть в легких и бронхах у всех людей, поскольку необходима для нормального функционирования дыхательной системы .
У грудничков мокрота может выделяться из-за попадания в органы дыхания:
- слез;
- слизи из носа;
- молока;
- повышенного слюноотделения, когда режутся зубки.
Поводом для беспокойства обычно является повышенная температура тела ребенка, плохой аппетит , беспокойный сон , хрипы и одышка. В этом случае необходима срочная консультация педиатра, который установит диагноз и назначит лечение. Врач по цвету и консистенции мокроты сможет определить характер заболевания. Это даст возможность подобрать нужный способ лечения.
Нельзя заниматься самолечением. ведь у грудничков слабый иммунитет и неправильно выбранная терапия только навредит здоровью. Поскольку кашель является проявлением реакции на патогенные процессы внутри организма, то лечить нужно не симптом, а причины его появления .
Кашель для грудничков очень опасен, ведь его последствия могут привести к различным нарушениям в работе развивающегося организма. Сильный кашель может стать причиной:
- беспокойного сна младенца, бессонницы;
- осиплости голоса;
- появления рвотных масс;
- развития грыжи.
Медики советуют лечить кашель сразу после проявления первых симптомов. Есть несколько способов, которые могут помочь справиться с кашлем. Доступны традиционные методы с применением медицинских препаратов, а также народные способы лечения. Чаще всего их используют в комплексе, чтобы получить более эффективный результат. Мы рассмотрим более подробно каждый из наиболее безопасных и действенных методов выведения мокроты у грудничков.

Во время процедуры ребенок должен вести себя спокойно, а массаж происходить в виде игры. Положительные эмоции всегда идут только на пользу.
В самом начале делается растирание всей поверхности спины малыша. Начиная от плеч и до поясницы, кожа должна слегка покраснеть. Без применения силы слегка нужно пощипывать кожу пальцами и мягко постукивать ребром ладони по всей поверхности спины ребенка. Закончить массаж необходимо массирую спину кулачком мягко и аккуратно. После этого мокроты могут начать отходить. Не нужно пугаться, а быть готовым к этому, чтобы малыш смог откашляться.
Теперь можно приступить к массажу грудной клетки, от ключиц и до области выше сердца. Эти манипуляции помогут отойти мокротам гораздо быстрей.
Медикаментозное лечение должен назначать только опытный педиатр, поскольку в этом вопросе нужно быть очень осторожным. Обычно отхаркивающие средства назначают в том случае, когда другие методы не помогают. Иногда возраст ребенка не позволяет применять обычную ингаляцию или компресс. До 3-х месяцев такие процедуры выполнить не получится, поэтому врач вынужден назначать лекарства.
Есть много лекарственных средств от кашля , которые будут способствовать разжижению и отхождению мокроты. Наиболее эффективными и безопасными для применения в грудничковом возрасте можно назвать несколько видов сиропов:

В этом случае медицинская помощь необходима немедленно. Обычно педиатры при таких симптомах назначают антибиотики. После их применения мокрота будет отходить гораздо легче и быстрей. Некоторые мамы сразу после отхождения мокроты стараются прекратить применение антибиотиков, но курс лечения нужно обязательно завершить.

Детям постарше можно давать на ночь теплое коровье молоко . Его можно давать без добавления других средств. В течение нескольких дней такой метод даст свои результаты.
Обильное теплое питье всегда помогает при таких заболеваниях. Очень хорошо помогает чай из ромашки, шиповника, морсы. Рекомендуется купать малыша в отваре чабреца, если у него мокрый кашель. Эта процедура будет способствовать отхождению мокроты из бронхов и легких.
Для растирок применяют также камфорное масло и барсучий жир . Этими средствами нужно натирать грудь ребенка и стопы и обязательно укутать малыша. На следующее утро можно заметить эффективность лечения.
Рекомендуется увлажнять воздух в детской комнате. В помещении с влажным воздухом ребенку будет легче откашляться . Для этого можно использовать увлажнители воздуха либо обычные простые средства . Например, взять мокрое полотенце и положить его на батарею.
Избавляться от кашля нужно с помощью комплексного лечения и только после консультации с педиатром. Некоторые компоненты могут не подойти из-за непереносимости, поэтому самостоятельно выбранное лечение может навредить здоровью ребенка.
Чтобы мокрота стала не вязкая, пейте много жидкости. Количество воды, морса, сока должно составлять около 3-4 литров в день, конечно, выпить столько сможет не каждый, но нужно немного постараться, иначе мокрота просто не сможет передвигаться . Если откашливание долго не происходит, притом хрипы в легких есть, это очень опасно, так как в слизи начинают развиваться болезнетворные бактерии.
Принимайте муколитические средства растительного происхождения на протяжении 15-25 дней, они не причиняют здоровью, но провоцируют вывод мокроты из легких. Если вы принимаете медицинские лекарственные препараты, то соблюдайте указания врача. Но помните, что после исчезновения всех симптомов, вы должные принимать средство еще несколько дней, не бросайте на полпути.
Когда вы чувствуете, что мокрота высоко , подышите как можно глубже и постарайтесь покашлять. Некоторым людям помогает хорошо откашляться следующий способ: нужно выпить два стакана воды, полежать на спине около 30 минут, глубоко подышать через рот и с силой покашлять. Мокрота должна .
Также можете использовать и прогревающие процедуры, они обладают раздражающим эффектом и провоцируют легкие к сокращению, а мокрота начинает отходить под воздействие тепла. Используйте грелку, ставьте горчичники, банки или совершайте другие тепловые воздействия на грудную . Например, можете раскалять соль и высыпать ее в носок или шаль (подверните края, чтобы соль не ) и кладите своеобразный компресс на грудь. Лежите с ним около 1 часа, откашливание после этого становится обильным.
Для улучшения отхождения мокроты можете посетить терапевта, и он даст вам направление на физиолечение. Не стоит заниматься лечением самостоятельно, особенно если мокрота вязкая и очень , могут появиться осложнения, на лечение которых уйдет масса времени.
При осложнении пневмонии в легких образуется жидкость, которая может быть светлой или кровянистой. Это заболевание называется плеврит. Плеврит бывает сухой и выпотной (экссудативный), чаще односторонний, но может быть и двусторонним, начинается с болей в грудной клетке, усиливающиеся при вдохе и кашле. При скоплении большого количества жидкости начинается дыхательная недостаточность, бледность и синюшность кожных покровов.
- — алоэ древовидное;
- — клюква;
- — сахарный песок;
- — мед;
- — кагор;
- — пихтовое масло;
- — цветки бузины
Для лечения плеврита рекомендуется следующий состав. Возьмите 0,5 литра сока алоэ не моложе 3 лет, 0,5 литра сока клюквы, 0,5 кг сахарного песка, 0,5 кг меда, 0,5 литра кагора. Смешать компоненты в вышеуказанной последовательности. Полученные 2 литра смеси поставить в умеренно теплое, темное место на 2 недели. Ежедневно взбалтывать. Через 2 недели отлить 200 грамм для использования, остальную смесь поставить в холодильник. Принимать первую неделю по 1 чайной ложке 3 раза в день за 20 минут до еды. На следующей неделе уже по столовой ложке. Курс лечения – до окончания состава. Этот состав рекомендуется для лечения плеврита у .
В дополнение к приему растительных препаратов внутрь очень полезно растирать грудную клетку пихтовым , с одновременным приемом масла внутрь. Не рекомендуется прием . Возьмите чистое пихтовое масло (аптечное, но не косметическое), смешайте с 3 каплями масла и 1 чайной ложкой воды и выпейте через коктейльную . Не рекомендуется попадание масла на зубную эмаль, она портится и темнеет. Грудь смазывать на ночь не более чем 5 каплями, тепло закутать.
Отхождению мокроты способствует прием на цветках бузины. Взять 4 крупных зонтика цветков бузины, залить 1 хорошей водки и настоять две недели при комнатной . Принимать по 1 столовой ложке за час до еды три раза в день, не пропускать ни один прием. Для излечения плеврита нужно 1-1,5 бутылки настойки, при туберкулезе – 3 литра с перерывом на 2 недели после приема 1,5 литров.
Особенно тяжелое течение плеврита бывает при его крайнем проявлении – гнойном плеврите. Характеризуется резким подъемом температуры, проливным потом, большой разницей утренней и вечерней температуры, резкой слабостью, кашлем и сильной одышкой.
Часто во время кашля появляется мокрота. Она представляет собой слизь, которая образуется в бронхах. Мокроту обязательно следует удалять, ведь ее скопление может привести к серьезным осложнениям. Прием тех или иных препаратов, а также средств народной медицины лучше согласовать с врачом, чтобы избежать возможных последствий. К тому же опытный врач назначит лечение, которое будет соответствовать поставленному диагнозу.
Если не является результатом каких-либо серьезных заболеваний, например, или , то мокроту можно способами. Отлично помогает справиться сок черной редьки. Для этого овощ необходимо тщательно промыть, отрезать верхушку и ножом сделать углубление, в него положить 2 столовые ложки меда и оставить на 2-3 часа, чтобы редька пустила сок. Принимать такой настой нужно по 1-2 чайные ложки 3 раза в день. Данное можно давать даже маленьким , если нет на продукты пчеловодства.
Хорошо разжижает и выводит мокроту брусника, смешанная с медом. Для приготовления сиропа необходимо промыть и растолочь ягоды, отжать сок и смешать его с медом в равных пропорциях. Принимать его нужно по 1 чайной ложке 4-5 раз в день. Детям в качестве средства от можно давать брусничный морс, добавив в него немного сахара.
Справиться с помогает настойка корня алтея или солодки. Ее можно купить в аптеке, а можно приготовить самостоятельно. Для этого 2 столовые ложки мелко порезанного корня необходимо залить стаканом кипящей воды, а затем дать настояться в течение 30-40 минут. Употреблять данное лекарство можно по 1-2 ч.л. 5 раз в день.
Отлично помогает в борьбе с мокротой настойка из листьев мать-и-мачехи. Ее можно давать даже самым маленьким детям. Для этого 1 столовую ложку сухого или свежего сырья заливают 1 стаканом горячей воды и настаивают 20-30 минут. Детям готовый настой можно развести водой в равных пропорциях.
- как убрать мокроту в горле
Мокрота, застаиваясь в дыхательных путях, мешает нормальному функционированию органов дыхания, вызывает приступы кашля, не дает спать по ночам. Выводить мокроту следует путем ее разжижения и создания условий для легкого отхождения.
- — молоко, сода, мед;
- — брусника, мед, сахарный сироп;
- — корень алтея;
- — отхаркивающие препараты;
- — мать-и-мачеха;
- — настой из почек сосны;
- — молоко, овес.
Пейте лечебные отвары и смеси – смешайте теплое молоко, соду и мед и пейте медленными глотками. Приготовьте напиток из брусники, меда и сахарного сиропа – принимайте столовыми ложками пять раз в день, чередуя прием с употреблением брусничного или клюквенного морса. Приготовьте настой из корня алтея или принимайте готовый – растение хорошо разжижает мокроту.
Делайте хвойные ингаляции. Влажный воздух очищает дыхательные пути, мокрота выходит легче и быстрее.
Теплые масляные компрессы помогают простимулировать выделение слизи, облегчают дыхание. Вместо масла вы можете использовать толченую картошку, сухое тепло, медовые лепешки.
Приготовьте настой из почек сосны – залейте кипящей водой и настаивайте в течение получаса. Пить его нужно два раза в день.
Молочный отвар овса доведите до кипения, дождитесь, пока не выкипит половина объема, и полученную кашицу перетрите через сито. Готовить такую смесь следует три раза в день – выпивайте по порции за один прием. Каждое утро съедайте натощак небольшой кусочек сливочного масла, запивая его чаем или кофе.
- как избавится от мокроты в домашних условиях
Скопившаяся слизь в горле не отхаркивается по одной простой причине. Дело в том, что она образована за счет особенных клеток дыхательных путей для оказания защитных свойств от множества раздражителей. При воспалительном процессе мокрота образуется в больших количествах в гортани, трахее и бронхах либо происходит образование слизи, если воспаление переходит в носовую полость, зев и глотку. Бронхи, в свою очередь, отторгают мокроту, которая затем движется наверх.
В конце концов слизистая масса задерживается в гортани, поэтому пациент способен ее сглотнуть или сплюнуть. Как правило, слизь и мокрота легко отходят, но при тяжелом состоянии могут возникнуть некоторые трудности.
Слизь вырабатывается по причине действия на дыхательные органы таких веществ, как аллергены, пыль и ядовитые газы. Все это оказывает раздражение на их слизистую оболочку. Обычно вязкая жидкость скапливается по причине воспалительного процесса на различных уровнях и ее количество зависит от вида воспаления и места ее локализации. К примеру, она может образовываться в малых количествах при обычном рините, а при бронхите достигать больших объемов.
Существуют причины, приводящие к усилению вязкости слизи (мокроты) и задержанию ее в самом горле. Слизистые выделения густеют по причине:
- недостаточного количества воды в организме;
- увеличения температуры тела;
- пересыхания слизистой оболочки;
- плохой деятельности реснитчатого эпителия в ходе воспалительного процесса.
Мокрота может быть вязкой из-за своего химического и бактериологического состава. Густая мокрота также застаивается в горле, так как с затруднением движется по воздухоносным путям.
Подобная ситуация может наблюдаться из-за недостаточности воды в человеческом организме, при лихорадочном состоянии либо в период потери влаги при потении. Более того, если пациент вдыхает теплый воздух, за счет легких осуществляется быстрая утрата воды. К примеру, в осенний сезон скопление слизистого комка в горле доставляет беспокойство каждое утро.
Густая слизь является признаком развития бронхиальной астмы. При скоплении можно говорить о таких недугах, как:
- неправильное физиологическое строение носовой полости;
- аллергическая реакция;
- болезнь горла, пищеварительной системы;
- вредные привычки (курение);
- ринит, воспаление носовых пазух;
- фарингит и ларингит на любых стадиях;
- острая респираторная вирусная инфекция, грипп;
- бронхит и пневмония;
- отечность легких;
- опухоль органов дыхания.
В частых случаях скопление слизи в горле может сопровождаться першением, кашлем и ощущением комка.

В этих целях нужно повысить величину потребляемой жидкости. Человеку для осуществления своих физических потребностей следует выпивать не менее 30 мл воды в расчете на 1 кг массы тела. Можно пить минеральную воду, чаи на травах, компоты и морсы.
Также нужно предупредить пересыхание слизи в носовой полости, а также в нижних дыхательных путях. В этом случае нужно снизить комнатную температуру воздуха до 22 ° С и меньше. Для получения большего эффекта местно делаются ингаляционные процедуры раствором из соды, полоскания настоями на травах. Для предотвращения пересыхания полости носа следует закапывать увлажняющие капли. Если температура тела достигает выше 38 ° С, нужно принимать жаропонижающие средства на основе парацетамола. Помимо этого, рекомендуется придерживаться диеты с включением в рацион питания овощей и фруктов и сокращением молочных продуктов. Не рекомендуется принимать горячую и острую пищу.
Существует список медпрепаратов, благодаря которым мокрота разжижается и хорошо отхаркивается. Они обладают различным способом воздействия:
- резорбтивным;
- рефлекторным;
- муколитическим.
Такие препараты увеличивают результативность функционирования эпителия и стимулируют способность бронхов сокращаться. При нехватке воды в организме все перечисленные лекарственные средства не действуют. Главное то, что вязкая слизь в горле не означает присутствие заболеваний трахеи и бронхов, поэтому смысла в употреблении отхаркивающих препаратов нет.

Мокрота в гортани оказывает раздражительное действие на слизистую оболочку и вызывает кашель. Во многих случаях при выделении секрета в значительном количестве при заболевании слизь начинает концентрироваться в глотке по окончании сна и является поводом кашля с утра. Та мокрота, которая является вязкой, становится основанием спастического кашля. Если при кашле выделяется слизь, это считается хорошим знаком.
Так как слизь в горле считается не отдельной болезнью, а признаком иных заболеваний, то и терапия данного недуга будет зависеть от вызывающей ее причины:
- При респираторных заболеваниях лечение состоит в ополаскивании горла, употреблении лекарств, обладающих противобактериальным, обеззараживающим и противовоспалительным действием. При этом врач может назначить муколитики, способные разжижать мокроту. При синусите необходимо использование сосудосуживающих капель.
- При аллергии терапия заключается в приеме антигистаминов. Совместно с признаками аллергической реакции происходит выделение большого количества слизи.
- При ситуации, когда слизь выделяется из-за анатомического строения дыхательных органов, следует прибегнуть к хирургическому лечению.

Многим людям помогает и прополис. Перед употреблением его следует превратить в порошок и добавить его в стакан холодной воды. После того как воск всплывет, а прополис останется на дне, нужно взять содержимое на дне и добавить спирт. Настой должен готовиться в темном месте, затем по истечении недели его нужно процедить и смешать с персиковым маслом. Далее средство подходит для смазывания носа, рта и глотки.
При скоплении большого количества слизи в горле результативным средством при возникновении такой проблемы является применение кортикостероидных препаратов в виде капель либо спрея. Результат от приема медикаментов переменный, и по окончании их принятия быстрое отхождение мокроты может возобновиться. Кортикостероиды предназначены лишь для блокировки признаков заболевания, но они не способны вылечить недуг, который спровоцировал появление слизи.
Допустим, при болезни преобладает сухой кашель, при котором вязкая слизь не отходит. Этот кашель необходимо лечить в обязательном порядке, так как он может доставлять болевые ощущения.
Основная задача для эффективного лечения — добиться того, чтобы кашель перешел на другую фазу, стал влажным, легким и безболезненным. В этих целях применяются все перечисленные выше методы лечения мокроты.
Препараты против кашля, обладающие специфическим действием, не рекомендуется применять при активной секреции слизи, так как их прием способен спровоцировать осложнение.
При болезни горла вначале рекомендуется посетить опытного врача, так как причиной образовавшегося комка слизи может быть развитие серьезного заболевания. Для постановки диагноза врач назначит пройти медицинское обследование и сдать необходимые анализы.
Лучше затратить собственное время на выявление причины болезни и далее определить верный способ терапии, чем оказать себе вред, занимаясь лечением совсем другого недуга.
источник