Страшный диагноз «туберкулез легких», некогда звучавший как приговор, теперь не обязательно приводит к гибели пациента. Это заболевание довольно успешно лечится, но чем раньше выявлены симптомы, тем больше шансов на скорейшее выздоровление и отсутствие осложнений.
Исследование мокроты – один из способов выявить легочную форму туберкулеза, определить стадию развития болезни и выбрать эффективные методы лечения.
Для здорового функционирования человеческого организма наличие мокроты необходимо. Этот секрет образуется в дыхательных путях и очищает их от мельчайших частиц пыли и отмерших клеток эпителия. В норме отделяемое не имеет цвета и запаха, жидкое по консистенции, незаметно для человека выводится из организма.
Говорить о возникновении каких-либо патологических процессов в дыхательных органах можно тогда, когда отхаркиваемая субстанция начинает доставлять неудобства. Увеличивается ее объем, изменяется цвет, консистенция, появляются различного рода примеси. В частности, мокрота при туберкулезе легких может содержать гнойные или кровяные вкрапления, значительно повышается ее количество.
Бытует ошибочное мнение, что туберкулез обязательно должен сопровождаться кашлем. На самом деле на ранних стадиях кашель может не мучить больного совсем либо иметь периодический, кратковременный характер. А вот когда он не оставляет пациенту возможности нормально жить и работать, сопровождается кровянистыми выделениями, значит туберкулез перешел в опасную для человека стадию. Здесь требуются радикальные меры, порой заключающиеся в удалении пораженной части легкого. Открытая форма болезни служит поводом для изоляции носителя туберкулезной палочки от окружающих.
При подозрении на туберкулез легких мокрота обязательно подвергается тщательному анализу. Внешний вид отхаркиваемой массы имеет значение, но диагностировать туберкулез только визуально невозможно. Требуется исследование в лабораторных условиях.
Норма суточного объема отделяемой мокроты для здорового человека составляет от 10 до 100 мл. Когда в органах дыхания развиваются патологические процессы, количество отхаркиваемого секрета постепенно начинает увеличиваться, доходя до 500 мл, а в некоторых случаях и до 1,5 л в сутки.
Чем интенсивнее поражение дыхательных путей, тем больше мокроты выделяется. Соответственно для ранней стадии туберкулеза будет характерным небольшой объем, близкий к норме. По мере распространения инфекции, возникновении осложнений количество отделяемой субстанции будет возрастать.
Важно! Только врач способен правильно оценить ситуацию по объему мокроты. Он будет учитывать ее количество в результате однократного отхаркивания и суточную дозу в комплексе с остальными признаками болезни.
Цвет мокроты при туберкулезе может варьироваться в зависимости от стадии заболевания и особенностей разрушительных процессов в дыхательных путях.
Прозрачная, стекловидная характерна для туберкулеза в начальной стадии.
Белая свидетельствует о воспалении с образованием белка. Такая окраска отделяемого присуща больным в начале развития инфекции. Чем насыщеннее белый оттенок, тем больше клеток в организме разрушено заболеванием.
Коричневая, с оттенками ржавчины указывает на то, что произошло повреждение кровеносных сосудов. Подобный оттенок возникает в результате начала разложения тканей дыхательных путей и является продуктом распада крови, в частности, содержащегося в ней белка.
Желтая, с белыми прожилками, зеленая мокрота возможна, когда воспаление в организме больного прогрессирует и провоцирует отделение гноя.
Черная, серая субстанция может отхаркиваться в результате простого окрашивания угольной пылью, табачным дымом или даже крепким кофе либо яркой газировкой. Но если диагноз «туберкулез» подтвержден, то такой цвет говорит о запущенной стадии болезни.
Алая, ярко-красная (кровохаркание) – признак серьезного повреждения кровеносных сосудов, интенсивного внутреннего кровотечения. Бывает на последней стадии заболевания туберкулезом легких. В этой ситуации нельзя медлить с госпитализацией.
Обычно, особенно на начальном этапе заболевания, мокрота при туберкулезе легких не имеет запаха, если только не нарушается ее отток в силу различных причин. Почувствовать зловонный, гнилостный запах можно в случаях отмирания тканей и проникновения в содержимое мокроты продуктов распада.
В зависимости от того, какая мокрота при туберкулезе легких по консистенции, доктор может судить о стадии и форме болезни.
| Вид | Особенности | Стадия заболевания |
|---|---|---|
| Слизисто-гнойная | Жидкая, практически бесцветная с небольшим количеством желтых либо зеленоватых гнойных вкраплений или белых фрагментов слизи. | Поражения тканей незначительны, туберкулез на начальной стадии. Преобладание слизи может указывать на очаговый характер заболевания. |
| Гнойно-слизистая | Средней вязкости, желтого или зеленого цвета, с четко просматриваемыми комочками слизи | Начальная стадия в фазе, для которой характерно прогрессирование губительных для организма процессов |
| Гнойная | Густая зеленая или желтая. Слизь отсутствует, но может ощущаться неприятный запах | Процесс поражения дыхательных органов туберкулиновыми бактериями стремительно развивается |
| Слизисто-гнойно-кровянистая | Густая, стекловидная. Наблюдаются гнойные сгустки, слизистые вкрапления. | Острая фаза болезни. Произошел разрыв каверн, и их содержимое проникает в бронхи. |
| Кровохарканье | Неоднородная по составу, выделяемая в больших количествах, с обилием крови (красная, розовая). | Критическая стадия. Легочное кровотечение. Нужно неотложное медицинское вмешательство. |
Если мокрота отличается четко выраженной гнойной составляющей, это может свидетельствовать об экссудативной фазе туберкулезного воспалительного процесса плевральной полости легких.
Зеленоватый оттенок отделяемого характерен для туберкулеза с множественными очагами инфекции (диссеминированная форма). Также возможна инфильтративная форма, при которой поражается обширная область легкого.
Слизисто-гнойная мокрота может говорить о цирротической форме туберкулеза легких.
Наличие крови может быть обусловлено несколькими причинами:
- распад инфильтратов;
- кавернозная форма туберкулеза;
- кавернозно-фиброзная форма;
- прорыв каверн;
- обширная диссеминация;
- легочное кровотечение.
Увеличение объемов отделяемого способно привести к нарушению дыхательной функции, возникновению кислородного голодания и мучительных приступов удушья. Следствием этого могут стать следующие симптомы:
- продолжительные головные боли;
- головокружения;
- обмороки;
- потеря концентрации внимания;
- снижение работоспособности.
Затрудненное дыхание может привести к еще более серьезным последствиям (особенно в случае долговременного обильного отхаркивания). Возможны нарушения сердечной деятельности, работы центральной нервной системы, легких.
Крайне важно не допускать застоя мокроты в организме. В накапливающейся слизи возникает благоприятная среда для интенсивного размножения болезнетворных бактерий. В результате не исключены разного рода инфекционные процессы в верхних дыхательных путях, что может значительно усугубить общее состояние пациента. Иммунитет больного туберкулезом ослаблен и не способен обеспечить необходимую защиту от воздействия патогенной микрофлоры.
Иногда при нарушении отхаркивающей функции больному назначаются специальные медицинские препараты. Какие именно средства использовать, может сказать только лечащий врач.
Можно ли самостоятельно диагностировать туберкулез по внешнему виду мокроты?
По внешним характеристикам отхаркиваемой субстанции поставить диагноз невозможно. Даже квалифицированному специалисту цвет, консистенция и другие визуальные признаки позволят лишь предположить болезнь, но с точностью определить, какая именно, можно только в ходе лабораторных исследований.
Так, присутствие в мокроте примесей гноя, слизи или крови характерно не только для туберкулеза, но и для ряда других заболеваний:
- повреждение тканей бронхов или трахеи в результате травмы;
- бронхит в острой или хронической форме;
- пневмония;
- абсцесс легкого (возникновение полости в легком, заполненной гноем);
- эмболия (закупорка) легочной артерии;
- бронхоэктатическая болезнь (необратимые изменения бронхов);
- респираторный муковисцидоз (нарушение функционирования желез в легких);
- злокачественная опухоль (рак) легких;
- нарушение сердечной деятельности;
- заболевания органов ЖКТ.
Важно не путать секрет из бронхов и легких с обычной слюной или выделяемой из носоглотки слизью.
Чтобы анализ показал максимально достоверный результат, материал должен быть правильно собран. Достаточно будет 2-3 мл отделяемого.
Сбор мокроты производят рано утром перед едой. Обусловлено это тем, что во время сна в бронхах накапливается достаточное количество нужного секрета. А при смене положения тела (из горизонтального в вертикальное) содержимое дыхательных путей лучше отхаркивается.
Обязательно оградить анализ от лишних бактерий из ротовой полости. Поэтому необходимо почистить зубы, прополоскать рот кипяченой водой или специальным слабо концентрированным раствором алюмоквасцов.
Посуда для сбора отделяемого должна быть стерильной, желательно стеклянной, с плотно закрывающейся крышкой. В настоящее время в аптеках продаются специальные, предназначенные для анализов контейнеры.
После глубокого вдоха делается максимально резкий выдох и мокрота сплевывается в подготовленную емкость.
Можно недолгое время до отправки в лабораторию хранить собранное отделяемое в холодильнике.
Важно! Слюна в мокроте нередко приводит к искажению результатов анализа на туберкулез. Поэтому нужно стараться, чтобы в биоматериал ее попало как можно меньше.
В случаях, когда кашель не сопровождается отхаркиванием мокроты, врач может назначить стимулирующие этот процесс препараты. Если естественным образом взять материал для диагностики не получается, прибегают к сбору при помощи зонда.
Одного исследования, основанного на самостоятельном сборе мокроты пациентом, для постановки диагноза «туберкулез» недостаточно. Поэтому еще дважды больной будет сдавать отделяемое под наблюдением медицинских работников.
источник
В здоровом организме бронхи вырабатывают слизь без цвета и запаха, которая необходима для того, чтобы очищать дыхательные пути от попадающих туда микроскопических частичек пыли, вдыхаемого мусора и микробов. Механизм очищения органов дыхания очень прост: реснички эпителия, устилающего их, поднимают слизь наверх вместе с чужеродными частицами. В норме такой мокроты вырабатывается очень мало, поэтому здоровый человек не замечает ее отделения, и она проглатывается вместе со слюной.
Но на фоне любого воспалительного процесса, сопровождающего, какое-либо заболевание дыхательных путей, в том числе и туберкулеза, количество продуцируемой бронхами мокроты значительно возрастает. Это связано, в первую очередь, с раздражением бокаловидных клеток, а также, при присоединении воспалительного процесса, когда клетки иммунной системы организма начинают поглощать патогенные микроорганизмы, образуются гнойные массы. Они также формируют отделяемое в виде мокроты при заболеваниях дыхательных путей. С помощью кашля организм выводит эту жидкость – именно с помощью нее диагностируются многие бронхо — легочные патологии и выявляется степень и характер течения воспалительного процесса.
Количество выделяемой при влажном кашле мокроты также указывает на некоторые особенности течения заболевания. При этом она может, не выводится посредством кашля совсем (трудноотделяемая мокрота) или, наоборот, биоматериал можно собрать без каких-либо трудностей. Два самых распространённых исследования этого отделяемого – это бактериоскопия и посев: именно эти два этапа позволяют провести точную диагностику заболевания, вызвавшего повышенное отделение мокроты и как следствие, влажный кашель с рядом сопутствующих симптомов.
- Для начала необходимо позаботиться о контейнере – его можно купить в любой аптеке. Это специализированная емкость для сбора мокроты: она стерильна, с широким горлышком и крышкой. Также контейнер могут выдать в медицинском учреждении. Необходимый объем биоматериала для исследования – 5мл, поэтому емкость должна быть соответствующая.
- Самым подходящим временем для сбора мокроты являются утренние часы, поскольку за время ночного сна скапливается достаточное количество и собрать ее гораздо легче. Однако бывают такие обстоятельства, когда мокрота забирается в любое время суток.
- Перед тем, как приступить к сбору мокроты на анализ, тщательно прополоскать ротовую полость, при этом чистить зубы перед этим нельзя.
- Биоматериал для анализа собирается следующим образом: сделав максимально глубокий вдох, задержать дыхание, после чего медленно выдохнуть – повторить еще раз. Сделав третий глубокий вдох, резко выдохнуть, как бы выталкивая воздух из лёгких, и как следует откашляться. Во время этого рот должен быть прикрыт марлевой повязкой.
- Контейнер необходимо придерживать у нижней губы — сплюнуть в него все содержимое, которое получилось откашлять и плотно закрыть стерильную баночку крышкой.
- Если после одного раза мокроты отошло очень мало, то процедуру следует повторить, для того чтобы собрать необходимое для исследования количество(5-7 мл.)
Для начала можно попробовать поменять положение тела при откашливании: облегчают отхождение мокроты наклоны вниз, положения, лежа на боку или на животе.
Если такие меры не привели к положительному результату, то можно принять отхаркивающие средства или сделать ингаляцию. Отхаркивающие препараты назначает лечащий врач, и начинать принимать их необходимо за сутки до сбора мокроты (бромгексин, амбробене и другие традиционные препараты). Совместно с приемом таких препаратов необходимо употреблять достаточно большое количество жидкости для облегчения отхождения мокроты.
Ингаляцию для этой цели делают на основе раствора соды и соли. Вдыхать такую смесь следует через небулайзер 10-15 минут(40-60 мл.). Если начинается усиленное слюноотделение, то ее нужно сплюнуть, только потом собирать мокроту.
Если не удается собрать мокроту всеми вышеперечисленными способами, то пациенту назначается процедура бронхоскопии. Еще такое исследование проводится в случаях, когда необходимо собрать секрет мокроты с бронхов, без примесей слюны и носоглоточной микрофлоры.
Процедура проводится посредством двух методик:
- В бронхи вводится 100-200 мл. физ. раствора через вставленный катетер, после чего полученная жидкость посредством аспирации выводится обратно.
- В просветы бронхиального дерева вводят катетер для прямой аспирации слизи.
Пациенту необходимо пройти подготовку к этой процедуре: не употреблять пищу и жидкость в течение 6 часов, как правило, она назначается на утреннее время, чтобы пациенту было легче выдержать такой интервал времени. А после нее не употреблять аспириносодержащие препараты, которые обладают способностью разжижать кровь.
И промывные воды, и непосредственно мокрота, полученные таким способом, используются для всех видов исследований на данном биоматериале.
Если сдача мокроты проводится в условиях стационара, то медицинский работник предоставляет пациенту специально оборудованную процедурную, консультирует по поводу процедуры сдачи и контролирует весь процесс. Также медработник подписывает контейнер с биоматериалом и отправляет его на исследование.
Анализ мокроты на туберкулез позволяет выявить легочный тип развития заболевания. Основными показаниями для его проведения являются:
- Кашель затяжного характера (влажный или сухой);
- Выявленные затемнения на снимках рентгена;
- Повышенная температура тела.
Для постановки диагноза туберкулез легких, анализ мокроты является обязательным в спектре исследований, проводимых при подозрении на данное заболевание. Обязательным исследование на инфицирование туберкулезом считается в тех случаях, когда больной больше трех месяцев страдает от сухого кашля, который не поддается никаким видам лечения.
В связи с тем, что биоматериал для исследования на микобактерии берется не только при помощи непосредственного отхаркивания, но и путем бронхоскопии, данное исследование имеет противопоказания. При процедуре бронхоскопии вводится трубка в верхние органы дыхания под общей или местной анестезией. Поэтому, такая методика забора анализа противопоказана:
- пациентам, страдающим аллергией на обезболивающие медикаменты;
- людям с тяжелой дыхательной недостаточностью;
- с нарушениями свертываемости крови;
- пациентам, в ближайшие пол года перенесшим инфаркт миокарда или инсульт;
- с такими заболеваниями, как эпилепсия и шизофрения.
Детям до 18 лет процедура бронхоскопии назначается и делается только с согласия родителей. Сама процедура является безопасной и осложнения вызывает крайне редко, но препараты, предназначенные для общей и местной анестезии, могут вызывать непереносимость и аллергические реакции. Этот вопрос необходимо обязательно обсудить перед процедурой с лечащим врачом.
Самым весомым плюсом этого анализа является стопроцентная точность диагностики и возможность выявления туберкулеза на ранних этапах заражения. Тест включает в себя забор нескольких проб, которые способны однозначно указать присутствие или отсутствие возбудителя в легких пациента.
Сам анализ вариативен, и проводить его можно удобным для пациента способом; данная методика выполняется в короткие сроки, и доставляет минимум дискомфорта пациенту.
Такой метод сбора анализа на микобактерии не имеет побочных воздействий на организм пациента. Нет необходимости вводить медицинские препараты или сдавать анализы крови, мочи. По сути, сбор анализа на микобактерии происходит естественно, без особых трудностей и дискомфорта для пациента. Часто это становится актуально, когда речь идет о малолетних детях, которые весьма негативно переносят такие диагностические процедуры.
С помощью такого информативного метода, как бронхоскопия, медики имеют возможность выявить и другие патологии небактериального характера на ранних сроках (бронхиальная астма, рак легких и т.д.). Расширенное исследование качественного состава мокроты позволяет произвести диагностику на любом этапе развития заболевания . Таким образом, анализ может не только подтвердить или опровергнуть диагноз туберкулез, но и установить причину возникновения тревожной симптоматики.
К минусам можно отнести достаточно долгое ожидание результата анализа. На это есть две главные причины: многостороннее обследование биоматериала, включающее в себя бактериологический анализ и посев мокроты на питательные типы сред, который и является самым долгосрочным видом исследования. Время ожидания может растянуться от 3 недель до двух месяцев.
К отрицательной стороне также можно отнести многократное проведение бронхоскопии при подозрении на заражение туберкулезом, при отсутствии главного симптома – кашля.
После того как биоматериал поступил на исследование в лабораторию, специалист в первую очередь, занимается его визуальной оценкой. При тяжелых формах туберкулеза, например, в мокроте наблюдаются вкрапления крови или кровяные сгустки. Но такое отделяемое не является стопроцентным показателем заражения туберкулезом – наличие крови в мокроте может говорить и о крупозной пневмонии, и об опухолевых процессах, о бронхоэктатической болезни.
Если все же речь идет о туберкулезном заражении, то при дальнейшем исследовании в мокроте будут обнаружены микобактерии. В современной медицине используются две основных проверенных временем методики лабораторного исследования мокроты: бактериоскопическая и культуральная (биологическая).
Бактериоскопия применяется в диагностике туберкулеза уже более ста лет. Она включает в себя макроскопическое описание, микроскопическое исследование – при нем выявляются эритроциты, волокна легочной ткани, коралловидные, спириллы Куршмана и т.д. В мокроте зараженного туберкулезом пациента обнаруживаются, помимо микобактерий, темные фрагменты (зерна) – это частицы старых, распадающихся очагов.
Этот метод используется не только для выявления и диагностики такого коварного заболевания, как туберкулез, также он помогает в выборе рациональных схем химиотерапии и оценке их клинической эффективности.
Бактериологическая диагностика проводится в таком порядке:
- Обработка материала, поступившего в лабораторию.
- Микроскопическое исследование мокроты.
- Посев мокроты на туберкулез.
- Идентификация микроорганизма при помощи бактериологического и биохимического тестирования.
- Определение лекарственной чувствительности туберкулезной палочки.
Проводится исследование мокроты на туберкулез с помощью двух методов: обычная (простая) бактериоскопия и метод флорации. Простой метод включает в себя приготовление мазков из комочков мокроты – их помещают между двумя предметными стеклами. Затем одна часть биоматериала окрашивается по Грамму на общую флору, а другая – на микобактерии туберкулеза.
С начала 90-х годов многие современные лаборатории стали использовать в диагностике туберкулеза флюоресцентную микроскопию, основанную на кислотоустойчивости микобактерии. Под воздействием ультрафиолетового излучения туберкулезные палочки проявляются в ярко-желтом цвете на черном фоне.
Культуральный метод включает в себя такие диагностические процедуры:
- Удаление белковых масс путем обработки мазка разжижающими веществами.
- Удаление сопутствующей бактериальной формы с помощью деконтаминации образца.
- Встряхивание.
- Отстаивание смеси.
- Помещение в холодную центрифугу.
- После этого содержимое пробирки отбирается на посев:
- агаровой среды,
- плотной яичной среды,
- бульонного культивирования автоматизированного типа.
Культуральный посев мокроты повышает точность исследования в разы — при более легких степенях развития заболевания, при которых бактериологический метод может показать отрицательный результат. Однако работа таким методом требует хорошо оснащенных, современных лабораторий, которых, к сожалению, не имеют многие небольшие города и поселки городского типа.
Самыми быстрыми и точными видами анализов на обнаружение туберкулезной палочки являются молекулярно-генетические методы диагностики. Это современные комплексы анализов, включающие в себя расшифровку генома микобактерии туберкулеза. Такие молекулярно-диагностические методы открыли в современной медицине хорошие перспективы на последующее развитие эффективных методик борьбы с этим коварным заболеванием. Наиболее часто используется способ полимеразной цепной реакции – это тест предназначен для выявления микобактерии в мокроте или установления вида бактерий в культуральных средах.
Что имеет первостепенное значение в постановке диагноза — это время: вместе с обработкой материала, идентификация туберкулезной палочки занимает всего 5-6 часов. Кроме того, реакция ПЦР обладает высокой чувствительностью и специфичностью, что является залогом стопроцентно точного результата.
источник
Туберкулез является одним из самых массовых заболеваний в мире. Это трудноизлечимая инфекционная болезнь, которая не проходит без последствий для организма и может привести к смертельному исходу. Основные клинические проявления туберкулеза – субфебрильная температура тела на протяжении нескольких недель и кашель, который сопровождается выделением мокроты, зачастую кровавой.
Анализ мокроты на выявление бактерий туберкулеза является одним из важнейших диагностических методов болезни. В случае туберкулезного воспаления, как и многих других воспалительных заболеваний дыхательной системы, «мокрый» кашель является защитным механизмом организма. При помощи этого процесса организм пытается избавиться от инфекции.
Выявлением пациентов, заболевших туберкулезом, занимаются врачи первичных лечебных заведений. Но подтверждается диагноз в специализированном противотуберкулезном учреждении. Сбор мокроты на микобактерии туберкулеза относится к обязательным диагностическим минимумам.
Симптоматика туберкулезной инфекции может не проявляться длительное время. При развитии патологии появляется сухой кашель, на смену которому приходит мокрый, с выделением патологической слизи.
Характер самого секрета может быть разным:
- Изначально это вязкая, бело-гнойная мокрота, в последующем ее вязкость увеличивается.
Количество мокроты за сутки в течение всей болезни также изменяется. На пике болезни оно может достигать 300-400 мл за сутки. При этом постепенно отделение бронхиального секрета затрудняется, кашель приобретает спазматический характер. Первоначально мокрота преимущественно отходит утром, далее – в течение всего дня.
Основные методы выявления микобактерии туберкулеза в биологических жидкостях:
Согласно рекомендациям ВООЗ, забор проводят не меньше двух раз. Исследование назначают при обращении к врачу пациента с жалобами на кашель, который длится более 3 недель. После чего проводят бактериоскопическое исследование и выявляют наличие кислоустойчивых бактерий.
Существует определенная последовательность сдачи анализа мокроты при подозрении на туберкулез:
- Всем пациентам, которые подвергаются клиническому обследованию, производят забор двух образцов секрета для микроскопии.
- Контейнеры для сбора должны быть одноразовые с широкой горловиной, объемом не меньше 5-7 мл.
При диагностическом исследовании важно знать правила сбора мокроты на туберкулез:
- Забор материала производят в утреннее время до приема пищи – за ночь во время сна образуется большое количество мокроты, что облегчает непосредственно проведение забора выделений и повышает информативность исследования.
- Нужно провести все гигиенические процедуры ротовой полости: почистить зубы и пополоскать слизистую рта – это проводится с целью предотвращения попадания в патологический материал остатков пищи и микрофлоры ротовой полости.
- Перед самой процедурой не следует принимать противокашлевые лекарственные препараты, так как угнетение кашля может затруднить отхождение слизи.
- Вечером перед сном накануне забора материала назначают препараты, которые облегчают отхождение секрета (муколитики). Если отхождение мокроты затруднено, то в таком случаем применяют ингаляционное введение разжижающих или отхаркивающих лекарственных средств.
Забором материала занимаются работники лечебных медицинских учреждений. Лучше всего сдавать мокроту под контролем медика, который определит правильность выполнения процедуры. Изучением патологического материала занимается лаборант, задача которого заключается в точном и правильном исследовании мокроты.
Мокроту для исследования на туберкулез необходимо доставить сразу же после ее забора. В крайнем случае, она хранится не более семи дней в холодильнике при температуре +3°С. При транспортировке все контейнеры плотно упаковывают в специальные биксы, фиксируя их в вертикальном положении. Должна быть защита от УФ лучей. К каждому боксу прикрепляют описание образцов ТБ-05(а), дату и номер забора.
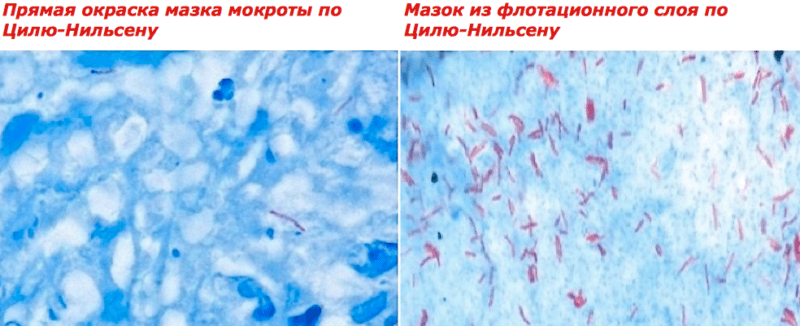
Бактериоскопическое исследование заключается в создании мазка на предметном стекле, который проходит определенные этапы обработки. Одним из них является окрашивание по методу Циля-Нильсена. Далее проводят пересмотр 100 полей зрения. Если не обнаруживаются МБТ, то просматривают еще дополнительно 200.
Также исследуемый материал окрашивают карболовым фуксином. Затем обесцвечивают 5% раствором серной кислоты или 3% солянокислым спиртом. Затем мазок окрашивают метиленовым синим и просматривают в микроскопе с применением имерссионного масла.
Важно! Всем пациентам с подозрением на туберкулез проводят микроскопию трех различных образцов мокроты. Это может выполнить любая клиническая лаборатория. Данное исследование входит в диагностический минимум на предмет туберкулезной инфекции.
Микроскопическим методом обычно выделяют около 75% всех бактериовыделителей среди впервые заболевших туберкулезом. Важно придерживаться кратности диагностических мероприятий – это повышает выявляемость и информативность.
При своевременно проведенном бактериоскопическом исследовании можно выявить больного на начальной стадии заболевания, изолировать его, и уже в ближайшее время начать специфическую химиотерапию, что, в свою очередь, снизит вероятность возникновения осложнений.
Бактериологический метод исследования проводят при помощи таких способов, как:
- люминесцентная микроскопия мазков;
- посев мокроты на туберкулез;
- биологический способ (заражение морских свинок);
- иммуноферментное исследование;
- молекулярно-генетический способ;
- ВАСТЕС 460 – жидкостно-культуральная система;
- MGTT 960;
- амплификация нуклеиновых кислот – ПУР.
В основном эти методы относят к высоко специализированным и проводят в специальных лабораториях.
Расшифровка результатов анализа на наличие микобактерии туберкулеза заносится в форму ТБ-05 (заполняется на каждого пациента). Данное заключение содержит следующие пункты:
- название ЛПУ;
- дата заполнения;
- ФИО, возраст, пол, адрес пациента;
- причина проведения анализа (диагностика, контроль);
- номер образца и районный идентификационный номер пациента;
- дата забора мокроты;
- результаты диагностики (лабораторный порядковый номер, внешний вид мокроты, микроскопический анализ, ФИО лаборанта с подписью и датой).
Несмотря на то, что результат исследования может быть положительным, установлением окончательного диагноза занимаются фтизиатры в туберкулезном диспансере. Как правило, требуется проведение еще нескольких методов исследования, одним из которых является рентгенологический.
В зависимости от результатов микробиологического исследования, существует 4 варианта тактических действий:
- При нахождении КУБ (кислотоустойчивых бактерий) в двух мазках бронхиального секрета больного необходимо направить в противотуберкулезный диспансер.
- Если КУБ найдены в одном мазке из двух, необходимо провести рентгенологическое исследование. После этого больно отправляют в противотуберкулезный диспансер для уточнения диагноза.
- Если КУБ не выявлены ни в одном из мазков, но тем не менее есть клинические проявления туберкулезной инфекции, а рентгенологически определяются очаговые или инфильтративные изменения в легких – проводят тест-терапию антибиотиками широкого спектра действия в течение двух недель. При этом нельзя назначать специфические к туберкулезному возбудителю препараты. Если терапия успешна – диагноз туберкулеза снимается. Но если терапия не дала результата, то в таком случае больного отправляют на дообследование в туберкулезный диспансер.
Мазок мокроты при туберкулезе
Результаты считаются положительными и имеют определенную степень, если:
- В каждом поле зрения определяется больше 10 КУБ – степень 3+. При этом проверяют не меньше 20 полей зрения.
- В каждом поле зрения определяется от 1 до 10 кислотоустойчивых бактерий – степень 2+. При этом просматривают от 50 полей зрения.
- На 100 полей определено от 10 до 99 КУБ – степень 1+. Проверяют при этом не меньше 100 полей.
- На 300 полей определено 4-9 КУБ – недостаточно позитивный результат степень 1+. В соответствующей графе записывают конкретную цифру, например, 6/300.
Негативным считается результат, если:
- При исследовании не меньше чем 300 полей зрения определено от 1 до 3 КУБ.
- При исследовании 300 полей зрения не найдено ни одного КУБ.
Повторный забор проводят через несколько дней для постановки точного диагноза. Самый оптимальный вариант – трехразовая сдача. Иногда могут потребоваться дополнительные пробы. Результаты бактериологического исследования можно получить на следующий день после сдачи мокроты.
При соблюдении всех правил забора материала, техники безопасности и своевременном обращении за медицинской помощью диагностика и лечение туберкулеза не вызовет никаких затруднений.
источник
- Сбор мокроты на микобактерии туберкулеза
- Обследование на туберкулез: как собрать мокроту
- Различные методики обследования на туберкулез
- Диагностика с помощью ПЦР
- Подводим итоги
Заболевания дыхательной системы наверняка знакомы каждому. Врачи часто для постановки диагноза берут анализ мокроты на туберкулез.
У всех было такое состояние, когда появлялся сухой кашель, незначительно повышалась температура тела, имелась слабость во всем теле. Данные симптомы характерны для многих заболеваний, однако одним из тяжелых видов такой патологии является туберкулез.
Туберкулез легких широко распространен в таких странах, как:
Это заболевание зачастую имеется у лиц без определенного места жительства, заключенных, малообеспеченных людей. Оно характеризуется тяжелым поражением легких с образованием полостей распада (каверн), очагов уплотнения в легких. Они поражаются, в частности, из-за того, что легочная ткань обильно снабжена кровеносными и лимфатическими сосудами. А это обуславливает распространение туберкулеза на другие системы органов.
Мокрота — секрет слизистой оболочки бронхов, при нормальном состоянии организма не образующийся. Во время заболевания наблюдается повышение секреции данной субстанции. Она начинает образовываться даже в самых мелких бронхах, что существенно увеличивает риск попадания микобактерий (основной возбудитель туберкулеза) в мокроту. Во время кашля частицы мокроты несколько рассеиваются в выдыхаемом воздухе. При вдыхании подобного воздуха происходит попадание микобактерий в незараженный организм , в котором, при соблюдении определенных условий, развивается инфекционный процесс, и туберкулез начинает прогрессировать.
При появлении вышеуказанных симптомов паниковать не стоит, так как вполне возможно, что место имеет банальная простуда. Однако туберкулез следует заподозрить , когда данные симптомы имеются уже довольно долгое время (не менее двух недель), пациент похудел за это время, а также если не делалась контрольная флюорография (нет данных минимум за полгода). Если же симптомы развились за несколько дней, есть стопроцентная уверенность в том, что это не туберкулез.

При подозрении на туберкулез (наличие на снимке очаговых уплотнений до 1 см в диаметре, затемнения доли или сегмента легкого, чаще всего, верхних его частей) немедленно стоит обратиться к фтизиатру за консультацией. Если же и у него возникнет подозрение на туберкулез, то сразу же будет назначен анализ мокроты.
В первую очередь следует взять чистую и стерильную баночку или плевательницу для слюны, чтобы избежать неправильной интерпретации анализа. Перед сплевыванием мокроты обязательно нужно почистить зубы, так как чаще всего неправильные результаты обусловлены попаданием микроорганизмов из ротовой полости.
Мокрота лучше всего отходит после длительного периода покоя (ночной сон). Она сплевывается в баночку. Лучше всего сразу же закрыть баночку. Хранить ее до исследования нужно в темном и прохладном месте. Оптимальное время для доставки мокроты на исследование — 2 часа. Каким же образом проводится само исследование мокроты?
Самыми примитивными методиками определения микобактерий являются бактериоскопический и бактериологический методы. Бактериоскопия основывается на выявлении под микроскопом специфических микробных тел, однако нельзя судить о наличии туберкулеза только по наличию данных микроорганизмов. Для более достоверного исследования обязательно проведение таких процедур, как ИФА, ПЦР.

В первом случае имеет место перекрестная реакция антигенов. Ложноотрицательный результат возможен, когда в среду было внесено мало реагента и его просто не хватило для полноценной реакции между антигеном и вносимым компонентом.
Для лучшего выявления бактерий мазок окрашивают специфическими красителями (окраска по Цилю-Нельсену).
Если для бактериоскопии мокроты мало или больной ее не выделяет, лучше всего накануне перед сном прописать пациенту амброксол или бромгексин.
Если же все-таки имеется пометка КУБ+, то следует продолжить исследование.
В первую очередь необходимо провести иммуноферментный анализ (ИФА).
Суть его заключается в следующем:
- К раствору, содержащему исследуемый антиген, добавляют специфические антитела. Их имеется две разновидности — меченые и немеченые.
- Немеченые вносятся в среду на первом этапе, а на втором — меченные определенными ферментами.
- При присоединении данных антител к антигенам образуется комплекс антиген-антитело. Концентрации вносимых компонентов известны.
- После связывания компонентов определяют ферментативную активность среды, по которой судят о количестве антигена и возможном диагнозе.
ИФА методика позволяет довольно быстро определить наличие специфических антигенов и поспособствовать постановке диагноза.
Еще одним из часто использующихся методов исследования является определение микобактерий на ВАСТЕС.
Под ВАСТЕС понимают специализированные аппарат, в котором возможно определение многих видов микроорганизмов. Суть исследования такова:
- Мокроту, полученную от пациента, разбавляют специальной средой, для каждого микроорганизма подбирают собственную.
- Пробирку с полученным раствором помещают в аппарат, где в определенных условиях проводится выращивание штамма бактерий.
- По мере их роста за счет содержащихся в среде веществ начинает вырабатываться углекислый газ, который соединяется со специальным красителем.
- Он воспринимается определенными датчиками.
- По тому, какой имеется индекс флюоресценции, судят о том, какие микроорганизмы находятся в исследуемом образце.
Более простой разновидностью этой методики является бактериологический метод или, как его называют, культуральный. Проводится посев мокроты на специальную среду, и в течение месяца наблюдают за тем, какие колонии растут. Если они приобретают специфический вид для микобактериальной культуры, то диагноз туберкулеза можно считать подтвержденным и доказанным. Однако этот метод используется крайне редко, так как занимает довольно много времени.
К более сложным методам относят диагностику микобактерий при помощи ПЦР. Эта методика доступна не во всех учреждениях здравоохранения и проводится обычно как минимум на районном или областном уровнях.
Полимеразная цепная реакция основывается на образовании в исследуемой среде участков генетического материала, сходного с таковым у микобактерии. Мокрота подвергается термической и химической обработке, после чего в определенных условиях в нее вносят необходимые реагенты. На основании имеющегося генетического материала происходит достраивание цепей молекул, которые впоследствии исследуются. Если генетический материал соответствует таковому, как у микобактерии, то диагноз можно считать подтвержденным.
Если диагноз туберкулеза положительный, пациента необходимо сразу же изолировать от других людей с целью исключения риска заражения окружающих.
Согласно исследованию количества микобактерий в мокроте, больных туберкулезом можно подразделить на две группы — БК+ и БК- К группе БК+ относят активных выделителей микобактерий, у которых имеется прогрессирующий процесс в легких. Такой контингент и представляет наибольшую опасность для окружающих.
Если же было подтверждено, что мокрота не содержит микобактерий или они единичны, то такой человек относится к группе БК- Он не представляет опасности для окружающих, однако с целью профилактики прогрессирования заболевания и перехода его в открытую форму такого человека тоже необходимо изолировать.
При проведении соответствующего лечения и подтверждении, что человек не является бактериовыделителем, больные становятся на учет к фтизиатру. При наличии нескольких отрицательных результатов на КУБ и БК (т.е. при получении стерильной мокроты при повторных методиках обследования типа ИФА или ПЦР) пациента снимают с учета.
Как видно, туберкулез является довольно значимой проблемой современного общества. Никогда нельзя знать заранее, отчего кашляет человек и может ли контакт с ним привести к тяжелым последствиям. Именно из-за этого, методика выявления микобактерий туберкулеза совершенствуется. Создаются новые экспресс-методы, позволяющие по наличию мокроты и ее характеру сразу же определить наличие туберкулеза у пациента. Однако все они играют важную роль на ранних стадиях заболевания, когда процесс еще не стал активным.
источник
Туберкулез – это микробная, специфическая и хронически протекающая инфекция.
Вопреки распространенному мнению, что туберкулез поражает только легкие, он опасен для всех тканей тела, за исключением волос и ногтей. Но легочные формы инфекции наиболее распространены, поэтому для диагностики этой формы применяют посевы мокроты.
Но это не единственная методика определения болезни. Нередко туберкулез протекает скрыто, его принимают за ОРВИ, бронхиты, пневмонии и другие проблемы здоровья, важно вовремя его определить, так как лечение длительное, сложное и многоэтапное, подавить бактерии непросто.
Чтобы определить наличие патогенных бактерий в организме больного, можно использовать несколько методов исследования. К ним относят микроскопию мокроты (метод Циля-Нильсена), люминисцентное исследование, посев мокроты (или бактериоскопия) и метод ПЦР-реакции.
Все эти тесты обнаруживают наличие микобактерий туберкулеза в образцах мокроты, собранной по всем правилам и немедленно доставленной в лабораторию.
Чтобы результаты были достоверными, берется не одна, а три пробы мокроты, из каждой берется необходимый объем материала для исследования.
Результаты считают положительными, если хотя бы в одной из трех проб обнаруживаются микобактерии туберкулеза – кислотоустойчивые микробы. Для всех этих исследований берут мокроту, которую получают при откашливании или за счет отсасывания из бронхов или бронхоскопии.
Данный метод на сегодняшний день, наряду со всеми другими, относится к ведущему методу диагностики туберкулеза. Он помогает визуально определить микобактерии, и сделать выводы о том – есть он в образцах или нет. Этот метод, хотя он простой и примитивный, не уступает многим другим более сложным и дорогим методикам в точности. Исследование проводится после получения образца мокроты при откашливании:
Мазок окрашивается специальными красителями;
Методика доступная и простая, экономичная и может применяться в любой клинике. Однако, нет строгой специфичности исследования, она выявляет любые микобактерии, даже те, что не приводят к воспалению легких и поражениям.
Для этого исследования мокрота готовится так же, как для обычной микроскопии, но используется особый микроскоп, который выявляет свечение микобактерий желтым цветом, когда весь фон при этом окрашен в синий цвет. При помощи этой методики определяется еще и количество возбудителей, и по нему можно говорить о тяжести состояния и длительности туберкулеза.
Это современный высокоинформативный метод выявления бактерий. Он определяет ДНК микобактерий, которая специфична для каждого типа возбудителей. В лаборатории воспроизводят копирование участка ДНК бактерий, что позволяет определить его затем за счет определенных реактивов и методов идентификации. Метод точно выявляет туберкулез.
Это один из стандартов исследования на туберкулез, он проводится всем пациентам после забора материала. Посевы проводят на специальные питательные среды, и достаточно даже небольшого количества живых туберкулезных палочек для их идентификации. Рост бактерий длительный, посевы готовят долго, могут быть сроки от 3 до 12 недель.
Колонии туберкулезных бактерий имеют специфичный вид, по которому их можно распознать. При помощи данной методики можно определить еще и бактериовыделение (когда пациент особенно опасен).
Оценка результатов проводится в баллах. Нормативом будет отрицательный посев, не обнаруживающий роста бактерий. Положительные результаты трактуют как:
- 1 балл – скудная картина туберкулезной инфекции;
- 2 балла – умеренное выделение бактерий;
- 3 балла – обильное бактериовыделение.
При результате 3 балла пациент опасен для окружающих, у него туберкулез имеет активное течение, микробы вредят его здоровью.
Также в результате исследования определяют еще и чувствительность посеянных бактерий к антибиотикам и химиотерапевтическим препаратами. После выращивания колоний на питательных средах проводят тест на препараты и по его результатам вносят коррективы в лечение.
Мокрота выделяется легкими при различных патологиях, в том числе и при туберкулезе. Она может иметь различный характер – слизистая, кровянистая, гнойная. Отделение мокроты происходит при кашле, поэтому можно собрать ее как при откашливании, так и за счет аспирации из бронхов. Чтобы результаты были максимально достоверными, важна правильная методика забора материала:
- Мокрота сдается утром после сна, строго натощак;
- Перед сдачей анализа не нужно чистить зубы;
- Важно заранее прополоскать полость рта теплой водой;
- Мокроту стимулируют к отделению за счет серии из трех глубоких вдохов;
- За счет кашлевых толчков откашливается комочек мокроты, который собирается в стерильную емкость, которую сразу же закрывают и доставляют в лабораторию. При сборе мокроты краев емкости не касаются, это может привести к искаженным результатам.
Особенностями сбора именно на туберкулез являются некоторые дополнительные пункты в сборе. Так, процедуру проводят в отдельном помещении, где активно вентилируются комнаты, либо есть открытое окно, в отсутствии посторонних или членов семьи, чтобы не распространять бактерии. Затем комната, где был больной и собирал мокроту, тщательно проветривается.
Материал собирают трижды, каждое утро, используя новый контейнер. Если мокрота плохо откашливается, проводят ингаляцию с физраствором для стимуляции и откашливания.
Хотя сегодня туберкулез можно выявлять различными методами – флюорография, пробы Манту и Диаскинтест, для подтверждения инфекции необходимо обнаружение бактерий. Учитывая, что данные посева оценивают в совокупности с ПЦР, бактерископией, это дает максимально точный результат. Помимо этого, определяется еще и наличие бактериовыделения – то есть заразной стадии инфекции. Помимо прочего, посевы дают возможности определить необходимые лекарства, к которым чувствительны бактерии, что помогает в лечении туберкулеза. При закрытой форме туберкулеза мокрота не будет обнаруживать наличие бактерий.
Парецкая Алена, врач, медицинский обозреватель
3,552 просмотров всего, 1 просмотров сегодня
источник
Мокрота при туберкулезе: возбудитель, правила сдачи посева, проведение анализа, диагностика и врачебный диагноз
Туберкулез — опасное инфекционное заболевание, которое поражает внутренние органы человека и животных. В основном под удар попадают легкие, но также существует туберкулез почек, мочевого пузыря, костей и прочих органов и систем.
Несмотря на современные методы диагностики и лечения данного заболевания, статистика распространения туберкулеза остается печальной. Особенно это касается России. По некоторым данным, россияне подвержены риску заражения в десять раз больше, чем жители развитых стран. Кроме того, туберкулез встречается даже у членов благополучных семей с высоким уровнем жизни. Поэтому так важно регулярно проходить медицинские осмотры и в случае необходимости сдавать анализ мокроты на туберкулез.
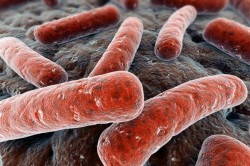
Возбудитель этого опасного заболевания — палочка Коха. Это микобактерия (лат. Micobacterium tuberculosis) , которая передается воздушно-капельным путем. Бактерия относится к классу грибов, имеет небольшие размеры и плотную оболочку, которая позволяет ей выжить в окружающей среде и делает микроорганизм очень живучим. Этим и объясняется распространенность заболевания — им можно заразиться при обычном разговоре с больным, особенно если он в это время чихает или кашляет.
Коварность заболевания заключается еще и в том, что в большинстве случаев оно протекает бессимптомно. По статистике, только один из десяти случаев приобретает активную форму.
Первыми тревожными симптомами будут являться:
- Длительный затяжной кашель.
- Появление в мокроте следов гноя и крови.
- Субфебрильные значения температуры.
- Снижение веса.
- Отсутствие аппетита.
- Постоянное ощущение усталости.
При наличии одного или нескольких признаков в обязательном порядке нужно пройти обследование. Особенно в том случае, если имеется кашель с отделением подозрительного секрета. Необходимо пройти флюорографию, которую должен делать каждый россиянин один раз в год.
В том случае, если на снимке будет обнаружено какое-либо образование, диаметр которого будет превышать один сантиметр, человека в обязательном порядке отправляют на сдачу дополнительных анализов.
На начальных стадиях у пациента выделяется лишь немого секрета. Обычно он представляет собой слизь белого цвета, что объясняется высоким содержанием белка.
На последующих стадиях в слизи появляются прожилки крови и гноя. На данном этапе цвет мокроты может быть желтого, зеленого и даже красного цветов. Все зависит от соотношения в ней крови и гноя. Фото мокроты при туберкулезе последних стадий представлено ниже.
На начальных этапах мокрота, как правило, вязкая и содержит много слизи. По мере развития заболевания в ней появляется большое количество влаги, что делает ее более жидкой. Исходя из этого, можно сделать вывод, что мокрота при туберкулезе может быть самой разной консистенции.
В медицинской диагностике существует несколько способов определения заболевания у пациентов. Наиболее распространенным из них является бактериологический посев мокроты.
Анализ мокроты на туберкулез проводится в два этапа:
- Внешний осмотр мокроты (макроскопия).
- Бактериологический посев (микроскопия).
Как правильно провести процедуру сбора биологического материала? У человека, больного туберкулезом, в мокроте содержится огромное количество палочек Коха. При исследовании слизистых выделений можно обнаружить возбудителя и сделать заключение о наличии или отсутствии заболевания у пациента.
Однако для точных и достоверных результатов пациенту необходимо правильно подготовиться к сдаче анализа и осуществить сбор мокроты на микобактерии туберкулеза в соответствии со всеми правилами:
- Чрезвычайно важно проводить анализ с утра, так как за ночь в верхних дыхательных путях скапливается большое количество секрета. Это поможет ему с легкостью отойти от стенок бронхов наутро.
- Пациент должен отложить завтрак, пока не будет собран биоматериал. Дело в том, что прием пищи может изменить состав мокроты при туберкулезе, а также затруднить ее отхождение.
- Некоторые врачи советуют пациентам предварительно принять отхаркивающее средство, чтобы облегчить отхождение биоматериала.
- Следует обратить внимание на то, что нужно собирать именно мокроту, а не слюну.
- Перед сдачей анализа необходимо почистить ротовую полость щеткой с зубной пастой, после чего прополоскать рот кипяченой водой. Это поможет избежать попадания в мокроту каких-либо посторонних бактерий. Чистить зубы следует зубной щеткой с жесткостью не выше средней. Это снизит риск травмирования десен и предотвратит попадание крови в мокроту. При туберкулезе она может присутствовать в биологическом материале только на поздних стадиях заболевания.
- Сдается биоматериал в специальный контейнер, который можно приобрести в любой аптеке. Контейнер является стерильным и имеет завинчивающуюся крышку, которую нужно открыть непосредственно перед взятием мокроты. После сбора контейнер сразу же закрывают.
- Для более продуктивного отхождения мокроты пациенту следует сделать три глубоких вдоха, после чего эффективно откашляться.
- Количество материала, необходимого для успешного проведения анализа, обычно можно получить за два-три отхаркивания.
- Очень важно сдавать мокроту в хорошо вентилируемом помещении. Вход в него должен быть помечен специальным знаком, означающим, что посторонним входить сюда строго запрещено. Врачи должны иметь определенный уровень защиты в виде маски или респиратора.
Даже на начальных этапах заболевания мокрота больного туберкулезом внешне отличается от нормы. Она приобретает сероватый или зеленоватый цвет, в ней присутствуют кусочки слизи или гноя. На первых стадиях наличие крови совсем необязательно, это больше характерно для кавернозной стадии, когда уже нарушена целостность сосудов.
При осмотре под микроскопом обнаруживаются овальные или слегка изогнутые палочки. Длина которых составляет от 1 до 10 мкм, а диаметр — от 0,2 до 0,6. Микобактерии туберкулеза в мокроте выглядят следующим образом: обратите внимание на фото, которое представлено ниже.
Кроме того, с помощью микроскопа можно обнаружить кальциевые соли, образования холестерина, эластичные волокна. Все это — продукты распада клеток легких. Обнаружение их в анализе говорит о том, что процесс поражения органов уже начался.
Затем проводится бактериологический посев мокроты на туберкулез:
- Лаборант проводит посев мокроты на питательную среду, помещенную в чашку Петри.
- На втором этапе работы производится окраска препарата с помощью метода Циля-Нельсона. Этот метод предполагает осветление карболовым раствором фуксина. После этого на препарат воздействуют рядом химических веществ (солянокислым спиртом, серной кислотой).
- Следующим действием является окрашивание препарата с помощью метилена синего.
- В результате этого весь препарат становится синим, а туберкулезные бациллы не окрашиваются. Поэтому в случае инфицирования их будет очень хорошо видно. Если же весь препарат синий, то это будет означать отсутствие туберкулеза у пациента.
Стоит учесть, что первый отрицательный результат не является гарантией здоровья. Дело в том, что, хоть данный метод и является очень чувствительным, он гарантирует достоверность результата только при наличии в 1 мл образца не менее 100 тысяч микобактерий. Поэтому при наличии подозрений туберкулеза у пациента ему необходимо сдать мокроту еще два раза с интервалом в 1 месяц.
Чувствительность первого анализа составляет 80%, в то время как второго и третьего — 90% и 97% соответственно.
В случае, если все три анализа будут отрицательны, можно с уверенностью делать вывод о том, что пациент здоров. Анализ мокроты на туберкулез длится около двух — пяти недель. Столько времени требуется для определения возбудителей в мокроте.
Однако проведение бактериологического анализа не всегда возможно. Бывают случаи, когда отхаркивание биоматериала неэффективно. Что же делать в таких ситуациях? В медицинской диагностике существует метод бронхоскопии, когда специалист с помощью аппарата берет образцы бронхолегочной ткани.
Делается данная процедура после проведения местной анестезии пациенту. В случае, если пациентом является ребенок, который не сможет спокойно лежать во время процедуры, то потребуется общий наркоз. Проведение бронхоскопии длится несколько минут, во время которых специалист вводит небольшой манипулятор через носовую или ротовую полость. На конце устройства имеется щуп, способный захватить нужное количество образца.
Один из плюсов данного метода — возможность удаления патологического секрета из бронхов больного.
Один из самых современных способов диагностики туберкулеза — проведение полимерной цепной реакции, которая заключается в выделении из биоматериала фрагмента ДНК микобактерий, что позволяет делать вывод об инфицировании пациента.
Основной ее плюс — экспрессивность. Результат анализа готов уже через 3-5 часов, а значит, не нужно ждать несколько недель, как в случае с бактериологическим посевом. К достоинствам метода также можно отнести:
- Высокую достоверность полученных результатов.
- Малое количество материала, необходимого для анализа.
- Возможность проведения анализа в любом биологическом материале.
Недостатками метода являются:
- Его высокая стоимость.
- Неэффективность анализа после противотуберкулезного лечения. Дело в том, что у выздоровевшего человека в организме присутствуют мертвые микобактерии. При этом ПЦР все равно даст положительный результат, несмотря на то, что человек уже здоров.
В современном мире туберкулез перестал считаться смертельным заболеванием, как это было еще недавно. Данная болезнь лечится, и довольно успешно. Главное — вовремя обнаружить возбудителя в своем организме. Для этого в медицинской диагностике существует несколько эффективных способов обнаружения микобактерий туберкулеза: флюорография, бактериологический посев мокроты на туберкулез, бронхоскопия, ПЦР и другие. Не стоит пренебрегать такой возможностью. Нужно регулярно проходить медицинские осмотры, следить за общим самочувствием, стараться повышать уровень своей жизни.
источник