Под мокротой медработники понимают секрет, который выделяется клетками бронхов, куда примешиваются содержимое носа и его пазух, а также слюна. В норме она прозрачная и слизистая, ее немного, и она выделяется только по утрам у людей, которые курят, работают на пыльном производстве или проживают в условиях сухого воздуха.
В этих случаях ее называют трахеобронхиальным секретом, а не мокротой. При развитии же патологий в мокроту могут попадать: гной, когда в дыхательных путях имеется бактериальное воспаление, кровь, когда на пути от носа до окончания бронхов произошло повреждение сосуда, слизь в случаях воспаления небактериального характера. Это содержимое может становиться более или менее вязким.
Патологические процессы как причины скопления мокроты в горле без кашля обычно занимают локализацию от носоглотки, куда стекает содержимое носа и его придаточных пазух, до трахеи. Если же болезнь затронула более глубокие структуры: трахею, бронхи или ткань легких, выделение мокроты будет сопровождаться кашлем (у детей младшего возраста аналогом откашливания может стать рвота с большим количеством слизи или другого содержимого). Бронхит и пневмония могут, конечно, протекать без кашля, но тогда и отделение мокроты здесь беспокоить не будет.
Слизистая оболочка бронхов состоит из клеток, на поверхности которых имеются реснички – микротрубочки, умеющие совершать движения (в норме – в направлении вверх, к трахее). Между реснитчатыми клетками расположены небольшие железки – бокаловидные клетки. Их в 4 раза меньше, чем реснитчатых, но расположены они не так, что после каждых четырех реснитчатых идет 1 бокаловидная: есть участки, состоящие только из одних, или только из клеток второго типа. Железистые клетки полностью отсутствуют в мелких бронхах и бронхиолах. Бокаловидные и реснитчатые клетки объединяются общим названием – «мукоцилиарный аппарат», а процесс передвижения слизи в бронхах и трахее – мукоцилиарным клиренсом.
Слизь, вырабатываемая бокаловидными клетками – это основа мокроты. Она нужна, чтобы вывести из бронхов те частички пыли и микробы, которые, в виду своей микроскопической величины, не были замечены клетками с ресничками, которые есть в носу и в горле.
К слизистой оболочке бронхов плотно прилегают сосуды. Из них выходят иммунные клетки, осуществляющие контроль над отсутствием чужеродных частиц в идущем в легкие воздухе. Некоторые клетки иммунитета имеются и в самой слизистой оболочке. Их функция – та же.
Поэтому мокрота, точнее, трахеобронхиальный секрет, есть и в норме; без него бронхи покрылись бы изнутри копотью и примесями, были бы постоянно воспаленными. Его количество – от 10 до 100 мл в сутки. Он может содержать небольшое количество лейкоцитов, но в нем не определяются ни бактерии, ни атипичные клетки, ни волокон, содержащихся в ткани легких. Секрет образуется медленно, постепенно, и когда он достигает ротоглотки, здоровый человек, не замечая, проглатывает это минимальное количество слизистого содержимого.
Это происходит вследствие или повышенной выработки секрета, или ухудшения его выведения. Причин этих состояний много. Вот основные из них:
- Работа на предприятиях с повышенным уровнем загрязнения воздуха частицами силикатов, угля или других.
- Курение.
- Раздражение горла алкогольными напитками, холодной, острой или горячей пищей может вызвать ощущение мокроты без кашля. В этом случае нет ни недомогания, ни ухудшения дыхания, никаких других симптомов.
- Фаринго-ларингеальный рефлюкс. Так называется заброс содержимого горла, куда поступили ингредиенты желудка, не имеющие выраженной кислой среды, ближе к дыхательному горлу. Другие симптомы этого состояния это першение в горле, кашель.
- Острый гайморит. Основными симптомами будет ухудшение состояния, повышение температуры, головная боль, выделение обильного количества соплей. Эти симптомы выходят на первый план.
- Хронический гайморит. Скорее всего, именно эту патологию будут описывать как «мокрота в горле без кашля». Она проявляется затруднением носового дыхания, ухудшением обоняния, утомляемостью. Из пазух в глотку выделяется густая мокрота, и происходит это постоянно.
- Хронический тонзиллит. Здесь человека беспокоит «мокрота», неприятный запах изо рта, на миндалинах могут быть видны беловатые массы, которые могут сами и при определенны движениях мышцами рта выделяться, их запах неприятен. Горло не болит, температура может быть повышена, но – в пределах 37 – 37,3°C.
- Хронический катаральный ринит. Здесь вне обострения нос закладывает только на холоде и то – одну половину; иногда из носа выделяется небольшое количество слизистого отделяемого. При обострении появляются густые обильные сопли, они и создают ощущение мокроты в горле.
- Хронический гипертрофический ринит. Здесь основной симптом – затруднение дыхания носом, его одной половиной, из-за чего человека может беспокоить головная боль в этой половине. Также ухудшается обоняние, вкус, появляется легкая гнусавость. Отделяемое скапливается в горле или выделяется наружу.
- Вазомоторный ринит. В этом случае человека периодически могут «настигать» приступы чихания, которое возникает после зуда в носу, полости рта или глотки. Носовое дыхание периодически затруднено, а из носа наружу или в полость глотки выделяется жидкая слизь. Эти приступы связаны со сном, могут появляться после смены температуры воздуха, переутомления, приема острой пищи, эмоционального стресса или повышения артериального давления.
- Фарингит. Здесь мокрота в горле возникает на фоне першения или боли в нем. Чаще все-таки сумма этих ощущений вызывают кашель, который или сухой, или здесь выделяется малое количество жидкой мокроты.
- Синдром Шегрена. При этом отмечается снижение выработки слюны, и из-за сухости во рту кажется, будто в горле скопилась мокрота.
По этому критерию можно заподозрить:
- слизистая белая мокрота свидетельствует в пользу грибкового (чаще – кандидозного) тонзиллита;
- прозрачная мокрота с белыми прожилками может сопровождать хронический катаральный фарингит;
- мокрота зеленого цвета, густая, может свидетельствовать о хроническом гипертрофическом фарингите;
- а если отходит мокрота желтая, и кашля при этом нет, это говорит в пользу гнойного процесса верхних дыхательных путей (ринита, фарингита, ларингита).
Отделение мокроты по утрам может говорить о:
- рефлюкс-эзофагите – забросе содержимого желудка в пищевод и горло. В этом случае отмечается слабость круговой мышцы, которая не должна пропускать то, что попало в желудок, обратно. Сопровождается эта патология обычно изжогой, которая возникает при принятии горизонтального положения после еды, а также периодически возникающей отрыжкой воздухом или кислым содержимым. Возникая во время беременности и сопровождаясь постоянной изжогой, является ее симптомом, связанным со сдавлением органов брюшной полости беременной маткой;
- хроническом гайморите. Симптомы: затруднение носового дыхания, ухудшение обоняния вплоть до его полного отсутствия, слизь в горле;
- хроническом бронхите. В этом случае мокрота имеет слизисто-гнойный (желтый или желто-зеленый) характер, сопровождается слабостью, невысокой температурой тела.
- быть первым признаком острого бронхита. Здесь отмечается повышение температуры, слабость, ухудшение аппетита;
- развиваясь в весенне-осенний период, говорить о бронхоэктатической болезни. Другими симптомами будут недомогание, повышение температуры. Летом и зимой человек вновь чувствует себя относительно неплохо;
- появляясь на фоне заболеваний сердца, свидетельствовать об их декомпенсации, то есть о появлении застоя в легких;
- развиваясь у детей младшего возраста, говорить об аденоидите. В этом случае носовое дыхание нарушено, дети дышат ртом, но температуры или признаков ОРЗ здесь нет.
Если человек отмечает появление кашля, после которого выделяется мокрота, это говорит о заболевании трахеи, бронхов или легких. Оно может быть острым и хроническим, воспалительным, аллергическим, опухолевым или носить застойный характер. По одному только наличию мокроты диагноз поставить невозможно: необходим осмотр, прослушивание легочных шумов, рентген-снимок (а иногда и компьютерная томография) легких, анализы мокроты — общий и бактериологический.
В некотором роде сориентироваться по диагнозу поможет цвет мокроты, ее консистенция и запах.
Если при кашле выделяется мокрота желтого цвета , это может говорить о:
- гнойном процессе: остром бронхите, пневмонии. Отличить эти состояния возможно только по данным инструментальных исследований (рентген или компьютерная томограмма легких), так как симптомы у них одинаковы;
- наличии большого количества эозинофилов в легочной или бронхиальной ткани, что также свидетельствует об эозинофильных пневмониях (тогда цвет желтый, как канарейка);
- синусите. Здесь отмечается плохое дыхание носом, отделение не только мокроты, но и соплей желтого слизисто-гнойного характера, головная боль, недомогание;
- желтая жидкая мокрота с малым количеством слизи, появившаяся на фоне желтушного окрашивания кожи (при гепатите, опухоли, циррозе печени или перекрытии желчевыводящих путей камнем) говорит о том, что произошло поражение легких;
- желтый цвета охры говорит о сидерозе – заболевании, встречающееся у людей, работающих с пылью, в которой содержатся оксиды железа. При этой патологии особых симптомов, кроме кашля, нет.
Мокрота желто-зеленого цвета говорит о:
- гнойном бронхите;
- бактериальной пневмонии;
- быть нормальным признаком после туберкулеза, который был вылечен специфическими препаратами.
Если откашливается отделяемое ржавого цвета , это свидетельствует о том, что в дыхательных путях произошло травмирование сосудов, но кровь, пока дошла до полости рта, окислилась, и гемоглобин стал гематином. Это может быть при:
- сильном кашле (тогда будут прожилки ржавого цвета, которые исчезнут через 1-2 дня);
- пневмонии, когда воспаление (гнойное или вирусное), расплавляя легочную ткань, привело к повреждению сосудов. Здесь будут: повышение температуры, одышка, слабость, рвота, отсутствие аппетита, иногда – понос;
- ТЭЛА тромбоэмболия легочной артерии.
Если откашливается слизь коричневого цвета , это также говорит о наличии в дыхательных путях «старой», окислившейся крови:
- если легкие имели такую, почти всегда врожденную патологию, как буллы (полости, заполненные воздухом). Если такая булла лежала недалеко от бронха, а потом разорвалась, будет отделяться коричневая мокрота. Если при этом воздух еще и попал в полость плевры, будет отмечаться одышка, чувство нехватки воздуха, которое может нарастать. «Больная» половина грудной клетки не дышит, а во время разрыва буллы отмечалась боль;
- гангрены легкого. Здесь на первый план выходит значительное ухудшение общего состояния: слабость, помутнение сознания, рвота, высокая температура. Мокрота не только коричневого цвета, но еще и имеет гнилостный запах;
- пневмокониозе – болезни, возникающей из-за производственной (каменно-угольной, кремниевой) пыли. Характерны боли в груди, сначала сухой кашель. Постепенно бронхит становится хроническим, часто приводит к возникновению пневмоний;
- раке легких. Заболевание долго не дает о себе знать, постепенно возникают приступы кашля. Человек резко худеет, начинает ночью потеть, ему все труднее становится дышать;
- туберкулезе. Здесь отмечается слабость, потливость (особенно ночная), отсутствие аппетита, потеря массы тела, длительный сухой кашель.
Мокрота цветом от светло зеленого до темно зеленого говорит о том, что в легких имеется бактериальный или грибковый процесс. Это:
- абсцесс или гангрена легкого. Симптомы патологий очень похожи (если речь идет об остром, а не о хроническом абсцессе, симптоматика которого более скудна). Это выраженная слабость, недомогание, одышка, боли в груди, очень высокую, практически не реагирующую на жаропонижающие, температуру тела;
- бронхоэктатическая болезнь. Это хроническая патология, связанная с расширением бронхов. Для нее характерно течение с обострениями и ремиссиями. При обострении с утра и после нахождения на животе отходит гнойная мокрота (зеленая, желто-зеленая). Человек ощущает недомогание, у него повышена температура;
- актиномикозный процесс. В этом случае отмечается длительно повышенная температура, недомогание, откашливается слизисто-гнойная зеленоватая мокрота;
- муковисцидоз – заболевание, когда практически все секреты, вырабатываемые железами организма, становятся очень вязкими, плохо эвакуируются и нагнаиваются. Для него характерны частые пневмонии и воспаления поджелудочной, отставание в росте и массе тела. Без специальной диеты и приема ферментов такие люди могут умереть от осложнений пневмонии;
- гайморит (его симптомы описаны выше).
Мокрота белого цвета характерна для:
- ОРЗ: тогда мокрота прозрачно-белая, густая или пенистая, слизистая;
- рака легких: она не только белая, но в ней есть прожилки крови. Отмечаются также похудение, быстрая утомляемость;
- бронхиальной астмы: она густая, стекловидная, выделяется после приступа кашля;
- заболеваний сердца. Цвет такой мокроты белесый, консистенция – жидкая.
Прозрачная, стекловидная, трудно отделяемая мокрота характерна для бронхиальной астмы. Болезнь характеризуется обострениями, когда отмечается затруднение дыхания (трудно выдохнуть) и слышные на расстоянии хрипы, и ремиссии, когда человек чувствует себя удовлетворительно.
Для того, чтобы оценить этот критерий, необходимо производить отхаркивание мокроты в стеклянную прозрачную емкость, оценить ее сразу, а затем убрать, накрыв крышкой, и дать ей настояться (в некоторых случаях мокрота может расслоиться, что окажет помощь в диагностике).
- Слизистая мокрота : она выделяется, в основном, при ОРВИ;
- Жидкая бесцветная характерна для хронических процессов, развивающихся в трахее и глотке;
- Пенистая мокрота белого или розоватого цвета выделяется при отеке легкого, который может сопровождать как сердечные заболевания, так и отравление ингаляционными газами, и пневмонию, и воспаление поджелудочной железы;
- Мокрота слизисто-гнойного характера может выделяться при трахеите, ангине, бактериальном бронхите, осложненном муковисцидозе и бронхоэктатической болезни;
- Стекловидная : характерна для бронхиальной астмы и ХОБЛ.
Неприятный запах характерен для осложнившейся бронхоэктатической болезни, абсцессе легкого. Зловонный, гнилостный запах характерен для гангрены легкого.
Если при отстаивании мокрота разделяется на 2 слоя, это, вероятно, абсцесс легкого. Если слоя три (верхний – пенистый, затем жидкий, затем – хлопьевидный), это может быть гангрена легкого.
Мокрота при туберкулезе имеет следующие характеристики:
- слизистая консистенция;
- необильная (100-500 мл/сутки);
- потом появляются прожилки гноя зеленоватого или желтоватого цвета, белые вкрапления;
- если в легких появились полости, которые нарушили целостность ткани, в мокроте появляются прожилки крови: ржавые или алые, большей или меньшей величины, вплоть до легочного кровотечения.
При бронхите мокрота имеет слизисто-гнойный характер, практически не имеет запаха. Если повреждается сосуд, в мокроту попадают ярко-алые прожилки крови.
При пневмонии, если не произошло гнойного расплавления сосудов, мокрота имеет слизисто-гнойный характер и желто-зеленый или желтый цвет. Если воспаление легких вызвано вирусом гриппа, или бактериальный процесс захватил большую площадь, отделяемое может иметь ржавый цвет или прожилки ржавой или алой крови.
Мокрота при астме слизистая, вязкая, белесая или прозрачная. Выделяясь после приступа кашля, похожа на расплавленное стекло, ее называют стекловидной.
источник
Грядут похолодания, а за ними следом кашель, сопли из носа и мокрота.
И хотя слизь при кашле — обычное дело, цветная мокрота иногда может быть признаком чего-то более опасного, сообщает Daily Mail.
Мокрота — разновидность секрета, состоящего из слизи и слюны, которые вырабатывается в наших легких и очищает горло от раздражителей, а также увлажняет наши дыхательные пути.
Настало время разобраться, о чем говорит цвет мокроты:
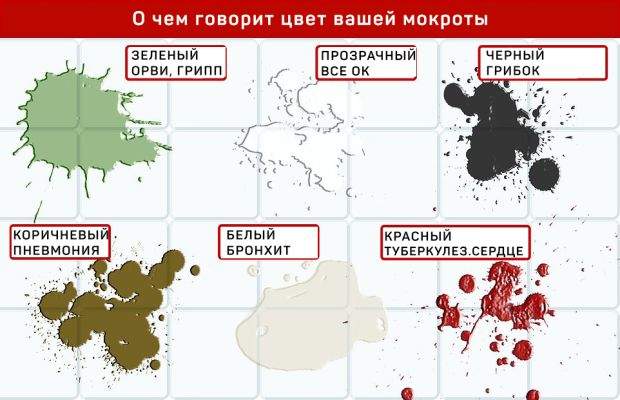
Зеленый или желтый
Свидетельствует о том, что организм борется с ОРВИ или гриппом. Сперва слизь имеет желтый оттенок, но постепенно приобретает зеленый цвет.
Следует отметить, что похожий оттенок мокроты наблюдается при бронхите, синусите и хронической обструктивной болезни легких.
Пневмония и муковисцидоз также часто производят слизь, цвет которой колеблется от желтого и зеленого до коричневого и красного.
«Ржавая» мокрота часто имеет такой оттенок из-за наличия крови в ней. Может свидетельствовать о наличии пневмонии, бронхита и муковисцидоза.
Также часто встречается у курильщиков. В некоторых случаях коричневая слизь — признак абсцесса легких.
Чаще всего оказывается признаком вирусного бронхита и со временем меняет свой цвет на желто-зеленый.
Гастроэзофагеальный рефлюкс также сопровождается плотной мокротой.
Помимо этого, застойная сердечная недостаточность также приводи к формированию густой белой мокроты.
Наблюдается у шахтеров, которым постоянно приходится вдыхать крошечные частички угля.
Помимо этого, черная мокрота возникает при редкой грибковой инфекции Exophiala dermatitidis.
Обычно свидетельствует о здоровом организме, однако чрезмерное увеличение свидетельствует об аллергии.
Производство мокроты также увеличивается в осенний и зимний период, чтобы разогреть холодный воздух.
Помимо этого, вирусные инфекции часто начинаются с чрезмерной слизеобразования.
Красный или розовый
Красная или розовая мокрота может быть признаком пневмонии, туберкулеза или другой инфекций легких.
Закупорка артерий в легких также приводит к образованию розовой мокроты. Помимо этого, красная мокрота считается признаком рака легких.
При наличии вышеуказанных симптомов рекомендуется обратиться к врачу.
источник
Когда выделяется мокрота – это всегда значит, что в организме присутствует микроб либо бактерия. Коричневая мокрота указывает на воспаление в органах дыхания. Коричневая мокрота при кашле — показатель патологий бронхов и легких. Ржавая мокрота трудно откашливается. Когда отхаркивается коричневая мокрота, то это означает проникновение крови, к примеру, в результате болезней хронического характера.
Почему меняется оттенок мокроты? Слизь коричневого цвета – критерий многих заболеваний. Выделения по утрам появляются по причине того, что мышцы грудины, сокращаются, стараясь устранить все самостоятельно. Ржавая мокрота бывает у больных при заболевании, спровоцированном инфекцией. Мокрота ржавого цвета считается предлогом для беспокойства и визита к врачу. Данный тон часто наблюдается при воспалении легких. Красная мокрота указывает на присутствие крови, однако в отличие от розоватой слизи ее намного больше. В данном случае слизь кардинально меняет окрас уже с образованием прожилок.
Мокрота коричневого цвета возникает по причине воспаления (чаше легких). Мокрота коричневого цвета при кашле свидетельствует об некрозе (отмирании) легочной ткани. Густая коричневая мокрота со слизью присуща для болезней, которые связаны с поражением дыхательной системы различными инфекциями. К тому же сюда относиться загрязненный воздух, табакокурение. Если рассматривать кашель с такой точки зрения, то это абсолютно природное явление, ведь кашель при курении появляется как очистная функция (выведение слизи с органов дыхания). В любом случае, когда выделяется слизь, необходимо проконсультироваться с врачом пульмонологом. Фармацевтические вещества приписывают в зависимости от личных специфик организма.
В данном вопросе сможет помощь специалист, поэтому нужно обратиться в клинику. Ведь появление мокроты и ее оттенок может многое рассказать о присутствие заболевания, патологии в организме человека. Поэтому терапию медикаментами и использование народной медицины может назначить врач, отталкиваясь от симптомов и выяснив болезнь.
Люди, которые много курят могут отметить, что в горле по утрам образовывается и отхаркивается коричневая мокрота. По причине вдыхания вредного дыма сигарет размеры выделений возрастают. К тому же такая привычка вредить здоровью, поскольку совместно с дымом в бронхи поступает колоссальное число вредных веществ. В данном случае организм старается вывести все опасные для здоровья элементы. Обратите внимание, что даже обычное простудное заболевание порождает отхаркивание.
Мокрота — это слизь болезненных процессов в дыхательных путях и легких, которая при кашле выбрасывается. Однако, если присутствуют осложнения в организме обычная прозрачная слизь может включать гной. Если такие выделения родители заметили у ребенка, необходимо не откладывать визит к врачу, ведь такой симптом для ребенка опасен. Когда у пациента врач обнаружил отхождение коричневой мокроты, то можно говорить о бронхите.
Мокрота с примесью, коричневыми вкраплениями появляется по причине наружных условий: пыль, краски либо другие раздражители слизистой. Слизь при туберкулезе особого характера – у пациента присутствуют кровянистые прожилки, гнойные выделения со слизью. Слизь при пневмонии зачастую смешивается со слюной и может включать бактерии, клеточный детрит, клетки иммунной системы, пылеобразование, элементы крови. Тон выделений зависит от болезненного процесса и его стадии. Таким образом, мокрота представляет огромное многообразие цветов, таких как белый, желтый, сероватый, зеленоватый, розоватый, алый, бурый, темный, окрас ржавчины. Каждый оттенок которой указывает на определенное заболевание дыхательной системы.
В основном коричневая мокрота у курильщика появляется по утрам. Когда человек спит слизь накапливается, а когда просыпается, мокрота начинает отходить с бронхов естественным образом. У человека, который долго курить со временем образовывается так называемый бронхит курильщика. Причем кашель становиться постоянным его спутником. Естественно курильщики не следят за своим здоровьем, поэтому не отдают должного внимания тому какого цвета выделения. Они привыкли к утреннему кашлю и не считают это причиной к опасению. Однако, коричневая мокрота считается безупречной средой для размножения бактерий.
Таким образом, впуская в организм вредный дым, курильщики медленно отравляют его тяжелыми элементами. Поэтому лучше отказаться от такой вредной привычки, чтобы исключить в дальнейшем более серьезных заболеваний и осложнений. Людям, которые несколько лет подряд беспрерывно поглощали вредный дым сигарет, необходимо очистить легкие. Для этого можно использовать дыхательную популярную на сегодняшний день дыхательную гимнастику, с помощью которой можно оздоровить весь организм. Также доктор может назначить вам препараты отхаркивающего действия или более щадящий вариант оздоровления с использованием ингаляций. Посетите клинику и доктор вам подскажет какой метод вам подойдет лучше всего. Врач будет следить за вашим состоянием здоровья на протяжении всего курса терапии, поэтому никаких осложнений не возникнет.
Выделения могут включать примеси, которые означают конкретные изменения, патологии в организме.
Розовая мокрота является показателем кровотечения. Кровянистые выделения могут быть с прожилками. Когда кровь уже приступила к процессу сворачивания, выделения преображаются в цвет ржавчины (критерий отмирания эритроцитов).
Присутствие капель крови указывает на формирование разных болезней, в частности это этиологическая разновидность бактериальной пневмонии, вызываемая Streptococcus pneumoniae (пневмококком), закупорка артерии легких или одной из ее ветвей эмболом.
Предпосылкой отека легких считается осложнение заболеваний истой системы, а главным признаком – пенистая розовая мокрота. Отек легких можно узнать по подобным показателям:
- тяжелое дыхание;
- кашель с кровянистыми выделениями;
- при болях головы;
- превышенное выделение пота;
- кожные покровы бледные;
- чувство тревоги.
Стоит сразу обращаться к врачу, поскольку накопление жидкости в легких может послужить причиной кислородного голодания и как результат к смерти человека.
Слизь может выделяется и при обыкновенной простуде. Однако когда появились осложнения, то образовываются гнойные выделения. Если откашливается мокрота с коричневыми прожилками, то в легкие угодила пыль или прочие элементы.
Темно коричневая мокрота отходит по причине последующих заболеваний:
- при бронхите, когда кашель держится свыше трех недель;
- хронических недугах легких.
Когда мокрота содержит окраску розового цвета — предполагают кровотечение, при этом в слизи присутствуют пятна алого тона.
Болезни, при которых слизь имеет розовый оттенок:
- закупорка легочной артерии или одной из ее ветвей эмболом;
- бактериальной пневмонии, вызываемая Streptococcus pneumoniae;
- инфекционном заболевание, вызываемым разными видами бактерий;
- при уплотнении легочной ткани.
Когда отходит прозрачная мокрота в не большом размере — норма. Формирование инфекции активизированной бактериями заметно по смене тона слизи. Выделения с коричневыми вкраплениями — обычное проявление у людей поглощающих дым сигарет.
Зелено коричневая мокрота обусловлена распадом нейтрофилов. Такая реакция наблюдается при последующих болезнях:
- врожденное заболевании, при котором нарушается работа органов секреции;
- локализованное скопление гноя в легких;
- бронхит на стадии хронической.
Желто коричневая мокрота наблюдается при воспалении легочных тканей. Недуг формируется по причине плохо проведенной терапии при воспалении легких.
Как помочь организму при выделении коричневой мокроты
Превосходным методом для борьбы со слизью считаются прогревания благодаря которым можно откашлять слизь. При таком способе лечения можно применять горчичник. Помимо того, легче откашливается слизь при проведении ингаляции, которую можно осуществлять каждый 2 часа. Вариант лечения с компрессами и горчичниками используется только по назначению доктора, поскольку при кровотечении такой вариант исключается. Справляются с данным показателем ингаляции, однако осуществлять их при высокой температуре нельзя.
Когда коричневая мокрота будет откашливаться, то необходимо руководствоваться такими правилам:
- употреблять большое количество жидкости (содействует разжижению и как результат отхождению слизи из дыхательных путей);
- употреблять щелочную минеральную воду (смягчить кашель);
- необходимо прибавить в рацион питания чем побольше плодов, овощей, а также исключить из меню пищу с высоким содержанием углеводов, жиров;
В данном случае доктор посоветует пациенту:
- отказаться от курения раз и навсегда;
- сбалансировать питание;
- пить витамины и препараты по назначению.
При малейших симптомах, когда ухудшается самочувствие, появляются признаки простудных болезней необходимо начать лечение и принимать препараты, которые назначит врач-пульмонолог.
Чтобы ускорить вывод мокроты, следует получить рекомендацию врача и в бытовых обстоятельствах принимать дополнительные меры, содействующие свободному отхождению мокроты.
Раньше не существовало препаратов, поэтому лечили заболевания с мокротой природными компонентами:
- В кипяченое молоко нужно прибавить пару почек сосны (свежих). Отвар должен постоять и настояться около 60 минут. Чтобы сохранить тепло настойки нужно емкость с молоком накрыть полотенцем. Так, отвар выйдет более насыщенным. Приготовленный напиток помогает избавиться от инфекций и смягчает дыхательные пути.
- Для приготовления рецепта из лука нужно проварить 2 овоща (неочищенных) в 0,5 литра воды примерно час. В процессе проваривания лука нужно прибавить в емкость сахара (стакан). Употреблять раствор нужно по 125 мл до 3 раз в сутки.
- Берем по столовой ложке подорожника, алтея, мяты (измельченные) и час держим на пару. Приготовленный чай должен остынуть, после чего его можно принимать по полстакана два раза вдень.
Терапия влажного кашля методами народной медицины подбирается с учетом возраста больного, при симптомах, индивидуальной переносимости фармацевтических средств либо отдельных их компонентов.
Меры профилактики заключаются в предотвращении факторов появления заболеваний дыхательных органов (переохлаждение, понижение иммунитета, стрессовые условия, нехватка витаминов, пребывание на сквозняках, повышенные физические нагрузки), устранении взаимодействия с наружными раздражителями. Кроме того важно воздержаться от вредоносных привычек и вести здоровый образ жизни.
источник

Изменение цвета, состава и структуры выделений свидетельствует о развитии какой-либо патологии.
Желтая мокрота – признак многих заболеваний.
Кашель – это естественный рефлекс организма на раздражение слизистых оболочек. С его помощью из бронхов и верхних дыхательных путей выходят инородные тела, жидкость и бактерии.
Продуктивный кашель характерен для ряда заболеваний:
- инфекций (туберкулез, бронхит, пневмония);
- хронических болезней (обструктивная болезнь легких);
- бронхиальной астмы.
Также желтая мокрота отхаркивается при аллергии и активном курении.
Бесцветные выделения во время лечения говорят о позитивном течении болезни. Изменение окраски на зеленую или ржавую – признак отклонения.
Если человек кашляет больше трех дней подряд, у него появляются боль в грудной клетке и высокая температура, следует незамедлительно обратиться к врачу.

Невозможно сделать вывод о наличии той или иной проблемы, опираясь только на внешний вид и окраску мокроты. Для диагностики проводят лабораторные исследования и изучают сопутствующие симптомы.
Чтобы диагностировать заболевание, необходимо понять:
- мокрота отхаркивается при кашле или нет, имеет ли запах;
- есть ли температура;
- как часто появляются выделения – утром, вечером, ночью, постоянно;
- какова структура слизи – густая, жидкая, пенистая.
Для диагностики заболевания специалисты назначают комплекс анализов:
Если возникают сомнения в точности диагноза, проводят бронхоскопию. Процедура позволяет получить информации о состоянии дыхательной системы. Специалист осматривает трахею и бронхи изнутри, берет образцы подозрительной ткани для исследования, извлекает инородные тела и вычищает густую мокроту.
Мокрота желтого цвета при кашле без температуры – частый признак проблемы неинфекционного характера. Причины:
- курение – результат разрушительного воздействия дыма и накопления смол в легких;
- проживание в районе с неблагоприятной экологической обстановкой;
- работа на вредных производствах.
- из-за постоянного раздражения бронхов развиваются хронические бронхолегочные заболевания:
- бронхит – возникает после многократно перенесенного острого бронхита или при регулярном воздействии на организм табачного дыма, отработавших газов, химических паров;
- бронхиальная астма – главной причиной болезни является систематический контакт с аллергенами.
Желтая мокрота при кашле без температуры у взрослых – лишь один из симптомов. Специалисты ставят диагноз на основании лабораторных исследований.
Во время сна слизь скапливается в дыхательных путях. После пробуждения, когда человек начинает активно двигаться, организм удаляет ее с помощью кашля. Вместе с ней выходит попавшая в легкие пыль. Появление небольшого количества прозрачных выделений – это естественный процесс.
Отхаркивание желтой мокроты по утрам свидетельствует о:
- Инфекционных процессах – окраска меняется из-за увеличения количества лейкоцитов. Если одновременно повышается температура, наблюдается слабость и снижается аппетит, то это верный симптом острой формы бронхита.
- Аллергической реакции – при раздражении определенных рецепторных зон усиливается выделение слизи. Для лечения используют антигистаминные препараты, которые выписывает врач после обследования. При игнорировании симптомов развивается более серьезное заболевание – бронхиальная астма.
Желтая мокрота часто откашливается при активном курении. Таким способом организм освобождается от накопившихся токсичных веществ. Возможно развитие хронического бронхита.
Желтая мокрота у ребенка при кашле сигнализирует о наличии тех же проблем со здоровьем, что и у взрослого. Она образуется при инфекции в воздухоносных путях:
Кашель и температура – характерные симптомы простуды.
Когда ребенок откашливает желтую мокроту, его организм борется с патогенными микроорганизмами. Чтобы поставить диагноз, собирают анамнез и анализируют выделения на микрофлору.
Желтая густая мокрота при кашле наблюдается при:
- Бронхите – определенный цвет выделений характерен для разных типов заболевания. Желтая мокрота при бронхите наблюдается при острой или хронической форме. У пациента появляется сначала сухой, потом мокрый кашель. Одновременно наблюдаются боль в горле, лихорадка, озноб.
- Флегмонах, абсцессах, плевритах – из-за гнойных процессов выделения приобретают желтую окраску.
Любое заболевание требует строгого медицинского контроля.

Признаки, характерные для бронхиальной астмы.
- свистящие хрипы высокой тональности при выдохе;
- затрудненное дыхание, сдавленность в груди, кашель, активизирующийся ночью;
- сезонное ухудшение работы органов дыхания;
- развитие экземы или аллергии;
- систематические простуды, «опускающиеся» в нижние дыхательные пути;
- появление или обострение симптомов при физической активности, эмоциональных перегрузках, вдыхании загрязненного воздуха, контакте с аллергенами;
- стабилизация состояния после приема антигистаминных и противоастматических препаратов.
Выделения при этом заболевании отличаются по:
Мокроту обязательно берут на анализ. По результатам исследования определяют характер течения болезни и подбирают метод лечения.
Ярко-желтая или зеленоватая окраска говорит об отмирании эозинофилов – разновидности лейкоцитов. При разрыве сосуда легочной ткани появляются кровяные вкрапления. При злокачественных опухолях отмечается запах гнили.
Желтая мокрота при кашле характерна для острой формы пневмонии. Она требует незамедлительного врачебного вмешательства.
- повышенная температура;
- лихорадка и озноб;
- боль в грудине;
- нарушение сна;
- постоянный кашель;
- ощущение нехватки кислорода;
- потливость;
- слабость и упадок сил.
Чтобы диагностировать заболевание, проводят рентгенографию легких. Для установления возбудителя назначают бакпосев мокроты, анализ крови, мочи. По результатам исследования выписывают антибиотики широкого спектра действия, противовоспалительные и отхаркивающие лекарства.
Яйца гельминтов попадают в организм через рот при несоблюдении санитарных норм. Источники:
- грязные руки и предметы быта;
- немытые продукты питания.
В ЖКТ выводятся личинки. Они проникают в вены, по кровеносным сосудам добираются до капиллярной системы легких. Дальнейший путь лежит через альвеолы в просвет бронхов, трахеи и глотки. Человек проглатывает их вместе с выделениями бронхиальных желез и слюной. Личинки снова оказываются в пищеварительной системе.
Кашель, при котором отхаркивается мокрота, может быть вызван:
- сосредоточением паразитов в легких;
- попаданием личинок в ткани сосудов дыхательных органов;
- нахождением гельминтов, затрудняющих доступ кислорода, в бронхах;
- перемещением личинок по дыхательной системе.
Паразитарное поражение легких провоцирует развитие заболеваний:
- воспаление легких;
- экссудативный плеврит;
- эозинофильная пневмония.
Наличие гельминтов сложно диагностировать, потому что симптомы часто не проявляются в течение нескольких лет. Часть признаков характерна для простудных заболеваний:
- повышение температуры;
- приступообразный кашель в утренние часы;
- отхождение мокроты;
- потеря аппетита;
- мышечные боли;
- тошнота.
Для диагностирования глистной инвазии на ранней стадии проводят общий анализ крови. При бронхолегочном синдроме назначают рентгенографию. На снимках видны места проникновения личинок в ткани.
В хронической стадии исследуют кал на наличие яиц гельминтов. Данный метод актуален не ранее 3 месяцев после заражения. Если в организм попали только самцы, неполовозрелые самки или старые особи, то следы их присутствия не обнаружатся.
Окраска мокроты подсказывает, какие именно процессы происходят в организме. В зависимости от компонентов, преобладающих в составе, она приобретает характерный оттенок. Важен не только цвет, но и наличие посторонних вкраплений.
При изменении характера кашля и структуры мокроты нужно незамедлительно обращаться к специалисту.

Мокрота приобретает серый оттенок при вдыхании большого объема воздуха с пылью.
Мокрота зеленого оттенка – признак нескольких заболеваний:
- пневмонии;
- инфекционного бронхита;
- инвазивного аспергиллеза легких;
- трахеита.
В зависимости от причины оттенок выделений варьируется от травянистого до коричнево-зеленого.
Желтые выделения с кровяными вкраплениями представляют особую опасность. Нужно незамедлительно обращаться к специалистам.
- тяжелых формах пневмонии;
- раке;
- гангрене легкого.
Игнорировать такие выделения категорически запрещено.
Коричневый оттенок указывает на отмирание клеток-эритроцитов. Так могут проявляться:
- хронические формы пневмонии;
- туберкулез;
- онкологические заболевания легких.
Патологии сопровождаются и другими выраженными симптомами. Однако начало болезни иногда протекает в скрытой форме. В любом случае требуется незамедлительное медицинское вмешательство.
Из следующего видео можно узнать полезную информацию о неожиданных причинах пневмонии:
источник

У курящих людей, при хронических бронхитах, свойственен утренний кашель. Во время сна в бронхах накапливается мокрота. После того как человек просыпается и встает с постели, из-за изменения положения тела раздражаются рефлекторные зоны, вследствие чего случаются приступы кашля. Отхождение мокроты во время кашля у детей часто связано с гайморитом. При разном положение тела больного, мокрота отделяется в разных количествах, таким образом можно получить информацию о расположении бронхоэктазов в легких. Если бронхоэктазы распологаются в левом легком, лежа на правом боку отхождение мокроты будет облегчаться. Если же бронхоэктазы расположены в задних отделах, то будет облегчено отхождение мокроты при положении лежа на животе. Если в передних отделах, то наоборот — лежа на спине.
Если мокрота прозрачная, не стоит беспокоиться, это защитная реакция организма на раздражители. Если же слизь мутная — с большой вероятностью в организме протекает воспалительный процесс. Мокрота с гноем имеет желтый или зеленый цвет. Проявляется при повреждении абсцесса легкого.
На аллергию могут указывать выделения янтарно-оранжевого окраса.
При отхаркивании мокроты с кровянистым цветом, следует незамедлительно обратиться к врачу, так как данный тип мокроты может быть симптомом легочного кровотечения.
Ржавый цвет мокроты говорит о задержке крови в дыхательных путях.
В любых из вышеперечисленных жалоб необходима консультация врача.
Слизистая оболочка бронхов состоит из клеток, на поверхности которых имеются реснички – микротрубочки, умеющие совершать движения (в норме – в направлении вверх, к трахее). Между реснитчатыми клетками расположены небольшие железки – бокаловидные клетки. Их в 4 раза меньше, чем реснитчатых, но расположены они не так, что после каждых четырех реснитчатых идет 1 бокаловидная: есть участки, состоящие только из одних, или только из клеток второго типа. Железистые клетки полностью отсутствуют в мелких бронхах и бронхиолах. Бокаловидные и реснитчатые клетки объединяются общим названием – «мукоцилиарный аппарат», а процесс передвижения слизи в бронхах и трахее – мукоцилиарным клиренсом.
К слизистой оболочке бронхов плотно прилегают сосуды. Из них выходят иммунные клетки, осуществляющие контроль над отсутствием чужеродных частиц в идущем в легкие воздухе. Некоторые клетки иммунитета имеются и в самой слизистой оболочке. Их функция – та же.
Поэтому мокрота, точнее, трахеобронхиальный секрет, есть и в норме; без него бронхи покрылись бы изнутри копотью и примесями, были бы постоянно воспаленными. Его количество – от 10 до 100 мл в сутки. Он может содержать небольшое количество лейкоцитов, но в нем не определяются ни бактерии, ни атипичные клетки, ни волокон, содержащихся в ткани легких. Секрет образуется медленно, постепенно, и когда он достигает ротоглотки, здоровый человек, не замечая, проглатывает это минимальное количество слизистого содержимого.
Это происходит вследствие или повышенной выработки секрета, или ухудшения его выведения. Причин этих состояний много. Вот основные из них:
По этому критерию можно заподозрить:
- слизистая белая мокрота свидетельствует в пользу грибкового (чаще – кандидозного) тонзиллита;
- прозрачная мокрота с белыми прожилками может сопровождать хронический катаральный фарингит;
- мокрота зеленого цвета, густая, может свидетельствовать о хроническом гипертрофическом фарингите;
- а если отходит мокрота желтая, и кашля при этом нет, это говорит в пользу гнойного процесса верхних дыхательных путей (ринита, фарингита, ларингита).
Отделение мокроты по утрам может говорить о:
- рефлюкс-эзофагите – забросе содержимого желудка в пищевод и горло. В этом случае отмечается слабость круговой мышцы, которая не должна пропускать то, что попало в желудок, обратно. Сопровождается эта патология обычно изжогой, которая возникает при принятии горизонтального положения после еды, а также периодически возникающей отрыжкой воздухом или кислым содержимым. Возникая во время беременности и сопровождаясь постоянной изжогой, является ее симптомом, связанным со сдавлением органов брюшной полости беременной маткой;
- хроническом гайморите. Симптомы: затруднение носового дыхания, ухудшение обоняния вплоть до его полного отсутствия, слизь в горле;
- хроническом бронхите. В этом случае мокрота имеет слизисто-гнойный (желтый или желто-зеленый) характер, сопровождается слабостью, невысокой температурой тела.
Если человек отмечает появление кашля, после которого выделяется мокрота, это говорит о заболевании трахеи, бронхов или легких. Оно может быть острым и хроническим, воспалительным, аллергическим, опухолевым или носить застойный характер. По одному только наличию мокроты диагноз поставить невозможно: необходим осмотр, прослушивание легочных шумов, рентген-снимок (а иногда и компьютерная томография) легких, анализы мокроты — общий и бактериологический.
В некотором роде сориентироваться по диагнозу поможет цвет мокроты, ее консистенция и запах.
Если при кашле выделяется мокрота желтого цвета, это может говорить о:
- гнойном процессе: остром бронхите, пневмонии. Отличить эти состояния возможно только по данным инструментальных исследований (рентген или компьютерная томограмма легких), так как симптомы у них одинаковы;
Мокрота желто-зеленого цвета говорит о:
- гнойном бронхите;
- бактериальной пневмонии;
- быть нормальным признаком после туберкулеза, который был вылечен специфическими препаратами.
Если откашливается отделяемое ржавого цвета, это свидетельствует о том, что в дыхательных путях произошло травмирование сосудов, но кровь, пока дошла до полости рта, окислилась, и гемоглобин стал гематином. Это может быть при:
- сильном кашле (тогда будут прожилки ржавого цвета, которые исчезнут через 1-2 дня);
- пневмонии, когда воспаление (гнойное или вирусное), расплавляя легочную ткань, привело к повреждению сосудов. Здесь будут: повышение температуры, одышка, слабость, рвота, отсутствие аппетита, иногда – понос;
- ТЭЛА тромбоэмболия легочной артерии.
Если откашливается слизь коричневого цвета, это также говорит о наличии в дыхательных путях «старой», окислившейся крови:
- если легкие имели такую, почти всегда врожденную патологию, как буллы (полости, заполненные воздухом). Если такая булла лежала недалеко от бронха, а потом разорвалась, будет отделяться коричневая мокрота. Если при этом воздух еще и попал в полость плевры, будет отмечаться одышка, чувство нехватки воздуха, которое может нарастать. «Больная» половина грудной клетки не дышит, а во время разрыва буллы отмечалась боль;
- гангрены легкого. Здесь на первый план выходит значительное ухудшение общего состояния: слабость, помутнение сознания, рвота, высокая температура. Мокрота не только коричневого цвета, но еще и имеет гнилостный запах;
- пневмокониозе – болезни, возникающей из-за производственной (каменно-угольной, кремниевой) пыли. Характерны боли в груди, сначала сухой кашель. Постепенно бронхит становится хроническим, часто приводит к возникновению пневмоний;
- раке легких. Заболевание долго не дает о себе знать, постепенно возникают приступы кашля. Человек резко худеет, начинает ночью потеть, ему все труднее становится дышать;
- туберкулезе. Здесь отмечается слабость, потливость (особенно ночная), отсутствие аппетита, потеря массы тела, длительный сухой кашель.
Мокрота цветом от светло зеленого до темно зеленого говорит о том, что в легких имеется бактериальный или грибковый процесс. Это:
- абсцесс или гангрена легкого. Симптомы патологий очень похожи (если речь идет об остром, а не о хроническом абсцессе, симптоматика которого более скудна). Это выраженная слабость, недомогание, одышка, боли в груди, очень высокую, практически не реагирующую на жаропонижающие, температуру тела;
- бронхоэктатическая болезнь. Это хроническая патология, связанная с расширением бронхов. Для нее характерно течение с обострениями и ремиссиями. При обострении с утра и после нахождения на животе отходит гнойная мокрота (зеленая, желто-зеленая). Человек ощущает недомогание, у него повышена температура;
- актиномикозный процесс. В этом случае отмечается длительно повышенная температура, недомогание, откашливается слизисто-гнойная зеленоватая мокрота;
- муковисцидоз – заболевание, когда практически все секреты, вырабатываемые железами организма, становятся очень вязкими, плохо эвакуируются и нагнаиваются. Для него характерны частые пневмонии и воспаления поджелудочной, отставание в росте и массе тела. Без специальной диеты и приема ферментов такие люди могут умереть от осложнений пневмонии;
- гайморит (его симптомы описаны выше).
Мокрота белого цвета характерна для:
- ОРЗ: тогда мокрота прозрачно-белая, густая или пенистая, слизистая;
- рака легких: она не только белая, но в ней есть прожилки крови. Отмечаются также похудение, быстрая утомляемость;
- бронхиальной астмы: она густая, стекловидная, выделяется после приступа кашля;
- заболеваний сердца. Цвет такой мокроты белесый, консистенция – жидкая.
Прозрачная, стекловидная, трудно отделяемая мокрота характерна для бронхиальной астмы. Болезнь характеризуется обострениями, когда отмечается затруднение дыхания (трудно выдохнуть) и слышные на расстоянии хрипы, и ремиссии, когда человек чувствует себя удовлетворительно.
Для того, чтобы оценить этот критерий, необходимо производить отхаркивание мокроты в стеклянную прозрачную емкость, оценить ее сразу, а затем убрать, накрыв крышкой, и дать ей настояться (в некоторых случаях мокрота может расслоиться, что окажет помощь в диагностике).
- Слизистая мокрота: она выделяется, в основном, при ОРВИ;
- Жидкая бесцветная характерна для хронических процессов, развивающихся в трахее и глотке;
- Пенистая мокрота белого или розоватого цвета выделяется при отеке легкого, который может сопровождать как сердечные заболевания, так и отравление ингаляционными газами, и пневмонию, и воспаление поджелудочной железы;
- Мокрота слизисто-гнойного характера может выделяться при трахеите, ангине, бактериальном бронхите, осложненном муковисцидозе и бронхоэктатической болезни;
- Стекловидная: характерна для бронхиальной астмы и ХОБЛ.
Неприятный запах характерен для осложнившейся бронхоэктатической болезни, абсцессе легкого. Зловонный, гнилостный запах характерен для гангрены легкого.
Если при отстаивании мокрота разделяется на 2 слоя, это, вероятно, абсцесс легкого. Если слоя три (верхний – пенистый, затем жидкий, затем – хлопьевидный), это может быть гангрена легкого.
Мокрота при туберкулезе имеет следующие характеристики:
- слизистая консистенция;
- необильная (100-500 мл/сутки);
- потом появляются прожилки гноя зеленоватого или желтоватого цвета, белые вкрапления;
- если в легких появились полости, которые нарушили целостность ткани, в мокроте появляются прожилки крови: ржавые или алые, большей или меньшей величины, вплоть до легочного кровотечения.
При бронхите мокрота имеет слизисто-гнойный характер, практически не имеет запаха. Если повреждается сосуд, в мокроту попадают ярко-алые прожилки крови.
При пневмонии, если не произошло гнойного расплавления сосудов, мокрота имеет слизисто-гнойный характер и желто-зеленый или желтый цвет. Если воспаление легких вызвано вирусом гриппа, или бактериальный процесс захватил большую площадь, отделяемое может иметь ржавый цвет или прожилки ржавой или алой крови.
Мокрота при астме слизистая, вязкая, белесая или прозрачная. Выделяясь после приступа кашля, похожа на расплавленное стекло, ее называют стекловидной.
- Обратиться к врачу. Первым должен стать терапевт, затем – отоларинголог (ЛОР) или пульмонолог. Направление к ним даст терапевт. Также надо поговорить о целесообразности сдачи мокроты.
- Купить 2 стерильные баночки для сдачи мокроты. Весь этот день принимать обильное количество теплой жидкости. Утром, натощак, сделать 3 глубоких вдоха и откашлять (не сплюнуть) мокроту. В одну баночку нужно больше отделяемого (это должно пойти в клиническую лабораторию), в другую – меньше (в бактериологическую лабораторию).
- Если симптомы напоминают туберкулез, сдачу мокроты в клиническую лабораторию, где под микроскопом будут обнаружены микобактерии туберкулеза, нужно производить трижды.
- Самостоятельно не нужно ничего предпринимать. Максимум – сделать ингаляцию с «Беродуалом» в возрастной дозировке (если мокрота отделялась после кашля) или рассосать антисептик типа «Стрепсилс», «Септолете», «Фарингосепт» (если кашля не было). Не зная некоторых нюансов, например, что при кровохаркании принимать муколитики (АЦЦ, карбоцистеин) нельзя, можно сильно навредить своему организму.
Жидкость присутствует в дыхательных органах на протяжении всей жизни человека. При отсутствии заболеваний ее норма – прозрачный секрет, который не провоцирует кашлевой рефлекс и практически не выделяется. Если же в организм попадают вредные бактерии, они начинают активно размножаться и распространяться, что отражается на консистенции и цвете слизи.
Если жидкость выходит в больших количествах исключительно по утрам, а в период бодрствования кашель почти не беспокоит, могут иметь место такие патологии:
- рефлюкс желудка (заброс содержимого в пищевод);
- бронхоэктатическая болезнь;
- сердечно-сосудистые нарушения;
- аденоиды – у ребенка младшего возраста.
Оттенок мокроты при заболеваниях может варьировать. Серо-желтая, белая отхаркиваемая слизь – явный показатель вирусной болезни. Коричневые, зеленые цвета, прожилки крови могут указывать на более серьезные проблемы со здоровьем.
Известен целый ряд заболеваний, при которых отхаркивается желтая густая мокрота:
- Острый или хронический бронхит. Бактерии, попадающие в организм, быстро распространяются в нижние отделы дыхательного пути. Инфекция провоцирует воспаление внутреннего эпителия бронхов. Среди ярких симптомов выделяют сначала сухой, затем мокрый кашель, боли в горле, озноб и лихорадку. Бронхит часто сопровождается субфебрильной или фебрильной температурой.
- Различные формы пневмоний. Эта патология часто возникает на фоне ОРВИ или бронхита. Микробы, вызывающие пневмонию, относятся к стрептококковой группе, но могут быть и другие возбудители. Бактерии поражают одну сторону легкого либо сразу оба отдела. Среди симптомов отмечают появление хрипов в грудной клетке, повышение температуры тела, отделяется вязкая желтая мокрота. Иногда отхаркиваемая слизь бывает желто-коричневая или желто-зеленая. Окрас мокроте придают гнойные вкрапления.
- Банальная простуда или грипп. На начальной стадии заболевания может появиться сухой кашель. Через некоторый период он преобразуется во влажный, с выделением желтой мокроты. Температура может держаться на уровне 36,6–39,5°С.
- Гайморит или синусит провоцируются быстро распространяющимся вирусом. Начинают воспаляться гайморовы пазухи, образуется большое количество гнойной жидкости. Слизь выходит через носовой проход, часть ее стекает по носоглотке. Возникает кашлевой рефлекс с отхаркиванием. Если при кашле отхаркивается желтая мокрота, отмечаются боли в околоносовых синусах, возможно, у больного гайморит.
- Хроническое наследственное заболевание легких – кистозный фиброз. Второе название – муковисцидоз. При этой патологии большая масса слизи скапливается в дыхательных путях, а наслоение бактериальной инфекции вызывает гнойное воспаление. Мокрота отходит с сильным кашлем.
- Сезонные аллергические реакции организма. Бело-желтая мокрота выделяется при отхаркивании, часто она вязкая. Кроме этого признака, наблюдается покраснение глаз, зуд, усиленное чихание, выделение жидкой слизи из носа.
- Кашель курильщика. Симптом вызван патологическими изменениями дыхательных путей. Постоянное раздражение слизистых табачным дымом провоцирует усиленное отделение из легких мокроты по утрам с кашлем. Темно-желтая слизь накапливается за ночь, усиленно выделяется при пробуждении человека.
- Рак легкого. Самая серьезная болезнь, при которой присутствует постоянный кашель. Отхаркивается желтая мокрота с кровью. Помимо кашля, наблюдается сильная боль в груди. Слизь с прожилками крови и приступообразный кашель более двух недель позволяет врачу заподозрить злокачественную опухоль.
Откашливаемая мокрота светло-желтого цвета с температурой выше 37°C – вероятный признак ОРВИ. Имеют значение другие симптомы, контакт с больным. Человек ощущает заложенность носа, головные боли, упадок сил.
Важно! Обычно инфекционные заболевания длятся 7–10 дней, но без адекватного лечения могут перейти в осложненные формы. При этом часто назначают лекарства из группы антибиотиков.
Кашель с желтой мокротой может быть и без температуры. Причины, провоцирующие его – курение, аллергия, астма. При отсутствии серьезного заболевания желтая мокрота не имеет специфического резкого запаха. Если же отделяемая слизь пахнет гнилью, это свидетельствует об осложнениях у взрослого:
- абсцессе легкого;
- гангрене;
- онкологической патологии.
Знайте! Настораживающие, необычные симптомы требует немедленного обращения к врачу.
Когда отходит ярко-желтая слизь при кашле, сопровождающаяся подъемом температуры тела, врач диагностирует инфекционный процесс в организме больного. Он назначает дополнительные анализы для установления точного диагноза:
- общий анализ крови;
- анализ мочи;
- биохимическое исследование крови;
- анализ мокроты.
Для лабораторного изучения мокроты берется небольшое количество слизи пациента прямо в медицинском кабинете. Иногда больному назначают самостоятельный сбор утренней мокроты, проводится он трехкратно.
Внимание! Более достоверную информацию о состоянии дыхательной системы можно получить при проведении специального обследования – бронхоскопии. Процедура относится к эндоскопическим методам, проводится в медицинском учреждении.
Доктор получает изображение с бронхоскопа на монитор, что позволяет ему видеть и анализировать произошедшие изменения с органами. Кроме того, в процессе проведения бронхоскопии можно получить слизь, в которой отсутствуют примеси слюны и частички пищи – для дальнейших исследований. Иногда параллельно берут фрагмент ткани для биопсии – при подозрении на злокачественное новообразование.
Перед назначениями доктор должен установить причину появления симптома . Терапия, в первую очередь, направлена на ликвидацию возбудителя кашля с отделением гнойной мокроты.
Важно! Если температура отсутствует, может быть назначено лечение в домашних условиях. Круглосуточное наблюдение врача требуется только при осложненных формах болезни – пневмониях, тяжелом остром бронхите, гайморите или синусите.
Лекарственные препараты назначают только после установления типа инфекции. При этом учитывают индивидуальные особенности организма, наличие сопутствующих болезней, особенности пациента. Лекарства, которые помогают взрослым людям, могут не подойти детям или беременным, кормящим женщинам.
Если мокрота сложно отделяется и имеет плотную структуру, назначают препараты, облегчающие кашель и отхождение слизи:
- Сироп Алтея, таблетки Термопсис, настой корня солодки – все эти лекарства направлены на усиление образования и разжижение мокроты. Благодаря приему препаратов, кашель уменьшается, слизь легче отхаркивается.
- Муколитические средства способствуют выведению мокроты. К этой группе лекарств относятся таблетки и сиропы – АЦЦ, Бромгексин.
- Отхаркивающие средства увеличивают объем отделяемой жидкости, очищают дыхательные пути и помогают человеку откашлять мокроту. К ним относятся Проспан, Амброксол.
Знайте! Если назначенные медикаменты не приносят облегчения через неделю приема, врач может рекомендовать другой способ терапии. Иногда помогают только антибиотики, но их назначают по строгим показаниям.
Дополнительно выписывают противовоспалительные, противовирусные средства. Для поддержки иммунитета следует принимать витаминные комплексы.
Дополнить основную терапию можно рецептами из народной медицины. Отлично помогают сборы лекарственных трав:
- 1 ст. л. сухой травы мать-и-мачехи заливают стаканом крутого кипятка. Настаивают четверть часа, затем процеживают через двойной слой марли или мелкое сито. Принимают внутрь по 1 ч. л. до 4 раз в сутки.
- 2 ст. л. сбора трав подорожника, девясила, багульника и чабреца добавляют в кипящую воду. Через пару минут кастрюлю убирают с плиты и накрывают крышкой. Через 2 часа отвар пропускают через сито или марлю. Настой рекомендуют употреблять по 1 ст. л. каждые 6 часов.
- Черную редьку хорошо промывают, на ее поверхности делают лунку. В ямку добавляют небольшое количество свежего меда. Через 30–60 минут появившийся в отверстии сок сливают в ложку и выпивают.
- 0,5 ст. л. лимонного сока смешивают с 1 ст. л. меда. Добавляют немного теплой воды и тщательно вымешивают. Принимают на сытый желудок 4–5 раз за день.
Следует помнить, что у беременных могут иметься противопоказания. И это касается не только аптечных лекарств. Некоторые виды продуктов также не следует употреблять в период вынашивания и кормления ребенка. Узнать о допустимых методах народного или традиционного лечения можно у лечащего врача.
На поверхности слизистых дыхательных путей есть незначительное выделение слизи. Ее выделяют железы трахеи и крупные бронхи.
В составе секрета макрофаги и лимфоциты, которые уничтожают патогенные микроорганизмы, попадающие внутрь при дыхании. За сутки выделяется примерно 100 мл слизи, человек ее проглатывает даже не замечая.
Как только вторгается патогенный агент, с которым бактерицидная защита слизи не справляется, происходит избыточное выделение мокроты (см. Мокрота при кашле: причины появления). Дыхательные пути пытаются избавиться от секрета, который мешает нормальному прохождению воздуха и рефлекторно появляется кашель. Его интенсивность напрямую зависит от степени воспаления.
Характер заболевания накладывает свой отпечаток на отхождение мокроты, количество, запах. Цвет мокроты при кашле для врача «говорящий» симптом, по которому ставят предварительный диагноз. Окончательный вердикт возможен только после получения лабораторного исследования.

От степени вязкости секрета зависит:
- как легко будет отходить слизь при кашле;
- продолжительность воспалительного процесса;
- самочувствие пациента;
- последствия для здоровья.
Чем больше организм выделяет слизи, тем жиже становится секрет, тем легче он выводится из организма при кашле и принудительном отхаркивании. Густеет мокрота за счет погибших лейкоцитов и слущенного эпителия. Чем серьезнее воспаление, тем гуще выделения и труднее происходит ее выведение. Классифицируют мокроту по характеру содержимого и консистенции.
Вызвано вирусом и попаданием микробов, которые провоцируют воспалительные процессы в дыхательных путях. Просвет сосудов легкого и бронхов уменьшен, за счет налипания вязкого секрета.
Мокрота загустевает, ее количество увеличивается. При анализе содержимого обнаруживают гной и серозные выделения. При отхаркивании секрет прозрачный или слабо мутный, без окрашивания и неприятного запаха.
При обнаружении вкраплений крови подозревают:
- Онкологический процесс. Присутствуют прожилки крови. Для уточнения диагноза назначают рентген.
- Бронхит. Сильный кашель провоцирует избыточное напряжение в горле, при этом лопаются мелкие сосуды и кровь примешивается к мокроте.
- Пневмонию. Процесс воспаления протекает по-разному, от интенсивности зависит характер повреждения легкого.
- Туберкулез. В утренней мокроте следы свежей крови, иногда гноя.
- Абсцесс легкого. У пациента кашель с кровью, неприятный гнилостный запах при дыхании, температура, слабость, потливость.
Означает, что в секрете присутствуют микробные агенты. Появляется при хроническом бронхите и табакокурении, которое разрушает дыхательную систему человека.
Затрудняет дыхание, скапливаясь в просветах сосудов. Кашель способствует освобождению дыхательных путей от вязкого секрета. Установить диагноз только по консистенции мокроты не представляется возможным. Врач оценивает сопутствующие симптомы и результаты анализов для каждого пациента индивидуально.

источник