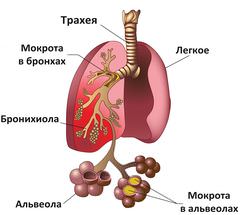
Органы дыхания человека способны запускать сложный процесс самоочищения. Он происходит за счет работы ресничек, устилающих поверхность бронхов. Осуществляя колебательные движения снизу вверх, они очищают дыхательные органы от пыли и микробов, попадающих внутрь организма с воздухом.
Тем не менее, в некоторых случаях присутствие слизи в горле ощущается человеком непрерывно. Какова причина скопления мокроты? О чем оно говорит? Нужно ли устранять данный симптом?
Мокрота &mdash, особый секрет, который образуется и выделяется бронхами. Перемещаясь по направлению вверх по дыхательным путям, она постепенно смешивается с носовыми выделениями и слюной.
Мокрота здорового человека практически прозрачная. Выделяется обычно слизь в малых количествах во время покашливания, в достаточно редких случаях (у курильщиков или людей, чья профессиональная деятельность предполагает контакт с пылью).
Обильное количество мокроты обычно наблюдается при респираторных заболеваниях. Если со временем кашель устраняется, и мокрота полностью выводится из организма больного, подобный процесс не внушает опасений. Иначе обстоит дело, если мокрота прочно обосновалась в дыхательных путях и досаждает человеку длительное время и никак не проходит.
Главными факторами, провоцирующими наличие мокроты в горле, признаны следующие заболевания:
-
простуда (зачастую вызвана переохлаждением),
- затяжная ОРВИ (наиболее распространенный фактор, образующий мокроту),
- тонзиллит,
- гайморит,
- фарингит,
- ларингит,
- трахеит, бронхит,
- бронхиальная астма,
- иные патологии легких или других внутренних органов.
Тонзиллит. Согласно данным медицинской статистики от хронической формы данного заболевания страдает почти треть всего населения земного шара. Основным симптомом недуга считается стойкий неприятный запах изо рта. В моменты обострения у больного увеличиваются миндалины, которые следом покрываются беловатым налетом. Накопление этих неприятно пахнущих масс и провоцирует ощущение инородного тела во рту. Грибковая инфекция &mdash, виновник болезни &mdash, приводит к тому, что в горле собирается белая отделяемая мокрота.

Фарингит. Данный недуг провоцирует выделение слизи в глотке. Зачастую подобный симптом сопровождается ощущением першения и болей в горле.
Ринит. Формирование тягучей слизи провоцируется стеканием содержимого носа по носоглотке. Некоторые формы ринита могут сопровождаться головными болями, нарушениями обоняния и вкуса или иными симптомами.
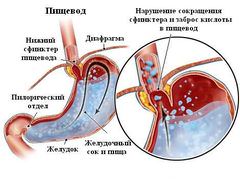
Дивертикула пищевода. Провоцирует «,выпячивание какой-либо области пищевода, из-за чего в этой зоне происходит скапливание пищи. Дальнейшие процессы гниения раздражают слизистые оболочки и способствуют отделению содержимого в форме кашля.
Проблемы сердечно-сосудистой системы. Подобные заболевания зачастую сопровождаются застойными процессами в легких. Образуемый бронхами секрет с трудом покидает организм, создавая ощущение присутствия слизи в глотке и вызывая желание откашливаться.
Аллергические проявления. Контакт с аллергенами (бытовыми, пищевыми или медикаментозными) раздражает слизистые дыхательных путей, как результат &mdash, появляется активное выделение мокроты.
Синдром Шегрена. Представляет собой серьезное аутоимуннное заболевание, выраженное процессом деформации слюнной и слезной желез. Это часто приводит к иссушению слизистых оболочек. По этой причине возникает чувство наличия кома в горле.
Непроходимое ощущение присутствия мокроты в горле утром указывает на такие проблемы:
- рефлюкс-эзофагит,
- хронический гайморит,
- патологии сердца.
Сухой воздух в помещении также вызывает появление мокроты.
Специальных манипуляций для диагностики наличия в глотке пациента мокроты не требуется. Он и сам ощущает ее присутствие в виде комка слизи. Данный симптом бывает особо ярко выражен утром после пробуждения или непосредственно после приема пищи.
Подобные скопления в горле затрудняют процесс глотания. Отхаркивание мокроты происходит не всегда. Иногда она словно прилипает к глотке и вызывает тошноту и приступы рвоты. Спровоцированная вирусной инфекцией, мокрота имеет не такую плотную консистенцию и вывести ее из организма гораздо проще.

- Визуальный осмотр. Опытный врач быстро и точно определит причины появления мокроты в горле и укажет пути устранения этого неприятного явления. Для упрощения данного процесса дополнительно специалист выслушивает все жалобы пациента.
- Лабораторная диагностика. Включает в себя сдачу анализов, на основании результатов которых определяется причина скопления отделяемого.
Цвет мокроты также может указать на тип заболевания.
- Так, если при отхаркивании отходит слизь белого цвета, с большой вероятностью в ней можно обнаружить грибки рода Кандида, появление которых спровоцировано вялотекущим тонзиллитом.
- Малое количество прозрачной мокроты (периодически с присутствием белых прожилок) указывает на хронический фарингит.
- В случае заболевания гнойным гайморитом или фарингитом, мокрота принимает желтоватый оттенок. Вязкая зеленоватая слизь обычно является спутницей гипертрофического фарингита.
Методика лечения скоплений слизи в горле напрямую зависит от заболевания и тяжести его протекания. Некоторые проявления можно купировать при помощи домашней терапии, а для других придется применить антибиотики.

- Проведение ингаляций. Основой могут быть лекарственные травы, минеральные воды или физраствор. Подобная процедура смягчает слизистую полости рта и облегчает процесс выведение мокроты.
- Прием гомеопатических средств. При наличии острого ринита или гайморита допустим прием Синупрета или подобных ему препаратов. Эти медикаменты способствуют снятию отека и улучшению носового дыхания. Как результат &mdash, слизистые скопления будут интенсивнее выводиться через нос и в гораздо меньшей степени стекать по носоглотке.
- Ежедневное употребление не менее 2 литров чистой питьевой воды. Зачастую недостаток жидкости в организме провоцирует появление мокроты.
- Полный отказ от курения.
Применение лекарственных препаратов назначается строго врачом отоларингологом на основании осмотра и сдачи необходимых анализов. В зависимости от диагноза больному назначаются следующие средства:
-
В случае аллергических проявлений. Назначается прием антигистаминных препаратов (Синупрет, Лоратадин, Эриус, Диазолин и т.д.).
- Бактериальные инфекции гайморовых пазух и полости рта. Зачастую такие состояния сопровождаются отхождением слизи зеленого цвета. Пациенту назначается прием противовоспалительных средств или антибиотиков.
- Лечение фарингита и Тонзиллита. К употреблению рекомендуются антисептики в виде пастилок или спреев (Йокс, Стрепсилс, Тантум Верде и др.).
- Терапия заболеваний ЖКТ. Происходит посредством приема антисекреторных препаратов (Ланза, Омез), прокинетиков (Мотилак, Мотилиум) и антацидов (Ренни, Маалокс, Альмагель).
Некоторые отхаркивающие средства не применяются при скоплении мокроты в глотке (Либексин, Лазолван, Амброксол, Аскорил, Амброксол ).Их основная цель &mdash, выведение отделяемого из бронхов и легких.
Иногда сами медики могут рекомендовать использование народных рецептов для устранения дискомфорта или болей в горле. Подобные средства могут назначаться как самостоятельное лечение, так и в виде дополнительной терапии к приему медикаментов.
Получив одобрение отоларинголога, можно начать применять следующие рецепты народной медицины:
-
Мед и алоэ. 1 чайную ложку меда перемешивают с кашицей, полученной в результате измельчения одного листа алоэ. Часть готового средства применяют утром, вторую &mdash, перед сном.
- Настойка прополиса. Приобретается в аптеке, или изготавливается в домашних условиях. Лекарство употребляют по одной чайной ложке трижды в сутки.
- Мед и календула. Цветки календулы и мед (оба ингредиента берутся по 1 чайной ложке) смешивают со стаканом теплой воды. Дать отвару настояться, сцедить и разделить на три приема в течение суток.
- Чай с лимоном. Поскольку лимон &mdash, натуральный антисептик, он может оказать неоценимую помощь в устранении проблем дискомфорта в горле.
- Полоскание горла. Можно применять соляной раствор или отвары на основе трав.
С целью улучшения процесса отхождения слизи можно придерживаться таких советов:
- Если отсутствуют болезненные ощущения в горле, можно съесть сухарик. Эта манипуляция поможет очистить стенки глотки, откуда слизь прямиком направится в желудок.
- Шея должна находиться в тепле. Если не наблюдается повышение температуры, ее можно специально попарить используя теплое полотенце.
- Если кашель беспокоит во время сна, лучшим выходом станет расположение под головой нескольких подушек. Положение тела при этом будет практически вертикальным, что уменьшит количество стекающей по стенкам носоглотки слизи и сделает приступы кашля не такими частыми.
Мокрота в горле не всегда проходит самостоятельно или под воздействием домашней терапии. Когда слизь в горле имеет постоянный характер не стоит рисковать здоровьем и заниматься самостоятельной диагностикой и тем более самолечением. Затяжной процесс скопления отделяемого &mdash, серьезный повод для обращения к врачу за консультацией. Только специалист должен определить оптимальные способы лечения для каждого конкретного случая.
источник
Под мокротой медработники понимают секрет, который выделяется клетками бронхов, куда примешиваются содержимое носа и его пазух, а также слюна. В норме она прозрачная и слизистая, ее немного, и она выделяется только по утрам у людей, которые курят, работают на пыльном производстве или проживают в условиях сухого воздуха.
В этих случаях ее называют трахеобронхиальным секретом, а не мокротой. При развитии же патологий в мокроту могут попадать: гной, когда в дыхательных путях имеется бактериальное воспаление, кровь, когда на пути от носа до окончания бронхов произошло повреждение сосуда, слизь в случаях воспаления небактериального характера. Это содержимое может становиться более или менее вязким.
Патологические процессы как причины скопления мокроты в горле без кашля обычно занимают локализацию от носоглотки, куда стекает содержимое носа и его придаточных пазух, до трахеи. Если же болезнь затронула более глубокие структуры: трахею, бронхи или ткань легких, выделение мокроты будет сопровождаться кашлем (у детей младшего возраста аналогом откашливания может стать рвота с большим количеством слизи или другого содержимого). Бронхит и пневмония могут, конечно, протекать без кашля, но тогда и отделение мокроты здесь беспокоить не будет.
Слизистая оболочка бронхов состоит из клеток, на поверхности которых имеются реснички – микротрубочки, умеющие совершать движения (в норме – в направлении вверх, к трахее). Между реснитчатыми клетками расположены небольшие железки – бокаловидные клетки. Их в 4 раза меньше, чем реснитчатых, но расположены они не так, что после каждых четырех реснитчатых идет 1 бокаловидная: есть участки, состоящие только из одних, или только из клеток второго типа. Железистые клетки полностью отсутствуют в мелких бронхах и бронхиолах. Бокаловидные и реснитчатые клетки объединяются общим названием – «мукоцилиарный аппарат», а процесс передвижения слизи в бронхах и трахее – мукоцилиарным клиренсом.
Слизь, вырабатываемая бокаловидными клетками – это основа мокроты. Она нужна, чтобы вывести из бронхов те частички пыли и микробы, которые, в виду своей микроскопической величины, не были замечены клетками с ресничками, которые есть в носу и в горле.
К слизистой оболочке бронхов плотно прилегают сосуды. Из них выходят иммунные клетки, осуществляющие контроль над отсутствием чужеродных частиц в идущем в легкие воздухе. Некоторые клетки иммунитета имеются и в самой слизистой оболочке. Их функция – та же.
Поэтому мокрота, точнее, трахеобронхиальный секрет, есть и в норме; без него бронхи покрылись бы изнутри копотью и примесями, были бы постоянно воспаленными. Его количество – от 10 до 100 мл в сутки. Он может содержать небольшое количество лейкоцитов, но в нем не определяются ни бактерии, ни атипичные клетки, ни волокон, содержащихся в ткани легких. Секрет образуется медленно, постепенно, и когда он достигает ротоглотки, здоровый человек, не замечая, проглатывает это минимальное количество слизистого содержимого.
Это происходит вследствие или повышенной выработки секрета, или ухудшения его выведения. Причин этих состояний много. Вот основные из них:
- Работа на предприятиях с повышенным уровнем загрязнения воздуха частицами силикатов, угля или других.
- Курение.
- Раздражение горла алкогольными напитками, холодной, острой или горячей пищей может вызвать ощущение мокроты без кашля. В этом случае нет ни недомогания, ни ухудшения дыхания, никаких других симптомов.
- Фаринго-ларингеальный рефлюкс. Так называется заброс содержимого горла, куда поступили ингредиенты желудка, не имеющие выраженной кислой среды, ближе к дыхательному горлу. Другие симптомы этого состояния это першение в горле, кашель.
- Острый гайморит. Основными симптомами будет ухудшение состояния, повышение температуры, головная боль, выделение обильного количества соплей. Эти симптомы выходят на первый план.
- Хронический гайморит. Скорее всего, именно эту патологию будут описывать как «мокрота в горле без кашля». Она проявляется затруднением носового дыхания, ухудшением обоняния, утомляемостью. Из пазух в глотку выделяется густая мокрота, и происходит это постоянно.
- Хронический тонзиллит. Здесь человека беспокоит «мокрота», неприятный запах изо рта, на миндалинах могут быть видны беловатые массы, которые могут сами и при определенны движениях мышцами рта выделяться, их запах неприятен. Горло не болит, температура может быть повышена, но – в пределах 37 – 37,3°C.
- Хронический катаральный ринит. Здесь вне обострения нос закладывает только на холоде и то – одну половину; иногда из носа выделяется небольшое количество слизистого отделяемого. При обострении появляются густые обильные сопли, они и создают ощущение мокроты в горле.
- Хронический гипертрофический ринит. Здесь основной симптом – затруднение дыхания носом, его одной половиной, из-за чего человека может беспокоить головная боль в этой половине. Также ухудшается обоняние, вкус, появляется легкая гнусавость. Отделяемое скапливается в горле или выделяется наружу.
- Вазомоторный ринит. В этом случае человека периодически могут «настигать» приступы чихания, которое возникает после зуда в носу, полости рта или глотки. Носовое дыхание периодически затруднено, а из носа наружу или в полость глотки выделяется жидкая слизь. Эти приступы связаны со сном, могут появляться после смены температуры воздуха, переутомления, приема острой пищи, эмоционального стресса или повышения артериального давления.
- Фарингит. Здесь мокрота в горле возникает на фоне першения или боли в нем. Чаще все-таки сумма этих ощущений вызывают кашель, который или сухой, или здесь выделяется малое количество жидкой мокроты.
- Синдром Шегрена. При этом отмечается снижение выработки слюны, и из-за сухости во рту кажется, будто в горле скопилась мокрота.
По этому критерию можно заподозрить:
- слизистая белая мокрота свидетельствует в пользу грибкового (чаще – кандидозного) тонзиллита;
- прозрачная мокрота с белыми прожилками может сопровождать хронический катаральный фарингит;
- мокрота зеленого цвета, густая, может свидетельствовать о хроническом гипертрофическом фарингите;
- а если отходит мокрота желтая, и кашля при этом нет, это говорит в пользу гнойного процесса верхних дыхательных путей (ринита, фарингита, ларингита).
Отделение мокроты по утрам может говорить о:
- рефлюкс-эзофагите – забросе содержимого желудка в пищевод и горло. В этом случае отмечается слабость круговой мышцы, которая не должна пропускать то, что попало в желудок, обратно. Сопровождается эта патология обычно изжогой, которая возникает при принятии горизонтального положения после еды, а также периодически возникающей отрыжкой воздухом или кислым содержимым. Возникая во время беременности и сопровождаясь постоянной изжогой, является ее симптомом, связанным со сдавлением органов брюшной полости беременной маткой;
- хроническом гайморите. Симптомы: затруднение носового дыхания, ухудшение обоняния вплоть до его полного отсутствия, слизь в горле;
- хроническом бронхите. В этом случае мокрота имеет слизисто-гнойный (желтый или желто-зеленый) характер, сопровождается слабостью, невысокой температурой тела.
- быть первым признаком острого бронхита. Здесь отмечается повышение температуры, слабость, ухудшение аппетита;
- развиваясь в весенне-осенний период, говорить о бронхоэктатической болезни. Другими симптомами будут недомогание, повышение температуры. Летом и зимой человек вновь чувствует себя относительно неплохо;
- появляясь на фоне заболеваний сердца, свидетельствовать об их декомпенсации, то есть о появлении застоя в легких;
- развиваясь у детей младшего возраста, говорить об аденоидите. В этом случае носовое дыхание нарушено, дети дышат ртом, но температуры или признаков ОРЗ здесь нет.
Если человек отмечает появление кашля, после которого выделяется мокрота, это говорит о заболевании трахеи, бронхов или легких. Оно может быть острым и хроническим, воспалительным, аллергическим, опухолевым или носить застойный характер. По одному только наличию мокроты диагноз поставить невозможно: необходим осмотр, прослушивание легочных шумов, рентген-снимок (а иногда и компьютерная томография) легких, анализы мокроты — общий и бактериологический.
В некотором роде сориентироваться по диагнозу поможет цвет мокроты, ее консистенция и запах.
Если при кашле выделяется мокрота желтого цвета , это может говорить о:
- гнойном процессе: остром бронхите, пневмонии. Отличить эти состояния возможно только по данным инструментальных исследований (рентген или компьютерная томограмма легких), так как симптомы у них одинаковы;
- наличии большого количества эозинофилов в легочной или бронхиальной ткани, что также свидетельствует об эозинофильных пневмониях (тогда цвет желтый, как канарейка);
- синусите. Здесь отмечается плохое дыхание носом, отделение не только мокроты, но и соплей желтого слизисто-гнойного характера, головная боль, недомогание;
- желтая жидкая мокрота с малым количеством слизи, появившаяся на фоне желтушного окрашивания кожи (при гепатите, опухоли, циррозе печени или перекрытии желчевыводящих путей камнем) говорит о том, что произошло поражение легких;
- желтый цвета охры говорит о сидерозе – заболевании, встречающееся у людей, работающих с пылью, в которой содержатся оксиды железа. При этой патологии особых симптомов, кроме кашля, нет.
Мокрота желто-зеленого цвета говорит о:
- гнойном бронхите;
- бактериальной пневмонии;
- быть нормальным признаком после туберкулеза, который был вылечен специфическими препаратами.
Если откашливается отделяемое ржавого цвета , это свидетельствует о том, что в дыхательных путях произошло травмирование сосудов, но кровь, пока дошла до полости рта, окислилась, и гемоглобин стал гематином. Это может быть при:
- сильном кашле (тогда будут прожилки ржавого цвета, которые исчезнут через 1-2 дня);
- пневмонии, когда воспаление (гнойное или вирусное), расплавляя легочную ткань, привело к повреждению сосудов. Здесь будут: повышение температуры, одышка, слабость, рвота, отсутствие аппетита, иногда – понос;
- ТЭЛА тромбоэмболия легочной артерии.
Если откашливается слизь коричневого цвета , это также говорит о наличии в дыхательных путях «старой», окислившейся крови:
- если легкие имели такую, почти всегда врожденную патологию, как буллы (полости, заполненные воздухом). Если такая булла лежала недалеко от бронха, а потом разорвалась, будет отделяться коричневая мокрота. Если при этом воздух еще и попал в полость плевры, будет отмечаться одышка, чувство нехватки воздуха, которое может нарастать. «Больная» половина грудной клетки не дышит, а во время разрыва буллы отмечалась боль;
- гангрены легкого. Здесь на первый план выходит значительное ухудшение общего состояния: слабость, помутнение сознания, рвота, высокая температура. Мокрота не только коричневого цвета, но еще и имеет гнилостный запах;
- пневмокониозе – болезни, возникающей из-за производственной (каменно-угольной, кремниевой) пыли. Характерны боли в груди, сначала сухой кашель. Постепенно бронхит становится хроническим, часто приводит к возникновению пневмоний;
- раке легких. Заболевание долго не дает о себе знать, постепенно возникают приступы кашля. Человек резко худеет, начинает ночью потеть, ему все труднее становится дышать;
- туберкулезе. Здесь отмечается слабость, потливость (особенно ночная), отсутствие аппетита, потеря массы тела, длительный сухой кашель.
Мокрота цветом от светло зеленого до темно зеленого говорит о том, что в легких имеется бактериальный или грибковый процесс. Это:
- абсцесс или гангрена легкого. Симптомы патологий очень похожи (если речь идет об остром, а не о хроническом абсцессе, симптоматика которого более скудна). Это выраженная слабость, недомогание, одышка, боли в груди, очень высокую, практически не реагирующую на жаропонижающие, температуру тела;
- бронхоэктатическая болезнь. Это хроническая патология, связанная с расширением бронхов. Для нее характерно течение с обострениями и ремиссиями. При обострении с утра и после нахождения на животе отходит гнойная мокрота (зеленая, желто-зеленая). Человек ощущает недомогание, у него повышена температура;
- актиномикозный процесс. В этом случае отмечается длительно повышенная температура, недомогание, откашливается слизисто-гнойная зеленоватая мокрота;
- муковисцидоз – заболевание, когда практически все секреты, вырабатываемые железами организма, становятся очень вязкими, плохо эвакуируются и нагнаиваются. Для него характерны частые пневмонии и воспаления поджелудочной, отставание в росте и массе тела. Без специальной диеты и приема ферментов такие люди могут умереть от осложнений пневмонии;
- гайморит (его симптомы описаны выше).
Мокрота белого цвета характерна для:
- ОРЗ: тогда мокрота прозрачно-белая, густая или пенистая, слизистая;
- рака легких: она не только белая, но в ней есть прожилки крови. Отмечаются также похудение, быстрая утомляемость;
- бронхиальной астмы: она густая, стекловидная, выделяется после приступа кашля;
- заболеваний сердца. Цвет такой мокроты белесый, консистенция – жидкая.
Прозрачная, стекловидная, трудно отделяемая мокрота характерна для бронхиальной астмы. Болезнь характеризуется обострениями, когда отмечается затруднение дыхания (трудно выдохнуть) и слышные на расстоянии хрипы, и ремиссии, когда человек чувствует себя удовлетворительно.
Для того, чтобы оценить этот критерий, необходимо производить отхаркивание мокроты в стеклянную прозрачную емкость, оценить ее сразу, а затем убрать, накрыв крышкой, и дать ей настояться (в некоторых случаях мокрота может расслоиться, что окажет помощь в диагностике).
- Слизистая мокрота : она выделяется, в основном, при ОРВИ;
- Жидкая бесцветная характерна для хронических процессов, развивающихся в трахее и глотке;
- Пенистая мокрота белого или розоватого цвета выделяется при отеке легкого, который может сопровождать как сердечные заболевания, так и отравление ингаляционными газами, и пневмонию, и воспаление поджелудочной железы;
- Мокрота слизисто-гнойного характера может выделяться при трахеите, ангине, бактериальном бронхите, осложненном муковисцидозе и бронхоэктатической болезни;
- Стекловидная : характерна для бронхиальной астмы и ХОБЛ.
Неприятный запах характерен для осложнившейся бронхоэктатической болезни, абсцессе легкого. Зловонный, гнилостный запах характерен для гангрены легкого.
Если при отстаивании мокрота разделяется на 2 слоя, это, вероятно, абсцесс легкого. Если слоя три (верхний – пенистый, затем жидкий, затем – хлопьевидный), это может быть гангрена легкого.
Мокрота при туберкулезе имеет следующие характеристики:
- слизистая консистенция;
- необильная (100-500 мл/сутки);
- потом появляются прожилки гноя зеленоватого или желтоватого цвета, белые вкрапления;
- если в легких появились полости, которые нарушили целостность ткани, в мокроте появляются прожилки крови: ржавые или алые, большей или меньшей величины, вплоть до легочного кровотечения.
При бронхите мокрота имеет слизисто-гнойный характер, практически не имеет запаха. Если повреждается сосуд, в мокроту попадают ярко-алые прожилки крови.
При пневмонии, если не произошло гнойного расплавления сосудов, мокрота имеет слизисто-гнойный характер и желто-зеленый или желтый цвет. Если воспаление легких вызвано вирусом гриппа, или бактериальный процесс захватил большую площадь, отделяемое может иметь ржавый цвет или прожилки ржавой или алой крови.
Мокрота при астме слизистая, вязкая, белесая или прозрачная. Выделяясь после приступа кашля, похожа на расплавленное стекло, ее называют стекловидной.
источник
К терапевтам нередко обращаются пациенты, жалующиеся на неприятные ощущения в горле: скопление густой мокроты, присутствие комка, затрудненное глотание. Улучшить самочувствие иногда помогают откашливание и отхаркивание, но эти методы действенны не всегда. Мокрота в горле может буквально прилипнуть к глотке, вызывая тошноту или рвоту. Чтобы избавиться от нее, необходимо посетить врача для выяснения причин неприятной симптоматики. Узнайте, чем может быть вызвана мокрота и какими способами она лечится.
Самая распространенная причина постоянной слизи – острые инфекционные заболевания, простуда. Первые дни мокрота обильно вырабатывается из носа, в дальнейшем – из бронхов и трахеи. Такие выделения временны, они прекращаются после выздоровления. Если же острого заболевания нет, но слизь образуется стабильно, можно говорить о патологии, неправильном образе жизни или развитии какой-либо сложной болезни.
Пациенты жалуются на то, что в горле постоянно скапливается слизь, застряло что-то инородное. По этой причине они не могут полностью сглотнуть и испытывают от этого большой дискомфорт. Основные причины, вызывающие данную симптоматику:
- Нарушения работы щитовидной железы, вызванные недостатком йода (диффузный зоб, аутоиммунный тиреоидит).
- Патологии ЖКТ (язва, рефлюксная болезнь, гастрит).
- Неврологические причины. Ощущение, будто «душит горло» может возникнуть, к примеру, при остеохондрозе шейного отдела позвоночника.
- Хронический тонзиллит, синусит, гнойные пробки.
- Депрессии, стрессы и другие психологические проблемы. Женщины часто ощущают ком в горле при беременности.
- Онкологические заболевания.
Этот неприятный симптом значительно усложняет жизнь: мешает принимать пищу, провоцирует кашель. Когда стекает слизь по задней стенке горла и скапливается в носоглотке, можно предположить наличие:
- бронхо-легочных заболеваний;
- воспалительных процессов пазух (фарингит, гайморит);
- болезни пищевода (хронический эзофагит);
- аллергических реакций;
- различного рода раздражений (если человек много курит, ест пряные блюда, организм включает «защитную реакцию» – слизь начинает активно покрывать все органы).
Если появляется мокрота, но нет кашля, нельзя исключить ни одну вышеперечисленную причину. Недуг провоцируют заболевания органов дыхательной системы, ЖКТ, воспаление гланд, простудные болезни, образ жизни, стрессы. Если слизь в горле не отхаркивается, причиной этому могут стать низкая влажность воздуха, инородные предметы в носовой полости, разные мышечные заболевания.
Согласно исследованиям, избыток слизи и вязкой слюны подпитывает бактерии, находящиеся в горле – они и являются источником неприятного запаха. Среди основных причин:
- простудные заболевания, хронический насморк, ангина;
- заболевания желудочно-кишечного тракта;
- больные зубы;
- хронический тонзиллит и другие заболевания носоглотки;
- патологии носоглотки, сфеноидит.
Наблюдается при заболеваниях, патологиях пищеварительной системы: панкреатите, гастрите, холецистите, грыже пищевода, рефлюксной болезни. При всех них слизистый секрет сначала забрасывается в пищевод, далее – в глотку. Содержимое желудка попадает наверх непроизвольно, человек не может контролировать этот процесс. Особенно много слизи накапливается к утру.
Причиной мокроты могут быть бактериальные инфекции горла и воспалительные процессы (тонзиллит, фарингит). Если у человека першит в горле, есть кашель, возможен ларингит. Существуют и другие причины, вызывающие боли и скапливание слизи – к примеру, языкоглоточная невралгия, опухолевые процессы, заболевания щитовидной железы. При этих болезнях повышения температуры не наблюдается.
источник
Мокрота в горле не является сама по себе негативным симптомом, который обязательно требуется лечить. Наоборот, при простудных заболеваниях нужно стимулировать образование мокроты в горле и ее дальнейшее отхождение – таким образом организм будет избавляться от патогенной микрофлоры и токсинов. Но если в горле постоянно собирается слизь и ее слишком много, образуется комок, который трудно проглотить или откашлять, пора обратиться к врачу.
Постоянная слизь в горле, густая, с запахом или оттенком, говорит не о положительной динамике болезни, а о развитии патологии инфекционного характера. Точный диагноз поставит только отоларинголог после обследования.
Мокроты в горле – это секрет, который вырабатывается эпителиальными тканями легких, бронхов, трахеи и носоглотки.
Выделение слизи из горла – нормальное физиологическое явление, если эта слизь не слишком густая, не имеет зловонного запаха или подозрительного цвета.
Она выполняет защитные функции и легко откашливается, если нужно удалить инородные частички из дыхательных путей или ее накопление обильное.
Состоят мокроты в горле преимущественно из двух таких веществ:
Если же в организме развивается какая-либо патология, то в мокротах может быть примесь крови или гноя.
Основные причины, по которым в горле скапливается слизь, следующие:
- Простудные заболевания. В этом случае вначале слизь образуется в носоглотке, затем, спустя 2–3 дня после начала болезни, начинает вырабатываться бронхами и легкими. Вязкая мокрота в горле может беспокоить на протяжении всего заболевания, даже какое-то время после выздоровления, но она всегда проходит, то есть ее нельзя назвать постоянным явлением.
- Хронические заболевания носоглотки. Гайморит, синусит, фарингит, тонзиллит – все эти патологии при хроническом течении могут стать причинное, по которой будет отмечаться скопление слизи в горле.
- Регулярное употребление горячей, холодной, острой, кислой или соленой пищи. В этом случае мокрота в горле собирается по причине постоянного раздражения слизистой агрессивными продуктами питания.
- Вредные привычки. Курильщики часто жалуются на ощущение комка в горле. При этом сгусток не проглатывается, и откашляться тоже затруднительно. Употребление спиртных напитков – тоже частая причина, по которой может скопиться густая слизь в гортани.
- Постоянно скапливается мокрота в горле при некоторых патологиях пищеварительной системы, например, пищеводном рефлюксе. При отрыжке в гортань попадают остатки наполовину переваренной пищи и желудочный сок. Они раздражают слизистую и вызывают обильное отделение мокрот.
- Аллергия. При контакте с аллергеном-раздражителем пациент страдает преимущественно от ринита и слезотечения. Но нередко отмечается также скопление мокроты в горле. Аллергия может возникать в период цветения растений, на пыль, шерсть домашних питомцев.
Установить причину поможет консистенция и цвет слизи. Стекловидная вязкая слизь в горле бывает при бронхиальной астме. Скопление слизи в горле ржавого цвета или с прожилками крови говорит о прогрессирующей пневмонии. Если же мокроты пенистые, у пациента развивается отек легких. Желтая мокрота на задней стенке горла или зеленая мокрота в горле являются симптомом ангины, бронхита бактериальной природы.
Скапливающийся в горле секрет может изменяться на протяжении болезни с ее переходом от одного этапа к следующему. Если вначале мокроты были незначительными, а спустя несколько дней их стало больше, но при этом откашливаться не составляет труда, все в порядке. Если же мокрота в горле не откашливается, она густая, плотная, появилась желтая мокрота с неприятным запахом, которая долго не проходит, несмотря на медикаменты – к вирусной инфекции присоединилась бактериальная, программу лечения следует откорректировать и дополнить препаратами антибактериального действия.
Нормальное состояние бронхиального секрета, ежедневно вырабатываемого в организме человека, — бесцветная жидкая мокрота. Наличие зеленого оттенка в отхаркиваемой слизи свидетельствует о развитии определенной патологии у человека. Чаще всего — это гипертрофический фарингит, перешедший в хроническую форму заболевания и находящийся на стадии обострения. Дополнительное свидетельство этого недуга при отхаркивании зеленой мокроты – боли в горле.
С другой стороны, зеленая слизь, выделяемая при кашле, может быть следствие развития инфекции, приводящим к отечности. Если отхаркиваемая мокрота выделяется без повышения температуры, то это может быть результатом: гайморита, трахеита, воспаления бронхов, а также астмы у заядлых курильщиков.
Когда выделения происходят на фоне повышенной температуры, то патология преимущественно связана с заболеваниями легких: абсцесс, рак, воспаление или отек. Кроме того, подобная слизь при отхаркивании может быть вызвана бронхиальной астмой.
Во всех случаях, достоверную причину появления зеленый мокроты из горла может определить только профильный медицинский специалист, поэтому симптом требует немедленного посещения поликлиники.
Слизь в организме человека вырабатывает как защитная реакция на внешнее воздействие: травму, инфекцию или поражение аллергенами. Поэтому формирование сгустка мокроты, сопровождающееся ощущением постоянного «комка» – указывает на определенную патологию. Среди возможных вариантов ощущения, что сгусток слизи в горле не проглатываются, присутствуют:
- Гастроэзофагеальная болезнь, или прочие дисфункции пищеварительного тракта, приводящие к забросу содержимого ЖКТ в пищевод и далее к глотке. Именно оно и вызывает чрезмерное образование слизи.
- Травмы носо- или ротоглотки. Они приводят к тому, что гиперсекреция развивается в самой глотке или попадает туда из носовой полости.
- Инфекционные заболевания, включая грипп, ОРВИ и прочие.
- Воздействие аллергенов, провоцирующих ответную гиперсекрецию организма.
- Острые или хронические патологии трахеобронхиального дерева. Слизь первоначально скапливается в нижних дыхательных путях, постепенно поднимаясь вверх.
Причиной формирования сгустка слизи в горле также могут быть пагубные привычки, в частности курение. Состав табачного дыма насчитывает множество токсичных веществ, оказывающих раздражающее воздействие на слизистую оболочку.
Чрезмерное выделение секретов – слизи в горле работает, как защитная реакция организма и оказывается своеобразным индикатором развивающейся патологии. Если же накопление слизи, сопровождается болями в горле, то это указывает на одно из следующих заболеваний: фарингит, синунсит, аденоидит. Каждая из перечисленных патологий связана с воспалением стенок глотки, придаточных носовых пауз и глоточных миндалин, соответственно. Впрочем, при синунсите болевые ощущения проявляются больше в области глаз и носа, однако могут отдаваться и на горло.
Еще один вариант появления слизи и боли в горле – развивающееся простудное заболевание или осложнение после недавнее перенесенной инфекции: грипп, ОРВИ. В этом случае наряду с болью в горле, присутствуют другие симптомы, свойственные недугу: повышенная температура, насморк и прочие.
Установить точную причину патологии может только профильный врач, поэтому визит в поликлинику – обязательное мероприятие, позволяющее, как определить диагноз, так и выбрать методы лечения. Посещение врача не стоит откладывать, поскольку боль и слизь в горле могут указывать на катаральную форму фарингита, перешедшего в хроническую стадию.
Наличие зеленой мокроты в горле часто проявляется посредством отхаркивания слизи при кашле. В случае выделений из горла, их оттенок указывает на причину патологии. Конечно, точно определить тип заболевания по цвету сложно, однако зеленая мокрота, свидетельствует о наличии воспаления, отечности.
Зеленая жидкость может выделяться с отхаркиванием при нормальной температуре или сопровождаться ее повышением. Второй вариант указывает на развитие воспалительного процесса, развивающегося в органах дыхания: легкие, бронхи. Кроме воспаления, это может быть как абсцесс, так и отек легких или проявление бронхиальной астмы.
Зеленая мокрота в горле при нормальной температуре связана со следующими заболеваниями: гайморит, муковисцидоз, бронхоэктатическая болезнь, трахеит. В этих случаях зеленые выделения имеют густую консистенцию и сопровождаются кашлем.
Заядлым курильщикам, обнаружившим зеленую мокроту при отхаркивании, необходимо провериться на астму. Это заболевание непосредственно связано с вредной привычкой и также может сопровождаться выделениями из горла.
У детей зеленые выделения нередко связаны с коклюшем, реакцией организма на сухость воздуха, химические вещества или оказываются результатом глистных инвазий.
Обычная мокрота, вырабатываемая организмом, – бесцветна и имеет жидкую консистенцию. Когда желтая слизь в горле отхаркивается при кашле – это верный признак заболевания органов, отвечающих за функцию дыхания. Окончательный диагноз ставит профильный врач, однако цвет выделений может дать сведения о потенциальных причинах патологии.
Желтая мокрота, выделяемая из горла с кашлем, нередко связана с развитием гнойного процесса. В частности, ее может вызвать острый бронхит, воспаление легких. Также подобный оттенок мокроты, сопровождающийся желтыми выделениями из носовой полости, свидетельствует о развивающемся синусите. В этом случае дополнительными симптомами выступают головная боль, плохое носовое дыхание.
Яркий желтый окрас слизи, оказывается причиной избыточного числа эозинофилов, накапливаемых в тканях легких, бронх.
Жидкие выделения желтого оттенка с незначительным количеством слизи, подкрепленные специфическим окрашиванием кожи, – индикатор, того что заболевание печени сопровождается поражением легких.
Характерен желтый цвет слизи для людей, работающих с пылью, содержащей оксиды железа. В этом случае, причина выделений – профессиональное заболевание сидероз.
Стекание мокрот по задней стенке горла – следствие перенесенных недавно вирусных инфекций, затрагивающих носоглотку. Подобные остаточные явления известны в медицине под терминологией «постназальный синдром». Они могут продолжаться довольно длительное время, доставляя выздоровевшему пациенту не только дискомфорт, но и волнения – постоянное желание отхаркать слизь. Более того, синдром может сопровождаться рефлекторным кашлем.
Причины подобного остаточно явления нередко связаны с хроническими формами недугов носоглотки, в частности фарингита, ринита, сунисита или гайморита. Также это может быть результатом полипов в носу, иногда синдром возникает при желудочных болезнях.
Второй, общей причиной, способствующей развитию постназального синдрома, выступают неблагоприятные профессиональные или бытовые условия. Длительное пребывание на опасном производстве, плохое экологическое окружение, чрезмерно сухой воздух в помещении – одни из факторов, вызывающих стекание слизи по задней стенке горла. Сюда же относится ряд причин бытового фактора, среди которых дисбаланс гормонов и вредные привычки: курение, а также злоупотребление медикаментозными препаратами.
Боли задней стенки горла, сопровождающиеся чрезмерным выделением слизи, часто связаны с одним из следующих заболеваний: фарингит, тонзиллит. При этом, причины вызвавшие фарингит, могут иметь различный характер: вирусная инфекция, бактериальная или грибковая форма, воздействие аллергенов, травма. В этом случае, болевые ощущения проявляются на задней стенке горла, особенно в процессе глотания. Накопление слизи приводит к затруднению дыхания, дополнительный дискомфорт вызывает постоянное першение в горле.
Вторая причина излишнего накопления мокрот с одновременными болевыми ощущениями – острый тонзиллит. В этом случае, происходит поражение лимфатического кольца глотки, что вызывает воспаление миндалин. Развитие тонзиллита происходит как ангина, различных форм, дифтерия или скарлатина. Симптомы для этого варианта носят более выраженный характер. В горле происходят густые накопления слизи, болевые ощущения у задней стенки сопровождаются высокой температурой и ознобом. Более того, наблюдается визуальное увеличение лимфатических узлов, их покраснение, нередко просматривается даже гнойный налет.
Чтобы не ставить под опасность миндалины, в обоих случаях, рекомендуется немедленное посещение врача.
Мокрота в горле, а соответственно и слизь, вырабатываются специальными клетками – секретами, и служат, как средство вывода мелкой пыли, прочих повреждающих элементов из организма. Таким образом, чрезмерное накопление слизи, ситуация, когда мокрота в горле не отхаркивается, связаны с определенным воспалительным процессом. Проходя по дыхательным путям вверх, к глотке, слизь, словно индикатор, отображает недуг, развивающийся в бронхах или легких.
Факт, что мокрота не отхаркивается, связан с повышением ее вязкости, что в свою очередь, следствие излишней сухости в глотке. Причин этому может быть несколько. Наиболее распространенный вариант – недостаток жидкости в организме, компенсируется обильным питьем. Вторым фактором выступает повышение температуры, которое также начинает сушить стенки горла. Систематическое пребывание под теплым горячим воздухом также может привезти к увеличению вязкости слизи и ее накоплению в горле. Для подобной ситуации, можно сказать, что симптом носит профессиональный характер.
Наконец, избыток мокроты может вызываться дисфункцией реснитчатого эпителия, которая развивается при наличии воспалительных процессов в органах дыхания.
источник

Крупные слизистые образования становятся причиной затруднений при дыхании. Нередки случаи тошноты и даже рвоты. Избавиться от дискомфорта поможет врачебная диагностика, которая выявит причину появления мокроты в горле.
Под мокротой понимают патологическое увеличение бронхиальной секреции, поэтому вопрос «откуда берется» не совсем корректен. Ежесекундно и постоянно, на протяжении всей жизни, специальные железы продуцируют слизь, на которую возложены важнейшие функции.
Внутренняя полость дыхательных путей представлена реснитчатым эпителием. Основная его задача – непрерывная транспортировка секрета, продуцируемого бронхами в верхние дыхательные пути, в горло, для последующего выведения наружу.
Основная цель – не допустить оседания в дыхательной системе пыли, бактерий, вирусов, аллергенов и других раздражителей. Вязкое прозрачное вещество несет в себе ряд полезных функций:
- увлажняет слизистую оболочку;
- создает защитный слой;
- препятствует попаданию вирусов в органы дыхания, при помощи входящих в состав слизи иммунных клеток.
В обычных условиях бронхи вырабатывают слизь в малых количествах, необходимых для очистки дыхательных путей. Она не причиняет человеку никаких неудобств и проглатывается вместе со слюной.
Причина, почему появляется мокрота, проста. При наличии воспалительного процесса слизистые выделения становятся обильными, так как иммунные клетки активируют систему дополнительной защиты. В горле начинает образовываться комок, который представляет собой скопление мокроты. Она состоит из следующих компонентов:
Организм, желая облегчить процесс дыхания, провоцирует кашель. Это происходит из-за раздражения слизистой оболочки, которое вызывает легкое першение. Мокрота из носа и глотки выводится через ротовую полость.
Если слизистые выделения становятся слишком вязкими и не отхаркиваются, то они начинают наносить вред всему организму. Создается благоприятная среда для размножения бактерий и вирусов. Наличие носителей инфекции затрудняет работу легких.

Однако необходимо принимать во внимание, что в нормальных условиях бронхи выделяют негустую прозрачную жидкость. Она увлажняет и обволакивает внутреннюю поверхность горла, не причиняя неудобств.
Бронхит – это воспалительный процесс, в результате которого происходит раздражение и набухание слизистой оболочки бронхов. Это связано с повышенной выработкой иммуноглобулинов, которые борются с инфекцией. Заболеванию сопутствуют тяжелые приступы кашля. Когда отек сильно прогрессирует, происходит закупорка бронхов. В таких случаях, имеет место обструктивное течение болезни. Есть две основные группы причин, способствующие развитию этого заболевания:
- инфекционные (бактерии, вирусы и грибки, попадающие в нижние дыхательные пути);
- физико-химические (воздействие окружающей среды).
Бронхит может приобретать различные формы, каждая из которых имеет свои симптомы и проявления.
- Острая. Характерна для холодного периода в году. Первичные симптомы напоминают обычную простуду. На фоне воспалительного процесса происходит сильное повышение температуры. Сначала кашель сухой, вызванный легким першением в горле. Мокрота в горле появляется позже.
- Хроническая. Если симптомы бронхита сохраняются более двух месяцев, то ему придается статус хронического заболевания. Оно может проявляться в одно и то же время года, но каждый раз острая фаза хронической болезни будет удлиняться. Постоянное воздействие раздражителей провоцирует развитие воспаления в дыхательной системе, которые затрудняют поступление кислорода в организм. Хронический бронхит в запущенной форме может стать первой ступенью на пути к эмфиземе легких.
Анализ мокроты при бронхите помогает определить стадию развития болезни и ее форму. Цвет отхаркиваемых слизистых выделений раскрывает некоторую информацию о процессах, идущих внутри организма.
- Белая или прозрачная. Имеет место при хроническом течении болезни;
- Желтая. Наличие выделений такого цвета характерно для всех форм бронхита. Так дыхательная система борется с воспалением.
- Зеленая. Такая мокрота свидетельствует о застойных процессах в органах дыхания. Они появляются на фоне застарелой инфекции. В острой форме заболевания возможно образование гнойных масс.
Заболевание представляет собой воспалительный процесс, локализованный в легочных тканях. Возбудителями пневмонии считаются инфекционные агенты:
Наиболее частый способ заражения – воздушно-капельный, реже – распространение инфекции происходит по кровеносной системе. Микроорганизмы, под действием которых воспаляется легочная ткань, в определенном количестве всегда есть в организме человека. В нормальных условиях иммунитет ведет успешную борьбу против них, но при ослаблении защитных функций, организм не справляется с нагрузкой – начинают развиваться воспалительные реакции.
Чаще всего пневмония появляется на фоне переохлаждения и имеет следующие симптомы:
- резкий подъем температуры;
- слабость;
- головные боли;
- сухой кашель, появившийся в первые дни, становится влажным;
- в горле скапливается мокрота;
- боль в грудине во время кашля и дыхания;
- хрипы;
- одышка, начинается дыхательная недостаточность.
Отделение мокроты при пневмонии представляется абсолютно нормальным явлением. Ее цвет указывает на тяжесть инфекции и ее возбудителей. Зеленая окраска говорит о прогрессирующем бактериальном воспалении.
Острая форма пневмонии сопровождается слизистыми выделениями белого, желтого или зеленого цвета. Желто-зеленая окраска свидетельствует о бактериальной причиной воспаления легочных тканей.

Легочный туберкулез относится к относится к длительно персистирующей инфекции, которая большую часть времени находится в латентном состоянии. Его внешние симптомы могут не проявляться долгое время. Признаками общей интоксикации организма служат:
- гипертермия;
- слабость;
- потливость;
- потеря аппетита.
На начальных стадиях туберкулеза отделение мокроты минимальное. По мере развития болезни ее количество увеличивается, а цвет слизистых выделений может изменяться.
- Белая. Характерна для первых стадий туберкулеза. Такой оттенок обусловлен повышенным содержанием белка.
- Зеленоватая. Свидетельствует об образовании гноя и наличии застоявшейся слизи.
- Кровянистая.
Поражение легких туберкулезными бактериями сопровождается сильным кашлем и выделением мокроты. Ночные и утренние часы считаются самыми тяжелыми. В запущенных случаях имеет место кровохарканье, которое чревато открытием легочного кровотечения, нередко приводящее к летальному исходу.
Мокрота, выделяемая в процессе отхаркивания, бывает различной по цвету. Это обусловлено тем, что компоненты, входящие в ее состав, могут отличаться, при наличии тех или иных заболеваний и причин скопления слизи в горле.

Пенистая белая мокрота может появляться у пожилых пациентов из-за возрастных изменений в дыхательной системе. Врачи оценивают это явление как норму.
Такой цвет мокроты обусловлен повышенной выработкой нейтрофилов. Увеличение их количества связано с усиленным сопротивлением иммунной системы микроорганизмам, атакующим организм. Выделение такой слизи во время кашля свидетельствует о наличие инфекции в нижних отделах дыхательной системы. Желтая мокрота наиболее характерна для следующих заболеваний:
Слизистые выделения такого типа говорят о наличии обширного очага бактериального и вирусного поражения в области бронхов или легких. Причины мокроты с гноем – бактериальное инфекционное воспаление.
Зеленый цвет мокроты свидетельствует о завершении острой фазы заболевания и его перетекании в хроническую стадию. Такая окраска слизи обусловлена наличием в ее составе следующих компонентов:
- нейтрофилы;
- эпителий, отделившийся от стенок бронхов;
- мертвые микроорганизмы, возбудители инфекции (стрептококк, стафилококк).
Мокрота обладает вязкой структурой. Она тяжело отхаркивается и застаивается в разных отделах дыхательной системы, усугубляя воспалительный процесс.
Мокрота с кровью указывает на присутствие повреждений легочной ткани, а также на патологические изменения в бронхах. Таким способом организм подает сигнал, сообщая о крупном инфекционном заражении нижних дыхательных путей. Постоянные кровяные выделения, во время отхаркивания, могут быть следствием развития смертельных болезней. Пациенты с такими симптомами подлежат немедленной госпитализации.
При натужном кашле иногда происходят разрывы мелких сосудов на внутренней поверхности дыхательных путей. В этом случае в мокроте можно обнаружить кратковременные кровяные включения. В них нет опасности для жизни человека.
Отделение мокроты с коричневым оттенком часто свидетельствует о наличии тяжелых заболеваний нижних дыхательных путей. Появление такой слизи связано с застойными процессами, в ходе которых происходят кратковременные кровяные выделения. Основными причинами образования коричневой мокроты служат:
- бактериальная инфекция;
- вирус;
- внутреннее кровотечение;
- разрывы капилляров;
- избыточное оседание пыли в бронхах и легких;
- курение.
Коричневая мокрота имеет вязкую структуру и плохо отхаркивается, поэтому при ее появлении надо исключить прием препаратов против кашля. Это обусловлено тем, что такие лекарства провоцируют появление застоев и препятствуют отхождению слизи.
Бывает, что появление избыточной слизи в горле не сопровождается типичными признаками инфекционных заболеваний и имеет абсолютно другое происхождение. Недуги такого вида могут сопровождаться обильным образованием слизи только в ночные и утренние часы и не доставлять человеку неудобств на протяжении остального дня. Почему выходит мокрота в таких случаях?
Приступы кашля по утрам связаны с желанием организма избавиться от накопившейся за ночь слизи. Ее локализация в области горла связана с положением тела человека во время сна и отсутствием глотательного процесса. Причины образования мокроты в горле по утрам, в этом случае, следующие:
- простуда;
- туберкулез;
- курение;
- наличие в спальне аллергенов и других раздражителей.

Нагрузка на реснитчатые клетки эпителия увеличивается, и со временем они перестают справляться со своими функциями. Мокрота, образовавшаяся от курения, начинает скапливаться и застаивается в бронхах и легких. Обильные слизистые выделения собираются в горле во время сна и вызывают сильные приступы кашля после пробуждения.
Отсутствие повышения температуры при отделении мокроты может понизить бдительность заболевшего. Основные причины:
- Аллергия.
- Попадание в воздухопроводящие каналы частиц инородного происхождения, например, древесной или металлической стружки.
- Химическое отравление.
- Хронические заболевания дыхательной системы.
Ввиду ряда причин отхаркивание скопившейся в горле слизи не всегда эстетично. Что делать в таких случаях? Можно ли глотать мокроту, и каковы последствия этого?
Попадая в желудок, слизь из носа и горла подвергается воздействию пищеварительных ферментов, а также соляной кислоты. Микроорганизмы под воздействием такой смеси исчезают без следа. Единственное исключение – это кислотоустойчивые бактерии, но щелочь и энзимы, выделяемые двенадцатиперстной кишкой, не оставляют им никаких шансов.
Таким образом, сглатывать или отхаркивать мокроту из горла – личное дело каждого. Она не наносит никакого вреда организму человека в обоих случаях.
Появление обильной мокроты в горле всегда имеет причину. Это следствие патологических изменений в организме. Цель лечения состоит в устранении факторов, вследствие наличия которых организм усилил свою защиту.
Отхаркивающие препараты применяются для разжижения мокроты. Лекарства такого типа позволяют избежать образования застойных явлений в бронхах и легких. В результате локализация воспалительного процесса уменьшается, а численность инфекционных агентов сокращается. Направленное действие отхаркивающих средств бывает двух видов:
- увеличивающее выработку мокроты в бронхах;
- разжижение уже имеющейся слизи.
Выбор лекарственных препаратов зависит от клинической картины заболевания. Самолечение в случае с мокротой неэффективно, так как она – лишь симптом основного заболевания. После полного обследования врач определит причину выделения избыточной слизи и назначит правильное лечение.
Препараты, основанные на натуральных компонентах и вытяжках растений (например, солодки, подорожника), имеют наибольшую популярность. Это обусловлено тем, что они имеют меньшее количество побочных эффектов, чем синтетические лекарства. Самыми распространенными среди растительных препаратов считаются:
Отхаркивание способствует выведению мокроты из организма. Среди представленных на фармацевтическом рынке средств, специалисты отмечают эффективность следующих:
Муколитические лекарства способствуют повышенной выработке бронхиальной слизи, за счет которой происходит разжижение мокроты, что приводит к ее быстрому отделению:
Если болезнь бактериального происхождения или в ходе обследования возбудитель инфекции не определен, медицинские работники назначают антибиотики.
Если в течение трех суток эффект с начала приема антибиотиков не наблюдается, то необходимо обратиться в поликлинику. Использование таких лекарств осуществляется согласно графику назначенному врачом с четким соблюдением временных интервалов приема.
Массаж, облегчающий отхождение мокроты у детей, делается регулярно на протяжении пяти дней. Он особенно эффективен при бронхитах и трахеитах. Однако не стоит сильно усердствовать, если у ребенка высокая температура, лучше дождаться прекращения лихорадки.
Перед процедурой больному необходимо употребить отхаркивающее средство. Это увеличит эффективность массажа. Сначала производится обработка спины, а потом и грудной клетки. Давление должно быть средней силы. Такие манипуляции не навредят ребенку, а будут иметь исключительно положительный эффект.

При медикаментозном лечении мокроты у детей допускается применение муколитических препаратов:
- флуимуцил;
- амброксола гидрохлорид;
- ацетилцистеин.
Для увеличения показателей эффективности можно комбинировать различные методы лечения. Частые проветривания, а также недолгие прогулки на свежем воздухе помогут избежать кислородного голодания. Использование витаминных коктейлей также очень полезно при лечении мокроты в горле. Они могут содержать в себе ряд полезных компонентов, способствующих поддержанию иммунитета.
- Паста из меда и орехов.
- Водный раствор йода (2 – 4 капли на стакан теплой воды).
- Горячее молоко с инжиром.
- Мед в сочетании с соком антисептических растений (малина, клюква, калина или лук).
Массаж грудной клетки способствует облегчению выведения мокроты из нижних дыхательных путей. Применение барсучьего жира или эфирных масел увеличивают действенность процедуры. Использование ингаляций тоже не будет лишним.
Исследование мокроты дает возможность получить информацию о патологических изменениях, происходящих в дыхательной системе. Особое внимание при оценке качеств слизистых выделений уделяется следующим показателям:
- цвет;
- запах;
- структура;
- консистенция;
- вид инфекционной, бактериальной и вирусной нагрузки.
Анализ мокроты – один из основных факторов, влияющих на постановку диагноза. Данные, полученные в результате лабораторных манипуляций, помогают спрогнозировать дальнейшее развитие патологии и подобрать правильное лечение.
Посмотрите наглядный рассказ ЛОР врача о причинах слизи и мокроты в горле:
источник
 простуда (зачастую вызвана переохлаждением),
простуда (зачастую вызвана переохлаждением), В случае аллергических проявлений. Назначается прием антигистаминных препаратов (Синупрет, Лоратадин, Эриус, Диазолин и т.д.).
В случае аллергических проявлений. Назначается прием антигистаминных препаратов (Синупрет, Лоратадин, Эриус, Диазолин и т.д.). Мед и алоэ. 1 чайную ложку меда перемешивают с кашицей, полученной в результате измельчения одного листа алоэ. Часть готового средства применяют утром, вторую &mdash, перед сном.
Мед и алоэ. 1 чайную ложку меда перемешивают с кашицей, полученной в результате измельчения одного листа алоэ. Часть готового средства применяют утром, вторую &mdash, перед сном.
