Мокрота – это выделения желез слизистой оболочки дыхательных путей, связанные с раздражением или воспалением от многих заболеваний дыхательных путей.
Слизь и мокрота являются продуктом естественной секреции желёз, которые содержатся в слизистых оболочках, выстилающих внутренние стенки дыхательных путей.
В нормальных условиях секреция мокроты составляет от 25 до 100 мл сутки. Её функцией является поддержка влажности дыхательных путей.
Избыток слизи координированными движениями клеточных ресничек направляется к голосовой щели, где происходит непроизвольный процесс её сглатывания. Этот процесс известен как респираторный клиренс.
Однако, если часть дыхательного дерева становится местом воспалительного процесса, то возникает ситуация перепроизводства мокроты (до 500 мл в течение 24 ч), которая не может быть удалена обычным путём. Таким образом, развивается застой и накопление слизи, которая забивает дыхательные пути и затрудняет прохождение воздуха.
Чтобы избавиться от скопления слизи, организм запускает другие защитные механизмы, такие как кашель и ринит. Кашель возникает, когда воспалительный процесс затрагивает нижние дыхательные пути и накопление мокроты происходит в бронхах.
Ринит появляется, когда воспалительный процесс затрагивает верхние дыхательные пути и мокрота скапливается в полости носа, придаточных пазухах носа, в среднем ухе, евстахиевой трубе и других окружающих структурах.
Как уже было сказано, мокрота – это клинический признак патологии, которая определяет воспаление дыхательных путей. Однако, в быту образование мокроты часто ассоциируют с воспалительным процессом.
Избыточная мокрота – это клинический симптом, поэтому более правильно говорить о симптомах и признаках, которые сопровождают её. Однако, они очень многочисленны и разнообразны, как и заболевания, способные привести к избыточному образованию мокроты.
Наиболее распространенными являются:
- Ринит.
- Кашель с мокротой или сухой.
- Общее недомогание.
- Головные боли.
- Боли в суставах.
- Оталгия (боль в ушах).
- Заложенность ушей.
- Шум в ушах и головокружение.
- Желудочно-кишечные проблемы: тошнота, рвота, диарея.
- Лихорадка.
- Боль и тяжесть в груди.
- Затрудненное дыхание.
Как уже неоднократно было сказано, причины гиперсекреции мокроты разнообразны и значительно отличаются друг от друга. Некоторые довольно банальны, другие, наоборот, очень серьезны и их не следует игнорировать.
Ниже мы перечислили некоторые из самых частых:
- Простуда. Вирусные инфекции носоглотки, среди которых наиболее распространенной является риновирус.
- Грипп. Заражение вирусом из семейства Orthomyxoviridae, что приводит к воспалению глотки.
- Острый средний отит и средний эффузивный отит. Оба характеризуются накоплением от мокроты в полости барабанной перепонки.
- Бронхит. Острое или хроническое воспаление слизистой оболочки бронхов. Характерным признаком является кашель с мокротой.
- Хроническая обструктивная болезнь легких. Хроническое заболевание, которое ограничивает и снижает поток воздуха к легким. Проблему создают изменения легочной ткани и бронхов в результате хронического воспаления.
- Эмфизема легких. Обструктивное заболевание легких, точнее альвеол, при котором изменяется качество газообмена и значительно снижается уровень оксигенации. Характерным признаком заболевания является избыточная мокрота.
- Коклюш. Заражение бактерией Bordetella pertussis, которая вызывает воспаление слизистой оболочки дыхательных путей. Среди отличительных признаков болезни – кашель и мокрота.
- Трахеит. Воспаление трахеи в результате вирусной инфекции (аденовирус, риновирус, вирус гриппа) или бактериальной (стафилококк золотистый или стрептококк).
- Пневмония. Воспаление альвеол легких, вызванное вирусной инфекции (риновирусы, синцитиальный вирус, аденовирусы, вирусы похожие на грипп, герпес и др.); бактериальные (стрептококки, гемофилы, Legionella pneunophila и др.); грибки (Histoplasma capsulatum и др.); протозойные инфекции (Toxoplasma, Plasmodium malariae и др.).
- Варикозное расширение вен пищевода. Как правило, вследствие портальной гипертензии: увеличение сопротивления потока крови, которая поступает в печень из селезёнки через воротную вену. Гипертония определяет выпячивание вен пищевода.
- Туберкулез. Инфекции легких, вызванные различными бактериальными штаммами, среди которых наиболее известным является Micobacterium tubercolosis.
- Рак легких. Злокачественная опухоль, которая берёт своё начало из эпителиальной ткани (подкладка) бронхов и легких.
- Отёк легких. Увеличение и накопление жидкости в альвеолах легких.
Диагностика направлена, в первую очередь, на выявление заболевания, которое определяет воспалительный процесс, и основывается на:
- Анамнезе (история болезни пациента).
- Анализе клинических симптомов и признаков.
- Обследовании врачом.
Конечно, могут потребоваться клинические исследования, чтобы подтвердить ту или иную гипотезу.
Все исследования, условно, можно разделить на два типа:
- Биохимический анализ мокроты для исследования на наличие патогенных микроорганизмов.
- Исследование воспаленных тканей с помощью рентгена, компьютерной томографии, ядерно-магнитного резонанса.
Особенно важное значение имеет обследование мокроты и формы её выделения.
В зависимости от того, как выглядит мокрота, мы имеем:
- Вязкая мокрота жемчужного цвета. Она включает в себя только слизь и является, следовательно, признаком воспаления легких или раздражения слизистых оболочек. Поэтому причиной может быть бронхит или даже аллергические проблемы, такие как астма, или, ещё более тривиально, раздражение, вызываемое дымом сигарет.
- Липкая, густая желто-зеленоватая мокрота. Такой цвет указывает на гнойные выделения, что может быть следствием бактериальной инфекции верхних или глубоких дыхательных путей, и, следовательно, трахеита, бронхита, пневмонии и др.
- Красноватая мокрота с прожилками красного цвета. Окраска является следствием присутствия крови. И, очевидно, такая мокрота является признаком кровотечения из дыхательных путей. Кровотечение может быть тривиальным, связанным с повреждением какого-то капилляра при кашле, но также следствием опасного заболевания, такого как туберкулез или рак легких.
- Серозная, пенистая, слегка плотная, как правило, розового цвета. Это признак типичного отёка легких.
- Серозная и пенистая мокрота, беловатого цвета. Может быть признаком рака легких.
В зависимости от формы выделения, мы имеем:
- Слизь, которая капает из носа. Это симптом воспаления верхних дыхательных путей и, следовательно, может быть вызвано простудой, гриппом и др.
- Слизь, которая попадает в постносовую полость. Признак воспаления, которое затрагивает придаточные пазухи носа, то есть синусит, воспаление внутреннего уха и евстахиевой трубы, эффузивный отит.
- Мокрота, которая выбрасывается при кашле. Это признак воспаления глубоких дыхательных путей.
- Мокрота не отделяется. Такое бывает, например, при воспалении придаточных пазух носа со стенозом протоков, которые соединяют эти полости с полостью носа, или при эффузивном отите, когда воспаление охватывает полость барабанной перепонки, которая сообщается с носоглоткой через евстахиеву трубу.
Лечение избыточного образования мокроты предполагает лечение основного заболевания, и, если это возможно, его искоренение. Когда излечится болезнь – исчезнет и мокрота.
Симптоматическое лечение (то есть препятствующее накоплению мокроты) основывается на активных разжижителях и отхаркивающих средствах в случае глубоких дыхательных путей. Если же воспаление затрагивает высокие дыхательных путей, таких как полости носа, то используют активные противоотечные средства.
Лечение воспаления, приводящего к избыточному образованию мокроты, зависит от патологии, вызвавшей его:
- Если причиной является вирусная инфекция: то рекомендуется отдых в теплом помещении с хорошим увлажнением (чтобы увлажнить слизистые оболочки), употребление большого количества жидкости (для разжижения мокроты).
- Если причиной является бактериальная инфекция: то прибегают к помощи антибактериальной терапии, которую следует назначать после анализа мокроты и выявления бактерий, ответственных за воспаление.
Чтобы помочь действию лекарственной терапии, можно использовать противоотечные фумигации парами кипящей воды, в которой растворяются эфирные масла:
- Эвкалиптбогат эфирными маслами (эвкалиптол), оказывающими бальзамическое, разжижающее и отхаркивающее действия.
- Тимьян, также богат эфирными маслами, смолами и дубильные веществами, имеющими противовоспалительное и даже чуть-чуть антибиотическое действия.
- Сосна, богата эфирными маслами и смолами, оказывает бальзамическое и антисептическое действия.
Также отвары, настои и сиропы на основе этих трав могут облегчить симптомы болезней дыхательных путей и ослабить мокроту.
источник
В сезон неустойчивой погоды самой актуальной становится проблема простудных заболеваний. Каждый переболеет хотя бы раз, а некоторые, особенно дети, почти всю зиму могут проходить, постоянно кашляя и чихая, не выпуская из рук носового платка. Можно с уверенностью сказать, что простуда — самое распространенное заболевание.
У здорового человека все слизистые оболочки покрыты тонким слоем защитного вещества — слизи, она очищает их от микробов, пыли, других раздражителей, не дает оболочкам высыхать. Однако при определенных патологических процессах слизи вырабатывается слишком много, она становится вязкой, в ней поселяются и размножаются болезнетворные микробы. Слизь, или мокрота, является постоянным спутником простудных заболеваний и причиняет человеку огромный дискомфорт, ведь ее постоянно приходится сплевывать или проглатывать.
Причины образования слизи в горле
1. Инфекционные заболевания верхних дыхательных путей. Чаще всего повышенная выработка слизи — защитная реакция организма, так он пытается избавиться от инфекции. Слизь вызывает раздражение и возникает кашель, который способствует ее удалению. Так что кашель — очень «полезный» симптом. Также эвакуация мокроты происходит за счет сокращения миллионов ресничек, которые покрывают слизистые оболочки органов дыхания. Они продвигают вязкий секрет ближе к ротовой полости. Однако при обильном образовании слизи, снижении кашлевого рефлекса и плохой функции ресничек слизистой оболочки мокрота скапливается, стекает вниз, в бронхи и легкие. При этом состояние усугубляется и происходит нарастание симптомов болезни.
При риновирусных инфекциях первоначально возникает поражение слизистой носа с повышенной продукцией носового секрета. Она может скапливаться в пазухах (гайморовы, лобные), вызывая присоединение синусита. Затем инфекция спускается в носоглотку, развивается ларингит, фарингит. Следующая стадия — трахеит, бронхит, в далеко зашедших случаях слизь собирается в легких и развивается пневмония. Место первичного поражения зависит от вида инфекционного агента, однако зачастую происходит последовательное вовлечение всех отделов дыхательной системы. Вместе с появлением слизи в горле возникают:
- кашель;
- ощущение наличия «комка»;
- насморк;
- боль, першение в горле;
- головная боль;
- озноб;
- чувство ломоты в теле;
- повышение температуры.
2. Также много слизи может образовываться и у здоровых людей при:
- частом употреблении слишком горячей или холодной пищи;
- курении;
- употреблении алкоголя;
- частом вдыхании сильно загрязненного воздуха (работа во вредных условиях).
3. Аллергические реакции практически всегда сопровождаются повышенным образованием слизи, особенно в полости носа.
4. Заболевания пищеварительного тракта:
- гастрит;
- язва желудка;
- эзофагит;
- болезни печени и поджелудочной железы.
5. Болезни неврологического характера, при которых утрачивается или ослабевает глоточный рефлекс:
- инсульт;
- рассеянный склероз;
- тяжелые черепно-мозговые травмы.
Больше всего слизи в дыхательных путях скапливается во второй половине ночи, ближе к утру. Обусловлено это тем, что во время сна человек находится в горизонтальном положении, что способствует застою мокроты, ночью замедляется подвижность ресничного эпителия и ослабевает кашлевой рефлекс. Часто по утрам, сразу после пробуждения, начинается сильный кашель. После откашливания всей скопившейся за ночь слизи кашель становится слабее.
Залогом правильного и эффективного избавления от избытка слизи в горле является выяснение причины ее повышенного образования. Сделать это несложно. Даже самостоятельно, без посещения врача, можно сделать предположение о природе болезни. Для устранения слизи иногда бывает достаточно просто скорректировать свой рацион питания, избавиться от вредных привычек, сменить работу или хотя бы использовать индивидуальные средства защиты. Лечение же заболеваний органов дыхания или пищеварения лучше доверить специалистам: ЛОР-врачу, терапевту, гастроэнтерологу.
При инфекционной природе заболевания рекомендуется:
1. Обильное теплое питье. Жидкость не только механически смывает излишки слизи, но и способствует скорейшему выведению токсинов.
2. Прием антибактериальных (флемоксин, пенициллин, ко-тримоксазол), противовирусных (виферон, арбидол) препаратов в таблетках или внутримышечно.
3. Орошение слизистой специальными спреями, обладающими антисептическим и противовоспалительным действием (Люголь, ингалипт, орасепт).
4. Препараты, способствующие разжижению и лучшему отхождению мокроты (мукалтин, бронхолитин, лазолван).
5. Средства для повышения иммунитета (иммунал).
- озокерит, парафин на межлопаточную область (при нормальной температуре тела);
- ультрафиолетовое облучение;
- индуктотермия.
7. Лечебная физкультура, дыхательная гимнастика, массаж грудной клетки для улучшения отхождения мокроты.
При наличии аллергического компонента — антигистаминные препараты (супрастин, лоратадин, гормональные).
Народные средства. Наряду с медикаментозными при лечении слизи в горле широко используются и рецепты народных целителей.
1. Полоскание солевым раствором: 1 ст.л. морской или крупной каменной соли растворить в стакане теплой воды, полоскать горло трижды в день.
2. Минеральную воду (лучше типа «Ессентуки», «Боржоми»), подогреть, добавить мед и пить в течение дня.
3. Настойка календулы, подорожника: 1 ст. ложку налить в 100 мл теплой воды. Использовать для полосканий 5-6 раз в сутки. Когда мокрота очень густая, можно добавить в раствор еще 0,5 ч. ложки пищевой соды. Сода способствует разжижению и лучшему отхождению слизи.
4. Алоэ: взять один из нижних крупных мясистых листьев (не моложе трех лет), порезать на мелкие кусочки, смешать со столовой ложкой меда и растолочь в кашицу. Съесть за 2 приема: утром и вечером, перед сном.
5. Прополис: кусочек прополиса размером со спичечный коробок измельчить, залить стаканом холодной воды и оставить на час. Все примеси, что всплыли наверх, убрать, осадок процедить. Полученный чистый прополис залить 100 мл спирта. Поместить в банку из затемненного стекла и настаивать 5-7 дней, встряхивая ежедневно. Полученную настойку смешать с любым маслом (облепиховое, персиковое) в соотношении 1:1. Использовать для смазывания горла.
Если заболевание на начальной стадии, можно попытаться лечиться самостоятельно с применением народных средств, но если состояние ухудшается, либо не излечивается за 4-5 дней, посещение доктора обязательно.
источник
выделяемый при отхаркивании патологически измененный трахеобронхиальный секрет с примесью слюны и секрета слизистой оболочки носа и придаточных (околоносовых) пазух.
В норме трахеобронхиальный секрет состоит из слизи, вырабатываемой серозными и слизистыми железами, бокаловидными клетками слизистой оболочки трахеи и крупных бронхов, и клеточных элементов (преимущественно альвеолярных макрофагов и лимфоцитов). Так же, как слюна и носовая слизь, он обладает бактерицидными свойствами. Трахеобронхиальный секрет способствует выведению ингалированных частиц, продуктов метаболизма и клеточного детрита за счет механизма мукоцилиарного клиренса (очищения), обеспечиваемого деятельностью реснитчатого эпителия. Объем трахеобронхиального секрета в норме колеблется от 10 до 100 мл в сутки; все это количество здоровый человек обычно проглатывает.
Появление М. связано с увеличением количества и изменением состава трахеобронхиального секрета (например, при инфекционном или аллергическом воспалении слизистой оболочки бронхов, действии раздражающих факторов вдыхаемого воздуха), а также с нарушением механизмов его удаления. При воспалительных заболеваниях бронхов меняются реологические свойства трахеобронхиального секрета, что в сочетании с увеличением количества продуцируемой слизи и ослаблением функции реснитчатого эпителия ведет к застою и инфицированию слизи в бронхах.
Характер, состав и свойства мокроты. Количество М. при различных патологических процессах колеблется от нескольких миллилитров до 1—1 1 /2л в сутки.
Цвет М. определяется ее составом. Она может быть бесцветной или иметь желтоватый оттенок, особенно при примеси гноя; зеленоватый цвет свидетельствует о застое гнойной мокроты. М. ярко-желтого, так называемого канареечного цвета бывает при наличии в ней большого количества эозинофилов, например при эозинофильном инфильтрате легкого, бронхиальной астме. Ржавый цвет М. чаще наблюдается при крупозной пневмонии в связи с появлением гематина, который освобождается при распаде эритроцитов, проникших в просвет альвеол путем диапедеза. Черная М. возможна при пневмокониозах, обусловленных вдыханием содержащей частицы угля пыли. Некоторые лекарственные средства (например, рифампицин) окрашивают М. в красноватый цвет. Обычно М. не имеет запаха. Гнилостный запах она приобретает при абсцессе и гангрене легкого в результате развития гнилостной микрофлоры.
По консистенции различают жидкую, густую и вязкую мокроту, по характеру — слизистую, слизисто-гнойную, гнойную и кровянистую. Слизистая М. — бесцветная, обычно вязкой консистенции; особенно тягучей и прозрачной (стекловидной) она бывает после приступа бронхиальной астмы. Слизисто-гнойная М. образуется при многих заболеваниях бронхов и легких (в т. ч. при обструктивном бронхите, инфекционно-аллергической форме бронхиальной астмы), густая слизисто-гнойная М. может отходить при кашле в виде слепков бронхов, особенно густая и вязкая слизисто-гнойная М. выделяется при муковисцидозе. Гнойная М. наблюдается редко, например при прорыве эмпиемы плевры в просвет бронха. Кровянистая М., содержащая прожилки или сгустки крови либо алую пенистую кровь, является признаком легочного кровотечения.
В состав М., как и в состав нормального трахеобронхиального секрета, входят белки, преимущественно гликопротеины, углеводы, нуклеотиды и липиды. Большинство биохимических компонентов диффундирует из плазмы, но некоторые синтезируются в легких и бронхах, в частности сурфактант, секреторный иммуноглобулин А и муцин. Муцины с высоким содержанием сиаловых кислот во многом определяют эластические свойства М. Вода составляет 89—95% трахеобронхиальной слизи и находится большей частью в структурном комплексе с гликопротеинами. В трахеобронхиальной слизи содержатся электролиты — ионы натрия, хлора, кальция.
Иммунологические свойства трахеобронхиального секрета, а также М. определяются такими веществами, как лактотрансферрин, секретируемый клетками слизистых желез бронхов (бактерицидное действие лактотрансферрина объясняется его способностью связывать железо, необходимое для размножения микроорганизмов), лизоцим, интерферон, секреторный иммуноглобулин А.
Максимальное количество секреторного иммуноглобулина А содержится в секрете трахеи и крупных бронхов. Основное защитное действие его проявляется способностью агглютинировать бактерии, препятствовать их прилипанию к мембране эпителиальных клеток, тормозить рост и размножение бактерий. Секреторный иммуноглобулин А имеет значение и в защите организма от вирусов.
В мокроте постоянно присутствуют ингибиторы протеаз: α1-антитрипсин в свободной форме и в комплексе с протеолитическими ферментами лейкоцитов, α2-макроглобулин, антихимотрипсин, а также низкомолекулярные «ингибиторы с широким спектром антипротеазной активности. Комплекс ингибиторов протеаз трахеобронхиального секрета предотвращает действие протеолитических ферментов бактериального, лейкоцитарного и макрофагального происхождения, освобождающихся в процессе воспаления.
Гнойная М. содержит значительное количество коллагеназы, эластазы и химотрипсиноподобных ферментов, которые способствуют расщеплению белковых макромолекул, улучшению реологических свойств М. и ее выделению; однако эти ферменты при их избытке могут повреждать слизистую оболочку бронхов, паренхиму и эластические структуры легкого.
Исследование мокроты. М. собирают утром натощак в стерильную плевательницу. Перед отхаркиванием необходимо, чтобы больной прополоскал рот слабым раствором антисептического средства, затем кипяченой водой, чтобы в М. было меньше примеси слюны. При невозможности получить М. обычным путем назначают раздражающие ингаляции с изотоническим раствором хлорида натрия. Для микробиологического и цитологического исследований также могут быть использованы материалы бронхоальвеолярного смыва (см. Лаваж бронхоальвеолярный), бронхиального смыва или аспират, полученные при бронхоскопии (Бронхоскопия).
Для изучения М. в клинической практике применяют макроскопическое, микроскопическое (в т.ч. цитологическое), микробиологическое, иногда биологическое и физико-химическое исследования.
Макроскопическое исследование включает определение суточного количества, цвета, запаха, консистенции и характера М. Обращают внимание также на расслоение М. при стоянии в стеклянной посуде. Слизистая и слизисто-гнойная М. не расслаивается, гнойная разделяется на два слоя (верхний — серозный и нижний — гнойный); иногда при гнойных процессах в легких М. может разделяться на три слоя (верхний — слизисто-гнойный, пенистый; средний — серозный; нижний — гной и продукты тканевого распада).
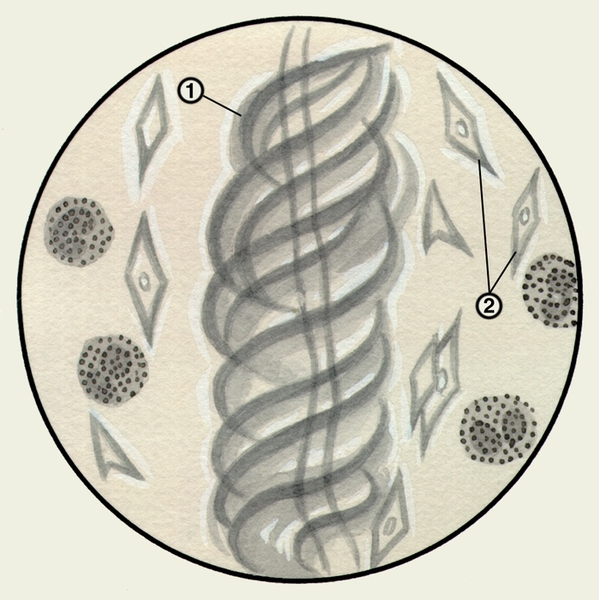
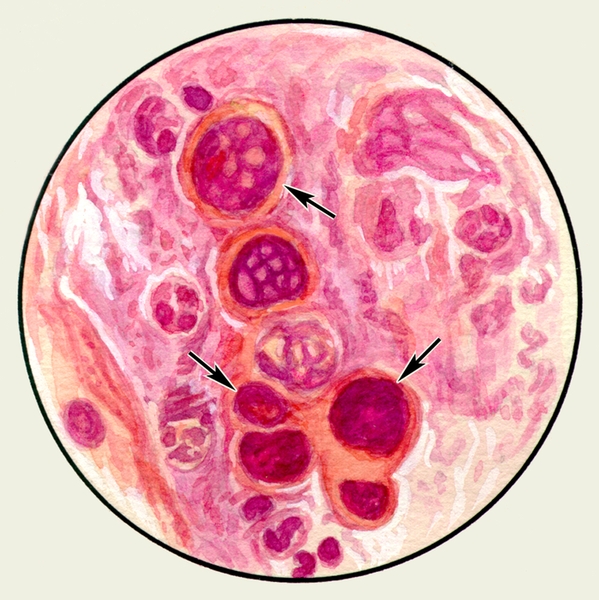
Микроскопическое исследование заключается в изучении неокрашенных (нативных) и окрашенных препаратов М. При малом увеличении микроскопа или под лупой в неокрашенных препаратах М. можно обнаружить спирали Куршманна (рис. 1) — беловатые прозрачные штопорообразные волокна, в центре которых находится извитая блестящая нить; их наличие указывает на спастическое состояние бронхов (например, при бронхиальной астме, обструктивном бронхите). При бронхиальной астме возможно выявление в М. кристаллов Шарко — Лейдена (рис. 1) — блестящих гладких бесцветных ромбов различной величины, образующихся вследствие распада эозинофилов.
При асбестозе легких (см. Пневмокониозы) иногда определяют так называемые асбестовые тела (асбестовые волокна, покрытые оболочкой из белка и гемосидерина), имеющие вид золотисто-желтых образований со вздутыми концами. Так называемые рисовидные тельца, или линзы Коха, — зеленовато-желтые, довольно плотные образования творожистой консистенции величиной от булавочной головки до небольшой горошины, характерные для деструктивных форм туберкулеза, при современных методах лечения туберкулеза встречаются в М. редко. Обнаружение большого количества эластических волокон в виде сильно преломляющих свет тонких нитей, окрашивающихся эозином в розовый цвет (рис. 2), свидетельствует о деструкции легочной ткани любой этиологии. При микроскопии М. могут быть выявлены крючья и пузыри эхинококка, выделяющиеся при свежем разрыве эхинококковой кисты легкого, а также различные микроорганизмы,
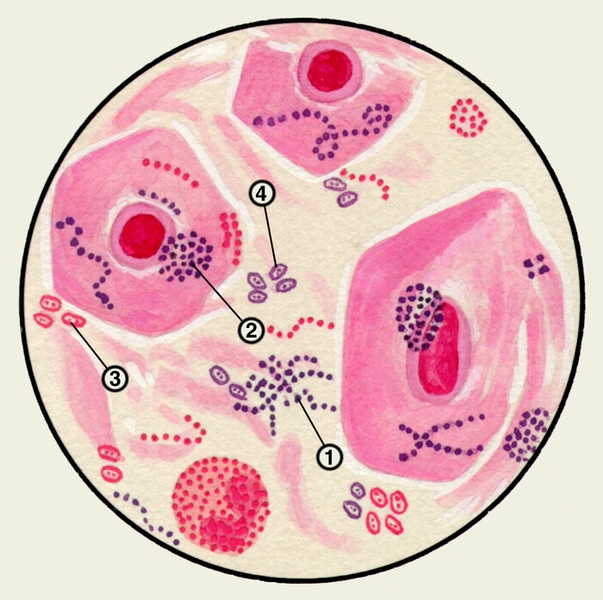
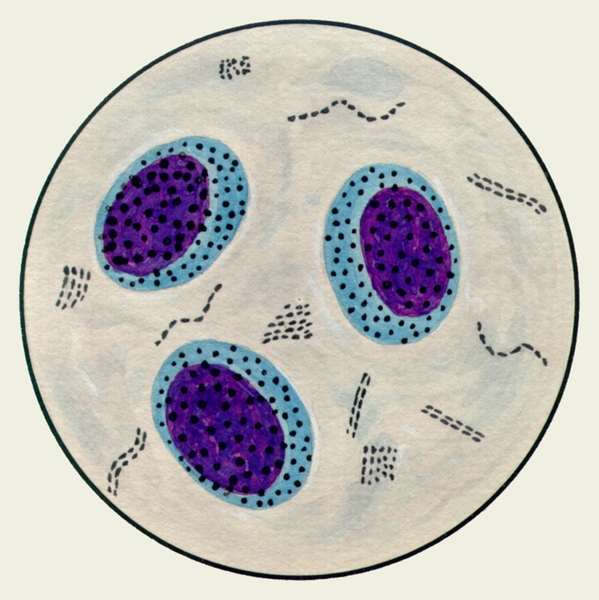
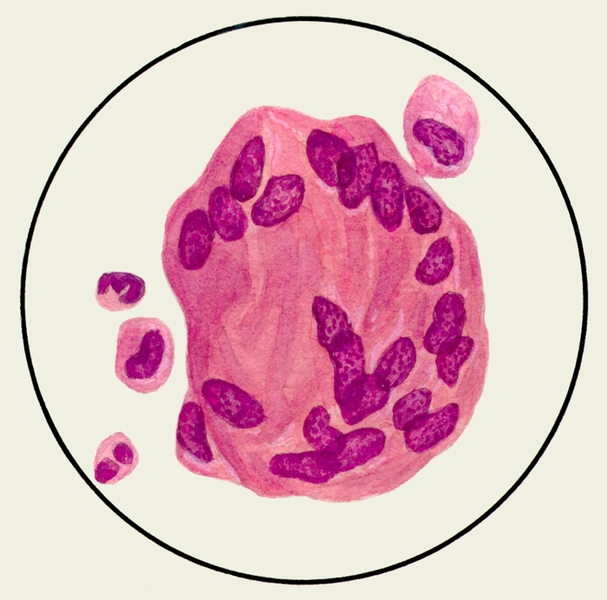
В мокроте могут обнаруживаться клетки, характерные для определенных заболеваний. Так называемые клетки сердечных пороков, или гемосидерофаги — альвеолярные макрофаги, содержащие в цитоплазме включения гемосидерина (рис. 3), встречаются при застойных явлениях в легких в связи с сердечной недостаточностью, при инфаркте легкого, идиопатическом гемосидерозе легких, кровохарканье любого генеза. Значительное количество эозинофилов в М. отмечается при бронхиальной астме. Клетки Пирогова — Лангханса (рис. 4) — многоядерные гигантские клетки (диаметром до 60 мкм) овальной или круглой формы — в М. определяются редко, они характерны для туберкулеза легких.
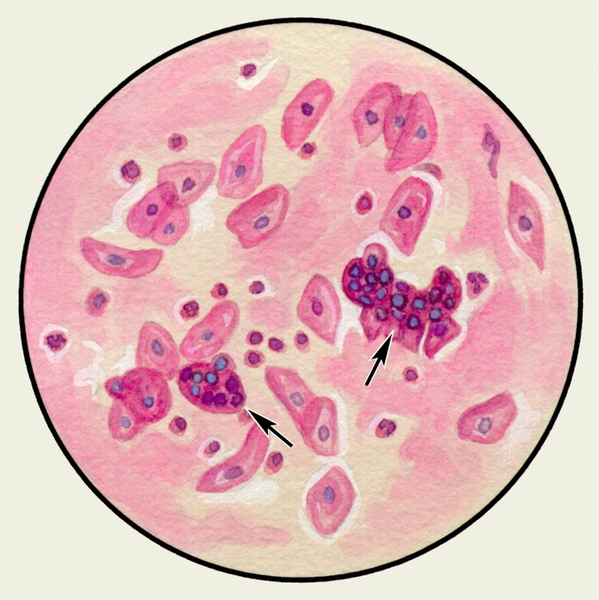
Цитологическое исследование М. с учетом соотношения ее клеточных элементов имеет значение для оценки активности заболеваний бронхов и легких, помогает установить преимущественность инфекционного или аллергического воспаления. Цитологические методы используют для диагностики бронхогенного рака легкого, особенно при профилактическом обследовании лиц, относящихся к группе повышенного риска. Обнаружение в М. опухолевых клеток (рис. 5, а, б), которые могут располагаться отдельно или образовывать большие скопления, дает возможность не только подтвердить диагноз злокачественной опухоли легких, но иногда и определить ее гистологический тип.
Микробиологическое исследование М. включает микроскопию (бактериоскопию), выделение чистых культур, определение чувствительности микрофлоры к различным лекарственным средствам и некоторые другие методы. Из трахеобронхиального секрета наиболее часто выделяют следующие микроорганизмы: патогенные — Streptococcus pneumoniae, Haemophilus influenzae; условно-патогенные — неклостридиальные анаэробы, Staphylococcus aureus, Staphylococcus epidermidis, Streptococcus hemolyticus, Klebsiella pneumoniae, Escherischia coli, Pseudomonas aeruginosa, Proteus, Candida, Streptococcus viridans, Streptococcus anhemolyticus, Neisseria catarrhalis.
В окрашенных и неокрашенных препаратах М. можно обнаружить дрожжеподобные грибки Candida в виде почкующихся клеток и нитей псевдомицелия, что, однако, не является достаточным основанием для диагноза кандидоза легких; выявление друз актиномицетов, окутанных гнойной массой, имеет диагностическое значение.
Бактериоскопия особенно важна для выявления микобактерий туберкулеза, которые при использовании метода Циля — Нельсена окрашиваются фуксином в красный цвет. Исследование окрашенного мазка М., подготовленного обычным способом, дает положительный результат при содержании более 100 000 микобактерий туберкулеза в 1 мл мокроты. В связи с этим при отрицательных результатах в случае подозрения на туберкулез прибегают к методам концентрации. Метод флотации дает возможность определить наличие микобактерий туберкулеза при их концентрации около 50 000 в 1 мл мокроты. 10—15 мл мокроты, собранной за 1—2 сут., гомогенизируют, встряхивая в течение 5—10 мин с равным объемом 0,5% раствора едкого натра, затем добавляют 100 мл дистиллированной воды и 0,5 мл бензина и снова встряхивают 5—10 мин. Примерно через 30 мин на поверхности образуется флотационное кольцо, состоящее из капелек бензина, содержащих микобактерии туберкулеза. Из материала флотационного кольца готовят препараты, которые исследуют методами световой и люминесцентной микроскопии (см. Микроскопические методы исследования).
В мокроте, окрашенной по Граму, при микроскопии можно выявить стрептококки, образующие цепочки, стафилококки, часто соединяющиеся в виде гроздей винограда, диплобактерии Фридлендера, пневмококки (рис. 6). Бактериоскопическое исследование М. для установления причины неспецифических заболеваний бронхов и легких имеет, как правило, ориентировочное значение.
Для выявления возбудителей неспецифических воспалительных заболеваний бронхов и легких проводят посев мокроты и смывов из бронхов на соответствующие Питательные среды. Выросшие микробы идентифицируют (см. Микробиологическая диагностика) и определяют их чувствительность к антибактериальным препаратам. С целью установления роли выделенного из мокроты микроорганизма используют методы определения их количества, а также реакцию непрямой иммунофлюоресценции выделенной культуры с сывороткой больного.
Основными условиями эффективности микробиологических исследований являются получение патологического материала до начала антибактериального лечения, исследование его в ближайшие часы после получения, а также правильный выбор необходимых для данного случая технических приемов обработки. Динамическое изучение микрофлоры дает возможность проследить смену возбудителя. Наибольшее диагностическое значение имеет обнаружение при двух — трех последующих исследованиях большого количества одного и того же патогенного или условно-патогенного микроорганизма.
Биологическое исследование — наиболее чувствительный метод выявления микобактерий туберкулеза. Центрифугат М., обработанный серной кислотой для уничтожения неспецифической микрофлоры, вводят животному (обычно морской свинке) подкожно в паховую область или внутрибрюшинно. При наличии в М. микобактерий туберкулеза через 1—1 1 /2 мес. у животного может быть обнаружено специфическое туберкулезное воспаление. Применение биологического метода ограничено в связи с необходимостью длительного наблюдения за животными (при отсутствии признаков развивающегося туберкулеза оно продолжается 3 мес.).
Физико-химическое исследование. Для изучения вязкости и эластичности М. используют ротационный вискозиметр. Величину рН определяют с помощью рН-метра. Реакция М. во многом зависит от характера и интенсивности воспаления бронхов; как правило, она слабощелочная, кислой становится при разложении М., примешивании к ней желудочного содержимого.
Общее содержание белка, определяемое биуретовым методом, или методом Лаури, колеблется в очень широких пределах, т.к. во многом обусловлено степенью экссудации плазмы в просвет бронхов. В мокроте при пневмонии содержится 1—2% белка; много белка появляется в М. при отеке легкого.
Библиогр.: Лабораторные методы исследования в клинике, под ред. В.В. Меньшикова, с. 91, М., 1987; Руководство по пульмонологии, под ред. Н.В. Путова и Г.Б. Федосеева, с. 110, Л., 1978.
Рис. 6. Стрептококки (1), стафилококки (2), диплобактерии Фридлендера (3), пневмококки (4); окраска по Граму.
Рис. 3. Микропрепарат мокроты. Альвеолярные макрофаги, содержащие в цитоплазме включения гемосидерина темно-синего цвета; реакция Перльса.
Рис. 1. Микропрепарат мокроты. Спирали Куршманна (1), кристаллы Шарко — Лейдена (2) в неокрашенном препарате мокроты больного бронхиальной астмой.
Рис. 4. Микропрепарат мокроты. Клетка Пирогова — Лангханса в мокроте больного туберкулезом легких; окраска гематоксилином и эозином.
Рис. 5б). Микропрепарат мокроты. Опухолевые клетки — клетки аденокарциномы (указаны стрелками), окраска гематоксилином и эозином.
Рис. 5а). Микропрепарат мокроты. Опухолевые клетки — полиморфные клетки плоскоклеточного рака (указаны стрелками), окраска гематоксилином и эозином.
Рис. 2. Микропрепарат мокроты. Эластические волокна в виде тонких розовых нитей; окраска эозином.
патологическое отделяемое из дыхательных путей.
Мокрота гнилостная (s. putridum, s. foetidum) — гнойная М. с гнилостным запахом.
Мокрота гнойная (s. purulentum) — М., содержащая гной; наблюдается, например, при прорыве абсцесса легкого в просвет бронха.
Мокрота жемчужная — М. с округлыми опалесцирующими включениями, состоящими из атипичных клеток и детрита; наблюдается при плоскоклеточном раке бронхов.
Мокрота кровянистая (s. sanguinolentum) — М. с примесью крови; наблюдается, например, при кровотечении из стенок дыхательных путей.
Мокрота ржавая (s. rubiginosum) — кровянистая М., содержащая включения ржавого цвета, образующиеся в результате разложения гемоглобина в дыхательных путях: наблюдается, например, при пневмониях, туберкулезе.
Мокрота серозная (s. serosum) — жидкая пенистая М., выделяющаяся при отеке легких.
Мокрота слизистая (s. mucosum) — бесцветная, прозрачная, вязкая М., практически не содержащая клеточных элементов.
Мокрота трехслойная — обильная гнойная М., разделяющаяся при отстаивании на три слоя: верхний — сероватый пенистый, средний — водянистый прозрачный и нижний — грязного серо-зеленого цвета, содержащий гной и остатки некротизированных тканей; наблюдается при гангрене легких.
источник
Кашель является одним из наиболее часто встречающихся патологических симптомов, которые значительно ухудшают качество жизни. Однако стоит знать, что существует достаточно большое количество клинических состояний, которые могут сопровождаться данным признаком. В силу этого не стоит пытаться лечиться самостоятельно, а лучше обратиться за помощью к специалисту.
Описываемый симптом является своеобразной защитой бронхиального дерева от проникновения в нижележащие отделы легких вредоносных частиц и микроорганизмов. Он возникает при раздражении слизистой оболочки, особенно в местах разветвления бронхиального дерева.
В нормальных условиях в бронхах всегда продуцируется слизь, которая нужна для того, чтобы очищать дыхательные пути. Далее она с помощью ресничек эпителия поднимается наверх. В норме ее количество невелико и она проглатывается вместе со слюной.
Однако при воспалительных процесс объем слизи значительно увеличивается, что связано с раздражением т.н. бокаловидных клеток. Помимо этого присоединяющийся воспалительный процесс приводит к тому, что клетки иммунной системы поглощают микроорганизмы, формируя при этом гной. При кашле отхаркивается жидкость, по характеру которой можно судить об особенностях воспалительного процесса в бронхиальном дереве.
Напомним, что различают две основные разновидности кашля: сухой и влажный. Последний протекает с выделением мокроты. При этом она может быть легко или трудно отделяемой. Количество мокроты также может варьировать в зависимости от патологического процесса.

Бронхит – это патология, вызванная воспалительным процессом в слизистой оболочке бронхов, преимущественно крупного или среднего калибра. Наиболее часто влажный кашель характерен для инфекционной формы заболевания. В остром периоде бронхита повышается температура тела, кашель вначале сухой, а затем постепенно становится влажным. Также меняется и характер мокроты: от слизистого к гнойному. Если у человека есть аллергическая настроенность, то кашель может возникать приступообразно, при этом мокрота отходит крайне затруднительно. Усиливает его вдыхание холодного воздуха, физическая нагрузка, применение лекарственных препаратов с муколитическим эффектом. Если кашель слишком надсадный, то может появиться боль в груди. Одышка для бронхита не характерна, ее присоединение свидетельствует о существовании какой-либо дополнительной патологии. При бронхите курильщика кашель беспокоит пациентов в основном в утренние часы, при этом мокрота отхаркивается с затруднением. Возникает подобная проблема через 10-12 лет регулярного употребления табака. Стоит подчеркнуть, что аналогичный эффект возникает и от кальяна. При длительном существовании бронхита к нему может присоединяться эмфизема легких, в таких случаях говорят о хроническом неспецифическом заболевании легких.
Наиболее распространенной причиной продуктивного кашля на сегодняшний день является пневмония. При этом описываемый симптом можно охарактеризовать следующим образом: он появляется после переохлаждения и вначале носит эпизодический характер, мокрота при этом может не выделяться. Затем глубина и интенсивность кашля нарастает, он становится слизистым, а впоследствии и гнойным. Через 3-4 дня от начала заболевания характер мокроты изменяется и она приобретает ржавый оттенок. Связано это с повышенной ломкостью и проницаемостью капилляров, за счет чего красные кровяные клетки выходят из сосудистого русла. При присоединении воспалительного процесса в плевре появляется боль с пораженной стороны, причем она усиливается при глубоком дыхании или кашле, а облегчается при лежании на больном боку. Важен тот факт, что кашель при пневмонии может сохраняться еще довольно длительное время после купирования заболевания. Он частый, надсадный с выделением небольшого количества мокроты, отхаркать которою достаточно сложно.
Бронхиальная астма. Несмотря на тот факт, что выделение мокроты при данном заболевании достаточно затруднено, многие пульмонологи все-таки относят кашель при описываемом заболевании к продуктивному. Он имеет следующую характеристику: возникает в виде продолжительных приступов, чаще всего после контакта с каким-либо аллергеном. Во время них у пациента может появляться страх удушья, лицо синеет, вздуваются вены на шее. Также для описываемого заболевания крайне характерны ночные приступы кашля, после которых выделяется небольшое количество густой (по плотности как желе) прозрачной мокроты, количество которой очень небольшое. Для кашлевого приступа характерен также еще один важный симптом: если ко рту больного поднести горящую свечу и попросить задуть, то сделать этого он не может. Облегчается кашель при бронхиальной астме только после применения специальных ингаляторов, содержащих гормоны и/или бронхолитики. Применение каких-либо средств, разжижающих мокроту, является совершенно неэффективным. Страдают бронхиальной астмой преимущественно дети, а также лица молодого возраста. В дальнейшем заболевание может прогрессировать и приводить к существенным деформациям бронхиального дерева.

Абсцесс, а также гангрена легких. Оба этих патологических состояния являются крайне опасными. Абсцесс легких может быть следствием пневмонии. Он представляет собой гнойную полость, которая находится в легочной ткани. В период его формирования кашель может отсутствовать вовсе, когда он достигает определенной величины или прорывается в бронх, больной внезапно ощущает острый приступ кашля, во время которого гнойная мокрота выделяется как бы «полным ртом». После этого состояние значительно улучшается, снижается температура тела, полностью исчезают признаки интоксикации. При гангрене легких мокрота содержит кусочки, по внешнему виду напоминающие мясо, что связано с разрушением ткани легких. Помимо этого отделяемое бронхиального дерева имеет крайне неприятный запах, который ощущает сам больной. Оба указанных патологических состояний требуют лечения в стационарных условиях из-за высокого риска возникновения угрожающих жизни состояний.
Туберкулез. Если ранее считалось, что данная патология является уделом исключительно представителей низших слоев общества, то нужно сказать, что сегодня данным заболеванием страдают преимущественно социально обеспеченные слои населения. Коварство его в том, что, вопреки распространенному мнению, кашель появляется не сразу. По своему характеру он продуктивный с выделением небольшого объема слизисто-гнойной или просто слизистой мокроты. Кашель возникает периодически и сопровождается обильным потоотделением, а также повышением температуры в ночное время суток. На щеках у пациента достаточно часто появляется выраженный румянец, в течение короткого промежутка времени снижается масса тела. Связь кашля с туберкулезом можно подтвердить на основании следующих исследований: рентгенография легких (при необходимости – в двух проекциях), КТ, а также троекратный посев мокроты на специальные среды, которые позволяют выявить возбудителя туберкулеза. Лечение кашля при данном заболевании – довольно длительный процесс, который проводится при участии врачей-фтизиатров в специализированном лечебном учреждении.
Инородное тело, которое на протяжении длительного времени сохранялось в нижних дыхательных путях. Наиболее часто кашель при данной патологии возникает у детей и носит приступообразный характер, зависящий от положения тела ребенка. При вдыхании инородного предмета, особенно если он имеет небольшие размеры, кашля может не быть, что связано с попаданием мелкой частицы в бронхи с маленьким калибром. По мере нахождения чужеродного тела в дыхательных путях, вокруг него формируется очаг гнойного воспаления, и кашель становится влажным, мокрота при этом выделяется в небольшом объеме. Диагностика подобной причины кашля достаточно затруднительна, поскольку собрать анамнез заболевания у маленького пациента зачастую не представляется возможным. Помимо этого инородный предмет сложно выявить при проведении обычной рентгенографии легких, а также КТ. В последнем случае иногда может потребоваться контрастирование. Окончательно подтвердить связь кашля и аспирации мелкого предмета можно только на основании бронхоскопии, однако провести данную процедуру у маленького ребенка зачастую довольно проблематично. Извлечение инородного предмета позволяет полностью избавиться от кашля.
Муковисцидоз – это относительно редкая патология, которая вызвана недостаточностью определенных ферментов, необходимых для правильного функционирования желез как внутренней, так и внешней секреции. При этом кашель появляется у ребенка с первых лет жизни и характеризуется выделением небольшого количества вязкой мокроты. Возникает он равномерно на протяжении дня и не поддается какой-либо терапии муколитическим препаратами. Мокрота при этом прозрачная. В большинстве случаев муковисцидоз помимо кашля является причиной других патологических состояний, например, хронического панкреатита. Диагностика описываемого заболевания проводится еще в родильном доме, поэтому диагноз муковисцидоза может быть установлен с первых дней жизни.
Одной из причин влажного кашля у взрослых являются так называемые пневмокониозы – особая форма воспаления слизистой оболочки бронхиального дерева, вызванная осаждением на ней пылевых частиц. Кашель появляется после нескольких лет работы на вредных производствах, носит постоянный характер. У шахтеров мокрота приобретает черный оттенок. Важен тот факт, что даже после прекращения производственного контакта с раздражителями, влажный кашель все равно сохраняется на протяжении всей жизни. Наиболее часто описываемый патологический симптом встречается у людей, контактировавших с асбестом, цементом, угольной пылью. Для подтверждения профессионального характера кашля выполняется микроскопия мокроты, при этом в ней обнаруживаются частицы пыли.
В качестве еще одной причины кашля, для которого характерно выделение мокроты, называют тромбоз основной ветви (или ветвей) легочной артерии (ТЭЛА). При этом кашель появляется внезапно, содержит значительную примесь крови. Артериальное давление стремительно снижается. В большинстве случаев кожа верхней половины туловища синеет. Если происходит закупорка мелких ветвей, то кашель приобретает постоянный характер с выделением ржавой мокроты. Наиболее характерно данное состояние для лиц старшей возрастной группы, которые страдают патологией сердца. Также ТЭЛА может возникать и у молодых женщин, принимающих оральные контрацептивы.
Конечно, перечень заболеваний, сопровождающихся влажным кашлем, можно было бы расширять до бесконечности. Выше приведены наиболее встречающиеся патологические состояния.
Напоследок хотелось бы добавить, что не следует заниматься лечением влажного кашля на дому, особенно если проблема касается детей или стариков. Средства народной медицины также стоит применять только с очень большой осторожностью.
источник
Большинство заболеваний дыхательной системы, характеризуются повышением температуры тела, покраснением горла и сильным кашлем. Врачи утверждают, что лучший вариант, когда спазмы мышц грудной клетки, сопровождаются выделением мокроты. Что такое секрет трахеобронхиального дерева и нужно ли опасаться такого симптома патологии? Давайте разбираться с этим вопросом вместе.
Мокротой называют смесь секрета придаточных пазух, слизистой оболочки носа, слюны и продуктов жизнедеятельности патогенных микроорганизмов, вызывающих воспалительный процесс в легких, бронхах. Слизь необходима для «фильтрации» любых инородных веществ, попадающих в дыхательную систему извне. В большинстве случаев флегма полезна. Исключением становится аномальное выделение образований, мешающих нормально дышать, есть.
Многие больные на приеме у терапевта, пульмонолога спрашивают, откуда берется мокрота? На самом деле такой вопрос не корректен. Слизь вырабатывается на протяжении всей жизни. Если реснитчатый эпителий прекратит транспортировку флегмы в верхние дыхательные пути, то риск инфекционного заражения легких увеличивается в разы.
Какие функции выполняет мокрота:
- защита слизистой от микробов, аллергенов;
- увлажнение и устранение раздражения;
- выведение бактерий во время терапии ОРВИ, ОРЗ.
В нормальном состоянии мокрота состоит из воды, углеводов, протеина и минеральных солей. Патологическое состояние добавляет в секрет продукты жизнедеятельности бактерий, вирусов.
Здоровый человек ежедневно избавляется от 50-100 мл слизи, состоящей из пыли и других инородных для организма веществ. Во время болезни количество вырабатываемой флегмы может увеличиться в 10-15 раз (1500 мл). Поэтому особо волноваться при выявлении слизи при кашле не стоит. Считается, что это нормальное явление во время лечения вирусных и бактериальных поражений.
Обратиться за помощью в медицинское учреждение необходимо при изменении состава и цвета мокроты. Сильный воспалительный процесс может сопровождаться отхождением серозной, гнойной, кровянистой или стекловидной флегмы. Такие симптомы нередко указывают на развитие опасных заболеваний дыхательной системы (туберкулез, бронхит, пневмония, рак).
Многие врачи ставят первоначальный диагноз, ориентируясь на цвет мокроты:
- прозрачные выделения не должны пугать больного, так как отсутствие примесей говорит о постепенном угасании воспаления;
- стекловидная слизь должна стать поводом для проверки организма на наличие стеноза бронхов;
- желтая мокрота считается показателем усиленной борьбы иммунной системы с инфекцией (воспаление легких, астма, бронхит);
- зеленые выделения обычно вязкие и плохо отхаркиваются из-за повышенной концентрации нейтрофилов, эпителия и мертвых патогенных агентов (стафилококк, стрептококк);
- коричневая флегма указывает на распространение заболевания на нижние дыхательные пути или внутреннее кровотечение (разрыв капилляров).
В отдельную группу нужно вывести мокроту с кровью. Такой симптом возникает при сильном повреждении легочной ткани. Обычно больные с подобными признаками болезни незамедлительно госпитализируются.
Во время осмотра врач обязательно задаст вопрос о времени появления неприятного симптома. Если выделение мокроты наблюдается в утреннее время, то в первую очередь необходимо исключить естественные источники флегмы. Нередко причиной обильных выделений во время кашля становится аллергическая реакция на внешние раздражители (пыль, сухой воздух, шерсть животных). Нельзя исключать вероятность отравления химическими веществами (парами бытовой химии).
Слизистая вязкая мокрота может образоваться у курильщиков. С дымом сигарет в легкие попадает сажа, копоть и другие отравляющие элементы.
Негативное воздействие на бронхи вызывает уменьшение дыхательного просвета и ослабление функций клеток эпителия. Скопившаяся за ночь мокрота выходит утром с сухим приступообразным кашлем.
Многие заболевания дыхательных путей сопровождаются образованием большого количества секрета. Респираторные патологии почти всегда провоцируют организм на выработку флегмы. Какие патологии нужно исключить в первую очередь?
- Туберкулез – персистирующая инфекция, вызванная палочками Коха. Такая болезнь характеризуется аномальной потливостью, потерей аппетита, субфебрильной температурой (37°С). Отличительной чертой заболевания считается белая (начальные стадии), зеленоватая или кровянистая мокрота при кашле.
- Воспаление легких развивается на фоне заражения бактериями, грибками или вирусами легочной ткани. Главные проявления – резкий скачок температуры тела, сухой, непродуктивный кашель с хрипами, боль в грудной клетке, одышка. Секрет желтый или зеленый.
- Бронхит характеризуется отеком слизистой оболочки и ускоренной выработкой иммуноглобулина. Такие процесса вызывают закупорку бронхов и осложненное выделение мокроты. Симптомы болезни напоминают классическую простуду с появлением белой, желтой или зеленой флегмы.
Заниматься самодиагностикой нельзя. Лечение должно быть назначено специалистом (терапевтом, инфекционистом, иммунологом или пульмонологом).
Обратиться за помощью в медицинское учреждение необходимо, если кашель продолжается более 2-х недель, есть подозрение на пневмонию, туберкулез или другие опасные болезни, в мокроте появились примеси (розовая, зеленая, желтая или стекловидная слизь).
- точно определить причину усиленной выработки слизи;
- исключить онкологию (рак легких);
- проверить выделения на маркеры аллергии.
При выявлении бактериальной природы мокроты, в лаборатории проводят исследования на резистентность патогенной микрофлоры к разным видам антибиотиков.
Нормальное отхождение мокроты считается хорошим знаком. Выделение прозрачного секрета нормальной вязкости показывает, что лечение первопричины кашля продвигается в нужном направлении. Дополнительная стимуляция отхаркивания слизи нужна в случае застоя секрета.
Препараты для выведения мокроты:
- муколитики необходимы для увеличения объема слизи при сухом, непродуктивном кашле («Мукалтин», «АЦЦ», «Амброксол»);
- отхаркивающие средства назначаются для облегчения выведения секрета из бронхов («Лазолван», «Стоптуссин», «Доктор Мом»);
- натуральные сиропы и микстуры повышают иммунитет и снимают раздражение слизистой («Геделикс», «Гербион», «Корень Алтеи»).
Лечение ребенка лучше начинать с относительно безопасных методов народной медицины. Если мокрота вязкая, но без примесей (гнойная, розовая, серозная), то следует воспользоваться отварами шалфея, душицы, календулы, солодки. Хорошие результаты показывает терапия ингаляциями, применение компрессов.
источник

Крупные слизистые образования становятся причиной затруднений при дыхании. Нередки случаи тошноты и даже рвоты. Избавиться от дискомфорта поможет врачебная диагностика, которая выявит причину появления мокроты в горле.
Под мокротой понимают патологическое увеличение бронхиальной секреции, поэтому вопрос «откуда берется» не совсем корректен. Ежесекундно и постоянно, на протяжении всей жизни, специальные железы продуцируют слизь, на которую возложены важнейшие функции.
Внутренняя полость дыхательных путей представлена реснитчатым эпителием. Основная его задача – непрерывная транспортировка секрета, продуцируемого бронхами в верхние дыхательные пути, в горло, для последующего выведения наружу.
Основная цель – не допустить оседания в дыхательной системе пыли, бактерий, вирусов, аллергенов и других раздражителей. Вязкое прозрачное вещество несет в себе ряд полезных функций:
- увлажняет слизистую оболочку;
- создает защитный слой;
- препятствует попаданию вирусов в органы дыхания, при помощи входящих в состав слизи иммунных клеток.
В обычных условиях бронхи вырабатывают слизь в малых количествах, необходимых для очистки дыхательных путей. Она не причиняет человеку никаких неудобств и проглатывается вместе со слюной.
Причина, почему появляется мокрота, проста. При наличии воспалительного процесса слизистые выделения становятся обильными, так как иммунные клетки активируют систему дополнительной защиты. В горле начинает образовываться комок, который представляет собой скопление мокроты. Она состоит из следующих компонентов:
Организм, желая облегчить процесс дыхания, провоцирует кашель. Это происходит из-за раздражения слизистой оболочки, которое вызывает легкое першение. Мокрота из носа и глотки выводится через ротовую полость.
Если слизистые выделения становятся слишком вязкими и не отхаркиваются, то они начинают наносить вред всему организму. Создается благоприятная среда для размножения бактерий и вирусов. Наличие носителей инфекции затрудняет работу легких.

Однако необходимо принимать во внимание, что в нормальных условиях бронхи выделяют негустую прозрачную жидкость. Она увлажняет и обволакивает внутреннюю поверхность горла, не причиняя неудобств.
Бронхит – это воспалительный процесс, в результате которого происходит раздражение и набухание слизистой оболочки бронхов. Это связано с повышенной выработкой иммуноглобулинов, которые борются с инфекцией. Заболеванию сопутствуют тяжелые приступы кашля. Когда отек сильно прогрессирует, происходит закупорка бронхов. В таких случаях, имеет место обструктивное течение болезни. Есть две основные группы причин, способствующие развитию этого заболевания:
- инфекционные (бактерии, вирусы и грибки, попадающие в нижние дыхательные пути);
- физико-химические (воздействие окружающей среды).
Бронхит может приобретать различные формы, каждая из которых имеет свои симптомы и проявления.
- Острая. Характерна для холодного периода в году. Первичные симптомы напоминают обычную простуду. На фоне воспалительного процесса происходит сильное повышение температуры. Сначала кашель сухой, вызванный легким першением в горле. Мокрота в горле появляется позже.
- Хроническая. Если симптомы бронхита сохраняются более двух месяцев, то ему придается статус хронического заболевания. Оно может проявляться в одно и то же время года, но каждый раз острая фаза хронической болезни будет удлиняться. Постоянное воздействие раздражителей провоцирует развитие воспаления в дыхательной системе, которые затрудняют поступление кислорода в организм. Хронический бронхит в запущенной форме может стать первой ступенью на пути к эмфиземе легких.
Анализ мокроты при бронхите помогает определить стадию развития болезни и ее форму. Цвет отхаркиваемых слизистых выделений раскрывает некоторую информацию о процессах, идущих внутри организма.
- Белая или прозрачная. Имеет место при хроническом течении болезни;
- Желтая. Наличие выделений такого цвета характерно для всех форм бронхита. Так дыхательная система борется с воспалением.
- Зеленая. Такая мокрота свидетельствует о застойных процессах в органах дыхания. Они появляются на фоне застарелой инфекции. В острой форме заболевания возможно образование гнойных масс.
Заболевание представляет собой воспалительный процесс, локализованный в легочных тканях. Возбудителями пневмонии считаются инфекционные агенты:
Наиболее частый способ заражения – воздушно-капельный, реже – распространение инфекции происходит по кровеносной системе. Микроорганизмы, под действием которых воспаляется легочная ткань, в определенном количестве всегда есть в организме человека. В нормальных условиях иммунитет ведет успешную борьбу против них, но при ослаблении защитных функций, организм не справляется с нагрузкой – начинают развиваться воспалительные реакции.
Чаще всего пневмония появляется на фоне переохлаждения и имеет следующие симптомы:
- резкий подъем температуры;
- слабость;
- головные боли;
- сухой кашель, появившийся в первые дни, становится влажным;
- в горле скапливается мокрота;
- боль в грудине во время кашля и дыхания;
- хрипы;
- одышка, начинается дыхательная недостаточность.
Отделение мокроты при пневмонии представляется абсолютно нормальным явлением. Ее цвет указывает на тяжесть инфекции и ее возбудителей. Зеленая окраска говорит о прогрессирующем бактериальном воспалении.
Острая форма пневмонии сопровождается слизистыми выделениями белого, желтого или зеленого цвета. Желто-зеленая окраска свидетельствует о бактериальной причиной воспаления легочных тканей.

Легочный туберкулез относится к относится к длительно персистирующей инфекции, которая большую часть времени находится в латентном состоянии. Его внешние симптомы могут не проявляться долгое время. Признаками общей интоксикации организма служат:
- гипертермия;
- слабость;
- потливость;
- потеря аппетита.
На начальных стадиях туберкулеза отделение мокроты минимальное. По мере развития болезни ее количество увеличивается, а цвет слизистых выделений может изменяться.
- Белая. Характерна для первых стадий туберкулеза. Такой оттенок обусловлен повышенным содержанием белка.
- Зеленоватая. Свидетельствует об образовании гноя и наличии застоявшейся слизи.
- Кровянистая.
Поражение легких туберкулезными бактериями сопровождается сильным кашлем и выделением мокроты. Ночные и утренние часы считаются самыми тяжелыми. В запущенных случаях имеет место кровохарканье, которое чревато открытием легочного кровотечения, нередко приводящее к летальному исходу.
Мокрота, выделяемая в процессе отхаркивания, бывает различной по цвету. Это обусловлено тем, что компоненты, входящие в ее состав, могут отличаться, при наличии тех или иных заболеваний и причин скопления слизи в горле.

Пенистая белая мокрота может появляться у пожилых пациентов из-за возрастных изменений в дыхательной системе. Врачи оценивают это явление как норму.
Такой цвет мокроты обусловлен повышенной выработкой нейтрофилов. Увеличение их количества связано с усиленным сопротивлением иммунной системы микроорганизмам, атакующим организм. Выделение такой слизи во время кашля свидетельствует о наличие инфекции в нижних отделах дыхательной системы. Желтая мокрота наиболее характерна для следующих заболеваний:
Слизистые выделения такого типа говорят о наличии обширного очага бактериального и вирусного поражения в области бронхов или легких. Причины мокроты с гноем – бактериальное инфекционное воспаление.
Зеленый цвет мокроты свидетельствует о завершении острой фазы заболевания и его перетекании в хроническую стадию. Такая окраска слизи обусловлена наличием в ее составе следующих компонентов:
- нейтрофилы;
- эпителий, отделившийся от стенок бронхов;
- мертвые микроорганизмы, возбудители инфекции (стрептококк, стафилококк).
Мокрота обладает вязкой структурой. Она тяжело отхаркивается и застаивается в разных отделах дыхательной системы, усугубляя воспалительный процесс.
Мокрота с кровью указывает на присутствие повреждений легочной ткани, а также на патологические изменения в бронхах. Таким способом организм подает сигнал, сообщая о крупном инфекционном заражении нижних дыхательных путей. Постоянные кровяные выделения, во время отхаркивания, могут быть следствием развития смертельных болезней. Пациенты с такими симптомами подлежат немедленной госпитализации.
При натужном кашле иногда происходят разрывы мелких сосудов на внутренней поверхности дыхательных путей. В этом случае в мокроте можно обнаружить кратковременные кровяные включения. В них нет опасности для жизни человека.
Отделение мокроты с коричневым оттенком часто свидетельствует о наличии тяжелых заболеваний нижних дыхательных путей. Появление такой слизи связано с застойными процессами, в ходе которых происходят кратковременные кровяные выделения. Основными причинами образования коричневой мокроты служат:
- бактериальная инфекция;
- вирус;
- внутреннее кровотечение;
- разрывы капилляров;
- избыточное оседание пыли в бронхах и легких;
- курение.
Коричневая мокрота имеет вязкую структуру и плохо отхаркивается, поэтому при ее появлении надо исключить прием препаратов против кашля. Это обусловлено тем, что такие лекарства провоцируют появление застоев и препятствуют отхождению слизи.
Бывает, что появление избыточной слизи в горле не сопровождается типичными признаками инфекционных заболеваний и имеет абсолютно другое происхождение. Недуги такого вида могут сопровождаться обильным образованием слизи только в ночные и утренние часы и не доставлять человеку неудобств на протяжении остального дня. Почему выходит мокрота в таких случаях?
Приступы кашля по утрам связаны с желанием организма избавиться от накопившейся за ночь слизи. Ее локализация в области горла связана с положением тела человека во время сна и отсутствием глотательного процесса. Причины образования мокроты в горле по утрам, в этом случае, следующие:
- простуда;
- туберкулез;
- курение;
- наличие в спальне аллергенов и других раздражителей.

Нагрузка на реснитчатые клетки эпителия увеличивается, и со временем они перестают справляться со своими функциями. Мокрота, образовавшаяся от курения, начинает скапливаться и застаивается в бронхах и легких. Обильные слизистые выделения собираются в горле во время сна и вызывают сильные приступы кашля после пробуждения.
Отсутствие повышения температуры при отделении мокроты может понизить бдительность заболевшего. Основные причины:
- Аллергия.
- Попадание в воздухопроводящие каналы частиц инородного происхождения, например, древесной или металлической стружки.
- Химическое отравление.
- Хронические заболевания дыхательной системы.
Ввиду ряда причин отхаркивание скопившейся в горле слизи не всегда эстетично. Что делать в таких случаях? Можно ли глотать мокроту, и каковы последствия этого?
Попадая в желудок, слизь из носа и горла подвергается воздействию пищеварительных ферментов, а также соляной кислоты. Микроорганизмы под воздействием такой смеси исчезают без следа. Единственное исключение – это кислотоустойчивые бактерии, но щелочь и энзимы, выделяемые двенадцатиперстной кишкой, не оставляют им никаких шансов.
Таким образом, сглатывать или отхаркивать мокроту из горла – личное дело каждого. Она не наносит никакого вреда организму человека в обоих случаях.
Появление обильной мокроты в горле всегда имеет причину. Это следствие патологических изменений в организме. Цель лечения состоит в устранении факторов, вследствие наличия которых организм усилил свою защиту.
Отхаркивающие препараты применяются для разжижения мокроты. Лекарства такого типа позволяют избежать образования застойных явлений в бронхах и легких. В результате локализация воспалительного процесса уменьшается, а численность инфекционных агентов сокращается. Направленное действие отхаркивающих средств бывает двух видов:
- увеличивающее выработку мокроты в бронхах;
- разжижение уже имеющейся слизи.
Выбор лекарственных препаратов зависит от клинической картины заболевания. Самолечение в случае с мокротой неэффективно, так как она – лишь симптом основного заболевания. После полного обследования врач определит причину выделения избыточной слизи и назначит правильное лечение.
Препараты, основанные на натуральных компонентах и вытяжках растений (например, солодки, подорожника), имеют наибольшую популярность. Это обусловлено тем, что они имеют меньшее количество побочных эффектов, чем синтетические лекарства. Самыми распространенными среди растительных препаратов считаются:
Отхаркивание способствует выведению мокроты из организма. Среди представленных на фармацевтическом рынке средств, специалисты отмечают эффективность следующих:
Муколитические лекарства способствуют повышенной выработке бронхиальной слизи, за счет которой происходит разжижение мокроты, что приводит к ее быстрому отделению:
Если болезнь бактериального происхождения или в ходе обследования возбудитель инфекции не определен, медицинские работники назначают антибиотики.
Если в течение трех суток эффект с начала приема антибиотиков не наблюдается, то необходимо обратиться в поликлинику. Использование таких лекарств осуществляется согласно графику назначенному врачом с четким соблюдением временных интервалов приема.
Массаж, облегчающий отхождение мокроты у детей, делается регулярно на протяжении пяти дней. Он особенно эффективен при бронхитах и трахеитах. Однако не стоит сильно усердствовать, если у ребенка высокая температура, лучше дождаться прекращения лихорадки.
Перед процедурой больному необходимо употребить отхаркивающее средство. Это увеличит эффективность массажа. Сначала производится обработка спины, а потом и грудной клетки. Давление должно быть средней силы. Такие манипуляции не навредят ребенку, а будут иметь исключительно положительный эффект.

При медикаментозном лечении мокроты у детей допускается применение муколитических препаратов:
- флуимуцил;
- амброксола гидрохлорид;
- ацетилцистеин.
Для увеличения показателей эффективности можно комбинировать различные методы лечения. Частые проветривания, а также недолгие прогулки на свежем воздухе помогут избежать кислородного голодания. Использование витаминных коктейлей также очень полезно при лечении мокроты в горле. Они могут содержать в себе ряд полезных компонентов, способствующих поддержанию иммунитета.
- Паста из меда и орехов.
- Водный раствор йода (2 – 4 капли на стакан теплой воды).
- Горячее молоко с инжиром.
- Мед в сочетании с соком антисептических растений (малина, клюква, калина или лук).
Массаж грудной клетки способствует облегчению выведения мокроты из нижних дыхательных путей. Применение барсучьего жира или эфирных масел увеличивают действенность процедуры. Использование ингаляций тоже не будет лишним.
Исследование мокроты дает возможность получить информацию о патологических изменениях, происходящих в дыхательной системе. Особое внимание при оценке качеств слизистых выделений уделяется следующим показателям:
- цвет;
- запах;
- структура;
- консистенция;
- вид инфекционной, бактериальной и вирусной нагрузки.
Анализ мокроты – один из основных факторов, влияющих на постановку диагноза. Данные, полученные в результате лабораторных манипуляций, помогают спрогнозировать дальнейшее развитие патологии и подобрать правильное лечение.
Посмотрите наглядный рассказ ЛОР врача о причинах слизи и мокроты в горле:
источник