Слизисто-гнойная, иногда слизисто-гнойно-кровянистая
Лейкоциты — большое количество, эритроциты, обильная флора, макрофаги.
Обильное (утренняя — «полным ртом»)
Лейкоциты — сплошь, кристаллы жирных кислот, гематоидина, холестерина, флора разнообразная, обильная.
Цилиндрический эпителий, кристаллы Шарко-Лейдена, эозинофилы.
Скудное вначале, обильное позже
Клейкая, ржавая вначале, позже слизисто-гнойная
Свёртки фибрина, изменённая кровь
Макрофаги, лейкоциты, эритроциты, кристаллы гематоидина, зёрнышки гемосидерина, пневмококки.
Обильное при прорыве абсцесса в бронх
Гнойная со зловонным запахом,
Сплошь лейкоциты, эластические волокна, кристаллы жирных кислот, гематоидина, холестерина, флора разнообразная, обильная.
Слизисто-гнойная, иногда с примесью крови
Рисовидные тельца («линзы Коха») при наличии каверн
Нахождение микобактерий туберкулёза, эластические волокна и различные кристаллы.
Обрывки ткани в обильной мокроте при распаде опухоли
БАКТЕРИОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕ МОКРОТЫ.
Это этап исследования мокроты включает микроскопию препаратов, окрашенных по Циль-Нильсену для выявления микобактерий туберкулёза (кислотоустойчивых бактерий, КУБ), препаратов, окрашенных по Граму, для изучения микрофлоры мокроты (стрептококки, стафилококки, пневмококки). В последнем случае бактериоскопическое исследование имеет ориентировочное значение. Правильность выявлений этих бактерий всегда подтверждают посевом.
Техника приготовления окрашенных препаратов.
На край предметного стекла кладутся кусочки из мокроты, растираются другим предметным стеклом до гомогенной массы. Препарат должен занимать не более половины стекла, для удобства при приготовлении, фиксации и окраски. Затем препараты высушивают, фиксируют путём троекратного проведения над пламенем горелки и окрашивают.
Для бактериоскопического исследования готовят обычно два препарата: один для обнаружения микобактерий туберкулёза, другой – для обнаружения прочих микроорганизмов. Для первого препарат отбирают частицы, которые были предназначены для микроскопии, для второго – гнойные частицы.
Первый препарат окрашивают по методу Циль-Нильсену, а второй по Граму.
3. Водный 0,5% р-р метиленовой сини.
1. На препарат кладут квадратик фильтровальной бумаги.
2. Наливают р-р карболового фуксина Циля.
3. Препарат нагревают над пламенем горелки до 3-х кратного отхождения пара.
5. Сбрасывают бумажку и опускают препарат в солянокислый спирт для обесцвечивания.
6. Промывают препарат водой.
7. Докрашивают препарат метиленовым синим в течение 20-30 сек.
8. Промывают водой и высушивают на воздухе.
9. Микроскопируют с иммерсионной системой.
Микобактерии туберкулёза окрашиваются в красный цвет , а все остальные элементы — в синий. Микобактерии имеют вид точек, слегка изогнутых, расположенных группами или поодиночке.
Если микобактерий с мокротой выделяется мало, то в обычных мазках их не находят и прибегают к методу накопления (обогащения).
МЕТОД ОБОГАЩЕНИЯ ПО ПОТТЕНДЖЕРУ.
1. 10-15 мл свежевыделенной мокроты помещают в узкогорлую бутылку.
2. Доливают двойным объёмом 0,5% р-ра NaOH или КОН.
3. Смесь энергично встряхивают 10-15 мин.
4. Добавляют 1 мл летучего вещества (ксилола, толуола, бензола) и 100 мл воды.
5. Снова встряхивают 10-15 мин.
6. Доливают дистиллированной воды до горлышка.
7. Оставляют на один час для отстаивания.
8. Верхний беловатый слой (флотационное кольцо) снимают пипеткой по каплям и наносят на предметные стекла, подогретые на воздушной бане до 60 0 С. Каждую новую каплю наносят на высохшую предыдущую.
10. Красят по Циль-Нильсену.
МЕТОД СЕДИМЕНТАЦИИ МОКРОТЫ.
1. 1 часть мокроты смешивается с 2 частями 10% трёхзамещённого фосфорнокислого натрия ( Na 12 H 2 О).
2. Смесь ставят в термостат на 1 сутки (можно не ставить).
3. Слить надосадочную жидкость.
4. 10 мл надосадочной жидкости центрифугируют при 2000 об/мин в течение 12 мин.
5. Быстро сливают надосадочную жидкость.
6. Из осадка делают препараты, высушивают при Т 90 0 С в течение 30 мин., затем окрашивают по Цилю-Нильсену.
Метод седиментации предпочтительнее, так как при флотации по Поттенджеру образуется аэрозоль, что увеличивает риск заражения мед.персонала.
3. 1% Карболовый раствор генцианового фиолетового.
1. На фиксированный препарат накладывают полоску фильтровальной бумаги.
2. Наносят несколько капель 1% карболового раствора.
3. Через 1-2 мин бумажку сбрасывают и на препарат наливают 1-2 капли реактива Люголя.
4. Через 1-2 мин препарат обесцвечивают 96 0 этиловым спиртом.
5. Препарат промываю водой и докрашивают фуксином Пфейффера 10-15 сек.
6. Промывают водой и высушивают.
7. Микроскопируют с иммерсионной системой.
Грамположительные бактерии окрашивают в фиолетовый цвет (синий), а грамотрицательные – в красный цвет.
В препаратах, окрашенных по Граму, обнаруживают пневмококки, стрептококки, стафилококки, актиномицеты и другие микроорганизмы.
ОКРАСКА МЕТИЛЕНОВЫМ СИНИМ.
1. На приготовленный препарат наливают краску так, чтобы она покрывала всё стекло.
2. Через 2-3 мин краску смывают водой.
3. Препарат высушивают и микроскопируют.
Окраска метиленовым синим — это ориентировочное ознакомление с клеточным и бактериальным составом мокроты.
ОКРАСКА ПРЕПАРАТА ПО ЛЕЙШМАНУ
ДЛЯ ОБНАРУЖЕНИЯ АТИЧЕСКИХ КЛЕТОК
Основным свойством клеток злокачественной опухоли является морфологическая и биологическая анаплазия (потеря способности клетки к дифференцированию и нарушение биохимических свойств):
1. Полиморфизм размеров и формы клеток.
2. Особенности структуры ядра (неравномерное распределение хроматина в ядрах, что обуславливает неравномерность окраски этих ядер, изменение цитоплазмы).
3. Особенности цитоплазмы (дистрофические и дегенеративные изменения (включение обломков клеток или целых клеточных образований)).
источник
Для проведения данных исследований необходимо следующее оснащение рабочего места:
- Предметные и покровные стекла.
- Шпатели и иглы.
- Смесь Никифорова.
- Газовая или спиртовая горелка.
- Пастеровская пипетка с резиновым баллончиком.
- Водяная баня с мостиком.
- Иммерсионное масло.
- Микроскоп.
- Фильтровальная бумага.
- Пинцеты Корне.
- Бумажки Синева.
- Основной фуксин.
- 96° этиловый спирт.
- Фенол.
- Глицерин.
- Концентрированная соляная кислота.
- Метиленовая синька.
- Дистиллированная вода.
- Генцианвиолет.
- Реактив Люголя.
- Едкий натр (NaOH).
- Бензин или ксилол.
Для бактериоскопического исследования готовят обычно два препарата: один для обнаружения микобактерий туберкулеза и другой для обнаружения прочих микроорганизмов. Для первого препарата отбирают те же частицы, которые были предназначены для микроскопии, для второго — гнойные частицы. Взятый материал распределяют по предметному стеклу до получения достаточно тонкой ажурной сеточки (материал на первом стекле распределяют на 2/3 его поверхности, на втором — в центре).
Оба препарата фиксируют троекратным проведением над пламенем горелки. Первый препарат окрашивают по Цилю — Нильсену, второй — по Граму.
Для окраски препаратов по Цилю-Нильсену необходимы следующие краски и реактивы:
- Фуксин Циля: основного фуксина 1 г, глицерина 4 капли, этилового спирта 96° 10 мл, карболовой кислоты (5% раствор фенола) 5 мл, дистиллированной воды 90 мл. К фуксину, помещенному в фарфоровую ступку, прибавляют глицерин, хорошо растирают, постепенно приливают карболовую кислоту, спирт и воду. Фильтруют.
- 3% раствор солянокислого спирта: 3 мл концентрированной соляной кислоты удельного веса 1,19 и 97 мл 96° этилового спирта.
- 0,2 % водный раствор метиленовой синьки — 1 г метиленовой синьки растворяют в 500 мл дистиллирован- вой воды.
Техника окраски . На фиксированный препарат кладут полоску фильтровальной бумаги (уже и короче предметного стекла), на которую наливают в избытке фуксин Циля. Затем препарат нагревают до появления паров (достаточно троекратно медленно провести его над пламенем горелки), дают ему остыть в течение 3-5 минут, сбрасывают с помощью пинцета бумажку, промывают препарат водой и наливают на него 3% раствор солянокислого спирта для обесцвечивания на 20 секунд. После этого препарат промывают водой и вновь повторяют обесцвечивание. Материал должен быть серовато-розового цвета. Затем на препарат на 20-30 секунд наливают 1: 500 водный раствор метиленовой синьки, краску сливают, препарат промывают водой и высушивают, установив в вертикальном положении на полоску фильтровальной бумаги.
Высушенный препарат рассматривают под микроскопом с иммерсией, с поднятым конденсором.
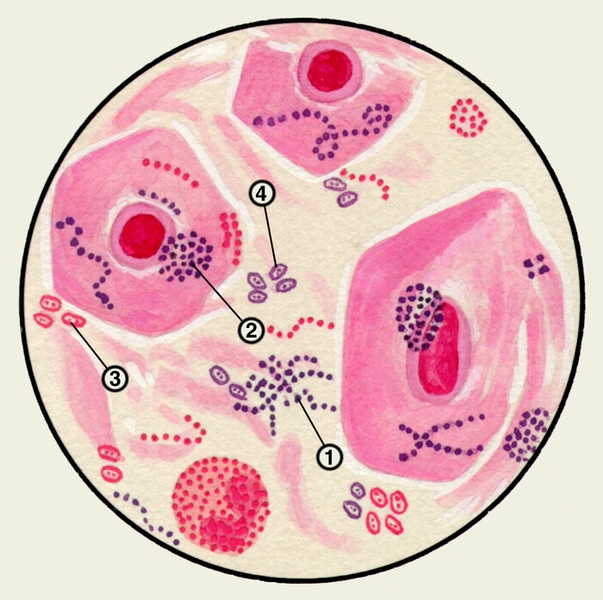
В препарате микобактерии туберкулеза (рис. 60) красного цвета, нежные, тонкие, слегка изогнутые, иногда зернистые. Иногда обнаруживают микобактерип туберкулеза в виде так называемых осколков (в составе тетрады Эрлиха).
Рис. 60. Микобактерии туберкулеза в мокроте. 1 — окраска по Цилю-Нильсену, 2 — в люминесцентном микроскопе.
Все остальные элементы, в том числе и другие микроорганизмы, окрашены в синий цвет. С целью обнаружения мпкобактерий туберкулеза препарат тщательно исследуют, продвигая от одного продольного края к другому и поперек мазка. Во всех сомнительных случаях рекомендуют обработать препараты жавелевой водой
Результат исследования оформляют, используя следующую формулировку: «микобактерип туберкулеза не обнаружены» или «микобактерип туберкулеза обнаружены», и отмечают приблизительное их количество, например, «единичные в препарате», «единичные в поле зрения» и т. д.
В настоящее время находит все большее распространение люминесцентный способ обнаружения микобактерий туберкулеза в мокроте. Микобактерип туберкулеза имеют золотисто-желтое свечение на черном фоне препарата (рис. 60, 2).
В тех случаях, когда количество микобактерий туберкулеза в мокроте незначительно, для их обнаружения применяют метод обогащения (флотация), который состоит в следующем. В бутылку с нешироким горлышком (емкостью 250 мл) помещают 12-20 мл мокроты, добавляют равный объем 0,5% раствора КОН и встряхивают 5-10 минут. Затем приливают около 10 мл дистиллированной воды и 0,5-1 мл бензина или ксилола, взбалтывают 10-15 минут и доливают дистиллированную воду гак, чтобы горлышко бутылки было заполнено. Смесь оставляют на 1-2 часа до образования на поверхности жидкости сливкообразного слоя. На два предметных стекла, заранее расположенных на мостике над водяной баней, нагретой до 60-65°, каплями, с помощью пастеровской пипетки, 5-6 раз наносят сливкообразный слой, каждый раз после подсыхания предыдущей капли. Мазки окрашивают фуксином Циля на водяной бане (без дополнительной фиксации) в течение 10 минут, промывают водой, 3-4 минуты обесцвечивают 3% раствором солянокислого спирта, вновь обмывают водой, докрашивают 0,2% водным раствором метиленовой синьки, высушивают и исследуют под микроскопом.
Для окраски препаратов по Граму требуются следующие краски и реактивы:
- Разведенный фуксин Циля (фуксин Пфейффера): 1 часть фуксина Циля + 9 частей дистиллированной воды.
- Реактив Люголя.
- 1 % спиртовой раствор генцианвиолета — 1 г генцианвиолета растворяют в 100 мл 96° этилового спирта. Этот раствор краски можно заменить бумажкой, приготовленной по методу Синева (белую фильтровальную бумажку пропитывают 1% спиртовым раствором генцианвиолета, затем высушивают и разрезают на мелкие квадратики соответственно размеру мазка).
Техника окраски . На фиксированный препарат накладывают бумажку Синева и смачивают ее водой (при отсутствии бумажки Синева ее заменяют белой фильтровальной бумажкой, на которую наносят несколько капель 1% спиртового раствора генцианвнолета). Через 1-2 минуты бумажку сбрасывают и на препарат наливают 1-2 капли реактива Люголя. Через 1-2 минуты препарат обесцвечивают 1-2 каплями 96° этилового спирта до появления бледно-серой окраски материала, смывают водой, на 10-15 секунд наносят сруксин Пфейффера, после чего вновь смывают водой и высушивают. В препаратах могут быть обнаружены (рис. 61) стафилококки, стрептококки, диплококки, палочки Пфейффера, спирохеты Плаута-Венсана, актиномицеты и другие микроорганизмы.
Рис. 61. Различные микроорганизмы в мокроте: диплококки (1), палочки Пфейффера (2), стрептококки (3), стафилококки (4), диплобациллы Фридлендера (5), симбиоз Венсана (6), мицелий актиномицет (7).
После проведенного исследования мокроту сжигают или обеззараживают. Последнее достигается следующими способами: а) автоклавированием в течение одного часа при 1,5 атм.; б) кипячением в течение одного часа в 1-2% растворе соды; в) обработкой 5% раствором лизола, карболовой кислоты или смесью, состоящей из равных объемов 5% раствора хлорамина и 5% раствора сернокислого аммония, в течение 12-24 часов. После обеззараживания посуду тщательно моют водой и высушивают.
Металлические предметы (шпатели, иглы) обеззараживают прокаливанием над огнем. Во избежание переноса микроорганизмов из одной порции мокроты в другую шпатель и иглу немедленно прокаливают после отбора соответствующих частиц.
Покровные стекла опускают в небольшую плоскую чашечку с 40% раствором серной кислоты на 12-24 часа. Затем кислоту сливают, а стекла неоднократно промывают водопроводной и дистиллированной водой. Вымытые стекла высушивают и используют для последующих исследований.
источник
Микроскопическое исследование нативных и фиксированных окрашенных препаратов мокроты позволяет подробно изучить ее клеточный состав, и известной степени отражающий характер патологического процесса в легких и бронхах, его активность, выявить различные волокнистые и кристаллические образования, также имеющие важное диагностическое значение, и, наконец, ориентировочно оценить состояние микробной флоры дыхательных путей (бактериоскопия).
При микроскопии используют нативные и окрашенные препараты мокроты. Для изучения микробной флоры (бактериоскопии) мазки мокроты обычно окрашивают по Романовскому-Гимзе, по Граму, а для выявления микобактерий туберкулеза но Цилю-Нильсену.
Из клеточных элементов, которые можно обнаружить в мокроте больных пневмонией, диагностическое значение имеют эпителиальные клетки, альвеолярные макрофаги, лейкоциты и эритроциты.
Эпителиальные клетки. Плоский эпителий из полости рта, носоглотки, голосовых складок и надгортанника диагностического значения не имеет, хотя обнаружение большого количества клеток плоского эпителия, как правило, свидетельствует о низком качестве образца мокроты, доставленного в лабораторию и содержащего значительную примесь слюны.
У больных пневмониями мокрота считается пригодной к исследованию, если при микроскопии с малым увеличением количество эпителиальных клеток не превышает 10 в поле зрения. Большее количество эпителиальных клеток указывает на недопустимое преобладание в биологическом образце содержимого ротоглотки.
Альвеолярные макрофаги, которые в незначительном количестве также можно обнаружить в любой мокроте, представляют собой крупные клетки ретикулогистиоцитарного происхождения с эксцентрически расположенным крупным ядром и обильными включениями в цитоплазме. Эти включения могут состоять из поглощенных макрофагами мельчайших частиц пыли (пылевые клетки), лейкоцитов и т.п. Количество альвеолярных макрофагов увеличивается при воспалительных процессах в легочной паренхиме и дыхательных путях, в том числе при пневмониях.
Клетки цилиндрического мерцательного эпителия выстилают слизистую оболочку гортани, трахеи и бронхов. Они имеют вид удлиненных клеток, расширенных с одного конца, где расположено ядро и реснички. Клетки цилиндрического мерцательного эпителия обнаруживаются в любой мокроте, однако их увеличение свидетельствует о повреждении слизистой бронхов и трахеи (острый и хронический бронхит, бронхоэктазы, трахеит, ларингит).
Лейкоциты в небольшом количестве (2-5 в поле зрения) обнаруживаются в любой мокроте. При воспалении ткани легкого или слизистой бронхов и трахеи, особенно при нагноительных процессах (гангрена, абсцесс легкого, бронхоэктазы) их количество значительно увеличивается.
При окраске препаратов мокроты по Романовскому-Гимзе удается дифференцировать отдельные лейкоциты, что имеет иногда важное диагностическое значение. Так, при выраженном воспалении легочной ткани или слизистой бронхов увеличивается как общее число нейтрофильных лейкоцитов, так и количество их дегенеративных форм с фрагментацией ядер и разрушением цитоплазмы.
Увеличение числа дегенеративных форм лейкоцитов является важнейшим признаком активности воспалительного процесса и более тяжелого течения заболевания.
Эритроциты. Единичные эритроциты можно обнаружить практически и любой мокроте. Значительное их увеличение наблюдается при нарушении сосудистой проницаемости у больных пневмониями, при разрушении ткани легкого или бронхов, застое в малом круге кровообращения, инфаркте легкого и т.д. В большом количестве эритроциты в мокроте обнаруживаются при кровохарканье любого генеза.
Эластические волокна. Следует упомянуть также еще об одном элементе мокроты пластических волокнах, которые появляются в мокроте при деструкции легочной ткани (абсцесс легкого, туберкулез, распадающийся рак легкого и др.). Эластические волокна представлены в мокроте в виде тонких двухконтурных, извитых нитей с дихотомическим делением на концах. Появление эластических волокон в мокроте у больных с тяжелым течением пневмонии свидетельствует о возникновении одного из осложнений заболевания — абсцедировании ткани легкого. В ряде случаев при формировании абсцесса легкого эластические волокна в мокроте можно обнаружить даже несколько раньше, чем соответствующие рентгенологические изменения.
Нередко при крупозной пневмонии, туберкулезе, актиномикозе, фибринозном бронхите в препаратах мокроты можно обнаружить тонкие волокна фибрина.
Признаками активного воспалительного процесса в легких являются:
- характер мокроты (слизисто-гнойная или гнойная);
- увеличение количества нейтрофилов в мокроте, в том числе их дегенеративных форм;
- увеличение количества альвеолярных макрофагов (от единичных скоплений из нескольких клеток в поле зрения и больше);
Появление в мокроте эластических волокон свидетельствует о деструкции легочной ткани и формировании абсцесса легкого.
Окончательные выводы о наличии и степени активности воспаления и деструкции легочной ткани формируются только при их сопоставлении с клинической картиной заболевания и результатами других лабораторных и инструментальных методов исследования.

Микроскопия мазков мокроты, окрашенных по Граму, и изучение микробной флоры (бактериоскопия) у части больных пневмонией позволяет ориентировочно установить наиболее вероятного возбудителя легочной инфекции. Этот простой метод экспресс-диагностики возбудителя недостаточно точен и должен использоваться только в комплексе с другими (микробиологическими, иммунологическими) методами исследования мокроты. Иммерсионная микроскопия окрашенных мазков мокроты иногда бывает весьма полезной для экстренного подбора и назначения адекватной антибактериальной терапии. Правда, следует иметь в виду возможность обсеменения бронхиального содержимого микрофлорой верхних дыхательных путей и ротовой полости, особенно при неправильном сборе мокроты.
Поэтому мокроту считают пригодной для дальнейшего исследования (бактериоскопии и микробиологического исследования) только в том случае, если она удовлетворяет следующим условиям:
- при окраске по Грамму в мокроте выявляется большое количество нейтрофилов (более 25 в поле зрения при малом увеличении микроскопа);
- количество эпителиальных клеток, больше характерных для содержимого ротоглотки, не превышает 10;
- в препарате имеется преобладание микроорганизмов одного морфологического типа.
При окраске по Граму в мазке мокроты иногда можно достаточно хорошо идентифицировать грамположительные пневмококки, стрептококки, стафилококки и группу грамотрицательных бактерий — клебсиеллу, палочку Пфейффера, кишечную палочку и др. При этом грамположительные бактерии приобретают синий цвет, а грамотрицательные — красный.
Бактериальные возбудители пневмоний
- Пневмококки Streptococcus pneumoniae.
- Стрептококки Streptococcus pyogenes, Streptococcus viridans.
- Стафилококки: Staphylococcus aureus, Staphylococcus haemolyticus.
- Клебсиеллы (Klebsiella pneumoniae)
- Гемофильная палочка (Пфейфера) Haemophilius influenzae
- Синегнойная палочка (Pseudomonas aeruginosa)
- Легионелпа
- Кишечная палочка (Escherichia coli)
Предварительная бактериоскопия мокроты является наиболее простым способом верификации возбудителя пневмонии и имеет определенное значение для выбора оптимальной терапии антибиотиками. Например, при обнаружении в мазках, окрашенных по Грамму, громположительных диплококков (пневмококков) или стафилококков вместо антибиотиков широкого спектра действия, увеличивающих риск селекции и распространения аитибиотикорезистентных микроорганизмов, возможно назначение целенаправленной терапии, активной в отношении пневмококков или стафилококков. В других случаях выявление преобладающей в мазках грамотрицательной флоры может указывать па то, что возбудителем пневмонии являются грамотрицательные энтеробактерии (клебсиелла, кишечная палочка и т.п.), что требует назначения соответствующей целенаправленной терапии.
Правда, ориентировочное заключение о вероятном возбудителе легочной инфекции при микроскопии можно сделать только па основании значительного увеличения бактерий в мокроте, в концентрации 10 6 — 10 7 м.к./мл и больше (Л.Л. Вишнякова). Низкие концентрации микроорганизмов ( 3 м.к./мл) характерны для сопутствующей микрофлоры. Если концентрация микробных тел колеблется от 10 4 до 10 6 м.к./мл, это не исключает этиологическую роль данного микроорганизма в возникновении легочной инфекции, но и не доказывает ее.
Следует также помнить, что «атипичные» внутриклеточные возбудители (микоплазма, легионелла, хламидии, риккетсии) не окрашиваются по Грамму. В этих случаях подозрение на наличие «атипичной» инфекции может возникнуть, если в мазках мокроты обнаруживают диссоциацию между большим количеством нейтрофилов и чрезвычайно малым количеством микробных клеток.
К сожалению, метод бактериоскопии и целом отличается достаточно низкой чувствительностью и специфичностью. Hе предсказательная ценность даже в отношении хорошо визуализируемых пневмококков едва достигает 50%. Это означает, что в половине случаев метод дает ложноположительные результаты. Это связано с несколькими причинами, одной из которых является то, что около 1/3 больных до госпитализации уже получали антибиотики, что существенно снижает результативность бактериоскопии мокроты. Кроме того, даже в случае положительных результатов исследования, указывающих на достаточно высокую концентрацию в мазке «типичных» бактериальных возбудителей (например, пневмококков), нельзя полностью исключить наличие ко-инфекции «атипичными» внутриклеточными возбудителями (микоплазмой, хламидиями, легионеллой).
Метод бактериоскопии мазков мокроты, окрашенных по Грамму, в отдельных случаях помогает верифицировать возбудителя пневмонии, хотя в целом отличается весьма низкой предсказательной ценностью. «Атипичные» внутриклеточные возбудители (микоплазма, легионелла, хламидии, риккетсии) вообще не верифицируются методом бактериоскопии, так как не окрашиваются по Грамму.
Следует упомянуть о возможности микроскопической диагностики у больных пневмониями грибкового поражения легких. Наиболее актуальным для больных, получающих длительное лечение антибиотиками широкого спектра действия, является обнаружение при микроскопии нативных или окрашенных препаратов мокроты Candida albicans в виде дрожжеподобных клеток и ветвистого мицелия. Они свидетельствуют об изменении микрофлоры трахеобронхиального содержимого, возникающем под влиянием лечения антибиотиками, что требует существенной коррекции терапии.
В некоторых случаях у больных пневмониями возникает необходимость дифференцировать имеющееся поражение легких с туберкулезом. С этой целью используют окраску мазка мокроты по Цилю-Нильсену, что в отдельных случаях позволяет идентифицировать микобактерии туберкулеза, хотя отрицательный результат такого исследования не означает отсутствия у больного туберкулеза. При окраске мокроты по Цилю-Нильсену микобактерии туберкулеза окрашиваются в красный цвет, а все остальные элементы мокроты — в синий. Туберкулезные микобактерии имеют вид топких, прямых или слегка изогнутых палочек различной длины с отдельными утолщениями. Они располагаются в препарате группами или поодиночке. Диагностическое значение имеет обнаружение в препарате даже единичных микобактерий туберкулеза.
Для повышения эффективности микроскопического выявления микобактерий туберкулеза используют ряд дополнительных методов. Наиболее распространенным из них является так называемый метод флотации, при котором гомогенизированную мокроту взбалтывают с толуолом, ксилолом или бензином, капли которых, всплывая, захватывают микобактерии. После отстаивания мокроты верхний слой пипеткой наносят на предметное стекло. Затем препарат фиксируют и окрашивают по Цилю-Нильсену. Существуют и другие методы накопления (электрофорез) и микроскопии бактерий туберкулеза (люминесцентная микроскопия).
Микроскопическое исследование (анализ) мокроты позволяет обнаружить слизь, клеточные элементы, волокнистые и кристаллические образования, грибы, бактерии и паразиты.
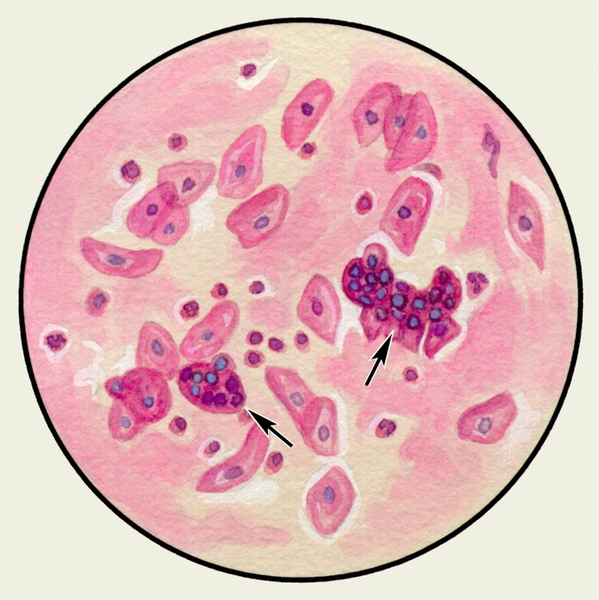
- Альвеолярные макрофаги — клетки ретикулогистиоцитарного происхождения. Большое количество макрофагов в мокроте выявляют при хронических процессах и на стадии разрешения острых процессов в бронхолёгочной системе. Альвеолярные макрофаги, содержащие гемосидерин («клетки сердечных пороков»), выявляют при инфаркте лёгкого, кровоизлиянии, застое в малом кругу кровообращения. Макрофаги с липидными каплями — признак обструктивного процесса в бронхах и бронхиолах.
- Ксантомные клетки (жировые макрофаги) обнаруживают при абсцессе, актиномикозе, эхинококкозе лёгких.
- Клетки цилиндрического мерцательного эпителия — клетки слизистой оболочки гортани, трахеи и бронхов; их обнаруживают при бронхитах, трахеитах, бронхиальной астме, злокачественных новообразованиях лёгких.
- Плоский эпителий обнаруживают при попадании в мокроту слюны, он не имеет диагностического значения.
- Лейкоциты в том или ином количестве присутствуют в любой мокроте. Большое количество нейтрофилов выявляют в слизисто-гнойной и гнойной мокроте. Эозинофилами богата мокрота при бронхиальной астме, эозинофильной пневмонии, глистных поражениях лёгких, инфаркте лёгкого. Эозинофилы могут появиться в мокроте при туберкулёзе и раке лёгкого. Лимфоциты в большом количестве обнаруживают при коклюше и, реже, при туберкулёзе.
- Эритроциты. Обнаружение единичных эритроцитов в мокроте диагностического значения не имеет. При наличии свежей крови в мокроте определяют неизменённые эритроциты, если же с мокротой отходит кровь, находившаяся в дыхательных путях в течение длительного времени, обнаруживают выщелоченные эритроциты.
- Клетки злокачественных опухолей обнаруживают при злокачественных новообразованиях.
- Эластические волокна появляются при распаде ткани лёгкого, который сопровождается разрушением эпителиального слоя и освобождением эластических волокон; их обнаруживают при туберкулёзе, абсцессе, эхинококкозе, новообразованиях в лёгких.
- Коралловидные волокна выявляют при хронических заболеваниях лёгких, таких как кавернозный туберкулёз.
- Обызвествлённые эластические волокна — эластические волокна, пропитанные солями кальция. Обнаружение их в мокроте характерно для распада туберкулёзного петрификата.
- Спирали Куршмана образуются при спастическом состоянии бронхов и наличии в них слизи. Во время кашлевого толчка вязкая слизь выбрасывается в просвет более крупного бронха, закручиваясь спиралью. Спирали Куршмана появляются при бронхиальной астме, бронхитах, опухолях лёгких, сдавливающих бронхи.
- Кристаллы Шарко-Лейдена — продукты распада эозинофилов. Обычно появляются в мокроте, содержащей эозинофилы; характерны для бронхиальной астмы, аллергических состояний, эозинофильных инфильтратов в лёгких, лёгочной двуустки.
- Кристаллы холестерина появляются при абсцессе, эхинококкозе лёгкого, новообразованиях в лёгких.
- Кристаллы гематоидина характерны для абсцесса и гангрены лёгкого.
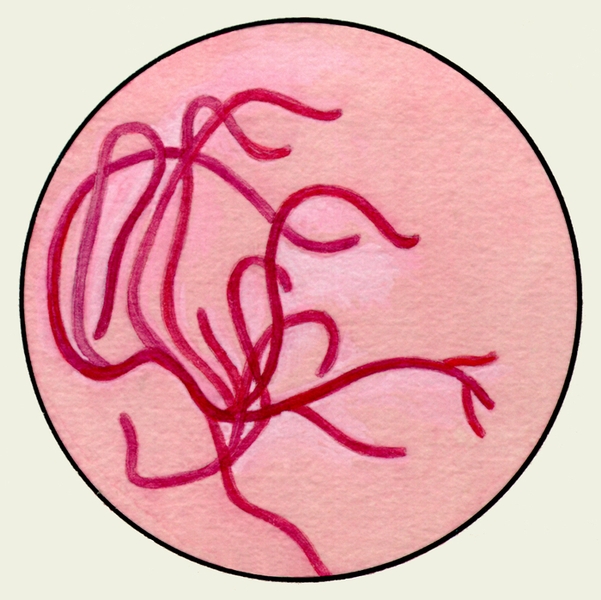
- Друзы актиномицета выявляют при актиномикозе лёгких.
- Элементы эхинококка появляются при эхинококкозе лёгких.
- Пробки Дитриха — комочки желтовато-серого цвета, имеющие неприятный запах. Состоят из детрита, бактерий, жирных кислот, капелек жира. Они характерны для абсцесса лёгкого и бронхоэктатической болезни.
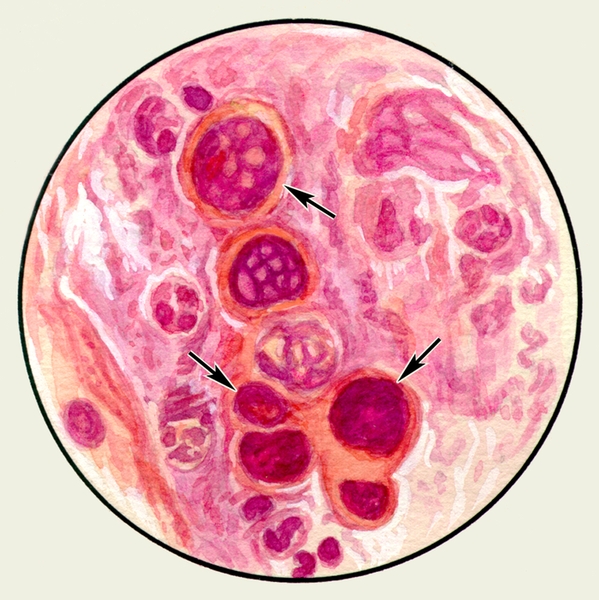
- Тетрада Эрлиха состоит из четырех элементов: обызвествлённого детрита, обызвествлённых эластических волокон, кристаллов холестерина и микобактерий туберкулёза. Появляется при распаде обызвествлённого первичного туберкулёзного очага.
Мицелий и почкующиеся клетки грибов появляются при грибковых поражениях бронхолёгочной системы.
Пневмоцисты появляются при пневмоцистной пневмонии.
Сферулы грибов выявляют при кокцидиоидомикозе лёгких.
Личинки аскарид выявляют при аскаридозе.
Личинки кишечной угрицы выявляются при стронгилоидозе.
Яйца лёгочной двуустки выявляются при парагонимозе.
Элементы, обнаруживаемые в мокроте при бронхиальной астме. При бронхиальной астме обычно отделяется малое количество слизистой, вязкой мокроты. Макроскопически можно увидеть спирали Куршмана. При микроскопическом исследовании характерно наличие эозинофилов, цилиндрического эпителия, встречаются кристаллы Шарко-Лейдена.
источник
Исследование мокроты предусматривает определение физических свойств мокроты, ее микроскопическое исследование в нативном мазке и бактериологическое исследование в окрашенных препаратах.
Мокроту, получаемую при откашливании утром до приема пищи, собирают в чистую сухую склянку. Перед исследованием больной должен почистить зубы и тщательно прополоскать рот водой.
Мокроту помещают в чашку Петри, рассматривают на светлом и темном фоне, описывают ее свойства. Количество мокроты за сутки при различных патологических процессах может быть различно: так например, при бронхите — скудное (5-10 мл), при абсцессе легкого, бронхоэктазах — большое количество (до 200—300 мл).
Деление на слои наблюдается в случаях опорожнения больших полостей в легком, например, абсцесса легкого. В этом случае мокрота образует 3 слоя: нижний слой состоит из детрита, гноя, верхний слой — жидкий, на поверхности его иногда имеется третий — пенистый слой. Такую мокроту называют трехслойной.
Характер: характер мокроты определяет содержание слизи, гноя, крови, серозной жидкости, фибрина. Характер ее может быть слизистый, слизисто-гиойный, слизисто-гнойно-кровянистый и т.п.
Цвет: зависит от характера мокроты, от выдыхаемых частиц, которые могут окрашивать мокроту. Так например, желтоватый, зеленоватый цвет зависит от наличия гноя, «ржавая» мокрота -от распада эритроцитов, встречается при крупозной пневмонии. Прожилки крови в мокроте или красная мокрота может быть при примеси крови (туберкулез, бронхоэктазы). Серый и черный цвет придает мокроте уголь.
Консистенция: зависит от состава мокроты, жидкая — в основном от наличия серозной жидкости, клейкая — при наличии слизи, вязкая — фибрина.
Запах: свежевыделенная мокрота обычно без запаха. Неприятный запах свежевыделенной мокроты обычно появляется при абсцессе легкого, при гангрене легкого — гнилостный.
Нативные препараты готовят, выбирая материал из разных мecт мокроты, берут также для исследования все частицы, выделяющиеся окраской, формой, плотностью.
Отбор материала производят металлическими палочками, помещают его на предметное стекло и покрывают покровным. Материал не должен выходить за покровное стекло.
Лейкоциты: всегда содержатся в мокроте, количество их зависит от характера мокроты.
Эозинофилы: распознаются в нативном препарате по более темной окраске и наличию в цитоплазме четкой, одинаковой, преломляющей свет зернистости. Часто располагаются в виде больших скоплений. Эозинофилы встречаются при бронхиальной астме, других аллергических состояниях, гельминтозе, эхинококке легкого, новообразованиях, эозинофильном инфильтрате.
Эритроциты: имеют вид дисков желтого цвета. Единичные эритроциты могут встречаться в любой мокроте, в большом количестве — в мокроте, содержащей примесь крови: новообразованиях легкого, туберкулезе, инфаркте легкого.
Клетки плоского эпителия: попадают в мокроту из полости рта, носоглотки, большого диагностического значения не тлеют.
Цилиндрический мерцательный эпителий: выстилает слизистую оболочку гортани, трахеи, бронхов. В большом количестве обнаруживается при острых катарах верхних дыхательных путей, бронхитах, бронхиальной астме, новообразованиях легкого, пневмосклерозе и др.
Альвеолярные макрофаги: большие клетки различной величины, чаще круглой формы, с наличием в цитоплазме включений черно-бурого цвета. Встречаются чаще в слизистой мокроте с небольшим количеством гноя. Обнаруживаются при различных патологических процессах: пневмонии, бронхитах, профессиональных заболеваниях легких и др. Альвеолярные макрофаги, содержащие гемосидерин, старое название — «клетки сердечных пороков», имеют в цитоплазме золотисто-желтые включения. Для их выявления применяют реакцию на берлинскую лазурь. Ход реакции: кусочек мокроты помещают на предметное стекло, прибавляют 2 капли 5% раствора соляной КИОЛОТЫ и 1-2 капли 5% раствора желтой кровяной соли. Перемешивают стеклянной палочной и по-крывают покровным стеклом. Гемосидерин, лежащий внутриклеточно, окрашивается в голубой или синий цвет. Эти клетки обнаруживаются в мокроте при застойных явлениях в легких, инфарктах легкого.
Жирное перерождение клетки (липофаги, жировые шары): чаще округлые, цитоплазма их заполнена жиром. При прибавлении к препарату судана Ш капли окрашиваются в оранжевый цвет. Группы таких клеток встречаются при новообразованиях легкого, актиномикозе, туберкулезе и др.
Эластические волокна: в мокроте имеют вид извзитых блестящих волокон. Как правило располагаются на фоне лейкоцитов и детрита. Наличие их указывает на распад ткани легкого. Обнаруживаются при абсцессе, туберкулезе, новообразованиях легкого.
Коралловые волокна: Грубые ветвящиеся образования с бугристыми утолщениями вследствие отложения на волокнах жирных кислот и мыл. Их обнаруживают в мокроте при кавернозном туберкулезе.
Обызвествленные эластические волокна — грубые, пропитанные солями извести палочковидные образования. Обнаруживают при распаде петрифицированного очага, абсцессе легкого, новообразованиях, Элемента распада петрифицированнго очага носят название тетрады Эрлиха: I) обызвествленные эластические волокна; 2)аморфные соли извести; 3) кристаллы холестерина; 4) микобактерии туберкулеза.
Спирали Куршмана_- уплотнены, закрученные в спираль слизевые образования. Центральная часть резко преломляет свет и выглядит спиралью, по периферии свободно лежащая слизь образует мантию. Спирали Куршмана образуются при бронхиальной астме.
Кристаллические образования: кристаллы Шарко-Лейдена, вытянутые блестящие ромбы, можно обнаружить в желтоватых кусочках мокроты, содержащих большое количество эозинофилов. Их образование связывают с распадом эозинофилов,
Кристаллы гематоидина: имеют форму ромбов и иголок золотистого цвета. Образуются при распаде гемоглобина при кровоизлияниях, распаде новообразований. В препарате мокроты видны обычно на фоне детирита, эластических волокон.
Кристаллы холестерина: бесцветные четырехугольники с обломанными ступенеобразным углом, обнаруживаются при распаде жирно перерожденных клеток, в полостях. Встречаются при туберкулезе, абсцессе легкого, новообразованиях.
Пробки Дитриха: мелкие желтовато-серые зернышки с неприятным запахом, содержатся в гнойной мокроте. Микроскопически представляют собой детрит, бактерии, кристаллы жирных кислот в виде игл и капелек жира. Образуются при застое мокроты в полостях при абсцессе легкого, бронхоэктазах.
Исследование на туберкулезные микобактерии: Препарат готовят из гнойных частиц мокроты, высушивают
на воздухе и фиксируют над пламенем горелки. Окрашивают по
Методика окрашивания: Реактивы:
2) 2% спиртовой раствор соляной кислоты,
3) водный раствор 0,5% метиленового синего.
1. На препарат кладут кусочек фильтровальной бумаги и наливают раствор карболового фуксина.
2. Препарат нагревают над пламенем горелки до появления паров, охлаждают и снова нагревают (так 3 раза).
3. С остывшего стекла снимают фильтровальную бумагу. Обесцвечивают мазок в солянокислом спирте до полного отхождения краски.
5. Докрашивают препарат метиленовнм синим 20-30 секунд.
6. Промывают водой и высушивают на воздухе. Микроскопируют с иммерсионной системой. Туберкулезные микобактерии окрашиваются в красный цвет,
все остальные элементы мокроты и бактерии — в синий. Туберкулезные микобактерии имеют вид тонких, слегка изогнутых палочек с утолщениями на концах или посередине.
При окраске по Цилю-Нильсону в красный цвет красятся также кислотоупорные сапрофиты. Дифференциальная диагностика туберкулезных микробактерий и кислотоупорных сапрофитов ведется методами посева и заражения животных.
Исследование мокроты может проводиться также методом флотации. Метод Потенжера: ход исследования:
1. Свежевыделенную мокроту (не более 10-15 мл) помещают в узкогорлую бутылку, приливают двойное количество едкой щелочи, смесь энергично встряхивают (10-15 мин).
2. Приливают I мл ксилола (можно бензина, толуола) и около 100 мл дистиллированной вода для разжижения мокроты. Снова встряхивают 10-15 мин.
3. Доливают дистиллированную воду до горлышка бутылки и оставляют стоять на 10-50 мин.
4. Образовавшийся верхний слой (беловатый) снимают по каплям пипеткой и наносят на предметные стекла, предварительно нагретые до 60°. Каждую последующую каплю наносят на подсохшую предыдущую.
5. Препарат фиксируют и красят по Цилю-Нильсону.
Исследование на другие бактерии:
Другие бактерии, встречающиеся в мокроте, например, стрептококки, стафилококки, диплобациллы и др. могут быть распознаны только методом посева. Бактериологическое исследование препарата в этих случаях имеет только ориентировочное значение. Препараты красят метиленовым синим, фуксином или по граму. Окраска по Граму: Реактивы: I) карболовый раствор генцианвиолета,
4) 40% раствор карболового фуксина.
1. На фиксированный препарат кладут полоску фильтровальной бумаги, наливают раствор генцианвиолета, красят 1-2 мин.
2. Бумажку снимают и препарат заливают раствором Люголя на 2 минуты.
3. Раствор Люголя сливают и прополаскивают препарат в спирте до серого цвета.
4. Промывают водой и окрашивают 10-15 секунд раствором фуксина.
| 5. МОКРОТА ПРИ РАЗЛИЧНОЙ ПАТОЛОГИИ ОРГАНОВ ДЫХАНИЯ | |||
| Нозологическая форма | Колич. Макрос. Хар-р изучен. | Микроскопия | |
| I | |||
| Бронхит | Скудное,за- | Цилиндрический эпи- | |
| тем боль- | телий ,лейкоциты,иног- | ||
| шое. Слизи — | да эритроциты,много | ||
| стая или | флоры,макрофаги . | ||
| слизисто- | |||
| гнойная | |||
| Бронхопневмо- | Большое | Цилиндрический эпите- | |
| ния | количество | лий, альвеолярный эпи- | |
| слизистой | телий, лейкоциты, | ||
| -или слизис- | пневмококки | ||
| ТО-ГНОЙНОЙ | |||
| Крупозная | Скудное,за- | Свертки | Макрофаги, лейкоциты, |
| пневмония | тем обиль- | фибрина, | эритроциты, кристал- |
| ное к-во | изменен- | лы гематоидина, | |
| ржавой мо- | ная | гемосидерин, пневмо- | |
| кроты | кровь | кокки | |
| Бронхиальная | Скудное, | Спирали | Цилиндрический эпи- |
| астма | слизистая | Куршмана | телий, кристаллы |
| Шарко-Лейдена, | |||
| эозинофилы | |||
| Бронхоэктати- | Обильное | Пробки | Лейкоциты сплошь, |
| ческая бо- | (утром- | Дитриха | кристаллы жирных |
| лезнь | полным | кислот,гематоидина, | |
| ртом) | холестерина, обильная разнообразная флора |
Приложение: посуда и оборудование: Препарат промывают водой и высушивают на воздухе. Смотрят с иммерсией.
2. Инструменты для отбора мокроты: металлические палочки с расплющенными концами, препаровальные иглы и др.
7. Дезинфицирующая жидкость.
Абсцесс легкого Обильное, гнойная, со зловонным запахом Обрывки ткани легкого. Сплошь лейкоциты, эластические волокна, кристаллы жирных кислот, гематоидина, хо-лестерша, разнообразная обильная флора
Различное, рисовидные тельца слизисто-гнойная, иногда с примесью крови Микобактерии туберкулёза, эластические волокна, различные кристаллы
Различное, слизисто-кровянистое Обрывки ткани. Атипические клетки.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Увлечёшься девушкой-вырастут хвосты, займёшься учебой-вырастут рога 9704 — 

193.124.117.139 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
Клинический анализ мокроты и бронхо-альвеолярной жидкости
Это патологическое отделяемое, выделяющееся с кашлем из органов дыхания при их заболеваниях.
Главные компоненты мокроты: слизь, серозная жидкость, клеточные элементы крови и дыхательных путей, фибрин, микробная флора.
Цель исследования мокроты: установить характер, локализацию, этиологию патологического процесса.
Требования к получению материала
Сбор материала: утро, после туалета полости рта. Получают мокроту путем откашливания, а не отхаркивания – в чистую сухую стеклянную широкогорлую банку или чашку Петри (в специализированных стационарах – в специальную плевательницу – градуированные стеклянные баночки с герметически закрывающимися крышками). Материал доставляют сразу, хранение нежелательно.
Особенности работы с мокротой
С мокротой работают как с заразным материалом:
v Чашки с материалом не взбалтывать во избежание образования инфицирующих аэрозолей.
v Готовить и окрашивать препараты необходимо в вытяжном шкафу.
v Все манипуляции выполнять на специальном лотке (дезинфекция каждый день огнем либо хлорамином). Столы смачивать дезраствором на 6 часов, а затем промывать теплым содовым раствором.
v По окончании работы остатки мокроты слить в специальную посуду и обеззаразить сухой хлорной известью в соотношении 1:5 в течение 1 часа.
v Микроскоп протереть 70 0 спиртом.
Клинический анализ мокроты
Ø определение физических свойств
Ø микроскопия нативного материала и окрашенных мазков
Физические свойства мокроты
Количество мокроты – определяется в мерной стеклянной посуде. Небольшое — при острых воспалительных заболеваниях бронхов и легких.
Большое (200-300 мл) — из полостей в легочной ткани.
Расслоение мокроты при стоянии (следствие разницы в относительной плотности составных частей):
на 3 слоя – пенистый, серозный, гнойный — при гнилостном бронхите, гангрене легких, бронхоэктазах.
на 2 слоя — серозный, гнойный — при абсцессе легкого: верхний – серозный.
Определяют, располагая чашку с мокротой на белом фоне.
v Слизистая и серозная бесцветная или беловато-серая.
v Гнойная- зеленовато-желтая.
v Разные оттенки красного — при появлении крови.
v Ржавая — при крупозной пневмонии, туберкулезе легких с распадом, инфаркте легкого.
Консистенцию определяют с помощью препаровальной иглы над чашкой Петри.
v Мокрота почти вся тянется за иглой — консистенция тягучая (гной).
v Тянется в виде толстой нити – вязкая (слизь, гной).
v Тянется в виде тонкой и быстроотрывающейся нити — умеренно вязкая (слизь, гной).
v Не приподнимается над чашкой – студенистая (примесь фибрина).
v полужидкая и жидкая консистенция (серозная).
v Запаха обычно не имеет. Зловонный, гнилостный при задержке в бронхах и при распаде легочной ткани.
Определяется при осмотре, зависит от соотношения различных компонентов:
Ø кровянисто-слизистая и т д.
Преобладающий субстрат ставят на первое место.
Дополнительные признаки при осмотре мокроты
v Наличие патологических примесей (кусочки ткани при распаде злокачественной опухоли, рисовидные зерна при туберкулезе)
v спирали Куршмана (плотные извитые нити — при бронхиальной астме)
v пробки Дитриха — небольшие беловато-сероватые комочки, при раздавливании издающие зловонный запах — при хроническом абсцессе, бронхоэктатической болезни. Состоят из детрита, бактерий, жирных кислот, капелек жира.
v друзы актиномицетов — желтоватые зернышки в виде крупы — при актиномикозе
Включает изучение нативных и окрашенных препаратов.
Подготовка к исследованию: Узким шпателем или иглой выбрать кусочек величиной с булавочную головку →на предметное стекло, накрыть покровным стеклом (материал не должен выходить за пределы покровного стекла).
Ø под малым увеличением (7х8) – обнаружение элементов, встречающихся в мокроте в небольшом количестве (эластические волокна, спирали Куршмана и т.д.)
Ø под большим (7х40) — детальное исследование мазка. При необходимости окрашивания покровное стекло сдвигают, отмечают на предметном интересующее место, затем препарат высушивают и окрашивают.
N.B! Необходимо исследовать все частицы, отличающиеся от фона мокроты.
Элементы нативного препарата мокроты
v волокнистые образования
v кристаллические образования
Клеточные элементы нативного препарата мокроты
v Плоский эпителий – из полости рта. Единичный встречается всегда. Большое количество — примесь слюны. Диагностического значения не имеет.
v Цилиндрический мерцательный эпителий — эпителий слизистой оболочки бронхов и трахеи — в больших количествах при бронхиальной астме и остром бронхите.
Клеточные элементы нативного препарата мокроты (продолжение)
Лейкоциты —встречаются в любой мокроте. В слизистой мокроте — едининичные, а в гнойной -сплошь покрывают поле зрения.
Эритроциты — единичные в любой мокроте, в большом количестве в кровянистой мокроте при застое, инфаркте легких.
Альвеолярные макрофаги — при бронхитах, пневмониях и профессиональных заболеваниях легких (пылевые клетки — кониофаги), застойных явлениях в легких (сидерофаги – Мф, содержащие гемосидерин, определяют реакцией на берлинскую лазурь). пороках сердца.
Опухолевые клетки попадают в мокроту при распаде опухоли в бронхах.
Волокнистые образования в нативном препарате мокроты
Эластические волокна – элементы соединительной ткани. Следствие деструкции ткани. Имеют вид извитых, блестящих, тонких волокон. Обнаруживаются при туберкулезе, абсцессе, гангрене, новообразованиях.
Обызвествленные эластические волокна – грубые, толстые, пропитанные солями палочковидные образования — при распаде петрифицированного туберкулезного очага.
Спирали Куршмана –образуются при спастическом состоянии бронхов и наличии в них слизи. Во время кашлевого толчка вязкая слизь выбрасывается в просвет более крупного бронха, закручиваясь спиралью. Появляются при БА, бронхитах, иногда при опухолях легкого, сдавливающих бронхи.
Кристаллические образования в нативном препарате мокроты
Кристаллы Шарко-Лейдена – образуются из распадающихся эозинофилов. Для выявления необходимо выдерживание мокроты в течение 24 часов. Встречаются при БА (и на высоте приступа и в межприступном периоде)., при глистных поражениях легких.
Кристаллы гематоидина – продукт распада гемоглобина. Образуются в глубине гематом и обширных кровоизлияний, в некротизированной ткани.
Кристаллы холестерина – образуются при распаде жироперерожденных клеток, при задержке мокроты в полостях — при туберкулезе, новообразованиях, абсцессе.
Тетрада Эрлиха – обызвествленный детрит, обызвествленные эластические волокна, кристаллы холестерина, микобактерии туберкулеза – при распаде обызвествленного первичного туберкулезного очага.
Окрашенные препараты мокроты
Приготовление: При необходимости окрашивания покровное стекло после микроскопии нативного препарата сдвигают, отмечают на предметном стекле интересующее место, затем препарат высушивают, окрашивают по Романовскому или Папенгейму.
Окрашенные препараты мокроты (продолжение)
Элементы окрашенных препаратов:
Нейтрофилы составляют основную массу лейкоцитов в окрашенном мазке. Могут быть дегенеративные — в гнойной мокроте.
Эозинофилы отдельные или скоплениями, сособенно при БА.
Гистиоциты встречаются постоянно в различных количествах.
Эпителиоидные клетки — клетки туберкулезной гранулемы — при туберкулезе, саркоидозе.
Клетки Пирогова-Ланхганса – гигантские многоядерные клетки, входят в состав туберкулезной гранулемы. В мокроте встречаются редко.
Плоский эпителий, эпителий бронхов, реснитчатые клетки, бокаловидные клетки – единичные.
Бактериоскопическое исследование мокроты
Ø микроскопия препаратов, окрашенных по Циль-Нильсену — для выявления микобактерий туберкулеза
Ø микроскопия препаратов, окрашенных по Граму — для изучения микрофлоры мокроты (стрептококки, стафилококки и т.д.).
Исследование мокроты на микобактерии туберкулеза
1-через 1-2 часа после сна (под наблюдением медицинского работника).
2 – в тот же день через несколько часов после взятия первой пробы.
Необходимое количество материала — 3-5 мл мокроты, мокроту откашливать из глубоких отделов легких!
Исследование мокроты на микобактерии туберкулеза (продолжение)
Подготовка препаратов: Выбрать плотные гнойные частицы мокроты из 4-6 разных мест, распределить по предметному стеклу тонким слоем (или растереть комочки между двумя предметными стеклами). Высушить на воздухе 15-30 мин, фиксировать над пламенем спиртовки.
Основные ошибки – слишком толстые препараты, плохая фиксация, фиксация плохо высушенных мазков, слишком длительная фиксация (обугливание мазков).
Окраска по Циль-Нильсену и микроскопия
Методика окрашивания (инструкция МЗ РБ): на мазки – фильтровальная бумага, сверху карболовый фуксин Циля → медленно нагреть над пламенем спиртовки до появления пара (но не закипания!) → выдержать 5 мин при комнатной температруе→ удалить фильтровальную бумагу → ополоснуть стекло под проточной водой до полного удаления краски → обработать 25% раствором серной кислоты до полного отхождения краски → смыть → фиксировать 96 0 этиловым спиртом 5 мин → промыть водой → докрасить 0,3% водным раствором метиленового синего 60 сек →промыть, высушить, микроскопировать.
Окраска по Циль-Нильсену и микроскопия (продолжение)
Микроскопия: Просмотр не менее 100 полей зрения под иммерсией. Если не обнаружены – еще 100 полей. В сомнительных случаях – весь мазок. Микробактерии окрашиваются в красный цвет (тонкие, слегка изогнутые палочки), остальные элементы мокроты и бактерии – в синий. Подсчитывают количество на 100 полей.
Выражение результата бактериоскопии
1-9 на 100 полей – указать число
После просмотра мазки обрабатывают толуолом или ксилолом для удаления иммерсионного масла. Мазки с обнаруженными микобактериями туберкулеза хранят в течение года.
Исследование мокроты методом флотации
Метод накопления (флотации) – метод Поттенджера — применяется при подозрении на туберкулезный процесс в легких после трехкратного отрицательного исследования мокроты на микобактерии туберкулеза обычным способом.
Методика — мокроту обрабатывают ксилолом или бензолом, встряхивают → возбудитель в связи с гидрофобностью всплывает с пеной →из пены готовят мазок и окрашивают по Цилю-Нильсену.
Микроскопия препаратов мокроты, окрашенных по Грамму
Используется для выявления другой бактериальной флоры в мазке. Грамположительные бактерии (стрептококки, стафилококки, пневмококки, дифтерийные палочки и др.) – фиолетового цвета.
Грам-отрицательные (диплобациллы Фридлендера — пневмобациллы, палочки брюшного тифа, катаральные микрококки и т.д.) – красного цвета.
Стрептококки (в виде цепочек), стафилококки (грозди винограда) – при гнойных заболеваниях легких. Пневмобациллы – при пневмониях и других легочных заболеваниях. Пневмококки – возбудители крупозного воспаления легких. Исследование по Граму имеет ориентировочное значение – далее следует делать посев.
Мокрота при различных заболеваниях
Слизисто-гнойная или гнойно-слизистая. Небольшое количество лейкоцитов, единичные эритроциты. В значительном количестве клетки эпителия бронхов. При хроническом – с дегенеративными изменениями.
Мокрота скудная, слизистая, вязкая, бесцветная. Много эозинофилов, единичные эритроциты, клетки эпителия бронхов, разное количество лейкоцитов, кристаллы Шарко-Лейдена, спирали Куршмана.
Мокрота при различных заболеваниях (продолжение)
Мокроты много (при прорыве в бронх), при стоянии расслаивается на 2 слоя. Микроскопия – лейкоциты, эритроциты, фибрин, эластические волокна (признак деструкции ткани легкого), кристаллы гематоидина, микробная флора.
Мокроты много с гнилостным запахом, расслаивается на 3 слоя. Микроскопия – много лейкоцитов в стадии распада, эластические волокна, кристаллы гематоидина.
Мокроты много по утрам (переход из лежачего положения), чаще гнойного характера, иногда с гнилостным запахом. Небольшое количество лейкоцитов, единичные эритроциты, пробки Дитриха. Эластических волокон не содержит.
Мокрота при различных заболеваниях (продолжение)
v в начальной стадии: мокроты мало – слизистая, вязкая с примесью отдельных гнойных комочков. Лейкоцитов и альвеолярного эпителия мало. Микобактерий может на быть.
v в поздней стадии – обызвествленные эластические волокна, признаки казеозного распада (крошковатые белые массы), кристаллы холестерина, микобактерии.
Наиболее часто плоскоклеточный (45-60%), недифференцированный (20-40%), аденокарцинома (9-12%). В мокроте – клеточные элементы рака со слизью, гноем, кровью, комплексы атипичных клеток с признаками злокачественности.
Общеклиническое исследование бронхиального и бронхоальвеолярного смыва
Бронхиальный смыв: с помощью фибробронхоскопа вводят в просвет бронха 50 мл изотонического раствора хлористого натрия с последующей аспирацией. Бронхоаьвеолярный смыв: с помощью фибробронхоскопа катетер продвигают на 6-7 см внутрь сегментарного бронха, дробно вводя 4 порции по 50 мл изотонического раствора хлористого натрия с последующей аспирацией. Эти смешанные порции – бронхоальвеолярный смыв.
Состав бронхиального смыва в норме
| Клетки | Содержание, % |
| Бронхиальный эпителий | 5 — 20 |
| Цилиндрический эпителий | 4 – 15 |
| Плоский эпителий | 1 — 5 |
| Макрофаги | 64 — 68 |
| Нейтрофилы | 5 — 11 |
| Лимфоциты | 2 — 4 |
| Тучные клетки | 0 – 0,5 |
| Эозинофилы | 0 – 0,5 |
Состав бронхоальвеолярного смыва в норме
| Клетки | Содержание % | Клетки | Содержание % |
| Общее кол-во клеток, шт. | 10 — 15 | Эозинофилы | |
| Макрофаги | 84 — 99 | Эритроциты | |
| Лимфоциты | 1 — 14 | Недифференцированные лимфоциты | |
| Полиморфно-ядерные | 0,1 — 4 | Дифференцированные лимфоциты: Т-клетки: — хелперы — супрессоры | |
| Реснитчатые | 1 — 5 | ||
| В — клетки | 5 — 10 |
Клинико-диагностическое значение исследования БС и БАС
Показания: оценка уровня и характера воспаления в трахеобронхиальном дереве. Клинические возможности: Установление характера и оценка динамики эндобронхита
| Тип эндобронхита | Цитоз (Ц), •10 9 /л | Альвео-лярные макро-фаги, % | Нейтрофи-лы (НЛ), % | Лимфо-циты, % | Микро-флора, % |
| Нет эндобронхита | 0,3 | 88,1 | 5,6 | 5,1 | |
| Катаральный | 1,9 | 32,2 | 48,0 | 20,6 | |
| Катарально-гнойный | 2,5 | 2,4 | 82,5 | 15,6 | |
| Гнойный | 23,6 | 3,1 | 94,2 | 2,5 |
Оценка динамики альвеолита
Дифференциальная диагностика неспецифической легочной патологии
| Клетки | норма | БА | ЭП | ГП | С | ИФА | ХБ |
| Макрофаги | |||||||
| Лимфоциты | |||||||
| Нейтрофилы | 0,5 | ||||||
| Эозинофилы | 0,5 |
Условные обозначения: БА – бронхиальная астма; ЭП – эозинофильная пневмония; ГП – гиперчувствительный пневмонит; С – саркоидоз; ИФА – идиопатический фиброзирующий альвеолит; ХБ – хронический бронхит
Дата добавления: 2014-01-11 ; Просмотров: 3532 ; Нарушение авторских прав? ;
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
источник
выделяемый при отхаркивании патологически измененный трахеобронхиальный секрет с примесью слюны и секрета слизистой оболочки носа и придаточных (околоносовых) пазух.
В норме трахеобронхиальный секрет состоит из слизи, вырабатываемой серозными и слизистыми железами, бокаловидными клетками слизистой оболочки трахеи и крупных бронхов, и клеточных элементов (преимущественно альвеолярных макрофагов и лимфоцитов). Так же, как слюна и носовая слизь, он обладает бактерицидными свойствами. Трахеобронхиальный секрет способствует выведению ингалированных частиц, продуктов метаболизма и клеточного детрита за счет механизма мукоцилиарного клиренса (очищения), обеспечиваемого деятельностью реснитчатого эпителия. Объем трахеобронхиального секрета в норме колеблется от 10 до 100 мл в сутки; все это количество здоровый человек обычно проглатывает.
Появление М. связано с увеличением количества и изменением состава трахеобронхиального секрета (например, при инфекционном или аллергическом воспалении слизистой оболочки бронхов, действии раздражающих факторов вдыхаемого воздуха), а также с нарушением механизмов его удаления. При воспалительных заболеваниях бронхов меняются реологические свойства трахеобронхиального секрета, что в сочетании с увеличением количества продуцируемой слизи и ослаблением функции реснитчатого эпителия ведет к застою и инфицированию слизи в бронхах.
Характер, состав и свойства мокроты. Количество М. при различных патологических процессах колеблется от нескольких миллилитров до 1—1 1 /2л в сутки.
Цвет М. определяется ее составом. Она может быть бесцветной или иметь желтоватый оттенок, особенно при примеси гноя; зеленоватый цвет свидетельствует о застое гнойной мокроты. М. ярко-желтого, так называемого канареечного цвета бывает при наличии в ней большого количества эозинофилов, например при эозинофильном инфильтрате легкого, бронхиальной астме. Ржавый цвет М. чаще наблюдается при крупозной пневмонии в связи с появлением гематина, который освобождается при распаде эритроцитов, проникших в просвет альвеол путем диапедеза. Черная М. возможна при пневмокониозах, обусловленных вдыханием содержащей частицы угля пыли. Некоторые лекарственные средства (например, рифампицин) окрашивают М. в красноватый цвет. Обычно М. не имеет запаха. Гнилостный запах она приобретает при абсцессе и гангрене легкого в результате развития гнилостной микрофлоры.
По консистенции различают жидкую, густую и вязкую мокроту, по характеру — слизистую, слизисто-гнойную, гнойную и кровянистую. Слизистая М. — бесцветная, обычно вязкой консистенции; особенно тягучей и прозрачной (стекловидной) она бывает после приступа бронхиальной астмы. Слизисто-гнойная М. образуется при многих заболеваниях бронхов и легких (в т. ч. при обструктивном бронхите, инфекционно-аллергической форме бронхиальной астмы), густая слизисто-гнойная М. может отходить при кашле в виде слепков бронхов, особенно густая и вязкая слизисто-гнойная М. выделяется при муковисцидозе. Гнойная М. наблюдается редко, например при прорыве эмпиемы плевры в просвет бронха. Кровянистая М., содержащая прожилки или сгустки крови либо алую пенистую кровь, является признаком легочного кровотечения.
В состав М., как и в состав нормального трахеобронхиального секрета, входят белки, преимущественно гликопротеины, углеводы, нуклеотиды и липиды. Большинство биохимических компонентов диффундирует из плазмы, но некоторые синтезируются в легких и бронхах, в частности сурфактант, секреторный иммуноглобулин А и муцин. Муцины с высоким содержанием сиаловых кислот во многом определяют эластические свойства М. Вода составляет 89—95% трахеобронхиальной слизи и находится большей частью в структурном комплексе с гликопротеинами. В трахеобронхиальной слизи содержатся электролиты — ионы натрия, хлора, кальция.
Иммунологические свойства трахеобронхиального секрета, а также М. определяются такими веществами, как лактотрансферрин, секретируемый клетками слизистых желез бронхов (бактерицидное действие лактотрансферрина объясняется его способностью связывать железо, необходимое для размножения микроорганизмов), лизоцим, интерферон, секреторный иммуноглобулин А.
Максимальное количество секреторного иммуноглобулина А содержится в секрете трахеи и крупных бронхов. Основное защитное действие его проявляется способностью агглютинировать бактерии, препятствовать их прилипанию к мембране эпителиальных клеток, тормозить рост и размножение бактерий. Секреторный иммуноглобулин А имеет значение и в защите организма от вирусов.
В мокроте постоянно присутствуют ингибиторы протеаз: α1-антитрипсин в свободной форме и в комплексе с протеолитическими ферментами лейкоцитов, α2-макроглобулин, антихимотрипсин, а также низкомолекулярные «ингибиторы с широким спектром антипротеазной активности. Комплекс ингибиторов протеаз трахеобронхиального секрета предотвращает действие протеолитических ферментов бактериального, лейкоцитарного и макрофагального происхождения, освобождающихся в процессе воспаления.
Гнойная М. содержит значительное количество коллагеназы, эластазы и химотрипсиноподобных ферментов, которые способствуют расщеплению белковых макромолекул, улучшению реологических свойств М. и ее выделению; однако эти ферменты при их избытке могут повреждать слизистую оболочку бронхов, паренхиму и эластические структуры легкого.
Исследование мокроты. М. собирают утром натощак в стерильную плевательницу. Перед отхаркиванием необходимо, чтобы больной прополоскал рот слабым раствором антисептического средства, затем кипяченой водой, чтобы в М. было меньше примеси слюны. При невозможности получить М. обычным путем назначают раздражающие ингаляции с изотоническим раствором хлорида натрия. Для микробиологического и цитологического исследований также могут быть использованы материалы бронхоальвеолярного смыва (см. Лаваж бронхоальвеолярный), бронхиального смыва или аспират, полученные при бронхоскопии (Бронхоскопия).
Для изучения М. в клинической практике применяют макроскопическое, микроскопическое (в т.ч. цитологическое), микробиологическое, иногда биологическое и физико-химическое исследования.
Макроскопическое исследование включает определение суточного количества, цвета, запаха, консистенции и характера М. Обращают внимание также на расслоение М. при стоянии в стеклянной посуде. Слизистая и слизисто-гнойная М. не расслаивается, гнойная разделяется на два слоя (верхний — серозный и нижний — гнойный); иногда при гнойных процессах в легких М. может разделяться на три слоя (верхний — слизисто-гнойный, пенистый; средний — серозный; нижний — гной и продукты тканевого распада).
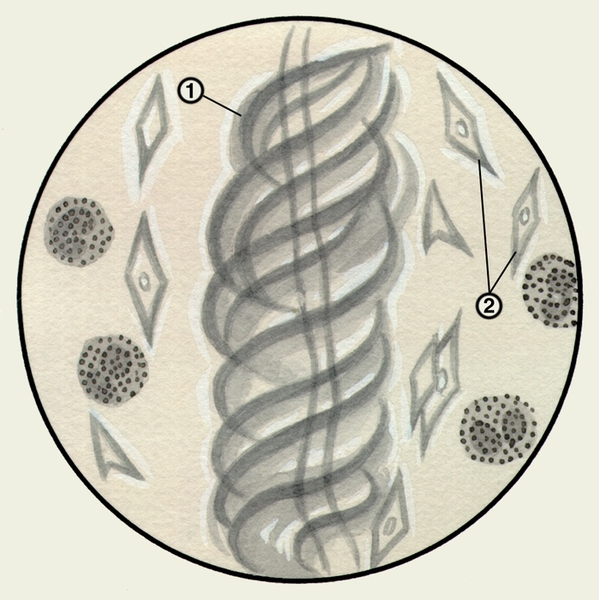
Микроскопическое исследование заключается в изучении неокрашенных (нативных) и окрашенных препаратов М. При малом увеличении микроскопа или под лупой в неокрашенных препаратах М. можно обнаружить спирали Куршманна (рис. 1) — беловатые прозрачные штопорообразные волокна, в центре которых находится извитая блестящая нить; их наличие указывает на спастическое состояние бронхов (например, при бронхиальной астме, обструктивном бронхите). При бронхиальной астме возможно выявление в М. кристаллов Шарко — Лейдена (рис. 1) — блестящих гладких бесцветных ромбов различной величины, образующихся вследствие распада эозинофилов.
При асбестозе легких (см. Пневмокониозы) иногда определяют так называемые асбестовые тела (асбестовые волокна, покрытые оболочкой из белка и гемосидерина), имеющие вид золотисто-желтых образований со вздутыми концами. Так называемые рисовидные тельца, или линзы Коха, — зеленовато-желтые, довольно плотные образования творожистой консистенции величиной от булавочной головки до небольшой горошины, характерные для деструктивных форм туберкулеза, при современных методах лечения туберкулеза встречаются в М. редко. Обнаружение большого количества эластических волокон в виде сильно преломляющих свет тонких нитей, окрашивающихся эозином в розовый цвет (рис. 2), свидетельствует о деструкции легочной ткани любой этиологии. При микроскопии М. могут быть выявлены крючья и пузыри эхинококка, выделяющиеся при свежем разрыве эхинококковой кисты легкого, а также различные микроорганизмы,
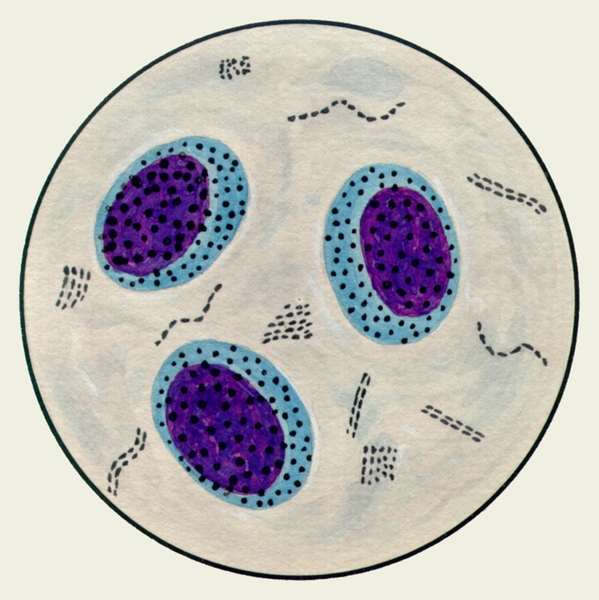
В мокроте могут обнаруживаться клетки, характерные для определенных заболеваний. Так называемые клетки сердечных пороков, или гемосидерофаги — альвеолярные макрофаги, содержащие в цитоплазме включения гемосидерина (рис. 3), встречаются при застойных явлениях в легких в связи с сердечной недостаточностью, при инфаркте легкого, идиопатическом гемосидерозе легких, кровохарканье любого генеза. Значительное количество эозинофилов в М. отмечается при бронхиальной астме. Клетки Пирогова — Лангханса (рис. 4) — многоядерные гигантские клетки (диаметром до 60 мкм) овальной или круглой формы — в М. определяются редко, они характерны для туберкулеза легких.
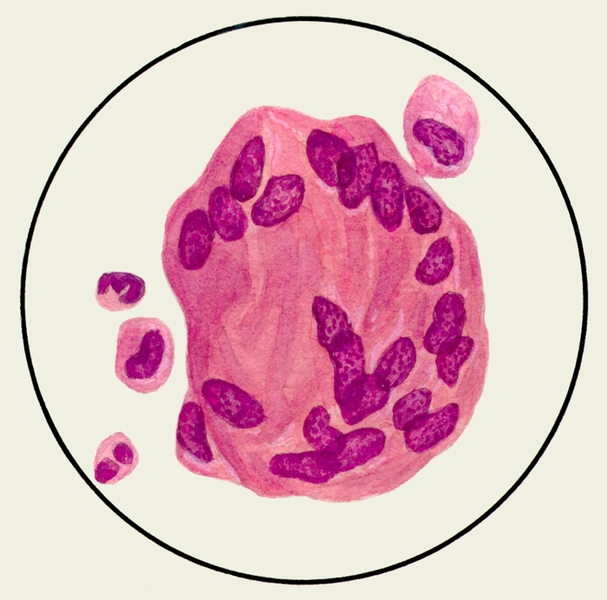
Цитологическое исследование М. с учетом соотношения ее клеточных элементов имеет значение для оценки активности заболеваний бронхов и легких, помогает установить преимущественность инфекционного или аллергического воспаления. Цитологические методы используют для диагностики бронхогенного рака легкого, особенно при профилактическом обследовании лиц, относящихся к группе повышенного риска. Обнаружение в М. опухолевых клеток (рис. 5, а, б), которые могут располагаться отдельно или образовывать большие скопления, дает возможность не только подтвердить диагноз злокачественной опухоли легких, но иногда и определить ее гистологический тип.
Микробиологическое исследование М. включает микроскопию (бактериоскопию), выделение чистых культур, определение чувствительности микрофлоры к различным лекарственным средствам и некоторые другие методы. Из трахеобронхиального секрета наиболее часто выделяют следующие микроорганизмы: патогенные — Streptococcus pneumoniae, Haemophilus influenzae; условно-патогенные — неклостридиальные анаэробы, Staphylococcus aureus, Staphylococcus epidermidis, Streptococcus hemolyticus, Klebsiella pneumoniae, Escherischia coli, Pseudomonas aeruginosa, Proteus, Candida, Streptococcus viridans, Streptococcus anhemolyticus, Neisseria catarrhalis.
В окрашенных и неокрашенных препаратах М. можно обнаружить дрожжеподобные грибки Candida в виде почкующихся клеток и нитей псевдомицелия, что, однако, не является достаточным основанием для диагноза кандидоза легких; выявление друз актиномицетов, окутанных гнойной массой, имеет диагностическое значение.
Бактериоскопия особенно важна для выявления микобактерий туберкулеза, которые при использовании метода Циля — Нельсена окрашиваются фуксином в красный цвет. Исследование окрашенного мазка М., подготовленного обычным способом, дает положительный результат при содержании более 100 000 микобактерий туберкулеза в 1 мл мокроты. В связи с этим при отрицательных результатах в случае подозрения на туберкулез прибегают к методам концентрации. Метод флотации дает возможность определить наличие микобактерий туберкулеза при их концентрации около 50 000 в 1 мл мокроты. 10—15 мл мокроты, собранной за 1—2 сут., гомогенизируют, встряхивая в течение 5—10 мин с равным объемом 0,5% раствора едкого натра, затем добавляют 100 мл дистиллированной воды и 0,5 мл бензина и снова встряхивают 5—10 мин. Примерно через 30 мин на поверхности образуется флотационное кольцо, состоящее из капелек бензина, содержащих микобактерии туберкулеза. Из материала флотационного кольца готовят препараты, которые исследуют методами световой и люминесцентной микроскопии (см. Микроскопические методы исследования).
В мокроте, окрашенной по Граму, при микроскопии можно выявить стрептококки, образующие цепочки, стафилококки, часто соединяющиеся в виде гроздей винограда, диплобактерии Фридлендера, пневмококки (рис. 6). Бактериоскопическое исследование М. для установления причины неспецифических заболеваний бронхов и легких имеет, как правило, ориентировочное значение.
Для выявления возбудителей неспецифических воспалительных заболеваний бронхов и легких проводят посев мокроты и смывов из бронхов на соответствующие Питательные среды. Выросшие микробы идентифицируют (см. Микробиологическая диагностика) и определяют их чувствительность к антибактериальным препаратам. С целью установления роли выделенного из мокроты микроорганизма используют методы определения их количества, а также реакцию непрямой иммунофлюоресценции выделенной культуры с сывороткой больного.
Основными условиями эффективности микробиологических исследований являются получение патологического материала до начала антибактериального лечения, исследование его в ближайшие часы после получения, а также правильный выбор необходимых для данного случая технических приемов обработки. Динамическое изучение микрофлоры дает возможность проследить смену возбудителя. Наибольшее диагностическое значение имеет обнаружение при двух — трех последующих исследованиях большого количества одного и того же патогенного или условно-патогенного микроорганизма.
Биологическое исследование — наиболее чувствительный метод выявления микобактерий туберкулеза. Центрифугат М., обработанный серной кислотой для уничтожения неспецифической микрофлоры, вводят животному (обычно морской свинке) подкожно в паховую область или внутрибрюшинно. При наличии в М. микобактерий туберкулеза через 1—1 1 /2 мес. у животного может быть обнаружено специфическое туберкулезное воспаление. Применение биологического метода ограничено в связи с необходимостью длительного наблюдения за животными (при отсутствии признаков развивающегося туберкулеза оно продолжается 3 мес.).
Физико-химическое исследование. Для изучения вязкости и эластичности М. используют ротационный вискозиметр. Величину рН определяют с помощью рН-метра. Реакция М. во многом зависит от характера и интенсивности воспаления бронхов; как правило, она слабощелочная, кислой становится при разложении М., примешивании к ней желудочного содержимого.
Общее содержание белка, определяемое биуретовым методом, или методом Лаури, колеблется в очень широких пределах, т.к. во многом обусловлено степенью экссудации плазмы в просвет бронхов. В мокроте при пневмонии содержится 1—2% белка; много белка появляется в М. при отеке легкого.
Библиогр.: Лабораторные методы исследования в клинике, под ред. В.В. Меньшикова, с. 91, М., 1987; Руководство по пульмонологии, под ред. Н.В. Путова и Г.Б. Федосеева, с. 110, Л., 1978.
Рис. 6. Стрептококки (1), стафилококки (2), диплобактерии Фридлендера (3), пневмококки (4); окраска по Граму.
Рис. 3. Микропрепарат мокроты. Альвеолярные макрофаги, содержащие в цитоплазме включения гемосидерина темно-синего цвета; реакция Перльса.
Рис. 1. Микропрепарат мокроты. Спирали Куршманна (1), кристаллы Шарко — Лейдена (2) в неокрашенном препарате мокроты больного бронхиальной астмой.
Рис. 4. Микропрепарат мокроты. Клетка Пирогова — Лангханса в мокроте больного туберкулезом легких; окраска гематоксилином и эозином.
Рис. 5б). Микропрепарат мокроты. Опухолевые клетки — клетки аденокарциномы (указаны стрелками), окраска гематоксилином и эозином.
Рис. 5а). Микропрепарат мокроты. Опухолевые клетки — полиморфные клетки плоскоклеточного рака (указаны стрелками), окраска гематоксилином и эозином.
Рис. 2. Микропрепарат мокроты. Эластические волокна в виде тонких розовых нитей; окраска эозином.
патологическое отделяемое из дыхательных путей.
Мокрота гнилостная (s. putridum, s. foetidum) — гнойная М. с гнилостным запахом.
Мокрота гнойная (s. purulentum) — М., содержащая гной; наблюдается, например, при прорыве абсцесса легкого в просвет бронха.
Мокрота жемчужная — М. с округлыми опалесцирующими включениями, состоящими из атипичных клеток и детрита; наблюдается при плоскоклеточном раке бронхов.
Мокрота кровянистая (s. sanguinolentum) — М. с примесью крови; наблюдается, например, при кровотечении из стенок дыхательных путей.
Мокрота ржавая (s. rubiginosum) — кровянистая М., содержащая включения ржавого цвета, образующиеся в результате разложения гемоглобина в дыхательных путях: наблюдается, например, при пневмониях, туберкулезе.
Мокрота серозная (s. serosum) — жидкая пенистая М., выделяющаяся при отеке легких.
Мокрота слизистая (s. mucosum) — бесцветная, прозрачная, вязкая М., практически не содержащая клеточных элементов.
Мокрота трехслойная — обильная гнойная М., разделяющаяся при отстаивании на три слоя: верхний — сероватый пенистый, средний — водянистый прозрачный и нижний — грязного серо-зеленого цвета, содержащий гной и остатки некротизированных тканей; наблюдается при гангрене легких.
источник