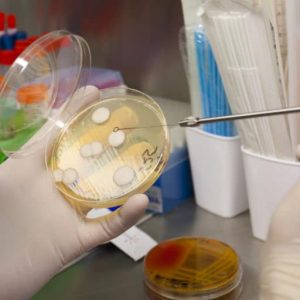
Анализ мокроты на микрофлору и чувствительность к антибиотикам является микробиологическим исследованием отделяемого из бронхов, которое выполняется для определения находящихся там микроорганизмов и выбора препаратов для этиотропной терапии. Это исследование обычно назначается пациентам с заболеваниями бронхов и легких. Чаще мокрота получается путем отхаркивания или при помощи аспирации. В некоторых случаях забор материала для анализа выполняется во время проведения бронхоскопии.
Какие микроорганизмы могут находиться в мокроте? Кому назначается этот анализ и как он проводится? Что может повлиять на его результаты? Ответы на эти вопросы можно получить, прочитав эту статью.
Основными показаниями для назначения анализа мокроты на микрофлору и чувствительность к антибиотикам являются следующие случаи:
При отсутствии заболеваний в мокроте могут выявляться следующие симбиотические микроорганизмы (нормальная микрофлора):
- Streptococcus viridans group.;
- Staphylococcus spp.;
- Bacteroides spp.;
- Corynebacterium spp. (кроме Corynebacterium diphtheria);
- Veillonella spp.;
- Neisseria spp. (кроме Neisseria meningitidis);
- Candida spр.;
- Lactobacillus spp.;
- Fusobacterium spp.;
- дифтероиды.
При оценке результатов анализов пациентов со сниженным иммунитетом следует учитывать, что при повышении показателей количества представителей нормальной микрофлоры могут развиваться заболевания (т. е. они становятся их возбудителями). Клинически значимыми в таких случаях являются следующие показатели:
- 10 6 – 10 7 КОЕ/мл в мокроте;
- 10 4 – 10 5 КОЕ/мл в бронхиальных смывах после бронхиального лаважа.
Наиболее часто встречающимися в мокроте патогенными микроорганизмами являются:
- высокопатогенные: Haemophilus influensae, Streptococcus pneumonia, Staphylococcus aureus, Кlebsiella pneumonia;
- среднепатогенные: энтеробактерии, Moraxella (Branhamella) cataralis, Cand >
При назначении этого анализа врач обязательно объясняет больному, для чего он необходим и как выполняется. Этот метод диагностики должен проводиться до назначения антибиотиков или спустя некоторое время после завершения их приема. Однако в некоторых случаях допускаются исключения. При туберкулезе мокрота сдается 3 дня подряд в утренние часы.
Если анализ проводится путем отхаркивания, то за день перед его сдачей больному (при отсутствии противопоказаний) следует пить много жидкости. Пациент должен понимать, что в контейнер для сбора материала должна собираться не слюна, а именно мокрота. Для получения продуктивного кашля его обучают следующей процедуре: после проглатывания слюны и трех глубоких вдохов выполняется энергичное покашливание. Утром в день исследования пациент должен почистить зубы и хорошо прополоскать ротовую полость для уменьшения ее обсемененности другими микроорганизмами.
При сборе мокроты методом аспирации врач обязательно предупреждает больного о том, что при введении катетера он может чувствовать незначительный дискомфорт. Если материал будет собираться во время бронхоскопии, то пациент не должен принимать пищу за 6 часов до процедуры. Кроме этого, врач уточняет у больного информацию о возможном присутствии аллергии на местные анестетики.
При заборе мокроты путем откашливания медицинская сестра надевает перчатки и просит больного проглотить слюну, выполнить 3 глубоких вдоха и энергично покашлять. При отсутствии мокроты проводят вдыхание теплого аэрозоля, облегчающего выведении отделяемого. Полученную мокроту пациент сплевывает в стерильный контейнер, который герметично закрывается, маркируется и помещается в дополнительный пластиковый пакет.
Если забор мокроты для анализа проводится путем аспирации, то при необходимости до и после процедуры выполняется ингаляция кислорода. Далее специалист надевает на руки перчатки, присоединяет ловушку для сбора мокроты к катетеру и погружает его в физиологический раствор. После этого катетер медленно вводят через ноздрю в трахею, и при его прохождении через гортань у больного возникает кашель. В этот момент при помощи шприца выполняется аспирация отделяемого, которая должна длиться не более 15 секунд. После этого катетер вынимается из дыхательных путей и выбрасывается. Отсоединенную от шприца ловушку герметично упаковывают, маркируют и отправляют в лабораторию.
Перед бронхоскопией глотку больного орошают и прополаскивают раствором местного анестетика. После начала действия препарата бронхоскоп вводят в просвет бронха и при помощи специальной щеточки собирают необходимый для анализа материал. Мокрота может получаться путем ее аспирации через внутренний канал прибора (иногда перед этим стенка бронха орошается физиологическим раствором). После завершения процедуры бронхоскоп извлекают из дыхательных путей. Полученный образец упаковывают в стерильный контейнер, маркируют и отправляют на исследование.
Материал для анализа должен отправляться в лабораторию сразу же после забора. В некоторых случаях разрешается хранение образцов мокроты на протяжении 2-3 часов в холодильнике при 4 °С.
Иногда допускается сдача мокроты на анализ уже после начала приема антибактериальных средств. При таких обстоятельствах на бланке направления обязательно должны указываться принимаемые больным препараты.
Исказить результаты анализа мокроты на микрофлору и чувствительность к антибиотикам могут следующие факторы:
- неправильная техника сбора мокроты;
- отсутствие указаний на бланке о проводимой антибактериальной терапии;
- задержка при отправке образцов в лабораторию.
Посев мокроты выполняют в чашках Петри на питательные среды (агар, мясопептонный бульон, желатин), к которым иногда добавляют сыворотку, кровь или углеводы. Далее образцы инкубируют в благоприятных для роста микроорганизмов условиях при температуре 36-37 °С на протяжении 18-24 часов. Выделенную из колоний чистую культуру идентифицируют.
После получения колоний возбудителя заболевания приступают к анализу, определяющему его чувствительность к антибактериальным препаратам. Для этого обычно применяется методика дисков, которые смачиваются растворами разных антибиотиков и помещаются в колонию выделенных микроорганизмов. После этого выполняется изучение скорости гибели возбудителя заболевания под воздействием того или иного препарата. Результаты позволяют выбирать наиболее эффективный антибиотик для лечения заболевания.
Расшифровка результатов проводится лечащим врачом.
Анализ мокроты на микрофлору показан при длительном кашле. Поэтому его обычно назначает пульмонолог. Если диагноз еще не установлен, следует обратиться к терапевту для предварительного обследования. Также анализы мокроты используют в практической работе фтизиатры при подозрении на открытые формы туберкулеза.
источник
«Анализ мокроты на чувствительность к антибиотикам»
Анализ мокроты на чувствительность к антибиотикам позволит точно определить возбудителя болезни и подобрать эффективное лечение. Во время микроскопического исследования специалист определяет ДНК микроорганизмов в отделяемом, а также их концентрацию. Тест также включает проверку реакции бактерий на лекарственные препараты. По результатам анализа пациент получит рекомендации по лечению.
Анализ мокроты на чувствительность к антибиотикам требует специальной подготовки. Отделяемое сдают утром, натощак, методом отхаркивания. Перед этим необходимо тщательно почистить зубы и прополоскать рот. Для лучшего отделения слизи за день до теста рекомендуют пить больше жидкости. Исследование не проводят на фоне приема антибиотиков или противовоспалительных средств.
При сухом кашле для забора мокроты используют катетер или проводят биопсию. Манипуляции не входят в стоимость анализов на чувствительность к антибиотикам, оплачиваются отдельно.
Анализ мокроты на посев с определением чувствительности к антибиотикам
Анализ мокроты является одним из ключевых методов дифференциальной диагностики всевозможных бронхолегочных патологий: пневмоний, абсцесса, бронхоэктатической болезни и др. При этом такой метод лабораторного исследования, как посев мокроты, позволяет точноопределить качественный состав исследуемого биоматериала, выявить в нем патогенные микроорганизмы (или условно-патогенные микроорганизмы в высоком титре) и определить их чувствительность к конкретным группам антибиотиков и бактериофагов. Благодаря этому, данный анализ позволяет подобрать эффективное лечение даже в ситуации, когда наблюдается устойчивость патогенных микроорганизмов к многим антибактериальным препаратам.
Когда назначается анализ мокроты на посев с определением чувствительности к антибиотикам?
Проведение микробиологического исследования мокроты путем бактериологического посева с последующим определением чувствительности к антибиотикам выполняется:
- при затяжных и тяжело протекающих заболеваниях дыхательных путей,
- с целью установления возбудителя инфекционного заболевания,
- для подбора рациональной антибактериальной терапии,
- в случае неэффективности принимаемых антибиотиков.
Мокрота на посев собирается утром до первого приема пищи в специальный стерильный контейнер с плотно закрывающейся крышкой. Для того, чтобы в биоматериал не попали примеси слюны и слизи, перед сбором образца для исследования проводится тщательное очищение ротовой полости и носоглотки.
Анализу подлежит только свежая мокрота, выделенная в результате продолжительного откашливания.
Сбор мокроты на посев с определением чувствительности к антибиотикам проводят до начала лечения антибактериальными препаратами. В противном случае полученный результат может быть ложноотрицательным.
Исследование мокроты больного с целью определения антибактериальной чувствительности включает в себя:
- микроскопию мазка мокроты и предварительную идентификацию типа возбудителя;
- посев материала на питательную среду;
- культивацию микрооганизмов в индивидуально подобранных условиях;
- повторную микроскопию с подробной идентификацией выращенных колоний и определением основных свойств микроорганизмов;
- определение чувствительности к антибиотикам.
С помощью различных методов определения чувствительности возможно не только выделение спектра антибактериальных препаратов, обладающих губительным воздействием на выявленные микроорганизмы, но и установление минимально приемлемой для положительного терапевтического эффекта концентрации веществ.
Это исследование показано при всех заболеваниях средних и нижних дыхательных путей инфекционного происхождения : острые и хронические бронхиты, плевриты, пневмонии . Обязательно проводится при осложнениях этих патологий, например, при абсцессе легкого.
Неоднократно анализ должен осуществляться при малейшем подозрении на туберкулез или проводиться как контрольное исследование при его терапии. В ряде случаев посев мокроты назначается при онкологических заболеваниях легких, для уточнения диагноза при возможных их сочетаниях с инфекционной патологией.
Необходимо учитывать, что дыхательные пути содержат нормальную микрофлору, некоторые виды которой при ослабленном иммунитете могут стать патогенными. Наиболее частыми возбудителями воспалительных заболеваний дыхательных путей являются золотистый стафилококк, гемофильная палочка, клебсиелла, стрептококк, энтеробактерии, а также микроскопические грибки. При туберкулезе выявляется палочка Коха.
Забор мокроты должен быть произведен до начала приема антибиотиков и осуществляется 3 способами: путем отхаркивания, аспирацией или с помощью бронхоскопии. Перед этим пациент должен почистить зубы и прополоскать рот. Полученный образец герметично упаковывают и отправляют в лабораторию, где в течение 2 часов он должен быть посеян в чашки Петри на питательную среду. Этот метод называют бактериологическим. При образовании колоний микроорганизмов производится их идентификация. Обнаружение поселений, созданных патогенными бактериями, является важным диагностическим критерием.
Следующий этап исследования-это определение чувствительности микробов к антибиотикам. Для этого чаще используется метод дисков: небольшие диски, пропитанные растворами различных антибактериальных препаратов, помещаются в колонии бактерий. Далее отслеживается скорость гибели колонии вокруг них. Чем быстрее это происходит, тем эффективнее антибиотик.
Бактериологический способ дает возможность не только определить тип возбудителя и его реакцию на антибиотики, но и подсчитать его количественно. Содержание 10/5 и более патогенных микроорганизмов на 1 мл мокроты считается этиологически значимым признаком.
Результат посева дает важнейшую информацию о причине заболевания, его тяжести и помогает выбрать правильный путь лечения.
Автор: Уразбахова Анар Жаксылыковна
источник
Сбор мокроты.
Мокрота(sputum) — это патологическое отделяемое из дыхательных путей — легких, бронхов, трахеи, гортани, выделяется при кашле или отхаркивании. В состав мокроты могут входить слизь, серозная жидкость, клетки крови и дыхательных путей.
Сбор мокроты желательно осуществлять утром (так как она накапливается ночью) и до еды. Анализ мокроты будет достоверней, если пациент предварительно почистил зубы щёткой и прополоскал рот кипячёной водой, что позволяет уменьшить бактериальную обсеменённость полости рта.
Анализ мокроты следует проводить подготовленному и обученному пациенту:
Мокрота лучше отходит и её образуется больше, если накануне исследования пациент употреблял больше жидкости;
Сбор мокроты проходит эффективней, если пациент предварительно выполняет три глубоких вдоха с последующим энергичным откашливанием. Необходимо подчеркнуть, что важно получить именно мокроту, а не слюну.
Сбор мокроты выполняют в стерильный разовый герметичный флакон (контейнер) из ударостойкого материала с навинчивающимся колпачком или плотно закрывающейся крышкой. Флакон должен иметь ёмкость 20-50 мл и широкое отверстие (не менее 35 мм в диаметре), чтобы пациент мог легко сплёвывать мокроту внутрь флакона. Для возможности оценки количества и качества собранной пробы флакон должен быть изготовлен из прозрачного материала.
Если сбор мокроты проходит в присутствии медицинского работника, то последнему необходимо одеть перчатки (взятие материала и его отправку следует осуществлять в перчатках). Учитывая, что при энергичном кашле мокрота в виде капель может разбрызгиваться, с профилактической целью следует одеть маску, а при необходимости закрыть глаза очками или сразу всё лицо защитным щитком. Лучше вообще находиться за спиной пациента, выбирая свое положение таким образом, чтобы направление движения воздуха было от медработника к пациенту.
Для провокации кашля, а так-же если мокрота отделяется плохо пациенту проводят в течение 10-15 минут ингаляцию 30-60 мл подогретого до 42-45 градусов Цельсия раствора (в 1 л стерильной дистиллированной воды растворяют 150 г хлорида натрия и 10 г бикарбоната натрия). У большинства пациентов после подобной ингаляции ещё в течение нескольких часов наблюдается остаточная гиперсекреция бронхиального содержимого. Для исследования достаточно 3-5 мл мокроты, но анализ можно проводить и при меньших объёмов. Анализ мокроты необходимо проводить не позднее, чем через 2 часа после сбора. Если собранная мокрота подлежит транспортировке в другое учреждение, то до момента отправки в лабораторию герметично закрытые флаконы с материалом хранятся в холодильнике не более 2-3 суток. При более длительном хранении необходимо применить консервирующие средства. Во время транспортировки мокрота должна быть защищена от воздействия прямых солнечных лучей и тепла.
Факторы, влияющие на результат исследования:
1. Неправильный сбор мокроты.
2. Мокрота несвоевременно отправлена в лабораторию. В несвежей мокроте размножается сапрофитная флора, разрушаются форменные элементы.
3. Анализ мокроты проведён уже после назначения антибактериальных, противогельминтных средств.
Анализ мокроты.
Если мокрота отделяется в виде небольших плевков, то — это защитная реакция. Если много — это патология. При хроническом бронхите выделяется слизистая или гнойная мокрота до 250 мл в сутки. При бронхоэктазах (расширение бронхов или их отделов), абсцессе лёгкого — мокрота обильная, гнойная, с запахом, до 500 мл/сут.
Утренний кашель с мокротой характерен в первую очередь для курильщиков с хроническим бронхитом. Ночью мокрота скапливается в бронхах, а утром после подъёма с постели вследствие перемены положения тела перемещается, раздражая рефлексогенные зоны и вызывая кашель. Кашель с мокротой в течение дня у подростков, скорей всего будет обусловлен гайморитом, а не хроническим бронхитом.
По положению больного, при котором мокрота отделяется лучше всего, можно получить условное представление о локализации полости или бронхоэктазов в лёгком. При расположении бронхоэктазов в левом лёгком выделение мокроты с кашлем будет облегчаться при нахождении на правом боку, и наоборот. При бронхоэктазах в передних отделах лёгких, мокрота лучше отходит в положении лёжа на спине, в задних отделах — на животе. Данное обстоятельство используется для постурального дренажа лёгких (пациент 3-4 раза в день занимает определённое положение на 10-20 минут для облегчения отхождения мокроты под влиянием силы тяжести).
В исследования физических свойств входят: характер, цвет и консистенция.
Анализ мокроты начинают с её внешнего осмотра в чашке Петри, которую ставят попеременно на чёрный и белый фон.
Общее правило: прозрачная слизь — это обычная защитная мокрота; мутная мокрота — идёт воспалительный процесс.
Слизистая мокрота — бесцветная (прозрачная), вязкая, практически не содержит клеточных элементов. Встречается при многих острых и хронических заболеваниях верхних и нижних дыхательных путей.
Серозная мокрота — бесцветная, жидкая, пенистая. Выделяется при отёке лёгких.
Гнойная (или гнилостная) мокрота содержит гной. Цвет мокроты — жёлтый или зелёный. Чисто гнойная мокрота встречается, например, при прорыве абсцесса лёгкого в бронх; чаще наблюдается смешенная — слизисто-гнойная мокрота. Гнойная (или гнилостная) мокрота содержит гной. Цвет мокроты — жёлтый или зелёный. Чисто гнойная мокрота встречается, например, при прорыве абсцесса лёгкого в бронх; чаще наблюдается смешенная — слизисто-гнойная мокрота.
Зелёный цвет мокроты — это вообще любая патология, связанная с задержкой оттока (гаймориты, бронхоэктазы, посттуберкулёзные нарушения и пр) У подростков при зелёной мокроте в первую очередь надо исключать лор-патологию, а не предполагать хронический бронхит.
Мокрота янтарно-оранжевого цвета отражает эозинофильную реакцию и свидетельствует об аллергии.
Кровянистая — мокрота с примесью крови. Может быть чисто кровяной на фоне легочных кровотечений, так и смешанной, например, слизисто-гнойной с прожилками крови при бронхоэктазах. Если кровь задерживается в дыхательных путях, то гемоглобин превращается в гемосидерин, и цвет мокроты приобретает оттенок ржавчины (ржавая мокрота). Кровь в мокроте (даже единичные прожилки) — всегда настораживающий признак, требующий тщательного обследования (см. файл Кровохарканье).
Жемчужная мокрота содержит округлые опалесцирующие включения, состоящие из атипичных клеток и детрита. Жемчужная мокрота наблюдается при плоскоклеточном раке бронхов.
При отстаивании мокрота может расслаиваться. Трёхслойная мокрота — это обильная, гнойная мокрота, которая при отстаивании разделяется на три слоя: верхний — серозный, пенистый; средний — слизистый, бесцветный, прозрачный; нижний — грязного серо-зелёного цвета, содержащий гной и остатки некротизированных тканей. Наблюдается при гангрене лёгкого.
Из отдельных элементов, различимых простым глазом можно обнаружить:
Спирали Куршмана в виде небольших плотных извитых беловатых нитей.
«Чечевицы» — небольшие зеленовато-жёлтые плотные комочки, состояние из обызвествлённых эластических волокон, кристаллов холестерина. Встречаются при туберкулёзе.
Пробки Дитриха. Макроскопически имеют вид мелких желтовато-серых зернышек с неприятным запахом, содержатся в гнойной мокроте. Микроскопически представляют собой детрит, бактерии, кристаллы жирных кислот в виде игл и капелек жира. Образуются при застое мокроты в полостях, главным образом при абсцессе легкого, бронхоэктазах.
Друзы актиномицетов в виде мелких желтоватых зёрнышек, напоминающих манную крупу.
Мокрота чаще не имеет запаха. Зловонный запах мокроты зависит либо от распада ткани (гангрена, раковая опухоль) либо от разложения белков самой мокроты при задержке её в полостях (абсцесс, бронхоэктазы).
Реакция мокроты, как правило, имеет щелочной характер. Кислой она становится при разложении мокроты (длительное стояние) и от примеси желудочного сока (что помогает дифференцировать кровохарканье от кровавой рвоты).
Бактериоскопия и посев мокроты
Для бактериоскопического исследования предварительно готовят препарат. Вначале растирают комок мокроты между двумя предметными стёклами; затем высохший мазок фиксируют над пламенем горелки и окрашивают: для поисков микобактерий туберкулёза по Цилю-Нильсену, в других случаях — по Грамму.
Чувствительность бактериоскопического метода напрямую зависит от кратности обследования пациента. Например, согласно исследованиям, однократный анализ мокроты на микобактерии туберкулёза имеет чувствительность 80-83%, двукратный анализ мокроты (в течение двух дней) — на 90-93% больше и при исследовании трёх проб мокроты (в течение трёх дней) — 95-98%. Таким образом, при подозрении на туберкулез органов дыхания необходимо исследовать не менее трёх проб мокроты.
Отрицательный результат микроскопического исследования не исключает диагноз той или иной инфекции, так как мокрота пациента может содержать меньше микробов, чем может выявить микроскопическое исследование.
Когда бактериоскопическое исследование не обнаруживает предполагаемого возбудителя, прибегают к посеву мокроты на питательные среды. Посев мокроты производят не позднее 2-х часов после сбора. Если подозревается туберкулёз, то сбор мокроты осуществляют в течение 3-х последовательных дней.
Бактериологическое исследование позволяет идентифицировать вид микробов и определять их антибиотикочувствительность.
Обычно у здоровых лиц в мокроте при посеве выявляются альфа-гемолитический стрептококк, Neisseria spp., дифтероиды. Обнаружение лишь нормальной микрофлоры ещё не означает отсутствие инфекции. Результат посева следует интерпретировать с учётом клинической картины и общего состояния пациента.
Критерием этиологической значимости возбудителя будет выявления микроба в концентрации 106в 1 мл и выше. Но к выявлению микобактерий туберкулёза в любом количестве следует отнестись со всей серьёзностью.
СБОР МОКРОТЫ НА МИКОБАКТЕРИИ ТУБЕРКУЛЕЗА
Цель: обеспечить качественный сбор мокроты, содержащей достаточное количество микобактерии туберкулеза, если они выделяются.
Оснащение: карманная плевательница для сбора мокроты или чистая, стеклянная широкогорлая банка из темного стекла с крышкой, направление в лабораторию.
| Этапы | Примечание |
| Подготовка к процедуре | |
| 1. Предупредить и объяснить пациенту смысл и необходимость предстоящего исследования. | |
| 2. Объяснить, что необходимо ежедневно, в течение 3 дней подряд собирать мокроту для исследования в емкость из темного стекла. | На свету микобактерии погибают и лизируются. |
| 3. Обеспечить, направлением. | |
| 4.Обучить технике сбора мокроты: — предупредить, что собирают мокроту только при кашле, а не при отхаркивании. | Если пациент испытывает трудности при обучении, оставьте ему письменные рекомендации. |
| 5. Объяснить, что необходимо соблюдать правила личной гигиены до и после сбора мокроты. | |
| 6. Объяснить, что вечером необходимо почистить зубы, а утром прополоскать рот и глотку кипяченой водой непосредственно перед сбором. | Можно собирать мокроту, которая отходит ночью. |
| ВЫПОЛНЕНИЕ ПРОЦЕДУРЫ | |
| Утром откашлять и собрать мокроту в чистую банку в количестве не менее 15-20 мл. Закрыть крышку; | При скудном отделении мокроты она собирается в течение 1— 3 дней в карманную плевательницу из темного стекла. Хранить в прохладном месте, затем перелить в банку для анализа. |
| ОКОНЧАНИЕ ПРОЦЕДУРЫ | |
| Прикрепить направление и доставить банку в клиническую лабораторию |
Список использованной литературы
1. Лабораторные и инструментальные исследования в диагностике: Справочник / Пер. с англ. В.Ю. Халатова; под. ред. В.Н. Титова. — М.: ГЭОТАР-МЕД, 2004. — 960 с.
2. Kincaid-Smith P., Larkins R., Whelan G. Problems in clinical medicine. — Sydney: MacLennan and Petty, 1990, 105-108.
3. Лабораторные методы исследования в клинике: Справочник. Под ред. проф. Меньшикова В.В. — М.: «Медицина», 1987. — 368 с.
4. Пропедевтика внутренних болезней. Под ред. В.Х. Василенко, А.Л. Гребнёва. — М.: «Медицина», 1982. — 640 с.
5. Справочник по клиническим лабораторным методам исследования. Под ред. Е.А. Кост. — «Медицина», 1975 — 383 с.
источник
Анализ мокроты на чувствительность к антибиотикам – это исследование, которое позволяет выявить патогенные микроорганизмы, вызывающие инфекционные заболевания бронхолегочной системы.
Для исследования необходим бак посев мокроты на микрофлору. Мокрота (патологический секрет) выделяется из трахей и бронхов во время кашля. Ее появление свидетельствует о заболеваниях дыхательных путей.
По своему составу мокрота неоднородна. В ней может содержаться слизь, серозная жидкость, гной, фибрин, кровь.
При помощи посева мокроты определяется возбудитель соответствующего заболевания и его чувствительность к антибиотикам. Это дает возможность назначить правильное лечение, предотвратив переход болезни в хроническую форму.
В обязательном порядке врач назначает анализ мокроты
- на туберкулез
- на бк
- при бронхите
- при пневмонии
- при бронхиальной астме
- при новообразованиях органов дыхания
- глистной, грибковой инвазии легких.
Также бактериологический анализ мокроты проводят при неясных процессах в грудной клетке по результатам рентгенологического обследования или аускультации.
В норме бак анализ мокроты может показывать наличие представителей нормальной микрофлоры. Однако, обнаружение лишь нормальной микрофлоры еще не означает отсутствие инфицирования.
Расшифровка и интерпретация результатов исследования проводится только лечащим врачом. Как правило, в мокроте присутствует микрофлора ротоглотки, поэтому результат посева интерпретируется с учетом общего стояния пациента и клинической картины.
Чтобы результаты были более точными, нужно правильно собрать мокроту для анализа. Мокрота накапливается ночью, поэтому ее сбор проводиться утром до еды после полоскания рта кипяченой водой.
Следует учесть, что мокроты образуется больше, и она лучше отходит, если перед исследованием употребить больше жидкости. Чтобы сдача мокроты на анализ прошла более эффективно, пациент должен сделать три глубоких вдоха и энергично откашляться.
Материал собирается в разовый стерильный ударостойкий контейнер с плотно закрывающейся крышкой.
Общий анализ мокроты дает макроскопическую оценку секрета (консистенция, цвет, наличие, характер примесей), а также его микроскопию. Микроскопия мокроты оценивает клеточный состав, наличие кристаллов, волокон, микрофлоры. Этот анализ не диагностирует специфические заболевания, например, туберкулез.
Исследование мокроты используется:
- при диагностике патологических процессов в дыхательных путях и легких;
- для оценки характера патологий;
- для наблюдения в динамике за состоянием пациента с хроническими заболеваниями;
- для оценки эффективности проводимого лечения.
Лаборатория ИНВИТРА проведет необходимые исследования, включая анализ мокроты на микрофлору в короткие сроки на современном оборудовании, позволяющем делать самые точные выводы.
- Гнойно-воспалительные заболевания дыхательных путей (бронхит, пневмония, абсцесс лёгкого, эмпиема плевры, бронхоэктатическая болезнь).
Даётся информация:
- об отсутствии или наличии роста;
- о количестве выросших в посеве микроорганизмов;
- о родовой и видовой принадлежности;
- о чувствительности к антибиотикам;
- в комментарии описывается микроскопическая картина.
Важно! Определение вида грибов и постановка чувствительности к антимикотическим средствам в этот анализ не входит (при подозрении на грибковую инфекцию назначается тест № 442).
Интерпретация: в неадекватно взятом материале, в основном представленном слюной, в посеве вырастают сапрофитные или условно-патогенные бактерии в низком титре. При микроскопическом исследовании эпителиальных клеток более 25 в п/зр., лейкоцитов менее 10 в п/зр. (увеличение х 100). При заболевании выделяются этиологически значимые бактерии в диагностическом титре (> 10 5 кое/мл). При отсутствии роста исследование рекомендуется повторить, т. к. материал, возможно, был неадекватно собран или собран на фоне приема антибиотиков.
источник
При проблемах респираторного тракта – особенно бронхов и легких, подозрении на бронхиты и пневмонии, а также более тяжелые и хронические поражения респираторного тракта, в рамках обследования назначают посевы мокроты на флору, чтобы определить возбудителя и затем подобрать препараты, которыми быстро и эффективно можно лечить пациента, подавляя развитие инфекции.
Мокроту для исследования собирают или после откашливания, либо за счет аспирации из дыхательных путей во время процедуры бронхоскопии.
Подобный анализ могут применять как у взрослых, так и у детей при подозрении на пневмонии, особенно атипичные и резистентные к терапии, а также при бронхитах, имеющих рецидивирующее или хроническое течение.
Проведение посева мокроты на флору будет показано для того, чтобы выявить и точно идентифицировать возбудителя, а также определить его чувствительность к определенным группам антибиотиков.
Также посевы могут проводиться для того, чтобы проконтролировать эффективность от проводимого лечения. Могут быть назначены посевы при подозрении на опасные болезни легких (туберкулез, пневмокониоз и другие).
Посевы являются одним из пунктов в плане обследований при наличии бронхоэктазов, а также на фоне имеющейся ХОБЛ. Посев мокроты с выявлением патогенной флоры, показан при:
- Различных формах бронхитов, подозрениях на плеврит или пневмонию
- На фоне абсцесса легкого, наличия бронхоэктатической болезни
- При муковисцидозе или бронхомаляции
- Для исключения туберкулеза
- При аномалиях развития легких и бронхов.
В норме респираторный тракт активно контактирует с внешней средой, поэтому он не стерилен. В респираторном тракте, где образуется мокрота, обитает множество микробов, которые могут находиться в составе мокроты и в норме, но есть и те возбудители, которые недопустимы у здоровых людей.
Важно знать, что есть полезные микробы, условно-патогенная группа и откровенно патогенные бактерии. Последние две группы важно обнаруживать в посевах мокроты, чтобы ставить диагноз.
Если с патогенными микробами все понятно – их наличие – признак патологии, то для условно-патогенных бактерий важно их количество и сочетание между собой, а также состояние иммунитета и возраст пациента.
В посевах мокроты допустимы определенные микробы разных групп:
Эпидермальные стафилококки и сапрофитные
Если это человек с нормальным иммунитетом, они не вредят и не проявляют патогенной активности, при наличии сниженного иммунитета или у детей раннего возраста при оценке результатов необходимо смотреть на количество колоний, чтобы они не превышали определенных нормативных значений.
Опасным будет превышение показателей для мокроты, собранной обычным методом – более 10 6 – 10 7 КОЕ/мл. Если мокрота собрана при бронхоскопии или это смывы с бронхов – нормы 10 4 – 10 5 КОЕ/мл или ниже.
Определенно патогенными будут такие возбудители, выявленные в мокроте, как:
- Очень патогенные – гемофильная палочка (особенно типа В), стрептококки, золотистый стафилококк, а также клебсиелла пневмониа.
- Реже встречаются такие возбудители как Моракселла и кандида, а также хламидии или микоплазмы пневмония, легионелла или псевдомонала.
При посевах выявленных возбудителей с чувствительностью на антибиотики определяют те препараты, которые максимально полно подавляют рост патогенных бактерий, полностью прекращая их рост на питательной среде.
При назначении анализа мокроты необходимо подробно и доступно разъяснить пациенту, как правильно подготовиться и собрать необходимый материал. Мокроту собирают до начала терапии антибиотиками и затем, через некоторое время после окончании курса. Иногда могут проводиться промежуточные исследования в ходе терапии.
Мокрота может быть собрана за счет естественного откашливания (отхаркивания) или при проведении определенных медицинских процедур (бронхиальный лаваж или бронхоскопия).
Если это сбор при откашливании, для стимуляции продукции мокроты за сутки до анализа нужно пить много жидкости, и собирать нужно не слюну, которая копится во рту, а именно мокроту, слизь, откашливаемую из бронхов. Чтобы стимулировать продуктивный кашель, пациента учат делать следующее – проглотить слюну и сделать три глубоких вдоха, затем энергично покашлять.
Утром в день сдачи анализа необходима чистка зубов и тщательное полоскание ротовой полости, чтобы снизить обсемененность микроорганизмами.
Если мокрота собирается за счет отсасывания ее из респираторного тракта, необходимо предупредить пациента о дискомфортных ощущениях. При показаниях к бронхоскопии необходимо голодание в течение 6 часов, а также исключение аллергии на местную анестезию.
Подготовив контейнер, важно сделать три глубоких вдоха и затем покашлять, если мокрота не отходит, стоит подышать теплым аэрозолем, который постепенно стимулирует отвод мокроты. Откашливаемая мокрота сплевывается в стерильный контейнер, который немедленно закрывается и доставляется в лабораторию.
При аспирации мокроты из бронхиального дерева необходимо дыхание кислородом до процедуры и после нее. Используется катетер с емкостью для сбора мокроты, который погружен в физраствор. Катетер вводится медленно через нос в глотку и затем трахею, при достижении гортани он провоцирует кашель. В момент кашля шприцом проводят аспирацию мокроты, длящуюся до 15 секунд. После этого катетер удаляется, а полученный материал отправляется в лабораторию.
Если материал собирают при бронхоскопии, глотка больного орошается и полощется местными анестетиками, после начала действия которых бронхоскоп вводится в просвет бронхов, при помощи специальных приборов собирая мокроту с поверхности слизистых. Иногда могут подавать физраствор, чтобы разжижать мокроту и увеличить объем содержимого, тогда содержимое аспирируют через бронхоскоп.
Чтобы исключить погрешности и ошибки важно сразу же после забора посеять мокроту, допустимо ее хранение до 2 часов при низких температурах, не более 4°С.
Иногда мокроту сеют после начала приема антибиотиков, но важно тогда обязательно указать препараты, которые принимает пациент.
Искажают результаты дефекты забора мокроты, длительное ожидание их исследования или прием антибиотиков до получения образца.
Мокроту сеют на специальные среды и ждут роста колоний микробов, определяя конкретного возбудителя. После того, как определен опасный микроб, проводят исследование его чувствительности к антибиотикам за счет нанесения дисков, пропитанных препаратами. Если около них колонии активно гибнут – антибиотики эффективны. Именно их рекомендуют в лечении патологии, при которой назначен анализ.
Парецкая Алена, врач, медицинский обозреватель
3,777 просмотров всего, 1 просмотров сегодня
источник
Недопустимо направлять мокроту на исследование в емкостях, не предназначенных для этих целей, так как в них могут содержаться вещества, способные исказить результат анализов.
Нельзя разделять мокроту на две части для исследования в разных лабораториях, так как важные компоненты могут попасть только в один из контейнеров.
- Мокрота собирается утром, натощак. Перед сбором мокроты почистите зубы и прополощите рот водой, чтобы удалить частицы пищи и бактериальный налет. Сделайте два глубоких вдоха, задерживая дыхание на несколько секунд, после каждого глубокого вдоха медленно выдыхайте. Затем вдохните в третий раз и с силой выдохните (вытолкните) воздух. Еще раз вдохните и хорошо откашляйтесь.
- Поднесите контейнер как можно ближе ко рту и осторожно сплюньте в него мокроту после откашливания. Следите, чтобы мокрота не попала на край контейнера. Не касайтесь внутренней поверхности крышки и стенок стерильного контейнера пальцами. Плотно закройте контейнер крышкой.
- Вымойте руки с мылом.
- Собранную для исследования утреннюю мокроту доставьте в лабораторию не позднее, чем через 1–1,5 часа после сбора. При этом должны быть созданы условия, исключающие ее охлаждение при транспортировке. В противном случае в мокроте быстро произойдут изменения ее качеств, состава микробных колоний, что может исказить результаты исследования.
Внимание Нельзя собирать мокроту, выделяемую при отхаркивании, только при откашливании. Попадание слюны в образец может существенно влиять на результат исследования.
Общие правила сбора слюны
Внимание! Нецелесообразно проводить исследования слюны на фоне применения глюкокортикоидных препаратов (в т.ч. мазей).
За сутки до взятия слюны не употреблять алкоголь.
- За час до сбора слюны не есть, не курить, не чистить зубы (если нет других указаний от лечащего врача).
- За 10 минут до сбора слюны прополоскать рот водой.
- За сутки и в течение всего периода сбора слюны исключить физические нагрузки, не употреблять кофеин (чай, кофе, кофеиносодержащие энергетические напитки, продукты, жевательная резинка), алкоголь;
- За один час до сбора слюны не курить;
- За 30 минут до сбора слюны не употреблять пищу, не чистить зубы, в том числе не использовать зубную нить и ополаскиватель для полости рта, не жевать жевательную резинку;
- За 10 минут до сбора слюны прополоскать рот водой;
- Прием седативных препаратов, кортизона ацетата, эстрогенов, пероральных контрацептивов, глюкокортикоидных препаратов (в т. ч. мазей) может вызвать повышение уровня кортизола. Отмена лекарственных препаратов осуществляется строго по рекомендации лечащего врача.
Продробнее о правилах сбора слюны для исследований «Кортизол в слюне» смотрите по ссылке
- Мокрота собирается утром, натощак. Перед сбором мокроты почистите зубы и прополощите рот водой, чтобы удалить частицы пищи и бактериальный налет. Сделайте два глубоких вдоха, задерживая дыхание на несколько секунд, после каждого глубокого вдоха медленно выдыхайте. Затем вдохните в третий раз и с силой выдохните (вытолкните) воздух. Еще раз вдохните и хорошо откашляйтесь.
- Поднесите контейнер как можно ближе ко рту и осторожно сплюньте в него мокроту после откашливания. Следите, чтобы мокрота не попала на край контейнера. Не касайтесь внутренней поверхности крышки и стенок стерильного контейнера пальцами. Плотно закройте контейнер крышкой.
- Вымойте руки с мылом.
- Собранную для исследования утреннюю мокроту доставьте в лабораторию не позднее, чем через 1–1,5 часа после сбора. При этом должны быть созданы условия, исключающие ее охлаждение при транспортировке. В противном случае в мокроте быстро произойдут изменения ее качеств, состава микробных колоний, что может исказить результаты исследования.
Внимание! Нельзя собирать мокроту, отделяющуюся при отхаркивании. Попадание слюны в образец может существенно влиять на результат исследования.
- Мокрота собирается утром, натощак. Перед сбором мокроты почистите зубы и прополощите рот водой, чтобы удалить частицы пищи и бактериальный налет. Сделайте два глубоких вдоха, задерживая дыхание на несколько секунд, после каждого глубокого вдоха медленно выдыхайте. Затем вдохните в третий раз и с силой выдохните (вытолкните) воздух. Еще раз вдохните и хорошо откашляйтесь.
- Поднесите контейнер как можно ближе ко рту и осторожно сплюньте в него мокроту после откашливания. Следите, чтобы мокрота не попала на край контейнера. Не касайтесь внутренней поверхности крышки и стенок стерильного контейнера пальцами. Плотно закройте контейнер крышкой.
- Вымойте руки с мылом.
- Собранную для исследования утреннюю мокроту доставьте в лабораторию не позднее, чем через 1–1,5 часа после сбора. При этом должны быть созданы условия, исключающие ее охлаждение при транспортировке. В противном случае в мокроте быстро произойдут изменения ее качеств, состава микробных колоний, что может исказить результаты исследования.
Внимание! Нельзя собирать мокроту, выделяемую при отхаркивании, только при откашливании. Попадание слюны в образец может существенно влиять на результат исследования.
Для бактериологического исследования мокроту собирают до начала антибактериальной терапии или через определенный промежуток времени после введения препарата.
Порядок сбора
- Мокрота собирается утром, натощак. Перед сбором мокроты почистите зубы и прополощите рот водой, чтобы удалить частицы пищи и бактериальный налет. Сделайте два глубоких вдоха, задерживая дыхание на несколько секунд, после каждого глубокого вдоха медленно выдыхайте. Затем вдохните в третий раз и с силой выдохните (вытолкните) воздух. Еще раз вдохните и хорошо откашляйтесь.
- Поднесите контейнер как можно ближе ко рту и осторожно сплюньте в него мокроту после откашливания. Следите, чтобы мокрота не попала на край контейнера. Не касайтесь внутренней поверхности крышки и стенок стерильного контейнера пальцами. Плотно закройте контейнер крышкой.
- Вымойте руки с мылом.
- Собранную для исследования утреннюю мокроту доставьте в лабораторию. При этом должны быть созданы условия, исключающие ее охлаждение при транспортировке. В противном случае в мокроте быстро произойдут изменения ее качеств, состава микробных колоний, что может исказить результаты исследования.
Внимание! Нельзя собирать мокроту, выделяемую при отхаркивании, только при откашливании. Попадание слюны в образец может существенно влиять на результат исследования.
Внимание Мокрота собирается натощак.
Предварительно почистите зубы, десны и язык зубной щеткой и прополощите рот кипяченой водой комнатной температуры.
Порядок сбора
- Сделайте два глубоких вдоха, задерживая дыхание на несколько секунд, после каждого глубокого вдоха медленно выдыхайте. Затем вдохните в третий раз и с силой выдохните (вытолкните) воздух. Еще раз вдохните и хорошо откашляйтесь.
- Поднесите контейнер как можно ближе ко рту и осторожно сплюньте в него мокроту после откашливания. Следите, чтобы мокрота не попала на край контейнера. Не касайтесь внутренней поверхности крышки и стенок стерильного контейнера пальцами. Плотно закройте контейнер крышкой.
- Вымойте руки с мылом.
- Собранную для исследования утреннюю мокроту доставьте в лабораторию.
Внимание! Нельзя собирать мокроту, выделяемую при отхаркивании, только при откашливании. Попадание слюны в образец может существенно влиять на результат исследования.
Мокрота. На грибы Cand >Внимание! Мокрота собирается до начала антибактериальной терапии.
Порядок сбора
- Сделайте два глубоких вдоха, задерживая дыхание на несколько секунд, после каждого глубокого вдоха медленно выдыхайте. Затем вдохните в третий раз и с силой выдохните (вытолкните) воздух. Еще раз вдохните и хорошо откашляйтесь.
- Поднесите контейнер как можно ближе ко рту и осторожно сплюньте в него мокроту после откашливания. Следите, чтобы мокрота не попала на край контейнера. Не касайтесь внутренней поверхности крышки и стенок стерильного контейнера пальцами. Плотно закройте контейнер крышкой.
- Вымойте руки с мылом.
- Собранную для исследования утреннюю мокроту доставьте в лабораторию.
Мокрота собирается до начала антибактериальной терапии. Предварительно почистите зубы, десны и язык зубной щеткой и прополощите рот кипяченой водой комнатной температуры.
Порядок сбора
- Сделайте два глубоких вдоха, задерживая дыхание на несколько секунд, после каждого глубокого вдоха медленно выдыхайте. Затем вдохните в третий раз и с силой выдохните (вытолкните) воздух. Еще раз вдохните и хорошо откашляйтесь.
- Поднесите контейнер как можно ближе ко рту и осторожно сплюньте в него мокроту после откашливания. Следите, чтобы мокрота не попала на край контейнера. Не касайтесь внутренней поверхности крышки и стенок стерильного контейнера пальцами. Плотно закройте контейнер крышкой.
- Вымойте руки с мылом.
- Собранную для исследования утреннюю мокроту доставьте в лабораторию.
Внимание! Качественным материалом для анализа считается мокрота, имеющая слизистый или слизисто-гнойный характер, а также содержащая плотные белесоватые включения.
У детей, не умеющих откашливать мокроту и заглатывающих ее, следует поступить следующим образом:
- Вызвать рефлекторный кашель, раздражая ватным тампоном, накрученным на ручку чайной ложки область корня языка и задней стенки глотки.
- Полученную мокроту собрать этим же тампоном и поместить в контейнер.
Так же следует поступать с очень слабыми больными, которые не могут откашляться самостоятельно.
источник
Анализы > Посев мокроты и трахеобронхиальных смывов на микрофлору с определением ее чувствительности к антимикробным препаратам и микроскопией мазка
Для чего нужен посев мокроты, и что такое трахеобронхиальные смывы?
Посев мокроты и трахеобронхиальных смывов – это бактериологический метод диагностики ряда инфекционных заболеваний дыхательных путей. Посев преследует две основные цели: выявление главного возбудителя заболевания и определение рациональной тактики антибиотикотерапии.
Посев осуществляют путем помещения мокроты или смывов на специальную питательную среду, на которой происходит активный рост микроорганизмов, если они присутствуют в образцах. По характеру роста колоний можно понять, какой микроорганизм явился возбудителем болезни. Помещая на выросшие колонии антимикробные препараты, определяют чувствительность микробов к ним.
Трахеобронхиальные смывы – это один из способов получения секрета трахеи и бронхов. Используют их при скудноотделяемой мокроте для получения биологического материала с целью его посева на питательные среды. Принцип метода заключается во введении в трахею небольшого количества стерильного раствора с последующим его обратным сбором для анализа.
В чем заключается суть микроскопии мазка?
В ходе микроскопии мазков изучают биологический материал под микроскопом. Предварительно производят окрашивание препаратов красителями с использованием специальных технологий (по Граму, Романовскому-Гимзе и пр.). Бактерии различных видов имеют специфический вид и окраску, что позволяет более точно поставить диагноз.
Кто направляет на посев мокроты и смывов, где его сдают?
Направить на это обследование могут терапевт, пульмонолог, фтизиатр. Мокроту можно сдать в микробиологической лаборатории или в профильном отделении, где пациент проходит лечение.
Как подготовиться к сдаче мокроты, процедура сбора трахеобронхиальных смывов
Сдавать анализы лучше натощак, перед процедурой не следует курить. Мокроту сдать достаточно просто: пациент откашливается и сплевывает мокроту в пластиковый контейнер.
Самый простой способ получения трахеобронхиального смыва заключается в том, что пациенту с помощью гортанного шприца в трахею вводят одномоментно 10 мл стерильного физиологического раствора. Это вызывает кашель. Откашливаемую жидкость собирают в контейнер. Реже смывы получают с помощью бронхоскопии.
Когда показано исследование мокроты и смывов из бронхов?
Данное исследование назначают при гнойно-воспалительных заболеваниях дыхательных путей, к которым относятся пневмония, бронхит, абсцесс и гангрена легкого, туберкулез, хроническая бронхоэктатическая болезнь.
Пациенты при этих заболеваниях жалуются на общее недомогание, повышение температуры, кашель, одышку, чувство нехватки воздуха. В общем анализе крови отмечается лейкоцитоз со сдвигом лейкоформулы влево, повышается СОЭ.
Интерпретация результатов, клиническое значение обследования
Результаты обследования представляют интерес для лечащего доктора. Он интерпретирует их с учетом клинической картины заболевания и данных других методов обследования, таких как рентгенограмма органов грудной клетки, бронхоскопия.
В заключении врач-лаборант выдает информацию о наличии или отсутствии роста микрофлоры в посеве, о количестве выросших колоний бактерий, об их видовой принадлежности. Он указывает чувствительность бактерий к антибиотикам. Список конкретных антибактериальных препаратов определяется видом обнаруженных микроорганизмов.
При микроскопии мазков описывают форму и вид всех микроорганизмов, делают вывод об их видовой принадлежности. В норме в мазке могут присутствовать лейкоциты и эпителиальные клетки.
Значение этого обследования состоит в определении конкретного возбудителя заболевания, что позволяет назначить самые эффективные антибиотики.
Информация размещена на сайте только для ознакомления. Обязательно необходима консультация со специалистом.
Если вы нашли ошибку в тексте, некорректный отзыв или неправильную информацию в описании, то просим вас сообщать об этом администратору сайта.
Отзывы размещенные на данном сайте являются личным мнением лиц их написавших. Не занимайтесь самолечением!
источник
«Анализ мокроты на чувствительность к антибиотикам»
Анализ мокроты на чувствительность к антибиотикам позволит точно определить возбудителя болезни и подобрать эффективное лечение. Во время микроскопического исследования специалист определяет ДНК микроорганизмов в отделяемом, а также их концентрацию. Тест также включает проверку реакции бактерий на лекарственные препараты. По результатам анализа пациент получит рекомендации по лечению.
Анализ мокроты на чувствительность к антибиотикам требует специальной подготовки. Отделяемое сдают утром, натощак, методом отхаркивания. Перед этим необходимо тщательно почистить зубы и прополоскать рот. Для лучшего отделения слизи за день до теста рекомендуют пить больше жидкости. Исследование не проводят на фоне приема антибиотиков или противовоспалительных средств.
При сухом кашле для забора мокроты используют катетер или проводят биопсию. Манипуляции не входят в стоимость анализов на чувствительность к антибиотикам, оплачиваются отдельно.
Анализ мокроты на посев с определением чувствительности к антибиотикам
Анализ мокроты является одним из ключевых методов дифференциальной диагностики всевозможных бронхолегочных патологий: пневмоний, абсцесса, бронхоэктатической болезни и др. При этом такой метод лабораторного исследования, как посев мокроты, позволяет точноопределить качественный состав исследуемого биоматериала, выявить в нем патогенные микроорганизмы (или условно-патогенные микроорганизмы в высоком титре) и определить их чувствительность к конкретным группам антибиотиков и бактериофагов. Благодаря этому, данный анализ позволяет подобрать эффективное лечение даже в ситуации, когда наблюдается устойчивость патогенных микроорганизмов к многим антибактериальным препаратам.
Когда назначается анализ мокроты на посев с определением чувствительности к антибиотикам?
Проведение микробиологического исследования мокроты путем бактериологического посева с последующим определением чувствительности к антибиотикам выполняется:
- при затяжных и тяжело протекающих заболеваниях дыхательных путей,
- с целью установления возбудителя инфекционного заболевания,
- для подбора рациональной антибактериальной терапии,
- в случае неэффективности принимаемых антибиотиков.
Мокрота на посев собирается утром до первого приема пищи в специальный стерильный контейнер с плотно закрывающейся крышкой. Для того, чтобы в биоматериал не попали примеси слюны и слизи, перед сбором образца для исследования проводится тщательное очищение ротовой полости и носоглотки.
Анализу подлежит только свежая мокрота, выделенная в результате продолжительного откашливания.
Сбор мокроты на посев с определением чувствительности к антибиотикам проводят до начала лечения антибактериальными препаратами. В противном случае полученный результат может быть ложноотрицательным.
Исследование мокроты больного с целью определения антибактериальной чувствительности включает в себя:
- микроскопию мазка мокроты и предварительную идентификацию типа возбудителя;
- посев материала на питательную среду;
- культивацию микрооганизмов в индивидуально подобранных условиях;
- повторную микроскопию с подробной идентификацией выращенных колоний и определением основных свойств микроорганизмов;
- определение чувствительности к антибиотикам.
С помощью различных методов определения чувствительности возможно не только выделение спектра антибактериальных препаратов, обладающих губительным воздействием на выявленные микроорганизмы, но и установление минимально приемлемой для положительного терапевтического эффекта концентрации веществ.
Это исследование показано при всех заболеваниях средних и нижних дыхательных путей инфекционного происхождения : острые и хронические бронхиты, плевриты, пневмонии . Обязательно проводится при осложнениях этих патологий, например, при абсцессе легкого.
Неоднократно анализ должен осуществляться при малейшем подозрении на туберкулез или проводиться как контрольное исследование при его терапии. В ряде случаев посев мокроты назначается при онкологических заболеваниях легких, для уточнения диагноза при возможных их сочетаниях с инфекционной патологией.
Необходимо учитывать, что дыхательные пути содержат нормальную микрофлору, некоторые виды которой при ослабленном иммунитете могут стать патогенными. Наиболее частыми возбудителями воспалительных заболеваний дыхательных путей являются золотистый стафилококк, гемофильная палочка, клебсиелла, стрептококк, энтеробактерии, а также микроскопические грибки. При туберкулезе выявляется палочка Коха.
Забор мокроты должен быть произведен до начала приема антибиотиков и осуществляется 3 способами: путем отхаркивания, аспирацией или с помощью бронхоскопии. Перед этим пациент должен почистить зубы и прополоскать рот. Полученный образец герметично упаковывают и отправляют в лабораторию, где в течение 2 часов он должен быть посеян в чашки Петри на питательную среду. Этот метод называют бактериологическим. При образовании колоний микроорганизмов производится их идентификация. Обнаружение поселений, созданных патогенными бактериями, является важным диагностическим критерием.
Следующий этап исследования-это определение чувствительности микробов к антибиотикам. Для этого чаще используется метод дисков: небольшие диски, пропитанные растворами различных антибактериальных препаратов, помещаются в колонии бактерий. Далее отслеживается скорость гибели колонии вокруг них. Чем быстрее это происходит, тем эффективнее антибиотик.
Бактериологический способ дает возможность не только определить тип возбудителя и его реакцию на антибиотики, но и подсчитать его количественно. Содержание 10/5 и более патогенных микроорганизмов на 1 мл мокроты считается этиологически значимым признаком.
Результат посева дает важнейшую информацию о причине заболевания, его тяжести и помогает выбрать правильный путь лечения.
Автор: Уразбахова Анар Жаксылыковна
источник
Цель. Изучение микрофлоры мокроты; определение чувствительности микрофлоры мокроты к антибиотикам.
Показания. Бронхиты, пневмония.
Противопоказания. Легочное кровотечение.
Оснащение. Направление в бактериологическую лабораторию; стерильная чашка Петри, завернутая в крафт-бумагу.
Техника взятия мокроты для бактериологического исследования.
1. Накануне вечером пациента предупреждают о предстоящем исследовании. Его просят, чтобы до момента забора мокроты (когда медицинская сестра придет к нему с лабораторной посудой) он не принимал пищи, воды, лекарств, не курил, не чистил зубы (антисептические средства, содержащиеся в пасте, ослабляют микрофлору) и приготовил стакан с кипяченой водой.
2. К пациенту приходят утром до завтрака и просят прополоскать рот кипяченой водой и хорошо откашляться.
3. Во время откашливаний освобождают чашку Петри от упаковки и снимают с нее крышку. Поднеся чашку Петри ко рту пациента, просят сплюнуть мокроту в чашку, не касаясь губами ее краев.
4. Сразу же закрывают чашку Петри, заворачивают ее и отправляют в лабораторию вместе с направлением.
5. При поступлении результата исследования его подклеивают в историю болезни.
Примечание. Не рекомендуется оставлять пациенту чашку Петри с вечера во избежание нарушения ее стерильности.
К основным исследованиям относятся измерение роста и веса больного, определение артериального давления, клинический анализ крови и мочи, определение группы крови и резус-фактора, рентгеноскопия органов грудной клетки, исследование кала на яйца глистов. При некоторых заболеваниях очень важно знать исходные показатели веса больного, так наблюдение за динамикой веса может иметь большое значение при подозрении на злокачественные новообразования, при подготовке к операции больных с тиреотоксическим зобом. Данные измерения роста нужны при некоторых методиках определения основного обмена. Анализ крови, который берут у всех поступивших больных, помогает врачу в постановке диагноза и лечении. Если больному по характеру заболевания, объему предстоящей операции потребуется переливание крови, необходимо определить группу крови и резус-принадлежность. Операционная травма усиливает нагрузку на почки, поэтому в предоперационном периоде изучают состояние почек, производят анализ мочи. Сестра следит за своевременной отправкой мочи на анализ и измеряет при необходимости суточное количество мочи (диурез). Иногда показатели диуреза диктуют проведение ряда дополнительных мероприятий в предоперационной подготовке больного. У всех больных, которые поступают для плановых операций, берут кровь для постановки реакции Вассермана. При положительной реакции иногда меняют тактику — операцию либо откладывают, либо отменяют. Состояние нервной системы, психики больного во многом определяет исход операции. В этом плане поведение медицинского персонала может очень помочь или, наоборот, принести огромный вред. Сестра является главным помощником врача в подготовке психики больного. Большинство больных волнуются перед операцией, а некоторые— настолько, что отказываются от оперативного лечения. В тех случаях, когда операция необходима, когда от нее зависит жизнь больного, сестра должна помочь врачу убедить больного в необходимости оперативного вмешательства.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Для студента самое главное не сдать экзамен, а вовремя вспомнить про него. 9938 — 

источник