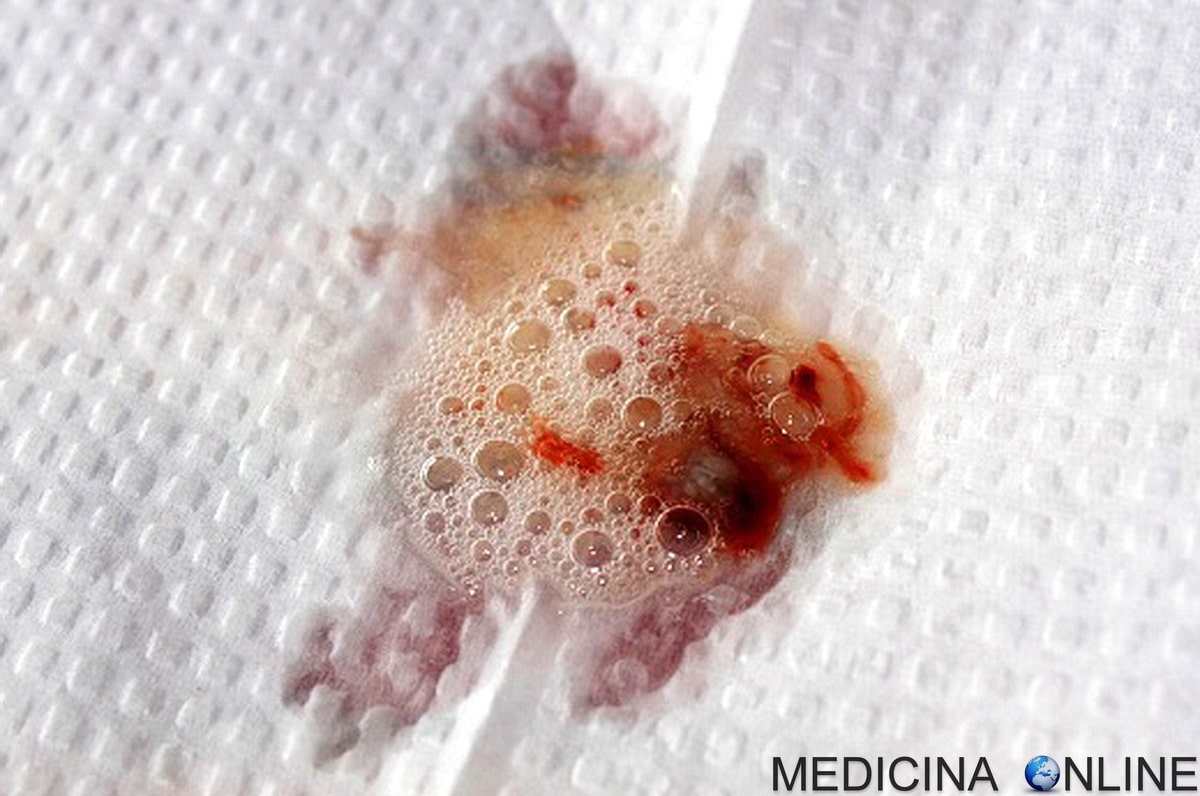
Если в мокроте при кашле появляется кровь, то нельзя оставлять этот симптом без внимания. Обычно мокрота откашливается естественным образом, выводя из организма ненужные вещества. Но слизь должна быть вязкой и прозрачной, без посторонних примесей. Поэтому даже при простудных инфекциях появление крови при кашле заставляет насторожиться и пройти дополнительное обследование. Появление гемоптизиса или выделение крови при ряде болезней опасно для жизни, поэтому не нужно ждать, когда «само пройдет», а направляться прямиком к врачу.
Существует примерная классификация, связанная с проявлением такой симптоматики:
- не угрожающая жизни или здоровью;
- аномалии врожденной природы;
- редкие патологии;
- достаточно распространенные заболевания.
Мокрота с кровью, не представляющая особой опасности, связана со следующими проявлениями: незначительные повреждения бронхиальных сосудов, физическое перенапряжение, надрывный кашель, травмы психического характера, прием лекарств, разжижающих кровь. В перечисленных примерах слизь содержит коричневые прожилки примесей. Данные признаки не предполагают лечение и проходят самостоятельно.
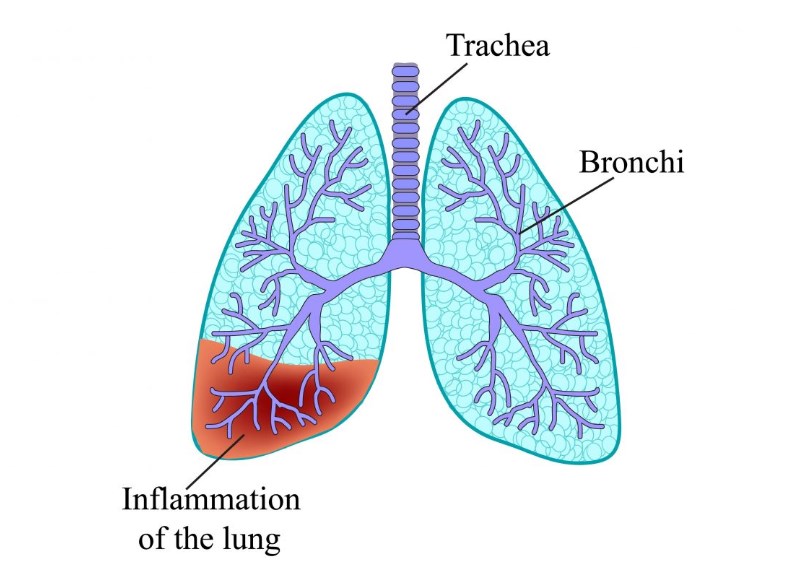
Обычно мокрота с кровью бывает при воспалении органов дыхания, таких как:
- синусит, связанный с инфекционным процессом в придаточных пазухах носа;
- ларингит, когда воспаление происходит в гортани;
- фарингит, возникающий при воспалении глотки;
- обструктивное хроническое заболевание легких, при котором ткани меняют свою структуру, и воздух с трудом проходит по дыхательным путям;
- пневмония, вызванная различными видами инфекции и связанная с воспалением альвеол;
- туберкулез, который развивается при заселении и размножении в легочной паренхиме палочки Коха, разрушающей ткани.
Мокрота с кровью проявляется при таких распространенных патологиях, как простуда или бронхит. Развивается она при раке легких, митральном стенозе, тромбоэмболии легочной артерии, абсцесса легких. К определяющим болезнь симптомам относится цвет мокроты, по виду которой можно провести предварительную диагностику и узнать стадию развития болезни.
Важно! Если кровь откашливается в ходе банальной простуды или неизвестной болезни, это должно насторожить, поскольку причину и последствия появления слизи в крови предсказать сложно.
Для начала нужно определить источник «кровяного потока». Рвота и кашель с примесью крови возникают по разным причинам. Перед появлением кашля с кровью в горле ощущается жжение и покалывание, после чего появляется пена с алой слизью. При кровяной рвоте больного тошнит, и возникают боли (дискомфорт) в брюшной полости, а затем идут выделения густые и темно-красные.
В ходе пневмонии наблюдается субфебрильная температура, одышка, слабость. Развиваются боли в области груди, у больного плохой аппетит, высокое потоотделение, общая интоксикация. Через 2 недели сухой кашель переходит во влажный. Появляющиеся выделения становятся коричневыми с алыми вкраплениями.
При абсцессе легкого развивается болевая чувствительность за грудиной. Причиной общей слабости становится интоксикация и потеря веса. При абсцессе мокрота отходит с гноем и неприятным запахом. Кашель продолжается долго, между приступами наблюдается одышка.
Наиболее опасен туберкулез, поскольку кашель с гноем и сукровицей появляется на последних стадиях болезни. Сильно мучает больного по утрам. К симптоматике относятся и другие признаки:
- немного повышенная температура тела;
- нежелание принимать пищу и постепенное похудение;
- слабое или вялое состояние;
- анемия как результат потери крови при периодическом, надрывном кашле;
- ночное потоотделение.
Внимание! Такие болезни, как туберкулез, несут опасность и угрожают жизни не только больного, но и окружающих его людей. Поскольку путь передачи ‒ воздушно-капельный, это ведет к быстрому заражению окружающих.
При онкологии в легких на фоне характерных признаков болезней легких наблюдается тяжелый и продолжительный кашель. В слизи хорошо заметны алые прожилки. После приступа облегчение не наступает, больной испытывает удушье, обильное выделение пота, боль за грудиной.
Цвет мокроты зависит от конкретного заболевания:
- При бронхите выходит гной с красными густыми вкраплениями.
- При застойных явлениях в кровяном русле развивается кашель с кровью.
- Эмболия легочной артерии чревата кровяными выделениями.
- При простуде выделяется вязкая мокрота и сопли из носовой полости.
Существуют разные заболевания, при которых возможны выделения разного цвета и вязкости, определить природу которых может только врач.
При травмах или опасных заболеваниях органов ЖКТ, после операций в этой области возможна рвота в виде сгустков красного цвета. Это опасное явление, которое требует срочного медицинского вмешательства.
Кровь в слюне появляется по следующим причинам:
- когда происходит обезвоживание организма;
- при гипотериозе;
- в ходе развития бронхита,
- при развивающемся раке легких,
- на разных стадиях пневмонии,
- на последних стадиях туберкулеза.
Все перечисленные заболевания не относятся к простым, и появление кровяных сгустков или покраснение слюны считается опасным явлением. Иногда повреждаются слизистые оболочки ротовой полости, наблюдается кровоточивость десен, «виновником» становится плохо поставленный зубной протез. При таких явлениях выделения временны, они проходит самостоятельно или после несложных манипуляций.
Справка: у курящих людей слизистые оболочки в ротовой полости раздражены, сосуды кровоточат, и при сплевывании заметен коричневый или серый цвет слюны. При надрывном и сильном кашле мелкие сосуды лопаются, и наблюдается похожее явление.
Покашливая утром и замечая в слизи кровь, люди склонны впадать в панику. Обычно для этого есть основания, поскольку кровянистые сгустки с утра сигнализируют о давно развивающейся патологии. Но объяснение этого явления может быть и простым, например, лопнувший сосуд или кровоточивость десен.
Если кровь выделяется при кашле в утренние часы, то это признак:
- воспалительного процесса в легких;
- проблем в миндалинах или носоглотке;
- наличия инородного тела в дыхательном просвете;
- предшествующих медицинских процедур;
- разрыва кисты, когда содержимое выпадает в просвет бронхов;
- геморрагического диатеза, способствующего спонтанным кровотечениям;
- сосудистых аневризмов или варикоза.
Причины утренних кровохарканий довольно разнообразны. Даже глистные инвазии способны вызвать такую реакцию. Поэтому без диагностических мероприятий определить причину довольно затруднительно.
При первых подозрительных симптомах, когда возникают страх и беспокойство, нужно обращаться за помощью. Нужно насторожиться, если наблюдается:
- Кашель с соленым привкусом и красной слизью, который длится больше 3 дней.
- Помимо кашля, слабое состояние, отсутствие аппетита, потеря в весе.
- Одышка и грудные боли в спокойном состоянии.
Рассмотрит проблему участковый терапевт, он же проведет предварительную диагностику. Затем направит к фтизиатру, онкологу, пульмонологу в зависимости от заболевания. Лечение возможно только после детального обследования.
Определить «на глазок» появления крови в мокроте невозможно, поэтому проводится довольно большое количество диагностических мероприятий:
- общий анализ крови;
- анализ на свертываемость крови;
- общий анализ мокроты и ее посев на наличие микрофлоры;
- флюорография;
- КТ и МРТ грудной клетки;
- проба манту;
- кардиограмма;
- бронхоскопия;
- биопсия.
Необязательно использовать все методики. Важным показателем является густота крови и ее оттенок. Так, при пенистых выделениях алого цвета можно говорить о проблемах в отделах органов дыхания. При темно-красных или кофейных кровохарканьях возможны патологии ЖКТ. После предварительного диагноза назначают более конкретные диагностические процедуры.
Если гемоптизис продолжается довольно долго, то неизбежна госпитализация в отделение хирургии, где врачи примут экстренные меры по устранению проблемы. При определенном диагнозе назначается узконаправленное лечение, направленное на устранение конкретных причин недуга.
Пока проходят диагностические мероприятия, снимают кашлевой рефлекс, чтобы остановить кровяные выделения и снизить нагрузку на легкие. После выяснения причины назначают медикаментозное лечение или применяют хирургическое вмешательство.
Например, при бронхите возможны следующие терапевтические мероприятия:
- нахождение в состоянии покоя;
- употребление большого количества жидкости;
- назначение муколитиков и отхаркивающих препаратов.
Чтобы разжижить и вывести мокроту, используют Лазолван, Бромгексин, Амбробене, настойки термопсиса и корня алтея. Параллельно применяют физиотерапевтические процедуры. При обструкции бронхов лечение предполагает использование бронхорасширяющих препаратов: Эуфиллина, Беротека, Сальбутамола.
Данный симптом «сигнализирует» о неполадках в организме, поэтому так важно вовремя начать лечение. Без этого предсказать последствия сложно. Возможен летальный исход, если кровохарканье вызвано серьезным заболеванием.
Важно! Болезнь в запущенной стадии проявится в полной мере и принесет массу проблем со здоровьем, поскольку, помимо самого недуга, возможны осложнения.
При влажном кашле происходит выведение слизи с инородными веществами и микроорганизмами из дыхательных путей. Если это стекловидные выделения, то впереди больного ждет благоприятный исход. Но цвет выделений может быть и другим, который заставляет насторожиться.
Так, зеленая мокрота свидетельствует о затяжном воспалительном процессе, связанным с инфекцией. Зеленоватый цвет и гной являются признаком того, что болезнь не проходит, а начинается ее следующий этап. Острая фаза подошла к концу, и болезнь развивается по хроническому типу, или возникают осложнения, поэтому важно вовремя обратиться в медучреждение.
Зеленая мокрота предполагает застойные явления в дыхательных путях. Больной откашливается с трудом, при этом выходит вязкий секрет. Заболевание развивается под воздействием бактерий, которые с трудом поддаются медикаментозному лечению.
Важно! Если выделяется зеленая мокрота при кашле без температуры, то возможно развитие разных болезней, начиная от легочного абсцесса и заканчивая сибирской язвой.
Желтая мокрота выводится в небольшом объеме, но свидетельствует о серьезных недугах: бронхите, синусите, пневмонии или астме. Возникает под воздействием инфекции бактериальной природы. Желтоватый цвет может говорить о присутствии в выделениях гноя.
Белая мокрота «говорит» об отсутствии инфекции. Она проявляется при раке легких уже на раннем этапе его развития, затем приобретая пенистую консистенцию, розовый цвет и запах с примесью гнили. При гриппе также выделяется светлая слизь, густая по консистенции, которая отходит с большим трудом.
Темная, коричневая мокрота появляется не просто так. Подобный оттенок свидетельствует о распаде клеток крови – эритроцитов. А поскольку цвет коричневый, то патологический процесс протекает давно.
Причиной выделений подобного цвета может оказаться курение:
- видоизменяются ткани слизистой органов дыхания в результате различных мутаций;
- стенки капилляров истончаются, и наблюдается выход незначительного количества крови;
- мелкие кровеносные сосуды меняют свою структуру: стенки теряют эластичность и становятся тонкими, твердыми и ломкими;
- бронхи воспринимают табак как инородное вещество, выделяя дополнительные порции слизи за счет реснитчатого эпителия.
Коричневые кровохарканья в большинстве случаев возникают при бронхите, пневмонии, бронхоэктазах, туберкулезе легких или онкологических процессах. Причиной служит попадание в слизь гематологической жидкости. Данный симптом сигнализирует о продолжительном протекании болезни, которая была не долечена или не лечилась вовсе.
Любые выделения сопровождаются дополнительными симптомами, которые дают общую клиническую картину. Мокрота не выступает единственным и основным признаком болезни. Обычно любое кровохарканье сопровождают:
- повышенная температура до фебрильных или субфебрильных значений, иногда держится на протяжении длительного времени;
- болезненные проявления в области груди при вдохе и выдохе, что говорит о проблемах в нижних дыхательных путях;
- проявление одышки или удушья разной степени интенсивности и длительности;
- возникновение сонливости и слабости, тяжелого общего состояния.
Все эти симптомы нужно рассматривать в единой системе, чтобы диагноз соответствовал действительности, и только после этого назначить соответствующее лечение. Но уже при предварительном обследовании цвет слизи и ее консистенция при кашле предупреждает о развитии недуга и свидетельствует о сбоях в работе организма.
источник
Кровь в мокроте (или кровохарканье, гемоптизис) — это симптом, который может быть вызван многими заболеваниями. Фактически, мокрота со следами крови может поступать из трахеи, бронхов, легких или любой другой части дыхательной системы.
Наиболее частыми патологиями вызывающими кровохарканье являются бронхит, бронхоэктазия, хроническая обструктивная болезнь легких и инфекционные заболевания дыхательных путей. Тем не менее, кровь в мокроте также может быть следствием рака легких, болезней сердца, сосудистых поражений и травм грудной клетки.
После выявления основной проблемы гемоптизис можно вылечить, выбрав один из доступных вариантов лечения. Опасность симптома обусловлена количеством крови, обнаруженной в мокроте, и продолжительностью кровохарканья.
Помните! Гемоптизис проявляется кровью в мокроте при отхаркивании.
Гемоптизис (т.е. кровь в мокроте) — это симптом различной степени, который может варьироваться от появления в слизи простых следов или прожилок крови (минимальное количество) до более выраженных признаков, таких как отхаркивание мелких нитей или сгустков крови.
Эти кровопотери, светло-красные или темно-красные, обусловлены поражением органов дыхания, в частности легких, трахеи или бронхов.
Кровохарканье может быть случайным или рецидивирующим: в любом случае им никогда не следует пренебрегать и его следует отличать от кровохарканья, то есть выделения заметных количеств ярко-красной крови из дыхательных путей, без присутствия слизи.
Наличие крови в мокроте может быть вызван многими патологиями.
Кровь может поступать из трахеобронхиального дерева и/или из легочной паренхимы. Наиболее часто ответственными патологиями являются бронхоэктазия, хроническая обструктивная болезнь легких, опухоли и инфекционные заболевания.
Одной из наиболее распространенных причин появления крови в мокроте являются респираторные инфекции (например, пневмония и бронхит) вирусного, бактериального, грибкового и паразитарного происхождения. Фактически, эти состояния вызывают локальную травму на уровне слизистой оболочки дыхательных путей, поэтому мокрота кажется окрашенной следами крови. В большинстве случаев, когда инфекция проходит, симптомы исчезают.
Кровь в мокроте является одним из наиболее распространенных симптомов хронического бронхита. Это воспаление характеризуется продуктивным кашлем, который длится не менее 3 месяцев и может сопровождаться одышкой, бочкообразной грудной клеткой, цианозом и пальцами Гиппократа.
Рецидивирующие и хронические воспалительные процессы могут предрасполагать к развитию бронхоэктазы, аномальных очаговых или длительных расширений дыхательных путей, с накоплением слизи.
Это патологическое явление часто связано с муковисцидозом. В этом контексте кровь в мокроте может быть индикатором повреждения стенок бронхов: дыхательные пути заметно расширяются, что приводит к потенциальному разрыву соседней артерии; поэтому, помимо хронического кашля и мокроты, пациенты, которые страдают от него, могут иногда отхаркиваться кровью.
Возможными причинами гемоптизиса также являются первичные (доброкачественные и злокачественные) или метастатические опухоли легких (такие как почечно-клеточные рак, рак толстой кишки и рак молочной железы).
Помните! Кровь в мокроте может быть одним из ранних признаков рака легких.
Кровь в мокроте может также возникнуть в случае:
- хронической обструктивной болезни легких (ХОБЛ);
- отёка легких;
- эмболии с инфарктом легкого;
- туберкулеза легких;
- эмфиземы легких;
- воспаление кровеносных сосудов в легких (васкулит).
Кровь в мокроте при отхаркивании также может быть вызвано вдыханием инородных тел (особенно у детей), тяжелой травмой или повреждением легких и разрывом легочной артерии.
Кровь в мокроте также может быть вызвана патологическими состояниями в соседних органах, которые не имеют прямого отношения к дыхательной системе, включая:
- застойная сердечная недостаточность;
- воспалительные поражения глотки;
- опухоль гортани;
- рак щитовидной железы;
- различные виды инфекций (бронхолегочный аспергиллез, эбола и др.);
- системная красная волчанка;
- артериовенозные мальформации;
- митральный стеноз;
- синдром Гудпасчера;
- перелом ребра;
- коллагеновые болезни (коллагенозы);
- заболевания связанные с нарушением коагуляции (процессом свёртывания крови).
Иногда причины крови в мокроте ятрогенные и могут возникать в результате приёма антикоагулянтных или тромболитических препаратов, катетеризации сердца, интубации дыхательных путей, хирургическом вмешательстве, лучевой терапии, бронхоскопии и других методах диагностики.
Кровь в мокроте обычно обнаруживается после кашля. В зависимости от вызывающей причины кровохарканье может проявляться как спорадический симптом (связанный с одним эпизодом) или рецидивирующий (проявляется до устранения основной патологии).
- В зависимости от пораженного органа и тяжести поражения, гемоптизис может варьироваться от выделения слюны со следами крови до выделения крови, смешанной с мокротой.
- В зависимости от количества выделяемой крови мокрота может иметь ярко-красный, розовый или коричневый цвет, похожий на ржавчину. Обычно, чем интенсивнее пигментация гемоптизиса, тем серьезнее проблема, лежащая в основе этого проявления.
- В некоторых случаях кровь в мокроте пенистая, так как смешивается с воздухом.
Когда проблема имеет определенную серьезность, кровь в мокроте может сопровождаться другими симптомами, такими как:
- лихорадка;
- затрудненное дыхание и воздушный голод (одышка);
- обильные ночные поты;
- учащение пульса (тахикардия);
- потеря веса;
- общее недомогание;
- мокрота с неприятным и гнойным запахом;
- увеличение частоты дыхания (тахипноэ);
- затрудненное дыхание в положении лежа (ортопноэ).
Предупреждающие знаки, на которые следует обратить внимание:
- постоянный кашель, при котором выделяется более пары чайных ложек крови, смешанной с мокротой;
- боль в груди;
- кровь в моче и/или фекалиях;
- головокружение.
Исследование содержания крови в мокроте начинается с установления истинной причины кровотечения. Кроме того, необходимо дифференцировать кровохарканье от кровопотери, которая происходит из полости рта и/или из пищеварительного тракта. Для этого необходима точная история болезни в сочетании с тщательным клиническим обследованием.
Для определения причины и определения места кровотечения основной диагностический тест представлен бронхоскопией. Этот метод обследования позволяет исследовать трахею и бронхи, а также собрать образцы ткани или мокроты, которые впоследствии будут подвергаться микроскопическому анализу.
В этиологических рамках врач может подвергнуть пациента с кровохарканьем тестам визуализации: в дополнение к рентгенографии органов грудной клетки, важная информация предоставляется компьютерной томографией легких (КТ), особенно в отношении расположения и наличия бронхоэктазов.
При диагностической процедуре могут быть полезны другие инструментальные исследования, в том числе:
- эхокардиография, полезное обследование при определении тромбоэмболии легочной артерии, недостаточности левого желудочка и митрального стеноза;
- анализ крови и исследования других параметров крови, включая определение PT или PTT;
- микробиологическая культура и мазок мокроты для анализа наличия инфекционного процесса.
При наличии крови в мокроте вы должны всегда обращаться к врачу, особенно если она обильна или связана с болью в груди, спутанностью и головокружением.
Если кровохарканье возникло в результате травмы или сильного ушиба грудной клетке, рекомендуется как можно скорее обратиться в отделение неотложной помощи.
При оценке состояния пациента также важно исключить другие источники кровотечений, такие как ротоглотка или желудочно-кишечный тракт.
В частности, кровь в мокроте следует отличать от:
- кровоизлияния из носа в глотку;
- гематемезис (кровь из пищеварительной системы, выделяющаяся при рвоте);
- раздражение горла, связанное с сильным кашлем (обычно количество крови, выделяемое слюной или слизью, минимально).
Что касается лечения, варианты варьируются в зависимости от причины крови в мокроте.
Возможные вмешательства включают:
- Применение местных сосудосуживающих средств, таких как адреналин или васопрессин;
- Лазерная фотокоагуляция при бронхоскопии;
- Эмболизация пр ангиографии бронхиальных артерий;
- Выборочная интубация для подавления кровотечения в легких, где оно происходит.
Хирургическое вмешательство является последним инструментом выбора, устраняющие крови в мокроте. Сюда могут входить лобэктомия или пневмонэктомия.
источник
Кровохаркание, выражающееся появлением в выходящей при кашле слизи кровяных прожилок, свидетельствует о том, что свидетельствует о достаточно серьезных нарушениях, связанных с перфорацией некоторых анатомических структур. Поэтому кровь в мокроте при кашле – это толчок к обязательному посещению профильного специалиста. Проигнорировав данный сигнал, можно привести свое состояние здоровья к более разрушительным, порой необратимым последствиям.

Любые отклонения от нормы – сигнал для человека более внимательно присмотреться к своему организму. Кровь в мокроте при кашле, в медицинском ракурсе, — это выделение любого, даже минимального количества, как светлой артериальной, так и темной венозной крови. Уже цветовой оттенок крови дает подсказку квалифицированному доктору, в каком направлении искать очаг патологии. Причины появления крови в мокроте при кашле могут быть достаточно разноплановые:
- Спровоцировать выделение эритроцитов из легких или бронхов способно повреждение мелких кровеносных сосудов вследствие резкого повышения артериального давления, которое может случиться в момент напряжения при откашливании.
- Кровь в мокроте при кашле способна возникнуть и при бронхоэктатической болезни. Около 60 -70 % подобной симптоматики провоцируются именно этими заболеваниями.
- Темно — бардовый оттенок может свидетельствовать о туберкулезе. Достаточно продолжительное время у больного с данной патологией в анамнезе может наблюдаться отхождение небольших объемов пенистых мокрот, испещренных кровяными вкраплениями. Приступы усиливаются обычно в утреннее время. Сопутствующей симптоматикой обычно бывает повышенная работа потовых желез, общее понижение тонуса всего организма и ощущение озноба.
- Похожая картина при кашле получается и вследствие онкологического заболевания, поражающего органы дыхания. Достаточно длительное время данное заболевание никак себя не проявляет и его можно обнаружить только случайно при очередном профилактическом обследовании, или в связи с обследованием другой патологии. Со временем начинают появляться незначительные приступы кашля, которые со временем становятся все интенсивнее. В выделяющихся мокротах через время начинают появляться сгустки и прожилки крови. Состояние больного постепенно ухудшаться, особенно по утрам. Порой очень сложно бывает откашляться, что не придает аппетита и ведет к снижению веса пациента. В области грудной клетки возникает неприятное ощущение жжения.
- Причиной появления крови в мокроте при кашле может быть острая форма пневмонии, а так же абсцессы в легочных тканях. Симптомами данных патологий могут быть коричневые мокроты (признак присутствия гнойного процесса) со свежими, ярко-алыми прожилками, а так же в грудной клетке ощущается «накашлянная» боль, высокие температурные показатели тела, общая слабость. Весь этот комплекс симптомов свидетельствует о наличии в легочной системе воспалительного процесса. В силу угнетения защитных сил организма больного, на фоне воспаления может начать развиваться другое, более тяжелое, осложнение — абсцесс легкого. На этой стадии заболевания полости легочных тканей, до этого принимающие участие в дыхательном процессе, начинают заполняться густой и вязкой мокротой, а так же гноем. В стадии абсцесса наблюдается резкий рост температурных показателей тела больного (цифры на градуснике могут доходить до 40 оС и выше). Боли в грудной клетке усиливаются. При приступах наблюдается выход гноя и коричнево – зеленоватых мокрот, отягощенных неприятным гнилостным запахом. Количество кровяных вкраплений увеличивается. В ночное время слизь и гной застаиваются в бронхах и легких, поэтому утром, после сна, больному необходимо хорошо откашляться, освободиться от застойных продуктов. Кашель очень сильный, «выворачивающий наизнанку», но после отхождения мокрот, наступает временное облегчение, могут снизиться и показатели на градуснике.
- Внезапно возникшая острая боль в области груди может свидетельствовать об открывшемся внутреннем легочном кровотечении. Проблемы с дыханием, кровь в мокроте при кашле, проявляющаяся большими объемами. При возникновении такой симптоматики необходима срочная госпитализация пострадавшего лица.
- Спровоцировать кровохаркание способен и бронхит. При острой или хронической форме течения заболевания, больной страдает на достаточно частые и интенсивные спазмирующие приступы, вызывающие болевую симптоматику, выход больших объемов вязкой слизи, иногда с прожилками крови. Преимущественно, усиление кашля наблюдается в утреннее время.
- Незначительные кровяные выделения способны спровоцировать и некоторые ЛОР – заболевания: тонзиллиты, ларингиты, трахеиты.
- В процессе декомпенсации сердечно-сосудистых патологий у заболевшего лица зарождается и начинает прогрессировать легочная гипертензия. Больной сталкивается с проблемой нехватки воздуха в легких, появляется желание вздохнуть глубже, появляется отдышка, наблюдаются застойные явления в легких и кровь в мокроте при кашле.
- Спровоцировать кровотечение способно перекрытие просвета легочной артерии. Такое проявление может быть последствием оперативного вмешательства, а также данной патологии подвержены больные, страдающие на болезнь вен. Такая картина заболевания в медицинских кругах обозначается термином эмболия легочной артерии. Сопутствующей симптоматикой, кроме кровяных выделений, бывает отдышка и сильная острая боль за грудиной.
- Кровохарканье могут вызвать и другие заболевания, например, эхинококкоз легкого (гельминтоз из группы цестодозов, характеризующийся образованием в печени, легких или других органах и тканях паразитарных кист), геморрагическая пурпура (мелкопятнистые капиллярные кровоизлияния в кожу, под кожу или в слизистые оболочки).
- Спровоцировать подобную симптоматику могут и такие патологические нарушения как легочный васкулит (нарушениями дыхательной функции), а так же идиопатический гемосидероз легкого (повторное кровоизлияние в альвеолы с волнообразным рецидивирующим течением).
- Причиной появления крови в мокроте при кашле может быть травма или перелом ребер.
- Появление кровяных выделений может быть следствием и такой наследственной патологии, как респираторный муковисцидоз, обусловленный нарушениями в нормальном функционировании желез. Такой сбой провоцирует продолжительные и частые воспалительные и простудные заболевания.
- Дифференцироваться кровь при рвоте способна и в случае язвенных проявлений, варикозного расширения вен или перфорации некоторых органов системы пищеварения: пищевода, двенадцатиперстной кишки, желудка. При одном из этих нарушений наблюдается обильное кровотечение со сгустками темно – бардового оттенка.
- Спровоцировать кровотечение может и попавший в дыхательные пути инородный предмет.
При появлении подобной симптоматики следуя, не откладывая в долгий ящик, обратиться на консультацию и за помощью к дипломированному специалисту, а в случае интенсивного кровотечения вызвать скорую помощь. Кровохарканья – это серьезно, и, часто, очень опасно для здоровья человека. Промедление в диагностике и терапии, в некоторых случаях, могут стоить больному даже жизни!

Прежде чем приступить к комплексному обследованию, на основании жалоб пациента и визуального осмотра, необходимо определиться с локализацией очага кровотечения – это позволит сократить время постановки правильного диагноза, а, следовательно, позволит быстрее приступить к терапии. Потеря даже незначительного количества времени, в некоторых случаях, может стоить больному жизни. Но бывают случаи, когда определить место кровотечения очень сложно.
Диагностика крови в мокроте при кашле проходит с использованием следующих методик.
- Первое, что назначается – это лабораторные исследования выходящих мокрот. Данный анализ позволяет подтвердить или опровергнуть диагнозы, связанные с инфицированием организма патогенными микроорганизмами, например, туберкулезной палочкой или стафилококками. Показывает и наличие протекающего в организме внутреннего воспалительного процесса.
- Обязательны клинические исследования крови. По содержанию лейкоцитов в сыворотке и уровню скорости оседания эритроцитов (СОЭ), опытный специалист может судить о характере протекания процессов воспаления. Уже на этом этапе можно сузить диагностику до пневмонии, легочного абсцесса, а так же опытный пульмонолог может сказать, что это бронхит, находящийся в хронической или острой фазе.
- Чтобы диагностировать муковисцидоз (сбой хлорного обмена) проводится анализ выделений потовых желез. Данные изменения отражаются в химическом составе пота.
- Проводится и бронхоскопия, позволяющая обследовать просветы в бронховых протоках. Дается оценка состояния протоковых стенок, равномерности диаметра проходного сечения (исключение или подтверждение блокирования просвета). Данная методика позволяет диагностировать бронхоэктатические заболевания и рак легкого.
- Информативным методом обследования при подозрении на одно из заболеваний органов дыхательной системы является рентгенография (слабее – флюорография). С помощью рентгеновских лучей делается снимок, на котором, благодаря затемнениям, можно распознать пневмонию, наличие опухолевого новообразования, эмболии или абсцесса.
- В обязательном порядке кровь проверяется на свертываемость, для этого проводится коагулограмма.
- Одним из наиболее информативных на сегодняшний день методов является компьютерная томография. Это исследование дает возможность получить полную картину изменений, которые затронули интересующую доктора область. С помощью него диагностируется абсцесс, злокачественная опухоль, туберкулез, бронхоэктатическое заболевание.
- При подозрении на нарушения в работе сердца назначается похождение электрокардиограммы и проведение эхокардиографии (метода ультразвукового исследования, позволяющего получить картину функциональных и морфологических нарушений в сердечных мышцах, анатомической структуре и клапанном аппарате сердца).
- При подозрении на кровотечение, очаг которого локализуется в желудочно-кишечном тракте, обязательно назначается фиброэзофагогастродуоденоскопия (ФЭГДС).
- Не лишним будет сделать анализ крови на биохимию.
- Проба Манту.
Только получив полную картину состояния здоровья больного, определившись с локализацией очага кровотечения и провоцирующего его заболевания, можно говорить о полноценном лечении.
Предопределить заболевание возможно и по цветовой принадлежности выходящих мокрот. Но следует учитывать, что ее цвет может меняться и на фоне принятых в питание некоторых продуктов, например, красного вина, ягод черники, салата из свеклы или кофе.
- При пневмонии оттенок выделений обычно от желтоватого, до зеленовато – желтого.
- В случае с астмой, мокрота, имея высокую вязкость, отходит тяжело и имеет прозрачный вид.
- В случае прогрессирующего отека легких наблюдаются пенистые выделения с кровяными прожилками.
- Крупозную пневмонию можно диагностировать по выделениям ржавого оттенка.
- При бронхите и инфекционном гриппе выделения гнойные, зеленовато – желтого оттенка, часто с кровяными прожилками.
- При бронхоэктатической болезни и легочном абсцессе можно наблюдать мокроту с зеленоватым оттенком.
- Абсцесс легких дифференцируется мокротами коричневато – желтого цвета.
- Характерным признаком бронхогенной формы злокачественной опухоли легочной локализации являются выделения с кровяными волокнами.
- В случае инфаркте легких наблюдаются ярко — алые выделения.
- Если легкие поражены грибком, можно констатировать белую мокроту, выходящую при кашле хлопьями.

Прежде чем приступать к лечению, необходимо определиться с диагнозом. В противном случае неправильная терапия способна не только не помочь, а усугубить ситуацию, при этом драгоценное время буде утеряно безвозвратно. Лечение крови в мокроте при кашле обуславливается заболеванием, которое его вызывает, лечить симптоматику в этом случае не имеет смысла.
Если диагностирован туберкулез, то расписывается противотуберкулезная терапия. Преимущественно применяются комбинированные формы, включающие в себя несколько совместно работающих препаратов. Стартует лечебный процесс с назначения четырех различных препаратов первого эшелона. Это может быть изониазид, стрептомицин, пиразинамид, рифампицин или этамбутол.
Стрептомицин вводится в организм больного внутримышечно. Взрослым пациента в один прием назначается разовая доза от 0,5 до 1 г. В течение суток больной может получить не более 2 г препарата. Если организм пациента плохо переносить лекарственное средство, или масса его тела меньше 50 кг, или возраст больного более 60 лет, количество водимого лекарства в сутки составляет 0,75 г, разделенных на два приема.
Маленьким пациентам, возраст которых не достиг трех месяцев – суточное количество препарата рассчитывается как 10 мг на килограмм веса новорожденного. Малышам от трех до шести месяцев суточное количество лекарства рассчитывается как 15 мг на килограмм веса карапуза. Деткам от полугода до двух лет суточная доза составляет 20 мг на килограмм веса ребенка. Если ребенку не исполнилось еще 13 лет и для подростков, суточная доза составляет от 15 до 20 мг на килограмм веса маленького пациента, но она не должна превышать цифру в 0,5 г в сутки (детям до 13) и 1 г (подросткам).
При туберкулезе лекарственное средство вводится в организм больного один раз в сутки, при плохой переносимости разбивается на два приема. Продолжительность лекарственного курса от трех месяцев и далее. Длительность терапии устанавливает лечащий врач, ориентируясь на состояние здоровья пациента.
Противопоказан стрептомицин при индивидуальной непереносимости препарата и его составляющих, тяжелой форме хронической дисфункции почек, отягощенной уремией и азотемией, при поражении нервов черепно-мозговой локализации, а так же в случае беременности. С особой осторожностью следует назначать, если в анамнезе больного присутствует миастения, болезнь Паркинсона, склонность к кровотечениям, сердечная дисфункция, ботулизм, нарушение мозгового кровообращения и некоторые другие патологии.
Если терапия препаратов первого ряда неэффективна или у больного наблюдается высокая непереносимость лекарственных средств первого эшелона, тогда лечение корректируется отменой первых противотуберкулезных средств и назначением препаратов второго ряда. К ним относят рифабутин, этионамид, парааминосалициловая кислота, протионамид, офлоксацин, канамицин, циклосерин, тиоацетазон, капреомицин и ципрофлоксацин.
Действующее вещество этионамид (aethionamidum) назначается для ввода внутрь. Для взрослого пациента средняя суточная дозировка составляет от 500 до 1000 мг, разделенных на два — три приема, количество вводимого лекарства для маленьких пациентов рассчитывается как 20 или 40 мг на килограмм веса пациента, разбитых на два приема (вводится утром и перед сном).
Не рекомендуется этионамид к приему, если в анамнезе пациента присутствует тяжелая форма нарушений работы печени и в случае беременности.
Леченая терапия при пневмонии и бронхите не обходится без подключения антибиотиков. К первой линии лекарственных препаратов медики относят амоксициллин, цефтазидим, пенициллин, цефоперазон и цефепим.
Амоксициллин (Amoxycillinum) предназначен для ввода внутрь. Количественная составляющая подбирается сугубо индивидуально в зависимости от возбудителя, тяжести протекания патологии, состоятельности функционирования почек, возраста пациента и его массы тела.
Пациентам старше десяти лет и взрослым назначается по 0,5 г три раза в день, при тяжелой степени протекания заболевания дозу вводимого лекарства можно довести, при необходимости, до 1,0 г трижды в сутки. Деткам, которым еще не исполнилось двух лет, препарат назначается в форме суспензии из расчета 20 мг на килограмм массы тела малыша, разбитые на три ввода (это соответствует четверти чайной ложки). В возрасте от двух до пяти – 0,125 г (что равноценно половине чайной ложки), разнесенных на три приема. С пяти до десяти – 0,25 г (по одной чайной ложке), разбитых на три ввода.
Суспензия готовится самостоятельно, в сухой препарат вводят чистую предварительно закипевшую и остуженную до комнатной температуры воду в количестве 100 мл. Перед употреблением хорошенько взболтать.
Препарат противопоказан к использованию в случае инфекционного мононуклеоза, при повышенной непереносимости организмом больного составляющих компонентов амоксициллина, а так же в период беременности.
Если организм больного показывает высокую непереносимость лекарственных средств первой линии, возникла аллергическая реакция на препарат или данная терапия неэффективна, лечащий доктор меняет тактику, заменяя первые лекарства препаратами второй линии. К ним относят: тикарциллин, цефтриаксон, цефотаксим, ципрофлоксацин и пиперациллин.
Ципрофлоксацин (Ciprofloxacinum) необходимо принимать натощак. Для более легкого ввода стоит запить необходимым объемом жидкости. Больным, в анамнезе которого присутствует сбой в функционировании почек, доза рекомендованного препарата уменьшается вдвое.
Количество лекарства, необходимого для получения терапевтического эффекта, подбираются индивидуально каждому пациенту, опираясь на тяжесть заболевания, возраст пациента и его общее состояние здоровья, тип инвазивного микроорганизма, массу тела и почечную функцию.
Лекарственное средство в случае заболевания нижних отделов дыхательных путей средней тяжести вводится больному в размере по 0,25 г, разнесенных на два ввода. В случае тяжелого течения патологии дозировка может возрасти вдвое и соответствовать по 0,5 г, дважды на протяжении суток.
Длительность курса терапии контролируется лечащим доктором. После исчезновения дискомфортной, опасной симптоматики, для закрепления достигнутого результата, препарат необходимо принимать еще двое суток. Обычно лечебный курс составляет в среднем от семи до десяти суток.
К противопоказаниям ципрофлоксацина относят дефицит глюкозо-6-фосфатдегидрогеназы, вирусный кератит, индивидуальную непереносимость одного или нескольких составляющих препарата или возраст пациента до 18 лет.
Если лечащий врач диагностирует бронхоэктатическую болезнь или абсцесс легкого – в этом случае не обойтись без хирургического вмешательства. При раковой патологии проводится противораковая терапия, с использованием необходимых лекарственных средств, может быть показана и операция.
Существует и ряд других рекомендаций, которые желательно выполнять в тот период, когда человека беспокоит кашель.
- Необходимо обильное питье.
- Убрать вредные привычки, особенно это касается курения.
- Стабилизировать питание, удалив из рациона продукты – раздражители (например, острые специи).
- Продуктивный сон.
- Регулярное проветривание, влажная уборка жилого и рабочего помещения.
Параллельно со специфическими медикаментами в протокол лечения могут быть введены отхаркивающее препараты, лекарственные средства бронхолитического, обволакивающего, противовоспалительного действия.
В данной ситуации подойдут как лекарственные формы, производимые на базе растительного сырья, а так же синтетические и полусинтетические препараты.
Стоит лишь учитывать, что больным, в анамнезе которых имеется поражение центральной нервной системы, например, нельзя вводить термопсис или ипекакуан. Это может только усугубить ситуацию, спровоцировав приступы сильного кашля и рвоту. У маленьких пациентов данные препараты могут вызвать остановку дыхания, что приводит к асфиксии, аспирации.
Мукорегулирующие препараты способствуют лучшему выводу выделений, при этом многие из них, в паре с антибиотиками, дают возможность вторым легче проникать в секрет бронхиального дерева. Особенно активно на сегодняшний день используют такие лекарственные средства как карбоцистеин, амброксол, бромгексин или ацетилцистеин. Не следует их использовать в случае бронхиальной астмы у больного.
Карбоцистеин назначается для ввода в организм больного перорально. Стартовая дозировка для взрослого пациента – 0,375 г, что соответствует двум капсулам препарата или полторы столовые ложки лекарства в форме сиропа – это идентично трем чайным ложкам (0,25 г/ 5 мл). Лекарство принимается трижды на протяжении дня.
Малышам, которым еще нет пяти лет – по половине чайной ложки сиропа (дозировка 0,125 г/ 5 мг), вводимых в организм четыре раза в сутки. Деткам, возраст которых попадает в интервал от пяти до двенадцати – одна чайная ложка (0,25 г/ 5 мл) или одна столовая ложка сиропа (0,125 г/ 5 мг), принимаемых три раза на протяжении дня. Если ожидаемый эффект наблюдается, дозировку вводимого лекарственного средства желательно уменьшить вдвое.
Противопоказанием к назначению карбоцистеина может служить индивидуальная непереносимость организма больного к составляющим препарата, а так же при активной пептической язве в его анамнезе, в случае острой фазы таких заболеваний как цистит и гломерулонефрит.
Отхаркивающие лекарства назначаются, чтобы уменьшить вязкость мокрот, ее объемы при этом увеличиваются, выводить ее становится легче. К таковым препаратам относят аммония хлорид, гидрокарбонат натрия, калия йодид и натрия йодид.
Гидрокарбонат натрия назначается лечащим врачом внутрь. Дозировка лекарственного средства соответствует цифрам от 0,5 до 1,5 г. Количество принимаемого лекарственного средства зависит от уровня рН кислотности желудочного сока.
Как отхаркивающее средство гидрокарбонат натрия применяют и для промывания носовых ходов, в роли раствора для полосканий ротовой полости и глотки. Эффективен он и в роли средства для ингаляций (применяются растворы концентрацией от 0,5 до 2%) Противопоказаний к использованию данное химическое соединение практически не имеет, единым ограничением к использованию может служить отравление сильными кислотами. В этом случае гидрокарбонат натрия нельзя принимать внутрь.
Муколитические препараты стабилизируют процесс утилизации секрета бронхов, делая эффективнее его выход. Преимущественно применяется в детской терапии. Например, лекарственное средство АЦЦ. Терапия заболеваний, таких как трахеиты, бронхиты, пневмония.
В случае крови в мокроте при кашле не следует особо рассчитывать на методы народной медицины. Не лишним будет лишь прием природных иммуностимуляторов. Они выступят поддержкой организма в «борьбе» с заболеванием и не позволят развиться вторичной инфекции, что может только усугубить и так непростую ситуацию.
Как гласит пословица, «от тюрьмы и от сумы не зарекайся». Точно так же абсолютно застраховать себя от рассматриваемой патологии не получится, но принять меры к уменьшению вероятность возникновения заболевания, симптомом которого является кровь в мокроте при кашле вполне реально. Профилактика крови в мокроте при кашле включает в себя методы, позволяющие держать планку иммунной защиты собственного организма на высоком уровне.
- Следует убрать из своей жизни вредные привычки, особенно это касается никотина.
- Избегать контакта с летучими химическими веществами, отличающимися повышенной токсичностью. Если сделать этого не удается, пользоваться специальным защитным костюмом и маской.
- Минимизировать воздействие жесткого рентгеновского и ультрафиолетового излучения.
- Необходимы частые, не реже четырех – шести раз в сутки проветривания жилых и рабочих помещений.
- Можно хотя бы раз в день кварцевать помещение.
- Полезны и прогулки на свежем воздухе.
- Сбалансированное питание, в рацион должны входить продукты, богатые витаминами и микроэлементами. Больше потреблять овощей и фруктов.
- Не лишним будет практиковать закаливающие процедуры.
- Придерживаться правил личной гигиены.
- Умеренные физические нагрузки.
- Эмоциональная стабильность. Побольше позитивных эмоций. Жизнерадостный настрой.
Достаточно тяжело дать однозначный прогноз крови в мокроте при кашле. Слишком уж разноплановые заболевания способны вызвать подобную симптоматику. И если, например, говорить о нарушении целостности мелких сосудов вследствие высокого давления, то будет достаточным следить за его параметрами и симптоматика уйдет сама собой, то же можно сказать о пневмонии или бронхите. Своевременная диагностика и адекватное комплексное лечение, и прогноз крови в мокроте при кашле достаточно благоприятный.
Гораздо сложнее обстоит дело, если причиной крови в мокроте при кашле является рак легких или патология, по тяжести сравнивая с онкологией. Но и в этом случае опускать руки не стоит. Чем раньше поставлен диагноз и приняты необходимые терапевтические меры, тем вероятность благоприятного исхода лечения выше.
Кашель – один из многочисленных симптомов, которыми наш организм подает сигнал о поражающих его патологических изменениях. Кровь в мокроте при кашле – более серьезный звоночек. Но подводя итоги вышесказанному, следует сделать вывод, что если у Вас, или у кого — то из Ваших близких, наблюдается данная симптоматика, ни в коем случае не занимайтесь самолечением – это может быть просто опасно для жизни. По этим же причинам не назначается комплексная терапия и до установления патологии, которая явилась причиной кровохарканья. Только установив правильный диагноз можно защитить организм больного от осложнений и расписать действительно эффективную терапию. Будьте более внимательны к себе, своему здоровью и здоровью Ваших близких! Ведь ранняя диагностика – это залог быстрого выздоровления с минимальными последствиями!

источник
Кашель с кровью – серьезный симптом тяжелого заболевания. При выявлении прожилок в слизи необходимо срочно обратиться за помощью в медицинское учреждение. Медлить нельзя, только своевременное, адекватное лечение может предотвратить опасные для общего здоровья последствия. Иногда правильное медикаментозное воздействие спасает жизнь больного.
Мокрота с кровью при кашле всегда указывает на появление и развитие опасных патологий дыхательной, сердечнососудистой систем. В современной медицине такой симптом принято разделять на 4 группы, в зависимости от тяжести состояния и объема примесей в слизи.
- Профузное легочное кровотечение – более 500 мл крови в выделениях в течение суток.
- Среднетяжелое состояние – до полулитра выделений в день.
- Малое кровотечение – в мокротах около 100 мл, чистой или пенистой крови.
- Истинное кровохарканье – выявление прожилок крови в мокротах (до 50 мл).
От правильности определения группы кровотечения зависит эффективность назначенных терапевтических действий.
В первую очередь следует убедиться, что выделения не связаны с проблемами желудочно-кишечного тракта. Для того чтобы дифференцировать болезни пищеварения, врач собирает анамнез и выясняет нет ли у больного тошноты, рвотных позывов, диареи. В большинстве случаев, кашель с кровью указывает на болезни легких при появлении покалывания в горле, жжения в гортани. При этом кровь алого цвета, пенистая.
Для выяснения причин кровянистых выделений при кашле используются аппаратные способы диагностики:
- рентген (подтверждает наличие рака, эмболии легочной артерии, патологии сердечной мышцы);
- бронхоскопия (назначается при подозрении бронхоэктатической болезни, резком сужении просвета в бронхах);
- компьютерная томография (комплексное обследование при жалобах на прожилки крови в мокроте);
- электрокардиограмма (рекомендована для исключения влияния сопутствующих болезней сердечно-сосудистой системы).
Если кровь в мокроте возникла после простуды, то врач назначает дополнительные лабораторные исследования. Применяются общий анализ крови, пота, выполняется биологический посев на наличие патогенных микроорганизмов в слизи. Таким образом, можно исключить риск такого опасного наследственного заболевания — муковисцидоза.
Кровь в мокроте почти всегда становится признаком опасных болезней дыхательной системы. Исключением можно считать разрыв мелкого сосуда бронха, возникающий при сильной физической перегрузке или резком, надрывном, лающем кашле. Обычно мокрота при таком состоянии коричневого цвета. Лечение простое — применяются антикоагулянты.
К относительно безопасным источникам пугающего симптома можно отнести осложнения после неправильно проведенных медицинских процедур. Кровь в кашле может быть следствием бронхоскопии, катетеризации артерий, пункции легких. Такое кровохарканье начинается неожиданно, обычно на следующее утро после диагностических, хирургических операций. Патологический признак проходит без медикаментозного лечения.
Почти всегда, врач начинает диагностику с проверки на туберкулез. Кроме крови в кашле, такая болезнь сопровождается усиленной потливостью, повышением температуры тела, резким похудением.
Если такое заболевание не подтвердилось, то доктор назначает дополнительные исследования для исключения:
- травматического повреждения легкого (опасное состояние, сопровождающееся снижением артериального давления, болью, проблемами с дыханием);
- инфекционного, паразитарного, грибкового заражения (кроме сгустков крови в мокроте больной жалуется на общую слабость, обструкцию бронхов, аллергические проявления);
- аденомы в бронхах (кровохарканье сопровождается выделениям гноя в слизи при кашле, икотой, постоянным ощущением усталости);
- инфаркта, абсцесса легкого (прожилки крови в мокроте имеют неприятный запах, возникает тахикардия, цианоз, тяжелая одышка, лихорадка);
- пневмонии (кровь в слизи появляется при заражении стафилококком, легионеллой, псевдомонадной);
- онкологического заболевания (продолжительный кашель с выделениями крови может указывать на рак легких).
Кровь в мокроте после бронхита часто возникает после неправильного лечения заболевания. Симптом считается первым «звоночком» организма о переходе болезни в хроническую стадию или обострении острой формы.
После сбора анамнеза врач рекомендует пройти комплексное обследование на непопулярные заболевания легких. Кровь в мокроте может быть признаком буллезной эмфиземы, силикоза, аспирации инородного тела, аплоидоза. Такие болезни обычно сопровождаются дополнительными симптомами. Во время сбора анамнеза доктор задает вопросы об одышке, тяжести в груди, головокружениях, потере координации, шуме в ушах. Проводится визуальный осмотр, позволяющий определить расширенные межреберные промежутки, изменение формы грудной клетки.
Причиной появления нехарактерных выделений в слизи может быть изменение состояния сердца и сосудов. Важно своевременно выявить и начать лечение таких патологий, как митральный стеноз, разрыв аорты, сердечный отток легкого, закупорка артерий при инфаркте. Кроме появления крови в мокроте описываемые заболевания характеризуются значительной одышкой, болевым синдромом. Чаще всего кашель усиливается после физической нагрузки.
В отдельную группу врачи выносят врожденные аномалии дыхательной системы. Сгустки, прожилки крови в слизи могут быть признаками гипоплазии сосудов, мусковидоза, бронхиальной кисты. Такие болезни возникают по причине генетической предрасположенности. Доктор узнает о наследственности из семейного анамнеза.
Кровь в мокроте иногда указывает на развитие редких болезней:
- красная волчанка похожа на двухстороннее воспаление легких;
- женский эндометриоз характеризуется прорастанием эндометрии в легких;
- узелковый полиартрит возникает на фоне бронхопневмонии и сопровождается повышением температуры тела.
От кровохарканья также страдают люди с лейкозом, тромбоцитопенией. При таких болезнях нехарактерные примеси в мокроте появляются по причине кровоизлияний в легкие.
Посетить клинику необходимо при появлении таких симптомов патологического состоянии, как частый, длительный кашель, постоянная слабость, ухудшение аппетита, боли и тяжесть в грудине. Кровь в мокроте должна стать поводом незамедлительной консультации у терапевта, который перенаправляет больного к пульмонологу, фтизиатру, онкологу или кардиологу. Только профильный специалист может правильно поставить диагноз и назначить эффективное лечение.
источник
Вряд ли найдется кто-то, кто еще ни разу не сдавал кровь из пальца на анализы. Общий анализ крови берут практически при любом заболевании. Так в чем же его диагностическая ценность и какие диагнозы он может подсказать? Разбираем по-порядку.
Основные показатели, на которые врач обращает внимание при расшифровке общего анализа крови — это гемоглобин и эритроциты, СОЭ, лейкоциты и лейкоцитарная формула. Остальные скорее являются вспомогательными.
Чаще всего общий анализ крови назначают, чтобы понять, есть ли в организме воспаление и признаки инфекции, и если да, то какого происхождения — вирусного, бактериального или другого.
Также общий анализ крови может помочь установить анемию — малокровие. И если в крови есть ее признаки — назначают дополнительные анализы, чтобы установить причины.
Еще общий анализ крови назначают, если есть подозрение на онкологический процесс, когда есть ряд настораживающих симптомов и нужны зацепки. В этом случае кровь может косвенно подсказать, в каком направлении двигаться дальше.
Другие показания обычно еще реже.
Сейчас на бланках с результатом анализов в основном используют англ. аббревиатуры. Давайте пройдемся по основным показателям и разберем, что они значат.
Это более детальная информация о тех самых WBC из предыдущего блока.
Лейкоциты в крови очень разные. Все они в целом отвечают за иммунитет, но каждый отдельный вид за разные направления в иммунной системе: за борьбу с бактериями, вирусами, паразитами, неспецифическими чужеродными частицами. Поэтому врач всегда смотрит сначала на общий показатель лейкоцитов из перечня выше, а затем на лейкоцитарную формулу, чтобы понять, а какое звено иммунитета нарушено.
Обратите внимание, что эти показатели обычно идут в двух измерениях: абсолютных (абс.) и относительных (%).
Абсолютные показывают, сколько штук клеток попало в поле зрение, а относительные — сколько эти клетки составляют от общего числа лейкоцитов. Это может оказаться важной деталью — например, в абсолютных цифрах лимфоциты вроде как в приделах нормы, но на фоне общего снижения всех лейкоцитов — их относительное количество сильно выше нормы. Итак, лейкоцитарная формула.
А теперь пройдемся по каждому из этих показателей и разберем, что они значат.
Гемоглобин — это белок, который переносит по организму кислород и доставляет его в нужные ткани. Если его не хватает — клетки начинают голодать и развивается целая цепочка симптомов: слабость, утомляемость, головокружение, выпадение волос и ломкость ногтей, заеды в уголках губ и другие. Это симптомы анемии.
В молекулу гемоглобина входит железо, а еще в его формировании большую роль играют витамин В12 и фолиевая кислота. Если их не хватает — в организме нарушается синтез гемоглобина и развивается анемия.
Есть еще наследственные формы анемии, но они случаются гораздо реже и заслуживают отдельного разбора.
В норме гемоглобин составляет 120−160 г/л для женщин и 130-170 г/л для мужчин. Нужно понимать, что в каждом конкретном случае нормы зависят от лаборатирии. Поэтому смотреть нужно на референсные значения той лаборатории, в которой вы сдавали анализ.
Повышенные цифры гемоглобина чаще всего случаются из-за сгущения крови, если человек излишне потеет во время жары, или принимает мочегонные. Еще повышенным гемоглобин может быть у скалолазов и людей, которые часто бывают в горах — это компенсаторная реакция на недостаток кислорода. Еще гемоглобин может повышаться из-за заболеваний дыхательной системы — когда легкие плохо работают и организму все время не хватает кислорода. В каждом конкретном случае нужно разбираться отдельно.
Снижение гемоглобина — признак анемии. Следующим шагом нужно разбираться какой.
Эритроциты — это красные клетки крови, которые транспортируют гемоглобин и отвечают за обменные процессы тканей и органов. Именно гемоглобин, а точнее — его железо, красит эти клетки в красный.
Нормы для мужчин — 4,2-5,6*10*9/литр. Для женщин — 4-5*10*9/литр. Которые опять-таки зависят от лаборатории.
Повышаться эритроциты могут из-за потери жидкости с потом, рвотой, поносом, когда сгущается кровь. Еще есть заболевание под названием эритремия — редкое заболевание костного мозга, когда вырабатывается слишком много эритроцитов.
Снижении показателей обычно является признаком анемии, чаще железодефицитной, реже — другой.
Норма — 80-95 для мужчин и 80-100 для женщин.
Объем эритроцитов уменьшается при железодефицитной анемии. А повышается — при В12 дефицитной, при гепатитах, снижении функции щитовидной железы.
Повышается этот показатель редко, а вот снижение — признак анемии или снижения функции щитовидной железы.
Повышение значений почти всегда свидетельствует об аппаратной ошибке, а снижение – о железодефицитной анемии.
Это процентное соотношение форменных элементов крови к ее общему объему. Показатель помогает врачу дифференцировать, с чем связана анемия: потерей эритроцитов, что говорит о заболевании, или с избыточным разжижением крови.
Это элементы крови, ответственные за формирование тромботического сгустка при кровотечениях. Превышение нормальных значений может свидетельствовать о физическом перенапряжении, анемии, воспалительных процессах, а может говорить о более серьезных проблемах в организме, среди которых онкологические заболевания и болезни крови.
Снижение уровня тромбоцитов в последние годы часто свидетельствует о постоянном приеме антиагрегантов (например, ацетилсалициловой кислоты) с целью профилактики инфаркта миокарда и ишемического инсульта головного мозга.
А значительное их снижение может быть признаком гематологических заболеваний крови, вплоть до лейкозов. У молодых людей — признаками тромбоцитопенической пурпуры и других заболеваний крови. Так же может появляться на фоне приема противоопухолевых и цитостатических препаратов, гипофункции щитовидной железы.
Это основные защитники нашего организма, представители клеточного звена иммунитета. Повышение общего количества лейкоцитов чаще всего свидетельствует о наличии воспалительного процесса, преимущественно бактериальной природы. Также может оказаться признаком так называемого физиологического лейкоцитоза (под воздействием боли, холода, физической нагрузки, стресса, во время менструации, загара).
Нормы у мужчин и женщин обычно колеблются от 4,5 до 11,0*10*9/литр.
Снижение лейкоцитов – признак подавления иммунитета. Причиной чаще всего являются перенесенные вирусные инфекции, прием некоторых лекарств (в том числе нестероидных противовоспалительных и сульфаниламидов), похудение. Гораздо реже — иммунодефициты и лейкозы.
Самый большой пул лейкоцитов, составляющий от 50 до 75% всей лейкоцитарной популяции. Это основное звено клеточного иммунитета. Сами нейтрофилы делятся на палочкоядерные (юные формы) и сегментоядерные (зрелые). Повышение уровня нейтрофилов за счёт юных форм называют сдвигом лейкоцитарной формулы влево и характерно для острой бактериальной инфекции. Снижение — может быть признаком вирусной инфекции, а значительное снижение — признаком заболеваний крови.
Второй после нейтрофилов пул лейкоцитов. Принято считать, что во время острой бактериальной инфекции число лимфоцитов снижается, а при вирусной инфекции и после неё – повышается.
Значительное снижение лимфоцитов может наблюдаться при ВИЧ-инфекции, при лейкозах, иммунодефицитах. Но это случается крайне редко и как правило сопровождается выраженными симптомами.
Редкие представители лейкоцитов. Повышение их количества встречается при аллергических реакциях, в том числе лекарственной аллергии, также является характерным признаком глистной инвазии.
Самая малочисленная популяция лейкоцитов. Их повышение может говорить об аллергии, паразитарном заболевании, хронических инфекциях, воспалительных и онкологических заболеваниях. Иногда временное повышение базофилов не удается объяснить.
Самые крупные представители лейкоцитов. Это макрофаги, пожирающие бактерии. Повышение значений чаще всего говорит о наличии инфекции — бактериальной, вирусной, грибковой, протозойной. А также о периоде восстановления после них и о специфических инфекциях — сифилисе, туберкулезе. Кроме того может быть признаком системных заболеваниях — ревматоидный артрит и другие.
Если набрать кровь в пробирку и оставить на какое-то время — клетки крови начнут падать в осадок. Если через час взять линейку и замерить, сколько миллиметров эритроцитов выпало в осадок — получим скорость оседания эритроцитов.
В норме она составляет от 0 до 15 мм в час у мужчин, и от 0 до 20 мм у женщин.
Может повышаться, если эритроциты чем-то отягощены — например белками, которые активно участвуют в иммунном ответе: в случае воспаления, аллергической реакции, аутоимунных заболеваний — ревматоидный артрит, системная красная волчанка и другие. Может повышаться при онкологических заболеваниях. Бывает и физиологическое повышение, объясняемое беременностью, менструацией или пожилым возрастом.
В любом случае — высокий СОЭ всегда требует дополнительного обследования. Хоть и является неспецифическим показателем и может одновременно говорить о многом, но мало о чем конкретно.
В любом случае по общему анализу крови практически невозможно поставить точный диагноз, поэтому этот анализ является лишь первым шагом в диагностике и некоторым маячком, чтобы понимать, куда идти дальше. Не пытайтесь найти в своем анализе признаки рака или ВИЧ — скорее всего их там нет. Но если вы заметили любые изменения в анализе крови — не откладывайте визит к врачу. Он оценит ваши симптомы, соберет анамнез и расскажет, что делать с этим анализом дальше.
Мы заметили, что в комментариях очень много вопросов по расшифровке анализов, на которые мы не успеваем отвечать. Кроме того, чтобы дать хорошие рекомендации — важно задать уточняющие вопросы, чтобы узнать ваши симптомы. У нас в сервисе очень хорошие терапевты, которые могут помочь с расшифровкой анализов и ответить на любые ваши вопросы. Для консультации переходите по ссылке.
источник