Продуктивный кашель может быть последствием острых заболеваний дыхательной системы, таких как острый бронхит, пневмония, и длительно текущих – бронхиальная астма, хроническая обструктивная болезнь легких, бронхоэктазы, рак легких, туберкулез, сердечная патология. Клинически пациенты испытывают один симптом – кашель с мокротой, но на самом деле внешний вид и химический состав мокроты будет разнообразным, и именно ее исследование зачастую помогает установить правильный диагноз.
Мокрота состоит из секрета желез крупных бронхов и трахеи, слизи из носовых пазух и слюны ротовой полости. Она считается патологическим секретом, и ее тщательное обследование может много рассказать про заболевание, вызвавшее ее выделение.
Слизь из желез крупных бронхов и трахеи вырабатывается в количестве 100 мл. Эта жидкость проглатывается и испаряется во время дыхания. Трахеобронхиальный секрет не только смачивает слизистую дыхательных путей, но и оказывает очищающее действие. Он способен уничтожать болезнетворные микробы, удалять из дыхательных путей инородные частицы.
Если изучить состав нормальной слизи, то там будет обнаружено небольшое количество макрофагов и лимфоцитов, то есть тех клеток, которые ответственны за иммунную защиту организма. Внешне слизь должна быть прозрачной, жидкой, без запаха и не распадаться на слои при отстаивании. Кислотно-щелочное равновесие либо нейтральное, либо щелочное.
Любой процесс в легких, бронхах, трахее вызывает изменение мокроты. Она может становиться густой и тягучей, и тогда появляется сухой кашель. Если начать лечение отхаркивающими средствами или просто пить много жидкости, то слизь станет жидкой и кашель перейдет в продуктивный.
Главный признак, благодаря которому человек без медицинского образования может заподозрить у себя какое-либо заболевание – это цвет откашливаемой слизи.
Мокрота при кашле бывает следующих цветов:
Важно! Некоторые изменения в мокроте являются следствием неопасных заболеваний легочной системы, но такие, как гной или отделяемый секрет с кровью говорят о неотложном состоянии, при котором нужно срочно обращаться к врачу.
Кашель с желтой мокротой часто беспокоит курильщиков со стажем, у которых есть симптомы хронического бронхита. Главный признак – выделение мокроты и кашель на протяжении больше 3 месяцев в течение двух лет.
Хронический бронхит развивается вследствие влияния смол на слизистую бронхов и трахеи. Смолы поступают во время курения. Часто отхождение мокроты наблюдается утром. После першения, с несколькими сильными кашлевыми толчками откашливается комок желтой мокроты. Вентиляция легких снижается за счет большого количества секрета в дыхательных путях, так формируется хроническая обструктивная болезнь легких. Слизь теряет свои бактерицидные и защитные свойства и становится местом размножения микроорганизмов. При обострении инфекционного воспаления секрет может менять цвет на желто-зеленый, то есть появляется гнойный компонент.
Слизь зеленого цвета, как было сказано выше, появляется при остром инфекционном процессе. Зеленую окраску она принимает за счет гнойного компонента, то есть лейкоцитов – клеток иммунной системы.
Чаще всего отделяемое не имеет однородного зеленого цвета, оно может быть слизистым с зелеными прожилками или желто-зеленым.
Слизистая мокрота с гноем при наличии повышения температуры, продуктивного кашля, интоксикации говорит об остром бронхите. Отхождение мокроты при этом заболевании затруднено в начале процесса, так как слизь трудноотделяемая. С развитием болезни мокрота лучше откашливается. Количество ее небольшое.
Желтая с зеленым слизь больше характерна для обострения хронического бронхита. Пациента беспокоит подъем температуры до субфебрильных цифр, влажный кашель. В анамнезе может быть курение или работа в пыльных условиях.
Про пневмонию следует думать, когда у больного присутствуют следующие симптомы:
- Кашель с отделением мокроты зеленого, ржавого цвета или с прожилками крови.
- Одышка в покое.
- Боль в грудной клетке.
- Повышение температуры тела выше 39 °C.
- В легких мелкопузырчатые хрипы и крепитация (хруст).
Также зеленый секрет откашливается, когда при гайморите гнойная слизь с пазух носа стекает в трахею.
Интенсивно зеленая слизь с гнилостным запахом называется гнойной. Такой симптом говорит о тяжелом хроническом заболевании дыхательной системы.
Патология, при которой появляется кашель с гнойной мокротой:
- Абсцесс легкого.
- Гангрена легкого.
- Бронхоэктатическая болезнь.
Абсцесс и гангрена легкого – это два инфекционных процесса, которые сопровождаются разрушением легочной ткани. Только абсцесс – это ограниченный процесс, а гангрена – распространенный на легочную долю или целый орган.
При абсцессе легкого гной начинает выделяться после вскрытия гнойника и начала его дренирования бронхом. Этот процесс сопровождается улучшением состояния больного, падением температуры тела и уменьшением симптомов интоксикации. Мокрота при вскрытии абсцесса отходит «полным ртом». Гной имеет густую консистенцию, и ослабленный больной может им давиться. При отстаивании мокроты появляются три слоя:
- Верхний – пенистый, то есть слизистый со взвесью гноя.
- Средний – мутный, состоящий из слюны со слизью.
- Нижний – этот части легочной ткани, сгустки гноя, он имеет серый или коричневый цвет.
Отделяемое издает резкий гнилостный запах, такой же исходит из ротовой полости пациента.
Гангрена легкого может быть следствием абсцесса, встречается очень редко. К гнойной мокроте, как при абсцессе может присоединяться легочное кровотечение или кровохарканье.
Бронхоэктатическая болезнь характеризуется расширением просвета бронха с формированием полости – бронхоэктаза. Там скапливается слизь, которая впоследствии инфицируется, превращаясь в гной. Мокрота отходит преимущественно с утра и в положении, оптимальном для дренирования бронхоэктаза. Если собрать мокроту в емкость, то она при отстаивании делится на два слоя:
- Верхний – слизистый и жидкий, большую часть которого составляет слюна.
- Нижний – гной с участками эпителия.
Кроме кашля с мокротой, пациенты жалуются на высокую температуру, усталость, повышенную утомляемость. Бронхоэктатическая болезнь считается генетическим заболеванием, и избавиться от него можно только хирургическим путем.
Белая слизь – это признак вирусной инфекции. Помимо кашля, больного беспокоит утомляемость, повышенная температура тела, не более 38 °C, насморк, головная боль. Симптомы обычно проходят в течение недели.
Еще белая мокрота является признаком бронхиальной астмы. Слизь при этой патологии густая, стекловидная. Симптоматика характеризуется приступами удушья, когда в бронхах развивается отек, просвет перекрывается густой слизью. После окончания приступа развивается кашель с густой белой мокротой. Часто больные страдают от приступов с 1 ночи до 5 утра.
Бронхиальной астмой болеют как взрослые, так и дети. Вследствие хронического течения пациенты требуют постоянного лечения.
Наиболее часто ржавое отделяемое встречается при крупозной пневмонии, когда поражается вся доля легкого. Ржавая слизь начинает откашливаться на 2-3 сутки после острого начала заболевания. Свой цвет она приобретает за счет просачивания в альвеолы эритроцитов. Гемоглобин начинает распадаться, и мокрота приобретает коричневый или ржавый цвет.
Еще ржавый секрет появляется при острой сердечной недостаточности по левожелудочковому типу. В результате этого формируется отек легких, при котором больной отхаркивает ржавую или розовую пенистую мокроту.
Кровь в мокроте при кровохарканье выглядит как нити красного цвета на фоне белой слизи.
Состояние сопровождает следующие патологии:
- Бронхогенный рак легкого, тот, что растет в просвет бронха.
- Туберкулез.
Рак легкого протекает длительно без явной клиники. Когда появляется симптоматика, процесс бывает довольно запущенным.
Клиника рака легкого, растущего в просвет бронха следующая:
- Кашель сначала сухой, далее появляется скудная слизь желтого или белого цвета. При распаде опухоли в откашливаемом содержимом будут определяться прожилки крови.
- Субфебрильная температура тела.
- Резкое снижение веса, не связанное с изменением интенсивности питания.
- Беспричинная усталость, снижение работоспособности и повышенная утомляемость.
- Боль в грудной клетке.
- Увеличенные лимфатические узлы.
Важно! При наличии перечисленных симптомов нужно обратиться к онкологу и пройти обследование. Чем раньше будет выставлен онкологический диагноз, тем эффективнее будет лечение и лучше прогнозы.
Туберкулез характеризуется следующими симптомами:
- Длительным повышением температуры тела до 37-37.5 °C, особенно к вечеру.
- Ночная потливость, вплоть до мокрых постельных принадлежностей.
- Покашливание с мокротой и прожилками крови. Человек, страдающий туберкулезом, может кашлять длительное время до того, как появятся следы крови в мокроте.
- Потеря аппетита.
- Снижение массы тела.
- Утомляемость и сонливость.
Чтобы дифференцировать рак легкого и туберкулез нужно провести рентгеновское исследование грудной клетки.
Отсутствие повышенной температуры тела говорит о том, что в организме нет инфекционного процесса.
Кашель с мокротой без температуры у взрослого провоцируют следующие заболевания:
- Бронхиальная астма.
- Отек легких.
- Хронический бронхит в стадии ремиссии.
- Длительно существующее инородное тело в бронхах.
При попадании постороннего предмета в дыхательные пути не всегда человека начинает беспокоить сильный кашель. Возможна такая ситуация, когда тело имеет небольшой размер и пропускает воздух, при этом легкое нормально функционирует, но все равно происходит раздражение кашлевых рецепторов. Постепенно вокруг инородного тела развивается воспаление и появляется мокрота. Клинически состояние проявляется кашлем с мокротой без температуры.
Самым первым специалистом, к которому следует обратиться с влажным кашлем, является семейный врач или участковый терапевт. Он проводит начальную диагностику и лечит острые инфекции дыхательных путей, обострение хронической патологии, он же направляет к узкому специалисту. С бронхиальной астмой, бронхоэктазами, хронической обструктивной болезнью легких – к пульмонологу. С подозрением на рак – к онкологу. При признаках туберкулеза – к фтизиатру. С сердечной патологией – к кардиологу. Если есть подозрение на инородное тело, то пациентом занимаются общие хирурги.
Обследования, с помощью которых устанавливается причина появления мокроты:
- Клинический анализ крови, мочи.
- Биохимический анализ крови.
- Рентгенологическое исследование органов грудной полости в двух проекциях. Если есть подозрение на онкологию, то проводится бронхография, компьютерная томография.
- Исследование микроскопическое мокроты и посев ее на среды. Если подозревается пневмония, то нужен анализ на чувствительность к антибиотикам. Если онкологический процесс, то анализ на атипические клетки. Если же есть подозрение на туберкулез, то в мокроте ищут микобактерии.
- Бронхоскопия при инородном теле. При бронхогенном раке легкого еще берется биопсия опухоли.
- Спирография для дифференциальной диагностики бронхиальной астмы и хронической обструктивной болезни легких.
- ЭКГ в 12 стандартных отведениях пациентам с сердечной патологией и возрастной категории больных.
- УЗИ сердца если был в анамнезе сердечный отек легких. УЗИ плевральных полостей, если есть признаки гидроторакса на рентгене.
В зависимости от причины, будет назначаться разное лечение:
- Хронический бронхит в стадии обострения лечится с помощью антибиотиков пенициллинового ряда или цефалоспоринов, назначаются глюкокортикостероиды для снятия воспаления. Поддерживающая терапия заключается в использовании Сальбутамола во время приступов кашля с удушьем. Лекарство принимается по требованию.
- Острый бронхит нужно лечить с помощью разжижающих мокроту средств (Бромгексин), обильного питья, если он вирусной этиологии. Если же заболевание вызвано бактериями, то дополнительно назначаются антибиотики.
- Пневмония лечится с помощью антибактериальных средств, инфузионной терапии, отхаркивающих лекарств, витамин, жаропонижающих препаратов.
- Гангрену легкого, бронхоэктазы можно вылечить хирургическим вмешательством.
- Бронхиальная астма требует постоянного лечения бронхорасширяющими препаратами.
- Против микобактерий используются антибиотики и противомикробные средства, которые следует принимать длительно.
- Терапия рака легкого включает комбинацию методов: хирургического, химиотерапевтического и лучевого.
- Неотложная помощь при отеке легкого требует назначения мочегонных препаратов, дыхания кислородом.
- При инородном теле в бронхах, кашель с мокротой без температуры у взрослого требует лечения в хирургическом стационаре. Там во время бронхоскопии извлекается посторонний предмет.
Лучше всего лечиться в период беременности с помощью народной медицины. Можно использовать травы, входящие в сбор от кашля № 4. Высушенное средство продается в аптеке и хорошо разжижает мокроту.
Также будущим мамам рекомендовано выпивать на ночь теплое молоко с медом. Если есть аллергия на мед, его можно заменить сливочным маслом.
Эффективны ингаляции с эфирными маслами эвкалипта, чайного дерева. Также можно сделать настой ромашки, липы и мяты, над которыми следует дышать в течение 10-15 минут.
Список препаратов, разрешенных при беременности:
- Мукалтин, Алтейка и все лекарства на основе корня алтея. Средства можно приобрести в аптеке в виде таблеток или сиропа.
- Доктор Тайсс и сиропы с подорожником.
- Сиропы с листьями плюща, например, Проспан.
Важно! Некоторые травы и средства противопоказаны при беременности, поэтому перед началом лечения нужно внимательно ознакомиться с инструкцией и посоветоваться с врачом.
Главная причина всех проблем с легочной системой – это курение. Вследствие этого, чтобы профилактировать патологию дыхательной системы нужно бросить курить.
Также желательно выполнять следующие рекомендации:
- Пить достаточно воды, это около 1.5-2 л в сутки.
- Не забывать про прогулки на свежем воздухе и проветривание комнаты.
- Проводить влажную уборку, избавиться от большого количества ковров, пуховых подушек и одеял.
- В период простуд промывать нос 0.9% раствором натрия хлорида.
- Ежегодно проходить флюорографию.
- При резком изменении самочувствия, необоснованном снижении массы тела, длительном кашле обращаться к врачу.
- Необходимо вовремя лечить кариозные зубы, так как это постоянный источник инфекции в организме.
Многие задаются вопросом, почему одни люди страдают от хронического бронхита, с постоянным кашлем, а другие вообще не знают что это за болезнь. По мнению врачей, суть проблемы кроется в несоблюдении гигиенических норм в жилом и рабочем помещениях, вредных привычках и самолечении. Соблюдая рекомендации по профилактике и вовремя обращаясь к врачам, можно избежать многих проблем с дыхательной системой.
источник
Кашель с мокротой – это не самостоятельное заболевание, а признак большинства патологий дыхательных путей. Поводов для беспокойства нет, если состояние самостоятельно прекращается через неделю или две после заражения. В противном случае, даже на фоне отсутствия температуры, необходимо разобраться в причинах таких изменений. Не менее важно определиться с классификацией кашля у взрослого и методами терапии.
Появление кашля с мокротой возможно по причине аллергической реакции, нарушений в работе пищеварительной системы, сердечной недостаточности. Важно отдельно рассматривать факторы, влияющие на присоединение мокроты у взрослого желтого или белого цвета, а также с примесями крови.
Слизь желтоватого оттенка, к которой могут присоединяться зеленые примеси, указывает на развитие гноистых воспалений. Начинаться они могут на почве пневмонии (воспаления легких), бронхита (хронической форме характерны желто-зеленые примеси) и крупа – серьезного инфекционного заболевания.
Важно! Кашель с желтой мокротой без температуры у взрослого может развиться у курильщиков с большим стажем – от 16-17 и более лет. Такое окрашивание объясняется влиянием табачного дыма на слизистую поверхность респираторной системы.
Если появляется белая слизь и имеет место кашель с мокротой, вероятной причиной этого можно назвать:
- бронхиальную астму, которой характерна незначительная хрипота, утренний или вечерний кашель;
- туберкулез – в данном случае секрет выделяется в незначительном соотношении и напоминает творожистые массы;
- грибковые заражения дыхательных путей, которым характерно появление белых плотных комочков.
Если кашель с мокротой у взрослого без температуры имеет водянистую консистенцию, специалисты могут заподозрить длительное применение медикаментов. Чаще всего в этой роли выступают антибиотики, которые на фоне бесконтрольного использования разрушают естественные защитные слои дыхательной системы.
Это наиболее опасное состояние, идентифицируемое в 90% случаев у взрослых. Оно указывает на появление тяжелой формы воспаления легких, наличие новообразований в легочной или бронхиальной области.
Кроме того, развиться патология может по причине инфаркта легкого (слизь приобретает ярко-красный оттенок), хронической формы бронхита или абсцесса легкого (если нагноение вскрывается само по себе). В любом случае – кашель с кровавой мокротой у взрослого, даже без температуры, требует немедленного вмешательства специалиста. Без внимания оставлять это нельзя.
Если кашель с мокротой развивается по причине серьезных заболеваний, это сопровождается очевидной клинической картиной:
- приступообразные позывы с редкими моментами удушья (обычно свидетельствует о бронхиальной астме);
- хрипы при вдохе или даже на выдохе, сильные боли в области грудины – чаще всего на фоне воспаления легких;
- сильный кашель, отсутствие температуры, мокрота по своему составу напоминает пену, могут наблюдаться кровавые прожилки – вероятен отек легких;
- выделение гноя зеленого или желтого цвета указывает на абсцесс легкого.
Учитывая критичность таких симптомов, кашель с мокротой у взрослого, даже без температуры, необходимо лечить как можно скорее. Это позволит предотвратить появление осложнений и критических последствий.
В процессе избавления от кашля с мокротой без температуры у взрослого необходимо действовать комплексно. Специалисты настаивают на использовании специальных препаратов, внедрении методов физиотерапии и народных рецептов. На каждой из этих тактик необходимо остановиться более подробно.
Лечение кашля с мокротой должно основываться на применении медикаментов. Наиболее широкое распространение получили антибиотики, отхаркивающие составы и муколитики.
| Препараты | Названия | Свойства |
| Антибиотики | Аугументин, Сумамед, Супракс | Облегчают борьбу с инфекциями, способствуют улучшению работы организма. Эффективны при бронхите и заболеваниях, имеющих бактериальную природу |
| Отхаркивающие | Коделак, Гербион, Доктор Мом | Способствуют полному отделению мокроты и ее выведению не только из носоглотки, но и из бронхов |
| Муколитики | АЦЦ, Амброксол, Лазолван | Применяются исключительно при трудноотделяемой мокротой, с которой не могут справиться другие составы. Обязательна предварительная консультация специалиста |
Если кашель с мокротой без температуры у взрослого спровоцирован заболеваниями пищеварительной системы, применяют пробиотики или прокинетики. Они устраняют признаки дисбактериоза, укрепляют мышцы ЖКТ. Дополнительно применяют антациды (Алмагель), антисекреторные (Омепразол).
Важно! Если кашель с мокротой у взрослого развивается вследствие аллергических реакций, используют антигистаминные. Это может быть Супрастин, средства на основе Цетиризина, самостоятельное назначение которых недопустимо.
Значительного эффекта можно будет добиться, если применять медикаменты совместно с дополнительными методиками.
В первую очередь, прибегают к ингаляциям. В данном случае их используют с отварами специальных трав или щелочными растворами. Разрешается заваривать цветки ромашки, шалфей, листья подорожника. Наиболее эффективными будут процедуры с применением небулайзера и физраствора. Дополнительно допустимо добавление специального раствора морской соли, Лазолвана.
Вылечить кашель с мокротой без температуры у взрослого помогут теплые ванны. В них добавляют лекарственные травы, которые облегчают выведение секрета и «разогревают» носоглотку. Не менее полезными окажутся ванночки для ног с эфирными маслами или отварами шалфея, розмарина.
Еще одной мерой воздействия при кашле с мокротой могут быть горчичники:
- на грудину и спину больного приклеивают спасительные аппликации;
- выдерживать их рекомендуется не меньше 10, но и не больше 15 минут;
- затем их снимают, а кожу тщательно протирают обычной сухой салфеткой.
Рекомендуется не делать горчичники слишком часто – одного раза в двое суток будет более чем достаточно для взрослого.
После консультации специалиста и ни в коем случае не самостоятельно, подготавливают специальный отвар. В его составе находится чабрец, листья подорожника и цветки ромашки. Растительное сырье используют по одной ч. л., заливают 200 мл кипятка и кипятят. Далее средство настаивают, процеживают и употребляют дважды в сутки по трети стакана – около 60 мл.
Эффективный рецепт при кашле с мокротой у взрослого – это напиток с добавлением масла и меда. Используют сливочное наименование и одну ст. л. меда, которые тщательно перемешивают, после чего используют немного концентрата алоэ. Употреблять состав нужно трижды в сутки по одной ч. л.
Быстро вылечить сильный кашель с мокротой позволят леденцы. Для их получения обычный сахар пересыпают на сухую сковородку, поджаривают до приобретения им коричневатого оттенка и выливают небольшими частями на тарелку, которая смочена водой. Рассасывать леденцы желательно каждые 60 минут – пока не снизится интенсивность кашлевых позывов.
Кашель с мокротой без температуры намного легче предотвратить изначально, чем пролечивать впоследствии. Учитывая это, имеет смысл отказаться от никотиновой зависимости, в том числе пассивной.
Важно избегать чрезмерного охлаждения и внезапной смены температуры. Рекомендуется исключить проникновение загрязненного воздуха и паров химических веществ в дыхательные пути. Также нужно укреплять иммунитет, принимая витамины и минеральные комплексы. Очень желательно поддерживать в квартире чистоту, а также определенную влажность – на уровне 40-60%.
источник
Все люди на планете когда-то на себе испытали кашель. Он встречается не только при респираторных процессах в бронхолегочной системе, но и при многих внелегочных процессах.
Если при кашлевых толчках никакого отделяемого нет, то в этом случае его называют сухим. Если мокрота во время кашля отхаркивается, то процесс в этой ситуации называется влажный. От особенностей отделяемого секрета зависит тактика терапии больного, а иногда и его судьба.
Мокрота – это всегда патологическая жидкость, выделяемая из трахеобронхиального дерева. В норме есть некоторое количество секрета, примерно 90 мл, которое вырабатывается в бронхах.
Это содержимое также выделяется наружу, но процесс незаметный, так как он естественный и не раздражает дыхательные пути. Этот секрет обычно проглатывается, реже выделяется со слюной.
Если же мокроты много, то возникает кашель, как рефлекторный акт, защищающий бронхолегочный аппарат от закупорки просвета дыхательных путей. Патологическое содержимое в просвете бронхов формируют различные этиологические факторы.
К основным из них относятся:
- микробные агенты, вызывающие различные воспалительные респираторные процессы;
- застойные явления в малом круге кровообращения;
- неинфекционные болезни бронхов, например, астма;
- травмы бронхолегочной системы;
- факторы внешней среды, раздражающие дыхательные пути, например, пыль.
В результате воздействия разноплановых причинных факторов появляется и разнообразная по структуре и цвету мокрота.
В зависимости от патологического процесса возможны разные виды мокроты при кашле.
- бесцветная – содержит только слизь, типична для выздоровления после инфекционных заболеваний;
- желтоватая или зеленоватая – содержит гной, характерна для острых бактериальных процессов в бронхолегочной системе;
- ржавая – содержит распадающиеся эритроциты, бывает при тяжелых деструктивных воспалительных процессах;
- черная – при специфических профессиональных болезнях;
- ярко-желтая – при аллергических процессах в легких;
- кровавая – при распадающихся процессах в тканях бронхов и легких с аррозией сосудов.
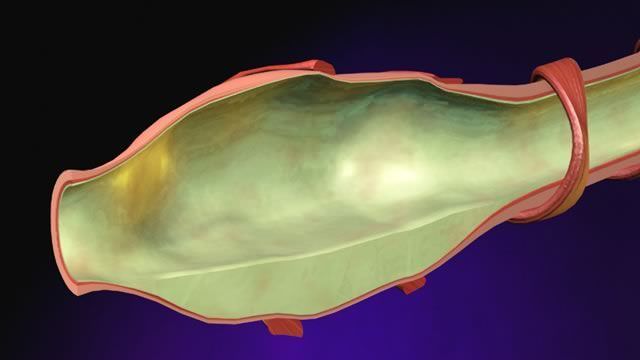
При некоторых состояниях мокроты отходит мало. Кашель при этом слабопродуктивный, возникают симптомы бронхиальной обструкции, проявляющиеся одышкой.
Эти состояния сопровождаются сужением бронхиального просвета за счет спазма, что резко затрудняет выведение отделяемого наружу. Отмечается вязкая мокрота при кашле, которая отделяется после серьезных усилий со стороны больного.
Малопродуктивный кашель типичен для:
- бронхиальной астмы;
- трахеобронхиальной дискинезии;
- острой дыхательной недостаточности от любых причин;
- застоя в малом круге кровообращения;
- доброкачественных экзофитных образований в просвете бронхов;
- пневмокониозов.
Из перечисленных причин наиболее актуальной и часто встречающейся проблемой является бронхиальная астма. Мокрота при этом очень вязкая, иногда стекловидная, прозрачная, ее выведение достигается после затяжного приступа удушья.
Зачастую добиться облегчения состояния и выведения такого отделяемого можно, лишь применив бронхорасширяющие препараты. Видео в этой статье наглядно может демонстрировать механизм приступа удушья и помощь при нем.
При застойных изменениях в легких выделение секрета из трахеобронхиального дерева мало облегчает состояние пациента. Видимо улучшить самочувствие больного и снять кашель поможет разгрузка малого круга, что достигается использованием мочегонных средств.
Отдельную категорию болезней представляют пневмокониозы. Это различные профессиональные расстройства, связанные с воздействием повреждающих пылевых аэрозолей на бронхи и легкие.
Мокрота при этих болезненных состояниях отходит чрезвычайно плохо, а уровень обструкции зачастую сильнее, чем при астме. Например, при кашле черная мокрота из-за воздействия угольной пыли, выделяется чрезвычайно сложно, а в запущенных случаях антракоза, добиться ее отделения и облегчить состояние больного, удается далеко не всегда.
Любое отделение мокроты свидетельствует о патологическом процессе в бронхолегочной системе. При этом для верификации болезненного состояния помогает как исследование самого бронхиального секрета, так и ряд инструментальных методов диагностики.
Для выявления болезни обычно проводят следующие манипуляции:
- простой анализ мокроты;
- посев бронхиального секрета на флору;
- рентген легких;
- электрокардиограмма;
- фибробронхоскопия;
- компьютерная томография.

Даже обычное исследование мокроты под микроскопом дает представление о типе воспаления в бронхах. Выявление бактерий или лейкоцитарной инфильтрации свидетельствует о микробном воспалении, наличие специфических кристаллов Шарко говорит о бронхиальной астме.
При гнойном характере отделяемого имеет смысл его посева на питательные среды. Это помогает точно идентифицировать микроб, вызвавший болезненное состояние. Инструментальные методы помогают точно верифицировать болезнь, чтобы врач смог назначить полноценное лечение.
Стандартное лечение включает применение трех категорий средств:
Последняя категория является формальной, так как даже сильный кашель с мокротой при простуде, не требует подавления кашлевого рефлекса. Такая помощь может понадобиться, если возможно кровотечение из бронхолегочного аппарата, а также временно для снятия болевого синдрома от кашля.
Первые две группы средств используются как отдельно, так и в комбинации. Они помогают облегчить процесс отхаркивания, путем выведения мокроты и разжижения ее.
Отхаркивающие средства обычно растительные, например, сироп алтея, могут использоваться у подавляющего контингента людей, включая маленьких детей и беременных. Муколитики также относительно безопасны, применяются внутрь, а также используются ингаляции при кашле с мокротой этими лекарствами.
Для ингаляционных целей применятся небулайзер – прибор, облегчающий доставку лекарства к бронхам. Примером такого препарата является лазолван.
Любое гнойное поражение бронхов и легких немыслимо без антибактериальной терапии. При астме дополнительно применяются бронхолитики, доставляемые в просвет бронхов, как с помощью небулайзера, так и посредством карманных ингаляторов.
Последние имеются на руках у больного, к ним прилагается инструкция по применению. Цена на них зачастую высокая, но всем больным эти лекарства по жизненным показаниям выписываются в поликлиниках бесплатно.
В самых сложных случаях, когда мокроты столь много, что она угрожает закупорке просвета бронхов, применяется бронхоскопия и промывание бронхиального дерева, для чего используется слегка соленая вода – физиологический раствор. Это полностью механически удаляет мокроту, обеспечивая значительное облегчение дыхания пациенту.
Таким образом, выделение мокроты с кашлем зачастую представляет серьезную угрозу здоровью человека. Требуется тщательная оценка клинической симптоматики, вида бронхиального секрета, а также проведение диагностических манипуляций для выявления причины болезни. После верификации патологии проводится целенаправленное лечение для устранения мокроты и прекращения кашля.
источник
Наверное, нет человека, который не кашлянул хотя бы один раз за целый день, будь то взрослый или ребенок. В мегаполисе свежий воздух без выхлопных газов становится редкостью. Дыхательные пути ведут борьбу с инфекциями различного происхождения, микробами, аллергенами, пылью и другими вредными примесями. По той причине, что слизистая дыхательных путей раздражается, человек начинает кашлять.
Некоторые люди уверены, что кашель — это признак инфицирования исключительно дыхательной системы, но это неправильное мнение. Сухой кашель у взрослого свидетельствует и о других заболеваниях, среди них:
- сердечная недостаточность;
- заболевания онкологического происхождения;
- на фоне патологий ЖКТ;
- инфицирование ЛОР органов;
- поражение гайморовых пазух;
- аллергия;
- начальная стадия ОРВИ;
- стрессовые ситуации;
- кашель у взрослых может прогрессировать и после выздоровления, если болезнь была инфекционного происхождения.
Во время банальной простуды может внезапно появиться кашель без мокроты, но температура не превышает отметки здорового человека, то есть 36,5, но присутствуют другие симптомы, среди них:
- насморк;
- мигрень;
- общее недомогание;
- быстрая утомляемость;
- отсутствие аппетита.
При длительном непродуктивном кашле у взрослого необходимо незамедлительно обратиться к лечащему врачу, для исключения осложнений на фоне ОРВИ:
У многих людей отмечается аллергия, она также вызывает сухой кашель, слезы, насморк, кожные высыпания в виде красных пятен, зуд. Этому могут способствовать пыль, шерсть кошек или собак, цветение, определенные запахи, отдельные продукты питания и так далее. Как ни странно, но даже в коврах и в наполнителях одеял может находиться аллерген, провоцирующий сухой кашель, а вот мокрота в этом случае отсутствует.
После тяжелых заболеваний, вовлекающих дыхательную систему, некоторое время остается постинфекционный кашель. Симптоматика при этом характеризуется следующими отклонениями:
Неприятные чувства в гортани могут сопровождаться две-три недели, а вот покашливание может беспокоить взрослого около двух месяцев.
Кашлять можно и во время нервных расстройств, после перенесенного стресса, нервного перенапряжения. Психогенный кашель возникает непосредственно при очень сильном волнении, смущении и проходит, как только психоэмоциональное состояние приходит в норму.
Очень сильный, грубоватый, непродуктивный кашель, не вызывающий мокроту у взрослого, наблюдается с признаками онкологии. Если он не покидает человека 25-30 дней, а в некоторых случаях и больше, тогда необходима незамедлительная консультация профессиональных докторов:
Эти врачи проведут полное обследование, чтобы исключить слишком опасные болезни, например, туберкулез и рак таких органов, как:
Непродуктивный кашель после даже малых физических напряжений может быть при сердечных патологиях у взрослого. Также при некоторых из них при сухом кашле могут выходить частички крови. Кроме того, взрослого беспокоит одышка, слишком быстрая утомляемость, учащенное сердцебиение, боли в проекции сердца.
Кашель может возникать без мокроты и температуры по причине инфицирования ЛОР органов (ухо, горла, носа). Это возникает вследствие соплей, стекающих по стенке и попадающих в носоглотку.
Непродуктивный кашель, продолжающий 20-40 дней, может говорить о туберкулезе легких. Чаще всего он поражает заядлых курильщиков, людей, часто употребляющих алкоголь. Также это заболевание может поразить людей, которые часто перенапрягаются, испытывают стресс и мало проводят времени отдыхая. Эти факторы провоцируют снижение защитных сил, что ведет к активации бактерий в организме человека.
Выделяются наиболее частые патологии, провоцирующие рефлекс. Их клиника и особенности диагностики отражены в таблице.
| Название болезни | Симптоматика | Наличие температуры | Постановка диагноза |
|---|---|---|---|
| Острое респираторное заболевание (ОРЗ) или (ОРВИ) | Сначала кашель имеет непродуктивный характер, но спустя 3-4 дня он переходит в отхаркивающий с мокротой. | Температура может подниматься до 37,3 но чаще она вовсе отсутствует. | Диагноз поставит терапевт после полного осмотра и получения результатов анализов. |
| Хронический бронхит | Характеризуется непродуктивным кашлем с глуховатым оттенком, усиливающимся утром, а также после пребывания на холоде или нахождения рядом с большой трассой. | Температура колеблется от 38 до 39 градусов при остром течении, в то время как хронический бронхит протекает без гипертермии. | Терапевт осмотрит, отправит больного на общий анализ и рентгенотерапию. |
| ЛОР заболевания, синусит, ринит | Во время такого диагноза отмечается сухой кашель, усиливавшийся ночью. | Если ринит острого происхождения, тогда температура превышает отметку в 39 градусов. | Требуется осмотр и полное обследование у ЛОРа, а также рентген носовых пазух. |
| Онкология | В этой ситуации наблюдается непродуктивный и надоедливый кашель. | Онкологические заболевания протекают при нормальной температуре. На 4 стадии отмечается гипертермия. | Доктор проведет полное обследование всех органов (МРТ), также требуется консультация пульмонолога и направление на соответствующие анализы. |
| Туберкулез легких | Кашель чаще всего продуктивный, но бывают ситуации, когда он сухой, преследующий в любое время суток. Помимо этого, наблюдается вялость, снижение аппетита, ночью повышенное потоотделение. | По утрам температура нормальная, но к вечеру она поднимается до отметки 37,3. | Рентгенография, томография, соответствующие анализы и осмотр врача фтизиатра. |
| Пневмония | Непродуктивный кашель, вялость, апатия. | Температура зашкаливает за 39-40 градусов, иногда пневмония может пройти и при нормальной температуре, но тогда кашель становится сильным и частым. | Осмотр терапевта, рентгенография, анализ крови. |
| Аллергические реакции | При контактировании с аллергеном появляется непродуктивный кашель, ринит, слезоточивость. | Температура не превышает 36,6. | Необходимо посетить аллерголога и иммунолога. |
Для начала важно обратиться к лечащему доктору, после чего он назначит лечение болезни, которое вызвало непродуктивный кашель. Лечение сухого кашля без отхождения мокроты необходимо начинать сразу, чтобы не упустить время. Важно помнить, что влажный кашель по сравнению с сухим означает освобождение организма от микробов и прочих веществ, тогда как непродуктивный изматывает человека, не давая ему покоя. Лечить патологии можно с помощью:
- медикаментозных средств;
- физиотерапии;
- народной медицины.
Не помешает дополнительно проводить ингаляции, которые можно использовать только после разрешения врача. Для лечения сухого кашля можно использовать следующие средства:
- муколитические препараты;
- спазмолитические средства;
- успокаивающие медикаменты;
- противокашлевые лекарства;
- в отдельных случаях антибиотики.
Нельзя заниматься самолечением, поскольку каждая болезнь лечится по-разному. К тому же, выпив антибиотик при простуде, чтобы быстрее вылечиться, можно навредить здоровью, поскольку простуда лечится без подобных средств. Но есть случаи, когда он просто необходим.
Избавляться от сухого кашля с применением лекарственных препаратов необходимо лишь в том случае, если он действительно сильный и мешает полноценной жизни.
После того, как кашель с непродуктивного перейдет в продуктивный, доктор назначит лекарства, которые помогут разжижению слизи, чтобы она быстро и с легкостью покинула организм.
Помимо медикаментозного лечения, нужно создать оптимальные условия для больного человека. После формирования продуктивного кашля от лекарственных средств можно отказаться (если врач дал на это разрешение). Достаточно придерживаться некоторых правил:
- влажность помещения, где находится больной, должна составлять не менее 50%;
- комната должна проветриваться 2-3 раза в зимнее время, а летом форточка открывается на целый день;
- необходимо обильное питье, оно способствует разжижению мокроты;
- проводятся паровые ингаляции.
Придерживаясь этих советов, можно быстро и без осложнений вылечить любой недуг. При проведении терапии нужно быть очень внимательными, особенно это касается детей. Важное правило – никогда не лечиться и не лечить детей самостоятельно.
Темой видео является лечение кашля:
источник
Во многих случаях кашель является симптомом, указывающим на поражение дыхательных путей различными болезнями. Он представляет собой метод самозащиты человеческого организма. Вызывается кашель нахождением в дыхательных путях всевозможным посторонних и нежелательных частиц, и при его появлении люди, как правило, обращаются за врачебной помощью.
Почти каждый человек в современном мире переносил бронхит, простуду или другие респираторные инфекции, сопровождающиеся кашлем, а, следовательно, и прочувствовал на себе стадию заболевания, при которой появляется мокрота.
Мокротой называется вязкая густая жидкость, вырабатываемая слизистой оболочкой. Она обладает водной основой и включает в себя гликопротеины, липиды и иммуноглобулины. Цвет мокроты может варьироваться от зелёного до бледно-желтого. При влажном кашле из организма вместе с мокротой выходят микробы и их яды.
Для многих болезней характерна трансформация сухого кашля в кашель влажный и изменение основы мокроты, что обуславливается естественным развитием болезни. Одной из главных причин, провоцирующих кашель с мокротой, является курение. У курящего человека в дыхательных путях образуется больше слизи, в результате чего количество мокроты, от которой нужно избавляться увеличивается. Помимо этого, курение оказывает парализующее воздействие на тончайшие волоски в дыхательных путях, помогающие выводу мокроты.
Приводят к возникновению кашля с мокротой некоторые заболевания. Одним из них является астма. На начальных стадиях заболевания часто отмечается легкая хрипота и сухой кашель, но со временем начинаются сильные хрипы и кашель с мокротой. Возможно образование густых слизистых выделений. Ещё одной причиной может послужить хронический бронхит. Это заболевание вследствие хронически заблокированных путей дыхания приводит к сухому кашлю, со временем переходящему в кашель с мокротой. В мокроте в таком случае вероятно содержание гноя.
Кашель с мокротой может возникнуть и при обычной простуде. Во время данного недуга отмечается выделение мокроты, заключающей в себе слизь с гноем. Вдыхание частиц краски, пыли или иных веществ способствует усилению образования слизи в дыхательных путях. Эта слизь раздражает дыхательные пути и вызывает кашель с мокротой. Нередко такое явление отмечается у людей с аллергией или хроническим синуситом. Рак легкого тоже является вероятной причиной кашля с мокротой.
Кашель хронического характера с выделением небольшого количества мокроты с кровяными прожилками служит предвестником данного заболевания. В мокроте может содержаться слизь или смесь слизи с гноем. Сухой кашель, перетекающий в кашель с мокротой, также может появиться при пневмонии. Цвет мокроты будет меняться в зависимости от присутствующих в ней бактерий.
Если выделяемая при кашле мокрота имеет желтый цвет, то это может указывает на наличие бронхита, пневмонии или синусита. Если у редко кашляющего человека резко начинается кашель с выделением мокроты обладающей желтым цветом, то нужно в срочном порядке обратиться за врачебной помощью. Особенно необходимо это сделать, если в мокроте присутствует гной или кровь. Оттенок желтого цвета, как правило, образуется в случае примеси гноя в мокроте.
Для выявления заболевания необходимо произвести анализ мокроты. Мокроту собирают в специальную баночку. Процедура проводится утром натощак. Перед отхаркиванием человеку нужно прополоскать рот слабым антисептическим раствором.
Кашель с желтой мокротой может наблюдаться и у курильщиков со стажем. Характер и цвет мокроты могут указать на причину возникновения бронхита. Желтая мокрота свидетельствует о наличии в бронхах бактериальной инфекции. Лечение пациентов с желтой мокротой при кашле должно осуществляться квалифицированным врачом.
Выделяющаяся во время кашля белая мокрота, обладающая творожистой консистенцией, может говорить об имеющейся в дыхательных путях грибковой инфекции или заболевании туберкулезом. Грибковые поражения бронхов могут быть вызваны длительной терапией антибиотиками на фоне сниженного иммунитета, что влечет за собой появление на слизистых оболочках патогенной микрофлоры. При туберкулезе объем выделяемой бронхиальной слизи обычно небольшой.
Обнаружение в мокроте крови является признаком осложнений – легочных осложнений, появляющихся вследствие повреждения при кашле сосудов гортани. Мокрота, обладающая белым цветом и имеющая водянистую консистенцию, может появиться в ответ на воздействие внешних раздражителей, из-за инфекции вирусного характера или заболеваний органов дыхания. Прозрачная мокрота при кашле свидетельствует об отсутствии воспаления. Густая и прозрачная мокрота служит сигналом о начинающемся воспалении легких, бронхите, аллергии, астме или простудных заболеваниях. Если объем такой мокроты будет постоянно увеличиваться, то это может привести к отравлению. Вследствие этого нельзя допускать её застоя в бронхах.
Кровавая мокрота во время кашля может быть свидетельством болезни органов дыхания. При обнаружении крови в мокроте следует немедленно обратиться к врачу, который определит причину этого симптома и назначит соответствующее лечение. К главным причинам начала кашля с кровью можно отнести рак легких. В данном случае у больного кровь в мокроте содержится в виде прожилок. Также содержащая кровь мокрота может отмечаться при остром бронхите.
Объем содержания крови в мокроте при хроническом бронхите обычно небольшой (это смешанные с густой гнойной мокротой алые прожилки). Ещё одной причиной появления подобной симптоматики может служить пневмония. В таком случае характерным будет кашель с мокротой, содержащей, следы свежей крови. Лечение кашля с кровью производится с учетом причины, спровоцировавшей развитие этого симптома.
Длительным называют кашель, продолжающейся более 4-8 недель без признаков положительной динамики. Кашель с мокротой на протяжении длительного времени является тревожным симптомом, который может указывать на наличие серьезных заболеваний .
Данный кашель может быть спровоцирован не только воспалительным процессом или бронхиальной астмой, в связи, с чем следует незамедлительно сделать рентгенографию легких. Это исследование поможет исключить рак.
В подобном случае не исключается и туберкулез (даже является одним из самых вероятных вариантов). Нередко длительному кашлю с мокротой подвержены курильщики с затянувшимся бронхитом. Данное заболевание часто имеет хронический характер и вылечивается достаточно тяжело.
Такой вид кашля может быть присущ и людям определенных профессий. Обычно он сопровождает заболевание асбестоз, возникающее в результате длительного контакта с асбестом. Терапия этого профессионального заболевания заключается в прекращении контактов с этим веществом.
Многие люди кашляют по утрам. Зачастую в этом явлении нет ничего необычного, и оно не должно вызывать панику или какие-либо опасения. Просто организму нужно удалить скопившуюся за ночь в легких мокроту. Вопрос кроется в том, что у здорового человека мокроты скапливается не очень много, и утренний кашель практически отсутствует. Если же легкие вырабатывают большой объем мокроты, значит, для этого есть причины.
К самым распространенным причинам утреннего кашля относится курение. Утренний хронический кашель является известным признаком табачного отравления. С возрастом последствия курения становятся все более интенсивными. Причиной утреннего кашля также может послужить туберкулез, хроническая обструктивная болезнь легких, затекание слизи в горло из носовых пазух.
Если человек страдает от ОРВИ или бронхита, если у него наблюдается кашель с мокротой, которая при этом плохо отделяется, то необходимо применение препаратов, которые обладают свойством её разжижать (муколитические средства), либо тех, которые способствуют её лучшему отделении (отхаркивающие препараты). Они могут иметь как растительное, так и синтетическое происхождение.
Большинство людей, стремясь сохранить свое здоровье, отказываются от приема лекарственных средств ненатурального происхождения. Однако, отдавая предпочтение препарата на основе лекарственных растений, следует помнить, что они также обладают множественными побочными эффектами и имеют определенные противопоказания.
Ошибочно думать, что состав растений – это исключительно полезные и лечебные компоненты. В них также входят токсичные и вредные вещества, способные нанести ущерб здоровью. Кроме того, аллергия является частым спутником современных людей. Поэтому даже дорогостоящий и, казалось бы, эффективный препарат, может спровоцировать неожиданную для больного человека реакцию.
Итак, далее мы расскажем обо всех лекарствах, которые могут вам помочь в лечении кашля с мокротой.
Нельзя самостоятельно назначать и применять противокашлевые средства. Их способен рекомендовать только доктор. Ещё одно важное правило касается запрета на совместный приём препаратов из муколитической и противокашлевой групп. Исключение – назначение врачом комбинированных средств. Такие препараты сочетают в себе невыраженный противокашлевый и отхаркивающий эффект.
Существует три вида лекарственных препаратов, направленных на избавление от кашля:
Группа отхаркивающих препаратов , их назначают, когда мокрота в органах дыхания не густая, а кашель продуктивный.
Группа противокашлевых средств и препараты комбинированного действия. Их назначают в том случае, когда больной страдает от непродуктивного и сухого кашля, который нарушает его отдых и снижает аппетит.
Группа муколитических средств. Эти препараты назначают в том случае, если кашель продуктивный, но мокрота при этом густая и вязкая, её отделение затруднено.
В свою очередь, препараты из группы отхаркивающих средств делятся на:
Лекарственные средства резорбтивного действия. За счет раздражения слизистой бронхов происходит увеличение образования мокроты и человек легче её отхаркивает. Эффект наступает после того, как средство усвоится в ЖКТ.
Лекарственные препараты рефлекторного действия. Облегчение удаления мокроты и слизи из бронхов происходит за счет раздражения слизистой, выстилающей желудок. В итоге, у больного возбуждается рвотный центр, но его не рвет, а количество слизи в дыхательных путях увеличивает. Повышается перистальтика мускулатуры, выстилающей бронхи, эпителий, покрывающий более мелкие их ответвления, продвигают скопившуюся слизь к более крупным ветвям.
Муколитические средства, действие которых направлено на разжижение мокроты, в свою очередь, подразделяются на:
Средства, способные оказать влияние на вязкость бронхиального секрета и на эластичность этой слизи. К таким средствам можно отнести, например, АЦЦ.
Препараты, способные ускорить выход слизи из бронхов. К таковым относят, например, Амброксол и Бромгексин.
Средства, способствующие тому, что слизь образовывается в меньшем количестве, например, такие лекарства, как М-холиноблокаторы, Либексин Муко и глюкокортикоиды.
Термопсис после приготовления настоя, способен вызвать у ребенка рвоту, даже при незначительном превышении дозы. Кроме того, цитизин, входящий в состав настоя может спровоцировать непродолжительную стимуляцию дыхания у ребенка с последующим угнетением дыхательной функции.
Показания. Назначают при патологиях дыхательной системы острого и хронического характера. Диагнозы – эмфизема легких, трахеобронхит, бронхит и обструктивный бронхит. Клинический признак для назначения препарата – вязкая мокрота с трудным её отделением.
Фармакологическое действие. Разжижение бронхиального отделяемого, снятие воспаления, стимуляция волнообразных сокращений стенок бронхов, что способствует продвижению слизи к трахее и дальнейшему её выводу из дыхательных путей.
Противопоказания. Наличие индивидуальной чувствительности, язва 12-перстной кишки и желудка. Людям, имеющим непереносимость фруктозы или сахарный диабет в анамнезе, следует с осторожностью принимать данный препарат, выпускающийся в сиропе. Возможность использования при беременности или в возрасте до 3 лет должна быть обсуждена с врачом.
Мукалтин. Цена на таблетки в среднем, составляет 20 рублей. Детям необходимо предварительное растворение таблетки в 1/3 стакана воды. Для взрослых максимальная разовая доза составляет 100 мг. Принимать средство нужно до еды, до 3 раз в день. Максимальная продолжительность лечения – 2 недели.
Алтейка сироп (Сироп Алтея). Цена средство 90-130 рублей. Принимают препарат внутрь, предварительно разведя 1 ложку (чайную) средства в 1/4 стакана воды (возраст – до 12 лет), или, разведя 1 ложку (уже столовую) в 1/2 стакана воды (для взрослых). Принимать до 4 раз вдень. Терапевтический курс составляет полмесяца, но по показаниям врача может быть увеличен.
Корни алтея. Цена на препарат составляет 60 рублей. Для приготовления лекарственного средства, необходимо подогреть стакан воды и всыпать туда столовую ложку корня, предварительно измельченного. После закипания, средство выдерживают на водяные бане ещё четверть часа, затем полученный настой остужают, отжимают и процеживают. Полученный объем нужно будет довести до 0,2 л . Подготовка настоя осуществляется не на прямом огне, а на водяной бане.
Средство перед употреблением нужно взболтать, приём – не более 4 раз в день, после каждого приема пищи. Возрастные ограничения на однократный прием:
6-14 лет – 1 или 2 ложки столовых;
старше 14 лет и взрослые – половина стакана.
Терапия без перерыва не должна превышать 21 дня.
Таблетки от кашля Термопсол. Ценовая категория – от 30 до 50 рублей.
Это препарат базируется на траве термопсиса. Растение обладает способностью раздражать центр дыхания и рвоты, способствуя отхаркиванию мокроты.
В составе трав содержится большое количество алкалоидов, это:
В таблетированной форме препарата дополнительно содержиться гидрокарбонат натрия, который делает мокроту менее вязкой и оказывает стимулирующее воздействие на работу бронхов.
Показания. Вязкая мокрота, сопровождающая бронхит или трахеит + бронхит.
Противопоказания. Таблетки запрещены к приему, если есть, язвенная болезнь, индивидуалная (высокая) чувствительность организма к компонентам препарата.
Применение. Терапия без перерыва – до 5 дней. Дозировка – 1 таблетка. Кратность — 3 раза в день.
Коделак бронхо с чабрецом без содержания кодеина. Этот эликсир можно приобрести по цене 150 рублей. В его состав входит амброксол, натрия глицирризинат и экстракт тимьяна.
Эти средства способны оказывать отхаркивающее, противовоспалительное и муколитическое действие, так как в их составе имеется несколько активных компонентов.
Бронхиты в острой и хронической стадии.
Возраст до 12 лет, период вынашивания ребенка и кормления грудью, индивидуальная непереносимость. Относительные противопоказания: бронхиальная астма, язвенная болезнь, печеночная и почечная недостаточность.
По 1 таблетке 3 раза в день вместе с едой
Расстройства ЖКТ: запоры, диарея, сухость во рту, рвота или тошнота (два последних симптома возникают при применении в высоких дозах).
Сухость дыхательных путей.
5 дней – это тот максимальный срок, во время которого препарат может приниматься без дополнительного врачебного контроля.
Коделак бронхо без содержания кодеина. Ценовой диапазон препарата составляет границу между 120 и 170 рублями. В составе этого лекарственного средства натрия гидрокарбонат, экстракт термопсиса, глицирризинат и амброксол.
Мать и мачеха + подорожник + солодка (отпускается под названием Фитопектол, максимальная цена – 50 рублей)
Шалфей + анис + алтей + почки сосны
Ромашка + фиалка + багульник + солодка + календула
Эликсир Бронхофит от украинского производителя. В состав средства входит подорожник + багульник + солодка + анис + фиалка + шалфей + тимьян.
Отхаркивающий сбор на основе подорожника, мать и мачехи, ромашки, багульника, календулы, солодки и перечной мяты.
Применение. Подогреть 0,2 л воды и добавить туда ложку сбор. Кипятить получившуюся смесь на протяжении четверти часа и после охлаждения и процеживания довести до исходного объема. Все манипуляции выполняются на водяной бане. Лечение курсовое, максимальный срок терапии составляет полмесяца. Принимать на голодный желудок, до приема пищи. Разовая доза составляет 1/4 стакана, количество приемов в сутки – 4.
Нежелательные реакции организма, которые могут возникнуть в ответ на приём препарата: аллергия, расстройства стула, тошнота и изжога.
Трава багульника болотного . Цена лекарственного средства не превышает 35 рублей. Это растение является компонентом многих отхаркивающих сборов, среди которых сбор под номером четыре и Бронхофит. Местное раздражение на бронхи оказывают эфирные масла, входящие в состав растения. Кроме того, трава способствует снятию воспаления, имеет противомикробный эффект и способствует возбуждению миометрия и ЦНС.
Побочные эффекты. Возможно головокружение, повышенная раздражительность и возбудимость, а также развитие бронхоспазма.
Способ применения. Две столовых ложки заливают 0,2 л кипятка и настаивают. Пить нужно по половине стакана до 3 раз в день.
Лист подорожника, максимальная цена лекарственного средства составляет 30 рублей.
источник