Всем известное явление – обморок, не так уж безобидное и довольно часто встречающееся состояние. Единичные обморочные эпизоды, по своей сути, для жизни не опасны и могут возникать на фоне, казалось бы, полного здоровья, вследствие сложившихся обстоятельств (волнение, голод, боль и т.д.)
Гораздо опаснее, если обморок – симптом болезни или нервного расстройства.
Исследования, проведенные у взрослых, показали, что почти каждый третий хоть раз в жизни находился в предобморочном состоянии. Часто обмороки наблюдаются у доноров крови и на приеме у стоматолога.
Каждый из нас должен владеть приемами оказания доврачебной помощи пострадавшему при обмороке, а так же знать последовательность действий при обморок, которые мы подробно рассмотрим в нашей статье. Начнем с определения:
Обморок – это кратковременная (обычно в пределах 10-30 секунд) утрата сознания, в большинстве случаев сопровождающаяся снижением постурального сосудистого тонуса. Как правило, это происходит на фоне уменьшения кровоснабжения головного мозга ниже уровня необходимого для поддержания нормального обмена. В основе обморока лежит транзиторная гипоксия мозга, возникающая вследствие различных причин – уменьшение сердечного выброса, нарушение сердечного ритма, рефлекторного снижения сосудистого тонуса и тд.
Формами острой сосудистой недостаточности, помимо обморока, являются коллапс и шок .
Обморок никогда не возникает внезапно. Чаще всего он сопровождается предобморочным состоянием – резкой бледностью, значительным ослаблением дыхания, учащенным сердцебиением, приливами жара, мельканием мушек перед глазами, ощущение приближающегося падения.
Основные причины обмороков:
- Нарушения регуляции сердечно-сосудистой системы:
- вазодепрессорный обморок;
- ортостатическая гипотония:
- ситуационные обмороки;
- рефлекторные обмороки;
- гипервентиляционный синдром.
- Механическое препятствие кровотоку на уровне сердца и крупных сосудов:
- нарушения ритма сердца;
- сосудистые поражения мозга.
- Потеря сознания при других заболеваниях:
- гипогликемия;
- эпилепсия;
- истерия.
- Резкая бледность кожных покровов;
- Липкий, холодный пот;
- Учащенное сердцебиение;
- Потеря болевой чувствительности.
После потери сознания:
- Пепельно – серый оттенок кожи;
- Слабая пульсовая волна;
- Падение мышечного тонуса;
- Расширение зрачка;
- Потеря ориентации в пространстве.
Обморочные (синкопальные) состояния условно можно разделить на две наиболее встречающиеся формы (виды) обмороков:
- Нейрогенные – в основе которых лежит рефлекторное снижение постурального сосудистого тонуса;
- Обмороки, связанные с заболеваниями сердца и крупных (магистральных) сосудов.
Наиболее часто встречающаяся форма обморока, в основе которой лежит рефлекторное снижение периферического сосудистого тонуса в ответ на факторы внешней среды. Развитию обморока предшествует краткий период. За несколько секунд или минут перед потерей сознания отмечается ощущение дискомфорта, слабости в ногах, тошноты, зевоты, звона в ушах, потемнения в глазах. Вслед за этим человек падает или медленно оседает на пол. Для большинства таких обмороков характерно быстрое и полное восстановление сознания, удовлетворительное самочувствие после приступа.
К этой группе обмороков относятся:
- Вазодепрессорный – чаще возникает у молодых людей в ответ на действие определенных факторов – при боли, страхе, голодании, эмоциональном стрессе, виде крови, духоте, удалении зубов, внезапном сообщении о приятных или неприятных вещах. Это наиболее часто встречающийся вид обмороков, который не представляет серьезной угрозы здоровью и жизни.
- Ортостатический – возникает при резком изменении положения тела из горизонтального в вертикальное. В механизме возникновения этого состояния большую роль играет нарушение вегетативной нейрорегуляции. При тщательном обследовании таких пациентов врачи отмечают постоянные жалобы на чувство утомляемости по утрам, снижение работоспособности, постоянными головными болями и головокружениями. Ортостатические обмороки могут наблюдаться в период выздоровления после перенесенных простудных заболеваний, при длительном постельном режиме, в послеоперационный период, а так же при неправильном приеме некоторых лекарственных средств (нейролептиков, антидепрессантов).
- Вестибулярный – чаще наблюдается у детей и подростков с повышенной возбудимостью вестибулярного аппарата. Возникает во время морской прогулки или длительном пребывании на качелях. Обморок возникает внезапно, сознание восстанавливается довольно быстро.
- К этой же группе относят обмороки, возникающие при повышенной чувствительности каротидного синуса, при раздражении ветвей блуждающего нерва. При этом происходит резкое урежение частоты сердечных сокращений, снижение артериального давления и как следствие вторичная недостаточность кровоснабжения головного мозга. Такие обмороки чаще наблюдаются у лиц пожилого возраста, при резких поворотах головы, надавливании подушкой во время сна, при ношении тугих воротничков или галстуков.
- Ситуационные обмороки – могут возникать при длительном кашле, дефекации, мочеиспускании, длительном нахождении в горах, при занятиях спортом, в частности при поднятии штанги.
Как мы уже говорили, единичные обморочные эпизоды, по своей сути, для жизни не опасны. Но причины для тревоги есть, если обморок:
- Является следствием какого – либо заболевания сердца и сосудов;
- Сопровождается травмой головы;
- Повторяется регулярно и через короткие промежутки времени;
- Случается, у пожилых людей на фоне полного здоровья;
- Сопровождается исчезновением всех рефлексов глотания и дыхания.
В большинстве случаев диагноз можно установить на основании подробного опроса пациента, физикального обследования и регистрации ЭКГ. В некоторых случаях проводят позиционные пробы, иногда на фоне медикаментозной терапии.
При наличии заболеваний сердца: холтер мониторинг, ЭКГ, КТ или МРТ мозга, ангиография.
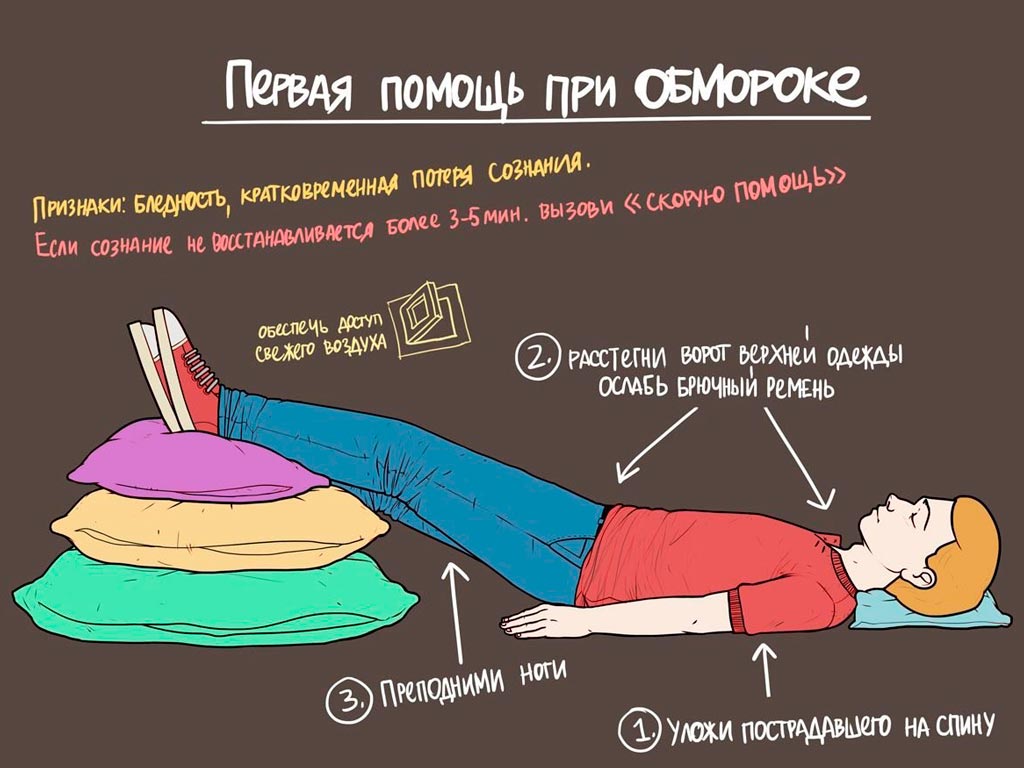
Последовательность действий при обмороке:
- Уложить пострадавшего в горизонтальное положение на ровную твердую поверхность на спину (в случае если положение тела не естественное после обморока);
- Придать возвышенное положение нижним конечностям, подложив под них подушку, рюкзак или просто скрученную в валик верхнюю одежду (при отсутствие данных вещей, попросить помощи или держать ноги самостоятельно);
- Освободить от стесняющей одежды шею и грудь, расстегнув тугие воротнички, верхние пуговицы на рубашках, блузках;
- Дать приток свежего воздуха, открыв форточки, двери или вынести пострадавшего на свежий воздух;
- Опрыскать лицо пострадавшего холодной водой;
- Дать понюхать ватку с нашатырным спиртом, растерев виски, заушные пространства, энергично растереть мочки уха.
- На помощь больному человеку придет и специальный массаж. Оказание помощи заключается в массировании подушечек пальцев на руках, в массировании определенных точек. Одна из них расположена под носовой перегородкой, другая – в центре складки под нижней губой.
- После восстановления сознания напоить человека крепким сладким чаем.
Если больной не приходит в сознание, то необходимо исключить черепно – мозговую травму (если имело место падение) или другие причины временной утраты сознания. Вызвать скорую помощь.
Никогда не следует:
- Сразу после обморока усаживать человека. Это может привести к повторному обморочному эпизоду.
- Оставлять человека одного и пытаться бежать за помощью. Лучше вызвать по телефону скорую помощь, и до приезда врача оказывать необходимые доврачебные мероприятия.
- Сразу после обморочного эпизода давать человеку, какие-либо лекарственные средства для повышения давления или иные без назначения врача скорой помощи.
- Отпускать человека одного домой без сопровождения, даже если человек уверяет, что чувствует себя замечательно.
- Разрешать человеку усаживаться за руль автомобиля.
- Бить, шлепать по щекам.
Для предотвращения повторных приступов при нейрогенных обмороках следует отказаться от вредных привычек, питаться сбалансировано, рационально. Физические нагрузки умеренные. Следует ввести в привычку ежедневные прогулки на свежем воздухе, не менее 1,5-2 часов. Рекомендуются занятия плаванием, специальные упражнения на наклонном столе, закаливание, массаж головы и шейно – воротниковой зоны. При стрессовых обмороках следует повышать эмоциональную устойчивость, нормализовать состояние вегетативной нервной системы. Народная медицина рекомендует заваривать чаи на основе травы мяты, мелисы, валерианы. Иногда требуются сеансы психотерапии, гипноз.
У больных с симптоматическими обмороками терапевтические мероприятия направлены на лечение тех заболеваний, которые являются причинами обмороков, например устранение аритмии.
Рекомендуем к просмотру видео, рассказывающее про необходимые доврачебные действия, как для взрослого так и для детей
Холодный пот – это состояние, которое возникает, когда повышенная потливость сопровождается ощущением холодной кожи. Это не патология, а симптом, который может быть обусловлен патологическими или непатологическими условиями.
Не существует природных или фармацевтических средств, способных вылечить холодную потливость, саму по себе, так как лечение должно быть направлено на лечение основной причины.
Когда мы говорим о холодном поте , то имеем ввиду симптом, который характеризуется обильным потоотделением, сопровождающимся чувством холода и холодной кожи.
Сам по себе, холодный пот не является патологией, это только симптом, который может быть вызвана как болезненным состоянием, так и непатологическими условиями.
Холодный пот случается у любой категории людей: от детей до пожилых, от женщин до мужчин, – и возникает, в основном, на уровне рук, ног, подмышек, груди, спине и лице.
В некоторых случаях холодный пот появляется только ночью, в то время как в других – случается в светлое время суток.
Холодный пот является неспецифическим симптомом, поэтому важно наблюдать за другими проявлениями, которые могут сопровождать эту проблему, чтобы понять, что является причиной холодного пота.
Среди симптомов, которые могут появляться вместе с холодным потом, мы имеем:
- Головокружение и ощущение слабости, типичные проявления гипогликемии, рака шейки матки, низкого кровяного давления и паники.
- Боли в груди или в верхней части желудка может быть симптомом инфаркта миокарда.
- Боль в груди с иррадиацией в руку и левое плечо, что даёт подозрение на инфаркт.
- Тошнота и иногда рвота, особенно в случаях артериальной гипотензии или гипогликемии, или в случае приступов тревоги, паники, расстройств желудка и укачивания.
- Бледность и слабость, которые могут указывать на ситуацию гипотензии, гипогликемии, укачивания и панической атаки.
- Приливы и изменения настроения, обычно относимые к менопаузе.
- Трудности с дыханием, вызванные инфекционным заболеванием, панической атакой или анафилактическим шоком.
- Лихорадка, которая часто ассоциируется с инфекционным заболеванием.
- Диарея в случае вирусного или бактериального гастроэнтерита.
- Тахикардия, сердцебиение, тремор и чувство стеснения в груди, типичные для панических атак или тревоги.
Холодная потливость связана с реакцией на биохимическом уровне. Из-за сильного стресса организм синтезирует «гормоны стресса» (например, кортизол и адреналин), ответственные за появление холодного пота через увеличение производства пота из потовых желез, и, одновременно, сужение кровеносных сосудов (отвечает за ощущение холода).
Причиной такого стресса могут быть как патологические состояние, так и непатологические условия.
Иногда холодный пот является признаком патологии и, следовательно, сопровождается симптомами соответствующего заболевания.
Среди патологических причин холодного пота следует выделить:
- Инфаркт миокарда , когда холодный пот сопровождается болью в эпигастральной области (верхней части живота) или в груди, которая иррадиирует в руку и левое плечо, а также головокружением и тошнотой; это может быть признаком инфаркта, поэтому необходимо немедленно обратиться в отделение неотложной помощи.
- Гипогликемия , снижение уровня сахара в крови, вытекающие из патологических причин, таких как сахарный диабет, или непатологические причины, такие как длительное голодание, – являются одной из причин холодного пота; они часто сопровождаются бледностью кожных покровов, головокружением, обморочным состоянием и тошнотой.
- Ожоги , наличие обширных зон ожогов на коже, например, после чрезмерного пребывания на солнце, может привести к появлению холодного пота.
- Состояние септического шока (наличие инфекции по всему организму), анафилактического шока (в результате аллергической реакции) или токсического шока (наличие токсинов в крови), может привести к холодному поту вместе с другими симптомами, такими как затруднение дыхания, лихорадка, озноб, слабый пульс и низкое кровяное давление.
- Заболевания инфекционного происхождения, такие как грипп, туберкулез, спид, мононуклеоз, пневмония и вирусный или бактериальный энтерит, вызывают холодный пот вместе с другими симптомами, такими как лихорадка, диарея и озноб.
- Перепады давления , резкие снижения или повышения артериального давления могут проявляться холодным потом, сопровождающимся ощущением тяжести в ногах, головокружением, слабостью, тошнотой.
- Некоторые опухоли , например, лимфома, могут вызвать холодный пот, который появляется преимущественно в ночное время и сопровождается другими симптомами, такими как потеря веса, «беспричинная» лихорадка и слабость.
- Остеохондроз шейного отдела с защемления нервов, которые бегут начало в этой части позвоночника, может вызывать чувство тошноты, появление холодного пота и головокружение.
К числу непатологических причин холодного пота относятся условия, которые происходят в сочетании с некоторыми физическими или психологическими ситуациями, в которых оказывается субъект.
Например, холодный пот может возникнуть в случае:
- Проблем с желудком , при наличии расстройств в работе желудка, при высокой физической активности после еды или в случае приступа гастрита может возникнуть холодная потливость, которая сопровождается снижением артериального давления и головокружением.
- Тревога, сильный приступ тревожности могут проявляться холодным потом, сердцебиением, тахикардией, чувством «душевной боли» или стеснения в груди.
- Панические атаки : холодная потливость, вместе с тремором, головокружением, чувством тошноты, является одним из основных симптомов панических атак.
- Менопауза : гормональные изменения, которые происходят в период менопаузы, приводят к появлению ряда симптомов, включая холодный пот, который возникает обычно сразу после чувства жара.
- Приступы морской болезни , то есть укачивания во время движения на транспорте, могут приводить к появлению тошноты, слабости, головокружения, холодного пота, а иногда рвоты.
- Тепловой шок : быстрый переход от горячей температуры к холодной и наоборот (как это может произойти, например, летом, когда мы с жарым заходим в помещение с кондиционером), может привести к возникновению холодного пота.
Холодный пот является симптомом, а не патологией, и, следовательно, не существует средств и методов лечения от этой проблемы.
Природные или фармакологические направлены на устранение причины, которая лежит в основе появления холодный пот.
Избавиться от холодной потливости, связанной непатологическими причинами, могут помочь следующие природные средства:
- Если холодный пот является следствием менопаузы, то можно прибегнуть к специфическим добавкам на основе лекарственных трав (например, красный клевер богат фитоэстрогенами) и минеральных солей (особенно магния), которые помогают уменьшить симптомы, связанные с менопаузой.
- Когда холодный пот связан с укачиванием, можно воспользоваться таблетками на основе имбиря, который содержит активные компоненты, полезные для лечения тошноты.
- Если холодный пот является следствием тревоги и панических атак, вы можете прибегнуть к средства альтернативной медицины на основе успокаивающих и расслабляющих растений, таких как ромашка, мелисса, валериана, пассифлора и боярышник.
- В случае, если холодный пот связан с проблемами желудка, натуропаты рекомендуют выпить настой мяты или раствор пары чайных ложек пищевой соды.
Когда холодная потливость вызвана заболеваниями, в зависимости от типа патологии и общего состояния пациента, врач может назначить:
- антибиотики , если холодный пот вызван бактериальной инфекцией.
- лекарства для регулирования кровяного давления , в случае когда холодный пот связан с проблемами работы сосудов.
Внимание! Если холодный пот сопровождается симптомами, которые указывают на сердечный приступ или анафилактический шок, следует немедленно обратиться за медицинской помощью!
В целом, всегда рекомендуется обращаться к врачу при возникновении повторных эпизодов холодного пота, чтобы исключить патологические причины и выбрать правильную терапию.
источник
Обморок (syncope)- церебральный приступ аноксическоишемического происхождения, проявляющийся кратковременной утратой сознания и преходящими гемодинамическими нарушениями вследствие недостаточности гомеостатических механизмов.
Обморок (синкопальное состояние, синкопе) – это внезапная кратковременная потеря сознания вследствие, как правило,кратковременного уменьшения мозгового кровотока. Не редко сопровождается падением и нарушением деятельности сердечно-сосудистой системы.
Обморок встречается практически у трети населения планеты, причем, как среди здоровых людей, так и среди страдающих патологией сердца и сосудов.
Причины обморочных состояний
1. Нейрогенные — более 50% от всех обмороков.
2. Кардиогенные — 25% от всех обмороков.
3. Сосудистые нарушения (значительные атеросклеротические отложения в сосудах головы и шеи, транзиторные ишемические атаки, инсульты).
4. Внезапное повышение внутричерепного давления (опухоль, гидроцефалия, кровоизлияние в мозг).
5. Уменьшение содержания кислорода, сахара, электролитов в крови (гипоксия, анемия, гипогликемия, почечная и печеночная недостаточность).
6. Уменьшение объема циркулирующей крови (кровотечение, избыточное мочеиспускание, сильный понос).
7. Отравления угарным газом, грибами, алкоголем и т. д.
8. Психические нарушения (гипервентиляционный синдром, истерический невроз).
9. Также выделяют другие формы потери сознания, которые возникают в результате эпилепсии, черепно-мозговых травм, инфекций и т. д.
Основными патофизиологическими механизмами, лежащими в основе обморочных состояний, являются недостаточное поступление к мозгу кислорода или глюкозы, а также судорожная активность. Очень важно исключить возможность эпилептоидного припадка с потерей сознания. В обоих случаях человек падает и теряет сознание, но это два совершенно разных состояния, которые требуют разного лечения.
Факторами, провоцирующими наступление обморока, являются предшествующее голодание, переутомление, злоупотребление алкоголем, инфекция, недавно перенесенные тяжелые заболевания, тепловой или солнечный удар, интоксикация, черепно-мозговая травма, нахождение в душном помещении и т. д. Обморок также может развиться в результате волнения, испуга, при виде крови, от сильной боли при ударах и травмах.
Первыми признаками приближающегося обморока часто являются головокружение со звоном в ушах, чувство пустоты в голове, резкая слабость, зевота. Затем появляется потемнение в глазах, холодный пот, дурнота, тошнота, онемение конечностей, усиление деятельности кишечника. Кожа становится бледной, пульс слабым, нитевидным, артериальное давление снижается. Глаза сначала блуждают, затем закрываются, наступает кратковременная потеря сознания (до 10 с), больной падает. Затем сознание постепенно восстанавливается, глаза открываются, нормализуется дыхание и сердечная деятельность. Некоторое время после обморока остаются головная боль, слабость, недомогание.
Предобморок (предсинкопальное состояние) – появляется чувство дурноты, потемнения в глазах, заложенности ушей, потливость. Продолжается от нескольких секунд до 1–2 мин.
Обморок (синкопальная фаза) – происходит потеря сознания на короткое время, человек падает, кожные покровы бледные, влажные, дыхание поверхностное, пульс слабый, артериальное давление снижено, зрачки расширены. Продолжается от нескольких секунд до 1 мининуты.
Постобморочная (постсинкопальная) фаза – приходя в себя, человек испытывает общую слабость, разбитость, головокружение, тревогу, при этом память сохранена. Продолжительность фазы несколько минут.
Такие обмороки не представляют опасности для жизни и проходят самостоятельно.
Обмороки, возникающие вследствие заболеваний сердца и крупных сосудов . Наиболее часто такие обмороки бывают из-за нарушений ритма сердца (аритмий). Характеризуются внезапной потерей сознания, падением, резкой бледностью кожи, которая впоследствии может смениться ее покраснением, возможным развитием судорог. Обмороки при аритмиях с урежением частоты сердечных сокращений ниже 20 ударов в минуту вплоть до отсутствия сердечных сокращений в течение 5-10 с (брадиаритмические), как правило, не являются причиной внезапной смерти. Если обморок возникает при аритмиях с внезапным увеличением частоты сердечных сокращений более 200 ударов в минуту (тахиаритмические), то это, довольно часто, приводит к внезапной смерти.
Обмороки, возникающие вследствие заболеваний сосудов головного мозга или нарушения кровообращения в системе позвоночных артерий при шейном остеохондрозе. Возникают внезапно, чаще в вертикальном положении тела, продолжаются до 1 мин, заканчиваются быстро, без спутанности сознания. Как правило, не представляют риска для жизни.
Причину обморока необходимо распознать как можно скорее. Для этого нужно уточнить его продолжительность, быстроту утраты сознания и его восстановления, наличие предвестников обморочного состояния, потери памяти. Кроме того, необходимо выяснить возможные провоцирующие факторы обморока, перенесенные заболевания, наличие обмороков в прошлом, а также самочувствие в межприступном периоде.
Обследование при обмороках
Если причина обморока неясна или возникают малейшие сомнения в стабильности больного, необходимо вызвать бригаду скорой медицинской помощи. Первичный план обследования пациента, перенесшего обморок, включает в себя:
- общий анализ крови;
- анализ крови на сахар;
- электрокардиограмму;
- рентгенологическое исследование органов грудной клетки.
Первая помощь при обмороке
- Придать телу пострадавшего горизонтальное положение, причем ноги должны быть выше головы (это позволит улучшить кровоснабжение мозга), а голову повернуть на бок (для предотвращения западания языка). Можно уложить человека на пол. Соблюдать горизонтальное положение нужно до тех пор, пока не пройдет ощущение мышечной слабости.
- Расстегнуть пострадавшему воротник или ослабить тугую одежду, сбрызнуть лицо холодной водой. Похлопать по щекам.
- Измерить артериальное давление и уровень сахара в крови с помощью глюкометра (если есть).
- Дать вдохнуть пострадавшему пары нашатырного спирта.
- При ознобе укутать человека пледом или теплым одеялом.
- После возвращения сознания и исчезновения слабости, вставать нужно постепенно и осторожно, вначале проведя некоторое время в положении сидя.
Для профилактики обмороков необходимо:
Отказаться от вредных привычек (употребление алкогольных напитков, курение).
В дни ухудшения самочувствия употреблять соленую пищу, настойку боярышника, лимонника, крепкий кофе или чай, особенно при пониженном артериальном давлении.
После пробуждения сесть в кровати, самостоятельно сделать легкий массаж рук, шейно-затылочной области, убедиться в отсутствии головокружения, чрезмерной легкости в голове и только после этого вставать.
Вставать постепенно, на выдохе, имея возможность при появлении признаков обморока ухватиться за мебель.
Если у человека случился обморок, симптомы всегда будут характерные. По ним можно понять, что произошло с человеком, и оказать ему помощь.
Обморок представляет собой внезапную потерю сознания. Состояние отличается кратковременностью. Мозг недостаточно обеспечивается кислородом и другими веществами, вследствие чего временно уменьшается кровоток.
Очень часто незадолго до обморока начинает кружиться голова, особенно это явление происходит в стоячем положении. Затем человек падает. После этого наблюдается повышение артериального давления.
Симптомы обморока зависят от того, что послужило его причиной.

- Нарушение сердечного ритма. Характеризуется внезапностью как его начала, так и окончания. Перед этим больной нередко ощущает собственное сердцебиение.
- Обморок ортостатической природы. Возникает он в результате резкой смены положения или длительного положения стоя, особенно в жару. Это происходит по причине застоя крови в венах нижних конечностей и значительного снижения давления. Такой обморок проявляется бледностью кожных покровов, испариной и резким оседанием тела.
- Обморок вазовагальной природы. Случается в положении сидя или стоя. Клинические симптомы такого состояния проявляются тошнотой, слабостью, зевотой, повышенным потоотделением и снижением остроты зрения, которые предшествуют обмороку. Далее бледнеют кожные покровы, резко замедляется пульс, после чего человек и падает в обморок.
- Колебания веществ в крови. Например, если причиной послужила гипокапния, при которой уменьшается уровень углекислого газа, то проявляются такие симптомы: медленное начало и завершение обморока, он никогда не начинается внезапно. Сигналами-предшественниками являются покалывание в пальцах, дискомфортные ощущения в грудине. Тем же характеризуется обморок по причине гипогликемии, то есть снижением уровня сахара в крови.
Отдельно выделяют обморок истерического характера, однако он не является истинным. Пульс и давление остаются в норме, отсутствуют и другие характерные признаки.

- чувство дурноты;
- резкая слабость;
- расширение зрачков;
- бледность кожных покровов;
- подкашиваются ноги, вследствие чего человек медленно оседает;
- падение.
Обычно приступ продолжается 10 секунд. Человек может прийти в себя самостоятельно, но, возможно, ему необходимо оказать первую помощь.
Существует несколько основных причин, по которым может случиться приступ.

- Нарушение сердечного ритма. Когда резко падает давление, организм не может быстро компенсировать это повышенным выбросом крови.
- Кислородное голодание. Например, при повышенных физических нагрузках растет потребность организма в кислороде. На фоне этого человек чувствует себя хорошо в расслабленном состоянии, но при нагрузках может ощущать слабость. Непосредственно после нагрузки человек может потерять сознание. Это объясняется одновременным падением сокращений сердца. Это приводит к понижению давления.
- Кровотечение. При обильном кровотечении происходит уменьшение объема крови.
- Обезвоживание. Например, при сильной диарее, повышенном потоотделении или мочеотделении.
- Психоэмоциональное состояние. Сильный стресс, страх, паника – все это тоже привести к обмороку.
Это наиболее распространенные причины, которые могут спровоцировать приступ.
Если у человека случился обморок, он должен обратиться к врачу. Цель – определение причины, которая повлекла за собой это состояние. Это необходимо для того, чтобы в дальнейшем заняться лечением первичного заболевания. Если этого не сделать, во-первых, заболевание может прогрессировать, что может нести угрозу здоровью и жизни человека. Особенно если это заболевания сердечно-сосудистой системы: аортальный стеноз, нарушение сердечного ритма и др. Обмороки будут повторяться.
При диагностическом обследовании врач обращает особое внимание на такие факторы:
- возраст больного;
- когда и после чего случился первый обморок;
- периодичность последующих приступов;
- сигналы, которые предшествовали приступу;
- мероприятия, которые возвращают больного в сознание.
Ценную информацию часто предоставляют и люди, которые были рядом с человеком во время приступа.
Очень важен сбор анамнеза, в частности информации о наличии заболеваний хронического характера (сердечно-сосудистой системы, сахарный диабет и др.), а также о регулярном приеме каких-либо препаратов.

- Электрокардиограмма, или ЭКГ. Врач просит, чтобы больной сделал серию частых, глубоких и быстрых вдохов и выдохов. При этом врач наблюдает и контролирует сердечные сокращения при помощи электрокардиограммы. Одновременно с этим он массирует область над частью сонной артерии, которая содержит нервные окончания. Эти окончания отвечают за давление и называются каротидным синусом.
- Холтеровский монитор. Он представляет собой устройство маленького размера, которое больной носит в течение суток не снимая. При этом в течение всего этого времени регистрирует сердечный ритм. Если его нарушение совпадает с началом приступа, это и есть первопричина.
- Эхокардиография. Цель – обнаружение структурного или функционального заболевания сердца.
- Анализ крови. Цель – выявить возможную гипогликемию, то есть пониженный уровень сахара или низкий уровень эритроцитов (анемия).
- Электроэнцефалография. Метод, который применяется при подозрении на эпилепсию. Это заболевание тоже может стать причиной повторяющихся обмороков.
Врач направляет больного на ту или иную диагностическую процедуру, в зависимости от предполагаемой причины приступов. В любом случае целью диагностики является выявление и подтверждение этой самой причины.
Схема лечения зависит в первую очередь от причины, которая вызывает обмороки.

Если же такое состояние случилось и тем более повторяется у пожилых людей, это является поводом для беспокойства. Часто причиной является несколько болезней, которые взаимосвязаны друг с другом. В любом случае это свидетельствует о том, что сердце и кровеносные сосуды не могут адекватно корректировать снижение давления.
Медикаментозная терапия проводится в зависимости от . Так, медикаментозную коррекцию назначают при анемии, гипогликемии и т. п. Такой подход имеет высокий терапевтический эффект. Показана лекарственная терапия и при нарушениях ритма сердца.
В некоторых случаях показано хирургическое вмешательство. Например, при слишком редких сердечных сокращениях внедряется кардиостимулятор для коррекции ритма, а в некоторых случаях – дефибриллятор.
Очень важно уметь оказать неотложную помощь человеку, упавшему в обморок.
Для этого достаточно знать, что нужно делать в такой ситуации, а чего делать категорически нельзя. Итак, какие шаги нужно предпринять, чтобы вывести человека из бессознательного состояния:
- аккуратно уложить человека, при этом следя, чтобы он не ударился головой;
- ноги должны быть расположены как можно выше головы;
- расстегнуть всю обтягивающую одежду, в частности ворот рубашки, ослабить галстук;
- обеспечить доступ свежего воздуха: вот почему так важно, чтобы вокруг человека не стояли люди, что так часто бывает, если кто-то потеряет сознание на улице.
Что касается действий, которые недопустимы, то это любые попытки привести человека в чувство: нельзя поднимать его, брызгать в лицо водой, давать пощечины или подносить к носу нашатырный спирт.
источник
Пожары и взрывы
Взрывы и их последствия — пожары, возникают на объектах, которые производят взрывоопасные и химические вещества. При горении многих материалов образовываются высокотоксические вещества, от действия которых люди гибнут чаще, чем от огня. Раньше при пожарах выделялся преимущественно угарный газ. При горении веществ искусственного происхождения (полистирол, полиуретан, винил, нейлон, поролон) в воздух помещений и окружающую среду выделяются синильная, соляная и муравьиная кислоты, метанол, формальдегид и другие высокотоксичные вещества.
Наиболее взрыво- и пожароопасные смеси с воздухом образуются при вытекании газообразных и сжиженных углеводородных продуктов (метан, пропан, бутан, этилен, пропилен).
От трети до половины всех аварий на производстве связано со взрывами технологических систем и оборудования (реакторы, емкости, трубопроводы). Пожары на предприятиях могут возникать также вследствие повреждения электропроводки и машин, которые находятся под напряжением, отопительных систем.
Проведенные в США исследования показали, что пожары и взрывы происходят из-за: неисправности электрооборудования — в 23% случаев; курения в ненадлежащем месте – 18%; перегрева оборудования вследствие трения в неисправных узлах машин – 10%; перегрева горючих материалов – 8%; контактов с горючими поверхностями из-за неисправности котлов, печей, дымоходов – 7%; контактов с пламенем, воспаления от пламени горелок – 7%; воспаления от горючих частиц (искры) от установок и оборудования для сжигания – 5%; самовоспламенения горючих материалов – 4%, зажигания материалов при резке и сварке металла – 4%.
Более 63% пожаров в промышленности обусловлено ошибками людей или их некомпетентностью. Когда предприятие сокращает штаты и бюджет аварийных служб, снижается эффективность их функционирования, резко возрастает риск возникновени я пожаров и взрывов, а также уровень человеческих и материальных потерь.
I стадия (прекома): появляются чувство тревоги, тоски, апатия, эйфория. Замедление мышления, ухудшение ориентации, расстройство сна.
II стадия: значительные нарушения сознания с дезориентацией во времени и пространстве, приступы возбуждения сменяются депрессией и сонливостью.
III стадия (глубокая кома): сознание отсутствует, характерны ригидность мышц конечностей и затылка, маскообразное лицо, клонус мышц стопы, патологические рефлексы. Довольно часто отмечаются желтушность кожи и склер, увеличение печени и селезенки, своеобразный «сладковатый» запах изо рта, диспепсические расстройства, подкожные кровоизлияния, признаки повышенной кровоточивости слизистых. Наклонность к брадикардии, снижение артериального давления. Нередко повышение температуры тела. Функции печени нарушены. При «экзогенной» печеночной недостаточности выраженная гипераммониемия или гипокалиемия (гипонатриемия). В терминальный период расширяются зрачки, реакция на свет исчезает, угасают роговичные рефлексы, наступают паралич сфинктеров и остановка дыхания.
Доврачебная помощь. Внутримышечно 400-500 мкг витамина В^ и 1-2 мл 1 % раствора
викасола. При психическом возбуждении под кожу 1 мл 1 % раствора промедола с 1 мл 1 % раствора димедрола. При сосудистой недостаточности, кроме того, под кожу 2 мл 20% раствора камфоры и 2 мл кордиамина. Срочный вызов машины скорой помощи.
Анафилактический шок.
Аллергическое заболевание. Симптомы. Возникает в сроки от 10 с до 10—15 мин (в отдельных случаях до 4 ч) после парентерального введения белковых (сывороток, антибиотиков и др.) и небелковых препаратов. Короткий продромальный период с ознобом, онемением конечностей, иногда ангионевротическим отеком. Одышка, тахикардия, глухость тонов сердца, падение артериального давления, холодный пот, рвота, боли в животе, понос. Часто развивается терминальное состояние.
Доврачебная помощь. Уложить больного, повернуть его I олову в сторону и держать нижнюю челюсть во избежание асфиксии рвотными массами. Если у больного есть зубные протезы, их необходимо удалить. Если анафилактический шок возникает после введения какого-либо вещества в конечность т- наложение на конечность жгута. Введение 0,5- 1 мл 0,1 % адреналина в место инъекции. Срочный вызов машины скорой помощи.
3. СЕРДЕЧНО-СОСУДИСТЫЕ ЗАБОЛЕВАНИЯ
Стенокардия.
Симптомы. Приступообразная боль за грудиной или в области сердца, возникающая обычно при физическом или эмоциональном напряжении, иногда в покое, во время сна. Боль чаще сжимающая, иррадиирует в левую руку, продолжительностью до 10 мин (реже длительнее). Характерен быстрый положительный эффект от приема нитроглицерина.
Пульс и артериальное давление без особых изменен изредка проходящие нарушения сердечного ритма. Изменения ЭКГ или отсутствуют, или регистрируются только во время приступа и в ближайшие 1-2 ч после него (сравнивать с ЭКГ до приступа) в неясных случаях используют регистрацию ЭКГ после приема нитроглицерина или после физической нагрузки.
Доврачебная помощь. Уложить на кушетку. Быстрое устранение боли: под язык таблетку нитроглицерина (0,0005 г) или 1-2 капли 1% раствора нитроглицерина на кусочке сахара. Грелки к ногам.
При отсутствии быстрого эффекта (если боль в течение 3-5 мин не купировалась) — немедленно под кожу 1-2 мл 1-2% раствора промедола (омнопона) с 0,5 мл 0,1 % атропина. Ингаляция кислорода. При ухудшении состояния больного немедленно вызвать машину скорой помощи.
Инфаркт миокарда.
Симптомы. Сильная сжимающая боль за грудиной или в области сердца — нередко распространяющаяся на всю переднюю поверхность грудной клетки, с иррадиацией в левую руку, лопатку, шею, нижнюю челюсть. Боль длительная — до нескольких часов, с возможными короткими светлыми промежутками, сопровождается чувством страха смерти и не устраняется нитроглицерином. Больнои обычно беспокоен, бледен. Кожа часто покрыта холодным потом. Обнаруживается тахикардия У части больных нарастают признаки левожелудочковой недостаточности и появляются другие ранние осложнения. Небольшое или умеренное повышение температуры в ближайшие 2-5 дней после приступа. Возможна нетипичная локализация боли (в области эпигастрия) могут появиться тошнота и рвота. Иногда уже в начале приступа на первый план в клинической картине выходят осложнения (аритмия, сердечная недостаточность и др.).
Изменения ЭКГ в типичных случаях отмечаются уже во время болевого приступа и претерпевают в олижаишие дни характерную динамику. У части больных изменения ЭКГ нехарактерны, выявляются лишь через несколько дней или отсутствуют.
Доврачебная помощь. Уложить больного на кушетку и не разрешать вставать! В начале болевого синдрома — под язык таблетку нитроглицерина (0,0005 г) или 1 —1 капли 1 % раствора нитроглицерина на кусочке сахара. Под кожу 1 мл 1 % раствора морфина или 1—2 мл 1—2% раствора промедола с 0,5 мл 0,1% раствора атропина. При отсутствии эффекта срочно вызвать машину скорой помощи.
Острая сердечная недостаточность. Левожелудочковая (сердечная) астма.
Является клиническим проявлением острой сердечной левожелудочковой недостаточности. Чаще всего наблюдается при инфаркте миокарда, атеросклеротическом кардиосклерозе, гипертонической болезни, миокардите, аортальных пороках сердца, нефрите.
Симптомы. Приступ одышки (удушья), наступающий чаще в покое (ночью). Больные обращают внимание, что когда они в постели сядут и опустят ноги, то чувствуют себя несколько лучше. Лицо бледное с синюшным оттенком. Пульс учащен, иногда аритмичен. Артериальное давление может умеренно повышаться. Тоны сердца глухие, часто эмбриокардия.
В нижних отделах обоих легких незвучные мелкопузырчатые хрипы, иногда лишь небольшое количество сухих хрипов на фоне жесткого дыхания. Приступ сердечной астмы нередко заканчивается отеком легких (помнить об астматическом безболевом варианте инфаркта миокарда).
Доврачебная помощь. Обеспечить больному сидячее (с опущенными ногами) положение. Под кожу 1 мл 1—2% раствора морфина с 0,3—0,5 мл 0,1% раствора атропина. Грелки к ногам. Ингаляция кислорода. При ухудшении состояния больного немедленно, вызвать машину скорой помощи.
Отек легких.
Является проявлением острой сердечной левожелудочковой недостаточности, часто возникает на фоне сердечной астмы и инфаркта миокарда.
Симптомы. Удушье с клокочущим дыханием и выделением значительного количества пенистой, иногда розоватой мокроты. Обычно такие больные сидят с опущенными ногами. Цианоз лица, холодный пот, пульс слабого наполнения, частый. Артериальное давление в тяжелых случаях снижается. Глухость тонов сердца, нередко ритм галопа. В легких выслушивается обильное количество разнокалиберных влажных хрипов.
Доврачебная помощь. Обеспечить полусидячее (с опущенными ногами) положение. Под кожу — I мл 1-2% раствора омнопона (промедола) с 0,5 мл 0,1 % раствора атропина и 2 мл кордиамина, грелки к ногам. Ингаляция кислорода. Срочно вызвать машину скорой помощи.
Острая дистрофия миокарда от перенапряжения.
Симптомы. После физического (нервно-физического) перенапряжения возникают резкая общая слабость неприятные ощущения или неопределенного характера боли в области сердца, одышка, усиливающиеся при движении, головокружение и иногда рвота. При осмотре бледность лица с цианотичным оттенком тахикардия, гипотония, глухость тонов сердца, нередко увеличение печени. В тяжелых случаях явления острой сердечной недостаточности, по типу сердечной астмы или отека легких. Часто регистрируются патологические изменения ЭКГ.
Доврачебная помощь. См. неотложную помощь при сердечной астме (отеке легких)
Гипертонический криз.
Различают гипертонические кризы двух типов:
I тип наблюдается чаще при ранних стадиях гипертонической болезни. Начало внезапное, продолжительность не более 2 ч.
II тип в более поздних стадиях гипертонической болезни развивается постепенно, продолжается от нескольких часов до нескольких дней.
I тип: резкая головная боль, головокружение, чувство жара, потливость, сердцебиение похолодание и дрожь в конечностях, общее возбуждение и беспокойство. Гиперемия лица, сменяющаяся бледностью. Пульс учащен и напряжен, артериальное давление значительно повышено (преимущественно максимальное).
II тип: головная боль, тяжесть в голове, головокружение, звон в ушах, оглушенность нередко тошнота и рвота. Могут быть сжимающие боли в области сердца и одышка, преходящие амнезии, парестезии, гемипарезы. Вялость и адинамия. Гиперемия лица с синюшным оттенком. Пульс обычно не учащен. Артериальное давление (как систолическое, так и диастолическое) значительно повышено.
При кризах обоих типов часто наблюдаются субфебрилитет, умеренный лейкоцитоз, незначительные изменения в моче. Гипертонические кризы могут осложняться инсультом, инфарктом миокарда, отеком легких.
Доврачебная помощь. Уложить больного на кушетку и не разрешать вставать. Психический и физический покой. Горчичники на затылок, горячие или горчичные ножные ванны. Срочно вызвать машину скорой помощи.
Острая сосудистая недостаточность.
Обморок – острая сосудистая недостаточность с кратковременной потерей сознания. Встречается при психических травмах резком болевом раздражении, при внезапном вставании после длительной гиподинамии, а также при острых инфекционных заболеваниях, интоксикациях, внутреннем кровотечении и других видах кровопотерь. Чаще наблюдается у лиц с сосудистой неустойчивостью при наклонности к гипотонии и вестибулярным нарушениям.
Обмороку способствует длительное пребывание в вертикальном положении в душном и жарком помещении.
Симптомы. Внезапное появление общей слабости, головокружения, тошноты, звона в ушах потемнения в глазах. Потеря сознания (длительностью от нескольких секунд до нескольких минут). Больной падает. Бледность кожных покровов, потливость, пульс слабый, в большинстве случаев брадикардия (60—40 ударов в минуту). Артериальное давление снижено.
Обморок необходимо дифференцировать от эпилептических приступов (прикусывание языка, патологическая сонливость после приступа).
Доврачебная помощь. Уложить больного в горизонтальное положение с приподнятыми ногами. Расстегнуть воротник. Тампон, смоченный нашатырным спиртом, поднести к носу. Опрыскивание лица холодной водой. Если больной не приходит в сознание, то под кожу ввести 1 мл 10% раствора кофеина или 2 мл кордиамина.
Вазомоторный обморок, как правило, заканчивается благополучно и не служит показанием к срочной госпитализации.
Шок. Тяжелая острая недостаточность периферического кровообращения с ишемией жизненно важных органов (почек, мозга, сердца), с резким понижением артериального давления и падением периферического сосудистого тонуса. Наблюдается чаще всего при массивной кровопотере (в том числе в связи с внутренним кровотечением), при инфаркте миокарда, тяжелых аритмиях, резко выраженных аллергических реакциях, после применения некоторых лекарственных средств.
Симптомы. Общее тяжелое состояние, резкая бледность кожи с цианотичным оттенком. Адинамия с безучастностью к окружающему, холодный пот, холодные влажные конечности. Пульс частый, малый, артериальное давление резко снижено (иногда может не определяться). Различные нарушения сознания.
Доврачебная помощь. Полный покой. Уложить больного на кушетку, укрыть. Грелки к рукам и ногам. Внутримышечно или под кожу 1 мл 1 % раствора мезатона и 2 мл кордиамина. Под кожу 2—4 мл 20% раствора камфоры с 1 мл 10% раствора кофеина. Вызвать машину скорой помощи.
Аритмии сердца — нарушение деятельности сердца, связанное с изменением функции проводящей ткани, обеспечивающей ритмичное и последовательное сокращение его отделов. Чаще всего они являются проявлением инфаркта миокарда.
Приступ бронхиальной астмы.
Симптомы. Бронхиальная астма — аллергическое заболевание. Приступ ее обычно начинается ночью или рано утром. У ряда больных перед приступом удушья отмечаются вялость, зуд в носу, чиханье или заложенность носа, чувство стеснения в груди. Приступ удушья с преимущественно затрудненным и удлиненным выдохом. Слышимое на расстоянии шумное свистящее дыхание. Вынужденное положение сидя. Могут быть цианоз и бледность кожи лица. Перкуторно звук над грудной клеткой коробочный. При аускультации обильные рассеянные сухие свистящие и жужжащие хрипы (преимущественно в фазе выдоха). В конце приступа часто выделяется вязкая слизистая мокрота. Нередко эозинофилия в крови.
Доврачебная помощь. В легких случаях бронхорасширяющие препараты вводят ингаляционным путем (с помощью карманного ингалятора) или назначают в таблетках под язык. Изадрин по 0,005 г под язык или по 0,5—1 мл 1 % раствора для ингаляции; алупент по 0,02 г под язык или 0,5—1 мл 2 % раствора для ингаляции; теофедрин или антастман по 1/2—1 таблетке 2-3 раза в день. Посадить больного, обеспечить опору для рук. Под кожу 0,3-0,5 мл 0,1 % раствора адреналина (эффект наступает через 5—10 мин; противопоказан при сердечной астме, выраженной гипертонической болезни и коронарной недостаточности) или 1 мл 5 % раствора эфедрина (эффект слабее и наступает через 20—30 мин; противопоказан при тяжелой форме сахарного диабета) в сочетании с атропином (0,5—1 мл 0,1% раствора под кожу). Горячая ванна для ног или рук. При отсутствии эффекта — вызов машины скорой помощи.
Баротравма легких.
При резком повышении внутрилегочного давления происходит разрыв альвеол, кровеносных сосудов, что сопровождается развитием газовой эмболии. Встречается, у водолазов, летчиков, аквалангистов, у членов экипажа плавающих танков при работе в кислородных изолирующих приборах, иногда при неправильном использовании наркозных аппаратов.
Симптомы. Внезапная кратковременная потеря сознания. Болезненный мучительный кашель с пенистой кровянистой мокротой, боли в груди, усиливающиеся при кашле. Цианоз и одутловатость лица. Вены шеи набухают. Дыхание резко учащено и поверхностное (может быть экспираторная одышка, иногда прерывистое дыхание из-за ларингоспазма). Могут быть парезы, параличи, парестезии. Пульс учащен. Артериальное давление снижено.
Доврачебная помощь. Уложить больного наносилки лицом вниз. Голова должна быть расположена ниже туловища и повернута в сторону. Немедленно вдыхание кислорода, под кожу 2 мл 20% раствора камфоры и 1 мл 10% раствора кофеина, внутримышечно 2 мл кордиамина и срочно вызвать машину скорой помощи. В случае остановки дыхания — искусственное дыхание изо рта в рот. При ларингоспазме — под кожу 1 мл 0,1 % раствора атропина, при коллапсе (резком снижении артериального давления) — внутримышечно 1 мл 1 % раствора мезатона. При резких болях в груди и мучительном кашле — под кожу 1мл 2% раствора промедола (омнопона) вместе с 2 мл кордиамина и 1 мл 0,1% раствора атропина (если атропин не вводился).
Необходимо срочное направление на лечебную рекомпрессию (ликвидацию газовой эмболии).
Спонтанный пневмоторакс.
Симптомы. Внезапно возникающая боль в груди, одышка. Бледно-синюшное лицо (не всегда). Учащенное дыхание, частый пульс. Над легким, на стороне поражения перкуторно — тимпанит, при выслушивании — отсутствие легочного дыхания или везикулярное ослабленное дыхание. При рентгенологическом исследовании в плевральной полости обнаруживается газ.
Доврачебная помощь. Покой, полусидячее положение. Вдыхание кислорода и срочный вызов машины скорой помощи. При сильных болях подкожно 1—2 мл 1 % раствора промедола или омнопона.
5. ЗАБОЛЕВАНИЯ НЕРВНОЙ СИСТЕМЫ — ОСТРЫЕ РАССТРОЙСТВА МОЗГОВОГО КРОВООБРАЩЕНИЯ
Геморрагический инсульт.
Симптомы. Внезапная потеря сознания. Асимметрия, цианоз и гиперемия лица (багровое, одутловатое лицо). Пульс замедленный, напряженный. Артериальное давление в первое время повышено. Дыхание хриплое. Зрачки слабо реагируют на свет. На стороне кровоизлияния зрачок может быть шире, при кровоизлиянии в стволовой отдел мозга иногда отмечается миоз. В парализованных конечностях определяется мышечная гипотония, сухожильные рефлексы снижены больше на стороне паралича; патологические рефлексы, непроизвольное мочеиспусканиё, затруднение глотания. При кровоизлиянии в желудочки мозга — тонические судороги, комплекс защитных движений и другие явления спинального автоматизма. При кровоизлиянии в мозжечок интенсивные головные боли, преимущественно в затылке, рвота, головокружение, нарушение речи и статики, потеря сознания. Двусторонний паралич взора гипотония в конечностях, нистагм, ригидность затылочных мышц. В ликворе примесь крови. Нейтрофильный лейкоцитоз.
Доврачебная помощь. Строжайший покой. Холод на голову. Предотвращение аспирации рвотных масс и западения языка. При ослаблении сердечной деятельности — внутривенное введение 0,5-1 мл 0,06 % раствора коргликона в 10 мл физиологического раствора. Срочный вызов машины скорой помощи. При внезапной остановке сердечной деятельности — непрямой массаж сердца и искусственная вентиляция легких. В случаях психомоторного возбуждения — 2-4 мл 0,5 % раствора седуксена внутримышечно или литическая смесь (2,5 % раствора аминазина 2 мл, 2,5 % раствора пипольфена 2 мл).
Ишемический инсульт.
Симптомы. В большинстве случаев возникает под утро или ночью. Иногда задолго до развития инсульта отмечается «мерцание» симптомов, заканчивающееся затем стойким расстройством функции. Общемозговые симптомы в большинстве случаев отсутствуют. Артериальное давление низкое или умеренно повышено. При поражении левого полушария мозга возникает афазия. Степень выраженности двигательных, чувствительных нарушений и других симптомов значительно варьирует. При тромбозе сонной артерии может быть острое апоплексическое начало с комой, развитием вялой гемиплегии или подострое, ремиттирующее течение с постепенным развитием симптомов в течение нескольких дней. Поражение передней и задней ветвей среднемозговой артерии приводит к гемианопсии, гемианестезии и легкому гемипарезу. При размягчении в области задней мозговой артерии — гемипарез, гемианестезия.с таламическими-болямн, зрительная агнозия, гемианопсия, амнестическая афазия (при левосторонней локализации). В случаях тромбоза (стеноза) основной и позвоночной артерий — головная боль, шум в ушах и голове, тошнота, рвота, пошатывание при ходьбе, кратковременная потеря сознания, могут наблюдаться судорожные припадки. Нистагм, двоение в глазах,
.зрительные расстройства в виде фотопсий и др. Менингеальные явления отсутствуют. Спинномозговая жидкость прозрачная, давление ее нормальное.
Доврачебная помощь. Проводятся мероприятия, направленные на нормализацию сердечной деятельности и артериального давления, как и при геморрагическом инсульте.
Эпилептический статус. Возникает у больных с органическими заболеваниями головного мозга и у больных эпилепсией. Эпнлептиформные судороги наблюдаются также при отравлениях веществами антихолинэстеразного действия, а также никотином и другими ядами.
Симптомы. Частые судорожные припадки, повторяющиеся через короткие промежутки. Сознание в это время не восстанавливается. Могут развиваться расстройства дыхания и сердечно-сосудистой деятельности; (учащенное, хрипящее дыхание типа Чейна — Стокса, слабый и частый пульс, снижение артериального давления).
Доврачебная помощь. Ввести с помощью микроклизмы 50 мл 4 % раствора хлоралгидрата. В промежутках между припадками влить в рот из чайной ложки растворенный в воде фенобарбитал (0,1). При отсутствии эффекта — внутримышечно 3 мл 2,5 % раствора аминазина с 3 мл 1 % раствора димедрола и 8 мл 25 % раствора магния сульфата. Вызов машины скорой помощи.
Острое психомоторное возбуждение.
Возникает при различных болезненных состояниях — психозах разной этиологии, реактивных состояниях, истерических припадках, а также при субарахноидальных кровоизлияниях, эмболии мозговых сосудов и в остром периоде черепно-мозговой травмы, при отравлениях веществами холинолитического действия (белена, дурман, атропин, синтетические холинолитики), тетраэтилсвинцом и другими ядами.
Симптомы. Двигательное беспокойство, бессвязная речь, выкрики, возможно изменение сознания, возможно агрессивное поведение.
Доврачебная помощь. Поднести к носу тампон, смоченный раствором аммиака, Ограничение физической нагрузки с помощью медперсонала и сопровождающих лиц. Внутримышечно литическая смесь следующего состава: по 2 мл 2,5% раствора
Острый аппендицит.
Симптомы. Боли постоянного характера в правой подвздошной области. В первые 1—2 ч они могут локализоваться в эпигастрии. Отсутствие аппетита, тошнота, иногда рвота. Сухой язык. Болезненность, напряжение мышц и симптомы раздражения брюшины в правой подвздошной области. Повышение температуры тела до субфебрильных цифр. Лейкоцитоз .(чаще умеренный, реже высокий).
Доврачебная помощь. Покой в положении лежа, экстренная госпитализация.
Прободная язва желудка и двенадцатиперстной кишки.
Симптомы. Внезапно возникающая резкая боль в подложечной области. С первых часов до начала заболевания общее состояние тяжелое. Брадикардия. Температура, тела нормальная или понижена. Живот в акте дыхания не участвует, напряжен («как доска»), резко болезнен при пальпации. При перкуссии над печенью определяется тимпанит (печеночная тупость исчезает). При рентгенологическом исследовании в свободной брюшной полости определяется газ, чаще под правым куполом диафрагмы. Через 1-3 ч самочувствие больного улучшается. Боли несколько стихают. Нормализуются температура и частота пульса. Живот становится мягче. Спустя 6-12 ч (по мере развития перитонита) пульс учащается, температура повышается появляется высокий лейкоцитоз. Живот перестает быть напряженным, становится вздутым. Не отходят газы. Начинается рвота. В анамнезе нередко диспепсические расстройства.
Доврачебная помощь. Покой в положении лежа. Введение 0,5 мл 0,1% раствора атропина. Экстренная госпитализация.
Острая кишечная непроходимость.
Симптомы. Боли в животе, часто схваткообразные и интенсивные. Задержка стула и газов, тошнота и многократная рвота. Возможны тенезмы, стул со слизью и кровью (при инвагинации кишки или тромбозе мезентериальных сосудов). Общее состояние тяжелое. Пульс вначале нормальный или редкий, температура тела нормальная или пониженная. Живот вздут, иногда асимметричен. При пальпации можно выявить симптом плеска жидкости. Аускультативно в начале заболевания слышна усиленная перистальтика кишечника. При исследовании через прямую кишку ампула ее пуста и раздута. По мере развития перитонита ухудшается общее состояние, учащается пульс, повышается температура, растет лейкоцитоз. Живот становится еще более вздутым. Перестает прослушиваться перистальтика кишечника. При рентгенологическом исследовании в петлях кишечника видны горизонтальные уровни жидкости.
Доврачебная помощь. Покой в положении лежа. Введение 0,5 мл 0,1 % раствора атропина. Экстренная госпитализация.
Ущемленная грыжа.
Симптомы. Резкая боль в области грыжи, рвота, вздутие живота, задержка стула и газов. Грыжевое выпячивание становится болезненным, напряженным, увеличивается в размерах. При ущемлении кишечной петли возникают явления непроходимости кишечника. Ущемление брыжейки кишки, лежащей не в грыжевом мешке, а в брюшной полости (ретроградное ущемление), сопровождается быстрым омертвением кишки и ранним развитием перитонита. При ущемлении стенки мочевого пузыря — дизурические расстройства.
Доврачебная помощь. Срочная госпитализация лёжа на носилках. Противопоказаны инъекции обезболивающих средств, приенение грелок и попытки вправления ущемившейся грыжи!
7. ЗАБОЛЕВАНИЯ ПОЧЕК И МОЧЕВЫВОДЯЩИХ ПУТЕЙ.
Острая почечная недостаточность.
Возникает чаще всего при различных шоковых состояниях (в том числе при кардпогенном шоке), острых отравлениях, резком обезвоживании, при переливании несовместимой крови, после больших кровопотерь, тяжелых операций, при синдроме длительного сдавления (размозжения) и сепсисе.
Симптомы. Основной признак—анурия или олигурия, сменяющиеся в благоприятных случаях через 5—7 дней постепенно нарастающей полиурией.
В стадии анурии боли в пояснице, упорная тошнота и рвота, сонливость и спутанность сознания, постепенное повышение артериального давления. Отеков нет. Анурия или олигурия с низким удельным весом мочи и патологическими изменениями в ней. Повышенное содержание остаточного азота и калия в крови. Изменения ЭКГ, указывающие на гиперкалиемию.
Доврачебная помощь. В первую очередь проводятся мероприятия, направленные на устранение причины, вызывающей острую почечную недостаточность. Внутримышечно вводится 2 мл кордиамина под кожу-2 мл 20% раствора камфоры. Срочно вызывается машина скорой помощи.
Почечная колика.
Симптомы. Внезапно возникающая сильная боль в поясничной области и в боковых отделах живота с иррадиацией в пах, бедро, половые, органы. Учащенные позывы и болезненное мочеиспускание. Часто рвота, особенно на высоте приступа болей. Озноб, повышение температуры тела. Иногда, неотхождение газов, вздутие живота. Положительный симптом Пастернацкого. Болезненность по ходу мочеточника. Наличие в моче свежих эритроцитов. При выраженной гематурии моча может быть окрашена в красный цвет.
Доврачебная помощь. Применение тепла: горячая лечебная ванна в течение 30-60 мин, грелка на поясницу и живот. Подкожное введение 1 мл 0,1% раствора атропина с 1 мл 2% раствора промедола или 1 мл 2 % раствора пантопона в одном шприце.
Не нашли то, что искали? Воспользуйтесь поиском:
источник