Обморок (синкопе) – кратковременное состояние потери сознания, длительностью от нескольких секунд до 1-2 минуты. Возникает в результате временного ухудшения мозгового кровотока.
| Причины синкопе | |
|---|---|
| Уменьшение объема циркулирующей крови |
|
| Снижение выброса сердца |
|
| Нарушение нервной регуляции (через повышение внутригрудного давления) |
|
| Пониженное содержание кислорода в крови |
|
| Повышение артериального давления (АД) в сосудах мозга (внутричерепного) |
|
| Другие |
|

В подобном случае сосуды спазмированные, что резко уменьшает приток крови к сердцу и головному мозгу, а она является переносчиком кислорода, который необходим для нормальной работы организма и его пребывания в ясном сознании. Вот и получается, дабы предотвратить его нехватку и уменьшить спазм мышц, тело включает защитный механизм и впадает в беспамятство, так как в горизонтальном положении улучшается циркуляция и человек вскоре приходит в сознание.
Точные показатели давления, при которых наступит потеря сознания, определить сложно, так как для каждого они индивидуальны и зависят от личной «нормы».

- 140/90 мм. рт. ст. – для женщин;
- 160/100 мм. рт. ст. – для мужчин;
- у людей, не страдающих гипертонией — подъём на 20/10 мм. рт. ст.
Симптомы, по которым можно распознать и предотвратить потерю сознания при высоком давлении:
- головная боль давящего или пульсирующего характера;
- ощущение прилива крови к голове;
- шум в ушах;
- частое сердцебиение;
- слабость;
- потливость;
- онемение конечностей, «ватность ног»;
- озноб.
У некоторых здоровых людей, а также при различных заболеваниях, наблюдается резкое падение давления и обморок. В основе механизма возникновения находится острая сосудистая недостаточность. В связи с понижением тонуса сосудов и АД, приток крови к головному мозгу уменьшается, что и приводит к синкопе.

- 90/60 мм. рт. ст. – для женщин;
- 100/60 мм. рт. ст. – для мужчин.
Симптомы, по которым можно распознать пониженное АД и предупредить обморок:
- тошнота;
- озноб;
- звон в ушах;
- онемение рук и ног;
- головокружение;
- слабость;
- подкашивание ног;
- потливость.
Чаще синкопе наступает при низком АД, особенно в пациентов страдающих ВСД. Таким людям рекомендуется:
- пить каждый день чай или кофе;
- бросить курить и принимать алкоголь;
- полноценный сон;
- плаванье, пешие прогулки;
- питание 5-6 раз на день.
Алгоритм помощи больному без сознания:
-
Если это возможно, постараться поддержать человека, дабы избежать травмирования, вследствие падения.
- Положить человека на бок — это поможет держать дыхательные пути открытыми.
- По возможности приподнять ноги.
- Освободить пострадавшего от тесной одежды.
- Взбрызнуть лицо водой, потереть уши и щеки.
- Поднести нашатырный спирт к носу.
- Определить показатели пульса и давления больного.
- Если вышеперечисленные действия не помогли — вызвать скорую.
- Вести здоровый образ жизни.
- Избавится от вредных привычек.
- Избегать стрессов.
- Не переходить в сидячее и стоячее положение слишком быстро и резко.
- Заниматься физкультурой.
- При появлении предобморочных симптомов сесть или лечь с приподнятыми ногами. Расстегнуть одежду. Умыться водой. Съесть сладкое.
- Если повышенное давление определяется как частая причина при обмороке, то необходимо принимать таблетки выписанные врачом для его снижения или обратиться за медицинской помощью. Самостоятельное назначение лекарств и коррекция их дозы может быть опасна, так как они могут резко снижать давление.
Если установлено основное заболевание, как причина синкопе, следует всерьез заняться его лечением.
Как мы видим, обморок при высоком и низком давлении — распространенная проблема. В основном синкопе не приводит к плохим последствиям, но является крайне неприятным состоянием. Зачастую, после люди ощущают усталость и упадок сил. Если потеря сознания длится больше 5 минут – возможно развитие судорог. В таком случае нужно отличать судорожный синдром вследствие обычного обморока от эпилептического припадка, поскольку это два совершенно разных состояния, требующие различного лечения.
Для подготовки материала использовались следующие источники информации.
источник
При остановке сердца нужно немедленно приступать к непрямому массажу сердца. Если причиной внезапной смерти является фибрилляция желудочков, следует нанести однократный удар кулаком по грудине (что иногда прерывает их фибрилляцию). Если восстановить сердечный ритм не удалось, нужно немедленно начать непрямой массаж сердца. Эффективность мероприятий зависит от времени начала их проведения после проявления первых клинических признаков остановки кровообращения. Если массаж начат в первую минуту, в 60–70 % случаев удается восстановить сердечную деятельность. Если сроки затягиваются до 3 минут и более, эффективность резко снижается. При проведении первичной реанимации поддерживается минимальный жизненно необходимый уровень снабжения кислородом для поддержания жизнедеятельности органов. От быстроты и правильности действий зависит исход ситуации.
Выполнение непрямого массажа сердца:
♥ уложить больного на спину на жесткую поверхность, встать слева;
♥ положить руку ладонью вниз на нижнюю часть грудины пострадавшего, сверху на нее положить ладонь другой руки;
♥ надавливать на грудину быстрыми энергичными толчками с частотой примерно 100 раз в минуту.
После каждого надавливания нужно слегка отнимать руки от груди, чтобы не препятствовать расправлению грудной клетки и наполнению сердца кровью.
О восстановлении сердечной деятельности свидетельствует появление пульса на сонных артериях, восстановление самостоятельного дыхания, уменьшение бледности кожных покровов. При возобновлении сердечной деятельности массаж прекращают. Частым осложнением при проведении непрямого массажа сердца является перелом ребер. Для предупреждения перелома следует проводить надавливание на глубину не более 4–5 см у взрослых. Одновременно начинают следующие мероприятия.
Проведение искусственного дыхания:
♥ голову пострадавшего слегка запрокинуть назад, чтобы обеспечить проходимость дыхательных путей. Если челюсти сжаты, их следует осторожно раздвинуть. Следить, чтобы язык пострадавшего не западал и не закрывал дыхательные пути, а одежда не стесняла движений грудной клетки;
♥ при применении способа «рот в рот» одной рукой оттянуть нижнюю челюсть больного вперед и книзу, а пальцами другой руки закрыть нос. С силой выдохнуть воздух в рот пострадавшего, предварительно прикрыв его марлей или носовым платком;
♥ затем приоткрыть рот и нос пациента, после чего произойдет активный выдох. Вдохи следует делать каждые 3–4 секунды. Интервалы между вдохами и глубина каждого из них должны быть по возможности одинаковыми.
Искусственное дыхание проводят с частотой 15–18 циклов «вдох-выдох» в минуту. Критерием правильного проведения искусственного дыхания служат движения грудной клетки пациента в момент искусственного вдоха и пассивного выдоха. Способ «рот в нос» отличается только тем, что воздух вдувается через нос. Рот при этом должен быть закрыт. Этот способ применяется в тех случаях, когда у пострадавшего сжаты челюсти и невозможно открыть рот.
Если помощь оказывают два человека, то один из них делает искусственное дыхание, а второй — непрямой массаж сердца. При этом вдувание воздуха в рот или в нос делают через каждые 5 толчков в грудь.
Если помощь оказывает один человек, то очередность и режим манипуляций меняются. Через каждые 2 быстрых выдоха воздуха в рот пострадавшего делают 15–30 быстрых энергичных надавливаний на грудину.
Непрямой массаж сердца и искусственное дыхание нужно проводить до приезда врача «скорой помощи» или появления признаков биологической смерти. Биологическая смерть наступает за клинической с последующим присоединением ранних и поздних признаков.
К ранним признакам биологической смерти относятся отсутствие реакции зрачка на свет, высыхание и помутнение роговицы и «симптом кошачьего глаза» (чтобы обнаружить данный симптом, нужно сдавить глазное яблоко). Симптом считается положительным, если зрачок вытягивается в длину и приобретает овальную форму.
К поздним признакам биологической смерти относятся трупные пятна и трупное окоченение.
Обморок — приступ короткой внезапной потери сознания с быстрым самостоятельным восстановлением нормального состояния. В основе обморока лежит кратковременное нарушение кровотока в головном мозге.
Причиной могут быть как сердечные, так и другие заболевания, чаще всего неврологические. Половина обмороков являются доброкачественными и не требуют особого лечения. Среди его причин — стресс, страх или испуг, сильный болевой синдром, переутомление, голод, духота в помещении. Некоторым людям становится плохо при виде крови. Обморок может возникнуть, если резко встать с постели или подняться из положения на корточках.
Каждый четвертый обморок возникает при заболеваниях сердца. Как правило, обморок, возникший во время физической нагрузки, связан с патологией сердца. Примерами могут служить стеноз устья аорты и гипертрофическая обструктивная кардиомиопатия. Обморок может возникнуть при инфаркте миокарда, пороках сердца. Наиболее часто причинами обморока являются аритмии — пароксизмальная тахикардия, атриовентрикулярная блокада. Особое значение придают желудочковой тахикардии, при которой велик риск внезапной сердечной смерти.
Перед обмороком возникают слабость, головокружение, чувство тошноты, зевота. Больные бледнеют, покрываются потом, после этого теряют сознание. Непосредственно во время обморока пульс на руке.
практически не прощупывается, дыхание становится поверхностным и редким, мышцы расслаблены. Длительность обморока — от нескольких секунд до нескольких минут.
Оказание первой помощи при обмороке:
♥ уложить больного на спину с приподнятыми ногами. Голову повернуть набок, чтобы предотвратить западение языка. Если уложить не представляется возможным, то усадить с опущенной между коленями головой;
♥ расстегнуть воротник, ремень, тесную одежду. Обеспечить приток свежего воздуха;
♥ к носу поднести ватку, смоченную нашатырным спиртом. Если нашатырного спирта нет, взять обычную воду и обрызгать ею лицо;
♥ если под рукой нет нашатырного спирта, можно воздействовать на болевые точки. Самая доступная и эффективная точка расположена в складке между верхней губой и перегородкой носа. Надо сильно нажимать на нее, пока больной не придет в сознание;
♥ чтобы привести человека в чувство, можно также слегка похлопать по щекам, щелкнуть его по носу. Можно сделать растирание рук и ног, брызнуть в лицо холодной водой.
Оказав больному первую помощь, ни в коем случае не оставляйте его без внимания. Очень важно следить за общим состоянием. Если человек не приходит в сознание более 10 минут, как можно скорее вызовите «скорую помощь». Даже если больной пришел в себя, надо обязательно обратиться к врачу, чтобы выяснить причину такого состояния.
К гипертоническим кризам относят внезапное повышение артериального давления, сопровождающееся жалобами и патологическими изменениями со стороны головного мозга, сердечно-сосудистой и вегетативной нервной системы.
Кризы могут возникнуть в любой стадии гипертонической болезни и иногда бывают ее единственным проявлением. Прямой зависимости между степенью повышения артериального давления и проявлением его клинических признаков нет.
Признаки гипертонического криза:
♥ внезапное начало в течение нескольких минут или 1–3 часов;
♥ подъем систолического артериального давления на 20–90 мм рт. ст., диастолического — на 10–30 мм рт. ст. Обычные величины артериального давления при кризе — 190–270/110—160 мм рт. ст. Но это зависит от исходного уровня артериального давления. Если у пациента постоянно низкий уровень давления, даже небольшое его повышение может вызвать гипертонический криз;
♥ жалобы на головную боль, головокружение, мелькание мушек перед глазами, тошноту, рвоту;
♥ жалобы на боли в сердце, сердцебиение, чувство нехватки воздуха;
♥ вегетативные нарушения: озноб, дрожь, потливость, чувство прилива крови к голове.
Наиболее частые причины гипертонического криза: стрессовые ситуации; чрезмерное употребление поваренной соли; погодные условия (перепады атмосферного давления, сильный ветер, жара); инфекционные заболевания (грипп и ОРЗ у больного с повышенным артериальным давлением); прекращение приема лекарственных средств, снижающих давление. Купирование гипертонического криза предполагает снижение давления в течение 1 часа на 25–30 мм рт. ст. по сравнению с исходным.
Неотложная помощь при гипертоническом кризе:
♥ пациента необходимо уложить в постель, придав ему удобное полусидячее положение с помощью подушек;
♥ необходимо также согреть больному стопы и голени укутыванием с грелкой или горчичниками на голени. Это поможет справиться с дрожью и ознобом;
♥ обеспечить доступ свежего воздуха;
♥ больному нужно немедленно дать принять один из следующих препаратов: нифедипин 10 мг под язык (повторно через 30 минут при необходимости), кло-нидин (клофелин) 0,15 мг внутрь или под язык (можно повторить через 1 час при необходимости) либо каптоприл 25 мг под язык. При недостаточном эффекте принимают повторно каптоприл 25 мг через 30–60 минут, капотен 50 мг под язык (особенно для пожилых людей). Для усиления эффекта принять мочегонный препарат — фуросемид 40 мг или гипотиазид 100 мг; при выраженном эмоциональном напряжении — корвалол (40 капель); при болях в сердце — нитроглицерин.
Если это не помогает, вызвать «скорую помощь». Врач «скорой помощи» введет более активный антигипертензивный препарат внутривенно, если это необходимо.
При повышении артериального давления, сопровождающемся болями в сердце, одышкой, нарушениями речи, судорогами, необходимо сразу же вызвать «скорую помощь», а до ее приезда использовать рекомендованные средства. Все больные с осложненными кризами обязательно должны быть госпитализированы. Госпитализация требуется и тем больным, у кого гипертонический криз, даже неосложненный, развился впервые.
Для профилактики гипертонических кризов необходимо не прекращать самостоятельно лечение артериальной гипертензии, выяснить причины появления гипертонических кризов и предупреждать их возникновение.
Приступы стенокардии обычно возникают при физической нагрузке (быстрой ходьбе, подъеме по лестнице), после выхода человека из теплого помещения на холод. Причина подобных болей — резкое уменьшение притока крови к участку сердечной мышцы, в основе которого лежит сужение просвета коронарных артерий, спазм сосудов или сочетание этих двух факторов.
В случае возникновения типичного приступа давящих болей за грудиной при физической нагрузке необходимы быстрые и решительные действия.
При приступе стенокардии нужно:
♥ немедленно прекратить нагрузку и сесть с опущенными ногами;
♥ создать больному покой, обеспечить доступ свежего воздуха, расстегнуть стесняющую одежду;
♥ принять 1 таблетку нитроглицерина под язык или 3 капли спиртового раствора на кусочке сахара. Можно использовать нитроглицерин в виде мази, пластыря или спрея.
Через 1–2 минуты приступ стенокардии обычно купируется. При необходимости через 5 минут прием нитроглицерина можно повторить. Лекарство можно принимать каждые пять минут, пока боль не прекратится, но не более 3 таблеток за 15 минут. Принимая нитроглицерин, лучше сесть или лечь, поскольку он резко расширяет сосуды и снижает давление, поэтому возможны обмороки, головная боль и головокружение.
При явной непереносимости нитроглицерина, а также в случае, если прием этого препарата резко снижает артериальное давление и приводит к обмороку, приступы стенокардии купируют другими препаратами:
♥ валидол — 1–2 таблетки под язык;
♥ для успокоения пациента при сердцебиении и неврозе дать выпить 30 капель валокордина, корвалола или капель Зеленина;
♥ при повышенном артериальном давлении дать разжевать таблетку фенигидина (10 мг). Повышение артериального давления во время приступа стенокардии не требует экстренных мер, так как его снижение может наступить самостоятельно после прекращения приступа стенокардии;
♥ одновременно поставить больному горчичники на область груди и сердца, согревать грелками;
♥ если повторный прием нитроглицерина боль не снял, можно ввести подкожно или внутримышечно смесь папаверина, анальгина и димедрола.
Одной из особенностей болей при стенокардии является их кратковременность. Если боль длится больше 15 минут и не снимается нитроглицерином, есть реальная угроза инфаркта миокарда. В таких случаях нужно как можно скорее вызвать «скорую помощь» и исследовать ЭКГ. Немедленная консультация врача необходима также в случае впервые возникшей боли или если изменилась локализация, интенсивность либо продолжительность приступов стенокардии.
Сердечная одышка чаще всего является проявлением острой сердечной недостаточности — сердечной астмы.
Одышка, переходящая в удушье, начинается приступообразно, нередко среди полного покоя, чаще ночью. Больной принимает сидячее положение, дыхание поверхностное, вдох затруднен — человек как бы ловит ртом воздух, лицо бледное с синюшным оттенком, кожа покрывается холодным липким потом, появляется страх смерти. Это состояние требует безотлагательных действий.
Меры помощи при патологической одышке:
♥ немедленно вызвать «скорую помощь»;
♥ обеспечить приток свежего воздуха, освободить от стесняющей одежды, расстегнуть воротник;
♥ придать пациенту сидячее или полусидячее положение с опущенными ногами;
♥ если у больного нет варикозного расширения вен и тромбофлебита (спросить его), наложить на три конечности не очень туго жгуты, чтобы перетянуть вены, но сохранить кровоток в артериях: на руках на 9 см ниже плеча и на ногах на 15 см ниже паховой области. Каждые 15—20 минут один из жгутов снимать и накладывать на ранее свободную конечность. Таким образом снижается возврат крови к легким.
♥ каждые 5 минут рассасывать по 1 таблетке нитроглицерина — до 3 раз;
♥ принять 1 таблетку фуросемида (40 мг) или необходимую дозу другого мочегонного препарата.
При выраженном повышении артериального давления принять внутрь или под язык быстродействующий препарат для снижения давления: каптоприл 25 мг, нифедипин 10 мг.
Если приступ сердечной астмы своевременно не купируется, то развивается отек легких — тяжелейшее острое состояние, угрожающее жизни больного. Отек легких является крайним проявлением сердечной недостаточности и требует экстренной врачебной помощи с обязательной госпитализацией в блок интенсивной терапии.
Развивается отек легких в результате застоя в малом (легочном) круге кровообращения. Застойная жидкость заполняет легкие и нарушает их дыхательную функцию. У больного в таком состоянии возникает удушье с характерным, слышным на расстоянии клокочущим дыханием и появлением пенистой мокроты с примесью крови, появляется страх смерти, больной стремится находиться в сидячем положении.
Сразу же необходимо вызвать «скорую помощь». До прибытия бригады медиков необходимо обеспечить меры помощи, как при сердечной астме (см. выше). Кроме того, возможно применение под язык какого-либо препарата из группы сердечных гликозидов — как правило, дигоксина (самый распространенный препарат) или целанида. Имеет смысл принять сильнодействующий мочегонный препарат, чаще всего лазикс (фуросемид).
Дальнейшие мероприятия должны проводить профессионалы.
Пароксизмальная тахикардия — острое нарушение сердечного ритма с увеличением частоты сердечных сокращений более 160 ударов в минуту, возникающее под влиянием очага повышенной активности в сердечной мышце, который приводит к замещению нормального синусового ритма. Такие эктопические очаги могут находиться в предсердиях, предсердно-желудочковом соединении или желудочках.
Основные проявления пароксизмальной тахикардии: внезапное начало и конец приступа, сердцебиение, головокружение, потливость, одышка, возможные боли в сердце, тошнота, частое и обильное мочеиспускание. В молодом возрасте нарушения кровообращения могут быть выражены незначительно. У пожилых на фоне приступа возможно развитие отека легких, ишемии миокарда, инсульта.
Наджелудочковая (очаг находится в предсердиях или в предсердно-желудочковом соединении) и желудочковая (очаг находится в желудочках сердца) формы тахикардии различаются по степени учащения ритма, по тяжести проявления и по прогнозу. При наджелудочковой форме тахикардия достигает 220–250 ударов в минуту, купируется с помощью рефлекторных приемов, переносится легче и протекает благоприятно. При желудочковой форме тахикардия обычно не превышает 180 ударов в минуту, пробы с возбуждением блуждающего нерва дают отрицательные результаты, быстро наступает сердечная недостаточность с развитием фибрилляции желудочков и остановкой кровообращения. Большинство случаев желудочковой пароксизмальной тахикардии требуют экстренных лечебных мероприятий.
Если приступ возник впервые, нужно вызвать «скорую помощь», доставить пациента в больницу и обязательно снять ЭКГ. Это позволит выяснить причину аритмии и ее характер, подобрать препарат и его дозы для снятия приступов пароксизмальной тахикардии и их профилактики.
В случае повторных приступов аритмии оказание неотложной помощи основывается на положительном предыдущем опыте лечения. Пациент, как правило, уже умеет использовать рефлекторные методы для стимуляции блуждающего нерва.
Купирование приступа пароксизмальной тахикардии.Существует несколько видов рефлекторных воздействий, с помощью которых уменьшается частота сердечных сокращений при пароксизмальной и синусовой тахикардии:
♥ надавливание на глазные яблоки в течение нескольких минут;
♥ массаж боковых поверхностей шеи в области пульсации сонных артерий с двух сторон (не используется у пожилых людей);
♥ задержка дыхания с натуживанием на высоте вдоха в течение 5—10 секунд, лучше с присаживанием на корточки;
♥ вызывание рвотного рефлекса;
♥ иногда приступы можно купировать с помощью кашля;
♥ принятие положения вниз головой или просто приподнимание ног вверх;
♥ погружение лица в холодную воду с задержкой дыхания на 10–30 секунд;
♥ при отсутствии эффекта от этих мероприятий можно попробовать однократный прием одного из препаратов: анаприлин, верапамил, новокаинамид, этацизин.
Эти же препараты могут быть использованы для профилактики пароксизмальной тахикардии.
источник
Гипертонический криз – состояние, сопровождающееся внезапным критическим повышением АД, на фоне которого возможны нейровегетативные расстройства, нарушения церебральной гемодинамики, развитие острой сердечной недостаточности. Гипертонический криз протекает с головными болями, шумом в ушах и голове, тошнотой и рвотой, нарушениями зрения, потливостью, заторможенностью, расстройствами чувствительности и терморегуляции, тахикардией, перебоями в сердце и т. д. Диагностика гипертонического криза основывается на показателях артериального давления, клинических проявлениях, данных аускультации, ЭКГ. Мероприятия по купированию гипертонического криза включает постельный режим, постепенное контролируемое снижение АД с использованием медикаментов (антагонистов кальция, ингибиторов АПФ, вазодилататоров, мочегонных средств и т. д.).
Гипертонический криз расценивается в кардиологии как неотложное состояние, возникающее при внезапном, индивидуально чрезмерном скачке артериального давления (систолического и диастолического). Гипертонический криз развивается примерно у 1% пациентов с артериальной гипертензией. Гипертонический криз может длиться от нескольких часов до нескольких суток и приводить не только к возникновению преходящих нейровегетативных расстройств, но и нарушений церебрального, коронарного и почечного кровотока.
При гипертоническом кризе существенно возрастает риск тяжелых жизнеугрожающих осложнений (инсульта, субарахноидального кровоизлияния, инфаркта миокарда, разрыва аневризмы аорты, отека легких, острой почечной недостаточности и др.). При этом повреждение органов-мишеней может развиваться как на высоте гипертонического криза, так и при быстром снижении АД.
Обычно гипертонический криз развивается на фоне заболеваний, протекающих с артериальной гипертензией, однако может возникать и без предшествующего стойкого повышения АД.
Гипертонические кризы возникают примерно у 30% пациентов с гипертонической болезнью. Наиболее часто они встречаются у женщин, переживающих климактерический период. Нередко гипертонический криз осложняет течение атеросклеротического поражения аорты и ее ветвей, заболеваний почек (гломерулонефрита, пиелонефрита, нефроптоза), диабетической нефропатии, узелкового периартериита, системной красной волчанки, нефропатии беременных. Кризовое течение артериальной гипертензии может отмечаться при феохромоцитоме, болезни Иценко-Кушинга, первичном гиперальдостеронизме. Достаточно частой причиной гипертонического криза выступает так называемый «синдром отмены» — быстрое прекращение приема гипотензивных средств.
При наличии вышеназванных условий спровоцировать развитие гипертонического криза могут эмоциональное возбуждение, метеорологические факторы, переохлаждение, физические нагрузки, злоупотребление алкоголем, избыточное потребление с пищей поваренной соли, нарушение электролитного баланса (гипокалиемия, гипернатриемия).
Механизм развития гипертонических кризов при различных патологических состояниях неодинаков. В основе гипертонического криза при гипертонической болезни лежит нарушение нейрогуморального контроля изменений сосудистого тонуса и активизация симпатического влияния на систему кровообращения. Резкое повышение тонуса артериол способствует патологическому приросту АД, создающему дополнительную нагрузку на механизмы регуляции периферического кровотока.
Гипертонический криз при феохромоцитоме обусловлен повышением уровня катехоламинов в крови. При остром гломерулонефрите следует говорить о почечных (снижение почечной фильтрации) и внепочечных факторах (гиперволемия), обусловливающих развитие криза. В случае первичного гиперальдостеронизма повышенная секреция альдостерона сопровождается перераспределением электролитов в организме: усиленным выведением калия с мочой и гипернатриемией, что в конечном итоге приводит к повышению периферического сопротивления сосудов и т. д.
Таким образом, несмотря на различные причины, общими моментами в механизме развития различных вариантов гипертонических кризов являются артериальная гипертензия и нарушение регуляции сосудистого тонуса.
Гипертонические кризы классифицируются по нескольким принципам. С учетом механизмов повышения АД выделяют гиперкинетический, гипокинетический и эукинетический типы гипертонического криза. Гиперкинетические кризы характеризуются увеличением сердечного выброса при нормальном либо пониженном тонусе периферических сосудов – в этом случае происходит повышение систолического давления. Механизм развития гипокинетического криза связан со снижением сердечного выброса и резким увеличением сопротивления периферических сосудов, что приводит к преимущественному повышению диастолического давления. Эукинетические гипертонические кризы развиваются при нормальном сердечном выбросе и повышенном тонусе периферических сосудов, что влечет за собой резкий скачок как систолического, так и диастолического давления.
По признаку обратимости симптомов различают неосложненный и осложненный вариант гипертонического криза. О последнем говорят в тех случаях, если гипертонический криз сопровождается поражением органов-мишеней и выступает причиной геморрагического или ишемического инсульта, энцефалопатии, отека мозга, острого коронарного синдрома, сердечной недостаточности, расслаивания аневризмы аорты, острого инфаркта миокарда, эклампсии, ретинопатии, гематурии и т. д. В зависимости от локализации осложнений, развившихся на фоне гипертонического криза, последние подразделяются на кардиальные, церебральные, офтальмологические, ренальные и сосудистые.
С учетом преобладающего клинического синдрома различают нейро-вегетативную, отечную и судорожную форму гипертонических кризов.
Гипертонический криз с преобладанием нейро-вегетативного синдрома связан с резким значительным выбросом адреналина и обычно развивается вследствие стрессовой ситуации. Нейро-вегетативный криз характеризуется возбужденным, беспокойным, нервозным поведением больных. Отмечаются повышенная потливость, гиперемия кожи лица и шеи, сухость во рту, тремор рук. Течение данной формы гипертонического криза сопровождается ярко выраженными церебральными симптомами: интенсивными головными болями (разлитыми или локализованными в затылочной либо височной области), ощущением шума в голове, головокружением, тошнотой и рвотой, ухудшением зрения («пелена», «мелькание мушек» перед глазами). При нейро-вегетативной форме гипертонического криза выявляется тахикардия, преимущественное повышение систолического АД, увеличение пульсового давления. В период разрешения гипертонического криза отмечается учащенное мочеиспускание, в процессе которого выделяется повышенный объем светлой мочи. Длительность гипертонического криза составляет от 1 до 5 часов; угроза для жизни пациента обычно не возникает.
Отечная или водно-солевая форма гипертонического криза чаще встречается у женщин с избыточным весом. В основе криза лежит дисбаланс ренин-ангиотензин-альдостероновой системы, регулирующей системный и почечный кровоток, постоянство ОЦК и водно-солевого обмена. Пациенты с отечной формой гипертонического криза подавлены, апатичны, сонливы, плохо ориентированы в обстановке и во времени. При внешнем осмотре обращает внимание бледность кожных покровов, одутловатость лица, отечность век и пальцев рук. Обычно гипертоническому кризу предшествует уменьшение диуреза, мышечная слабость, перебои в работе сердца (экстрасистолы). При отечной форме гипертонического криза отмечается равномерное повышение систолического и диастолического давления или уменьшение пульсового давления за счет большого прироста диастолического давления. Водно-солевой гипертонический криз может длиться от нескольких часов до суток и также имеет относительно благоприятное течение.
Нейро-вегетативная и отечная формы гипертонического криза иногда сопровождаются онемением, ощущением жжения и стягивания кожи, снижением тактильной и болевой чувствительности; в тяжелых случаях – преходящими гемипарезами, диплопией, амаврозом.
Наиболее тяжелое течение свойственно судорожной форме гипертонического криза (острой гипертонической энцефалопатии), которая развивается при нарушении регуляции тонуса мозговых артериол в ответ на резкое повышение системного артериального давления. Возникающий при этом отек мозга может держаться до 2-3 суток. На высоте гипертонического криза у больных отмечаются клонические и тонические судороги, потеря сознания. Некоторое время после окончания приступа больные могут оставаться в бессознательном состоянии или быть дезориентированы; сохраняется амнезия и преходящий амавроз. Судорожная форма гипертонического криза может осложняться субарахноидальным или внутримозговым кровоизлиянием, парезами, комой и летальным исходом.
О гипертоническом кризе следует думать при подъеме АД выше индивидуально переносимых значений, относительно внезапном развитии, наличии симптомов кардиального, церебрального и вегетативного характера. При объективном обследовании может выявляться тахикардия или брадикардия, нарушения ритма (чаще экстрасистолия), перкуторное расширение границ относительной тупости сердца влево, аускультативные феномены (ритм галопа, акцент или расщепление II тона над аортой, влажные хрипы в легких, жесткое дыхание и др.).
Артериальное давление может повышаться в разной степени, как правило, при гипертоническом кризе оно выше 170/110-220/120 мм рт. ст. Измерение АД производится каждые 15 минут: первоначально на обеих руках, затем на руке, где оно выше. При регистрации ЭКГ оценивается наличие нарушений сердечного ритма и проводимости, гипертрофии левого желудочка, очаговых изменений.
Для осуществления дифференциальной диагностики и оценки тяжести гипертонического криза к обследованию пациента могут привлекаться специалисты: кардиолог, офтальмолог, невролог. Объем и целесообразность дополнительных диагностических исследований (ЭхоКГ, РЭГ, ЭЭГ, суточное мониторирование АД) устанавливается индивидуально.
Гипертонические кризы различного типа и генеза требуют дифференцированной лечебной тактики. Показаниями к госпитализации в стационар служат некупирующиеся гипертонические кризы, повторные кризы, необходимость проведения дополнительных исследований, направленных на уточнение природы артериальной гипертензии.
При критическом подъеме АД больному обеспечивается полный покой, постельный режим, специальная диета. Ведущее место в купировании гипертонического криза принадлежит экстренной медикаментозной терапии, направленной на снижение АД, стабилизацию сосудистой системы, защиту органов-мишеней.
Для понижения значений АД при неосложненном гипертоническом кризе используются блокаторы кальциевых каналов (нифедипин), вазодилататоры (нитропруссид натрия, диазоксид), ингибиторы АПФ (каптоприл, эналаприл), ß-адреноблокаторы (лабеталол), агонисты имидазолиновых рецепторов (клонидин) и др. группы препаратов. Чрезвычайно важно обеспечить плавное, постепенное снижение АД: примерно на 20-25 % от исходных значений в течение первого часа, в течение последующих 2-6 ч — до 160/100 мм рт. ст. В противном случае, при чрезмерно быстром снижении, можно спровоцировать развитие острых сосудистых катастроф.
Симптоматическое лечение гипертонического криза включает кислородную терапию, введение сердечных гликозидов, диуретиков, антиангинальных, противоаритмических, противорвотных, успокаивающих, обезболивающих, противосудорожных средств. Целесообразно проведение сеансов гирудотерапии, отвлекающих процедур (горячие ножные ванны, грелка к ногам, горчичники).
Возможными исходами лечения гипертонического криза являются:
- улучшение состояния (70%) – характеризуется снижением уровня АД на 15-30 % от критического; уменьшением выраженности клинических проявлений. Необходимость в госпитализации отсутствует; требуется подбор адекватной гипотензивной терапии в амбулаторных условиях.
- прогрессирование гипертонического криза (15%) – проявляется нарастанием симптоматики и присоединением осложнений. Требуется госпитализация в стационар.
- отсутствие эффекта от лечения – отсутствует динамика снижения уровня АД, клинические проявления не нарастают, но и не купируются. Необходима смена лекарственного препарата или госпитализация.
- осложнения ятрогенного характера (10-20 %) – возникают при резком или чрезмерном снижении АД (артериальная гипотония, коллапс), присоединении побочных эффектов от лекарственных препаратов (бронхоспазм, брадикардия и др.). Показана госпитализация с целью динамического наблюдения или проведения интенсивной терапии.
При оказании своевременной и адекватной медицинской помощи прогноз при гипертоническом кризе условно благоприятный. Случаи летального исхода связаны с осложнениями, возникающими на фоне резкого подъема АД (инсульт, отек легких, сердечная недостаточность, инфаркт миокарда и др.).
Для предупреждения гипертонических кризов следует придерживаться рекомендованной гипотензивной терапии, регулярно контролировать АД, ограничить количество потребляемой соли и жирных продуктов, следить за массой тела, исключить прием спиртного и курение, избегать стрессовых ситуаций, увеличить физическую активность.
При симптоматической артериальной гипертонии необходимы консультации узких специалистов – невролога, эндокринолога, нефролога.
источник
Обморок. Коллапс. Причины. Признаки. Первая помощь.
Обморок – внезапная кратковременная потеря сознания, вызванная ишемией головного мозга за счет острого снижения сосудистого тонуса. При этом снижается преимущественно венозный приток крови к сердцу, а вслед и поступление артериальной крови к головному мозгу.
Причины обморочных состояний: переутомление, внезапная резкая боль; страх; нахождение в душном помещении; вид крови; быстрый переход из горизонтального в вертикальное положение; аритмии сердца.
Клиника. Часто перед потерей сознания человек чувствует слабость, подташнивание. Затем он внезапно падает или медленно опускается. Лицо становится бледным, зрачки узкие, живо реагируют на свет. Пульс слабого наполнения, АД понижено. После падения, в горизонтальном положении симптомы обморока, как правило, быстро прекращаются: возвращается сознание, больной делает глубокий вдох и открывает глаза.
Первая помощь при обмороке:
1) уложить больного на спину, приподняв ноги, расстегнуть стесняющую одежду, обеспечить приток свежего воздуха;
2) вызвать раздражение рецепторов кожи и слизистых оболочек, растирая и похлопывая по лицу, опрыснуть лицо холодной водой, дать вдохнуть нашатырный спирт.
Коллапс – острое значительное снижение артериального давления за счет снижения тонуса сосудов, уменьшения венозного возврата крови к сердцу и уменьшения объема циркулирующей крови (гиповолемии).
· острые инфекционные заболевания (грипп, пневмония и др.);
· передозировка гипотензивных препаратов;
· потеря жидкости при обильном диурезе;
· острая функциональная недостаточность надпочечников.
Клиника. Внезапно появляется выраженная слабость, головокружение, шум в ушах. Больной становится безразличным к окружающим событиям, сознание затемненное. Кожные покровы приобретают бледный, а затем синюшный вид, покрыты потом. Пульс частый, слабого наполнения, АД низкое ( 140/90 мм.рт.ст.). Однако чаще клинические симптомы гипертонического криза развиваются при повышении АД свыше 160/110 мм.рт.ст. По механизму возникновения и клинической картине различают два типа гипертонических кризов.
Кризы первого типа более характерны для ранних стадий артериальной гипертензии и протекают без жизнеопасных осложнений. Клинически они проявляются дрожью, сердцебиением, головной болью, общим возбуждением (вегетативной симптоматикой). Продолжительность их измеряется часами, а иногда минутами. АД при этом повышается незначительно по отношению к исходному уровню (на 10-20 мм.рт.ст.).
Кризы второго типа всегда протекают с осложнениями. Их называют осложненными. Во время криза может развиться нарушение мозгового кровообращения динамического характера или мозговой инсульт; нередко возникают приступы стенокардии, инфаркт миокарда, отек легких. Кризы продолжаются от нескольких часов до нескольких суток.
Причины гипертонических кризов:
· метеорологические факторы (перепады атмосферного давления и др.);
· прекращение приема лекарственных препаратов, снижающих АД;
· избыточное потребление поваренной соли;
· употребление алкогольных напитков;
Первая помощь при возникновении гипертонического криза:
· подсчитать число сердечных сокращений и измерить АД;
· вызвать скорую медицинскую помощь;
· при задержке медпомощи дать лекарственные препараты быстро снижающие АД; предложить больному разжевать во рту таблетку нифедипина или каптоприла или клофелина.
Профилактика гипертонических кризов – правильное лечение артериальной гипертензии. Цель лечения – снижение общего риска заболеваний сердечно-сосудистой системы и смертности от их заболеваний за счет снижения АД в диапазон нормы и коррекции всех выявленных факторов риска. В связи с необходимостью постоянного лечения главное внимание уделяется немедикаментозным методам.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Сдача сессии и защита диплома — страшная бессонница, которая потом кажется страшным сном. 8762 — 

195.133.146.119 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
При сбое в работе сердечно-сосудистой системы человек может потерять сознание. Обморок случается при скачке артериального давления и требует оказание первой помощи пострадавшему.
Высокое или слишком низкое артериальное давление человека может сопровождаться различными симптомами. Чаще головными болями, кровотечением из носа, упадком сил, вплоть до потери сознания. Такое состояние в медицине трактуют как «Синкопе».
Это происходит при резком скачке АД, когда мозгу не хватает кислорода. Вероятность появления подобного симптома значительно выше у гипертоников, которые переносят частые стрессы и волнения.
Одной из распространенных причин такого состояния считается пониженное АД и вегето-сосудистая дистония. Патология отмечается нарушениями мозгового кровообращения. В результате человек нередко чувствует головокружение и может терять сознание. Например, при отметке тонометра 90/60 мм рт.ст.
Предобморочное состояние при ВСД обычно отмечается ощущением слабости из-за недостаточного тонуса сосудов.
При повышенном давлении такой симптом, как обморок, не является редким исключением. При гипертоническом кризе человеческий организм просто не успевает перестроиться и адаптироваться. Нагрузка на сердце возрастает и возникает нехватка кислорода. В итоге может случиться обморок. Например, человек может потерять сознание при показаниях 190/110 мм рт.ст.
Эти явления нужно постоянно предотвращать, чтобы они не мешали полноценно жить в дальнейшем. Для этого необходимо заботиться о своем здоровье, исключать стрессовых ситуаций. Гипертоникам и гипотоникам вовремя следить за своим рабочим давлением, принимать нужные лекарства и постоянно посещать врача-кардиолога.
У многих людей после 45 лет постепенно начинают появляться проблемы с сердечно-сосудистой системой. Высокое давление, причиной которого служит неправильный образ жизни и стрессы – это один из распространенных и опасных недугов.
Симптомы гипертонии становятся заметны не сразу, поэтому лечение не начинается вовремя. Именно это и чревато возможными осложнениями.
Постепенно нарушается кровообращение из-за нервных ситуаций и частых волнений. Далее сердечно-сосудистая система не справляется с нагрузками и развивается сердечная недостаточность. Поэтому, как только начинают проявляться первые симптомы болезни нужно сразу же пройти обследование.
Из первых тревожных признаков болезни может проявиться одышка, частые головокружения и проблемы с дыханием.
Во время гипертонического криза подача кислорода в мозг прекращается, и человек может потерять сознание. Обычно такие приступы проходят буквально через несколько минут. После этого состояние постепенно улучшается. Некоторое время после перенесенного приступа пострадавший еще может чувствовать слабость.
Специалисты отмечают, что обмороки случаются при следующих показателях АД:
- Для женского пола это цифры от 140 на 90 мм рт. ст.;
- Для мужского пола эти показатели колеблются от 160 на 100 мм рт. ст.
Если у человека нет хронической гипертензии, но резко поднялось давление на 20 и более единиц, он уже в зоне риска.
Гипертоникам нужно стараться избегать нервных напряжений, стрессов и сильного эмоционального напряжения.
Из-за слишком низкого кровяного давления точно также происходит кислородное голодание. Страдает головной мозг и может случиться кратковременное синкопе.
Гипотоники могут легко заметить предобморочное состояние. В это время нередко возникает сильная слабость и головокружение, в редких случаях возникает даже рвотный рефлекс.
В случае сильного приступа у пострадавшего могут случиться судороги.
У людей, не страдающих гипотонией, АД может падать по разным причинам. Среди них наиболее частые:
- Потеря крови;
- Травмы и серьезные телесные повреждения;
- Тепловой удар;
- Шок.
Чтобы предотвращать обмороки, таким людям нужно тренировать сосуды различными способами. К примеру, можно закаливать организм. В этом случае лучше начинать с обтирания, затем переходить к контрастному душу. Массажи и сауны тоже хорошо помогают тренировать вены и сосуды.
Если у человека случился обморок, то необходимо принять следующие срочные меры:
- Сначала проверить пульс. Если сердцебиение отмечается, то можно приступать к следующему шагу. Если пульса нет, нужна немедленная реанимация.
Человеку, который потерял сознание, необходим свежий воздух, поэтому обязательно нужно открыть окна в помещении.
Обмороки могут быть трех видов, в зависимости от вызвавшей их причины:
| Ортостатические | Появляются из-за резкой смены положения, из-за сильных эмоций, физической нагрузки. |
| Нервно-рефлекторные | Появляются при вегетативных дисфункциях, приеме некоторых препаратов, интоксикации. Главная причина такого обморока заключается в недостаточности сосудосуживающих рефлексов. |
| Кардиальные | Их причиной обычно становятся различные сердечные недуги (аритмия, порок и т.д.) |
Соблюдение некоторых профилактических мер поможет избежать состояния синкопе.
- Не находиться долго на жаре;
- Употреблять достаточное количество питьевой воды, особенно летом;
- Избегать стрессов;
- Снизить до минимума употребление алкоголя;
- Избегать пребывания в одном положении, делать разминку или ходить, либо массировать мышцы;
- Гипертоникам и гипотоникам вовремя принимать лекарства. Также важно, что все медикаменты назначал только лечащий врач.
Если уже отмечается предобморочное состояние, то нужно немедленно принять положение лежа или сидя. Такой способ поможет снизить риск обморока.
Появление синкопе обычно связано с сердечно-сосудистыми патологиями. Из-за них кровообращение нарушается и в мозг не поступает достаточного количества кислорода. Такие недуги могут начать развиваться в любом возрасте, даже у детей. Чаще всего провокатором обморока считается аритмия.
Гипертоникам стоит быть осторожными с физическими нагрузками и ни в коем случае нельзя переусердствовать. Иногда переутомление тоже становится провокаторами обморока.
Прием некоторых медицинских препаратов без соблюдения дозировки в редких случаях вызывает обморок.
Другие причины обморочного состояние:
- Патологии легких;
- Черепно-мозговые травмы;
- Болевой шок;
- Сахарный диабет;
- Длительное голодание;
- Нахождение в душном помещении.
Предобморочное состояние можно распознать по очевидным признакам.
К таким симптомам обычно относится: головокружение, звон в ушах, «мушки» перед глазами или другие проблемы со зрением, тошнота. Также часто отмечается внезапно нахлынувшая слабость и выделение пота. Иногда синкопе может возникнуть и без проявления подобных симптомов.
Обычно длительность обморока колеблется от 20 секунд до нескольких минут, но не более пяти минут. После потери сознания пострадавший часто ощущает еще какое-то время слабость и усталость.
Какими бы ни были причины возникновения обморока, необходимо показаться врачу-терапевту и обследоваться. Важно стараться ежедневно соблюдать профилактические меры и избегать подобных явлений.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ
НЕОБХОДИМА КОНСУЛЬТАЦИЯ ЛЕЧАЩЕГО ВРАЧА
Автор статьи Иванова Светлана Анатольевна, врач-терапевт
источник

Гипертонический криз (ГК) – это резкий скачок артериального давления до очень высоких цифр, который возникает при гипертонии и некоторых других болезнях. ГК опасен серьезными осложнениями, может заканчиваться смертью, если вовремя не начать лечение.
Чаще всего гипертонические кризы случаются у людей, страдающих повышенным давлением, которые по каким-либо причинам не получают правильного лечения, не соблюдают рекомендации, назначенные врачом по режиму дня, питанию, физической и эмоциональной нагрузке, а также самостоятельно отменяют прием гипотензивных препаратов.
Все люди, страдающие гипертонией, должны всегда носить с собой лекарства, снижающие давление, поскольку ГК может случиться где угодно. Однако бывает, что человек даже не знает о том, что у него какие-то проблемы с давлением. Внезапный гипертонический криз может стать первым проявлением.
Гипертонический криз, симптомы, причины и лечение которого будут рассмотрены ниже, развивается вследствие сбоя в работе вегетативной нервной системы. В крови увеличивается количество гормонов, которые повышают давление, а также задерживают воду, увеличивая тем самым объем циркулирующей крови. Тонус сосудов не соответствует объему крови, что еще сильнее усугубляет ситуацию. Сердце вынуждено работать с повышенной нагрузкой, к которой оно не было готово. Увеличивается потребность в кислороде.
- Наиболее популярной причиной возникновения гипертонического криза является отмена гипотензивных препаратов. Принимая эти лекарства, пациент приводит давление к нормальным цифрам, хорошо себя чувствует и решает, что оно не станет подниматься уже и без таблеток. Несоблюдение дозировки лекарств или неправильное их назначение также может закончиться гипертоническим кризом.
- ГК могут спровоцировать стресс и сильные эмоциональные переживания.
- Очень часто серьезно повышается давление у метеозависимых людей при изменении погоды.
- ГК может случиться при значительных физических перенапряжениях, когда сердце вынуждено работать с сильной перегрузкой.
- Алкоголь и сигареты сужают сосуды, из-за чего происходит подъем давления. Чаще всего эти причины провоцируют ГК у мужчин.
- Употребление повышенного количества соли, которая задерживает в организме воду и увеличивает объем крови.
- Травма головы.
Гипертонический криз может случаться из-за некоторых болезней:
- онкология;
- гломерулонефрит;
- нефроптоз;
- некоторые патологии у беременных женщин;
- атеросклероз;
- болезнь Иценко-Кушинга.
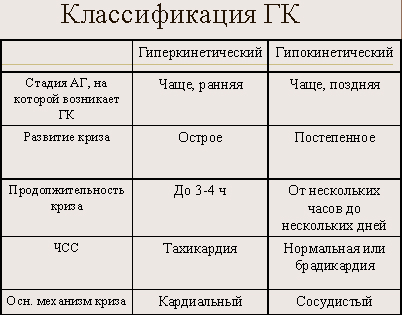
Виды ГК в зависимости от повышения давления:

Этот вид ГК начинается резко, обычно сразу очень сильно болит голова. Больной становится беспокойным, возбужденным. Жалуется на расстройство зрения, мелькание «мушек» в глазах, появляется тошнота, а затем и рвота. Больному жарко, но его конечности при этом холодные, наблюдается усиленная потливость, тахикардия. Моча светлая, ее образуется больше, чем обычно, то есть человек часто ходит в туалет.
При развитии гипокинетического криза больше поднимается диастолическое давление, и разница между двумя показателями уменьшается. Сопротивление периферических сосудов увеличивается, а сердечный выброс становится меньше. Этот вид ГК развивается медленно, поэтому больные не всегда вовремя обращаются за помощью, считая, что это обычное проявление гипертонии, и им удастся справиться самостоятельно, не посещая врача.
Начало гипокинетического гипертонического криза от самых ярких его симптомов может отделять несколько дней. Головная боль нарастает медленно. Больной обычно вял, сонлив, испытывает шум в ушах, ухудшение зрения, тошноту. Часто бывает рвота. Пульс остается в пределах нормы или немного замедляется. Этот вид ГК чаще наблюдается у женщин во время климакса.
Сколько длится гипертонический криз, зависит от его вида. Гиперкинетический криз продолжается 2-3 часа, гипокинетический – 4-5 дней.
Гипертонические кризы этого типа вызывают одновременное повышение обоих показателей артериального давления. Сердечный выброс сильно не меняется, а повышение сопротивления сосудов происходит довольно умеренно. Начинается он резко и имеет типичные симптомы гипертонического криза: у человека болит и кружится голова, он чувствует дурноту, появляется рвота, поднимается артериальное давление. Может осложняться острой левожелудочковой недостаточностью, и вследствие этого – отеком легких.
Еще одним видом ГК является гипертонический церебральный криз. Он относится к осложненным кризам. При нем не только очень сильно повышается давление, но также возникают симптомы, которые говорят о нарушении мозгового кровообращения:
- сильная головная боль;
- шум в ушах, головокружение;
- нарушение координации;
- тошнота со рвотой;
- нарушение чувствительности;
- преходящий паралич конечностей;
- сонливость или возбуждение;
- расстройство памяти;
- судороги.

Случается и наоборот: при подъеме артериального давления сосуды головного мозга сжимаются больше, чем необходимо, и не пускают к мозгу нужное для его питания количество крови. Происходит кислородное голодание, от которого больше всего страдает кора головного мозга.
Другие виды осложненного криза:
- Отечный – происходит повышение обоих показателей артериального давления. Чаще этот вид встречается у женщин. При этом будет наблюдаться вялость, заторможенность сознания, сильно выраженные отеки конечностей.
- Нейровегетативный – всплеск адреналина поднимает систолическое давление. Больной возбужден, испытывает страх и беспокойство, руки дрожат. Может повышаться температура тела.
- Судорожный – редкая и опасная форма осложненного гипертонического криза. При этом происходит отек мозга. Больной теряет сознание, появляются судороги.
Разобравшись, что такое гипертонический криз и в каких случаях он может возникать, стоит запомнить его симптомы, чтобы при первых появлениях принять необходимые меры.
При неосложненном гипертоническом кризе давление повышается, однако внутренние органы не поражаются.
Симптомы неосложненного криза:
- Сильная слабость, иногда пациенты говорят, что не могут даже стоять. Они стараются лечь или хотя бы сесть.
- Очень сильно болит голова. Чаще всего боль локализуется в затылке. Она может как начинаться резко, так и постепенно увеличиваться несколько часов или дней.
- Тошнота, которая сопровождается рвотой. Часто рвота может быть многократной. Облегчения после нее не происходит, что отличает ее от рвоты при отравлении некачественными продуктами.
- Нарушение зрения: «мушки» или пелена перед глазами, размытые очертания предметов, двоение.
- Шум в ушах.
- Сильный озноб, повышенная потливость. Зачастую больные испытывают чувство жара, хотя их конечности при этом остаются прохладными.
- Выраженное беспокойство, сопровождаемое страхом смерти.
- Усиленное сердцебиение при ГК гиперкинетического типа, и замедленное – при гипокинетическом типе.
- Дрожание рук и ног.
- Сухость во рту.
- Отек лица. Чаще встречается у женщин.
- И, конечно же, главный симптом гипертензивного криза – это сильное повышение артериального давления, иногда до критических отметок.
При осложненном гипертоническом кризе не только очень сильно повышается артериальное давление, но и поражаются органы-мишени. Чтобы понять, чем опасен гипертонический криз осложненного типа, достаточно посмотреть на список органов, которые он может поражать:
- Головной мозг – при сильном подъеме артериального давления могут случиться такие серьезные осложнения как ишемический или геморрагический инсульт, отек мозга. Для этих осложнений характерны спутанность или потеря сознания, сильная головная боль, утрата речи и паралич конечностей.
- Сердце – его поражение может закончиться острым инфарктом миокарда. Появившаяся острая боль за грудиной свидетельствует о его начале.
- Легкие – опасным осложнением является отек легких. Больному становится тяжело дышать, он испытывает приступы удушья. Слышно тяжелое свистящее дыхание.
- Почки – повышенное давление может спровоцировать острую почечную недостаточность. Проявляется сильным уменьшением или полным отсутствием мочи.
- Глаза – может вызвать поражение глазного нерва, кровоизлияние в сетчатку глаза.
- Сосуды – тяжелым осложнением является расслаивающаяся аневризма аорты. Также может произойти коронарная недостаточность, при которой нарушается питание сердца.
- У беременных женщин гипертонический криз может вызвать эклампсию. Эта патология может угрожать здоровью и жизни не только женщины, но и плода. Может произойти отек легких, кровоизлияние в мозг, почечная недостаточность, отслойка плаценты.
Последствия гипертонического криза осложненного типа могут быть очень опасными, вплоть до летального исхода, поэтому необходимо как можно раньше обратиться за медицинской помощью.
Перечисленные выше признаки гипертонического криза являются важной основой для постановки правильного диагноза. Собрав анамнез, врач должен провести внешнее обследование, а также инструментальное и лабораторное:
- артериальное давление при диагностике гипертонического криза измеряют каждые пятнадцать минут (сначала его проверяют на обеих руках, поскольку показатели могут различаться; затем его измеряют на той руке, где оно было выше);
- биохимический анализ крови (в нем увеличиваются показатели холестерина, триглицеридов, мочевины, креатинина, глюкозы и др.);
- Общий анализ мочи (в моче может быть обнаружен белок, а также она имеет низкий удельный вес);
- ЭКГ;
- ЭхоКГ;
- при необходимости проводят УЗИ почек.
На основании общих симптомов и результатов обследования ставится диагноз гипертонического криза, а также определяют его тип и назначают необходимое лечение.
Лечение гипертонического криза следует начать еще до приезда врачей. Это поможет не только облегчить состояние больного, но и избежать осложнений.
- Для начала нужно успокоиться. Иногда полезно принять легкие успокаивающие препараты, поскольку успокоиться самостоятельно очень сложно. Они помогают снять стресс, который только усугубляет состояние.
- Открыть окно или форточку, чтобы в помещение поступал свежий воздух. Снять стесняющую одежду.
- Занять удобное положение, обычно это полусидя. На лоб положить полотенце, смоченное в холодной воде, а к ногам грелку.
- Если ГК случился впервые, необходимо обязательно вызвать помощь. При повторных приступах можно попробовать справиться самостоятельно, но только если лечение действует, давление понемногу снижается и нет признаков поражения внутренних органов. Давление нужно снижать постепенно!
- Если человек страдает гипертонией давно и приступы у него уже случались, обычно он и сам знает, какие лекарства употреблять, чтобы снять гипертонический криз. Следует выпить что-то из прописанных ранее врачом гипотензивных средств, даже если в данный момент не время их приема. Рекомендуется использовать таблетку каптоприла. Его кладут под язык.
- Измерить давление через 20-30 минут. Хорошим показателем считается уменьшение давления на 30 мм рт. ст. от исходного показателя. Если этого не произошло, выпить еще одну таблетку каптоприла. Проконтролировать давление снова через полчаса. Если оно снизилось на 40-60 мм рт. ст., больше принимать гипотензивные лекарства не следует. После восстановления нормального давления нужно обратиться к участковому терапевту для коррекции лечения.
- Если ожидаемого снижения давления не произошло, появились боли за грудиной, выраженная одышка, спутанность сознания или другие признаки осложнений, необходимо немедленно вызвать «скорую помощь». Боль в груди свидетельствуют о возможном начале инфаркта миокарда, поэтому до приезда врачей нужно положить под язык таблетку нитроглицерина.
Неосложненный гипертонический криз может лечиться амбулаторно, особенно если подобные приступы уже случались, пациент знает, что делать, и получаемое лечение хорошо помогает. Лечение осложненного гипертонического криза проводится только в стационаре под врачебным контролем.
При неэффективном или поздно начатом лечении последствия заболевания гипертоническим кризом могут быть крайне неблагоприятными. Важно вовремя определить его тип, устранить причину и при необходимости обратиться за помощью.
Как лечить гипертонический криз, определяет врач, поэтому не стоит отказываться от поездки в больницу.
В первую очередь, пациентам назначают постельный режим и ограничивают любые эмоциональные переживания. Обязательным является соблюдение диеты с ограничением воды до 1,5 л в сутки и исключением из пищи соли, поскольку она задерживает воду в организме и может спровоцировать отеки и еще сильнее поднять давление. Обычно назначают стол №10.
Препараты, которые назначают для лечения ГК призваны снизить сопротивление стенок сосудов, расширить их просвет, отрегулировать объем крови в сосудистом русле, снизить сердечный выброс. Кроме этого, важно успокоить больного, снять стресс. Важное значение имеет выведение лишней жидкости из организма. Мочегонные препараты при гипертоническом кризе назначаются, чтобы увеличить объем мочи, тем самым вывести лишнюю воду и понизить давление.
Группы лекарств при гипертоническом кризе:
- блокаторы кальциевых каналов (коринфар);
- вазодилататоры (диазоксид);
- ингибиторы АПФ (каптоприл, эналаприл);
- бета-адреноблокаторы (лабеталол, метопролол);
- средства центрального действия (клофелин);
- прямые вазодилататоры (нитраты и нитропруссид натрия);
- ганглиоблокаторы (бензогесоний);
- мочегонные (фуросемид);
- успокаивающие и сосудорасширяющие (магния сульфат): его вводят очень медленно, поскольку его быстрое введение может спровоцировать быстрое снижение давления и обморок.
Основное различие в медикаментозном лечении осложненного и неосложненного ГК состоит в скорости снижения АД. При неосложненном кризе давление уменьшают медленно, поэтому чаще всего применяют таблетированные препараты (нифедипин, каптоприл, клофелин). При осложненном ГК АД снизить нужно быстро, поэтому используют внутривенно вводимые средства – нитраты, нитропруссид натрия, лабетолол, бензогексоний.
Если признаки гипертонического криза устранены, за пациентом еще некоторое время просто наблюдают, измеряя давление. В случае появления симптомов поражения органов-мишеней, важно защитить их, назначив необходимые в данном случае препараты. Для этого нужны консультации узких специалистов.
Лечат осложненный гипертонический криз только в больнице. Кроме наблюдения за показателями артериального давления, необходимо следить за проявлением симптомов поражения внутренних органов. В первые часы артериальное давление снижается не более, чем на 25% от исходного, поскольку быстрое снижение может спровоцировать коллапс. Затем давление снижают постепенно, чтобы организм успевал подстроиться. Однако если появляются симптомы расслоения аневризмы аорты, недостаточности левого желудочка или отека легких, давление необходимо снижать быстрее.
Важно знать, что делать после гипертонического криза. Если вам удалось справиться самим, не обращаясь за экстренной помощью, нужно обеспечить себе покой на несколько дней, соблюдать диету, принимать гипотензивные препараты и обязательно посетить участкового врача для коррекции лечения. Вовремя обнаруженный гипертонический криз, определение его типа и причин, помогут назначить правильное лечение и избежать повторов.
Для правильной профилактики последующих приступов важно учитывать причины гипертонического криза, а также общий фон, на котором он чаще всего развивается:
- Соблюдение психоэмоционального спокойствия. Желательно исключить из своей жизни стрессы, сменить напряженную работу на более спокойную.
- Соблюдать режим дня, не переутомляться, однако при этом давать организму посильную физическую нагрузку. Включить в свою жизнь гимнастику, прогулки на свежем воздухе, закаливание.
- Нормализация веса помогает уменьшить риск развития как артериальной гипертензии, так и гипертонических кризов. Снижения массы тела можно добиться с помощью здорового питания и регулярных физических упражнений.
- Очень важной в профилактике и лечении гипертонического криза является диета. Необходимо исключить из питания жирные, жареные продукты; продукты, содержащие большое количество соли. Ограничивать количество выпиваемой воды. Если болезнь развилась на фоне ожирения, следить за калорийностью пищи. Включить в свой рацион продукты, богатые витаминами и микроэлементами.
- Ни в коем случае самостоятельно не отменять гипотензивные препараты, назначенные врачом.
Как бы хорошо вы себя ни чувствовали, помните, что самостоятельная отмена лекарств может обернуться новыми симптомами гипертонического криза, лечение которого придется повторять из раза в раз.
Хорошей привычкой будет вести специальный дневник, куда следует записывать показания артериального давления утром и вечером ежедневно. Туда же можно вписывать диету, количество мочи и любые изменения в состоянии здоровья.
Обязательно периодически посещать врача для того, чтобы контролировать течение артериальной гипертонии и вовремя корректировать лечение.
Важным пунктом профилактики является просвещения больных артериальной гипертонией. Они должны быть знакомы с понятием гипертонического криза, знать, что это такое, что может его вызвать и уметь начинать лечение до приезда «скорой помощи».
источник
 Если это возможно, постараться поддержать человека, дабы избежать травмирования, вследствие падения.
Если это возможно, постараться поддержать человека, дабы избежать травмирования, вследствие падения.

