Обморок – это бессознательное состояние, наступившее вследствие резкого кислородного голодания головного мозга и сопровождающееся угнетением рефлексов и вегетососудистыми расстройствами. Это кратковременная потеря сознания.
Впервые обморок был описан античным лекарем Аретеем. Греческое название обморочного состояния (синкопа, т.е. рубка) с берегов Каппадокии (современной Турции) постепенно дошло до Нового Орлеана, где влилось в джазовые ритмы негритянских оркестров.
Кора головного мозга чрезвычайно чувствительна к недостатку кислорода. Именно голодание коры и становится главной причиной обморочного состояния. От выраженности и продолжительности кислородного недостатка зависит глубина и длительность обморока. Подобное голодание может развиваться по нескольким механизмам:
Это недостаточный приток крови по артериям вследствие:
- эмболии, тромбоза, спазма или сужения атеросклеротическими бляшками просвета сосудов, питающих мозг
- недостаточного сердечного выброса
- или венозного застоя.
- по типу гипогликемии (падения сахара крови) при голодании
- передозировке инсулинов
- нарушениях утилизации глюкозы на фоне ферментопатий
- также могут быть нарушения обмена белков с накоплением ацетоноподобных кетоновых субстанций, отравляющих клетки головного мозга
- сюда же можно отнести различные отравления (см. симптомы пищевого отравления, симптомы отравления ртутью, отравление угарным газом)
В зависимости от основных условий возникновения все обмороки делятся на три большие группы.
- Рефлекторные развиваются на фоне боли, сильного страха, эмоционального стресса, после кашля, чихания, мочеиспускания, при глотании, дефекации, на фоне болей во внутренних органах, при физических нагрузках.
- Связанные с ортостатическими нагрузками синкопы могут быть при сахарном диабете, амилоидозе, приеме гипотензивных препаратов, болезни Паркинсона, падении объема циркулирующей крови, задержке крови в венах.
- Кардиогенные связаны с болезнями сердца и сосудов.
Непосредственно потере сознания предшествует период предвестников:
- тошнота, дурнота
- кислый привкус во рту
- головокружение, мелькание мушек перед глазами, темнота в глазах
- повышение потливости
- дрожание рук
- бледность кожи и слизистых
- шум в ушах.
Далее развивается внезапная потеря сознания, во время которой человек может упасть и удариться.
- В период обморока мышцы расслаблены, тело неподвижно.
- Зрачки расширены и не реагируют на свет, пульс редкий и поверхностный, дыхание урежено, снижено артериальное давление.
- Во время глубокого обморока могут развиться непроизвольное мочеиспускание и судороги мышц.
Вполне здоровый человек при определенных обстоятельствах может довести себя до обморочного состояния.
При жестких диетах, голодании головной мозг лишается глюкозы и запускает метаболический путь голодания коры. Если натощак начать интенсивно физически трудиться, вполне возможно получить голодный обморок.
Если питаться одними конфетами или чаем с медом, то на прием углевода поджелудочная железа выбрасывает в кровь порцию инсулина. Так как углевод простой, он быстро всасывается и его концентрация в крови довольно большая сразу после еды. Порция инсулина будет адекватной этому уровню сахара в крови. Но затем, когда весь простой сахар утилизируется, инсулин в крови все еще будет работать и при отсутствии сахара станет разлагать белки крови. В результате в кровь попадут кетоновые тела, которые сработают подобно ацетону, вызвав метаболические нарушения в коре и спровоцировав обморок.
При травмах потерять сознание можно как от сильной боли, так и на фоне кровотечения. Оба состояния рефлекторно вызывают централизацию кровообращения со скоплением основной массы крови в сосудах брюшной полости и обеднением мозгового кровотока.
Если в одежде с тугим воротником и поясом долго стоять в душном помещении или транспорте, то можно упасть в обморок.
При сильном испуге у лиц с мобильной вегетативной нервной системой может случиться обморок. Аналогичное можно наблюдать и у истериков, которые буквально силой мысли и воображения отключают кору.
- Если в жару нырнуть в холодную воду, можно вызвать спазм сосудов шеи и потерять сознание.
- Когда человек поднимается в горы или на большую высоту над уровнем моря, парциальное давление кислорода в крови растет. Кислород хуже утилизируется клетками. Может наступить кислородное голодание.
- Если долго и сосредоточенно париться в бане, можно потерять сознание. Подобное состояние можно заработать и при любом другом тепловом ударе, например, солнечном.
- Если угореть от вдыхания дыма или выкурить много сигарет, можно получить метаболические и гипоксические нарушения в клетках коры головного мозга.
- При укачивании также можно потерять сознание.
- Вторая стадия алкогольного опьянения может включать в себя не только сон, но и обморок. Более типична потеря сознания после отравления алкоголем.
- Более редкими причинами становится игра на духовых инструментах или тяжелая атлетика.
Беременная женщина в норме в обмороки падать не должна. Хотя в интересном положении создаются множественные предпосылки для ухудшения мозгового кровотока. Растянутая плодом матка усиленно давит не только на внутренние органы, провоцируя венозный застой, но и на нижнюю полую вену, ухудшая венозный возврат к сердцу и несколько снижая порции крови, выталкиваемые сердцем к мозгу. Поэтому с подросшим пузиком не рекомендуется:
- самостоятельно наклоняться вперед и вниз
- носить тугую одежду или белье
- сдавливать шею воротниками или шарфами
- спать на спине.
Непосредственнно после родов компрессионные причины обмороков исчезают.
На втором месте по частоте обморочных причин у беременных стоят анемии (см. беременность и низкий гемоглобин). Во время вынашивания плода железо излишне расходуется на рост будущего младенца и обедняет кровь матери основным переносчиком кислорода – гемоглобином. После родовых кровотечений анемия может не только сохраняться, но и нарастать. Поэтому так важно заниматься коррекцией низкого гемоглобина и эритроцитов во время беременности, снижать кровопотерю в родах и лечить послеродовую анемию (см. препараты железа при анемии).
Нежные дамы и барышни прошлых веков считали хорошим тоном уходить от всяких житейских сложностей и щекотливых ситуаций при помощи банального обморока. Способствовали этому пассажу тугие корсеты, сдавливающие ребра и затрудняющие дыхание, ограничения в питании, приводящие к анемии и мобильная психика, разболтанная чтением французских романов. Некрасовские и лесковские персонажи крестьянского и мещанского происхождения обмороками страдали гораздо реже, а истерических потерь сознания и вообще не знали.
На сегодня женщины наиболее часто валятся в обмороки среди полного здоровья на фоне менструальных кровотечений. Происходит это по следующим причинам:
- пренебрежение приемом в критические дни железосодержащих препаратов, препятствующих развитию острой постгеморрагической анемии на фоне обильных месячных,
- наличие недолеченных гинекологических или гормональных проблем, приводящих к нарушению сократительной способности матки и провоцирующих менструальные боли, легко купируемые индометацином.
Атеросклероз, стенозы сосудов шеи и головного мозга приводят к хроническим нарушениям мозгового кровообращения, при которых наряду с нарушениями памяти, сна и слуха могут наблюдаться периодические синкопы разной продолжительности.
Травмы головы (сотрясения, ушибы головного мозга) сопровождаются потерей сознания разной глубины. Собственно обморок – это критерий, по которому проводится экспресс-диагностика сотрясения.
Шок (болевой, инфекционно-токсический) часто сопровождается нарушением сознания. При травмах или заболеваниях внутренних органов боль или токсины запускают рефлекторную цепочку сосудистых реакций, приводящих к угнетению коры мозга.
Пороки сердца и крупных сосудов провоцируют недостаточный выброс крови в большой круг кровообращения и недостаточное питание мозга. Острый инфаркт миокарда часто осложняется потерей сознания из-за резкого падения сократительной способности сердца. Также к синкопам едут тяжелые нарушения ритма: синдром слабости синусового узла, мерцательная аритмия, фибрилляция желудочков, поперечные блокады сердца и частые экстарсистолии. Типичное нарушение ритма, при котором есть приступы потери сознания — синдром Морганьи-Адамса-Стокса.
Например, бронхиальная астма, приводят к нарушениям газообмена между легкими и тканями. В результате кислород недостаточно проникает в мозг. Также потерей сознания сопровождаются тромбэмболия легочной артерии и легочная гипертензия.
Сахарный диабет ведет к потерям сознания на фоне гипогликемии и кетоацидоза, которые могут быстро перерасти в кому. Поэтому так важно соблюдать режим приема и дозы сахароснижающих препаратов.
Это язвенная болезнь желудка и 12-перстной кишки, панкреатиты, особенно деструктивные вызывают перераздражение блуждающего нерва, которым иннервируется и сердце. В результате ухудшаются условия кровоснабжения коры мозга.
- Резкое снижение объема циркулирующей крови на фоне кровотечения, рвоты или поноса не дает возможности адекватно снабжать мозг кислородом.
- Вегето-сосудистая дистония не дает сосудам своевременно и адекватно подстраивать просвет под требования меняющейся внешней среды. Результатом становятся чрезвычайно частые обмороки н фоне резких скачков давления.
- Отравления нейротоксическими ядами змей, алкоголем и его суррогатами, фосфороорганическими соединениями также ведут к обморокам
- Потеря сознания может стать побочным действием нейролептиков, снотворных, гипотензивных, ганглиоблокаторов, транквилизаторов, производных изониазида.
- Обмороки могут стать следствием уремии при почечной недостаточности.
- Повышенная чувствительность барорецепторов каротидного синуса может вести к синкопе.
Дети страдают от обмороков по тем же причинам, что и взрослые. Так как адаптивные возможности детского организма слабые, каждый обморок у ребенка – это повод обследоваться у педиатра и невролога. За вполне безобидными кратковременными потерями сознания у ребенка могут скрываться грозные заболевания нервной системы или крови.
Это часто следствие быстрого роста. Девушки чаще страдают от скрытых анемий и вегетососудистой дистонии, молодые люди – от дисплазий соединительной ткани сердца. Например, такой нетяжелый порок, как пролапс митрального клапана, которым наиболее часто страдают худые высокие юноши, почти единственным ярким проявлением имеет потемнение в глазах или потерю сознания при резком вставании.
Острые тромбозы, эмболии или разрывы сосудов становятся причинами ишемического или геморрагического инсульта, который может начаться потерей сознания. При этом потеря сознания более продолжительная и глубокая, чем обморок. Она запросто может перейти в кому.
Эпилепсия, сопровождающаяся нарушениями сознания (например, атонические припадки) – это также не совсем обморок. В основе эпиприпадков лежит нарушение возбуждения нервных клеток коры. Которые запускают дисбаланс возбуждения и торможения, вторично вызывая метаболические нарушения в нейроцитах.
- Рефлекторноая реакция
- Ортостатическая гипотензия мозга
- Каридальные патологии
- Инсульт
- Эпилепсия
Обычно 20-30 секунд
В любом случае обморок и потеря сознания – это повод для оказания неотложной помощи и последующего обращения к врачу.
- Упавшего в обморок надо уложить на ровную поверхность с приподнятыми выше уровня тела ногами, устранив по-возможности причину утраты сознания (убрать от прямого источника тепла, расстегнуть тугой пояс и ворот, освободить шею от лишних предметов).
- Обеспечить приток свежего воздуха.
- Дать вдохнуть пары нашатырного спирта.
- На лоб и виски положить полотенце, смоченное холодной водой.
Если мероприятия, проводимые при обычном обмороке неэффективны в первые две минуты, надо незамедлительно вызывать бригаду скорой помощи, которая сможет оказать специализированную помощь и отвезти пациента в стационар для лечения и уточнения причин потери сознания.
источник
СТАТЬЯ ПОМОЖЕТ ВАМ РАЗОБРАТЬСЯ В ПРИЧИНАХ ПОТЕРИ РЕЧИ, ПОТОМУ ЧТО КТО ПРАВИЛЬНО ДИАГНОСТИРУЕТ — ТОТ ПРАВИЛЬНО ЛЕЧИТ. К внезапной потере речи могут привести причины по пунктам изложенные ниже. По одной проверяя и отвергая одну за другой причины не относящиеся к вашему случаю останется только ваш случай. От своевременного распознавания во многом зависит прогноз здоровья и жизни.
ПЕРВЫЙ ОБЯЗАТЕЛЬНЫЙ ШАГ — ВЫЯВЛЕНИЕ РАСПОЛОЖЕНИЯ ОЧАГА ГОЛОВНОГО МОЗГА ПРИ ВНЕЗАПНОЙ ПОТЕРЕ РЕЧИ, ЕСЛИ ОЧАГ ЕСТЬ
При повреждении постцентральных отделов доминантного полушария, получающих информацию от рецепторов сообщающих информацию от речедвигательного аппарата и обеспечивающих слаженную работу речедвигательного аппарата возникает потеря речи — афферентная моторная афазия. При поражении этого отдела головного мозга возникает нарушение координации работы мышц, участвующих в формировании речи, и появляются ошибки при произнесении отдельных речевых звуков, больше выражено если имеется сходное фонетическое произношение (например, переднеязычные «т», «д», «н»; щелевые «ш», «щ», «з», «х»; губные «п», «б», «м»).
Из-за этого спонтанная речь оказывается неразборчивой, в ней появляются многочисленные замены звуков, что делает ее непонятной для окружающих, сам же больной не в состоянии ее контролировать ввиду своеобразной сенситивной атаксии в структурах, обеспечивающих возникновение речи. Афферентная моторная афазия обычно сочетается с оральной (щечно-язычной) апраксией (неспособностью воспроизводить по заданию движения языком и губами, требующие значительной точности — поместить язык между верхней губой и зубами и т. п.) и характеризуется нарушением всех видов речевой продукции (речи спонтанной, автоматизированной, повторной, называния).
При повреждении задних отделов нижней лобной извилины (зона Брока) бывает — эфферентная моторная афазия. При этом артикуляция отдельных звуков возможна, однако затруднено переключение с одной речевой единицы на другую. Речь больного замедленная, он немногословен, отмечается плохая артикуляция, требующая от него значительных усилий, речь изобилует многочисленными литеральными и вербальными персеверациями (повторениями), что проявляется, например, расстройством способности к чередованию отдельных слогов (ма-па-ма-па). Из-за пропуска вспомогательных слов и падежных окончаний речь больного иногда становится «телеграфной». При выраженных проявлениях этой формы афазии возможно формирование у больных «речевых эмболов» — повторение некоторых слов (нередко бранных), которые больной проговаривает «не к месту», передавая при этом интонацией свое отношение к ситуации. Иногда больному удается повторение вслед за обследующим отдельных слов, однако он не может повторить фразу, особенно необычную, лишенную смысла. Номинативная функция речи (называние предметов), активное чтение и письмо нарушены. Вместе с тем относительно сохранно понимание устной и письменной речи. Возможна сохранность фрагментарной автоматизированной речи, пения (больной может напеть мелодию).
Больные, как правило, осознают наличие расстройства речи и подчас тяжело переживают наличие этого дефекта, проявляя склонность к депрессии. При эфферентной моторной афазии Брока на стороне противоположной доминантному полушария обычно имеется гемипарез, при этом выраженность пареза значительнее в руке и на лице (по брахиофациальному типу).
Динамическая моторная афазия возникает при поражении префронтальной области кпереди от зон Брока, характеризуется снижением речевой активности, инициативы. При этом значительно меньше страдают репродуктивная (повторение вслед за обследующим слова, фразы) и автоматизированная речь. Больной в состоянии артикулировать все звуки, произносить слова, но у него снижена мотивация к речи. Это особенно отчетливо проявляется в спонтанной повествовательной речи. Больные как бы неохотно вступают в речевой контакт, речь у них упрощенная, редуцированная, истощающаяся в связи с затруднением поддержания в процессе речевого общения достаточного уровня психической активности. Активация речи в таких случаях возможна путем стимулирующего воздействия на больного, в частности разговора на тему, имеющую для больного высокую степень личностной значимости. Эта форма потеря речи может быть объяснена как следствие снижения влияний на корковые структуры со стороны активирующих систем ретикулярной формации оральных отделов ствола мозга.
Сенсорная афазия, или акустико-гностическая афазия, возникает при повреждении зоны Вернике, расположенной в задней части верхней височной извилины. В основе сенсорной афазии — расстройство распознания речи в общем звуковом потоке вследствие нарушения фонематического слуха (фонемы — единицы языка, с помощью которых различать и приравниваются его составляющие; в русской речи к ним относятся звонкость и глухость, ударность и безударность). При этом возникает и нарушение звуко-буквенного анализа и отчуждение смысла слов.
В результате при сенсорной афазии больной теряет способность различать фонемы и не в состоянии уловить различие между такими словами, как «башня» и «пашня»; «пыл», «пыль», «быль»; «замок» и «замок» ит.д : не может повторять такие сочетания слогов, как «са-за», «та-да» и т. п.. т как не замечает между ними различий. Не понимая речи окружающих, больной в то же время не может отслеживать собственную речь. Вместе с тем о говорит бегло, многословен, при этом речь его грамматически совершенно неверна в связи с множественными подменами нужных звуков, слов другими звуками и словами; итак, спонтанная речь больного засорена неточностями, парафазиями, неологизмами, словами-паразитами и превращается в «словесный салат», в котором окружающим трудно обнаружить смысл. Больной же, не улавливая неправильность собственной речи, нередко возмущается непонятливостью, бестолковостью окружающих. При этом неосознаваемую дефектность своей речи он стремится скомпенсировать нарастающим количеством речевой продукции.
При сенсорной афазии утеряна и способность к повторению слов. Больной при внезапной потери речи в форме сенсорной афазии не может правильно называть знакомые предметы. Наряду с нарушением устной речи больного нарушена и возможность к пониманию речи письменной, к чтению. В связи с расстройством фонематического слуха больной с сенсорной афазией делает ошибки при письме, особенно при письме под диктовку. При этом прежде всего характерны замены букв, отражающих ударные и безударные, твердые и мягкие звуки. В результате собственная письменная речь больного, как и устная, представляется бессмысленной, однако почерк при этом может быть неизмененным.
При типичной, изолированной сенсорной афазии проявления гемипареза на стороне, противоположной доминантному полушарию, могут отсутствовать или быть слабо выраженными. Однако возможна верхнеквадрантная гемианопсия в связи с вовлечением в патологический процесс, проходящий через височную долю мозга, нижней части зрительной лучистости.
Семантическая афазия возникает при повреждении нижней теменной дольки. Она проявляется трудностями понимания сколько-нибудь сложных по построению фраз, сравнений, возвратных и атрибутивных логико-грамматических оборотов, выражающих пространственные отношения. Больной не ориентируется в смысловом значении предлогов, наречий: под, над, перед, за, сверху, снизу, светлее, темнее и т. п. Ему трудно понять, чем различаются фразы: «Солнце освещается Землей» и «Земля освещается Солнцем», «Брат отца» и «Отец брата», дать правильный ответ на вопрос: «Если Ваня идет за Петей, то кто идет впереди?», нарисовать по заданию треугольник в круге, крест над квадратом и т. п.
Амнестическая (аномическая) афазия наблюдается при повреждении задних отделов теменной и височной долей левого полушария, главным образом угловой извилины, и проявляется невозможностью называть предметы; при этом больной может правильно высказаться об их назначении (например, когда обследующий просит назвать демонстрируемый карандаш, больной заявляет: «Ну это то, чем пишут» и обычно стремится показать, как это делается). Подсказка помогает ему вспомнить нужное слово, обозначающее название предмета, при этом он может повторить это слово. В речи больного с амнестической афазией мало существительных и много глаголов. При этом активная речь беглая, сохранено понимание как устной, так и письменной речи. Сопутствующий гемипарез на стороне субдоминантного полушария нехарактерен.
Тотальная афазия — сочетание моторной и сенсорной афазии: больной не понимает обращенной к нему речи и сам в то же время оказывается неспособным к активному произнесению слов и фраз. Развивается чаще при обширных инфарктах мозга в бассейне левой средней мозговой артерии и обычно сочетается с выраженным гемипарезом на стороне полушария противоположного доминантному.
Предложено было учитывать нередко встречающиеся в клинике проявления минимальной дисфазии, или преафазии, при которой речевой дефект проявляется настолько легко, что во время обычной беседы может остаться незамеченным как для говорящего, так и для его собеседника. Преафазия возможна как при нарастающей патологии мозга (атеросклеротическая энцефалопатия, опухоль мозга и пр.), так и в процессе восстановления нарушенных функций после инсульта, травмы мозга и т. п. (резидуальная дисфазия). Ее выявление требует особенно тщательного исследования. Она может проявляться в форме речевой инертности, аспонтанности, импульсивности, снижения способности быстро и легко подбирать нужные слова, применения преимущественно слов, встречающихся в словаре больного с большой частотой. При этом более редкие слова припоминаются с трудом и с промедлением и больной часто замещает их чаще встречающимися, хотя и менее подходящими в данном контексте словами. В речи больных становятся обильными «избитые» слова и словосочетания, речевые «штампы», привычные речевые обороты. Не найдя своевременно точных слов и словосочетаний, больной стремится к подмене слов («ну вот эта штука, как ее») и таким образом компенсировать недостаточность качества своей речи избыточным количеством речевой продукции, в связи с чем проявляется чрезмерная многоречивость. Если отдельные задания при этом больной выполняет верно, то осуществление серийного задания (например, указательным пальцем правой руки коснуться переносицы, левой рукой взять себя за правое ухо и закрыть левый глаз) затруднено. Словесно предъявленный материал больным неудачно интерпретируется и неточно повторяется, возникают трудности при объяснении смысла таких общепринятых выражений и пословиц, как «золотые руки», «взять быка за рога», «в тихом омуте черти водятся» и т. п. Возможны трудности при перечислении предметов, относящихся к определенному классу (животных, цветов и т. п.). Речевые расстройства зачастую выявляются при составлении больным устного или письменного рассказа по картинке или на заданную тему. Помимо прочих трудностей, в процессе общения с больным может быть отмечена неуверенность восприятия словесного задания и обусловленная этим замедленность реакций на него.
1. Опухоль ОПУХОЛЬ ЭТО… читать подробно или абсцесс мозга поражающие зоны мозга отвечающие за речевые функции
2. Инсульт в левой половине головного мозга
3. Состояние после судорожного припадка
4. Мигрень с аурой в форме нарушения речи
5. Энцефалит, вызванный вирусом простого герпеса
6. Тромбоз внутримозгового сагитального синуса
7. Психотический мутизм
8. Психологические проблемы
Общий анализ крови и скорость оседания эритроцитов (СОЭ); биохимический анализ крови; компьютерная томография КТ или магнитно резонансная томография (МРТ); окулист
глазное дно, поля зрения; исследование спинно мозговой жидкости (ликвора);
Ультразвуковая доплерография (УЗДГ) магистральный артерий головы; консультация нейропсихолога.
Внезапная потеря речи может происходить: из-за разрыва сосуда снабжающего опухоль кровью, что сопровождается кровоизлиянием в опухоль;
из-за быстрого нарастания отека;
или — в случае левополушарной локализации опухоли или абсцесса — из-за частичного или распространенного припадка эпилепсии.
При компьютерной томографии как при опухоли, так и при абсцессе диагностируется объемный процесс внутри мозга в виде очага низкой плотности с или без поглощения контраста. При абсцессах чаще имеется более выраженный перифокальный отек т.е. находящийся или происходящий вблизи очага повреждения ткани. Причина внезапной потери речи — Мигрень с аурой.
При нарушении речи у пожилого пациента наиболее вероятным диагнозом является инсульт. В большинстве случаев нарушения речи при инсульте у больного выявляется
отсутствие силы или мышечная слабость в правых руке и/или ноге, нарушение чувствительности в правых руке и/или ноге, иногда — нарушение в правом поле зрения.
Компьютерная томография и магнитно-резонансная томография единственное что наиболее достоверно отличает внутримозговое кровоизлияние от ишемического инсульта.
Потеря речи почти всегда происходит при левополушарном инсульте. Она может наблюдаться и при правополушарном инсульте (т.е. — при поражении полушария противоположного доминантному), но в этих случаях речь восстанавливается гораздо быстрее.
В любом возрасте острая внезапная потеря речи может быть вызвана состоянием после судорожного припадка.
В этих случаях речь быстро восстанавливается.
Сам эпилептический припадок может пройти незамеченным, а прикус языка или губ может отсутствовать;
Диагностировать состояние после судорожного припадка как причину потери помогает ЭЭГ: регистрируется генерализованная или локальная медленно- и островолновая активность.
Повышение уровня креатинфосфокиназы крови, как диагностика эпилептического припадка ненадежна.
В 60 % случаев во время сбора истории заболевания у родственников пациента так же имеются мигренозные головные боли.
В этих случаях острая или подострая потеря речи возникает одновременно с головной болью.
На ЭЛЕКТРОЭНЦЕФАЛОГРАФИИ — ЭЭГ возможно наличие очага медленноволновой активности в левой височно-теменной области, который может сохраняться на протяжении 3 недель, в то время как
при магнитно-резонансной томографией и компьютерная томографии никаких причин не находят. Выраженные очаговые изменения на ЭЭГ при отсутствии отклонений по результатам нейровизуализационного
исследования на 2-е сутки заболевания в принципе позволяют поставить правильный диагноз, зa исключением случаев герпетического энцефалита описанного ниже.
По возможности следует проводить транскраниальную ультразвуковую допплерографию. У пациента, страдающего мигренью и относящегося
к возрастной группе от 40 до 50 лет, возможно наличие бессимптомного стенозирующего поражения сосудов, но типичный характер головной боли, быстрое обратное
развитие симптомов и отсутствие структурных изменений в мозге по результатам нейровизуализационных методов исследования в сочетании с описанными выше изменениями на
ЭЭГ позволяют поставить правильный диагноз.
У пациента не должно быть кардиальных шумов, которые могут указывать на возможность кардиогенной эмболии, которая может наблюдаться в любом возрасте.
Возможный источник эмболии выявляют (или исключают) с помощью эхо кардиографии. Выслушивание сосудистых шумов над сосудами шеи менее надежно по сравнению с
ультразвуковой допплерографией.
Поскольку при герпетическом энцефалите, вызванном вирусом простого герпеса
, преимущественно поражается височная доля, афазия (или парафазии) часто бывает первым
симптомом.
При компьютерной и магнитно резонансной томографии определяется зона низкой плотности, которая вскоре приобретает характеристики объемного процесса и распространяется из глубинных отделов височной доли на лобную долю, а затем — контралатерально, вовлекая в первую очередь зоны, относящиеся к лимбической системе. В спинно мозговой жидкости
имеются изменения воспалительного процесса.
На ЭЭГ выявляется очаговая медленноволновая активность, которая при повторной регистрации ЭЭГ изменяется в периодически возникающие трехфазные комплексы. Со временем эти комплексы захватывают так же лобные и отведения на противоположной стороне. Уточнение вируса простого герпеса при прямой визуализации вирусных частиц или с помощью иммунофлюоресцентного анализа проводится со значительной временной
задержкой, в то время как противовирусная терапия должна начинаться сразу при возникновении первых подозрений наличия вирусного энцефалита (с учетом того, что летальность при энцефалите, вызванным вирусом простого герпеса
. достигает 85%).
Триада симптомов, которая может указывать на тромбоз внутримозгового синуса: общие или частичные эпилептические припадки, полушарная очаговая симптоматика, снижение уровня бодрствования.
При магнитно резонансной томографии и компьютерной томографии о тромбозе синуса свидетельствует отек полушария (преимущественно — в парасагитальной области) с диапедезными кровоизлияниями,
гиперинтенсивностью сигнала в области синуса(ов) и зоной дельтовидной формы, не накапливающей введенный контраст и соответствующей пораженному синусу.
На ЭЭГ регистрируется генерализованная низкоамплитудная медленноволновая активность над всем полушарием, распространяющаяся также на противоположное полушарие.
— мутизм синдрома
негативизма при шизофрении.
Психогенный мутизм проявляется отсутствием ответной и спонтанной речи при сохранной способности разговаривать и понимать обращенную к больному речь. Этот синдром может
наблюдаться в картине конверсионных расстройств. Другом формой невротического мутизма у детей является избирательный, возникающий при общении только с каким-то одним
человеком мутизм.
источник
Обморок — это внезапная временная потеря сознания, как правило, сопровождающаяся падением.
Врачи зачастую называют обморок синкопальным состоянием, чтобы отличить его от других состояний, связанных с временной потерей сознания, таких как судорожный припадок или сотрясение головного мозга.
Обмороки очень распространены, до 40% людей хотя бы раз в жизни теряли сознание. Обычно первый обморок случается в возрасте до 40 лет. Если первый эпизод потери сознания произошел после 40 лет, это может указывать на тяжелое хроническое заболевание. Наиболее распространенный неврогенный обморок чаще наблюдается в подростковом возрасте у девочек.
Непосредственной причиной синкопальных состояний является нарушение притока крови, богатой кислородом, к головному мозгу. Его функции временно нарушаются, и человек теряет сознание. Обычно это случается в душном помещении, натощак, при испуге, сильном эмоциональном потрясении, а у некоторых людей — при виде крови или резкой смене положения тела. Человек может упасть в обморок от кашля, чихания и даже во время опорожнения мочевого пузыря.
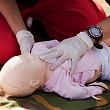
Первая помощь при обмороке должна заключаться в том, чтобы не дать человеку упасть, защитить его от травмы. Если кому-то стало плохо, поддержите его и бережно уложите, подняв ноги вверх, или усадите. Обеспечьте приток свежего воздуха, открыв окна и расстегнув воротник одежды. Постарайтесь не создавать паники, чтобы избежать большого скопления людей, давки и духоты. При обмороке сознание обычно возвращается в течение нескольких секунд, реже — 1-2 минут, однако некоторые типы обморока требуют неотложной медицинской помощи.
Если человек не приходит в сознание в течение 2 минут, следует вызвать скорую помощь по телефону 03 со стационарного телефона, 112 или 911 — с мобильного.
Обмороку обычно предшествует внезапная слабость и головокружение, а затем происходит кратковременная потеря сознания, обычно на несколько секунд. Это может произойти, когда человек сидит, стоит или слишком быстро встает.
Иногда потере сознания могут предшествовать другие кратковременные симптомы:
- зевота;
- внезапно выступивший липкий пот;
- тошнота;
- частое глубокое дыхание;
- дезориентация в пространстве и времени;
- помутнение в глазах или появление пятен перед глазами;
- звон в ушах.
После падения голова и сердце оказываются на одном уровне, поэтому кровь легче достигает головного мозга. Сознание должно вернуться примерно через 20 секунд, реже обморок затягивается на 1-2 минуты. Более длительное отсутствие сознания — тревожный сигнал. В этом случае нужно вызвать скорую помощь.
После обморока в течение 20–30 минут могут наблюдаться слабость и спутанность сознания. Человек также может чувствовать усталость, сонливость, тошноту и дискомфорт в животе, а также не помнить, что происходило непосредственно перед падением.
Потеря сознания может возникать при инсульте — нарушении мозгового кровообращения. Инсульт, в отличие от обморока, всегда требует неотложной медицинской помощи и угрожает жизни. Заподозрить инсульт можно в случае, если человек не приходит в себя более 2 минут или если после обморока у пострадавшего появились следующие симптомы:
- лицо перекошено в одну сторону, человек не может улыбнуться, у него отвисла губа или опустилось веко;
- человек не может поднять одну или обе руки и держать их в вертикальном положении из-за слабости или онемения;
- речь становится неразборчивой.
Потеря сознания при синкопальных состояниях связана с временным сокращением притока крови к головному мозгу. Причины такого типа расстройства кровообращения очень разнообразны.
Чаще всего потеря сознания связана с временным сбоем в работе вегетативной нервной системы. Такой тип обморока называют нейрогенным или вегетативным синкопальным состоянием.
Вегетативная нервная система отвечает за бессознательные функции организма, включая сердцебиение и регуляцию кровяного давления. Различные внешние раздражители, например, страх, вид крови, жара, боль и другие — могут на время нарушить работу вегетативной нервной системы, что приводит к падению кровяного давления и обмороку.
С работой вегетативной нервной системы также связано замедление работы сердца, что приводит к кратковременному снижению артериального давления и нарушению кровоснабжения головного мозга. Это называется вазовагальным обмороком.
Иногда перегрузка вегетативной нервной системы происходит во время кашля, чихания или смеха, и происходит потеря сознания. Такой обморок называют ситуационным.
Кроме того, обморок может быть связан с длительным нахождением в вертикальном положении. Обычно, когда человек стоит или сидит, из-за притяжения часть крови отливает вниз и скапливается в руках и ногах. Чтобы поддержать нормальное кровообращение сердце начинает работать немного сильнее, кровеносные сосуды слегка суживаются, поддерживая достаточное артериальное давление в организме.
У некоторых людей этот механизм нарушается, кровоснабжение сердца и мозга временно прерывается. В ответ сердце начинает биться слишком часто, а организм вырабатывает норадреналин — гормон стресса. Такое явление называется постуральной тахикардией и может вызывать такие симптомы, как головокружение, тошноту, потливость, учащенное сердцебиение и обморок.
Каротидный синус — симметричная область на боковой поверхности средней части шеи. Это важная зона, богатая чувствительными клетками — рецепторами, которая необходима для поддержания нормального артериального давления, работы сердца и газового состава крови. У некоторых людей синкопальное состояние (обморок) может возникать при случайном механическом воздействии на каротидный синус — это называется синдромом каротидного синуса.
Второй по частоте причиной обмороков может быть падение кровяного давления, когда человек резко встает — ортостатическая гипотензия. Это явление чаще встречается у пожилых людей, особенно после 65 лет.
Резкая смена положения тела из горизонтального в вертикальное приводит к оттоку крови в нижние части тела под действием гравитации, из-за чего кровяное давление в центральных сосудах падает. Обычно нервная система регулирует это, учащая сердцебиение, сужая кровеносные сосуды и, таким образом, стабилизируя давление.
При ортостатической гипотензии механизм регуляции нарушен. Поэтому быстрого восстановления давления не происходит, и на какой-то период кровообращение в мозге нарушается. Этого оказывается достаточно для развития обморока.
Возможные причины ортостатической гипотензии:
- обезвоживание — состояние, при котором сокращается содержание жидкости в организме и понижается кровяное давление, из-за чего сердцу сложнее его стабилизировать, что увеличивает риск обморока;
- сахарный диабет — сопровождается учащенным мочеиспусканием, что может привести к обезвоживанию, кроме того, высокий уровень сахара в крови повреждает нервы, отвечающие за регуляцию кровяного давления;
- лекарственные препараты — любые препараты от гипертонии, а также любые антидепрессанты, могут вызывать ортостатическую гипотензию;
- неврологические заболевания — заболевания, поражающие нервную систему, (например, болезнь Паркинсона) могут быть причиной ортостатической гипотензии.
Болезни сердца также могут вызывать нарушение кровоснабжения головного мозга и приводить к временной потере сознания. Такой обморок называют сердечным. Его риск с возрастом увеличивается. Другие факторы риска:
- боль в сердце клетке (стенокардия);
- перенесенный сердечный приступ;
- сердечная недостаточность;
- патология строения сердечной мышцы (кардиомиопатия);
- нарушения на электрокардиограмме (ЭКГ);
- повторяющиеся внезапные обмороки, не имеющие предупреждающих симптомов.
При подозрении на то, что обмороки вызваны болезнью сердца, следует как можно скорее обратиться к терапевту.
Рефлекторные аноксические судороги — тип обморока, который развивается после кратковременной остановки сердца вследствие перегрузки блуждающего нерва. Это один из 12 нервов черепно-мозговых нервов, который проходит вниз из головы в шею, грудную клетку и брюшную полость. Рефлекторные аноксические судороги чаще встречаются у маленьких детей, особенно когда ребенок расстроен.
Чаще всего обморок не опасен и не требует лечения. Но в некоторых случаях после обморока следует обратиться к врачу для выяснения, не была ли потеря сознания вызвана каким-либо заболеванием. Обратитесь к неврологу, если:
- обморок возник впервые;
- вы регулярно теряете сознание;
- получение травмы при потере сознания;
- вы страдаете сахарным диабетом или болезнями сердца (например, стенокардией);
- обморок возник во время беременности;
- перед обмороком вы ощущали боль в грудной клетке, нерегулярное учащенное или сильное сердцебиение;
- во время отключения сознания непроизвольно произошло мочеиспускание или дефекация;
- вы были без сознания несколько минут.
Во время диагностики врач расспросит об обстоятельствах обморока и недавно перенесенных заболеваниях, а также может измерить кровяное давление и прослушать сердцебиение при помощи стетоскопа. Кроме того, для диагностики причин потери сознания потребуются дополнительные исследования.
Электрокардиограмма (ЭКГ) назначается при подозрении на то, что обморок был вызван болезнью сердца. Электрокардиограмма (ЭКГ) записывает сердечные ритмы и электрическую активность сердца. К рукам, ногам и груди крепятся электроды (небольшие липкие диски), которые подсоединяются к аппарату ЭКГ при помощи проводов. Каждый удар сердца создает электрический сигнал. ЭКГ отмечает эти сигналы на бумаге, регистрируя любые отклонения от нормы. Процедура безболезненна и занимает около пяти минут.
Массаж каротидного синуса проводится врачом для того, чтобы исключить синдром каротидного синуса как причину обморока. Если массаж вызывает головокружение, нарушение ритма сердца или другие симптомы тест считается положительным.
Анализы крови позволяют исключить такие заболевания, как сахарный диабет и анемия (малокровие).
Измерение артериального давления в положении лежа и стоя, чтобы выявить ортостатическую гипотензию. При ортостатической гипотензии кровяное давление резко падает, когда человек встает. Если результаты обследования выявят какое-либо заболевание, например, болезнь сердца или ортостатическую гипотензию, врач может назначить лечение.
Существуют определенные меры, которые следует предпринять, когда кто-то находится в предобморочном состоянии. Необходимо уложить человека так, чтобы усилить приток крови к голове. Для этого достаточно подложить что-то под ноги, согнуть их в коленях или поднять вверх. Если лечь некуда, нужно сесть и опустить голову между коленями. Такие действия, как правило, помогают избежать обморока.
Если человек не приходит в сознание в течение 1-2 минут, нужно сделать следующее:
- положить его набок, с опорой на одну ногу и одну руку;
- запрокинуть голову и поднять подбородок, чтобы открыть
дыхательные пути; - непрерывно следить за дыханием и пульсом.
Затем следует вызвать скорую помощь по телефону 03 со стационарного телефона, 112 или 911— с мобильного и оставаться с человеком до прибытия врачей.
Большинство обмороков не требуют лечения, однако важно, чтобы врач исключил возможные заболевания, которые могли вызвать потерю сознания. Если последние будут обнаружены при обследовании, вам потребуется лечение. Например, при обнаружении сахарного диабета с помощью диеты, физических упражнений и лекарств можно снизить уровень сахара в крови. Лечение сердечно-сосудистых заболеваний, связанных с колебаниями артериального давления, нарушением ритма или атеросклерозом тоже сводит к минимуму вероятность повторных синкопальных состояний.
Если же обморок имеет нейрогенную природу или является ситуационным, то вам необходимо избегать тех причин, которые обычно приводят к потере сознания: душных и жарких помещений, волнения, страха. Старайтесь меньше времени проводить стоя на ногах. Если вы падаете в обморок при виде крови или медицинских манипуляций, сообщите об этом врачу или медсестре, тогда процедуру проведут в положении лежа. Когда трудно определить, какие ситуации вызывают у вас потерю сознания, врач может порекомендовать вести дневник симптомов, куда необходимо записывать все обстоятельства обмороков.
Для профилактики обмороков, вызванных синдромом каротидного синуса, следует избегать давления на область шеи — например, не носить рубашки с высоким тесным воротником. Иногда для лечения синдрома каротидного синуса под кожу устанавливается кардиостимулятор — небольшое электронное устройство, помогающее поддерживать регулярный сердечный ритм.
Чтобы избежать ортостатической гипотензии старайтесь резко не менять положение тела. Прежде чем встать с постели, сядьте, потянитесь, сделайте несколько спокойных глубоких вдохов. Летом следует увеличить потребление воды. Врач также может рекомендовать дробное питание и маленькими порциями и увеличение потребления соли. Некоторые лекарства могут снижать кровяное давление, но прекращать прием прописанных лекарственных средств можно только с разрешения врача.
Чтобы остановить падение давления и предотвратить обморок существуют специальные движения:
- скрещивание ног;
- напряжение мышц в нижней части тела;
- сжатие кистей рук в кулаки;
- напряжение мышц рук.
Технике правильного выполнения этих движений нужно научиться. В дальнейшем эти движения можно выполнять, заметив симптомы надвигающегося обморока, например, головокружение.
Иногда для лечения после обмороков используют лекарственные препараты. Однако медикаментозную терапию должен назначать врач.
Сразу после обморока не рекомендуется садиться за руль. Необходимо выяснить причину случившегося. Если потеря сознания вызвана серьезным заболеванием, проконсультируйтесь с неврологом, можно ли возвращаться к вождению автомобиля.
Кроме того, синкопальное состояние может создать опасную ситуацию на рабочем месте. Например, при обращении с тяжелой техникой или опасными механизмами, при работе на высоте и др. Вопросы трудоспособности решаются в каждом конкретном случае с лечащим врачом после завершения диагностики.
С помощью сервиса НаПоправку вы можете найти хорошего невролога, который займется диагностикой возможных причин обмороков и предложит лечение, если это необходимо.
Если эпизоды потери сознания сопровождаются у вас другими симптомами, не описанными в этой статье, воспользуйтесь разделом «Кто это лечит», чтобы выбрать подходящего специалиста.
Localisation and translation prepared by Napopravku.ru. NHS Choices provided the original content for free. It is available from www.nhs.uk. NHS Choices has not reviewed, and takes no responsibility for, the localisation or translation of its original content
Copyright notice: “Department of Health original content © 2019”
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.
источник
Мозг — уникальный орган, сложнейшие функции которого — мышление, память, речь — собственно, и делают человека человеком. От внешних воздействий эта святая святых надежно защищена черепной костью, и тем не менее мозг остается самым уязвимым органом человека.
Дело в том, что для работы ему абсолютно необходимо бесперебойное поступление кислорода. Именно поэтому при остановке дыхания мозг умирает первым. Уже через 5-6 минут клинической смерти в нем происходят необратимые изменения; перестает существовать личность.
Мало кто знает о том, что мозг и стареет первым. Возрастные изменения обменных процессов в его тканях начинаются примерно с 25-30 лет. Недаром после тридцати многие, к счастью, не все теряют былую обучаемость и креативность.
Практически каждый сталкивается и с другими симптомами старения мозга. Кому из вполне молодых людей не знакомо временное ослабление памяти, внимания, сосредоточения; раздражительность и сонливость, вызванные, к примеру, стрессом в семье или авралом на работе?
С течением лет функционирование мозга постепенно замедляется: падает скорость реакции, ухудшается координация движений, уходит ясность мысли. Заключительную стадию этого процесса мы называем старческим маразмом и надеемся избежать его либо не дожить. Но, к сожалению, нередко работа мозга нарушается самым неожиданным и драматичным образом.
Самый грозный враг деятельности мозга — инсульт, или острое нарушение мозгового кровообращения.
Это настоящая катастрофа, которая настигает ежегодно триста тысяч наших соотечественников.
Примерно для половины из них инсульт оказывается последним событием в жизни.
60-80% из выживших до конца жизни остаются инвалидами, нуждающимися в посторонней помощи. И даже те, кто выздоравливает до полной социальной и бытовой адаптации, живут под постоянной угрозой повторения трагедии.
В известном романе «Граф Монте-Кристо» об инсульте говорится так:
«Страшны не только смерть, старость и безумие. Существует, например, апоплексия — это громовой удар, он поражает вас, но не уничтожает, однако после него все кончено. Это все еще вы и уже не вы; вы, который были почти ангелом, становитесь неподвижной массой, которая уже почти животное. «
Во времена Дюма в Европе не знали лекарств, облегчающих состояние больного после инсульта. Поэтому апоплексический удар означал смерть либо месяцы или годы полурастительного существования. Однако и в наши дни инсульт во многих случаях ведет к гибели или тяжелой инвалидности.
Инсульт требует огромного мужества от больного и много терпения и любви от его близких, т.к. он вызывает частичное или полное поражение важнейших функций организма — движения, речи, памяти; а также поведенческие, умственные и эмоциональные расстройства, бороться с которыми порой приходится годами.
Геморрагический инсульт, как правило, является осложнением гипертонической болезни. Не выдержав повышенного давления крови на стенку, сосуд разрывается. Возникшее кровоизлияние сдавливает ткани, вызывает отек — и участок мозга погибает.
В случае ишемического инсульта сосуд сохраняет целостность, но ток крови по нему прекращается из-за спазма или закупорки тромбом, то есть сгустком крови, который образовался на стенке сосуда, пораженного атеросклерозом.
Стрессы, колебания атмосферного давления, переутомление, вредные привычки: алкоголь и курение, резкое колебание уровня сахара в крови — эти причины могут вызвать длительный спазм сосудов головного мозга со всеми атрибутами ишемического инсульта.
Вопреки распространенному мнению, инсульт — не единовременное событие, а процесс, развивающийся во времени и пространстве: от незначительных функциональных изменений до необратимого структурного поражения — некроза.
Болезнь коварна тем, что в первые часы ее развития вплоть до наступления паралича, потери речи или комы человек может не испытывать никаких болевых ощущений. Немеют рука, щека, слегка изменяется речь, иногда появляется головокружение или помутнение зрения. Ни сам больной, ни его родные не подозревают, что происходит мозговая катастрофа, упускается драгоценное время. «Терапевтическое окно», тот период, когда интенсивная терапия может повернуть болезнь вспять, составляет всего около шести часов.
В пожилом возрасте нарушения мозгового кровообращения в той или иной степени настигают каждого человека. Но следует помнить, что первые признаки нарушения обмена в тканях мозга обнаруживаются достаточно рано.
Такие заболевания, как вегето-сосудистая дистония, начальные проявления недостаточности мозгового кровообращения (НПНМК), дисциркуляторная энцефалопатия, могут рассматриваться как различные стадии одного и того же процесса: хронической сосудистой патологии мозга. Они не только являются серьезным фактором риска развития инсульта, но и сами по себе существенно ухудшают качество жизни.
Об имеющихся нарушениях функций мозга свидетельствуют частые головные боли, головокружения, ухудшение координации движений, внимания, памяти, смазанность речи, чувство онемения конечностей, шум в ушах, ослабление слуха, кратковременные потери сознания.
Если два и более из перечисленных симптомов наблюдаются не реже одного раза в неделю на протяжении хотя бы трех месяцев, особенно на фоне таких заболеваний как гипертония и атеросклероз, пренебрегать этим очень и очень опасно.
Еще на шаг ближе к инсульту так называемые преходящие нарушения мозгового кровообращения или транзисторные ишемические атаки. Они отличаются от инсультов лишь тем, что продолжаются несколько минут, реже — часов, но не более суток и заканчиваются полным восстановлением нарушенных функций.
Итак, каковы же основные признаки приближающегося инсульта?
Врачи выделяют очаговые и общемозговые симптомы.
Очаговые: внезапная слабость в одной руке и/или ноге, кратковременное нарушение речи, онемение одной половины губы, языка, одной руки. Возможны временная потеря зрения на один глаз, резкое головокружение, пошатывание при ходьбе, двоение перед глазами, нечеткость речи и даже временная амнезия.
Общемозговые: появление резкой головной боли, головокружения, тошноты и рвоты на фоне повышенного артериального давления, при этом возможны судороги, изменения сознания.
Лечение инсульта — дело рук врачей: невропатологов, реаниматоров, иногда нейрохирургов. От того, как быстро оно начато, часто зависит жизнь больного.
Немедленно вызывайте скорую медицинскую помощь в случае инсульта!
Неврологическая бригада скорой медицинской помощи проведет комплекс лечебных мероприятий, направленных на поддержание сердечно-сосудистой системы, органов дыхания.
В первые три-пять дней после инсульта желательно пребывание больного в нейрореанимации, отделении интенсивной неврологии или остром инсультном отделении. Здесь будет тщательно контролироваться состояние сердечно-сосудистой и дыхательной систем организма, врачи откорректируют водно-электролитный баланс, будут бороться с отеком мозга, возникающим вокруг инсультного очага.
В специализированном стационаре больной проводит первые две-четыре недели.
На первой-второй неделе, с разрешения врача начинают делать больному массаж, заниматься с ним лечебной гимнастикой, дыхательными упражнениями, занятиями по восстановлению речи. Раннее начало реабилитационной терапии очень важно, так как в этом случае больные не привыкают находиться в зависимости от окружающих, вовремя приобретают навыки самообслуживания.
После выписки больной должен наблюдаться участковым неврологом по месту жительства. Медиками разработана программа поэтапной адаптации человека, пережившего инсульт, к домашним условиям. Следуя ей, можно помочь пациенту постепенно вернуться к нормальной активной жизни.
Предупреждение инсульта (и его повторения) заключается в правильном режиме труда и отдыха, рациональном питании и урегулировании сна, нормальном психологическом климате в семье и на работе, своевременном лечении атеросклероза, ишемической болезни сердца, гипертонической болезни.
Существенную помощь способны оказать лекарства, улучшающие микроциркуляцию сосудов, а также предупреждающих гипоксию (кислородное голодание) головного мозга. Одним из таких средств являются болюсы Хуато — современный ноотропный фитопрепарат, обладающий клинически подтвержденной способностью эффективно восстанавливать обмен в участках мозга, поврежденных в результате инсульта, ишемии сосудов, переутомления или травмы.
Итак, основные направления профилактики и лечения сосудистых патологий мозга — устранение причин недостаточного кровоснабжения, медикаментозное воздействие на мозговой метаболизм и, наконец, индивидуальное симптоматическое лечение (лечебная физкультура; физио- и психотерапия).
Комплексные профилактические мероприятия уменьшают заболеваемость инсультом почти наполовину, а своевременное и правильное лечение значительно повышает шансы больного вернуться к полноценной жизни.
источник
В случае внезапной потери речи в первую очередь следует определить, анартрия это (то есть — невозможность произнесения слов из-за нарушения координированной деятельности дыхательного, голосообразующего и артикуляционного аппаратов из-за их пареза, атаксии и т.п.) или — афазия (то есть нарушение речевого праксиса).
Задача эта непроста, даже когда пациент в сознании и способен выполнять инструкции, что вообще редко случается при острой патологии. На простые вопросы возможно получить ответы типа «да»/«нет», которые с вероятностью 50 % являются ответами наугад. Более того, даже при афазии пациенты могут исключительно хорошо схватывать смысл услышанного, применяя стратегию «ключевого слова», по которому они понимают общий смысл фразы благодаря имеющимся ситуационным («прагматическим») навыкам, которые при нарушении речи не страдают.
Исследование посредством простых команд затруднено, если у пациента гемиплегия и (или) он обездвижен. Кроме того, сопутствующая апраксия также может ограничивать возможности врача. В случае оральной апраксии пациент не сможет выполнить даже достаточно простые инструкции (например, «открыть рот» или «высунуть язык»).
Способность читать исследовать сложно, поскольку для чтения требуется сохранность реагирования на устную жестикуляцию и моторику, а вот изучение письменной речи может помочь принять правильное решение. При правосторонней гемиплегии применяют такой тест: пациенту предлагают расположить в правильном порядке слова законченного предложения, которые он получает в написанном виде на отдельных листах бумаги, вперемешку. Однако в некоторых случаях даже опытный специалист по афазии не сразу может принять правильное решение (например, когда пациент даже не делает попытки произнести хотя бы звук). Следует помнить, что с течением времени картина может быстро меняться, и вместо афазии, имевшейся у пациента на момент поступления, на первый план может быстро выступать дизартрия, то есть — чисто артикуляционное нарушение речи. При постановке диагноза большую роль играет возраст пациента.
Основные причины внезапной потери речи:
- Мигрень с аурой (афатическая мигрень)
- Инсульт в левой гемисфере
- Постиктальное состояние
- Опухоль или абсцесс мозга
- Тромбоз внутримозгового сагитального синуса
- Энцефалит, вызванный вирусом простого герпеса
- Психогенный мутизм
- Психотический мутизм
У пациентов молодого возраста в первую очередь можно заподозрить мигрень с аурой. В этих случаях имеется следующее типичное сочетание симптомов: острая или подострая потеря речи (чаще — без гемиплегии), сопровождающаяся головной болью, которая неоднократно возникала у пациента в прошлом и которая могла как сопровождаться, так и не сопровождаться изменениями в неврологическом статусе. Если такой приступ мигрени возник у данного пациента впервые, полезную информацию может дать изучение семейного анамнеза (если такая возможность имеется), поскольку в 60 % случаев данное заболевание носит семейный характер.
На ЭЭГ вероятнее всего выявление очага медленно-волновой активности в левой височно-теменной области, который может сохраняться на протяжении 3 недель, в то время как при нейровизуализации никакой патологии не обнаруживают. Выраженные очаговые изменения на ЭЭГ при отсутствии отклонений по результатам нейровизуализационного исследования на 2-е сутки заболевания в принципе позволяют поставить правильный диагноз, за исключением случаев герпетического энцефалита (см. ниже). У пациента не должно быть кардиальных шумов, которые могут указывать на возможность кардиогенной эмболии, которая может наблюдаться в любом возрасте. Возможный источник эмболии выявляют (или исключают) с помощью эхокардиографии. Выслушивание сосудистых шумов над сосудами шеи менее надежно по сравнению с ультразвуковой допплерографией. По возможности следует проводить транскраниальную ультразвуковую допплерогафию. У пациента, страдающего мигренью и относящегося к возрастной группе от 40 до 50 лет, возможно наличие бессимптомного стенозирующего поражения сосудов, но типичный характер головной боли, быстрое обратное развитие симптомов и отсутствие структурных изменений в мозге по результатам нейровизуапизационных методов исследования в сочетании с описанными выше изменениями на ЭЭГ позволяют поставить правильный диагноз. Если симптомы не прогрессируют, необходимости в исследовании ликвора нет.
При нарушении речи у пожилого пациента наиболее вероятным диагнозом является инсульт. В большинстве случаев нарушения речи при инсульте у больного выявляется правосторонний гемипарез или гемиплегия, гемигипестезия, иногда — гемианопсия или дефект правого поля зрения. В таких случаях нейровизуализация является единственным способом надежной дифференциации внутримозгового кровоизлияния и ишемического инсульта.
Потеря речи почти всегда происходит при левополушарном инсульте. Она может наблюдаться и при правополушарном инсульте (т.е. — при поражении недоминантного полушария), но в этих случаях речь восстанавливается гораздо быстрее, при этом вероятность полного восстановления весьма высока.
Мутизм может предшествовать появлению афазии при поражении области Брока, он описан также у больных с повреждением дополнительной моторной области, при тяжёлом псевдобульбарном параличе. Вообще мутизм чаще развивается при двусторонних поражениях мозга: таламуса, передних областей поясной извилины, повреждениях putamen с двух сторон, мозжечка (церебеллярный мутизм при острых двусторонних повреждениях полушарий мозжечка).
Грубое нарушение артикуляции может возникать при нарушении кровообращения в вертебро-базилярном бассейне, но полное отсутствие речи наблюдается только при окклюзии базилярной артерии, когда развивается акинетический мутизм, что представляет собой довольно редкое явление (двусторонне поражение мезенцефалона). Мутизм как отсутствие вокализации возможен и при двустороннем параличе мышц глотки или голосовых связок («периферический» мутизм).
Постиктальное состояние (состояние после судорожного припадка)
Во всех возрастных группах, за исключением младенцев, утрата речи может быть постиктальным феноменом. Сам эпилептический припадок может пройти незамеченным, а прикус языка или губ может отсутствовать; указанием на имевший место припадок может быть повышение уровня креатинфосфокиназы крови, однако данная находка в смысле диагностики ненадежна.
Довольна часто диагностику облегчает ЭЭГ: регистрируется генерализованная или локальная медленно- и островолновая активность. Речь быстро восстанавливается, и перед врачом стоит задача определения причины эпилептического припадка.
Опухоль или абсцесс мозга
В анамнезе пациентов с опухолью или абсцессом мозга какая-либо ценная информация может отсутствовать: не было головной боли, не было поведенческих изменений (аспонтанность, уплощение аффекта, апатичность). Явный воспалительный процесс ЛОР-органов также может отсутствовать. Внезапная потеря речи может происходить: из-за разрыва сосуда, кровоснабжающего опухоль, и возникающего при этом кровоизлияния в опухоль; из-за быстрого нарастания перифокального отека; или — в случае левополушарной локализации опухоли или абсцесса — вследствие парциального или генерализованного эпилептического припадка. Постановка правильного диагноза возможна только при систематизированном обследовании пациента. Необходимо проведение ЭЭГ-исследования, при котором можно зарегистрировать очаг медленно-волновой активности, наличие которого однозначно интерпретировать невозможно. Однако наличие очень медленных волн дельта-диапазона в сочетании с общим замедлением электрической активности мозга может указывать на абсцесс мозга или на опухоль полушарной локализации.
При компьютерной томографии как в случае опухоли, так и в случае абсцесса удается выявить объемный внутримозговой процесс в виде очага низкой плотности с или без поглощения контраста. При абсцессах чаще имеется более выраженный перифокальный отек.
Тромбоз внутримозгового сагитального синуса
Существует следующая типичная триада симптомов, которая может указывать на тромбоз внутримозгового синуса: парциальные или генерализованные эпилептические припадки, полушарная очаговая симптоматика, снижение уровня бодрствования. На ЭЭГ регистрируется генерализованная низкоамплитудная медленноволновая активность над всем полушарием, распространяющаяся также на противоположное полушарие. При нейровизуализации о тромбозе синуса свидетельствует отек полушария (преимущественно — в парасагитальной области) с диапедезными кровоизлияниями, гиперинтенсивностью сигнала в области синуса(ов) и зоной дельтовидной формы, не накапливающей введенный контраст и соответствующей пораженному синусу.
Энцефалит, вызванный вирусом простого герпеса (ВПГ)
Поскольку при герпетическом энцефалите, вызванном ВПГ, преимущественно поражается височная доля, афазия (или парафазии) часто бывает первым симптомом. На ЭЭГ выявляется очаговая медленно-волновая активность, которая при повторной регистрации ЭЭГ трансформируется в периодически возникающие трехфазные комплексы (триплеты). Постепенно эти комплексы распространяются на лобные и контралатеральные отведения. При нейровизуализации определяется зона низкой плотности, которая вскоре приобретает характеристики объемного процесса и распространяется из глубинных отделов височной доли на лобную долю, а затем — контралатерально, вовлекая в первую очередь зоны, относящиеся к лимбической системе. В ликворе обнаруживают признаки воспалительного процесса. К сожалению, верификация ВПГ-инфекции посредством прямой визуализации вирусных частиц или с помощью иммунофлюоресцентного анализа возможна только со значительной временной задержкой, в то время как противовирусная терапия должна начинаться сразу при возникновении первых подозрений наличия вирусного энцефалита (с учетом того, что летальность при ВПГ-энцефалите достигает 85%).
Психогенный мутизм проявляется отсутствием ответной и спонтанной речи при сохранной способности разговаривать и понимать обращенную к больному речь. Этот синдром может наблюдаться в картине конверсионных расстройств. Другой формой невротического мутизма у детей является элективный (избирательный, возникающий при общении только с каким-то одним человеком) мутизм.
Психотический мутизм — мутизм в картине синдрома негативизма при шизофрении.
Диагностические исследования внезапной потери речи
Общий и биохимический анализ крови; СОЭ; глазное дно; исследование ликвора; КТ или МРТ; УЗДГ магистральный артерий головы; неоценимую помощь может оказать консультация нейропсихолога.

источник