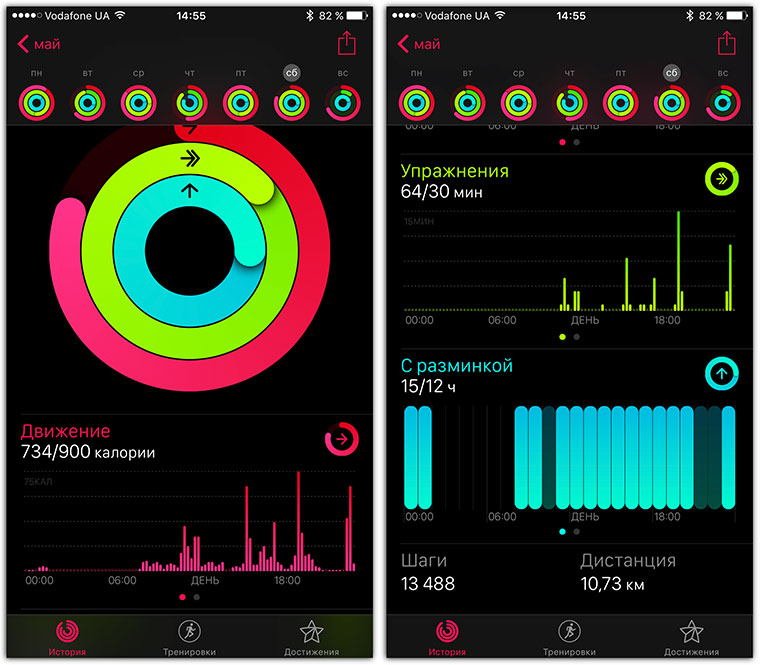
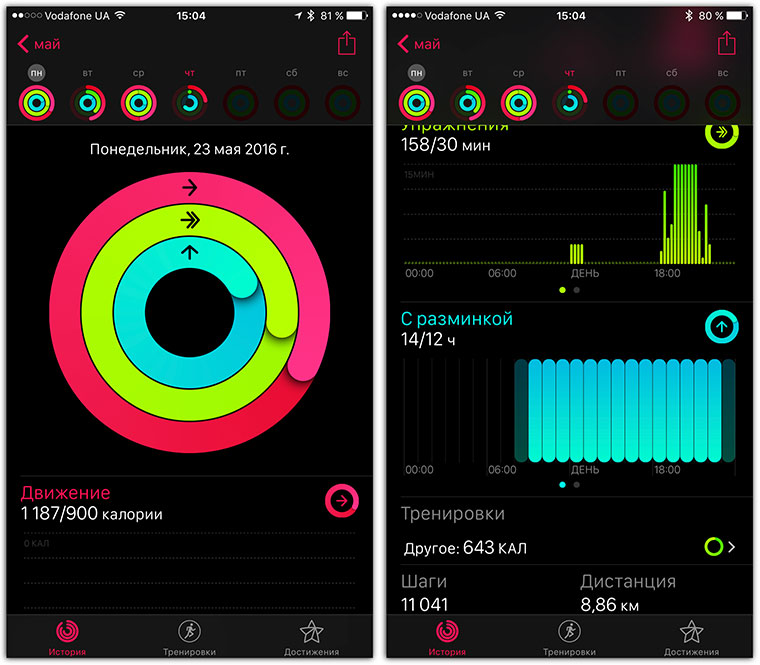
В настоящее время мы отвечаем на ваши вопросы по электронной почте.
Пожалуйста, проверяйте правильность написания адреса электронной почты.
В случае ошибки Вы не сможете получить ответ на Ваш вопрос.
Мне 19 лет у меня болит позвоночник (примерно 4-5 месяцев, иногда проходила боль но потом возвращалась) и когда нагибаюсь и выпремляюсь хруст в пояснице и тут же лёгкая мгновенная боль. Когда лежу или хожу всё хорошо, но, когда нагибаюсь и выпремляюсь хруст в пояснице и тут же.
Здравствуйте, прошу вас дать консультацию по лечению и профилактике. В данный момент беспокоят: боль в пояснице, боль в ноге, онемение в ноге, онемения в стопе нет, стопа при ходьбе не подворачивается, учащения или урежения мочеиспускания, онемения в паховой области нет, головные.
мой муж упал с лестницы со 2-го этажа спиной на бетонный порог,дошёл самостоятельно до травпункта,сделали снимок,перелом 12-го позвонка.сейчас лежит в больницы.чем это может грозить?и как долго лечиться?
почиму наступать больно? и как их вылечить?
Мучают периодические головные боли. Начинается всё с ряби в левом глазу, длится минут 5, затем начинает болеть правое полушарие. Так длится день,а на следующий день остаточная боль,только при наклонах или какого-либо давления на голову (при кашле,чихании).Боль такая, как будто.
Добрый день. У моего мужа проблема — часто колет в области сердца. Ему только 24 года, несколько лет назад при обследовании в армию долго исследовали сердце и обнаружили аномалию, но сердце не беспокоило до настоящего момента. У него сейчас много переживаний из-за работы.Не.
Сильные боли в шейном позвонке.Где и как лечить?
Боль в пояснице, боль в коленях, отек ног , онемение в ноге, онемение в стопе, подворачивается стопа при ходьбе, есть учащения мочеиспускания. Боль в паховой области, головные боли, головокружения, скачки давления, онемение пальцев рук, боль в плече, боль в руке., судороги ног.
Здравствуйте! Мне 27 лет. с этим диагнозом столкнулась этим летом. началось всё с травмы головы, шеи и плечевого пояса в ДТП. После сильнейшего удара в этих трех точках почувствовала что голова не вращается в правую сторону на вверх и вниз смотрю с болями. чувствую усталось мышц.
Здравствуйте! Мне 25 лет. Диагноз остеоартроз суставов первых пальцев ног первой степени. Сейчас у меня возникли похожие болезненные ощущения на згибе кистей рук. Может ли это быть дальнейшим развитием заболевания? Каковы могут быть причины появления заболевания в моем возрасте.
Уже месяц как у меня онемение мицинца левой руки. Сделали рентген шейных позвонков, паталогий нет. Делал внутривенные и внутримышечные уколы. Изменений нет. Четкого диагноза поставить врач не может. Предлагает сделать МРТ, что дорого. Что же мне делать и как лечиться?
Можно ли заниматься аквааэробикой с протрузией диска?
после ренгеновского снимка врач поставил диагноз.три позваночные грыжи в воротниковой зоне.какое лечение вы посоветуете
тагиров наиль (альметьевск)
сколоко стоит томография головного мозга, и предусмотрены ли какие-либо льготы (скидки), и кто имеет право на бесплатное обследование.
Наталья (Удомля Тверская обл.)
🙁 На серии МРТ шейного отдела позвоночника выявляется левосторонний сколиоз с углом 27 градуссов,физиологический лордоз сглажен.Признаки дегенеративно-дистрофических изменений на уровне С5-6, С6-7 в виде снижения высоты дисков и интенсивности МР-сигнала от них. Унко-вертебральные.
Мне 62года.у меня болит над лопаткой.была тихокордия и боль вдоль позвоночника,но боли прошли.остались боли между лопаткой и кожей.Чем и как можно лечить и что эта?
добрый день.у меня следующая проблема.резкая боль в правой руке.возьму тяжесть боль пронзает руку.а когда отпускаю,какое впечатление что из нутри руку раздирают.по началу это распространялось на тяжелые вещи а теперь даже на кружку с чаем.боль начинается от запястья.и ноет потом.
Здравствуйте. 4 года назад, после перенесённого инсульта , стали болеть кончики пальцев на руках. Боль дергающая, как при нарывах, кончики пальцев сильно посинели. Врачи предполагали и подагру, и туберкулёз кости, и артрит. Но диагноз так и остался под вопросом, вот и лечат.
Позвоночник: хорошо себя чувствую, болей нигде нет, голова не кружится и всё двигается нормально, об искривлении мне сказали врачи
здравствуйте , я уже писала 28-ого августа вы мне написали симптомы при осложнении, но я хорошо себя чувствую, болей нигде нет, голова не кружится и всё двигается нормально, об искривлении мне сказали врачи, так бы, наверное, и не знала, мой возраст-17,так можно делать какие-то.
Здравствуйте,мне 46 лет на рентгенограмме шейного отдела позвоночника Синдром Киммерли С1 позвонка.Объясните,что это такое?И чем это грозит.
Здравствуйте,дайте пожалуйста консультацию по моей проблеме. Мне 50 лет.Клинические проявления:частые головные боли,головокружения,потемнения в глазах,боли в шейном отделе,боли при поворачивании головы,боль в правой руке и плече. МРТ от11.о8.09. Шейный лордоз выпрямлен.Задняя.
Здравствуйте,мне 46 лет. 27.08.09.МРТ поясничного отдела позвоночника: Отмечается умеренный гиперлордоз,S-образный сколиоз.Высота практически всех межпозвонковых дисков снижена,структура дегидратирована,уплотнение и склерозирование замыкательных пластин,имеются заднебоковые.
Очень сильно болят колени и устают ноги. заметила также что боли усиливаются если я сьем что то копченое или жареный томат,кетчуп который добавляют очень часто. Очень прошу посоветуйте что-то реально эфективное.
Лечат ли в вашей клинике межпозвонковую грыжу радиочастотным воздействием?стоимость? и есть ли ваши клиники в Ростове или Краснодаре
Егорова Анастасия (Сердобск)
Здравствуйте. такая у меня проблема начало болеть плечо(правое), потом может передти боль ниже локтя и наконец может происходить онемение пальца руки. ночью не могу спать, ворочуюсь. У меня имеются проблеммы с давлением и повышенная внутричерепное давление. что в данной ситуации.
Мне 72 года, последнее время болит спина, и онемение половины тела. Сказали что остерохондроз.
Скажите сколько стоит полный курс лечения. У меня протрузия дисков поясничного отдело?
Зравствуйте,у меня с 13 лет стоит диагноз ВСД, эписиндром под вопросом.Мне сейчас 32,всего за этот период было 4 обморочных состояний.Внезапное головокружение,шум со стороны затылка и обморок без припадка.Постоянно принимаю терапию карбамазепином.Последние 7-8 мес появились боли.
как можно вылечить хандроз шейно грудной
Уменя очень частые головные боли,диагноз сужение сосудов головного мозга.При болях голова мерзнет,онемение пальцев рук особенно мизинца,иногда рвота,немогу уснуть,если усну то боль проходить,иногда онемение плечевого пояса,боль в глазном дне,чаще с левой стороны.В последнее время.
Здравствуйте,болит спина шейный и грудной хандроз,сделали 5 уколов ВОЛЬТАРЕНА,и после этого стало болеть левое колено и ноги стали свинцовые очень больно ходить на протяжении вот уже месяца.не пойму толисуставы или вены,ночью уснуть не врзможно,а если и уснешь просыпаешься от.
Какие упражнения рекомендуется выполнять при этом заболевании
Николай (Торжок Тверской обл.)
Здравствуйте, у моей мамы компрессионный перелом первого поясничного позвонка.Месяц пролежала в больнице на вытяжке, вчера выписали домой.Но дело в том что, врач который ее наблюдал ушел на больничный и при выписке ей никто ничего толком не обьяснил, что можно делать, можно ли.
Здравствуйте!Пол года назад я занималась т.е. делала упражнения(присиданая)и резко в коленке правом хрустнуло.Боли не было,но через две недели появилась припухлость.Я опять не обратила внимание.Но где-то уже через месяц нога стала болеть и в холоде.Вот уже несколько месяцев не.
Мне 53 года. Последствия шейного остеохондроза привели к мучительным болям в плечах и руках. На R-снимках и МРТ — унковертебральный артроз, протрузии и грыжи межпозвонковых дисков С2-С7 до 2-4 мм, ретролистез С5 на 2 мм. Что вы можете мне порекомендовать в лечении? Есть ли возможность.
Здравствуйте!Моей маме 52года,поставили перелом крестца.В каком положении ей лучше находиться:врачи сказали,что только на спине,в интернете прочитала,что на животе,как определить правильное положение?И какие могут быть последствия после такого перелома?Спасибо!
здравствуйте, мне 17, у меня искревление позвоночника и экзема на левой кисти, мне сказали, что это взаимосвязано, на самом деле так? и как лечить? в бассейн нет возможности ходить, поможет ли обычная перекладина? и какие упражнения надо делать в домашних условиях, чтобы выпрямить.
Здравствуйте, а могу я получить гимнастику по электронке, по исправлению сутулости? С уважением, Наталья
На серии МРТ шейного отдела позвоночника выявляется левосторонний сколиоз с углом 27градус.физиологи ческий лордоз сглаженк. Признаки дегенеративно-дистрофических изменений на уровне С5-6,С6-7в виде снижения высоты дисков и интенсивности МР-сигнала от них.Унко-вертебральные.
Здравствуйте! Сделали мрт, обнаружили правостороннюю медианно-парамедиальную грыжу дискаL5/S1 с тенденцией к секвестированию размером1.5 см врачи рекомендуют операцию, можно ли обойтись без нее?
Здравствуйте! сделал томографию мне поставили диагноз: Дегенеративно-дистрофические изменения поясничного отдела позвоночника.Задняя парамедиальная справа грыжа диска L5-S1 до 7мм.Протрузия дисков L3-4? L4-5. Спондилогенно-дискогенный стеноз позвоночного канала на уровне L5-S1.Мне.
Здравствуйте! У меня время от времени колет под сердцем! Моя бабушка-медик говорит, что с сердцем всё в порядке! В чём же тогда дело?
Здравствуйте, скажите с грыжей Шморля Th11 Th 12. Спондилез сегмента Th 10-Th 12. Парамедиальная с локализацией влево протрузия диска Th 9- Th 10 будут осложнения при беременности? Ухудшится ли мое здоровье? Хотя сейчас я выполняю рекомендации нейрохирурга: гимнастика, плавание.
Здравствуйте! Скажите пожалуйста мне 22 года почти 23, у меня сколиоз S-образный 2 степени. Так болей нет, только когда долго стою или сижу, напрягается спина и дискомфорт. Врач говорит внешне никак не видно вообще, только при наклоне вниз, выпирает мышца. вот расшифровка ренгеновского.
почему частые головные боли?
вера (тульская обл. г.Узловая)
сделали операцию лазерную, на 4 сутки встал с поясом-корсетом, но до сих пор есть боли на левой ноге, хотя поставили диагноз правосторонний
Здравствуйте. Подскажите пожалуйста, что мне делать. Сначало началось учащенное мочеиспускание. Потом начались дикие боли в спине ниже пояса. Невозможно ни сесть, ни встать. Сидеть и лежать тоже больно. Все это продолжается уже два месяца.
Если я была в близких отношениях с человеком который болен этой болезнью, я значит заражена?
МОСКВА
Лечение позвоночника: +7(495)777-90-03 (многоканальный), +7(495)225-38-03.
Клиники под руководством Богомоловой Н.А.:
м. Нагатинская,
ул. Нагатинская д. 1 стр. 21, телефоны: +7(495)764-35-12, +7(499)611-62-90,
м. Улица Академика Янгеля,
ул. Академика Янгеля д. 3, телефон: +7(495)766-51-76.
источник
Альтернативные названия: вазовагальные эпизоды (кратковременные эпизоды потери сознания, связанные с резким расширением сосудов и замедлением сердечных ритмов)
Обморок является кратковременной потерей сознания из-за снижения кровотока в головном мозге. Эпизод длится менее двух минут, и больной от него оправляется быстро и полностью. Больной можете чувствовать легкое головокружение или сильное головокружение, до обморока (что тоже является потерей сознания). Более глубокое состояние бессознательности часто называют «комой».
Когда больной в обмороке, он не только теряет сознание, но также теряет мышечный тонус и цвет лица, становясь бледным. Больной также перед обмороком может чувствовать себя слабым, или его может тошнить. Больной может иметь ощущение шумов в фоновом режиме.
Обморок может возникнуть при следующих факторах:
— очень сильный кашель;
— запоры при дефекациях (особенно если человек сильно напрягается в туалете);
— стояние на одном месте слишком долго;
— недержание мочи.
Обморок также может быть связан с такими причинами, как:
— эмоциональное расстройство;
— страх;
— сильная боль;
— некоторые лекарства, в том числе те, которые используются при беспокойстве, депрессии, высоком кровяном давлении, аллергии (эти препараты могут вызвать снижение артериального давления);
— употребление наркотиков или алкоголя;
— гипервентиляция (сквозняки, чрезмерное продувание);
— низкий уровень сахара в крови;
— судороги;
— внезапные спады артериального давления (например, от кровотечения или тяжелого обезвоживания);
— очень неожиданное вставание из положения лежа.
Менее распространенные, но более серьезные причины для обморока включают болезни сердца (например, необычный ритм сердца или сердечный приступ) и инсульт. Эти условия, скорее всего, возникают у лиц старше 65 лет, и менее вероятны у тех, кто моложе 40 лет.
Если у больного есть история обмороков, рекомендуем ему следовать указаниям лечащего врача о том, как предотвратить подобные случаи. Например, если больной знает ситуации, которые вызывают у него обморок, нужно стараться их избегать или изменить.
Когда человек, склонный к обморокам лежит или сидит, вставать он должен всегда медленно и спокойно. Если он ослаб, то должен сказать врачу об этом до взятия у него анализа крови. Врач должен убедиться, что больной лежит, когда проводится такой тест.
Любой человек может принять незамедлительные меры по лечению, когда кто-то упал в обморок. Вот наши рекомендации в таких случаях:
— проверьте дыхательные пути человека и его дыхание. При необходимости начните делать ему искусственное дыхание и позвоните в сердечно-легочную реанимацию;
— ослабьте тесную одежду на шее обморочного больного;
— поднимите его ноги выше уровня его сердца;
— если человека вырвало, нужно его повернуть на бок, чтобы предотвратить удушье;
— держите больного лежачим, по крайней мере, 10-15 минут, предпочтительно в прохладном и тихом месте. Если это невозможно, пусть он сядет и опустит голову между колен.
Больному необходимо обратиться к своему врачу, если он:
— упал с высоты, особенно если он ранен или если у него кровотечение;
— не пришел в себя быстро (в течение нескольких минут);
— если это беременная женщина;
— является старше 50 лет;
— имеет сахарный диабет (проверка на медицинские идентификационные браслеты);
— ощущает боль в груди, давление или дискомфорт;
— имеет нерегулярное сердцебиение;
— имеет потери речи, проблемы со зрением или не в состоянии передвигать одну или несколько конечностей; — имеет судороги, травмы языка или потерю контроля мочевого пузыря или кишечника (недержание мочи или дефекаций).
Даже если это не чрезвычайная ситуация, больной должен быть осмотрен врачом, если: он никогда перед этим не падал в обморок, если он часто падает в обморок или если у него есть новые симптомы обморока. Он должен обратиться к врачу как можно скорее.
Лечащий врач задаст больному вопросы, чтобы определить, он просто упал в обморок или что-то еще у него случилось со здоровьем (например, нарушение ритма сердца) и чтобы выяснить причину эпизода обморока. Если кто-то был свидетелем эпизода обморока, описание события этими людьми может быть очень полезным. Вопросы могут быть такие:
— это первый раз, когда больной в обмороке;
— когда больной падает в обморок, в какие моменты или при каких обстоятельствах;
— что больной делал до того, как это произошло — например, собирался в ванную, кашлял или стоял в течение длительного времени;
— происходят ли обмороки при физической нагрузке;
— как бы больной описал головокружение, что он чувствовал перед обмороком; почувствовал ли больной спутанность мыслей и т.д.;
— была ли у него слабость или судороги (подергивания мышц), травмы языка или потеря контроля над кишечником;
— испытывал ли больной боль в груди или учащенное сердцебиение, прежде чем потерял сознание;
— возник ли обморок при изменении позиции — например, переходе к лежанию после стояния или наоборот.
Диагностическое обследование будет сосредоточено на сердце, легких и нервной системе. Артериальное давление может быть измерено в различных положениях. Люди с подозрением на аритмию, возможно, должны быть госпитализированы для обследования.
Тесты, которые могут быть выполнены, включают:
— анализы крови при анемии или химическом дисбалансе;
— мониторинг сердечного ритма;
— эхокардиограмма;
— электрокардиограмма (ЭКГ);
— электроэнцефалограмма (ЭЭГ);
— холтеровский монитор (суточное мониторирование ЭКГ — метод электрофизиологической инструментальной диагностики, предложенный биофизиком Норманом Холтером, запись обычной электрокардиограммы больного в течение суток, когда он ведет привычную физическую активность, а не находится в покое, как делается при обычном ЭКГ, без какой-либо физической нагрузки);
— рентген грудной клетки.
источник
Эксперт:
врач-невролог Александра Игоревна Белякова-Бодина
Обморок – это потеря сознания из-за кратковременного нарушения мозгового кровообращения. Когда приток крови к мозгу становится слабее, он получает меньше кислорода и включает защитный механизм – мы падаем в обморок.
К потере сознания может привести несколько причин. Поэтому если вы обратитесь к врачу, он в первую очередь постарается понять, к какому виду относится ваш обморок. Выделяют:
1. Рефлекторные (вазовагальные) обмороки
Вызваны кратковременным падением тонуса сосудов из-за эмоциональной реакции на какое-то событие, жары, голодания, употребления алкоголя или недостатка жидкости в организме (например, при активном потении).
Как раз из-за этого временного нарушения кровообращения головного мозга вы можете потерять сознание в переполненном вагоне метро или в автобусе. Это самые распространенные и, кстати, наименее опасные обмороки. Если они случаются у вас редко и при описанных обстоятельствах – бояться нечего.
2. Обмороки кардиального происхождения (связанные с неполадками в работе сердца)
Из-за нарушения ритма сердца снижается циркуляция крови, и она поступает в мозг в недостаточном количестве. В этом случае опасен даже не сам обморок: есть риск, что нормальная работа сердца не восстановится самостоятельно и приведет к смерти. Поэтому при обследовании особенно важно исключить болезни сердца (провести суточное мониторирование ЭКГ, УЗИ сердца).
3. Обмороки из-за ортостатической гипотензии
Ортостатическая гипотензия – это снижение артериального давления, которое возникает, когда вы встаете. В этот момент кровь оттекает к ногам, и организму нужно повысить тонус сосудов, чтобы вернуть достаточное количество крови от вен нижних конечностей к сердцу. Иногда тонус повышается достаточно долго и развивается временная недостаточность кровоснабжения.
Чаще такие обмороки случаются у пожилых людей, в том числе они могут быть результатом побочного действия некоторых лекарств. Их главная опасность – шанс при падении получить перелом. Самая распространенная из-за этого – перелом шейки бедра, поэтому нужно быть внимательным при смене положений.
Запишитесь на консультацию к неврологу, если обмороки повторяются и мешают нормальной жизни или если есть какой-то из настораживающих факторов:
- внезапная потеря сознания без предшествующей дурноты;
- долгий обморок;
- семейные случаи внезапной сердечной смерти или нарушений ритма сердца;
- потеря сознания в положении лежа или сидя;
- потеря сознания во время физической нагрузки.
По описанию симптомов врач подскажет, нужно ли вам беспокоиться. Если вызванные сильными эмоциями рефлекторные обмороки беспокоят пациента (например, потому что случаются слишком часто), они лечатся психологом.
В остальных случаях для выяснения причины назначаются диагностические исследования: например, тест с физической нагрузкой или тилт-тест, при котором горизонтальное положение пациента меняется на вертикальное под контролем изменения пульса и ЭКГ.
Важно научиться отличать обморок от эпилептического припадка. Дело в том, что привычные признаки эпилепсии – судороги, которые иногда сопровождаются прикусом языка и непроизвольным мочеиспусканием, – могут проявиться и при обмороке как реакция мозга на недостаточное кровоснабжение.
Эпилептический припадок можно определить по характерным признакам:
- внезапная потеря сознания без характерного для обморока ощущения дурноты;
- спутанность сознания после его восстановления (человек плохо понимает, что происходит вокруг, где он находится, выполняет нецелесообразные действия, не полностью вступает в контакт с окружающими);
- семейная история эпилепсии или ранее развивавшиеся эпилептические приступы.
Но если при обмороке у вас начались судороги, лучше в любом случае обратиться к врачу.
Как правило, обмороку предшествует характерное липотимическое (предобморочное) состояние. Его можно узнать по чувству дурноты с развитием потливостью, учащением дыхания и сердцебиения, потемнением в глазах, ощущением ватности в ногах.
Дурнота возникает примерно за полминуты до самого обморока, поэтому при этих симптомах постарайтесь сесть, чтобы не получить травму при падении, предупредить окружающих вас людей и попросить о помощи.
источник
Люди часто жалуются на боли в пояснице, и это естественно: на эту область приходится большая часть нагрузки. По сравнению с другими отделами, поясничный чаще подвержен заболеваниям.
В статье мы разберемся, какой бывает боль в спине в области поясницы, чем она вызвана и как от нее избавиться.
Боль в пояснице известна как люмбаго, или «прострел». Иногда она бывает настолько сильной, что человеку приходится принимать неестественное положение, движения его скованы. Всякое движение причиняет больному сильнейший дискомфорт.
Болевые ощущения могут длиться как пару минут, так и несколько дней. Затем они внезапно прекращаются, но спустя время повторяются с новой силой. Человеку приходится привыкать к таким волнам боли, которые не пройдут полностью, если он не лечится.
Причиной могут стать следующие факторы:
- длительное пребывание за рулем или работа за компьютером в положении сидя;
- физическая нагрузка, эмоциональный или нервный стресс на работе;
- усиленные тренировки в тренажёрном зале (при выполнении упражнений в положении стоя или сидя);
- период беременности и тяжёлые роды;
- проблемы с лишним весом.
Бывает такое, что боль уходит сама по себе. Это даёт понять следующее: если поясница беспокоит регулярно — не исключено развитие серьёзного заболевания. И при несвоевременном лечении оно способно привести к тяжёлым последствиям, избавляться от которых придется при помощи хирургического вмешательства.
Существует два вида боли в пояснице: первичная и вторичная.
Первичный болевой синдром возникает непосредственно при развитии болезней позвоночника. Это могут быть:
- остеохондроз поясничного отдела;
- образование протрузии межпозвонкового диска;
- межпозвонковые грыжи;
- спондилёз или спондилоартроз;
- болезни позвоночника, такие как кифоз, сколиоз, кифосколиоз;
- артрит;
- дисцит, остеомиелит и туберкулёз позвоночника.
Вторичный болевой синдром возникает из-за заболеваний в других областях организма. Его вызывают следующие причины:
- переломы;
- опухоль внутри позвоночного канала;
- постоянные спазмы мышц;
- болезни внутренних органов;
- мочекаменные болезни;
- осложнённая беременность;
- проблемы с яичником.
Если вы хотите более подробно узнать, что делать, если болит спина в пояснице, а также рассмотреть альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Боли в пояснице могут быть:
Сильные боли появляются при остеохондрозе. Боль преследует человека постоянно: когда он ходит, сидит, поднимает тяжести, даже кашляет или чихает. Иногда она отдает в нижние конечности. Это сопровождается онемением и чувством «мурашек».
При пояснично-крестцовом радикулите человек чувствует сильную боль в пояснице и других частях тела: в ягодицах, бедрах, тазе и голенях. Болевые ощущения становятся сильнее в процессе ходьбы, кашля, смены положения тела.
При первых подобных признаках нужно обратиться к неврологу. Спать рекомендуется на жестком матрасе для поддержания поясницы в правильном анатомическом положении.
Острые боли у человека проявляются в следующих случаях:
- растяжение мышц;
- долгое нахождение в неудобном положении;
- работа с тяжестями;
- травмы;
- резкие движения;
- переохлаждение организма;
- сквозняк.
Для устранения таких болей нужно использовать гели и мази, обладающие противовоспалительными и обезболивающими свойствами. Они помогут наладить кровообращение и избавиться от отёков. Если через два-три дня после первого проявления боль в пояснице не пройдёт, то пора обратиться к врачу.
В первые дни, когда боли в пояснице проявляются особенно сильно, лучше придерживаться постельного режима.
Ноющие боли в пояснице могут возникнуть из-за миозита или воспаления мышц поясницы. Человек скован в движениях, потому что он испытывает болевые ощущения при совершении даже самых простых движений.
Для избавления от боли нужно сначала принять тёплый душ, а затем надеть тёплую одежду. Физические нагрузки исключаются. Для облегчения состояния рекомендуется втирать мази, обладающие разогревающим эффектом. Если боль спустя три дня не проходит, то лучше обратиться к врачу.
Часто причиной таких болей становится деформирующий спондилез. Человека с такой болезнью сильно беспокоит поясница, может развиться потеря чувствительности и слабость в области ног.
Хронические боли могут появиться также из-за анкилозирующего спондилита, проблем с обменом веществ или раковых опухолей. Справиться с этими заболеваниями в домашних условиях не выйдет. Выявить причину на ранних стадиях тоже затруднительно. Поэтому при появлении болей, которые не проходят более трех дней и даже усиливаются, стоит обратиться к врачу.
Данный тип отличается своей «запутанностью». Человек чувствует боли в пояснице и считает, что причина их — в проблемах с позвоночником. Но на деле перемещённые боли обычно проявляются из-за болезней органов, находящихся в тазовой области, опухолей и заболеваний желудочно-кишечного тракта и почек.
При наличии любого признака из списка ниже нужно немедленно записаться на консультацию к терапевту.
- сильная боль в области поясницы не уходит спустя три дня и более;
- причина боли в травме позвоночника, о которой вы знаете (например, за пару дней до этого произошла авария или падение на спину);
- у вас болят одновременно поясница, бёдра, голени и стопы;
- из-за боли теряется чувствительность в ягодицах, бёдрах, ногах, стопах и в области паха.
Обычно пациенту оказывается комплексное лечения, где внимание уделяется и поясничной области, и позвоночнику, и близлежащим органам.
Лечение делится на два типа: консервативное и оперативное.
Если вы хотите более подробно узнать о том, какие виды операций для поясничного отдела позвоночника существуют, то можете ознакомиться с этой статьей нашего сайта.
Консервативное лечение – это вид лечебных мероприятий, при которых выздоровление пациента достигается как за счёт применения лекарственных средств (медикаментозное лечение), так и за счёт использования альтернативных методик (немедикаментозное лечение).
Консервативное лечение бывает нескольких типов:
- прием специальных препаратов;
- физиотерапевтическое;
- лечебная физкультура;
- массаж.
Мазь — лекарство в мягкой форме, которое предназначено для внешнего нанесения на поражённые области тела. Мазь состоит из двух компонентов: основы и лекарственных активных веществ.
Мази как лекарственные средства является эффективными в случае, если нужно как можно быстрее улучшить состояние здоровья в домашних условиях. Они помогают человеку снять болевой синдром, воспаления, мышечные спазмы. Некоторые обладают разогревающим эффектом для поясницы, что полезно, если она простужена.
Какие препараты работают, а какие нет?
В качестве разогревающих препаратов отличными показателями, обладают китайские пластыри для спины.
Существует следующая классификация мазей:
- Противовоспалительные мази с эффектом анальгетика. Они обладают охлаждающим эффектом за счёт того, что в них содержатся ментол и лаванда. К таким относятся «Ибупрофен», «Нурофен» и «Диклофенак».
- Комбинированные мази. Они применяются при травмах и растяжениях. Помимо противовоспалительного и обезболивающего эффектов, обладают заживляющим эффектом, который достигается за счет гепарина и деметилсульфоксида в составе мази. Например, «Долобене».
- Препараты с эффектом расширения сосудов. Они увеличивают приток крови к поражённому месту. Например, папавериновая мазь;
- Хондропротекторы. Используются при патологиях хрящевой ткани. Благодаря хондроитину сульфату данные лекарства восстанавливают суставы. Это «Хондроксид» и «Драстоп».
Инъекция предполагает введение лекарства в мышцу или вену для ускорения «доставки» лекарственных средств к воспаленному месту. Важно, чтобы игла была острой – так ни кожа, ни мышцы не травмируются.
Отличительными особенностями инъекции являются:
- Скорость лечения.
- Эффективность лечения. Активное вещество не подвергается никаким дегенеративным процессам в желудочно-кишечном тракте.
- Необходимость профессионального подхода к введению инъекций. Самостоятельно лучше не делать себе уколы — нужно либо каждый день посещать врача, либо вызывать медработника на дом.
- Требуется назначение специалиста. Подходящее лекарство может вам прописать только доктор. А многие препараты без рецепта и вовсе приобрести невозможно.
Лечебная физкультура — метод лечения болезней и уменьшения боли в пояснице. Задачи ЛФК — это восстановление скелетно-мышечного аппарата, улучшение состояния пациента и исправление осанки.
При болях в пояснице рекомендуется выполнять следующие упражнения:
- Исходное положение — лежа. Нужно поочередно поднимать левую и правую ногу. Максимальная высота подъема – десять-пятнадцать сантиметров. Поднятую ногу нужно удерживать на весу в течение 10-15 секунд. Упражнение выполняется по 10-15 раз на каждую ногу.
- В положении лёжа на спине нужно сгибать ноги в коленях. Угол сгибания — 90-100 градусов. По окончании упражнения согнутые ноги необходимо наклонять в правую и в левую стороны до упора. Упражнение выполняется 15 раз.
- Нужно медленно и плавно наклоняться в разные стороны. При выполнении упражнения спина должна быть максимально прямой. Достаточно по 20 наклонов в каждую сторону.
- Исходное положение — стоя на четвереньках. Нужно делать махи противоположными друг другу руками и ногами (например, задействуются правая рука и левая нога) одновременно. Выполняется 10-15 раз
- «Мостик». Встав на четвереньки животом наружу, нужно выгибать спину вверх и зафиксироваться в таком положении на столько, на сколько у вас хватит сил. Выполнять упражнение нужно не менее 5 раз.
Массаж – это методика лечения, направленная на воздействие на активные точки человека с помощью рук или специальных приспособлений. Этот способ отлично себя зарекомендовал в борьбе с болью в области поясницы. Однако массаж должен делать лишь специалист, поскольку непрофессионал может принести вред здоровью позвоночника.
- улучшает кровоток в поражённой части тела;
- делает мышцы и связки гибче и эластичнее;
- избавляет от острой формы боли;
- выводит токсины из организма;
- создаёт приятные ощущения за счёт массирования чувствительных зон тела;
- благотворно влияет на настроение.
Массаж лучше сочетать с принятием бани или сауны. Особенно полезно париться вениками из березы или дуба: они повышают тонус организма.
Данный метод лечения относится к народной медицине. Прогревания помогают при болях, которые не связаны с воспалением. Например, это растяжение, грыжа, искривление позвоночника или остеохондроз. Криотерапия же, наоборот, эффективна при острых формах воспалений.
Запомните! При наличии инфекции в организме прогревание лишается своих положительных эффектов. Усиленный приток крови зарождает в теле человека неуёмную боль, а область воспаления может увеличиваться.
Чтобы избежать повторного возникновения болевых ощущений в области поясницы, мы рекомендуем обязательно соблюдать три главных правила:
- Регулярно заниматься физическими упражнениями.
Упражнения должны быть общеукрепляющего характера. Они равномерно воздействуют на все группы мышц, в том числе в области спины и живота. Ими рекомендуется заниматься ежедневно хотя бы по двадцать-тридцать минут. Подойдут утренняя гимнастика, пробежка, плавание в бассейне или прогулка быстрым шагом.
- Поддерживать водно-солевой баланс.
В день человеку рекомендуется пить до трех литров жидкости. Для этого подойдёт чистая минеральная вода. Газированные напитки, кофе и чай плохо влияют на почки и не насыщают организм.
Больше воды надо пить в первой половине дня. После 20.00 лучше сократить количество потребляемой воды, потому что это чревато возникновением отеков и болей в почках.
- Правильно питаться и посещать врача.
Пересмотрите ежедневный рацион. Следует снизить количество жирной, жареной и копченой пищи или же вовсе исключить ее – лучше добавить полезных блюд и продуктов. Самая полезная та, которая приготовлена на пару или сварена. В ежедневном рационе должно быть как можно больше продуктов, насыщенных необходимыми организму витаминами, микроэлементами и минералами.
Рекомендуется ежегодно проходить врачебные осмотры, включающие в себя полное обследование организма. Женщинам следует регулярно посещать гинеколога, мужчинам — уролога. Здоровье детей должно контролируется на уровне учебных заведений — налаженная диспансеризация поможет вовремя выявить болезнь и как можно раньше приступить к лечению.
Главное условие сохранения здорового позвоночника – это правильный образ жизни!
Помимо этих трёх правил есть ещё несколько, которые также рекомендуется соблюдать:
- Следить за своей осанкой.
- Избегать неудобных поз при работе сидя. Колени должны быть выше уровня таза. Садиться надо на низкий стул или же подложить подставку под ноги. Лучше если ставится между поясницей и спинкой кресла (стула) маленькая подушка.
- При офисной работе стоит регулярно двигаться. Раз в час делать перерывы на небольшую пятиминутную зарядку.
- Спать нужно на жёстком ортопедическом матрасе.
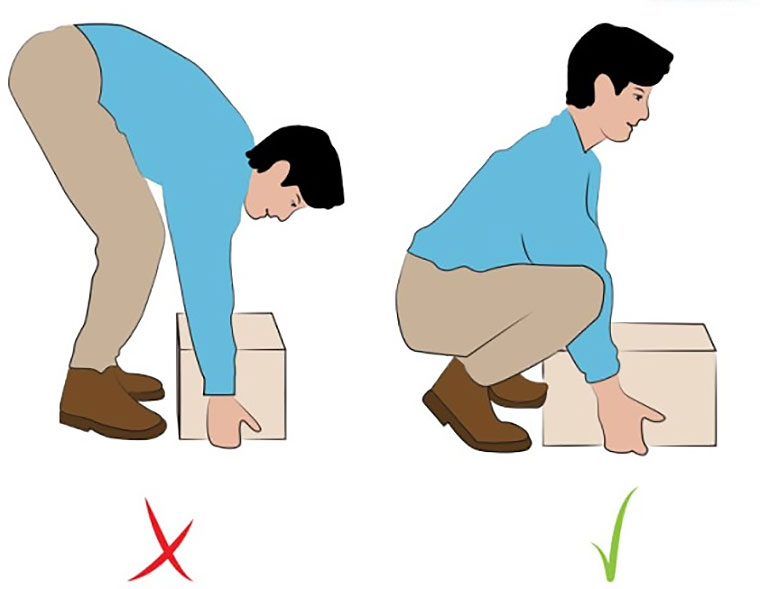
- Правильно поднимать тяжести. Это делается за счет сгибания коленных суставов. Нужно присаживаться к предмету, сгибая колени, при этом держа спину прямой.
- При переносе груза стоит распределить нагрузку между обеими руками.
Боль в пояснице – это опасный симптом, который характеризуется своей непостоянностью и изменчивостью.
Заботьтесь о своем здоровье, не откладывайте походы к врачу и ведите активный образ жизни – тогда проблем с позвоночником у вас не возникнет.
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
- Консультация от 1500
- Диагностика от 0
- Рефлексотерапия от 1000
источник
С патофизиологической точки зрения кратковременные потери сознания, обусловленные сердечно-сосудистыми нарушениями, могут вызываться первичными расстройствами функции сердца или сосудов. Однако строгое разграничение обоих этих факторов часто клинически невозможно, так как система кровообращения через посредство многих рефлекторных механизмов обычно реагирует как единое целое, а не раздельно своей центральной или периферической частью.
При рассмотрении отдельных форм мы все снова убеждаемся, что состояние недостаточности кровоснабжения мозга, непосредственно обусловливающее потерю сознания, может возникать при воздействии на различные отделы системы кровообращения.
Расстройства функции сердца. При обмороке (синкопе), обусловленном первично кардиальными нарушениями, обычно отсутствуют типичные, субъективно неприятные вегетативные явления (потоотделение и т. д), наступающие перед потерей сознания вследствие нарушений функции сосудов. Большей частью больные тотчас же после выхода из бессознательного состояния не предъявляют жалоб и не обнаруживают особых изменений цвета лица.
Уменьшение минутного объема сердца без остановки желудка. Нарушения ритма. Внезапно наступающая, резко выраженная тахикардия, особенно при приступах пароксизмальной тахикардии и пароксизмального мерцания предсердий, иногда сопровождается кратковременными обморочными состояниями. Реже подобный эффект вызывают экстрасистолы в виде залпов. Если эти больные исследуются вне приступов, обычно никаких отклонений со стороны кровообращения не определяется. В этих случаях выяснению диагноза помогает точно собранный анамнез.
В некоторых случаях гемодинамической и прежде всего энергетически-динамической недостаточности сердца наблюдаются приступы обморочного состояния, особенно при физической нагрузке, когда требуется внезапное увеличение минутного объема, которое уже не может быть обеспечено пораженным сердцем. Для диагноза большое значение имеют симптомы обеих фррм сердечной недостаточности.
Из клапанных пороков сердца обмороки при увеличении физической нагрузки особенно часто наблюдаются при стенозе аорты. Сужение устья аорты является препятствием для соответствующего увеличения минутного объема сердца. Реже нарушения сознания отмечаются при митральном стенозе.
В группе врожденных пороков сердца к обморокам в основном склонны больные стетрадой Фалл о, у которых во время физической нагрузки настолько падает резко сниженное при этом пороке содержание кислорода в периферической крови, что наступает аноксемия мозга.
Начальный обморок нередко наблюдается в случаях тяжелого инфаркта миокарда. Его можно объяснить наличием защитного Яриш — Бецольдовского рефлекса: вследствие исходящего непосредственно из сердца вагусного импульса наступают брадикардия и настолько значительное падение артериального давления, что возникает дополнительная угроза нарушения мозгового кровообращения. Так как в этих случаях предсердечные боли могут отсутствовать, диагноз впервые ставится часто на основании данных ЭКГ.
При жестоких болях в груди, спине и животе с быстро наступающей комой следует в первую очередь подумать орасслаивающей аневризме аорты.
Уменьшение минутного объема сердца вследствие остановки желудочков. Классической формой здесь является приступ Адамс—Стокса, при котором вследствие периодического нарушения проводимости между предсердиями и желудочками длительно, т. е. до возникновения замещающего желудочкового ритма, прекращаются сокращения желудочков Если прекращение сердечной деятельности длится свыше 7 секунд, наступает потеря сознания. Эти приступы особенно часты при переходе от частичной к полной атриовентрикулярной блокаде.
В редких случаях подобные приступы вызываются также мерцанием желудочков, которое имеет крайне плохой прогноз и может быть установлено только электрокардиографически.
Клинически во время приступов Адаме—Стокса наблюдается потеря сознания, часто исчезновение роговичного рефлекса, появление медленно нарастающего цианоза, а в более поздних стадиях также мышечных судорог. Картине сопутствует преходящее апноэ с последующей гипервентиляцией. В отличие от эпилепсии больные после приступа в большинстве случаев сразу приходят в себя и не обнаруживают патологической сонливости.
Диагноз, как правило, устанавливается без затруднений уже клинически при наблюдении самого приступа вследствие обнаружения первичного выпадения деятельности желудочков (отсутствие пульса, исчезновение сердечных тонов) в течение нескольких секунд и до одной минуты без предшествующей вегетативной ауры. Электрокардиографическая регистрация во время приступа в большинстве случаев невозможна. Однако ЭКГ оказывает большую помощь в диагностике также и вне приступов, так как нарушения проводимости могут быть обнаружены и в этот период (удлинение интервала Р—Q, атриовентрикулярные блокады).
Приступы Адамс—Стокса чаще всего наблюдаются при ревматических и атеросклеротических изменениях миокарда.
источник
Обморок вызван временной потерей кровоснабжения мозга и может быть признаком более серьезного заболевания.
Обморок – это временная потеря сознания.
Обморок вызван временной потерей кровоснабжения мозга и может быть признаком более серьезного заболевания.
Люди любого возраста могут упасть в обморок, но пожилые люди могут иметь более серьезные причины.
Наиболее распространенные причины обморока являются вазовагальные (резкое снижение частоты сердечных сокращений и артериального давления крови) и сердечные заболевания.
В большинстве случаев причины обморока неизвестны.
Вазовагальный обморок также известен как «общая слабость». Это наиболее частая причина обморока, обусловленная ненормальным сосудистым рефлексом.
Сердце перекачивает более интенсивно, кровеносные сосуды расслабляются, но частота сердечных сокращений не компенсирует достаточно быстро, чтобы сохранить приток крови к мозгу.
1) экологические факторы (чаще бывает, когда жарко);
2) эмоциональные факторы (стресс);
3) физические факторы (нагрузки);
4) болезнь (усталость, обезвоживание и др.).
Ситуационный обморок происходит только в определенных ситуациях.
1) кашель (у некоторых людей обмороки бывают при сильном кашле);
2) при глотании (у некоторых людей потеря сознания связана с болезнью в горле или пищеводе);
3) при мочеиспускании (когда восприимчивый человек теряет сознание при переполненном мочевом пузыре);
4) гиперчувствительность каротидного синуса (у некоторых людей при повороте шеи, бритье или ношении тесного воротника);
5) постпрандиальные обмороки могут возникать у пожилых людей, когда их кровяное давление падает примерно через час после еды.
Ортостатический обморок происходит, когда человек чувствует себя прекрасно в лежачем положении, но когда встает, может внезапно упасть в обморок. Кровоток мозга уменьшается, когда человек стоит из-за временного снижения давления крови.
Этот обморок иногда происходит у людей, которые недавно начали принимать (или получили замену) некоторые сердечно-сосудистые препараты.
1) низкий объем циркулирующей крови, вызванный потерей крови (внешняя или внутренняя потеря крови), обезвоживание или тепловое истощение;
2) нарушенные рефлексы кровообращения, вызванные приемом лекарственных препаратов, заболеваниями нервной системы или врожденными проблемами. Сердечный обморок происходит, когда человек теряет сознание вследствие сердечно-сосудистых заболеваний.
1) аномалия сердечного ритма – аритмия. Электрические проблемы сердца ухудшают его насосную функцию. Это приводит к уменьшению кровотока. Частота сердечных сокращений может быть слишком быстрой или слишком медленной. Это состояние, как правило, вызывает обмороки без каких-либо предвестников.
2) сердечные препятствия. Кровоток может быть затруднен в кровеносных сосудах в груди. Сердечная обструкция может вызвать потерю сознания во время физической нагрузки. Разные заболевания могут привести к обструкции (инфаркты, больные клапаны сердца при легочной эмболии, кардиомиопатии, легочной гипертензии, тампонады сердца и аорты).
3) сердечная недостаточность: насосная способность сердца нарушается. Это снижает силу, с которой кровь циркулирует в организме, что может уменьшить приток крови в мозг.
Неврологический обморок может быть связан с неврологическими состояниями.
1) инсульт (кровотечение в головном мозге) может вызвать обморок, связанный с головной болью;
2) транзиторная ишемическая атака (или мини-инсульт) может вызвать потерю сознания. В этом случае обмороку, как правило, предшествует двоение в глазах, потеря равновесия, невнятная речь или головокружение;
3) в редких случаях вызвать обморок может мигрень. Психогенный обморок. Гипервентиляция вследствие тревоги может привести к обмороку. Диагноз психогенный обморок следует рассматривать только после того, как были исключены все остальные причины.
Потеря сознания является очевидным признаком обморока.
Вазовагальные обмороки. Перед обмороком человек может чувствовать себя легкомысленным; будет отмечаться затуманенное зрение. Человек может видеть «пятна перед глазами».
У пациента отмечаются бледность, расширенные зрачки и потоотделение.
Во время потери сознания человек может иметь низкую частоту пульса (менее 60 ударов в минуту).
Человек должен быстро прийти в сознание. Многие люди не имеют каких-либо предупреждающих признаков перед обмороком.
Ситуационный обморок. Сознание очень быстро возвращается, когда ситуация проходит.
Ортостатический обморок. До эпизода обморока человек может заметить потерю крови (черный стул, тяжелые менструации) или потерю жидкости (рвота, диарея, лихорадка). У человека также может отмечаться бред. Наблюдатели могут также отметить бледность, потливость или признаки обезвоживания (сухие губы и язык).
Сердечный обморок. Человек может сообщить о сердцебиении, боли в груди или одышке. Наблюдатели могут отметить слабость, нарушение пульса, бледность или потоотделение у пациента. Обморок часто происходит без предупреждения или после нагрузки.
Неврологический обморок. У человека могут быть головная боль, потеря равновесия, невнятная речь, двоение в глазах или головокружение (ощущение, что комната вращается). Наблюдатели отмечают сильный пульс во время бессознательного периода и нормальный цвет кожи.
Поскольку обмороки могут быть вызваны тяжелым состоянием, все эпизоды потери сознания следует принимать всерьез.
Любой человек даже после первого эпизода потери сознания должен обратиться к врачу как можно скорее.
В зависимости от того, что показал медицинский осмотр, врач может потребовать сделать тесты.
Эти тесты могут включать: анализы крови; ЭКГ, суточное мониторирование, эхокардиографию, функциональный нагрузочный тест. Тест наклона стола. Этот тест проверяет, как ваше тело реагирует на изменения положения. Тесты для выявления проблем нервной системы (КТ головы, МРТ головного мозга или ЭЭГ).
Если находящийся рядом с вами человек упал в обморок, помогите ему.
- Положите его на землю, чтобы свести к минимуму вероятность травмы.
- Стимулируйте человека активно и срочно вызывайте скорую помощь, если человек не реагирует.
- Проверьте пульс и начните сердечно-легочную реанимацию при необходимости.
- Если человек восстанавливается, пусть он лежит до приезда скорой помощи.
- Даже если причина обморока является не опасной, пусть человек полежит 15-20 минут перед тем, как подняться.
- Спросите его о каких-либо симптомах, таких как головная боль, боль в спине, боль в груди, одышка, боли в животе, слабость или потеря функции, потому что они могут указывать на опасные для жизни причины обморока.
Лечение обморока зависит от диагноза.
Вазовагальные обмороки. Пейте много воды, увеличьте употребление соли (под наблюдением врача), а также не стойте долго.
Ортостатический обморок. Измените свой образ жизни: сядьте, согните икроножные мышцы в течение нескольких минут, прежде чем встать с постели. Избегайте обезвоживания.
Пожилым людям с низким артериальным давлением крови после еды следует избегать больших блюд или нужно планировать полежать в течение нескольких часов после еды. В большинстве случав следует перестать принимать препараты, которые вызывают обмороки (или заменить их).
Сердечные обмороки. Для лечения сердечного обморока нужно лечить основное заболевание.
Клапанная болезнь сердца часто требует хирургического вмешательства, в то время как аритмию можно лечить при помощи препаратов.
Лекарства и изменение образа жизни.
Эти процедуры предназначены для оптимизации производительности сердца, необходим контроль за высоким давлением крови; в некоторых случаях могут быть назначены антиаритмические препараты.
Хирургия: шунтирование или ангиопластика используются для лечения ишемической болезни сердца; в некоторых случаях клапаны могут быть заменены. Может быть имплантирован кардиостимулятор, чтобы нормализовать частоту сердечных сокращений (замедляет сердце при быстрой аритмии или ускоряет сердце при медленной аритмии). Имплантированные дефибрилляторы применяют для управления угрожающей жизни быстрой аритмии.
Профилактические меры зависят от причины и серьезности проблемы обморока.
Обморок может иногда быть предотвращены путем соблюдения простых мер предосторожности.
- Если вы ослабели из-за жары, охладите организм.
- Если вы падаете в обморок в положении стоя (после лежачего положения), двигайтесь медленно, когда стоите. Медленно переходите в сидячее положение и отдохните несколько минут. Когда вы будете готовы, встаньте, используя медленные и плавные движения.
В других случаях причины обморока могут быть неуловимы. Поэтому обратитесь к врачу для выявления причин обморока.
После определения причины следует начать лечение основного заболевания.
Сердечная обморок: из-за высокого риска смерти от сердечного обморока люди, которые испытывают его, должны лечиться от основной болезни.
Периодические обмороки. Обратитесь к врачу, чтобы установить причины частой потери сознания.
Прогноз для человека, который упал в обморок, во многом зависит от причины, возраста пациента и доступных методов лечения.
- Сердечный обморок имеет наибольший риск внезапной смерти, особенно у пожилых людей.
- Обморок, который не связан с сердечной или неврологической болезнью, представляет собой более ограниченный риск, чем в общей популяции.
Проверка пульса в области шеи. Пульс хорошо прощупывается только рядом с горлом (трахеей).
Если пульс ощущается, обратите внимание, является ли он регулярным и посчитайте количество ударов за 15 секунд.
Для определения частоты сердечных сокращений (ударов в минуту) умножьте это число на 4.
Нормальная частота сердечных сокращений для взрослых составляет между 60 и 100 ударами в минуту.
Если обморок случился всего один раз, то вы можете об этом не беспокоиться.
Важно обратиться к врачу, поскольку обморок может иметь серьезные причины.
1) он часто происходит в течение короткого периода времени.
2) он происходит во время физических упражнений или активной деятельности.
3) обморок происходит без предупреждения или в лежачем положении. При несерьезном обмороке человек часто знает, что он вот-вот произойдет, отмечается рвота или тошнота.
4) человек теряет много крови. Это может включать внутреннее кровотечение.
6) отмечается боль в груди.
7) человек чувствует, что его сердце колотится (учащенное сердцебиение).
8) обморок происходит наряду с онемением или покалыванием в одной стороне лица или тела. опубликовано econet.ru .
Если у вас возникли вопросы, задайте их здесь
Материалы носят ознакомительный характер. Помните, самолечение опасно для жизни, за консультацией по поводу применения любых лекарственных препаратов и методов лечения обращайтесь к врачу.
P.S. И помните, всего лишь изменяя свое потребление — мы вместе изменяем мир! © econet
Понравилась статья? Тогда поддержи нас, жми:
источник
Года два не было такого приключения, но вот случилось. Тем не менее, спустя пять дней (когда пишу эти строки) я практически полностью восстановился, опередив привычный график в четыре раза. Ниже расскажу, как добиться такого результата.
Для меня это далеко не первый случай люмбаго (прострел в пояснице) с той лишь разницей, что в прошлом на восстановление уходило минимум две недели, а в среднем — 20–30 дней. В принципе все проблемы со спиной решил пару лет назад и написал большую статью на эту тему:
Рекомендую ознакомиться и серьезно отнестись к написанному. Я это проверил на собственном опыте как в прошлом, так и сейчас. Ряд приемов из статьи помог мне сократить реабилитацию в разы. Но одно дело восстанавливать поясницу, если просто побаливает, ноет при длительной ходьбе или сидении в неудобном кресле, и совсем другое — когда полностью разогнуться или лечь на спину не можешь из-за жестоких «прострелов».
Естественно, далеко не всем столь же эффективно помогут описанные ниже действия, да и причины травмы могут быть разными, состояние позвоночника и мышечного корсета тоже. Но если мышцы более-менее в тонусе, вы не пренебрегали тренировкой пресса и разгибателей спины, а после травмы на своих двух дошли до дома (пусть и в маленько согнутом состоянии), тогда способ будет вполне рабочим и столь же стремительно поднимет вас на ноги, как и меня.
Подобных травм и приключений за последние 15–20 лет в личной практике было много, так что особо сильно они не пугают, но и приятного мало.
Причины бывают разные, начиная с банальной типа «перестарался в тренажерном зале с весом» или «схватил какую тяжесть и потянул ее “горбом”» и заканчивая совсем уж смешными типа «наклонился завязать шнурки и разогнуться уже не смог» или «чихнул, сидя/стоя в неудобном положении».
Описанные проблемы в тренажерном зале в подавляющем большинстве случаев происходят из-за неправильной техники выполнения упражнений. Поэтому я всегда рекомендую ответственно подходить к тренировкам и начинать не с того, чтобы «тягать больше, кидать дальше», а изучать именно технику выполнения упражнений, работая минимальными отягощениями. В итоге добьетесь большего и быстрее, чем ошалелый новичок, желающий «накачаться за три месяца любыми способами». Более того, если совсем уж нет никакого опыта, и вы пришли в тренажерный зал (респект и уважуха за это!) — не пожалейте денег хотя бы на десяток занятий с опытным тренером:
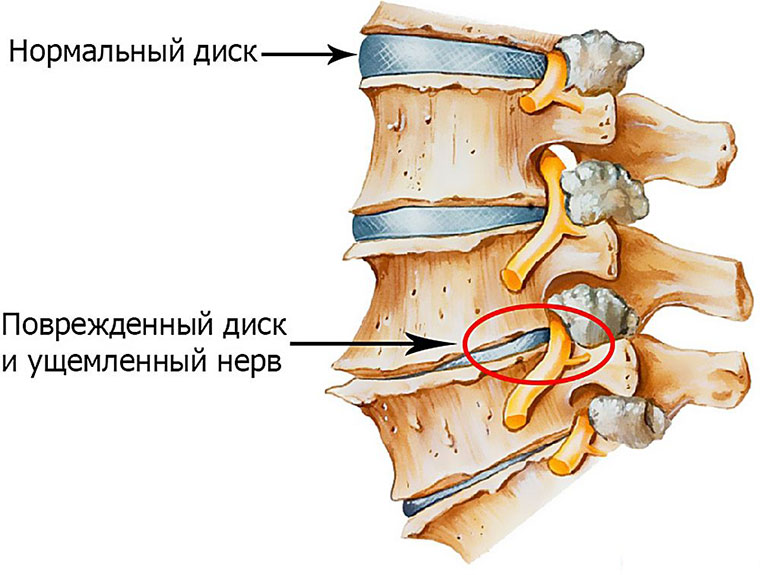
Но давайте вернемся ближе к теме сегодняшней статьи. Что же такое люмбаго или «прострел в пояснице»? Это ущемление корешка спинномозгового нерва в поясничном отделе позвоночника. Как я писал выше, случается в разных ситуациях, но частенько неприятностям предшествуют разного рода нехорошие нарушения в работе позвоночно-двигательных сегментов. Именно в поясничном отделе они испытывают самую большую нагрузку.
Симптомы, думаю, знакомы многим — резкая «простреливающая» боль в спине, в то время как последняя принимает вынужденное согнутое положение. Иногда боль отдает в ягодицы и бедра, бывает трудно ходить, стоять и, вообще, хочется лечь и найти положение, чтобы поясница не ныла и не «стреляла».
Ситуации разные и ущемление может быть связано с весьма серьезными нарушениями в работе позвоночника, в том числе смещением позвонков, прогрессированием остеохондроза позвоночника, наличием межпозвоночной/позвоночной грыжи, грыжи диска и т. п.
Кто-то скажет, мол, меньше железяки надо было тягать, но, судя по опыту специалистов соответствующего профиля, практически у любого офисного работника «за 30», не поднимавшего за всю жизнь ничего тяжелее перста указующего или мышки, проблем с позвоночником намного больше, чем у годами занимающегося с отягощениями спортсмена, будь то силовик, тяжелоатлет или культурист.
Причина простая — сильный мышечный корсет вокруг позвоночника крепко его держит и не дает ощутимо деградировать межпозвоночным дискам. Последние всегда в движении, а именно за счет движения происходит питание хрящевой ткани, втягивающей питательные вещества как насос. Нет движения — нет и питания. Нет мышечного корсета — нет поддержки позвоночника. Зато есть повышенное давление на межпозвоночные диски, которые из-за этого деградируют сильнее, чем от осевых нагрузок тяжелоатлетов.
Добавьте сюда еще и неправильную осанку, да несбалансированное питание (нехватка белка — одна из причин серьезных проблем с суставами, связками и позвоночником). Но об этом расскажу ниже.
Бывали травмы, когда не мог согнуться из-за прострелов, а разгибался без проблем. Бывали обратные — это как раз текущий случай. И он получился странным.
В прошлом в основном косячил во время жима ногами (на последних повторах расслаблялся и слишком низко опускал плиту, подгибая спину) или становой тяги (аналогично — мог расслабиться на последних повторах и потянуть «горбом»). Иногда банально тяжелые гантели брал или, наоборот, опускал на пол, согнувшись в пояснице, и тоже мог заработать «прострел». Бывало, что наклонился к ребенку — щелк! — и потом ходишь две недели «раком».
Но пару лет назад от всех этих проблем избавился — контроль при выполнении упражнений, приведение в тонус и активная тренировка мышц кора, утренняя зарядка — все вместе дало отличный результат. Вот только и на старуху бывает проруха.
В последние пару месяцев я аккуратно приседаю без тяжелоатлетического пояса, чтобы больше нагружался пресс и прочие мышцы стабилизаторы, как результат — больше энергии тратится (что хорошо для «сушки»), лучше мышцы тренируются. Дошел до приличного для себя веса в 125 кг, с которым работаю в трех подходах по 12 повторений. Хорошо размялся, присел с пустым грифом, с 50 кг, с 90 кг, потом перешел к рабочим подходам.
Первый со 125 кг на 12 раз выполнил довольно легко — без пояса. Второй тоже без пояса и 12 раз дались сильно сложнее, с небольшими перерывами в секунду-две начиная с восьмого повтора. На третий подход таки решил надеть пояс. Затужил его по максимуму и, видимо, слишком сильно сдвинул вверх. Плюс еще и явно расслабил поясницу — типа пояс страхует. В итоге, вернув штангу на стойки после 12 повторений, почувствовал дискомфорт в пояснице. Но не обратил внимания, некритично и без прострелов.
Затем четыре подхода разгибаний ног с весом от 80 до 109 кг. И вот после четвертого подхода, когда попытался взять разминочную штангу (40 кг) для тяги к животу, почувствовал недоброе — тупо не мог держать тело с этим весом в нужном положении — ноющая боль в спине и желание присесть.
После этого пару тройку подходов подтянулся, столько же — отжался от брусьев со своим весом, аккуратно сделал гиперэкстензии и отправился домой с чуть наклоненным вперед корпусом. Полностью разогнуться я не мог – начались «прострелы».
Предполагаю, что, сильно затянув пояс и сдвинув его вверх по талии, я мог немного сместить позвонки, а потом, во время разгибания, случайно дернул тело в пояснице и зажал нерв. Либо банально слишком расслабил разгибатели спины и пресс во время приседания, положившись на пояс, который не использовал в последние два месяца. Это мне хорошая наука на будущее — не расслабляться даже в тяжелоатлетическом поясе!
В принципе, легко отделался, так как дошел до дома сам. Был случай в тренажерном зале, когда человек, неудачно опустив блок, не смог после этого стоять. Скорая забирала. У него тоже оказалось простое зажатие нерва, вызванное сколиозом и резким движением с изгибом в пояснице, когда опускал блок, но врачи традиционно сказали: «Никаких нагрузок, не поднимать ничего тяжелее 3 кг», — и т. п. Тем не менее, этот человек через месяц вернулся в зал и успешно занимается, на спину не жалуется, да и чувствует себя сильно лучше после возобновления тренировок.
Моя травма сейчас оказалась совершенно не в тему на фоне программы сушки, так что надо быстро восстанавливаться. Вот, что я для этого сделал.
На неудачной тренировке в конце аккуратно сделал гиперэкстензии без отягощения, чтобы немного нагнать крови в поясничный отдел.
Когда доковылял домой, выполнил как смог вот эту гимнастику на растяжение позвоночника (детально она описана тут):
«Как смог», — это через боль, но аккуратно, чтобы без диких прострелов и лишнего напряжения. Так как я мог нормально согнуться, но в пояснице стреляло, когда разгибался, то более менее удалось выполнить лишь упражнения с номерами 1, 3, 5, 6, 7 и 11. Остальные — кое-как и с прострелами, но хоть что-то. Опять же идея в том, чтобы позвоночник немного вытягивается и глядишь, меньше нагрузка будет на нерв, а то и в процессе высвободится.
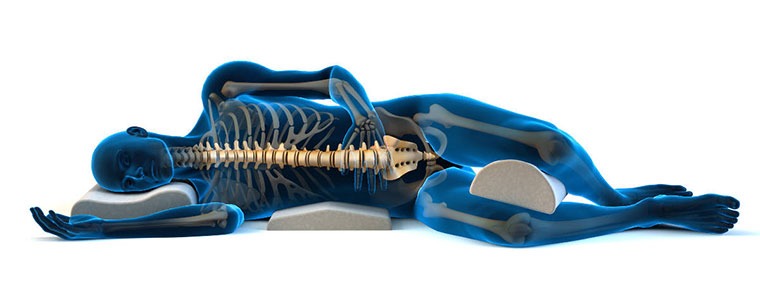
Спать на спине не мог, только на боку. Хотя, додумайся сразу подложить под ноги подушку, то и на спине ок было бы. К слову, во время таких вот травм есть несколько положений для сна и для расслабления поясничного отдела:
Под бок ничего не подкладывал, а вот подушка у меня именно такая, как на изображении с синим полупрозрачным мужиком — особой формы и из натурального латекса, привез из Таиланда. Классная вешь, рекомендую. Хотя к ней придется привыкать. Но зато потом не будет проблем с шейным отделом позвоночника, когда встаешь с утра и не можешь голову повернуть из-за неудобной подушки и нехорошего положения тела во сне.
Также перед сном натянул эластичный согревающий пояс типа такого:
Продается в любой аптеке, и он намного удобнее, чем шарф или грелка на спину. А сухое тепло очень рекомендуется при люмбаго. Этот пояс я протаскал, не снимая, двое суток. Плюс надевал его на тренировку в понедельник и среду.
Из аптечных препаратов использовал вечером пару таблеток Ибупрофена (всего 400 мг) и таблетку Парацетамола (500 мг) — и боль немного сняли, и воспаление.
Из спортпита начал принимать глюкозамин-хондроитиновый комплекс (как раз месяца четыре прошло с последнего приема) и гидролизированный коллаген (обязательно с витамином C и желательно с флавоноидами). Это не панацея, не лекарство, а скорее питание для соединительной ткани, в том числе и для межпозвоночных дисков. Детальнее о нем поговорим чуть ниже, а пока продолжу об опыте быстрой реабилитации.
В первую ночь любой переворот с бока на бок давался с трудом, сползание с кровати и заползание на нее происходили с прострелами. На утро самочувствие было лучше. Встав, выпив стакан воды, аминокислоты и коллаген (принимается натощак за полчаса до еды) снова сделал зарядку для спины. И снова через боль и страдания, но аккуратно, без фанатизма.
В движениях себя не ограничивал, хоть и говорят врачи, мол, надо отлеживаться несколько дней. Суббота — семейный день, так что погуляли с детьми в местном развлекательном комплексе, да и в целом в этот день «нагулял» более 10 км и ничего — не сломался. Вечером — снова зарядка, самочувствие было еще лучше, чем утром, хоть спина продолжала «стрелять» при неловком прогибе назад и спать мог только на боку.
В воскресенье — аналогично. Зарядка для спины утром и вечером (уже мог с горем пополам делать 2-, 8- и 9-е упражнения, то есть нерв зажимало все меньше, расстояние между позвонками увеличивалось), плюс 7,5 км ходьбы.
В понедельник — снова зарядка утром и вечером, плюс пошел на тренировку, несмотря на то, что прострелы все еще были, и ходил я, чуть согнувшись вперед. Но движение, как говорится, жизнь. Хорошенько наполнить мышцы кровью в поясничной области, да и в целом почистить лимфу — это дорогого стоит.
Правда, аккуратно подошел к выбору упражнений и отягощения:
- Вместо плановых приседаний со штангой на плечах делал жим платформы одной ногой (так лучше контролирую поясницу), причем с небольшим весом (90 кг) и очень медленно, в режиме статодинамики (4–5 секунд на каждый повтор из 12).
- Ноги разгибал тоже небольшим весом (60 кг при текущем рабочем в 109 кг) и тоже в статодинамике. К слову, ноги нагрузились не хуже, чем при работе с большими весами.
- На спину: 4 подхода подтягиваний широким хватом без отягощений, 4 подхода рычажной тяги (поясница вообще не грузится, так что работал с почти своим рабочим весом в 80 кг).
- На грудные выбрал жим лежа, но не классический, а забросив ноги на лавку. В таком случае почти нет нагрузки на поясницу и прогиба в ней. Кстати, именно так грудь нагружается в этом упражнении лучше всего, без подключения лишних мышц.
- Таким же образом сделал жим узким хватом на трицепс.
- Плечи покачал с помощью тяги штанги к подбородку (хват чуть шире плеч, небольшой наклон вперед; скорее даже к груди тянешь, чем к подбородку).
- На бицепс классический подъем штанги, но с небольшим общим весом в 30 кг и в режиме статодинамики, чтобы и поясницу не нагружать, но при этом заставить хорошо поработать двуглавую мышцу.
- В конце сделал гиперэкстензии без отягощений.
Во вторник утром я уже чувствовал себя огурцом, хотя скептики сказали бы, что после такой тренировки я вообще не встану. Движение, разумный подход к выбору упражнений и гимнастика на растяжение позвоночника творят чудеса!
В среду, то есть вчера, уже не было ни одного прострела, а на тренировке позволил себе даже сделать мертвую тягу с ощутимым весом (80 кг) и поотжиматься от брусьев с 25 кг на поясе (прокачка грудных). Помимо этого были жим платформы одной ногой в статодинамике, подтягивания узким хватом и тяга блока к груди обратным хватом, жим штанги сидя с минимальным наклоном лавки (чтобы не было серьезной осевой нагрузки на позвоночник), суперсерия с тренировкой пресса (упражнение «Книжка») и гиперэкстензиями без отягощений. Вечером гимнастика.
Сегодня в принципе могу сказать, что с люмбаго полностью разобрался. Недельку с приседаниями и прочей серьезной осевой нагрузкой на позвоночник я повременю, конечно, но дискомфорта в пояснице, прострелов, наклона при ходьбе — этих проблем уже нет. Пять дней вместо 20–30, как это было в прошлом.
Да, можно сказать, что я рисковал, мол, нужен покой и все такое и за три дня все само пройдет при несильном защемлении нерва. Я так пробовал и не раз. Вот при таком рекомендуемом традиционной медициной лечении — когда минимум движения и максимум покоя, плюс куча мазей, да еще какие-то лютые противовоспалительные таблетки — мне и требовалось от трех недель и больше на восстановление.
Описанный же выше способ мне помогает уже не первый раз. Основой в нем считаю гимнастику для позвоночника. Казалось бы, простейшая штука, на которую от силы уходит 5 минут, но именно она дает самый большой эффект. Кстати, я ее делаю на постоянной основе, только в обычное время лишь утром, без вечернего сеанса.
Теперь немного банальщины, на которую простой люд в большинстве своем не обращает внимания и продолжает искать волшебные таблетки.
Суставы и позвоночник — это по большей части соединительная ткань (помимо костной). Когда с ней начинаются проблемы, возникают боли и сложности. В основном соединительная ткань состоит из коллагена, то есть фибриллярного белка. Как и другие ткани, соединительная постоянно питается и ей требуется пластичный материал — аминокислоты, из которых состоит фибриллярный белок (30% глицина, 25% пролина и оксипролина, 11% — аланин, также есть креатин и другие цепочки, но в значительно меньшем количестве).
При нормальном, сбалансированном питании и поступлении достаточного количества качественного белка с пищей (от 1 г на кг веса тела для женщин и от 1,5 г — для мужчин) веществ для обновления соединительной ткани достаточно. Если же в рационе в основном сахар, трансжиры, простые углеводы и прочий пищевой мусор — о каком пластическом материале для связок и суставов может идти речь?
То есть основа — это питание. Рекомендуют холодец кушать. Фактически он представляет собой денатурированный до желатина коллаген. Как вариант — пищевой желатин, но не в чистом виде. Стоит делать своего рода густое желе (чтобы как «желейные мишки»), в состав которого также входит витамин C и флавоноиды, необходимые для усвоения продукта и его разложения в организме до нужных аминокислот. Рабочий рецепт есть у Бориса Цацулина:
Но, опять же — это не лечение, а лишь питание или, так скажем, насыщение организма нужными аминокислотами, если до того был дефицит. Чтобы ощутить эффект, придется есть такие желешки месяц-два в расчете 0,2 г желатина на 1 кг веса тела в сутки. То есть 100-киллограммовому мужику нужно употреблять 20 г желатина в сутки.
Что касается гидролизированного коллагена — то это более дорогой вариант. Еще сильнее переработанный и готовый к употреблению продукт, чем желатин. Но эффект тот же. Так что если лень заморачиваться с желе, то можно и гидролизированного коллагена накупить, но не забывать принимать его с витамином C, флавоноидами и несколькими минералами.
Выше — важная, но лишь одна составляющая здоровья вашего позвоночника и суставов, в том числе коленей, с которым у людей больше всего проблем.
Вторая составляющая — движение! Хрящевая ткань питается не за счет крови, как мышцы. В суставах за питание отвечает синовиальная жидкость, которая тоже постоянно обновляется, но лишь при наличии движения в суставе. В позвоночнике — губчатые межпозвоночные диски, втягивающие полезные вещества при сжатии и разжатии.
Кроме того, в случае с позвоночником нужен еще и мощный мышечный корсет вокруг, чтобы не на одних межпозвоночных дисках лежали позвонки. Мышцы тоже должны его держать. В случае с коленями — сильные и гармонично развитые бедра также залог здоровья этих суставов. То есть качая ноги, развивайте как квадрицепсы бедра, так и заднюю поверхность.
А еще мышцы, особенно в нижней части тела — это очень важная составляющая сердечно-сосудистой системы. Народ привык рассматривать сердце как отдельный орган, гоняющий кровь внутри нашего тела. Но оно является лишь мотором и клапаном, задающим движение крови и начальный импульс. Именно мышцы помогают прогонять ее по всему телу внутри замкнутого круга. Чем меньше они работают, чем меньше движения, тем больше нагрузка на сердце, а потом проблемы с давлением, с сосудами, с варикозом. Если добавить сюда курение (убивающее сосуды напрочь), вообще печальная картина получается.
Так что, друзья и уважаемые читатели, движение — это жизнь. Даже если иногда двигаться больно, а часто — лениво. Не надо лениться, иначе жизнь пройдет мимо.
P. S. Если остался хоть какой-то дискомфорт в пояснице и существует потенциальная возможность прострела при разгибании (то есть, еще полностью не восстановились), не стоит испытывать оргазм, лежа на спине. Лучше на боку. Хотя, можете попробовать — опыт прикольный и ощущения запомнятся на всю жизнь :).

источник

 Какие препараты работают, а какие нет?
Какие препараты работают, а какие нет?