С такой проблемой функционирования организма, как задержка стула, сталкиваются люди самого разного возраста (от грудных младенцев до почтенных стариков). Иногда температура при запоре превышает нормальные показатели. Это свидетельствует о протекании в организме процессов, препятствующих нормальной жизнедеятельности. Прежде чем приступать к лечению, необходимо выяснить причины этих двух негативных для здоровья явлений (запор и гипертермия), проявляющихся одновременно.
Этот вопрос поставлен не совсем корректно. Повышение температуры – это защитная реакция организма на различные воспалительные процессы или нарушение каких-либо жизненно важных функций. Одной из естественных ежедневных потребностей человека является освобождение тела от остатков переработанных продуктов питания. Задержка стула (и в особенности длительная) весьма негативно влияет на здоровье, а температура при запоре свидетельствует о патологии, возникшей в желудочно-кишечном тракте.
Повышение температуры при запоре, как у взрослых, так и у детей может быть связано:
- с воспалительными процессами стенок кишечника, которые могут быть вызваны нарушением эвакуаторной функции организма;
- с интоксикацией при попадании в кровь продуктов распада кала, своевременно не выведенного из организма;
- с болезнью, сопровождающейся повышенной температурой и являющейся причиной задержки стула;
- с перенесенной недавно хирургической операцией;
- со снижением иммунитета.
Если при запоре поднимается температура, то прежде, чем начинать лечение, необходимо разобраться, что является причиной, а что — следствием. В одном случае температура тела стабилизируется после нормализации регулярности стула, а в другом она понизится только после излечения болезни, вызвавшей запор.
Запоры с повышением температуры могут возникать при:
- неправильном, нерегулярном или несбалансированном питании (например, недостаточном содержании клетчатки и растительных волокон в употребляемых продуктах);
- резкой смене набора продуктов, входящих в привычный рацион (например, в период отпуска или командировки);
- недостаточном количестве потребляемой ежедневно жидкости;
- малоподвижном образе жизни;
- эмоциональных стрессах или нервных потрясениях;
- нарушении режима диеты (например, предписанной врачом-диетологом).
Нормализация температуры при запоре у взрослых, как правило, наступает после возобновления регулярности дефекации организма. Если этого не происходит, то необходимо обратиться к специалистам за помощью. Только они смогут провести необходимые анализы и рекомендовать лекарства для лечения последствий запора (остаточной интоксикации или воспаления ЖКТ).
Период болезни (которой бесспорно является запор) может сопровождаться:
- сонливостью;
- мышечной слабостью;
- тяжестью в желудке;
- тошнотой или рвотой;
- головной болью.
Вышеописанные симптомы ведут к ухудшению аппетита, и, как результат, к снижению веса. При этом страдает и психоэмоциональное состояние человека.
Причиной сопровождающегося высокой температурой запора могут быть различные болезни (аппендицит, вирусные инфекции, гастрит, холецистит, дисбактериоз, аллергия) или продолжительный прием медикаментозных препаратов, применяемых в период их лечения. Причем самостоятельно выяснить, что явилось причиной повышения температуры, достаточно сложно. Течение любой из вышеуказанных болезней может сопровождаться гипертермией. А задержка стула является лишь сопутствующим ее осложнением. Поэтому, даже после возобновления периодичности дефекации (которого вы добились применением медикаментозных препаратов или народных средств) для того, чтобы температура тела пришла в норму, необходимо продолжить лечение основной болезни.
Если у вас запор, острые боли в животе и высокая температура, то лечение такого «букета» лучше осуществлять после соответствующей консультации со специалистом.
Специалисты-медики рекомендуют самостоятельное применение (без предварительной консультации) пероральных слабительных лекарственных препаратов только в экстренных случаях (например, при внезапном единовременном запоре). Среди наиболее распространенных и пользующихся популярностью препаратов (которые выпускают как в таблетированной форме, так и в виде сиропа) можно отметить: «Регулакс», «Сенаде», «Лаксакодил», «Дюфалак», «Бисакодил», «Фитолакс».
Важно! Практически все средства от запоров имеют медицинские противопоказания, поэтому перед их применением следует внимательно ознакомиться с инструкцией.
Анальные препараты для нормализации дефекации действуют только на плотные каловые массы, скопившиеся в прямой кишке, и никак не влияют на находящиеся выше органы пищеварительной системы. Поэтому они наиболее пригодны для самостоятельного применения. Очень удобным, быстродействующим и весьма эффективным средством от запора является одноразовая микроклизма «Микролакс». Хотя при временной территориальной недоступности аптеки (например, на даче или в турпоходе) ее с успехом можно заменить обычной спринцовкой с теплой водой.
Еще одним популярным способом избавления от запоров (как у взрослых, так и у детей) являются ректальные свечи, изготовленные на основе глицерина (который мягко воздействует на слизистую оболочку, стимулирует работу прямой кишки и практически не усваивается организмом).
Народные средства для нормализации стула весьма эффективны, безопасны в применении и не вызывают привыкания. Риск возникновения аллергических реакций при их употреблении сведен к минимуму (ведь для повторения вы сами сможете выбрать только тот рецепт, где нет ингредиентов, вызывающих у вас аллергию).
Самые простые народные средства от запоров:
- Смесь морковного, свекольного и огуречного соков в соотношении 3:1:1. Рекомендованная доза – полстакана перед едой или по несколько глотков в течение всего дня.
- Коктейль (состоящий из яблочного и свекольного соков в пропорции 2:1), является весьма эффективным средством в борьбе с запором. 200 мл необходимо выпить до первого приема пищи.
- Огуречный рассол (1-1,5 стакана), выпитый натощак поможет нормализовать стул уже через 2-3 часа.
- Настояв чайную ложку льняного семени в 200 мл кипятка в течение 30-40 минут, вы получите весьма эффективное слабительное, которое следует принимать по четверти стакана перед едой.
- Настой из запаренной сенны (2 столовых ложки) в 200 мл воды принимают перед сном.
Хотя запор обычно сопровождается такими симптомами как рвота, тяжесть в животе и отсутствие аппетита, наш организм необходимо пополнять «энергией». Однако от привычного рациона придется отказаться. Правильное питание при запоре может нормализовать стул, даже без применения медикаментозных препаратов. Прежде всего, необходимо увеличить потребление воды до двух (и более) литров в день.
Во время запора предпочтение следует отдавать таким продуктам, как свекла, морковь, лук, капуста, огурцы, помидоры, яблоки, сливы, бананы, свежая простокваша или кефир.
А вот от употребления кофе, чая, сахара, алкогольных напитков, риса, макарон, сыра, шоколада, каш (из мелкоизмельченных круп) и белого хлеба придется воздержаться.
Может ли быть температура при запоре? Мы уже выяснили, что может (по целому ряду причин). Чтобы избежать рецидивов после благополучного устранения проблем со стулом (вернее с его регулярностью) нелишним будет выполнение в повседневной жизни простых профилактических рекомендаций (ведь предотвратить заболевание зачастую гораздо проще, чем с ним бороться):
- придерживайтесь правильного питания, регулярно включая в рацион продукты с повышенным содержанием клетчатки и растительных волокон (овощи, фрукты, крупы, отруби);
- принимайте пищу небольшими порциями;
- уделяйте достаточно времени физическим нагрузкам, а также активному отдыху (пешим прогулкам, плаванию, езде на велосипеде);
- избегайте стрессовых ситуаций;
- не забывайте и о необходимости проведения периодического медицинского осмотра.
Следуя этим нехитрым правилам, вы избавите себя от такой неприятной проблемы как запор.
Температура при запоре у ребенка, как и само нарушение регулярности дефекации, происходят по тем же причинам, что и у взрослого человека. Однако есть и одна специфическая – боязнь болезненных ощущений при пользовании туалетом. И здесь без психологической помощи мамы не обойтись.
Неокрепший детский желудок плохо справляется с резкими изменениями в рационе питания. Поэтому для предотвращения запоров у любимых чад, родителям необходимо подумать о правильно сбалансированном и регулярном питании детей.
Материнское молоко организм ребенка грудного возраста усваивает практически полностью. Поэтому стул может отсутствовать довольно долго. Родители, регулярно консультирующиеся у врачей-педиатров, хорошо об этом знают.
Резкий перевод на искусственное вскармливание может спровоцировать повышение температуры при запоре у грудничка. Это объясняется как еще достаточно слабым иммунитетом малыша, так и несовершенством его пищеварительной системы. Задержка стула может быть вызвана заменой одной смеси на другую или введением в рацион питания дополнительного прикорма. Температура при запоре у ребенка обычно сопровождается:
- вялостью и повышенной сонливостью;
- вздутием живота;
- отказом от пищи;
- болезненными коликами;
- плаксивостью.
Если у ребенка запор и поднялась температура, то первое, что должны сделать родители – это вызвать врача. Однако до его прихода (например, если визит доктора произойдет через достаточно продолжительное время) можно смело провести несколько заведомо безопасных для здоровья малыша процедур. Мягкий и нежный массаж животика будет способствовать расслаблению мышц, повышению активности кишечника и уменьшению болевых ощущений.
Из лекарственных препаратов, которые можно без рецепта приобрести в любой аптеке, для самостоятельного лечения задержки дефекации у малюток педиатры рекомендуют глицериновые свечи или сироп лактулозы.
Важно! Перед применением внимательно ознакомьтесь с инструкцией и выберите правильную дозировку (в зависимости от возраста вашего ребенка).
Если при длительной задержке дефекации организма температура тела поднялась до значительных величин (38,5 градусов и более), то независимо от возраста больного человека необходимо срочно звонить в скорую помощь. Проблема проявления одновременно таких симптомов, как запор и гипертермия, может свидетельствовать о глубокой интоксикации организма, серьезной сопутствующей болезни, воспалении ЖКТ или всех этих причинах одновременно. Поставить правильный диагноз и быстро справиться с болезнью помогут только профессиональные медики, а также специальное оборудование и приспособления (приборы для ультразвукового обследования, капельницы и так далее).
На заметку! Самолечение современными и широко разрекламированными препаратами может не дать положительного результата, а потерянное время только осложнит процесс последующего лечения.
Температура при запоре – симптом тревожный, особенно при длительных задержках стула. К лечению (лучше под наблюдением врача) надо относиться весьма ответственно. А вот профилактикой этого достаточно часто встречающегося в последнее время недуга каждый может без труда заниматься самостоятельно. Кроме терпения и выполнения несложных рекомендаций, для этого ничего не нужно.
источник
Содержание статьи
Следовательно, для уточнения диагноза важны и другие признаки. Например, повышение температуры, сопровождающее многие процессы, говорит о наличии воспалительной или инфекционной природе заболевания. Наличие диспепсических расстройств характерно именно для заболеваний пищеварительной системы. Расстройство мочеиспускания или патологические выделения из влагалища – о патологии соответствующих органов.
Одним из симптомов, сопровождающих патологию желудочно-кишечного тракта, является метеоризм, излишнее скопление газов в кишечнике. Симптом этот не является самостоятельным. Он сочетается с другими проявлениями заболеваний этой системы.
Характеризуется вздутием живота, распиранием. Часто сопровождается обильным взрывным выделением большого количества газов.

- при употреблении газированных напитков;
- при глотании еды большими порциями;
- при употреблении продуктов, вызывающих брожение (клетчатка, бобовые, сдоба).
У некоторых пациентов вздутие живота отмечается после употребления молока. В большинстве случаев возникновение этого симптома обусловлено отсутствием фермента лактазы, участвующего в расщеплении молока. Нормализация диеты, заключающаяся в переходе с цельного молока на кисломолочные продукты, улучшает ситуацию. Во всех этих случаях температурные показатели в норме.
Однако вздутие живота может быть симптомом состояний, вызванных наличием патологических изменений в организме, особенно в сочетании с повышением температуры и другими выраженными диспепсическими расстройствами. Такими состояниями являются:
- непроходимость кишечника;
- заболевания, сопровождающиеся развитием дисбактериоза.
Сочетание вздутия живота, температуры 37 и диареи чаще всего является проявлением хронического энтерита (воспаления тонкого кишечника).
Это заболевание сопровождается усиленным образованием бродильной и гнилостной микрофлоры, характеризующей дисбактериоз. Пациенты жалуются на урчание, тяжесть и распирание, реже боль в центральных отделах живота. Каловые массы при этом кашицеобразные, с кусочками непереваренной пищи.

Для борьбы с метеоризмом в данном случае используют сорбенты, а также отвары из цветов ромашки, семян тмина, петрушки, укропа. Большую роль в нормализации состояния таких пациентов играет сбалансированное лечебное питание. Рекомендуется применение слабоминерализованной минеральной воды в теплом виде без газов за 40 минут до еды при пониженной желудочной секреции, и за 2 часа – при повышенной.
При хроническом панкреатите происходит недостаточное выделение ферментов поджелудочной железы. Следствием этого является нарушение пищеварения, развитие энтерита, дисбактериоза. Пациенты при такой патологии также отмечают вздутие живота, урчание.
Трудности диагностики хронического панкреатита обусловлены тем, что очень часто он сочетается с другими заболеваниями желудочно-кишечного тракта, или является их следствием. Прежде всего, это касается заболеваний печени и желчных путей. Поскольку процесс пищеварения включает в себя участие разных органов, лечение этой патологии должно быть комплексным.
Тяжелым заболеванием с поражением преимущественного тонкого кишечника является болезнь Крона. Пораженный участок характеризуется наличием некроза, изъязвления, последующего рубцевания.
Клинически острая форма напоминает аппендицит, в отличие от которого отмечается метеоризм, понос с примесью крови.
Для хронического течения помимо общих симптомов недомогания, исхудания, наличия постоянных болей, соответствующих локализации поражения, характерны длительная температура, вздутие живота и урчание.
Наличие субфебрилитета в течение продолжительного времени может оставаться единственным признаком этого заболевания. Патогномоничным симптомом, сочетающимся с диареей, болью в животе, субфебрилитетом, является развитие полиартрита.

Заболеванием толстого кишечника, которое также может сопровождаться вздутием живота, поносом и температурой, является неспецифический язвенный колит. Для него характерны частые, кровянистые выделения из прямой кишки, болезненные позывы к опорожнению, рвота. Острая форма заболевания может осложняться перфорацией и развитием перитонита.
Независимо от формы заболевания обследование таких пациентов включает рентгенологическое исследование кишечника, ректороманоскопию, микроскопическое исследование кала, бактериологические посевы на дизентерию, простейшие. Для исключения онкологической природы заболевания показано проведение биопсии. Причина заболевания до конца не изучена. В связи с этим, в зависимости от формы заболевания, лечение может включать:
- антибиотикотерапию;
- химиотерапию;
- кортикостероидные препараты;
- оперативное вмешательство.
Симптомами кишечной непроходимости являются постоянная распирающая, схваткообразная боль в животе, вздутие, рвота застойным содержимым. Чаще всего состояние является осложнением хирургической патологии. Подтверждением диагноза является рентгенологическое исследование, позволяющее выявить признаки кишечной непроходимости, определить ее локализацию. Оперативное вмешательство подразумевает ликвидацию механического препятствия или создание обходного пути для кишечного содержимого.
Несмотря на то, что вздутие живота в сочетании с повышением температуры не является ведущим симптомом в развитии гастроэнтерологической патологии, эти симптомы играют роль в комплексной диагностике заболевания, а также помогают в дифференцировании с другими заболеваниями.
источник
При запоре затрудняется опорожнение прямой кишки, стул становится нерегулярным, фекалии приобретают твердую консистенцию. Патология вызывает дискомфорт, болевые ощущения в области живота, ухудшение общего самочувствия. Температура при запоре поднимается при воспалительных, инфекционных заболеваниях ЖКТ, кишечной непроходимости.
- глистная инвазия;
- синдром раздраженного кишечника;
- хронические болезни органов ЖКТ;
- неврологические расстройства;
- врожденные аномалии развития толстого кишечника;
- злоупотребление слабительными препаратами;
- интоксикация организма;
- перенесенные кишечные инфекции;
- побочное действие некоторых лекарственных средств;
- грыжи живота;
- непроходимость кишечника;
- ослабление мышц тазового дна.
Спровоцировать повышение температуры и развитие запора может несбалансированное питание, употребление недостаточного количества жидкости, нарушение гормонального фона (климакс, беременность), злоупотребление алкоголем, крепким кофе. Замедленное опорожнение кишечника встречается у людей, ведущих малоподвижный образ жизни, сдерживающих позывы к дефекации.
Повышенная температура при запоре у взрослых чаще всего встречается при атоническом типе задержки калоизвержения. Патология развивается на фоне ослабления гладкой мускулатуры толстой кишки, ухудшения перистальтики. У пожилых людей запоры возникают из-за гипотонии мышц, участвующих в акте дефекации.
При запорах, сопровождающихся повышением температуры тела, ухудшается общее состояние больного. Наиболее распространенные жалобы:
- боль в животе;
- недомогание, озноб;
- снижение работоспособности;
- трудности с опорожнением кишечника;
- ломота в теле;
- императивные позывы в туалет;
- головная боль;
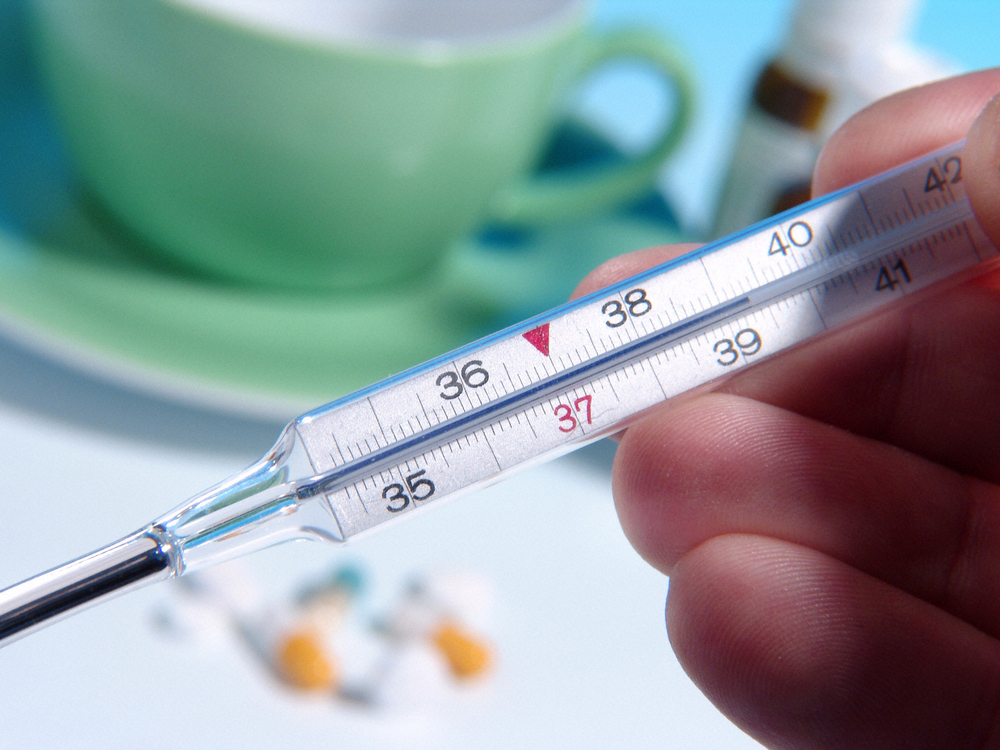
- повышение температуры до 37–38˚C;
- необходимость в принудительном опорожнении прямой кишки;
- жажда, сухость во рту;
- бледность кожи;
- вздутие, распирание живота;
- ухудшение аппетита;
- тошнота.
При запоре у взрослого человека опорожнение происходит реже 3 раз в неделю, кал приобретает твердую консистенцию, может иметь форму небольших шариков («овечий кал»). Вместе с фекалиями выделяется слизь, гной, прожилки крови, фрагменты непереваренной пищи. Уменьшается объем химуса, он приобретают резкий, гнилостный запах. После акта дефекации остается ощущение неполного очищения кишечника.
Запор и температура наблюдается при синдроме раздраженного кишечника, патология сопровождается острыми коликами, которые проходят после опорожнения. Пациенты отмечают хроническую усталость, головные боли, бессонницу, в трети случаев болезнь сопровождается гиперактивностью мочевого пузыря.
Повышение показателей температуры наблюдается при дивертикулите кишечника. Острому воспалению предшествует запор, метеоризм. Нарастают боли в животе, в каловых массах обнаруживается слизь, гной, кровь. Недуг может осложниться кишечным кровотечением, непроходимостью и перитонитом.
Для эффективной терапии запоров необходимо устранить основную причину, вызвавшую задержку дефекации. Рекомендуется пройти осмотр гастроэнтеролога, хирурга, инфекциониста, психотерапевта. При хронических патологиях ЖКТ проводится лечение воспалительного процесса, наряду со слабительными назначаются жаропонижающие средства, препараты, восстанавливающие баланс рН, перистальтику.
Пациенты должны придерживаться специальной диеты, регулярно выполнять физические нагрузки, отказаться от вредных привычек, не сдерживать позывы к опорожнению кишечника. При непроходимости толстой кишки, вызванной опухолевыми процессами требуется хирургическое вмешательство.
Острый и хронический запор лечится слабительными препаратами. После нормализации эвакуационной функции кишечника воспаление уменьшается, и температура проходит. Лекарственные средства данной группы оказывают различное действие:
- стимуляция перистальтики;
- задержка всасывания жидкости в кишечнике;
- увеличение объема каловых масс;
- раздражение стенок толстой кишки;
- накопление углекислого газа в прямой кишке;
- размягчение фекалий.
| Фармакологическая группа | Название препарата | Особенности действия |
| Солевые слабительные | Сульфат натрия, Магния сульфат | Эффект наступает через 1–3 часа, усиливается приемом воды, стул жидкий с частыми позывами к дефекации |
| Синтетические средства | Бисакодил, Гутталакс, Слабилен | Действие наступает спустя 10–12 часов |
| Осмотические препараты | Макрогол, Нормолакт, Эндофальк | Эффект достигается через 3–6 часов и сохраняется 1–2 дня, необходимо употреблять с большим количеством жидкости, может возникать метеоризм |
| Слабительные растительного происхождения | Регулакс, Сенаде, Агиолакс | Послабляющее действие наблюдается через 8 часов, может вызывать побочные эффекты |
| Раздражающие слабительные | Кора крушины, касторовое масло | Действие препарата наступает через 8–12 часов, кал кашицеобразный |
Контактные слабительные (Бисакодил, препараты сенны) используют, если диагностирован атонический запор и температура, при наличии анальных трещин, проктита, парапроктита.
Солевые препараты применяют при острой задержке опорожнения кишечника, длительном приеме лекарственных средств, химическом отравлении.
Слабительные на основе масел (вазелиновое, миндальное) прописывают при необходимости быстрого очищения прямой кишки.
При хронических запорах, заболеваниях желудочно-кишечного тракта назначается лечебная диета (стол №3), способствующая улучшению двигательной функции кишечника. Из рациона исключают продукты, которые способные вызывать процессы брожения, гниения в толстой кишке. Принимать пищу необходимо дробными порциями по 4–6 раз в сутки.
Обратите внимание! По утрам полезно пить холодную воду с добавлением меда, ужин заменяют компотом из сухофруктов, отваром шиповника или клюквенным морсом. Суточная норма жидкости составляет не менее 1,5 л чистой негазированной воды.
Так как при запоре может подняться температура, больному требуется обильное питье. Организм теряет много жидкости из-за сильного потоотделения, что еще больше затрудняет продвижение каловых масс и процесс дефекации. Нужно пить травяные отвары, чаи, компоты из сухофруктов.
Полезные продукты при запоре:
- вчерашний хлеб, сухари, хлебцы, несдобная выпечка;
- диетические сорта мяса – индейка, крольчатина, телятина, куриная грудка без шкурки;
- обезжиренное молоко, любые кисломолочные изделия;
- омлет, яйца всмятку;
- гречневая, пшеничная, ячневая крупа;
- овощные салаты с растительным маслом;
- зеленый чай, щелочная минеральная вода;
- морская капуста;
- масло сливочное на завтрак.
Из рациона исключают жирные сорта мяса, рыбы, копчености, сдобу, кондитерские изделия, острые маринады, соусы, специи, алкоголь, газированные напитки. Чтобы избавиться от метеоризма во время и после запора рекомендуется воздержаться от употребления капусты, бобовых, редиса, винограда, груш, грибов.
Для нормализации перистальтики полезно употреблять пшеничные, овсяные или ржаные отруби. Эти продукты задерживают воду в кишечнике, способствуют увеличению объема каловых масс. К полезным свойствам также относится выведение токсинов из организма, восстановление кишечной микрофлоры, профилактика запоров с температурой при хронических болезнях ЖКТ.
Для облегчения дефекации 2 столовые ложки отрубей заливают 200 мл кипятка, посуду накрывают крышкой и дают массе набухнуть. Принимать средство необходимо утром перед едой по 1 столовой ложке, сцедив предварительно излишки жидкости. Курс лечения не должен превышать 1 месяца. Противопоказано проводить терапию при обострении язвенной болезни, гастрита, панкреатита.
Важно! Перед использованием народных средств необходимо проконсультироваться с лечащим врачом. Бесконтрольный прием слабительных нередко вызывает развитие побочных эффектов, привыкание.
Избавиться от запора с температурой помогает льняная мука с йогуртом. Для приготовления послабляющего лекарства 1 чайную ложку измельченных семян смешивают с 150 мл обезжиренного молочного продукта. Состав настаивают 20 минут и съедают на завтрак натощак, запивая большим количеством жидкости.
У ребенка младше 1 года еще не до конца сформирована пищеварительная система, поэтому изменение рациона, прием лекарственных препаратов, переход на искусственное питание способно вызывать дисбактериоз кишечника, задержку стула, уплотнение каловых масс, усиленное газообразование. Твердые фекалии растягивают стенки прямой кишки, создавая предпосылки для развития воспалительного процесса.
Повышенная температура при запоре у ребенка дошкольного возраста может наблюдаться при бактериальных, вирусных инфекциях, пищевой аллергии, гастрите, остром панкреатите, гельминтозах, аппендиците. Основная причина задержки дефекации у детей – неправильное питание, несоблюдение правил гигиены.
Многие молодые матери обращаются к педиатрам с вопросом: может ли быть температура при запоре и чем вызвано такое состояние. Затрудненная дефекация нередко возникает на фоне психосоматических расстройств. Первое посещение детского сада, начальной школы сопровождается сильным стрессом для ребенка. Малыш становится капризным, раздражительным, отказывается от еды, плохо спит. Могут беспокоить боли в животе, повышенное газоотделение, гипертермия, тошнота, общая слабость, рвота.
Если у ребенка нарушается эвакуационная функция кишечника, необходимо обратиться к врачу. Доктор поможет определить, что могло вызвать запор, повышение температуры тела и назначит необходимое лечение. В случае функциональной задержки опорожнения кишечника первую помощь крохе может оказать мама в домашних условиях.
Для безболезненного очищения прямой кишки ставят клизмы с теплой водой, применяют аптечные микроклизмы (Микролакс), глицериновые свечи. Мягкий слабительный эффект оказывают детские сиропы на основе лактулозы: Дюфалак, Прелакс, Нормазе. При метеоризме и затрудненной дефекации ребьенку младше 1 года назначают препарат – Динолак.
Слабительные препараты для детей старше 1–3 лет:
Важно! Перед применением лекарственных препаратов необходимо проконсультироваться с лечащим врачом. Злоупотребление слабительными препаратами вызывает атонию кишечника, нарушение кислотно-щелочного баланса слизистых оболочек пищеварительного тракта.
Если ребенка беспокоит запор и температура, можно приготовить укропную воду с добавлением меда. Это средство уменьшает воспаление, снимает колики, имеет антиоксидантные и седативные свойства. Для естественного улучшения кишечной перистальтики в рацион рекомендуется добавлять отварную свеклу, чернослив, курагу, кисломолочные продукты, мюсли, овощные и фруктовые соки.
Запор развивается при болезнях пищеварительного тракта, частых стрессах, несбалансированном питании, употреблении недостаточного количества жидкости. Подняться температура может при хронической задержке очищения кишечника, воспалительных процессах в стенках толстой, прямой кишки, сильной интоксикации организма. Лечение проводят с учетом первичной причины появления запора, назначают слабительные препараты, диетотерапию.
источник
Реакция нашего организма на тот или иной процесс не всегда предсказуема. Что уж говорить про чувствительный детский организм. Иногда без особых на то причин у детей появляется понос или запор. Иногда запор сопровождается температурой.
Казалось бы, как могут быть связаны между собой эти два процесса? Именно поэтому, лечат их по отдельности. В первую очередь снижают температуру тела, а также дают ребенку слабительное, пытаясь хоть как нибудь облегчить его самочувствие.
Может ли повыситься температура при запоре у ребенка, в чем причина такого состояния и какова симптоматика заболевания? Давайте разберемся!
В норме здоровый малыш испражняется ежедневно, а иногда и дважды в день. Любые изменения в органах ЖКТ приводят к застойному процессу в кишечнике. Иногда запор, как и понос, может возникнуть у детей в результате приема некоторых лекарственных препаратов.
У грудных детей такой неприятный симптом появится в том случае, когда его переводят на искусственное кормление. И даже если стул у него регулярный, малыш при дефекации будет тужиться, а каловые массы будут похожи «пупырышки». Часто родители начинают волноваться и спешат на консультацию к врачу. Это правильно, потому как такой вид каловых масс уже считается запором. Малышу потребуется помощь педиатра.
Новый прикорм часто вызывает у малыша запор. И это в том случае, если он не подходит малышу по своему составу. Например, слишком густая консистенция затрудняет процесс переваривания, соответственно и процесс брожения. В результате у малыша повышается газообразование, наблюдается вздутие животика, при пальпации можно ощущать его упругость, малыш капризничает и плачет. В такой ситуации достаточно изменить схему прикорма. К слову сказать, родители должны всегда аккуратно вводить новое блюдо в качестве прикорма. Врачи рекомендуют не вводить в рацион более одного нового блюда и наблюдать за реакцией организма крохи на протяжении суток. Таким образом, вы точно будете понимать, как организм вашего крохи реагирует на тот или иной продукт.
Иногда может подняться температура при запоре у детей, что уже указывает на развитие интоксикации или вирусной каловой инфекции. В любом случае, родители должны показать малышу педиатру, ибо, как задержка стула на протяжении нескольких недель может привести к хроническому запору.
Основные причины, которые могут вызвать запор у детей младшего возраста, следующие:
• Несбалансированное или нерегулярное питание малыша или мамы в том случае, если она кормит его грудью.
• Прием мочегонных или антибиотиков.
• Заболевания эндокринной, аутоиммунной или неврологической системы.
Каловые массы формируются у детей в толстом кишечнике. Под действием пульсации, ребенок испражняется в тот момент, когда кишка начинает впитывать лишнюю жидкость каловых масс. При ускорении такого процесса, наблюдается сбой в неврологической системе, кал начинает твердеть, крохе очень тяжело тужиться и процесс вывода кала наружу затрудняется.
Повышение температуры тела наблюдается при длительном отсутствии дефекации. Основная причина этому – интоксикация, которая развивается на фоне гниения отходов жизнедеятельности. Первые симптомы интоксикации могут быть замеченными на третий день и одним из них является повышенная температура тела.
У больного ухудшается общее состояние, наблюдаются следующие симптомы:
• Сонливость.
• Слабость в мышцах.
• Тошнота.
• Рвота.
• Головная боль.
• Жажда.
• Сонливость.
Помимо этого у ребенка полностью пропадает аппетит, он теряет в весе. Температура может подняться до 38 – 38,5°С, наблюдается повышенное потоотделение и слабость. Также у ребенка появляется чувство распирания живота.
Температура может подниматься и при раздражении кишечника, наличии воспалительного процесса слизистой толстой кишки. Дети становятся раздражительными, они плохо спят, постоянно плачут. Целесообразней вызвать врача, который после осмотра назначит правильное лечение. Не стоит заниматься самолечением, особенно когда такой симптом наблюдается у маленьких детей.
Ответив на вопрос, может ли быть температура у ребенка при запоре, считаем необходимым отметить, что повышенная температура может сохраняться и после него. Как вести себя родителям в такой ситуации. Такого рода картина может указывать на хроническое воспаление в организме. Если ребенок не испражнялся в течение 2-3 дней, а потом стул восстановился, то причиной повышенной температуры может быть:
• панкреатит,
• раздражение кишечника,
• гастрит,
• патологические изменения в печени, нарушения функции ЖКТ и т.п.
Сильная интоксикация организма может вызвать повышение температуры тела. И в этом случае больному могут помочь сорбенты. В случае если у малыша сильная интоксикация, то для восстановления микрофлоры понадобятся ферменты и капельницы.
Частая причина повышенной температуры при запоре и после него – дисбактериоз. Поэтому, если у ребенка понос, который сопровождается повышенной температурой, обязательно проконсультируйтесь с лечащим врачом. Не стоит заниматься самолечением или же надеяться, что такой симптом может иметь место при простудных заболеваниях. Своевременно принятые меры и правильно назначенное лечение поможет нормализовать микрофлору малыша и облегчить его общее самочувствие.
источник
Нередко запор и температура являются первичной симптоматикой болезненных процессов в организме, чаще всего связанных с нарушением работы желудочно-кишечного тракта. На фоне подобных недугов развивается проблема с дефекацией, но многие не понимают, как температура может быть связана с запором. Часто оба признака лечат по отдельности, не подозревая, что они имеют прямую взаимосвязь.
Нормальное испражнение у здорового человека происходит ежедневно. Но, когда в органах желудочно-кишечного тракта происходят какие-либо изменения, в толстом кишечнике начинают происходить застойные процессы.
Отсутствие стула при запорах длится по несколько дней. Часто, чтобы опорожниться, человеку приходится прибегать к процедуре клизмирования либо приёму слабительных препаратов. Такие длительные хронические застои в кишечнике сопровождаются следующей симптоматикой:
-
боли и тяжесть в животе;
- повышенное газообразование;
- полное или частичное отсутствие выхода кала;
- кишечные колики;
- отсутствие аппетита;
- тошнота;
- нервозность.
Но может ли возникать температура при запоре? Что провоцирует её появление? Может. Чаще всего температура при запоре возникает, как симптом основной причины, спровоцировавшей застой в кишечнике. Обычно подобным провокатором является воспалительный процесс в самой толстой кишке или другом органе ЖКТ.
Кстати, читайте про атонический запор что это, и какие характерные симптомы есть у данного недуга, способы лечения.
Температура — естественная реакция организма на развитие вредоносных бактерий и микробов, которое происходит на фоне воспалений в слизистых оболочках. Именно поэтому люди, страдающие от хронических запоров, возникающих по причине дисбактериоза либо гастрита, чаще всего жалуются на регулярное повышение температуры. Температура при запоре вещь достаточно частая.
Запор и температура возникают не только на фоне гастрита и дисбактериоза. Поэтому разбираться в истинных причинах их появления должен врач. Лишь после полной диагностики и сдачи необходимых анализов можно назначать подходящую терапию.
Любая дисфункция органов желудочно-кишечного тракта способна вызвать запор. Повышение температуры часто развивается именно при длительном отсутствии дефекации. Причиной этому является интоксикация, возникающая из-за процесса гниения и распада отходов жизнедеятельности. Заметить первые клинические проявления токсического отравления организма можно примерно на третий день запора. Одним из начальных симптомов и является температура при запоре.
Кроме того, к причинам также причисляют:
- аллергическая реакция организма на отравление токсинами;
- хронические недуги, на фоне которых возникает запор;
- температура и задержка стула часто возникают после перенесённых операций;
- при гормональных нарушениях;
- из-за наличия паразитов в кишечнике;
- ослабленная иммунная система.
Повышенная температура при запоре (или хронических запорах) иногда наблюдается после применения некоторых лекарственных препаратов. Чаще всего к ним относятся антибиотики, так как они негативно влияют на и без того ослабленную флору кишечника. Чтобы избежать подобного симптома, при лечении следует помнить о приёме ферментов, лакто и бифидобактерий.
Причинами самого запора часто являются неправильное питание и малоподвижный образ жизни. При постоянном употреблении тяжёлой пищи, которая к тому же влияет на повышенное газообразование, длительное отсутствие испражнения и боли в животе не заставят себя долго ждать. Температура в этом случае возникает на 3–4 день запора, что происходит из-за распада скопившихся в кишечнике токсинов.
Клиническое протекание хронических запоров, сопровождающихся повышением температуры, проявляется более выраженной симптоматикой. У больного сильно ухудшается общее состояние, частыми жалобами являются:
- Слабость в мышцах.
- Постоянная усталость.
- Сонливость.
- Тошнота.
- Рвота.
- Головные боли;.
- Повышенная жажда.
Кроме того, рвота, температура, запор часто сопровождаются полным отсутствием аппетита и потерей веса. Также наблюдается повышенное потоотделение и эмоциональная нестабильность. На фоне самого отсутствия дефекации появляется ощущение распирания живота. Периодические позывы к испражнению заканчиваются ничем либо частичным выходом кала (овечий кал), который нередко содержит в себе слизь с наличием крови.
Запор и температура, боль в животе являются основными симптомами раздражённого кишечника. Часто повышение температуры наблюдается при наличии воспалительных процессов на слизистых толстой кишки.
Регулярные запоры с температурой могут беспокоить не только взрослых, но и детей. Главной причиной этому является неправильное питание. Особенно часто с данным недугом сталкиваются родители новорождённых малышей. Ведь их организм ещё не приспособлен к перевариванию новой пищи, что заканчивается вздутием живота и длительным отсутствием стула.
Кстати, если вы наблюдаете у ребенка запор и рвоту, читайте нашу статью о том что означают данные симптомы и советы что делать в такой ситуации!
Температура при запоре у ребёнка нередко появляется при переводе его на искусственные смеси. Доказано, что дети, как можно дольше находящиеся на грудном вскармливании, реже всего страдают от проблем с дефекацией.
Новый прикорм вызывает запор если его состав является не подходящим для малыша. Он может быть сильно густым, что вызывает длительное переваривание и процесс брожения. Всё это заканчивается повышением газообразования, вздутием живота, болями и запором. В этом случае необходимо поменять детскую смесь на другую.
Спровоцировать запор у ребёнка может любая новая для него еда. Чаще всего это различные виды каш и мясо. Поэтому если у малыша наблюдаются запоры, лучше от подобного прикорма временно отказаться.
Кроме того, запоры могут быть следствием врождённых патологий желудочно-кишечного тракта. Обычно подобные заболевания обнаруживают в роддоме при первичном осмотре, но бываю исключения. В этом случае недуг выявляется в первый месяц жизни, из-за стремительного ухудшения состояния дитя.
Понять, что у ребёнка проблемы с запором можно по таким признакам:
- отсутствие дефекации более суток;
- вздутие живота;
- беспокойное поведение;
- плаксивость;
- трещинки в области анального отверстия;
- отказ от еды;
- боязнь к испражнению.
Последний пункт говорит о том, что малышу больно ходить в туалет. В этом случае родители могут заметить, что каловые массы стали слишком твёрдыми и имеют в себе примесь крови.
При наличии высокой температуры, проявляющейся на вторые сутки запора, к основным симптомам присоединяются вялость, сонливость и пассивность (ребёнок отказывается от игр). Эти признаки свидетельствуют о начале интоксикации организма, что нередко сопровождается головными болями и повышенной жаждой.
Если ребёнка часто мучают запоры с повышением температуры тела, следует посетить педиатра. Не нужно затягивать с походом в клинику и заниматься самолечением. Определить основную причину недуга и назначить соответствующую терапию может лишь профессионал .
Повышение температуры тела при запорах в основном наблюдается при наличии воспалительного процесса в ЖКТ либо интоксикации организма. Если она превышает 38–38,5 градуса, то целесообразнее будет вызвать скорую помощь. Самолечение подобного симптома может закончиться ухудшением общего состояния.
Но что, если наблюдается температура после запора? Как вести себя в этом случае? Подобная клиническая картина нередко является признаком хронического воспаления в организме. Если стул отсутствует по 2–3 дня, а потом самостоятельно восстанавливается, то причиной этому могут быть такие недуги:
- панкреатит;
- гастрит;
- заболевание печени;
- раздражение кишечника;
- язва желудка и пр.
Также температура после долгого отсутствия дефекации может возникнуть по причине сильной интоксикации организма. В этом случае помочь могут только сорбенты. При более тяжёлом отравлении больному назначаются капельницы и ферменты. Также не стоит забывать о приёме препаратов, восстанавливающих микрофлору кишечника. Всё это прописывает исключительно врач.
Температуру после запора способно также вызвать лечение недуга, к примеру, гастрита или панкреатита. Если терапия включала в себя антибиотики, а курс их приёма был долгим, то повышение температуры может свидетельствовать о токсическом отравлении.
Кроме того, частой причиной температуры после отсутствия дефекации является дисбактериоз. Такое бывает, когда человек вызывает процесс испражнения слабительными или клизмой, избавляясь таким образом от запора, но сама причина патологии остаётся.
Такая патология, как запоры у взрослых встречается довольно часто. Длительное отсутствие дефекации приводит к ухудшению общего самочувствия и способно спровоцировать интоксикацию организма. Поэтому пускать на самотёк трудности с испражнение нельзя. Особенно это относится к часто повторяющимся кишечным застоям.
При появлении плохой дефекации, определить основную причину патологии довольно непросто. Дело в том, что факторов, способных спровоцировать отсутствие стула весьма много.
Но есть основные причины запора у взрослых, которые делятся на субъективные и объективные. Первые — внешние факторы, негативно влияющие на организм человека, а также образ жизни больного и его плохие привычки. Объективные — заболевания различного происхождения, влияющие на работу желудочно-кишечного тракта.
Частой причиной отсутствия нормального стула является плохо скорректированное питание, характеризующееся несбалансированностью рациона и некачественными продуктами. Также на появление проблем с опорожнением могут привести изнуряющие диеты либо большой промежуток между приёмами пищи.
Кроме того, на дисфункцию кишечника способны повлиять следующие факторы:
- недостаток клетчатки;
- гиподинамия (малоподвижность);
- частые стрессы;
- депрессия;
- нарушение работы участка мозга, отвечающего за функционирование перистальтики кишечника;
- некоторые лекарственные средства, особенно их длительный приём;
- сахарный диабет;
- наличие в кишечнике рубцов, спаек, воспаления либо опухолей;
- болезни желудка.
Также к трудностям с дефекацией приводят заболевания печени и поджелудочной железы. Возникнуть запор может по причине отравления химическими веществами, провоцирующими хроническую интоксикацию организма.
Кроме того, к причинам запоров относятся эндокринные проблемы. Проявляется данная патология неправильной выработкой гормонов, что приводит к дисфункции некоторых органов ЖКТ и кишечника.
У взрослых трудности с испражнением могут быть симптомом плохой проходимости кишечника, образовавшейся из-за патологий в пищеварительной системе. Такие запоры называют рефлекторными, а их лечение чаще всего заключается в хирургическом исправлении недуга.
Нередко плохая дефекация у взрослых наблюдается на фоне гипокинетических причин. К таковым относится патологическое расстройство пищеварения, что чаще всего возникает из-за малоподвижного образа жизни.
Каждый организм индивидуален, и если для одного человека испражнение раз в 2 дня является нормой, то для другого — отклонением. Поэтому для того чтобы понять, что задержка стула это запор, необходимо прислушаться к имеющимся дополнительным признакам данного процесса.
Основными симптомами запора являются:
- повышенное газообразование, сопровождающееся затвердением живота;
- вздутие;
- дискомфорт и боли в животе;
- ухудшение аппетита;
- ощущение давления в области желудка и прямой кишки;
- сильные потуги во время попытки испражнения;
- возникновение анальных трещин.
Насколько острой будет симптоматика зависит от степени запущенности запора и причины, повлиявшей на его развитие. Чем дольше будет сохраняться застойный процесс в кишечнике, тем сильнее будут проявляться признаки патологии.
Если причиной запора стал дисбактериоз либо другое заболевание, то к основным симптомам присоединяется:
- ухудшение общего самочувствия;
- хроническая усталость;
- нервозность либо апатия;
- быстрая утомляемость и пр.
Длительны запор, сопровождающийся интоксикацией, характеризуется повышением температуры тела, головными болями, тошнотой и иногда рвотой. Также больные при данном процессе часто жалуются на ухудшение качества сна (бессонница) и появление кожных высыпаний.
Кроме того, определить наличие запоров можно по изменённым каловым массам. Чаще всего фекалии приобретают твёрдую структуру, становятся слишком сухими и плотными. Именно это является причиной появления анальных трещин и неудачных попыток испражниться.
Кал при проблемах с дефекацией способен приобретать шарикообразную форму и иметь частички непереваренной пищи. Последнее указывает на заболевание поджелудочной железы и требует немедленного медицинского вмешательства.
Основной опасностью длительного застойного процесса в кишечнике является интоксикация. Скопившиеся в полости кишечника продукты жизнедеятельности начинают естественный распад, что сопровождается сильнейшим отравлением организма.
На начальных этапах интоксикации больной может не подозревать об имеющейся проблеме. Но чем длительнее процесс, тем стремительнее ухудшается общее самочувствие. Первые явные симптомы отравления токсинами проявляются на 3–4 день запора.
Интоксикация при запоре, длящаяся более четырёх суток чревата серьёзными последствиями, такими как:
- упадок сил;
- кожные высыпания;
- рвота;
- потеря веса;
- утрата работоспособности;
- нарушение работы печени;
- сепсис и пр.
Кроме того, длительное отсутствие стула способно привести к повреждению слизистой кишечника. В результате может возникнуть внутреннее кровотечение. Также хронические запоры, сопровождающиеся интоксикацией, негативно сказываются на иммунных силах организма и являются причиной появления геморроя.
При частых застоях кала в кишечнике, возникает вполне понятный вопрос касательно того, как лечить запоры у взрослых. Первым делом, следует понимать, что борьба с плохим испражнением должна быть направлена на основную причину, повлёкшей за собой проблемы с дефекацией.
Лечение запоров у взрослых начинается с полноценной медицинской диагностики. После определения фактора, спровоцировавшего плохой стул, больному назначается подходящая терапия.
Для успешного восстановления дефекации лечение должно быть комплексным. Какой вид терапии будет выбран, зависит от основного недуга и характера запоров.
Лечение проблем с испражнением проводится следующими способами:
- приём медикаментов;
- специальная диета;
- массажи и лечебная гимнастика.
Лечить хронические запоры при помощи слабительных средств рекомендуется лишь в крайнем случае, когда другие методы оказались бесполезными. Поэтому при возникших проблемах с испражнением не нужно сразу прибегать к использованию лекарств, улучшающих работу перистальтики.
Средства от запора у взрослых весьма разнообразны и назначать их может только врач. Кроме того, именно специалист способен определить безопасную дозировку для конкретного пациента и подобрать правильный препарат.
Состоят слабительные для взрослых из следующих лекарств:
- раздражающие и усиливающие функцию перистальтики;
- влияющие на плотность каловых масс и изменяющие их консистенцию;
- смягчение фекалий для свободного прохождения.
Препараты, восстанавливающие стул, продаются как в виде таблеток, так и суппозиториев и капель. При их использовании важно придерживаться рекомендуемой дозировки и не превышать длительность приёма. В противном случае такое лечение может спровоцировать привыкание и тогда запоры перейдут в хроническую форму. Кроме того, неправильное применение слабительных часто заканчивается сильнейшей диареей и обезвоживанием организма.
Запоры у взрослых, что делать, если стул отсутствует более 3–4 суток и появились симптомы интоксикации? В этом случае весьма важно восстановить процесс испражнения и не допустить дальнейшего отравления организма.
Очистить кишечник при длительном запоре можно при помощи процедуры клизмирования. Именно это помогает быстро избавиться от скопившегося кала и купировать интоксикацию. Для приготовления раствора для микроклизмы используется обычная кипячённая (негорячая) вода и масла на натуральной основе.
Масла помогают размягчить затвердевшие фекалии и активируют работу перистальтики кишечника. Но следует помнить, что очистку клизмой разрешается проводить не чаще одного раза в неделю. Также важным моментом является приём лекарственных средств. При запоре более 4 суток пить слабительные не рекомендуется. Всё дело в каловых пробках, которые образуются в этот период и могут спровоцировать разрывы ануса и кровотечение.
Нередко запоры у взрослых причины и лечение имеют аналогичные. Важным фактором в проблемах со стулом является питание. Именно оно может быть как фактором, влияющим на застой в кишечнике, так и основным методом борьбы с отсутствием дефекации.
Питание при частых запорах должно быть сбалансированное и иметь достаточное количество клетчатки. Больше всего следует проявлять интерес к продуктам, влияющим на работу перистальтики и улучшающие качество кала. Поэтому в рацион необходимо включить:
- отварную свёклу;
- орехи, особенно грецкие;
- запечённую тыкву;
- мёд;
- некоторые сухофрукты;
- кефир, ряженку, простоквашу и йогурты (натуральные);
- овощные супы;
- каши;
- компоты из свежих ягод.
Взрослым при частых проблемах с дефекацией следует полностью отказаться от потребления алкоголя, крепкого чая и кофе. Также нельзя есть жареные, жирные блюда, копчёности и сладости, особенно свежую выпечку.
Кроме того, при запорах важно исключить из рациона:
- бобовые;
- свежий хлеб;
- молоко;
- маринады;
- любые соусы;
- острые приправы;
- жирные сорта рыбы и мяса.
Часто правильно составленное питание помогает восстановить процесс испражнения без применения слабительных, клизм и прочих манипуляций.
Если запор у взрослого что делать в домашних условиях, чтобы снять острую симптоматику и вызвать дефекацию? Помните, если стул отсутствует более трёх суток и сопровождается повышением температуры и ухудшением самочувствия, то необходимо посетить врача.
Если же запор не имеет серьёзной симптоматики, а выход кала происходит частично, то очистить кишечник можно при помощи народной медицины, включающей в себя:
- растительные отвары;
- применение касторки;
- массажи;
- специальную гимнастику.
Отвары для восстановления дефекации изготавливаются на основе трав, активирующих перистальтику (листья сены, крушина, алтей, семена льна, агар-агар и пр.). Для улучшения эффекта часто используют сразу несколько компонентов. Но при таком лечении запора следует быть осторожным в дозировке.
Что касается касторового масла, то его можно применять не всем и в небольшом количестве. Категорически запрещается пить касторку на любом сроке беременности и детям до трёх лет.
Гимнастика и массаж живота при запорах помогает активировать перистальтику и улучшают работу кишечника. Особенно полезно к данным процедурам прибегать в утреннее время, незадолго после пробуждения.
Помните, перед началом лечения запоров народными способами, лучше проконсультироваться у врача. Только специалист знает как восстановить стул без нанесения организму ещё большего вреда.
источник
Нередко запор и температура являются первичной симптоматикой болезненных процессов в организме, чаще всего связанных с нарушением работы желудочно-кишечного тракта. На фоне подобных недугов развивается проблема с дефекацией, но многие не понимают, как температура может быть связана с запором. Часто оба признака лечат по отдельности, не подозревая, что они имеют прямую взаимосвязь.
Нормальное испражнение у здорового человека происходит ежедневно. Но, когда в органах желудочно-кишечного тракта происходят какие-либо изменения, в толстом кишечнике начинают происходить застойные процессы.
Отсутствие стула при запорах длится по несколько дней. Часто, чтобы опорожниться, человеку приходится прибегать к процедуре клизмирования либо приёму слабительных препаратов. Такие длительные хронические застои в кишечнике сопровождаются следующей симптоматикой:
-
боли и тяжесть в животе;
- повышенное газообразование;
- полное или частичное отсутствие выхода кала;
- кишечные колики;
- отсутствие аппетита;
- тошнота;
- нервозность.
Но может ли быть температура при запоре? Что провоцирует её появление? Может. Чаще всего повышение температуры тела при проблемах со стулом возникает, как симптом основной причины, спровоцировавшей застой в кишечнике. Обычно подобным провокатором является воспалительный процесс в самой толстой кишке или другом органе ЖКТ.
Кстати, читайте про атонический запор что это, и какие характерные симптомы есть у данного недуга, способы лечения.
Температура — естественная реакция организма на развитие вредоносных бактерий и микробов, которое происходит на фоне воспалений в слизистых оболочках. Именно поэтому люди, страдающие от хронических запоров, возникающих по причине дисбактериоза либо гастрита, чаще всего жалуются на регулярное повышение температуры тела.
Запор и температура возникают не только на фоне гастрита и дисбактериоза. Поэтому разбираться в истинных причинах их появления должен врач. Лишь после полной диагностики и сдачи необходимых анализов можно назначать подходящую терапию.
Любая дисфункция органов желудочно-кишечного тракта способна вызвать запор. Повышение температуры часто развивается именно при длительном отсутствии дефекации. Причиной этому является интоксикация, возникающая из-за процесса гниения и распада отходов жизнедеятельности. Заметить первые клинические проявления токсического отравления организма можно примерно на третий день запора. Одним из начальных симптомов и является температура.
Кроме того, к причинам также причисляют:
- аллергическая реакция организма на отравление токсинами;
- хронические недуги, на фоне которых возникает запор;
- температура и задержка стула часто возникают после перенесённых операций;
- при гормональных нарушениях;
- из-за наличия паразитов в кишечнике;
- ослабленная иммунная система.
Повышение температуры при хронических запорах иногда наблюдается после применения некоторых лекарственных препаратов. Чаще всего к ним относятся антибиотики, так как они негативно влияют на и без того ослабленную флору кишечника. Чтобы избежать подобного симптома, при лечении следует помнить о приёме ферментов, лакто и бифидобактерий.
Причинами самого запора часто являются неправильное питание и малоподвижный образ жизни. При постоянном употреблении тяжёлой пищи, которая к тому же влияет на повышенное газообразование, длительное отсутствие испражнения и боли в животе не заставят себя долго ждать. Температура в этом случае возникает на 3–4 день запора, что происходит из-за распада скопившихся в кишечнике токсинов.
Клиническое протекание хронических запоров, сопровождающихся повышением температуры, проявляется более выраженной симптоматикой. У больного сильно ухудшается общее состояние, частыми жалобами являются:
- Слабость в мышцах.
- Постоянная усталость.
- Сонливость.
- Тошнота.
- Рвота.
- Головные боли;.
- Повышенная жажда.
Кроме того, рвота, температура, запор часто сопровождаются полным отсутствием аппетита и потерей веса. Также наблюдается повышенное потоотделение и эмоциональная нестабильность. На фоне самого отсутствия дефекации появляется ощущение распирания живота. Периодические позывы к испражнению заканчиваются ничем либо частичным выходом кала (овечий кал), который нередко содержит в себе слизь с наличием крови.
Запор, температура, боль в животе являются основными симптомами раздражённого кишечника. Часто повышение температуры наблюдается при наличии воспалительных процессов на слизистых толстой кишки.
Регулярные запоры с температурой могут беспокоить не только взрослых, но и детей. Главной причиной этому является неправильное питание. Особенно часто с данным недугом сталкиваются родители новорождённых малышей. Ведь их организм ещё не приспособлен к перевариванию новой пищи, что заканчивается вздутием живота и длительным отсутствием стула.
Кстати, если вы наблюдаете у ребенка запор и рвоту, читайте нашу статью о том что означают данные симптомы и советы что делать в такой ситуации!
Температура при запоре у ребёнка нередко появляется при переводе его на искусственные смеси. Доказано, что дети, как можно дольше находящиеся на грудном вскармливании, реже всего страдают от проблем с дефекацией.
Новый прикорм вызывает запор если его состав является не подходящим для малыша. Он может быть сильно густым, что вызывает длительное переваривание и процесс брожения. Всё это заканчивается повышением газообразования, вздутием живота, болями и запором. В этом случае необходимо поменять детскую смесь на другую.
Спровоцировать запор у ребёнка может любая новая для него еда. Чаще всего это различные виды каш и мясо. Поэтому если у малыша наблюдаются запоры, лучше от подобного прикорма временно отказаться.
Кроме того, запоры могут быть следствием врождённых патологий желудочно-кишечного тракта. Обычно подобные заболевания обнаруживают в роддоме при первичном осмотре, но бываю исключения. В этом случае недуг выявляется в первый месяц жизни, из-за стремительного ухудшения состояния дитя.
Понять, что у ребёнка проблемы с запором можно по таким признакам:
- отсутствие дефекации более суток;
- вздутие живота;
- беспокойное поведение;
- плаксивость;
- трещинки в области анального отверстия;
- отказ от еды;
- боязнь к испражнению.
Последний пункт говорит о том, что малышу больно ходить в туалет. В этом случае родители могут заметить, что каловые массы стали слишком твёрдыми и имеют в себе примесь крови.
При наличии высокой температуры, проявляющейся на вторые сутки запора, к основным симптомам присоединяются вялость, сонливость и пассивность (ребёнок отказывается от игр). Эти признаки свидетельствуют о начале интоксикации организма, что нередко сопровождается головными болями и повышенной жаждой.
Если ребёнка часто мучают запоры с повышением температуры тела, следует посетить педиатра. Не нужно затягивать с походом в клинику и заниматься самолечением. Определить основную причину недуга и назначить соответствующую терапию может лишь профессионал .
Повышение температуры тела при запорах в основном наблюдается при наличии воспалительного процесса в ЖКТ либо интоксикации организма. Если она превышает 38–38,5 градуса, то целесообразнее будет вызвать скорую помощь. Самолечение подобного симптома может закончиться ухудшением общего состояния.
Но что, если наблюдается температура после запора? Как вести себя в этом случае? Подобная клиническая картина нередко является признаком хронического воспаления в организме. Если стул отсутствует по 2–3 дня, а потом самостоятельно восстанавливается, то причиной этому могут быть такие недуги:
- панкреатит;
- гастрит;
- заболевание печени;
- раздражение кишечника;
- язва желудка и пр.
Также температура после долгого отсутствия дефекации может возникнуть по причине сильной интоксикации организма. В этом случае помочь могут только сорбенты. При более тяжёлом отравлении больному назначаются капельницы и ферменты. Также не стоит забывать о приёме препаратов, восстанавливающих микрофлору кишечника. Всё это прописывает исключительно врач.
Температуру после запора способно также вызвать лечение недуга, к примеру, гастрита или панкреатита. Если терапия включала в себя антибиотики, а курс их приёма был долгим, то повышение температуры может свидетельствовать о токсическом отравлении.
Кроме того, частой причиной температуры после отсутствия дефекации является дисбактериоз. Такое бывает, когда человек вызывает процесс испражнения слабительными или клизмой, избавляясь таким образом от запора, но сама причина патологии остаётся.
Содержание статьи
Следовательно, для уточнения диагноза важны и другие признаки. Например, повышение температуры, сопровождающее многие процессы, говорит о наличии воспалительной или инфекционной природе заболевания. Наличие диспепсических расстройств характерно именно для заболеваний пищеварительной системы. Расстройство мочеиспускания или патологические выделения из влагалища – о патологии соответствующих органов.
Одним из симптомов, сопровождающих патологию желудочно-кишечного тракта, является метеоризм, излишнее скопление газов в кишечнике. Симптом этот не является самостоятельным. Он сочетается с другими проявлениями заболеваний этой системы.
Характеризуется вздутием живота, распиранием. Часто сопровождается обильным взрывным выделением большого количества газов.

- при употреблении газированных напитков;
- при глотании еды большими порциями;
- при употреблении продуктов, вызывающих брожение (клетчатка, бобовые, сдоба).
У некоторых пациентов вздутие живота отмечается после употребления молока. В большинстве случаев возникновение этого симптома обусловлено отсутствием фермента лактазы, участвующего в расщеплении молока. Нормализация диеты, заключающаяся в переходе с цельного молока на кисломолочные продукты, улучшает ситуацию. Во всех этих случаях температурные показатели в норме.
Однако вздутие живота может быть симптомом состояний, вызванных наличием патологических изменений в организме, особенно в сочетании с повышением температуры и другими выраженными диспепсическими расстройствами. Такими состояниями являются:
- непроходимость кишечника;
- заболевания, сопровождающиеся развитием дисбактериоза.
Сочетание вздутия живота, температуры 37 и диареи чаще всего является проявлением хронического энтерита (воспаления тонкого кишечника).
Это заболевание сопровождается усиленным образованием бродильной и гнилостной микрофлоры, характеризующей дисбактериоз. Пациенты жалуются на урчание, тяжесть и распирание, реже боль в центральных отделах живота. Каловые массы при этом кашицеобразные, с кусочками непереваренной пищи.

Для борьбы с метеоризмом в данном случае используют сорбенты, а также отвары из цветов ромашки, семян тмина, петрушки, укропа. Большую роль в нормализации состояния таких пациентов играет сбалансированное лечебное питание. Рекомендуется применение слабоминерализованной минеральной воды в теплом виде без газов за 40 минут до еды при пониженной желудочной секреции, и за 2 часа – при повышенной.
При хроническом панкреатите происходит недостаточное выделение ферментов поджелудочной железы. Следствием этого является нарушение пищеварения, развитие энтерита, дисбактериоза. Пациенты при такой патологии также отмечают вздутие живота, урчание.
Трудности диагностики хронического панкреатита обусловлены тем, что очень часто он сочетается с другими заболеваниями желудочно-кишечного тракта, или является их следствием. Прежде всего, это касается заболеваний печени и желчных путей. Поскольку процесс пищеварения включает в себя участие разных органов, лечение этой патологии должно быть комплексным.
Тяжелым заболеванием с поражением преимущественного тонкого кишечника является болезнь Крона. Пораженный участок характеризуется наличием некроза, изъязвления, последующего рубцевания.
Клинически острая форма напоминает аппендицит, в отличие от которого отмечается метеоризм, понос с примесью крови.
Для хронического течения помимо общих симптомов недомогания, исхудания, наличия постоянных болей, соответствующих локализации поражения, характерны длительная температура, вздутие живота и урчание.
Наличие субфебрилитета в течение продолжительного времени может оставаться единственным признаком этого заболевания. Патогномоничным симптомом, сочетающимся с диареей, болью в животе, субфебрилитетом, является развитие полиартрита.

Заболеванием толстого кишечника, которое также может сопровождаться вздутием живота, поносом и температурой, является неспецифический язвенный колит. Для него характерны частые, кровянистые выделения из прямой кишки, болезненные позывы к опорожнению, рвота. Острая форма заболевания может осложняться перфорацией и развитием перитонита.
Независимо от формы заболевания обследование таких пациентов включает рентгенологическое исследование кишечника, ректороманоскопию, микроскопическое исследование кала, бактериологические посевы на дизентерию, простейшие. Для исключения онкологической природы заболевания показано проведение биопсии. Причина заболевания до конца не изучена. В связи с этим, в зависимости от формы заболевания, лечение может включать:
- антибиотикотерапию;
- химиотерапию;
- кортикостероидные препараты;
- оперативное вмешательство.
Симптомами кишечной непроходимости являются постоянная распирающая, схваткообразная боль в животе, вздутие, рвота застойным содержимым. Чаще всего состояние является осложнением хирургической патологии. Подтверждением диагноза является рентгенологическое исследование, позволяющее выявить признаки кишечной непроходимости, определить ее локализацию. Оперативное вмешательство подразумевает ликвидацию механического препятствия или создание обходного пути для кишечного содержимого.
Несмотря на то, что вздутие живота в сочетании с повышением температуры не является ведущим симптомом в развитии гастроэнтерологической патологии, эти симптомы играют роль в комплексной диагностике заболевания, а также помогают в дифференцировании с другими заболеваниями.
Если запор и температура у ребёнка, необходимо знать, что в этом случае делать. Иногда в отсутствии особенных причин у деток возникает застой в кишечнике, сопровождаемый температурой. В нормальном состоянии здоровый ребёнок опорожняется раз в день, а иногда и два раза в сутки. Всевозможные изменения в пищеварительном тракте приводят к застою каловых масс. Может ли быть температура при запоре? Да может, и часто родители малыша при температуре начинают беспокоиться и торопятся к доктору. Прежде чем начать лечить ребёнка, нужно точно узнать, что могло стать причиной температуры, и имеет ли её повышение отношение к системе пищеварения.
Если стул у малыша непостоянный, и ребенок при дефекации часто напрягается, то это явное нарушение моторики кишечника. У грудных малышей такой симптом покажется тогда, когда его перевели на искусственное питание.
Обращение к доктору в этом случае правильно, потому как данное состояние плохо сказывается на организме. Малышу будет нужна помощь опытного педиатра, если решила подняться температура от запора.
На фоне запора, когда повысится температурный показатель, малыш может схватить обычную инфекцию, которая провоцирует более плохое состояние. Такие признаки появляются и в ходе интоксикации организма. Обнаружить настоящую первопричину под силу лишь медику. Когда запор и температура у собственного ребёнка, то лучше обращаться за грамотной медицинской поддержкой, не надо надеяться лишь на свои силы. Обычно высокая температура говорит о том, что в организме инфекционный возбудитель.
Пищу кишечник переваривает путём сокращений, при этом проталкивая ее к выходу из организма. Проблемы с моторикой органа лежат в корне появления сбоев, одним из которых и есть запор. Запоры бывают функциональные и анатомические. Заключительные расстройства возникают вследствие недостатков в формировании кишечника или по завершении операций на кишечнике. В большинстве своём у малышей возникают функциональные запоры. Клиническое протекание приобретённых нарушений, сопровождаемых увеличением температурных показателей, проходит с выраженной симптоматикой.
Поднимается температура при застое в кишечнике, а это вызывается разными причинами. При возникновении такого признака нужно обратиться в медицинское учреждение, где помогут победить констипацию.

В любом случае нужно вызвать медицинскую помощь, если появилась кроме запора температура и такие изменения в состоянии здоровья, как:
- боль в животе;
- постоянная рвота;
- бледность кожи;
- выделение крови в кале.
Обозначенные признаки свойственны часто для болезни в острой форме. У малышей также могут быть проблемы, связанные с аппендицитом, непроходимостью в кишечном тракте либо перитонитом. К счастью, эти болезни у малышей изредка встречаются, хотя чтоб их стопроцентно исключить, нужен осмотр у доктора и диагностика.
При возникновении запора, когда начали подниматься температурные показатели, стоит обратиться к доктору, который назначит анализы для обнаружения обстоятельства нефункциональности. Специалист может прописать практичный фармацевтический препарат, улучшающий моторику кишечного тракта и создающий подходящую среду для нужных бактерий.
Когда есть абсолютная убеждённость в том, что застой в кишечнике считается функциональным, а температура появляется лишь как результат раздражения кишечного тракта и всего организма калом, то можно оказывать помощь ребёнку и самостоятельно.

- Свечи глицериновые.
- Слабительные средства.
- Клизму.
В тех случаях, когда очищение кишечного тракта не ведёт к понижению температурных данных, дают жаропонижающие медпрепараты. Хотя это должна быть поддержка детскому организму единовременная.
Запор, температура, боль в животе считаются ключевыми признаками раздражённого кишечника. При неимении хорошего результата во время самостоятельного излечения запора с температурой нужно непременно обращаться к доктору за назначением более действенных фармацевтических препаратов.
Запор у ребенка – тревожный симптом неполадок в пищеварении. У грудничков запор бывает при кормлении смесями, у более взрослых детей – при нарушении режима питания. Температура при запоре у ребенка – признак инфекционного заболевания, которое требует немедленного лечения.
Обычно температура появляется при диарее и расстройстве пищеварения. Может ли быть температура при запоре, и с чем это связано? Температура поднимается в случае протекания воспалительного процесса в организме как ответ иммунной системы на внедрение чужеродных белковых тел – бактерий, вирусов, грибков. Это всегда показатель борьбы иммунной защиты с вредителями.
Каким образом температура может быть связана с запором? Например, по причине дисбактериоза кишечника. Если ребенок не может опорожниться несколько дней подряд, в организме начинается воспалительный процесс. Температура в этом случае является симптомом протекания данного процесса. В толстом кишечнике начинается процесс разложения отходов жизнедеятельности, что вызывает интоксикацию организма.
Важно! Отравление организма каловыми массами проходит на фоне повышения температуры.
Температуру и запор у ребенка может быть и после курса антибиотикотерапии. Известно, что антибиотики широкого спектра уничтожают всю микрофлору в кишечнике, и полезную тоже. Этим они отличаются от антибиотиков узконаправленного действия. Поэтому при приеме препаратов необходимо пить напитки с лакто- и бифидобактериями, чтобы восполнять дефицит полезных микроорганизмов.
Неправильный пищевой рацион тоже может спровоцировать упорный запор, после которого начнет подниматься высокая температура. Этому способствует и малоподвижный образ жизни. В этом случае гипертермия появляется через два дня на третий.
У грудничков констипация кишечника (запор) может появиться при переходе на новый пищевой режим – прием смесей вместо грудного молочка. Поэтому резко отнимать от груди нельзя, нужно постепенно приучать кроху к новому питанию. То же касается и прикормов – их сначала перемешивают с грудным молоком, а потом дают без него. Нельзя давать слишком густой прикорм – всегда разбавляйте его молочком или кипяченой водой.
Видов прикормов, вызывающих несварение, может быть много. В основном, это каши и мясное пюре. Запоры могут вызвать и свежие груши, поэтому не давайте малышу сразу большие порции этих фруктов.
Какие признаки характерны для запоров? В этом случае малыш начинает капризничать, проявлять беспокойство, в 2 года дети могут уже словами рассказать о боли в животике. Ребенка может тошнить и даже рвать, появляется сонливость и апатия, мучает чрезмерная жажда. В этом случае мама должна обеспокоиться состоянием ребенка и принять меры.
Важно! Следите за регулярным стулом у ребенка. Задержка более двух дней опасна интоксикацией организма.
Если появился запор и поднялась температура, ребёнок начинает отказываться от пищи и теряет в весе. От запора у крохи появляется эмоциональная нестабильность и сильная потливость. Малыш чувствует позывы опорожниться, но никак не может это сделать. Иногда появляется скудный “овечий” кал с примесью слизи и даже кровянистых выделений. В этом случае не мешает вызвать педиатра.
Симптомы запора у грудничка:
- урчание в животе, вздутие;
- беспокойство и плаксивость;
- ребенок отказывается есть;
- малыш боится горшка.
Если градусник показывает повышенную температуру, срочно выручайте ребенка – у него началась интоксикация организма.
Детям от двух лет можно поставить клизму или свечку с глицерином, чтобы оказать механическое воздействие на перистальтику. В клизму можно добавить немного глицерина, чтобы размягчить кал. Вода должна не превышать температуру тела, а быть ниже на градус. Если вы поставите клизму с теплой водой, она впитается в стенки кишечника и пользу не принесет.
Сейчас в аптеках можно приобрести микро клизмочки Микролакс, специально предназначенные для детишек. Так же малышу можно дать размягчающие кал препараты – Нормазе и Дюфалак. При дисбактериозе показан прием ферментов, бифидобактерий и лактобактерий.
Для профилактики запоров поите ребенка компотиком из чернослива, варите каши на воде, регулярно давайте суп. Нельзя кормить кроху белым хлебом: предлагайте отрубной или ржаной. Кормите чаще свежими фруктами, кроме груши.
Внимательно следите, чтобы ребенок выпивал достаточное количество простой водички – это поможет предотвратить сухой кал. Не забывайте поить кефиром или ряженкой. Если регулярно поить кроху кефиром на ночь, утром он сможет легко опорожниться.
Температура при запорах появляется не сразу, а на третий день. Это говорит об отравлении организма каловыми массами. Чтобы не допустить запоров, внимательно следите за рационом малыша.
У грудничков запоры появляются при смене пищевого режима – переход с грудного молока на смеси и начало прикорма. Чтобы малыш не мучился при переходе на новую пищу, не давайте большие порции прикорма и приучайте к смесям постепенно.
Помните, что нельзя смешивать фрукты/ягоды с приемом пищи – их нужно давать между едой. Фрукты начинают гнить в полном желудке, вызывая брожение – это опасно сбоем в пищеварительной системе. Приучайте малыша к салатам из свежих овощей, они нормализуют перистальтику.
Отсутствие стула в течение нескольких суток – проблема, которая бывает у многих. Иногда поднимается температура при запоре. Подобные изменения могут наблюдаться как у взрослых, так и у ребенка. Стоит разобраться, что провоцирует появление неприятной симптоматики, чтобы облегчить состояние пациента, подобрав правильное лечение.
Повышение температуры – это реакция организма на воспалительный процесс, когда происходит активное размножение болезнетворных организмов.
Люди, страдающие запором, нередко отмечают изменение показателей термометра в пределах +37…+38⁰С, иногда эти показатели бывают выше.
Повышенная температура на фоне проблем с дефекацией нередко сигнализирует о развитии различных заболеваний.
Иногда оказывается поражена не пищеварительная система, а другие органы, поэтому особенно важно учитывать сопутствующую симптоматику, проанализировать рацион человека, режим дня.
Причиной могут стать скопившиеся каловые массы. Из-за этого начинается процесс гниения, происходит интоксикация организма, ухудшается общее состояние, слизистые кишечника воспаляются.
Причина проблем со стулом и гипертермии нередко кроется в следующем:
- Вирусные инфекции. Нередко вызывает температуру инфекция, проникшая в организм. На фоне этого возможна задержка стула. Запор возникает спустя некоторое время. Он обусловлен обезвоживанием организма, приемом определенных групп медикаментозных средств.
- Патологии ЖКТ. Симптомы проявляются при локализации воспалительного процесса в желчном пузыре, поджелудочной железе, желудке. Проблемы наблюдаются при гастрите, панкреатите, холецистите.
- Кишечная непроходимость. При закупорке просвета кишечника человеку грозит смертельная опасность. Непроходимость бывает полной, неполной. Среди причин ее возникновения выделяют травмы кишечника, новообразования, скопление каловых камней.
- Аппендицит. Часто проявляется запором. Сопутствующей симптоматикой выступают показания термометра до +38⁰С, боль в правой части живота, ухудшение общего состояния.
- Дисбактериоз. Когда нормальная микрофлора кишечника нарушается, орган перестает правильно функционировать.
- Дивертикулез кишечника. Патология нередко сопровождается запором у пожилых людей. Причина ее возникновения – выпячивание стенок органа, появление на его поверхности шишек.
У детей поднимается температура при запоре по следующим причинам:
- Врожденные заболевания ЖКТ. Подобное состояние у грудничков наблюдается при дисфункции кишечника, кишечной непроходимости, прочих аномалиях.
- Психоэмоциональное перенапряжение, стресс. При этом отмечается рвота, запор или понос. Дети таким образом реагируют на смену обстановки, первое посещение сада, школы, психологическое волнение.
Высокая температура на фоне запора нередко сопровождается другими симптомами. Их нужно учитывать, чтобы точно определить причину.
Тошнота, рвота при проблемах с дефекацией, гипертермии возникает вследствие следующих проблем:
- пищевое отравление;
- кишечная непроходимость;
- перфорация кишечной петли;
- панкреатит;
- перитонит;
- холецистит;
- аппендицит;
- синдром раздраженного кишечника;
- рак кишечника;
- дисбактериоз;
- паразитарная инвазия.
Вздутие живота при отсутствии стула, гипертермия наблюдается по следующим причинам:
- дивертикулит;
- дисбактериоз;
- СРК;
- неправильная организация питания;
- недостаточное употребление жидкости;
- подверженность стрессам.
Гипертермия после запора нередко указывает на хронические воспалительные процессы.
Если стул отсутствовал около трех суток, а затем самостоятельно восстановился, но поднялась температура, заподозрить можно такие болезни:
- панкреатит;
- язва;
- раздражение кишечника;
- патологии печени;
- гастрит.
Подъем температуры после отсутствия стула возникает из-за следующих проблем:
- интоксикация организма;
- прием медикаментов;
- дисбактериоз.
Лечение проводится с применением медикаментозных средств. Эффективны и рецепты народной медицины. Главное, перед началом терапии выявить точную причину негативных изменений.
Лечение нужно начинать без промедления. Лекарства подбираются врачом после постановки точного диагноза.
Назначаются следующие слабительные препараты:
Дюфалак способствует размягчению каловых масс, восстановлению микрофлоры. Применяется медикамент при дисбактериозе. Противопоказан при индивидуальной непереносимости компонентов средства.
Гутталакс назначают детям старше четырех лет, взрослым. Препарат не адсорбируется, противопоказан при обезвоживании организма.
Средство Микролакс представляет собой микроклизму. Применяется при невозможности определения причины повышения температуры. Положительные изменения наблюдаются спустя четверть часа после введения лекарства.
Фитолакс состоит из натуральных компонентов. Не используется при индивидуальной непереносимости входящих в состав веществ. Допускается при лечении детей.
С целью нормализации температуры тела назначают жаропонижающие средства (Парацетамол, Ибупрофен, Нурофен).
Рецепты народной медицины оказываются действенными при нормализации стула, безопасны. Риск возникновения аллергии при этом минимальный.
Чаще всего применяются следующие средства:
- Смесь огуречного, свекольного, морковного сока. Продукты берут в соотношении 1:1:3. Выпивают приготовленную жидкость перед едой. Дозировка составляет 100 мл. Допускается пить средство небольшими порциями на протяжении дня.
- Напиток на основе яблочного сока со свекольным. Продукты смешивают в пропорции 2:1. Стакан коктейля выпивают натощак перед завтраком.
- Огуречный рассол. Полтора стакана жидкости нужно выпить на голодный желудок.
- Настой льняных семян: 1 ч.л. сырья заливают стаканом кипятка, настаивают жидкость около получаса. Принимают снадобье внутрь перед едой по 50 мл.
При появлении подобной симптоматики нужно исключить из рациона продукты, оказывающие крепящее действие, это:
- хлебобулочные изделия из муки высшего сорта;
- какао;
- белый рис;
- шоколад;
- слоеное, сдобное тесто;
- картофельное пюре;
- сливочное масло;
- черный перец;
- черника;
- манная каша.
Исключается из рациона свинина, мясо утки, гуся, яйца, копчености.
В ежедневное меню должны входить:
- нежирные сорта мяса;
- хлеб из муки грубого помола;
- щи;
- брусника;
- клубника;
- темный рис;
- свекла;
- борщ.
Необходимо пить достаточное количество воды (минимум 2 л ежедневно). Благодаря этому удастся избежать обезвоживания.
Положительно скажутся на состоянии следующие виды фруктов:
С осторожностью следует есть гороховый, фасолевый суп. Обязательно в рацион включают сельдерей, петрушку, укроп.
Клетчатка будет стимулировать деятельность кишечника, и организм насытится полезными веществами.
Следует знать, в каких ситуациях самолечение недопустимо.
Срочная врачебная помощь нужна при появлении следующей симптоматики:
- фекалии приобретают черный цвет (такие изменения указывают на внутреннее кровотечение);
- частые рвотные позывы;
- ярко выраженный болевой синдром;
- резкое снижение кровяного давления;
- нарушение ритма сердца;
- проблемы с дыханием, одышка;
- чрезмерное потоотделение;
- побледнение, синюшность кожи.
Игнорирование подобной симптоматики влечет за собой необратимые последствия вплоть до летального исхода.
Важно, чтобы медицинская помощь была оказана своевременно. Особую опасность подобные проблемы несут для детей, беременных женщин, пожилых людей. Для них любая инфекция способна стать смертельной.
Гипертермию при запоре оставлять без внимания нельзя. Необходимо сразу выявить причину таких изменений и начать лечение. В этом случае состояние пациента быстро улучшается, а температура приходит в норму.
Проблемы с кишечником у маленьких детей и дошкольников – нередкое явление. Даже если ребенка беспокоит живот, он не всегда может пожаловаться маме. Для родителей важно вовремя заметить, если у малыша давно не было стула или поход «по-большому» причиняет ему боль, и постараться помочь ему избавиться от запора.
Запор является следствием медленной транспортировки каловых масс по кишечнику. Причин у этого состояния много, и возникнуть оно может в любом возрасте. У детей это самое распространенное заболевание пищеварительного тракта, хотя многие родители не придают этой проблеме большого значения и не считают нужным показать ребенка врачу. Более того, не все мамы знают, какая частота походов на горшок является нормальной для ребенка того или иного возраста, и не особо обращают внимание на характер детского стула.
Начиная с полуторагодовалого возраста и старше ребенок какает 1 – 2 раза в сутки, а его стул уже не кашицеобразный, а оформленный. При склонности к запорам интервалы между дефекациями удлиняются, а сам акт опорожнения может вызывать затруднения. Запором считается также стул с нормальной частотой, если он сопровождается болезненностью и уплотненным калом.
Родителям следует обратить внимание на такие «звоночки», сигнализирующие о нарушении функции кишечника у ребенка:
- малыш до 3-х лет ходит в туалет реже, чем 6 раз в неделю;
- в возрасте старше 3-х лет у ребенка меньше 3 дефекаций за неделю;
- ребенок жалуется на боли в животе, у малышей они проявляются плачем и беспокойством;
- процесс дефекации сопровождается болезненностью, натуживанием, происходит с трудом;
- стул имеет ненормальный характер: отделяется мелкими «сухими» фрагментами (овечий кал) или формирует очень плотную массу в виде толстого цилиндра;
- наблюдается неполное опорожнение.
Систематическое появление таких симптомов должно стать поводом для обращения к детскому доктору. Длительность признаков запора более 3-х месяцев говорит уже о хроническом течении болезни.
Если не выявить и не устранить причины задержек стула, запоры могут приобрести хронический характер, и тогда избавиться от них будет непросто. Многие взрослые годами мучаются запорами, которые берут начало еще в детстве. Добиваться регулярного опорожнения кишечника при помощи клизм и слабительных бессмысленно, если не избавиться от провоцирующих заболевание факторов.
Среди причин, приводящих к запорам у детей, к маловероятным можно отнести органические. В этом случае нарушения дефекации – следствие аномалий кишечника, врожденных или приобретенных. Врожденные патологии, такие, как удлинение сигмовидной кишки и отсутствие иннервации толстого кишечника, к возрасту 2-3 года уже обычно обнаружены и вылечены, так как проявляются они остро и практически с первых дней жизни ребенка.
Исключить органический запор у дошкольника следует, если отсутствие самостоятельного стула у него возникло на фоне обычного питания и образа жизни и сопровождается симптомами расстройства пищеварения. Вздутие, бурление, боль в животе могут быть вызваны скоплением каловых масс и газов в кишечнике из-за образовавшегося в нем препятствия. Это могут быть опухоли, полипы, спайки, приводящие к острой или хронической непроходимости. Лечение в этой ситуации, как правило, хирургическое.
В большинстве же случаев проблемы с кишечником у детей носят функциональный и психологический характер.
Функциональные запоры могут быть следствием:
- нерационального питания ребенка на протяжении длительного времени, с преобладанием в его рационе белковых и жирных продуктов и недостатком растительной клетчатки;
- хронического дефицита жидкости при нарушении питьевого режима, когда ребенок мало пьет или получает влагу исключительно из «неправильных» напитков (не воды, а соков, чая, лимонадов и т.д.);
- дисбаланса кишечной микрофлоры, который развивается на фоне антибактериальной терапии и нарушений питания и приводит к гнилостным процессам и слабой перистальтике;
- пищевой аллергии, в результате которой выделяющиеся гистамины повреждают стенки кишечника;
- ферментной недостаточности, когда из-за врожденных патологий и заболеваний органов ЖКТ та или иная пища плохо перерабатывается в кишечнике;
- гельминтозов, при которых глистные инвазии нарушают работу кишечника;
- рахита, который сопровождается сниженным тонусом мышечных тканей, в том числе и находящихся в кишечных стенках;
- дефицита железа в организме, из-за которого развивается кислородное голодание мускулатуры кишечника;
- гипофункции щитовидной железы, клиническим проявлением которой являются запоры;
- нарушения рефлекса опорожнения по причине поражений нервной системы;
- злоупотребления лекарственными средствами, влияющими на пищеварительный тракт (ферментами, пробиотиками, закрепляющими, антацидными препаратами);
- частого применения слабительных, клизм, что приводит к исчезновению позывов и привыканию кишечника к внешней стимуляции, потерей им способности самостоятельно избавляться от каловых масс.
Эти факторы приводят к нарушению двигательной функции кишечника: снижают его перистальтику, тонус стенок, повреждают слизистую. Как результат, движение пищеварительных отходов замедляется и образуется «затор».
Запоры, обусловленные психологическими причинами, также носят функциональный характер, но выделяются в отдельную группу из-за разницы в подходах к лечению.
Позыв «по-большому» возникает после того, как каловые массы, благодаря моторике кишечника, достигают его нижних отделов и раздражающе действуют на находящиеся там нервные рецепторы. В отличие от малышей до года, у старших детей процесс дефекации происходит сознательно и находится под контролем ЦНС. Но если ребенок находится в некомфортных условиях, он может долго сдерживать позыв, предпочитая потерпеть, чем идти в туалет в непривычном месте. Подавление рефлекса на опорожнение приводит к накапливанию кала, его уплотнению, что в момент дефекации выливается в боль и травмирование заднего прохода.
Такие проблемы часто возникают у детей в период привыкания к детскому саду, при попадании в незнакомое место (в больнице, в гостях) и других ситуациях. Запорами может сопровождаться приучение к горшку 2-3-летних малышей. Сознательное сдерживание дефекации и длительное игнорирование позывов рано или поздно приводит к «расшатыванию» самого механизма испражнения, запоры приобретают хроническое течение. Ребенок может бояться какать даже в нормальных условиях, так как рефлекторно уже ожидает боли.
У каждого ребенка может случиться «разовый» запор, когда он съел что-то закрепляющее, заболел с температурой и признаками обезвоживания или перегрелся на улице в жару. Уплотнение кала в этом случае связано с погрешностями в питании и временным дефицитом жидкости в организме, коррекция которых сама по себе приводит к восстановлению нормальной консистенции и периодичности стула. В такой ситуации нет необходимости предпринимать радикальные меры по устранению запора, достаточно наладить «правильную» диету и питьевой режим.
Запор у ребенка – это не только трудности с походом в туалет. Систематическое несвоевременное опорожнение кишечника способно оказать пагубное влияние на органы ЖКТ и весь организм в целом. Хронический запор в той или иной степени может вызывать следующие последствия:
- Нарушение процесса переваривания пищи при запорах приводит к плохому всасыванию полезных веществ, витаминов, микроэлементов, что грозит развитием анемии, слабости, снижением иммунитета.
- В то же время продукты распада из накопившихся каловых масс через стенки кишечника всасываются в кровь и отравляют организм. Признаки интоксикации могут проявляться в вялости, сонливости, снижении активности, нарушении аппетита и т.д.
- Застой в кишках вносит дисгармонию в баланс полезной и болезнетворной микрофлоры, что не может не отразиться на сопротивляемости организма заболеваниям и на процессе пищеварения.
- Каловые массы растягивают стенки кишечника, еще более усугубляя запоры, вызывают воспаление слизистой, спастические боли, повышенное газообразование, нарушение местного кровообращения.
- Упорные запоры приводят к трещинам прямой кишки, кровотечениям из заднего прохода, болезненности. Ребенок боится ходить в туалет, у него развиваются неврологические проблемы.
Если все попытки покакать заканчиваются безрезультатно, задача родителей – облегчить состояние ребенка, помочь ему справиться с запором. Хотя дошкольникам разрешены многие слабительные, родителям нужно постараться не прибегать к ним без назначения врача.
В качестве первой помощи ребенку вполне подойдут глицериновые свечи и очистительная клизма. Ректальные свечи с глицерином ставят даже новорожденным, они безопасны и эффективны.
При отсутствии свечей можно сделать клизму из стакана кипяченой прохладной воды. В воду для клизмы рекомендуется добавить 1-2 маленьких ложки глицерина. Иногда рекомендуют делать клизму из физраствора, но она может вызвать жжение и боль.
При постановке клизмы нужно соблюдать меры безопасности.
- Грушу необходимо продезинфицировать и смазать наконечник маслом или детским кремом.
- Воду можно использовать только холодную, не теплее комнатной температуры, иначе она всосется в кишечник, увлекая за собой токсичные продукты, выделяющиеся застоявшимся калом.
- Нельзя вливать много жидкости в прямую кишку, так как можно ее травмировать или растянуть, вызвать боль и резкие спазмы.
Этих мер должно быть достаточно для получения послабляющего действия в домашних условиях, после чего ребенку нужно вызвать врача или отвезти его к педиатру в поликлинику. Не стоит часто прибегать к таким средствам, так как это не лечение, а временное устранение симптомов затрудненной дефекации.
Безотлагательно нужно обратиться к врачу, не пытаясь сделать клизму, если у ребенка:
- сильные боли в животе, бульканье, симптомы интоксикации;
- кровь из анального отверстия;
- непроизвольное каломазание, когда на фоне стойкого запора жидкий стул просачивается наружу.
Если ребенка беспокоят запоры, родителям нельзя игнорировать этот факт и пытаться справиться с проблемой самостоятельно. Решением этого вопроса должен заняться педиатр, который назначит анализы (кровь, мочу, копрограмму, кал на гельминтов) и направит ребенка к нужным специалистам: хирургу, гастроэнтерологу, эндокринологу, неврологу и т.д.
Комплекс терапевтических мер должен быть направлен на достижение регулярной и естественной очистки кишечника ребенка (ежедневно или как минимум через день), желательно, в одно и то же время. Дефекация малыша должна проходить без напряжения, каловыми массами нормальной плотности и консистенции.
Лечение запора у ребенка – случай индивидуальный, который учитывает все имеющиеся факторы: тяжесть заболевания, его причины, наличие болей, возраст и психологические особенности малыша, сопутствующие болезни. Родителям нужно быть готовыми, что лечение продлится не один месяц. Полное восстановление функций кишечника и устранение связанных с этим психологических проблем ребенка может занять до 2-х лет.
Как правило, первым мероприятием при запорах прописывают послабляющую диету. Это одно из важнейших звеньев, без которого борьба с запорами невозможна. Однако организовать для ребенка лечебное питание не так просто. Чаще всего врачи просят родителей изменить пищевые привычки всей семьи – так ребенку будет легче переносить «лишения» и адаптироваться к новому рациону.
- Отказаться от пищи, провоцирующей загустение стула. Это выпечка, рисовая каша, макароны, цельное молоко, из фруктов – бананы и нечищенные яблоки.
- Исключить газообразующие продукты: капусту, бобовые, грибы, помидоры.
- Не есть блюда, которые снижают перистальтику кишечника. Это танин- и кофеинсодержащие продукты (чай, кофе, какао, шоколад, ягоды черники), обволакивающие супы и каши, кисели.
- Для быстрого транспорта фекальных масс по кишечнику они должны образовываться в достаточном количестве. Для этого основу меню составляют блюда, содержащие грубые волокна. Это овощи, фрукты, злаки. В еду полезно добавлять отруби, есть цельнозерновой хлеб. Количество клетчатки, рекомендуемой к потреблению детям старше 2 лет, высчитывается от возраста ребенка: оно равняется числу полных лет малыша плюс 10 грамм сверху.
- Остальной рацион дополняется «нейтральными» продуктами: нежирным мясом, куриными яйцами, маслами.
- Ребенок должен много пить, в основе питьевого режима – чистая некипяченая вода (фильтрованная, бутилированная) без газов, без добавок.
- Обязательно в питание водится достаточное количество кисломолочных продуктов. Это йогурты без добавок, кефир, простокваша, бифидонапитки.
- Если у ребенка диагностировано воспаление в кишечнике, он переводится на строгое соблюдение диеты – стол №3 или №4 для детей.
Важное значение в лечении детских запоров придается организации стабильного режима дня. Необходимо, чтобы приемы пищи, походы в туалет и т.д. происходили всегда в определенное время. Так у ребенка будет вырабатываться привычка ежедневно опорожнять кишечник примерно в одно и то же время, лучше утром. При этом он будет готов к акту дефекации как психологически, так и физиологически.
Также родители должны привить малышу привычку начинать утро с одного стакана прохладной воды и зарядки. Если после выпитой воды позыв в туалет не произошел, ребенку нужно размяться, позавтракать и повторить попытку покакать еще раз.
Физическая активность должна проявляться и в течение дня. Гимнастика способствует активизации моторики кишечника и продвижению остатков еды по пищеварительному тракту. Особенно полезны упражнения:
- приседания;
- наклоны;
- махи прямыми и согнутыми ногами;
- приведение коленей к животу;
- упражнения на пресс.
Катание на коньках, на велосипеде, бег, подвижные игры – любые движения задействуют переднюю брюшную стенку и заставляют работать кишечные мышцы. Маленьким деткам можно предложить позаниматься в игровой форме: рассыпать на полу бусинки и собирать их, полностью разгибаясь, подняв каждую из них и т.д.
При проблемах с запорами необходимо научить ребенка, как бы странно это не звучало, правильно какать.
- Нужно объяснить малышу, что врач скоро вылечит ему попу, поэтому ходить в туалет будет не больно. Даже если сейчас неприятно, нужно все равно стараться какать в одно и то же время.
- Ребенку нужно создать комфортные условия. Если он ходит на горшок, то купить удобный горшок, следить, чтобы он был не холодным. Оставить ребенка одного в туалете или морально его поддерживать – каждый родитель знает лучше свое чадо. Главное, не ругать его ни при каких обстоятельствах и хвалить при успехе.
- Наиболее эффективная поза для опорожнения – на корточках, ноги прижаты к животу. Если сидя, то поставить под ноги скамеечку. Можно массировать живот руками. Помочь процессу дефекации ребенок может, если будет в быстром темпе втягивать и расслаблять анус или надавит пальцем на точку между задним проходом и копчиком.
При необходимости врач назначит лечение слабительными препаратами. Поскольку слабительные могут вызывать привыкание, а также побочные эффекты в виде аллергии, лекарственного поноса и других неприятностей, терапия ими у детей не должна продолжаться более 2-х недель.
Детям до 3-х лет разрешены слабительные на основе лактулозы, например, Дюфалак и его аналоги. Это безопасный препарат, назначаемый даже беременным женщинам для увеличения объема фекалий и мягкого стимулирования кишечной перистальтики. Дозировку Дюфалака увеличивают постепенно, начиная с 5 мл сиропа, а затем так же постепенно снижают.
Устранять вялую работу кишечника и снимать в нем спазмы призваны лекарственные препараты двух групп: прокинетики и спазмолитики. Первые существенно активизируют пищеварительный тракт, начиная с изгнания пищи из желудка и заканчивая приведением в тонус всего кишечника. Один из таких препаратов – Домперидон, нормализует стул, снимает боли в животе и устраняет газы. Детям назначают до еды по 0,5 – 1 таблетке 3 раза в сутки в течение месяца. Малышам дают лекарство в виде жидкости.
При нарушениях работы кишечника, выражающихся в спазмах (так называемый синдром раздраженного кишечника), детям прописывают спазмолитики – Но-шпу, Папаверин, красавку в свечах на протяжении одной-полутора недель.
Также детям со склонностью к запорам показаны растительные желчегонные препараты, такие как Хофитол. Их задача – восполнять дефицит пищеварительных соков, стимулируя выработку желчи и секрета поджелудочной железы. Это позволяет ребенку лучше усваивать пищу и быстрее выводить ее непереработанные остатки из организма.
Препараты, содержащие бифидобактерии и лактобактерии, рекомендованы всем детям с запорами для лечения дисбактериоза, восстановления здоровой кишечной флоры. К ним относятся Линекс, Бифидумбактерин, Хилак Форте и другие.
Помочь организму ребенка справиться с запорами и наладить нормальную дефекацию можно при помощи народных методов.
- Природными слабительными являются пшеничные отруби и морская капуста. Их можно добавлять в еду или принимать прямо с ложки, обильно запивая водой. В кишечнике они разбухают от воды, увеличивают объем каловых масс и разжижают их, способствуя эффективному выведению наружу. Дозировка отрубей – 15 – 50 г в день, порошка ламинарии — 1-2 ч.л.
- Настой листьев сенны (1 ст.л. на стакан воды), заваренный с вечера, утром процедить, давать ребенку по 1 ложке до 3-х раз в день. Обладает слабительным действием, не вызывая спазмов в животе.
- Растереть листья шиповника с сахаром или выдавить сок из цветов в родниковую воду, давать малышу несколько раз в день.
Существуют десятки, если не сотни, народных рецептов слабительных. Но не стоит забывать, что далеко не все природные лекарства подходят для детей. Вряд ли ребенок согласится пить горькое, вяжущее средство, свежий сок лука или картошки. Он может отказаться от настоя, который нужно принимать стаканами.
Выбирая рецепт для ребенка, нужно искать такой, который действует мягко, безболезненно, и его будет не противно принимать. Универсальными средствами, которые нравятся всем деткам, являются сухофрукты (чернослив, курага) и отвары из них (изюмная водичка). Вот еще несколько рецептов, нормализующих опорожнение, которые применимы в ситуации запоров у детей:
- смолоть в порошок горох, давать ребенку каждый день по чайной ложке;
- принимать 3-4 раза в день овсяный кисель или насыщенный отвар слив;
- деткам, любящим соленое, можно давать рассол капусты;
- заварить чай из сушеной вишни или яблок;
- 3 раза в день съедать «десерт» из смеси меда и сока алоэ (по 100 г того и другого настоять не менее 3-х часов, принимать по 1 ложке перед едой за час).
Все эти меры — то, что по силам сделать каждому родителю. Если у ребенка сложились психогенные запоры, которые, несмотря на симптоматическое лечение, продолжают донимать малыша, не нужно пренебрегать консультацией психолога. Возможно, специалист сможет выявить истинные причины ситуационных запоров и поможет с решением данной проблемы.
Нередко запор и температура являются первичной симптоматикой болезненных процессов в организме, чаще всего связанных с нарушением работы желудочно-кишечного тракта. На фоне подобных недугов развивается проблема с дефекацией, но многие не понимают, как температура может быть связана с запором. Часто оба признака лечат по отдельности, не подозревая, что они имеют прямую взаимосвязь.
Нормальное испражнение у здорового человека происходит ежедневно. Но, когда в органах желудочно-кишечного тракта происходят какие-либо изменения, в толстом кишечнике начинают происходить застойные процессы.
Отсутствие стула при запорах длится по несколько дней. Часто, чтобы опорожниться, человеку приходится прибегать к процедуре клизмирования либо приёму слабительных препаратов. Такие длительные хронические застои в кишечнике сопровождаются следующей симптоматикой:
боли и тяжесть в животе; повышенное газообразование; полное или частичное отсутствие выхода кала; кишечные колики; отсутствие аппетита; тошнота; нервозность.
Но может ли быть температура при запоре? Что провоцирует её появление? Может. Чаще всего повышение температуры тела при проблемах со стулом возникает, как симптом основной причины, спровоцировавшей застой в кишечнике. Обычно подобным провокатором является воспалительный процесс в самой толстой кишке или другом органе ЖКТ.
Кстати, читайте про атонический запор что это, и какие характерные симптомы есть у данного недуга, способы лечения.
— естественная реакция организма на развитие вредоносных бактерий и микробов, которое происходит на фоне воспалений в слизистых оболочках. Именно поэтому люди, страдающие от хронических запоров, возникающих по причине дисбактериоза либо гастрита, чаще всего жалуются на регулярное повышение температуры тела.
Запор и температура возникают не только на фоне гастрита и дисбактериоза. Поэтому разбираться в истинных причинах их появления должен врач. Лишь после полной диагностики и сдачи необходимых анализов можно назначать подходящую терапию.
Любая дисфункция органов желудочно-кишечного тракта способна вызвать запор. Повышение температуры часто развивается именно при длительном отсутствии дефекации. Причиной этому является интоксикация, возникающая из-за процесса гниения и распада отходов жизнедеятельности. Заметить первые клинические проявления токсического отравления организма можно примерно на третий день запора. Одним из начальных симптомов и является температура.
Кроме того, к причинам также причисляют:
аллергическая реакция организма на отравление токсинами; хронические недуги, на фоне которых возникает запор; температура и задержка стула часто возникают после перенесённых операций; при гормональных нарушениях; из-за наличия паразитов в кишечнике; ослабленная иммунная система.
Повышение температуры при хронических запорах иногда наблюдается после применения некоторых лекарственных препаратов. Чаще всего к ним относятся антибиотики, так как они негативно влияют на и без того ослабленную флору кишечника. Чтобы избежать подобного симптома, при лечении следует помнить о приёме ферментов, лакто и бифидобактерий.
Причинами самого запора часто являются неправильное питание и малоподвижный образ жизни. При постоянном употреблении тяжёлой пищи, которая к тому же влияет на повышенное газообразование, длительное отсутствие испражнения и боли в животе не заставят себя долго ждать. Температура в этом случае возникает на 3–4 день запора, что происходит из-за распада скопившихся в кишечнике токсинов.
Клиническое протекание хронических запоров, сопровождающихся повышением температуры, проявляется более выраженной симптоматикой. У больного сильно ухудшается общее состояние, частыми жалобами являются:
Слабость в мышцах. Постоянная усталость. Сонливость. Тошнота. Рвота. Головные боли;. Повышенная жажда.
Кроме того, рвота, температура, запор часто сопровождаются полным отсутствием аппетита и потерей веса. Также наблюдается повышенное потоотделение и эмоциональная нестабильность. На фоне самого отсутствия дефекации появляется ощущение распирания живота. Периодические позывы к испражнению заканчиваются ничем либо частичным выходом кала (овечий кал), который нередко содержит в себе слизь с наличием крови.
Запор, температура, боль в животе являются основными симптомами раздражённого кишечника. Часто повышение температуры наблюдается при наличии воспалительных процессов на слизистых толстой кишки.
Регулярные запоры с температурой могут беспокоить не только взрослых, но и детей. Главной причиной этому является неправильное питание. Особенно часто с данным недугом сталкиваются родители новорождённых малышей. Ведь их организм ещё не приспособлен к перевариванию новой пищи, что заканчивается вздутием живота и длительным отсутствием стула.
Температура при запоре у ребёнка нередко появляется при переводе его на искусственные смеси. Доказано, что дети, как можно дольше находящиеся на грудном вскармливании, реже всего страдают от проблем с дефекацией.
Новый прикорм вызывает запор если его состав является не подходящим для малыша. Он может быть сильно густым, что вызывает длительное переваривание и процесс брожения. Всё это заканчивается повышением газообразования, вздутием живота, болями и запором. В этом случае необходимо поменять детскую смесь на другую.
Спровоцировать запор у ребёнка может любая новая для него еда. Чаще всего это различные виды каш и мясо. Поэтому если у малыша наблюдаются запоры, лучше от подобного прикорма временно отказаться.
Кроме того, запоры могут быть следствием врождённых патологий желудочно-кишечного тракта. Обычно подобные заболевания обнаруживают в роддоме при первичном осмотре, но бываю исключения. В этом случае недуг выявляется в первый месяц жизни, из-за стремительного ухудшения состояния дитя.
Понять, что у ребёнка проблемы с запором можно по таким признакам:
отсутствие дефекации более суток; вздутие живота; беспокойное поведение; плаксивость; трещинки в области анального отверстия; отказ от еды; боязнь к испражнению.
Последний пункт говорит о том, что малышу больно ходить в туалет. В этом случае родители могут заметить, что каловые массы стали слишком твёрдыми и имеют в себе примесь крови.
При наличии высокой температуры, проявляющейся на вторые сутки запора, к основным симптомам присоединяются вялость, сонливость и пассивность (ребёнок отказывается от игр). Эти признаки свидетельствуют о начале интоксикации организма, что нередко сопровождается головными болями и повышенной жаждой.
Если ребёнка часто мучают запоры с повышением температуры тела, следует посетить педиатра. Не нужно затягивать с походом в клинику и заниматься самолечением. Определить основную причину недуга и назначить соответствующую терапию может лишь профессионал.
Повышение температуры тела при запорах в основном наблюдается при наличии воспалительного процесса в ЖКТ либо интоксикации организма. Если она превышает 38–38,5 градуса, то целесообразнее будет вызвать скорую помощь. Самолечение подобного симптома может закончиться ухудшением общего состояния.
Но что, если наблюдается температура после запора? Как вести себя в этом случае? Подобная клиническая картина нередко является признаком хронического воспаления в организме. Если стул отсутствует по 2–3 дня, а потом самостоятельно восстанавливается, то причиной этому могут быть такие недуги:
панкреатит; гастрит; заболевание печени; раздражение кишечника; язва желудка и пр.
Также температура после долгого отсутствия дефекации может возникнуть по причине сильной интоксикации организма. В этом случае помочь могут только сорбенты. При более тяжёлом отравлении больному назначаются капельницы и ферменты. Также не стоит забывать о приёме препаратов, восстанавливающих микрофлору кишечника. Всё это прописывает исключительно врач.
Температуру после запора способно также вызвать лечение недуга, к примеру, гастрита или панкреатита. Если терапия включала в себя антибиотики, а курс их приёма был долгим, то повышение температуры может свидетельствовать о токсическом отравлении.
Кроме того, частой причиной температуры после отсутствия дефекации является дисбактериоз. Такое бывает, когда человек вызывает процесс испражнения слабительными или клизмой, избавляясь таким образом от запора, но сама причина патологии остаётся.
Вздутие, болевой синдром, тяжесть — типичные спутники запора, которые сопровождают больного, страдающего существенной задержкой каловых масс в организме. Однако если одновременно сочетается запор и температура, то проявления констипации могут скрывать опасные заболевания.
Повышение температуры — признак наличия в организме воспалительного процесса. Констипация задерживает вещества, которые должны своевременно покидать организм, но в результате они всасываются в кровь и приводят к общей интоксикации. Некоторые инфекции также способны приводить к стойкому запору: дизентерия становится инициирующим фактором в появлении чувства внутреннего жара и развитии кишечной непроходимости у зараженного человека.
На фоне задержки стула часто развивается и дегидратация — обезвоживание, склонное приводить к повышению температуры тела.
Аппендицит. На фоне воспаления аппендикса чаще развивается диарея, однако запор также не является редкостью. Повышение температуры свидетельствует о присутствии рисков разрыва аппендикса и перехода его в перитонит. Нужно бежать во всю мочь к врачу, если такой опасный симптом появился. Парапроктит. Гнойное воспаление тканей прямой кишки приводит к насыщению организма отравляющими веществами и нарушению пищеварения. В острой стадии температура резко повышается до 37–38 градусов. Острый геморрой. Запор может приводить к усугублению состояния больного — вплоть до тромбоза вен. Твердые каловые массы повреждают аноректальную область, в которой начинается воспалительный процесс, а затем происходит повышение температуры. Дивертикулит. Редкое заболевание, связанное с образованием лишнего ответвления в области толстой кишки. В «кармашке» способны скапливаться: газы, пища и каловые массы, которые могут приводить к воспалению этого участка и общему повышению температуры. Из-за запора вероятность негативного сценария увеличивается по причине избыточной задержки содержимого в органах ЖКТ. Дополнительный симптом дивертикулита — боль внизу живота справа. Дисбактериоз. Серьезно нарушенная микрофлора ведет к появлению частых запоров или поносов, после которых повышается температура. Чаще всего данный симптом проявляется у детей. Кишечная непроходимость. Данный недуг отличается схваткообразными болями, рвотой и чувством тошноты. Слабая лихорадка (температура 38 гр.) развивается быстро и при наличии перитонита способна усиливаться. Туберкулез кишечника. Вторичный процесс появляется у больных туберкулезом вследствие присутствия хронического инфекционного состояния. Развитие туберкулеза кишечника приводит к ознобу, кашлю, появлению крови в стуле. Усиливающийся запор также провоцирует другое важное изменение — появляется высокая температура до 38,5 градусов и выше.
Большинство пациентов, столкнувшихся с невозможностью совершить акт дефекации, отмечают желание его совершить, но при всех усилиях они осознают невозможность реализовать данное намерение.
задержка стула составляет более 48 часов; температура резко или постепенно повышается; слабость и головокружение ухудшают состояние больного; аппетит быстро пропадает; метеоризм приводит к боли из-за растяжения внутренних органов.
Задержка вредных веществ у взрослых и детей ведет к появлению угрей, закупориванию пор, ухудшению состояния волос.
Долгое игнорирование запора превращает каловые массы в твердый ком, который можно извлечь исключительно хирургическим путем.
Дети. Младенцы и дети до 3-х лет часто испытывают констипацию, главным образом из-за введения новой пищи, к которой малыш может быть не готов. Очень часто задержку стула диагностируют при переходе на искусственные смеси. Проблема, которая длится долгий период времени, требует перехода на смеси других производителей, а для детей более старшего возраста — общей коррекции питания.
Беременные. Гормональные изменения снижают активность кишечника, а увеличивающаяся матка давит на органы ЖКТ и нарушает их работу. В период появления токсикоза температура будущих мам может повышаться до 37–37,5 градусов, дополнительно вялое состояние может сочетаться с запором.
Пожилые. Малоподвижный образ жизни, неполноценное питание, прием лекарственных средств и наличие так называемого букета болезней приводит к ослаблению перистальтики.
Появление температуры часто связано с влиянием запора на хроническое заболевание.
Температура организма может изменяться сразу после нормализации стула, в то время как в период запора диагностируется температура здорового человека. В таких случаях констипация обычно приводит к усугублению хронической физиологической патологии.
гастрит; синдром раздраженного кишечника; панкреатит; печеночные болезни; язвенное поражение.
После излечения от запора в таких случаях часто появляются боли в правом (проблемы с печенью) или левом боку (язва и недуги поджелудочной железы).
Появление зеленого стула свидетельствует о большой выработки желчи, поэтому следует проверить желчный пузырь.
Невыносимая или сильная боль, кровяные сгустки из анального отверстия, обмороки — симптомы присутствия опасного состояния, которое должны изучать медработники. Повышение температуры выше 38 градусов — основание для вызова скорой помощи.
Входящая в состав лактулоза одновременно слабит кишечник и насыщает его полезными лактобактериями. По этой причине средство рекомендовано к приему пациентами, у которых температура стала последствием развившегося дисбактериоза.
Нельзя применять Дюфалак при индивидуальной непереносимости лактулозы.
Расходы на покупку Дюфалака составят от 295 до 330 рублей (пачка из 10 пакетиков по 15 мл).
Средство не абсорбируется кишечником.
Противопоказания: дети младше четырех лет и состояние обезвоживания организма.
Цена таблеток — 205–230 за упаковку из 20 таблеток.
Солевой раствор (альтернативное название — Магнезия) принимается пероральным способом и оказывает мягкий слабительный эффект. Одновременно избавляет организм от шлаков, но сам по себе не является сорбентом. Хороший антитоксический эффект может привести к снижению температуры, если она появилась вследствие интоксикации.
Ограничения приема препарата связаны с наличием у больного воспаления органов ЖКТ, беременности, блокады сердца, аппендицита. Средство также нельзя употреблять детям до трех лет.
Стоимость 1 упаковки Магнезии (20 граммов) варьируется от 30 до 50 рублей.
Использование микроклизмы помогает решить проблему задержки стула без применения оральных препаратов, особенно если причины температуры не выяснены при запоре. Попадая в ректальную область, Миколакс уже через 10–15 минут стимулирует позывы к дефекации.
Ограничения: индивидуальная непереносимость компонентов (натрия цитрата и раствора сорбитола).
Упаковка из 4 микроклизм по 5 мл обойдется в пределах 330–355 рублей.
Лекарственное средство с природными веществами (экстракты абрикоса, сенны и подорожника) помогают устранить легкую степень запора.
При обнаружении непереносимости компонентов медикамента от употребления стоит отказаться.
Упаковка с таблетками из 40 штук стоит 285–305 рублей.
Чернослив. Известное природное слабительное, богатое калием, железом и клетчаткой. Ежедневный прием 5–7 черносливов приводит к нормализации стула. В сыром виде этот продукт может вызывать проблемы с перевариванием, поэтому также допустимо принимать чернослив в виде пюре или дополнительного компонента в горячих блюдах и кашах. Чернослив имеет высший показатель по слабительному воздействию среди сухофруктов.
Касторовое масло. 1 ст. л. масла клещевины обыкновенной способна уже через 1–1,5 часа привести к появлению позывов к дефекации. Средство принимается натощак, после приема средства рекомендуется отказаться от употребления жирной пищи, чтобы не перегружать организм. Альтернативный вариант — заменить касторовое масло вазелиновым.
Использовать подсолнечное масло натощак не рекомендуется: плохое усвоение масла приводит к негативному удару по печени.
Семя льна. Берется термос, в который наливается 0,5 литра кипятка, а затем добавляется 2 ст. л. семян. Термос закрывается крышкой и оставляется на ночь для получения отвара. Прием полученного настоя производится по 100 мл до трех раз в сутки. Нельзя употреблять при наличии холецистита, сахарного диабета и нефрита.
Корень лопуха. 1 ч. л. достаточно, чтобы получить 200 мл настоя для лечения хронической задержки стула. Принимается 3 раза в день до еды.
Мед. Пчеловодческая продукция считается мягким природным слабительным. Чтобы убрать запор и одновременно жар, можно приготовить данный рецепт: репчатый лук перемешивается с тертыми яблоками, которые заливаются медом (пропорция 1:1 по полстакана). Согласно книгам знахарей, температура больше не сможет подняться — и наступит существенное облегчение.
Коррекция питания при проблемах с задержкой стула связана с исключением продуктов, обладающих крепящим эффектом.
хлеб из муки высших сортов; кофе, шоколад и какао; белый рис; манная каша; черника; черный перец; сливочное масло; картофельное пюре; сдобное и слоеное тесто.
Очень важно исключить употребление жирных сортов мяса — утки, свинины, гуся, а также консервов, копченостей и яиц (жаренных и сваренных вкрутую).
хлеб грубого помола; мясо нежирных сортов; щи; борщ; свекла; темный рис; клубника; брусника.
Диетологи рекомендуют максимально увеличить объем потребляемой чистой воды, чтобы предотвратить обезвоживание, которое часто сопровождает констипацию.
Благотворный слабительный эффект принесут некоторые виды фруктов: абрикосы, кислые яблоки, манго, апельсин.
Употреблять фасолевые и гороховые супы следует с осторожность: хронический запор может стать болезненным из-за появления усиленного газообразования.
Зелень — петрушка, укроп, сельдерей, салат — обязательно следует употреблять при запоре. Клетчатка заставляет работать кишечник и одновременно насыщать его полезными минералами.
Длительные запоры плохо поддаются лечению, поэтому сбои в работе кишечника лучше предотвратить, чем долго и утомительно лечить.
заниматься спортом; отказаться от несбалансированного рациона; снизить восприимчивость к стрессовым факторам; вылечить хронические заболевания.
Сдерживание позывов также негативно влияет на пациента: кал задерживается внутри организма и становится тверже.
Откладывая поход в туалет, человек также нарушает привычные рефлексы и провоцирует возникновение нерегулярного стула.
Изучая вопрос, может ли быть температура при запоре, медики отвечают на него утвердительно. Неправильный образ жизни, болезни, интоксикации — список провоцирующих факторов многообразен.
Атипичность сочетания констипации и изменения температуры тела требует бдительности со стороны больного, которому лучше проконсультироваться с лечащим врачом, чтобы не допустить возможных осложнений.
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с заболеваниями желудочно-кишечного тракта пока не на вашей стороне…
И вы уже думали о хирургическом вмешательстве? Оно и понятно, ведь желудок — очень важный орган, а его правильное функционирование- залог здоровья и хорошего самочувствия. Частые боли в животе, изжога, вздутие, отрыжка, тошнота, нарушение стула… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Вот история Галины Савиной, о том как она избавилась от всех эти неприятных симптомов… Читать статью >>>
Запор у ребенка — тревожный симптом неполадок в пищеварении. У грудничков запор бывает при кормлении смесями, у более взрослых детей — при нарушении режима питания. Температура при запоре у ребенка — признак инфекционного заболевания, которое требует немедленного лечения.
Обычно температура появляется при диарее и расстройстве пищеварения. Может ли быть температура при запоре, и с чем это связано? Температура поднимается в случае протекания воспалительного процесса в организме как ответ иммунной системы на внедрение чужеродных белковых тел — бактерий, вирусов, грибков. Это всегда показатель борьбы иммунной защиты с вредителями.
Каким образом температура может быть связана с запором? Например, по причине дисбактериоза кишечника. Если ребенок не может опорожниться несколько дней подряд, в организме начинается воспалительный процесс. Температура в этом случае является симптомом протекания данного процесса. В толстом кишечнике начинается процесс разложения отходов жизнедеятельности, что вызывает интоксикацию организма.
Важно! Отравление организма каловыми массами проходит на фоне повышения температуры.
Температуру и запор у ребенка может быть и после курса антибиотикотерапии. Известно, что антибиотики широкого спектра уничтожают всю микрофлору в кишечнике, и полезную тоже. Этим они отличаются от антибиотиков узконаправленного действия. Поэтому при приеме препаратов необходимо пить напитки с лакто- и бифидобактериями, чтобы восполнять дефицит полезных микроорганизмов.
Неправильный пищевой рацион тоже может спровоцировать упорный запор, после которого начнет подниматься высокая температура. Этому способствует и малоподвижный образ жизни. В этом случае гипертермия появляется через два дня на третий.
У грудничков констипация кишечника (запор) может появиться при переходе на новый пищевой режим — прием смесей вместо грудного молочка. Поэтому резко отнимать от груди нельзя, нужно постепенно приучать кроху к новому питанию. То же касается и прикормов — их сначала перемешивают с грудным молоком, а потом дают без него. Нельзя давать слишком густой прикорм — всегда разбавляйте его молочком или кипяченой водой.
Видов прикормов, вызывающих несварение, может быть много. В основном, это каши и мясное пюре. Запоры могут вызвать и свежие груши, поэтому не давайте малышу сразу большие порции этих фруктов.
Какие признаки характерны для запоров? В этом случае малыш начинает капризничать, проявлять беспокойство, в 2 года дети могут уже словами рассказать о боли в животике. Ребенка может тошнить и даже рвать, появляется сонливость и апатия, мучает чрезмерная жажда. В этом случае мама должна обеспокоиться состоянием ребенка и принять меры.
Важно! Следите за регулярным стулом у ребенка. Задержка более двух дней опасна интоксикацией организма.
Если появился запор и поднялась температура, ребёнок начинает отказываться от пищи и теряет в весе. От запора у крохи появляется эмоциональная нестабильность и сильная потливость. Малыш чувствует позывы опорожниться, но никак не может это сделать. Иногда появляется скудный «овечий» кал с примесью слизи и даже кровянистых выделений. В этом случае не мешает вызвать педиатра.
Симптомы запора у грудничка:
урчание в животе, вздутие; беспокойство и плаксивость; ребенок отказывается есть; малыш боится горшка.
Если градусник показывает повышенную температуру, срочно выручайте ребенка — у него началась интоксикация организма.
Детям от двух лет можно поставить клизму или свечку с глицерином, чтобы оказать механическое воздействие на перистальтику. В клизму можно добавить немного глицерина, чтобы размягчить кал. Вода должна не превышать температуру тела, а быть ниже на градус. Если вы поставите клизму с теплой водой, она впитается в стенки кишечника и пользу не принесет.
Сейчас в аптеках можно приобрести микро клизмочки Микролакс, специально предназначенные для детишек. Так же малышу можно дать размягчающие кал препараты — Нормазе и Дюфалак. При дисбактериозе показан прием ферментов, бифидобактерий и лактобактерий.
Для профилактики запоров поите ребенка компотиком из чернослива, варите каши на воде, регулярно давайте суп. Нельзя кормить кроху белым хлебом: предлагайте отрубной или ржаной. Кормите чаще свежими фруктами, кроме груши.
Внимательно следите, чтобы ребенок выпивал достаточное количество простой водички — это поможет предотвратить сухой кал. Не забывайте поить кефиром или ряженкой. Если регулярно поить кроху кефиром на ночь, утром он сможет легко опорожниться.
Температура при запорах появляется не сразу, а на третий день. Это говорит об отравлении организма каловыми массами. Чтобы не допустить запоров, внимательно следите за рационом малыша.
У грудничков запоры появляются при смене пищевого режима — переход с грудного молока на смеси и начало прикорма. Чтобы малыш не мучился при переходе на новую пищу, не давайте большие порции прикорма и приучайте к смесям постепенно.
Помните, что нельзя смешивать фрукты/ягоды с приемом пищи — их нужно давать между едой. Фрукты начинают гнить в полном желудке, вызывая брожение — это опасно сбоем в пищеварительной системе. Приучайте малыша к салатам из свежих овощей, они нормализуют перистальтику.
источник


 боли и тяжесть в животе;
боли и тяжесть в животе;



 боли и тяжесть в животе;
боли и тяжесть в животе;













