Желтые склеры – тревожный признак, указывающий на дисфункцию внутренних органов. Может указывать на вирусный гепатит, поражения печени, инфекционные патологии, дисфункцию желчного пузыря и желчевыводящих протоков. Если пожелтели белки глаз рекомендовано воздерживаться от самолечения и обратиться за консультацией к врачу. Чтобы выяснить точную причину нарушений исследуют не только глаза, но внутренние органы, сдают общий анализ крови, задействуют инструментальную диагностику.
Глазное яблоко состоит из наружной, средней и внутренней оболочки. Внешний слой наиболее прочный, к нему крепятся мышцы, при помощи которых глаза двигаются. Если склера изменяют свой цвет на желтый – это указание не только на дисфункцию органов зрения, но и признак нарушений функционирования внутренних органов. Белки глаз могут желтеть постепенно, часто пациенты не уделяют симптому должного внимания и поздно обращаются к врачу за помощью.
Желтая окраска белков указывает на развитие и прогрессирование ряда серьезных патологий:
- любой формы панкреатита, при котором воспалительный процесс приводит к закупорке желчных протоков, в результате чего билирубин попадает в общий кровоток, а склеры глаз желтеют
- дисфункции печени: гепатита, цирроза
- болезней крови: малярии, интоксикации ядовитыми веществами, бабезиоза
- обменных нарушений белка, билирубина, микроэлементов. В результате развиваются гемохроматозы, амилоидозы
Желтые склеры могут указывать на желтуху, болезнь Боткина, повышение концентрации билирубина. Если обменные процессы в организме нарушены, печень и желчевыводящие протоки не выводят билирубин, вещество скапливается в организме, вызывая пожелтение кожи и белков глаз.
Среди основных причин, которые приводят к пожелтению склер глаз, относят воздействие:
- нарушений функционирования печени, при котором затруднен вывод билирубина
- вирусного гепатита: чаще всего выявляю желтуху (гепатит А). Одним из наиболее опасных является вирусный гепатит С
- определенных групп лекарств: фурагина
- жировиков – образуются в результате нарушений липидного обмена, приводят к разрастанию конъюнктивы
- паразитарных инфекций, при разрастании которых не только желтеют склеры глаз, но и нарушается функционирование желудочно-кишечного тракта
- желтухи новорожденных, которая развивается при повышении количественного содержания билирубина. Симптом самоустраняется на протяжении нескольких недель после рождения малыша
Белки глаз могут пожелтеть из-за наследственной предрасположенности, которая передается по наследству, переутомления, недосыпания, нерационального питания, плохого освещения.
Пожелтение склер глаз часто связано с повышением концентрации билирубина в крови. Это ферментное вещество, которое состоит из эритроцитов. При распаде билирубина склеры и кожные покровы приобретают желтую окраску. Вещество синтезируется печенью, а желтизна белков глаз может указывать на дисфункцию органа. Печень – главный «фильтр» человеческого организма, в котором скапливаются метаболизмы, продукты распада медикаментов и продуктов питания. При дисфункции повышается вероятность общей интоксикации организма.
Пожелтение склер может быть обусловлено вирусным гепатитами: А, В, С, Д. Например, при желтухе (гепатите А) тканевые структуры окрашиваются при помощи билирубина. При его распаде выделяются не только красящий пигмент, вещество негативным образом сказывается на общем самочувствии пациента. Симптом также может возникнуть под воздействием описторхоза и эхинококкоза – паразитарного поражения печени.
Эритроциты содержат большое количество гемоглобина, при разрушении которого образуется билирубин. Болезни крови сопровождаются массой гибелью эритроцитов, у пациента повышается непрямой билирубин. Это приводит к пожелтению глаз и кожи. Такой симптом может быть обусловлен воздействием:
- Аутоиммунной гемолитической анемии – патологии, при которой красные кровяные тельца уничтожает собственный организм пациента. Выделяется гемоглобин, из которого образуется билирубин. Вещество скапливается в склерах глаз и кожных покровах. Аутоиммунный процесс обусловлен генетическими нарушениями. В группу риска попадают пациенты с вирусными и бактериальными инфекциями, общей интоксикацией организма при воздействии радиоактивных веществ.
- Эритроцитарной мембранопатии – наследственной патологии, которая сопровождается врожденными дефектами генов. Костный мозг синтезирует неправильную форму эритроцитов, склонных к быстрому разрушению раньше времени.
- Бабезиоза – патологического процесса, развивающегося после укуса клеща. В группу риска попадают люди с ослабленной иммунной системой, который подвержены частому контакту с зараженным животными. У здоровых людей симптомы бабезиоза часто не проявляются. После того как микроорганизмы попадают в эритроциты наблюдается массовая гибель, в результате чего повышается билирубин и желтеют склеры глаз.
- Малярии, которая возникает при заражении плазмодиями. Заражение происходит через укус малярийных комаров, личинки которого, поражают печень и поражают эритроциты. После разрушения красных кровяных телец повышается непрямой билирубин, склеры глаз окрашиваются в желтый цвет.
- Эритроцитарной энзимопатии – наследственной болезни, при которой не синтезируются ферменты красных кровяных телец, принимающих участие в обменных процессах. Эритроцитам не хватает энергии, наблюдается их массовая гибель. Наблюдается повышение концентрации гемоглобина, нарушается функционирование печени.
Эритроциты могут разрушаться при отравлении ядовитыми веществами: змеиным, грибным, ягодным ядом, химическими соединениями (мышьяком, свинцом, бензолом). Эритроциты, пораженные ядом, начинают вырабатывать повышенное количество билирубина, что приводит к пожелтению склер глаз.
Пожелтение склер может быть обусловлено обменными нарушениями. При гемохроматозе, обусловленном врожденными нарушениями железа, макроэлемент начинает скапливаться в организме. Патология часто сопровождается циррозом печени. При синдроме Дабина-Джонсона билирубин накапливается в печеночных клетках, после чего попадает в общий кровоток.
При амилоидозе нарушается белковый обмен. Вещество скапливается в печени, может спровоцировать тяжелое нарушение функционирование органа. В плазме крови повышается непрямой билирубин, что приводит к окрашиванию белков глаз и кожных покровов. Возможны наследственные поражения: развитие синдрома Найяра-Криглера. Печень не синтезирует ферменты, принимающие участие в связывании непрямого билирубина. Вещество начинает скапливаться в тканях и органах, провоцируя изменения их окраски.
Патология Вильсона-Коновалова – хронический процесс, который сопровождается нарушением обмена минералов. Наблюдается скопление меди в печени, которая оказывает токсическое действие на орган. Дисфункция печени сопровождается развитием цирроза, пожелтением склер глаз.
Желчь принимает участие в выведение избытка холестерина, тяжелых металлов, билирубина, стероидов из организма. Вещество проходит по желчевыводящим протокам, перед тем как попасть в область кишечника.
При нарушениях функционирования желчевыводящих путей наблюдается застой желчи с последующим развитием:
- Желчнокаменной болезни – патологического процесса, который сопровождается образованием конкрементов. Они препятствуют нормальному оттоку желчи, провоцируя желтуху. Болезнь обостряется под воздействием обменных нарушений, сахарного диабета, дискинезии, гемолитической анемии, в период вынашивания ребенка.
- Первичного склерозирующего холангита – болезни неясного происхождения, которая сопровождается воспалением желчевыводящих путей. Наблюдается развитие структурных изменений, поражающих желчные протоки, затрудняется отток желчи. Чем больше перекрыты желчные протоки, тем хуже прогноз для пациента. Желчь и билирубин попадает в системный кровоток, у пациента развивается желтуха.
- Описторхоза – паразитраной патологии. Заражение происходит в процессе употребления сырых, некачественных морепродуктов с недостаточной термической обработкой. Черви проникают в желчный пузырь и желчные протоки, начинают активно размножаться, поражая стенки органов. Протоки постепенно сужаются, что вызывает желтуху и изменение окраски склер глаз.
Склеры могут желтеть при опухолевых процессах, поражающих желчный пузырь, желчевыводящие протоки. Опухоли затрудняют отток желчи, вызывая механические повреждения и развитие желтухи.
Панкреатит проявляется в виде чувства болезненности в животе, расстройствами пищеварения. Развивается под воздействием опухолевых процессов, употребления спиртных напитков, паразитарных инфекций, общей интоксикации организма. Сопровождается воспалением поджелудочной железы, ее отеками и увеличением в размерах. В результате наблюдается застой желчи, которая проникает в кровь. Билирубин скапливается в кожных покровах и склерах глаз, провоцируя их пожелтение.
Пожелтение глаз может быть обусловлено пингвенкулами или перигулами.
- В первом случае наблюдается формирование жировиков в области глаз, окрашенных в желтый цвет. Патология развивается, если в организме нарушен липидный обмен. Консервативные методы терапии неэффективны, требуется оперативное вмешательство.
- Птеригиумы сопровождаются разрастанием конъюнктивы, границы которой начинают распространяться на роговицы. Склеры приобретают желтоватый оттенок, может ухудшиться зрение. Лечение заболевания – хирургическое вмешательство.
К пожелтению могут привести меланомы, поражающие конъюнктиву. Это новообразования злокачественного происхождения, которые сложно поддаются диагностике. Причины развития – меланозы и пигментные невусы. Группу риска составляют пациенты от 25 до 65 лет. Меланомы поражают конъюнктивы глазных яблок, быстро растут, отличаются гладкой, блестящей поверхностью. Также возможны субконъюнктивальные кровоизлияния.
Злоупотребление спиртными напитками, курение, употребление некачественных продуктов также может провоцировать заболевания, сопровождающиеся пожелтением белков глаз. В группу риска попадают люди, которые не соблюдают режим труда и отдыха, употребляют жирную, острую, жаренную, копченую пищу, полуфабрикаты. Если в основе рациона – простые углеводы, рафинированный сахар и масла, пища, богатая глютеном, может возникнуть нарушение функционирования печени, поджелудочной железы, желчевыводящих протоков. При повышенной нагрузке на органы зрения склеральная оболочка глаз также может изменять цвет. Это может быть обусловлено хроническим недосыпом, ежедневным продолжительным пребыванием за компьютером, чтением лежа или в условиях недостаточного освещения.
В детском возрасте пожелтение склер часто связано с желтухой новорожденных. Через несколько дней после рождения наблюдается повышение билирубина в крови, что приводит к изменению цвета кожных покровов и белков глаз. В процессе беременности плод перенасыщается эритроцитами. После рождения красные кровяные тельца разрушаются, что приводит к развитию симптома. Восстановление нормального цвета кожных покровов и склер в норме наблюдается спустя неделю. Если же пожелтение склер не самоустранилось, необходимо проконсультироваться с педиатром.
Отсутствие качественной, своевременной помощи чреват осложнениями. Повышается вероятность развития сахарного диабета, общего истощения организма, абсцесса поджелудочной железы, легочных осложнений, общей интоксикации организма, гангрены и перфорации желчного пузыря. Общий перечень противопоказаний зависит от заболевания, спровоцировавшего пожелтение склер глаз.
При первых признаках пожелтения склер глаз рекомендовано обратиться к офтальмологу. Врач проводит устный опрос, очный осмотр пациента, назначают лабораторную и инструментальную диагностику. В дальнейшем может потребоваться сопутствующая консультация гепатолога, гастроэнтеролога, гематолога, онколога.
Пожелтение склер глаз – размытый симптом, который может указывать на обширный перечень болезней. Для постановки точного диагноза осматривают пациента, собирают анамнез, в том числе, семейный.
- При подозрении на развитие болезней печени орган осматривают и пальпируют. Увеличение печени – тревожный признак, который требует лабораторной и инструментальной диагностики.
- Обращают внимание на сопутствующие симптомы в виде общей слабости, нарушений работоспособности, расстройств стула.
- Стремительное повышение температуры тела, интоксикация, дисфункция сердечно-сосудистой системы – тревожные признаки, требующие оказание срочной медицинской помощи.
Особое внимание уделяют лабораторным исследованиями: анализу мочи и кала. При болезнях печени снижаются эритроциты и гемоглобин, повышается билирубин и холестерин. На фоне сниженного гемоглобина дополнительно проверяют уровень сывороточного железа, феритин. Для выявления точной локализации патологического процесса задействуют компьютерную томографию и ультразвуковое исследование.
Инструментальная диагностика определяет степень распространения патологического или опухолевого процесса, возможное сдавливание желчевыводящих путей. В тяжелых случаях проводят биопсию – осуществляют забор пораженного участка органа, проводят дополнительные лабораторные исследования. Для диагностики меланом назначают ультразвуковое обследование, радиофосфорную диагностику, инцизионную биопсию. Диагноз ставят на основании очного осмотра, после того как проведена транслюминесценция.
Лечение подбирают в зависимости от первопричинного фактора, спровоцировавшего пожелтение белков.
| Болезни печени | Консервативная терапия:
При злокачественны новообразованиях и эхинококкозах требуется хирургическое вмешательство. |
| Патологии желчевыводящей системы |
|
| Паразитарная инфекция |
|
| Меланомы |
|
| Нарушения обменных процессов |
|
| Острая и хроническая форма панкреатита |
|
| Дисфункция системы кровообразования |
|
| Жировики, пингвенкулы, перигулы |
|
Прогноз зависит от тяжести течения болезни, которая вызвала пожелтение склер. При своевременном обращении за оказанием квалифицированной медицинской помощи вероятность успешного излечения повышается. При меланомах прогноз неблагоприятный. Гематогенное метастазирование приводит к летальному исходу более, чем в 20% случаев. Все зависит от размеров опухоли, степени ее распространения. Прогноз для меланом в области лимбов более благоприятен.
Для профилактики пожелтения склер глаз своевременно обращаются за оказанием квалифицированной медицинской помощи, воздерживаются от самолечения. Превентивные меры, направленные на развитие патологических процессов:
- соблюдение режима труда и отдыха
- исключение «пищевого мусора», обогащение рациона растительной клетчаткой, цельными продуктами, сезонными свежими фруктами, овощами, ягодами, зеленью
- людям, которые длительно работают за компьютером необходимо делать перерывы, гимнастику глаз
Для профилактики офтальмологических патологий своевременно посещают офтальмолога, принимают препараты на основе лютеина, черники, голубики.
Пожелтение склер глаз – распространенный симптом, который может указывать на обширный перечень патологических состояний. Необходимо заботиться о состоянии иммунной системы, большая часть которой сосредоточена в лимфоидных тканях кишечника. Здоровый образ жизни, умеренная двигательная активность, закаливание, отказ от вредных привычек – базовые превентивные меры, предотвращающие болезни. В процессе терапии соблюдают все рекомендации врача. Медикаментозную и фитотерапию сочетают с физиолечением, проработкой психосоматических причин.
источник
Желтая кожа лица, рук, других участков тела человека может наблюдаться при разных заболеваниях, связанных с деятельностью внутренних органов человека.
Желтый цвет кожи связан с продукцией билирубина – пигмента, который входит в состав крови. Билирубин – это продукт распада белков гемоглобина, содержащегося в эритроцитах и выполняющего транспортную функцию в организме (перемещение углекислого газа и кислорода). Билирубин выводится из организма человека со стулом. Если вследствие определенных причин в организме человека его накапливается очень много, то следствием этого могут быть желтые пятна на коже.
Вследствие повышения содержания билирубина в организме в первую очередь желтеет кожа. У человека может отмечаться желтая кожа на ногах, желтая кожа под глазами, желтая кожа вокруг ногтей и др. Могут также пожелтеть белки глаз, ладони, нижняя поверхность языка. При этом у человека темнеет моча, она приобретает цвет пива.
Если кожа на теле или на руках желтая, то это может быть связано с высоким уровнем каротина в крови. Чаще всего желтая кожа вокруг рта или желтая кожа вокруг глаз наблюдается у людей, которые длительное время придерживаются апельсиновой или диеты, употребляют некоторые лекарственные средства.
Если пожелтение кожи все же связано с нарушениями выведения билирубина из организма, то в таком случае определяется три вида желтух.
Гемолитическую желтуху диагностируют при слишком быстром распаде гемоглобина. В таком случае образуется очень большое количество билирубина, и печень не может эффективно перерабатывать непрямой билирубин в прямой. Как следствие, возрастает уровень непрямого билирубина.
Развитие печеночной желтухи связано с поражением печени вследствие вирусных гепатитов, цирроза печени, воздействия алкоголя и др. В данном случае в крови возрастает количество прямого билирубина.
Холестатическая желтуха развивается ввиду нарушений движения желчи, так как в организме человека закупориваются желчные ходы. В крови отмечается увеличение количества прямого билирубина.

Причины желтизны кожи иногда следует искать в состоянии и функционировании желчевыводящих путей человека. В данном случае ответить на вопрос, почему цвет кожи желтый, поможет комплексное обследование. Кроме того, пожелтение кожи может происходить при алкогольной интоксикации, отравлении медикаментами или ядовитыми веществами, при серьезных кровоизлияниях и ожогах. Однако если даже после обследования вопрос, почему кожа желтая, остается открытым, то человеку следует обязательно обратить внимание на общий образ жизни. Ведь иногда пожелтение кожи возникает при злостном курении, при практически постоянном пребывании человека в закрытом помещении. Следует обязательно пересмотреть рацион питания, так как к желтизне кожи может привести избыток сладких и сухих продуктов в рационе.
Кожа может желтеть и вследствие употребления в пищу большого количества моркови и блюд из нее, а также при постоянном добавлении в пищу тмина, уксуса, воздействие которых провоцирует накопление паров желчи в крови.
Если отмечается бледно-желтый цвет кожи, и при этом желтые пятна есть на радужной оболочке глаза и на веке, то можно подозревать, что в организме нарушен липидный обмен, вследствие чего повышается содержание холестерина.
Иногда желтизна кожи может свидетельствовать о прогрессировании в организме человека онкологического заболевания. Желтизна кожи при раке заметна на лице, при этом отмечается «восковой» бескровный оттенок кожи.

Если желтый цвет кожи наблюдается у новорожденного малыша, то это явление может быть связано с реакцией его организма на серьезные перемены, то есть изменение среды обитания. В данном случае речь идет о так называемой физиологической желтушке. У малыша билирубин продуцируется в очень больших количествах. Примерно к третьей недели жизни цвет кожи постепенно становится нормальным. Однако проконсультироваться с врачом все равно нужно, чтобы не упустить развития патологической желтухи.
Прежде чем практиковать какие-либо методы лечения этого состояния, необходимо определить, с какой причиной связано пожелтение кожных покровов. При выраженной желтизне кожи следует обращаться к инфекционисту, эндокринологу, гастроэнтерологу, гематологу.

Как правило, при заболеваниях печени, желчевыводящих путей назначается комплексное лечение. Уже в первые дни терапии пожелтение кожных покровов, как правило, уменьшается. Комплексное лечение может включать прием медикаментов, физиотерапию, хирургическое вмешательство.
У новорожденных детей признаки физиологического пожелтения кожи исчезают через несколько недель после рождения. Однако врач должен следить за состоянием здоровья ребенка, чтобы не упустить развития патологии печени. Иногда новорожденным проводится фототерапия: на некоторое время на ребенка воздействует свечение флюоресцентной лампы. Под ее действием происходит разрушение и выведение из организма билирубина.
Чтобы предупредить пожелтение кожи следует внимательно относиться к состоянию здоровья и при первых же симптомах заболеваний обращаться к врачу. Следует принимать меры для того, чтобы не допустить заражения вирусным гепатитом (защищенные половые контакты, соблюдение правил гигиены).
Образование: Окончила Ровенский государственный базовый медицинский колледж по специальности «Фармация». Окончила Винницкий государственный медицинский университет им. М.И.Пирогова и интернатуру на его базе.
Опыт работы: С 2003 по 2013 г. – работала на должностях провизора и заведующего аптечным киоском. Награждена грамотами и знаками отличия за многолетний и добросовестный труд. Статьи на медицинскую тематику публиковались в местных изданиях (газеты) и на различных Интернет-порталах.
источник
Желтый цвет кожи-распространенное явление, которое может стать следствием многих факторов. Такая пигментация у взрослого человека не всегда носит негативные последствия, так как может появиться из-за употребляемой пищи. Однако, пожелтевшая кожа может говорить о заболевания печени, крови и желчного пузыря, что влечет за собой серьезные последствия для организма.
По этой причине необходимо тщательно следить за своим здоровьем и вовремя обращаться за помощью к врачу.
Желтый цвет кожи у взрослого человека может говорить о наличие, как серьезных патологий, так и проблем с пищеварением. За желтый цвет эпидермиса отвечает билирубин, который является продуктом распада гемоглобина. Последний в свою очередь осуществляет транспорт кислорода в организме.
Пигмент билирубин образуется в печени в результате разложения красных клеток крови. В ряде случаев увеличение содержания пигмента приводит к закупорке сосудов и желчевыводящих путей, патологиям печени, образованию камней в желчном пузыре. Помимо пожелтевшей кожи повышенный билирубин дает желтый оттенок склерам глаз и поверхности языка.
Желтая кожа лица наблюдается при нарушении работы сердечно-сосудистой системы и липидного обмена. Еще одной причиной патологии считается резкое изменение рациона, проблемы с метаболизмом и повышенный холестерин в крови. Пожелтение кожи может стать реакция организма на овощные салаты, соки или фреши с высоким содержанием моркови, тыквы, апельсина или мандарин.
Чрезмерный прием различных специй
Чрезмерный прием различных специй, жирной и пряной пищи может провоцировать застой желчи, что в дальнейшем сказывается на состоянии кожных покровов. Нездоровый оттенок кожи появляется в результате несбалансированного питания, после длительных голоданий, злоупотребления алкоголя и наркотиков.
Помимо вышеуказанных причин патология может быть вызвана:
- серьезными физическими нагрузками;
- стрессовыми ситуациями, депрессиями и эмоциональным потрясением;
- длительной бессонницей;
- патологиями пищеварительного тракта;
- гормональными сбоями;
- реакцией организма на пребывание под солнцем.
Среди серьезных нарушений выделяют сбои в работе эндокринной системы, в результате чего страдает щитовидная железа. Экологическая ситуация в месте, где живет человека, также влияет на внешний вид и состояние кожи. Наличие большого количества предприятий на территории города и работа в таких местах со временем может привести к нарушениям со стороны различных органов человеческого тела.
Желтый цвет кожи у взрослого человека может появиться в результате появления таких патологий:
- Холецистит. Это заболевания характеризуется острым воспалением желчного пузыря. В результате образуются камни, который блокируют желчный пузырь и выход желчи.
- Заражение кишечным червем. Появление аскарид в человеческом организме связывают с плохой гигиеной и употреблением немытых овощей. Червь часто паразитирует в печени, что вызывает нездоровый цвет кожи наряду с другими проблемами.
- Гемостатический сфероцитоз-патология, которая разрушает и деформирует эритроциты. В результате человек имеет желтоватую кожу и склеру глаз, а также увеличенную селезенку.
- Камни в желчном пузыре. Представляют собой твердые отложения, которые имеют разный размер, форму и состав.
Камни в желчном пузыре
В зависимости от причины нарушения работы билирубина желтуху делят на 4 вида:
- гемолитическая (надпеченочная);
- печеночную;
- механическая;
- каротиновая.
Самый простой и не опасный вид-каротиновая желтуха. Причина её появления кроется в употреблении продуктов с высоким содержанием каротина. В результате у человека могут окраситься в желтоватый оттенок стопы и ладони. Такое состояние безопасно и симптомы проходят самостоятельно спустя несколько часов.
Гемолитическая форма характеризуется нарушением целостности эритроцитов, в организме скапливается билирубин и вовремя не выводится, что приводит к развитию патологических состояний. В результате может появиться анемия, лимфолейкоз, лимфосаркома. Другой причиной появления гемолитической формы является неправильный прием лекарственных препаратов.
Желтый цвет кожи у взрослого человека
Печеночная желтуха появляется вследствие инфекции, вируса, грибка, чрезмерного употребления алкоголя, наркотиков, злокачественных образований. Таким образом нарушается работа клеток печени и увеличивается содержание билирубина в крови.
Механическая желтуха характеризуется окрашиванием тканей из-за гипербилирубинемии, которая возникает вследствие непроходимости желчевыводящих протоков. Причины патологии: злокачественные образования, желчнокаменная болезнь, запущенная форма холецистита. Из-за застоев желчи, организм сам себя травит и происходит отравление.
В зависимости от концентрации билирубина в крови выделяют три степени течения желтухи:
- легкая-до 86 мкмоль/л;
- умеренная-87-168 мкмоль/л;
- тяжелая-более 169 мкмоль/л.
Яркость окрашивания кожи и слизистых зависит от нормального цвета кожного покрова, концентрации билирубина и характера кровоснабжения ткани. В первую очередь желтый цвет появляется на склерах глаз, со временем пигментации проявляется на коже.
Желтый цвет кожи у взрослого человека характерен для различных заболеваний, симптоматика каждого из них имеет свои отличительные черты и особенности:
Симптомы холецистита:
- боль в животе;
- тошнота, рвота;
- плохой аппетит;
- диарея, запор;
- тяжесть в правом боку;
- горечь во рту.
Холецистит
Симптомы кишечного червя:
- боль в животе;
- тошнота, рвота;
- кровавый стул, диарея;
- в некоторых случаях аллергическая сыпь;
- усталость;
- на запущенных стадиях аскариды становятся заметными во рвоте и стуле.
Симптомы гемостатического сфероцитоза:
- постоянное чувство усталости;
- боль в животе;
- лихорадка
Симптомы желчнокаменной болезни:
- потеря аппетита;
- тошнота;
- резкая потеря веса;
- боль в правом боку;
- горечь во рту;
- отрыжка.
Симптомы серповидной анемии:
- приступы боли;
- язвы на ногах;
- снижение остроты зрения;
- отек пальцев рук или ног;
- усталость.
Серповидная анемия
Симптомы хронического гепатита С:
- слабость;
- тошнота;
- боль в мышцах и суставах;
- плохой аппетит;
- дискомфорт в верхней части живота.
Симптомы мононуклеоза:
- усталость;
- головные боли;
- плохой аппетит;
- боль в животе;
- повышенная температура тела;
- боль в горле.
Для того, чтобы установить причину появления желтого цвета кожи у взрослого человека специалист должен провести комплексное обследование, которое включает:
- сбор анамнеза, в ходе которого врач изучает симптоматику и жалобы больного;
- проводится физикальная диагностика, которая включает в себя пальпацию внутренних органов и внешний осмотр пациента;
- для изучения состояния внутренних органов назначается УЗИ или компьютерная томография;
- проводится биохимическое исследование крови, а также клинический анализ крови и мочи.
Компьютерная томография
Проходить обследование можно в клинике по месту жительства.
Цены на диагностику представлены в таблице:
| Процедура | Цена, руб. |
| Анализ на билирубин | 160-250 |
| Общий анализ крови | 200-270 |
| Анализ для определения щелочной фосфотофазы | 130-190 |
| Анализ на АЛТ | 190-250 |
| УЗИ внутренних органов | 2150-2650 |
| Компьютерная томография | 4000-6500 |
При появлении желтизны кожи в первую очередь необходимо прислушаться к общему состоянию организма. Если никаких симптомов не наблюдается, возможно, причина кроется в неправильном питании и сбоях пищеварения. В случае, когда пигментация кожи не спадает в течение нескольких дней человеку необходимо обратиться за консультацией к терапевту.
Врач проведет первичную диагностику, в ходе которой будет назначен дальнейший план лечения.
Когда необходимо обратиться к врачу
В зависимости от заболевания, больному потребуется помощь врачей боле узкой специализации:
- гастроэнтеролога;
- инфекциониста;
- гематолога;
- эндокринолога.
Для профилактики заболеваний необходимо придерживаться таких правил:
- вести здоровый образ жизни;
- отказаться от вредных привычек;
- употреблять здоровую пищу и следить за рационом;
- заниматься спортом;
- выходить на пешие прогулки;
- соблюдать режим дня;
- важным моментом является уход за кожей лица, который заключается в использовании питательных масок и других косметических процедур;
- при появлении первых симптомов необходимо обратиться к врачу, так как своевременное лечение помогает быстрее побороть недуг и предотвратить осложнения.
Прежде, чем назначить лечение, необходимо определить причину патологии. Для этого проводиться консультация специалистов, которые в ходе исследований назначают план реабилитации. Зачастую помимо приема лекарственных средств необходима диета, которая направлена на нормализацию работы внутренних органов.
Для патологий, вызванных вирусами, применяются такие препараты:
- Рибавирин. Выпускается в форме таблеток и капсул. Не применяется в период лактации, беременности, в период восстановления после инфаркта миокарда, при проблемах с щитовидной железой. Среди побочных эффектов выделяют: головная боль, нервозность, повышенное артериальное давление. Употребляют по 1 таблетке 2 раза в день. Длительность лечения не менее 4 месяцев. Цена от 94 руб.
- Софосбувир. Применяется для лечения гепатита С в комплексе с другими препаратами. Выпускается в форме таблеток. Употребляют по 1 таблетке в день во время приема пищи. Длительность приема-3 месяца. Препарат зачастую переносится легко и не имеет побочных эффектов. Запрещен к применению беременным женщинам, а также в период лактации и при наличии индивидуальной непереносимости компонентов. Цена от 4000 руб.
Рибавирин
Для улучшения процессов пищеварения назначаются:
- Мезим Форте. Выпускается в форме таблеток. Применяется для устранения пищевых расстройств и улучшения метаболизма. Среди противопоказаний: аллергия на свинину, непроходимость кишечника и панкреатит. Побочные действия: диарея, боль в животе, тошнота. Употребляют по 2 таблетки 1 раз в день во время приема пищи. Длительность лечения назначается индивидуально врачом. Цена от 150 руб;
- Креон. Выпускается в форме капсул. Относится к препаратам, улучшающим пищеварение. Среди противопоказаний выделяют лишь индивидуальную непереносимость компонентов препарата. Употребляют по 1 капсуле 2 раза в день после приема пищи. Длительность лечения назначается в зависимости от стадии и типа заболевания. Цена от 250 руб.
- Панкреатин. Назначается для устранения нарушений работы поджелудочной железы и улучшения пищеварения. Применяют по 2 таблетке 3 раза в день. Длительность приема не менее 14 дней. Среди побочных эффектов выделяют аллергические реакции. Противопоказания: острые формы панкреатита. Цена от 45 руб.
Поддерживать тонус и здоровье кожи помогает народная медицина:
- Творожная маска. Ингредиенты: 3 ст. л. творога и 2 ст. л. сметаны. Компоненты необходимо смешать и нанести на лицо. Держать маску следует около 25 минут, а затем смыть теплой водой. Для обладателей жирной кожи сметану можно заменить кефиром. В неделю необходимо проводить несколько процедур.
- Маска из огурцов. Ингредиенты: измельченный огурец-3 ст. л., оливковое масло-2 ст. л., мякоть 1 лимона. Все ингредиенты необходимо тщательно перемешать и нанести на лицо. Маску оставляют на 20 минут, затем смывают теплой водой. Так же можно порезать огурец кружочками и выложить на лицо, либо протирать кожу свежевыжатым соком огурца. Процедуру можно повторять 3-4 раза в неделю.
- Ягодная маска. Для изготовления маски подходят такие ягоды: клубника, малина, смородина и калина. Маску делают из выжатого ягодного сока. Благодаря таким процедурам улучшается цвет лица, и удаляются омертвевшие клетки. Маску держат на лице около 10-15 минут, затем смывают теплой водой и наносят увлажняющий крем. Повторяют 2-3 раза в неделю.
Желтый цвет кожи у взрослого человека может говорить о проблемах с внутренними органами, поэтому немалую роль играет правильное питание. Составляя рацион необходимо учитывать прием овощей и фруктов, а также их совместимость между собой.
Зачастую неправильно подобранная пища провоцирует запоры и диарею, которые негативно сказываются на состоянии кожи. Повышенная нагрузка на пищеварительный тракт вызывает боли и чувство дискомфорта. Одной из причин неправильной работы пищеварения является жирная, копченная и острая пища.
Сыр, творог
Специалисты рекомендуют употреблять такие продукты:
- нежирные сорта мяса (кролик, курица, телятина);
- яйца;
- сыр, творог;
- морепродукты;
- овсяные хлопья;
- орехи;
- растительное масло.
Из рациона следует исключить:
- рыбные и мясные консервы;
- жареную пищу;
- шоколад;
- какао и кофе;
- приправы, пряности;
- алкоголь.
Помимо правильного питания важно соблюдать питьевой режим. В день необходимо выпивать около 2-х л воды. Выбирать следует только очищенную или родниковую воду. Таким образом организм вовремя выводит шлаки и вредные вещества, а кожа имеет здоровый цвет.
Благотворно на состояние кожи влияют физические нагрузки и прогулки на свежем воздухе. Независимо от погодных условий специалисты рекомендуют выходить на улицу каждый день минимум на 15-20 минут. Такое времяпровождение снимает усталость, наполняет организм силами, возвращает лицу румяный и свежий вид.
Неправильное и несвоевременное лечение патологий, которые вызывают желтую пигментацию кожи, может привести:
- к разрыву желчного пузыря, что является смертельно опасным для человека;
- если организм заражен паразитарными червями, то может образоваться непроходимость кишечника, острый аппендицит, абсцесс печени или сепсис тканей;
- камни в желчном пузыре могут превратиться в острый холецистит, панкреатит, а также образовать отверстия в органе, что опасно для жизни человека;
- неправильное лечение анемии приводит к печеночной недостаточности, слепоте, закупорке капилляров;
- в результате развития мононуклеоза выделяют такие осложнения: разрыв селезенки, бактериальные инфекции, гепатит, менингит;
- цирроз, гепатоз и рак печени.
Разрыв желчного пузыря
Желтый цвет кожи может быть причиной многих болезней, среди которых встречаются и смертельно опасные. У взрослого человека пигментация распространяется на кожу, склеры глаз и язык. Так как существует вероятность развития патологического процесса в организме, при появлении первых симптомов необходимо обратиться за помощью к врачу.
Школа Комаровского о болезнях желчного пузыря:
источник

Желтуха – это медицинский термин, который характеризует пожелтение кожи и видимых слизистых. Само явление не считается болезнью, а симптомом нескольких возможных более серьезных заболеваний. Желтуха начинается, когда в системе повышен уровень билирубина – это желтый пигмент, что образуется после распада мертвых эритроцитов в печени. Как правило, вещество выходит из организма со старыми эритроцитами. Желтуха может указывать на серьезную проблему с функцией печени, желчного пузыря или поджелудочной железы. Она начинается с изменения цвета мочи и кала. Моча становится темной, а стул светлым. Затем прокрашиваются слизистые, потом кожа.
Желтуха возникает при гепатитах, гемолизе эритроцитов, нарушении оттока желчи. При употреблении большого количества продуктов, содержащих бета-каротин, возможно приобретение кожей желтого оттенка.
Если вы заметили, что ваша кожа стала желтеть, обратите внимание и на другие симптомы. Ниже приведены возможные причины (заболевания), от которых кожа становится желтой. В любом из этих случаев стоит обратиться за медицинской помощью и провести обследования.
Желтуха во взрослом возрасте часто свидетельствует о:
- злоупотреблении алкоголем;
- инфекции печени;
- раке печени;
- циррозе (фиброзе печени, часто из-за алкоголя);
- желчных камнях (камни холестерина из затвердевшего жирового материала или пигментные камни из билирубина);
- гепатите (заболевание и отек печени, что снижает ее способность функционировать);
- раке поджелудочной железы;
- паразитах в печени;
- гемолитической анемии (разрыв или разрушение эритроцитов, которые вызывают сокращение количества красных клеток в кровообращении, что приводит к сильной усталости и слабости);
- неблагоприятной реакции или передозировки лекарственного средства, такого как ацетаминофен (тиленол).

Гепатит С является следствием поражения печени вирусом гепатита С (HCV), который переносится в кровь человека. Он распространяется через контакт с зараженной кровью, например, через инфицированные иглы, зубные щетки и бритвы, через незащищенный секс с инфицированным человеком и от матери к ребенку во время родов. Вы должны запланировать посещение к врачу, чтобы обсудить возможные методы лечения. Симптомы: слабость; тошнота; мышечные боли; потеря аппетита; боль в суставах. Симптомы, которые никогда не возникают при хроническом гепатите С: боль в правом подреберье; боль в левом подреберье; боль вокруг пупка.
Мононуклеоз – клинический синдром, характеризующийся лихорадкой, болью в горле и опухшими лимфатическими узлами. Диагноз подтверждается поиском антител против вирусов, вызывающих мононуклеоз. При инфекционном мононуклеозе поражаются печень и селезенка, возможна умеренная желтуха.
Сильные боли являются отличительной чертой серповидно-клеточной анемии. Они вызваны заблокированным кровеносным сосудом. У пациентов возможно развитие желтухи.
Желчные камни – это твердые отложения, которые образовываются в желчном пузыре. Симптомы: тошнота, потеря аппетита, боль в правом подреберье, желтуха.
Наследственный сфероцитоз – это состояние, при котором изменяются эритроциты. Люди с этим недугом обычно имеют нехватку эритроцитов (анемия), пожелтение глаз и кожи (желтуха) и увеличенную селезенку (спленомегалию). Симптомы: усталость; боль (боль в животе); лихорадка; общая абдоминальная боль; желтая кожа.
Холецистит – воспаление желчного пузыря. Орган содержит желчь (пищеварительный сок). Желчные камни могут образовываться, когда она становится густой (камни блокируют желчный пузырь и вызывают воспаление). Игнорирование медицинской помощи зачастую приводит к разрыву пузыря и вызывает смертельную инфекцию в животе. Симптомы: боль (боль в животе); тошнота; потеря аппетита; диарея; запор.
Является серьезным заболеванием печени. Орган необходим для метаболических процессов и отвечает за фильтрацию и очистку крови. Если вы обнаружили у себя пожелтение кожи, то не стоит откладывать поход к врачу. Возможные симптомы: усталость; потеря аппетита; тошнота или рвота; боль в животе; непреднамеренная потеря веса.
Многие не замечают того, что кожа начала желтеть и обращаются за помощью только в тех случаях, когда желтизна становится очевидной. Для того, чтобы знать, нужно ли идти в больницу, необходимо ответить на несколько простых вопросов. Точно такие же вопросы задает врач при определении диагноза. Вопросы, которые специалист может спросить о желтой коже следующие:
- Вы испытывали тошноту?
- Вы ощущали лихорадку сегодня или в течение последней недели?
- Как обстоят дела с аппетитом?
- Вы чувствовали себя более уставшим, чем обычно, заболевшим или неспособным делать что-либо, несмотря на достаточный сон?
Если вы ответили «да» на один или несколько из этих вопросов, проверьте состояние вашего организма.
Продукты, богатые каротиноидами, могут дать вашей коже здоровый оттенок.
Этот желтый цвет обычно более легкий – приглушенный яркий желтый цвет и свечение. Это происходит от употребления фруктов и овощей. Но слишком много таких витаминов и употребление в пищу богатых каротином продуктов может привести к тому, что кожа получит желтоватый оттенок. Увеличение желтизны часто вызвано каротиноидами, содержащимися в фруктах и овощах, которые придают им цвет: бета-каротин и ликопин. Эти полезные соединения не только дают оттенок кожи, но также являются мощными антиоксидантами, что помогают остановить повреждение клеток. Поскольку эти пигменты являются жирорастворимыми, они накапливаются в коже.
Бывает и так, что желтый цвет – это плохо. Ярко выраженная кожа и желтые слизистые оболочки являются признаком серьезной болезни. Желтуха возникает в том случае, когда появляется проблема с обычной динамикой между клетками крови и печенью. Мембраны клеток крови становятся более хрупкими с возрастом и в конечном итоге должны быть удалены из организма. Они отфильтровываются в системе, включающей такие органы, как печень и селезенка, которые превращают эти старые клетки в билирубин, и затем могут покинуть тело через стул и мочу.
Билирубин – это то, что придает синякам желтоватый оттенок, когда они заживают. В печени обычно содержится много клеток крови, но, если есть ненормальное количество старых эритроцитов, поступающих в печень, и печень не функционирует должным образом, либо билирубин не может выйти из пищеварительного тракта – все это может привести к избытку их в организме и вызвать желтуху.
Такое состояние необходимо вовремя заметить. Желтуха обычно уходит, когда лечится основная причина. Длительность процедур зависит от общего состояния больного. Немедленно обратитесь к врачу, поскольку явление может стать признаком серьезной болезни. Легкая степень желтухи у новорожденных, как правило, уходит самостоятельно без лечения и не вызывает длительных проблем с печенью.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Специальность: инфекционист, гастроэнтеролог, пульмонолог .
Общий стаж: 35 лет .
Образование: 1975-1982, 1ММИ, сан-гиг, высшая квалификация, врач-инфекционист .
Научная степень: врач высшей категории, кандидат медицинских наук.
Повышение квалификации:
- Инфекционные болезни.
- Паразитарные заболевания.
- Неотложные состояния.
- ВИЧ.
источник
Печени отведено выполнять более десятка различных функций, она отвечает за нормальное состояние всего организма. Если что-то идет не так, орган дает об этом знать появлением различных симптомов, одним из которых становятся желтые глаза. Изменение цвета склер говорит о возникновении заболеваний печени, повреждении гепатоцитов. Не исключаются также и болезни глаз.
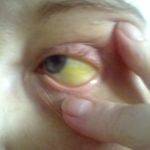
Специфические признаки, в том числе изменение цвета белков глаз, появляются уже на том этапе, когда вылечиться становится намного сложнее. В запущенных случаях больной человек погибает.
Желтые глаза являются характерным симптомом гепатитов A, B, C, D, E. Наиболее распространено заболевание модификации B, C.
Инфицирование происходит при незащищенных половых контактах, от матери к ребенку во время родов, во время проведения некоторых медицинских процедур.
Вирусные гепатиты провоцируют развитие цирроза, онкологических процессов в печени.
На долю гепатита A приходится порядка 40% от всех случаев заболевания. Передача осуществляется орально-фекальным путем, через воду, загрязненные продукты питания. Подхватить заболевание можно при случайном проглатывании сырой воды, например, при чистке зубов, купании в водоеме.
Заразиться могут люди, кто:
- находится в одном помещении с пациентом;
- прошел через переливание крови;
- занимался анальным сексом с носителем вируса;
- употребляет наркотические препараты.
Заболевание может протекать в желтушной и безжелтушной форме, склеры при гепатите не желтеют у детей младше 6 лет. У взрослых пациентов такая форма болезни определяется только в 30% случаев.
Кроме изменения цвета глаз патологическое состояние протекает вместе с увеличением температуры тела, головными болями, другими симптомами, очень напоминающими грипп. Затем к желтушности присоединяются расстройство желудка, горечь в ротовой полости, изменение цвета мочи, кала.
Желтые глаза при гепатите определяются только на пятые сутки, симптом связан с увеличением концентрации билирубина в крови, излишек проступает через глазные яблоки, слизистые оболочки. Явление проявляется при уровне билирубина более 200 мг/мл. Вскоре желтушность постепенно проходит, на момент появления желтухи пациент уже перестает:
- выделять вирус;
- заражать людей;
- нести опасность для окружающих.
В целом, желтушный период длится от 5 до 30 суток, завершается восстановлением организма. При тяжелом течении возникают носовые кровотечения, кровоизлияния на коже. Печень у больного увеличивается, иногда изменяются размеры селезенки.
Передача гепатита C осуществляется через кровь, намного реже человек заражается при контакте с другими биологическими жидкостями больного:
Заражение происходит при условии повреждения слизистых оболочек и кожных покровов. Высокий уровень заболеваемости у людей, имеющих беспорядочные половые связи.
Инфицирование поначалу развивает острую форму гепатита. В основной массе случаев начальные стадии патологии протекают без симптомов, острая фаза диагностируется довольно редко. Острое течение длится примерно 6 месяцев, за этот период треть пациентов «выздоравливают».
Однако на самом деле заболевание плавно переходит в хронику, именно эта форма недуга и является основной. В течение нескольких лет состояние гепатоцитов ухудшается, но иногда заболевание развивается в течение 20 лет и проблем, нарушения самочувствия у больного не вызывает.
Схожие симптомы дает холецистит, панкреатит, однако при этих заболеваниях такого признака как желтые белки глаз не возникает.
Заболевание развивается долгие годы, приобретает хронический характер.
Особенности, скорость прогрессирования заболевания определяется видом гепатита, который вызвал появление цирроза.
Первый симптом патологии – внезапное чувство дискомфорта под правым ребром, болезненность обычно появляется после:
- быстрого употребления пищи;
- физической активности.
По мере усугубления проблемы возникает привкус горечи в ротовой полости, периодическое вздутие живота, приступы рвоты и тошноты.
Если цирроз развивается у женщины, у нее нарушается менструальный цикл, у мужчин ослабевает потенция. На следующем этапе из-за повышения показателей билирубина и холестерина кожные покровы и белки глаз приобретают желтый цвет. У некоторых пациентов кожа желтеет, сохнет, сильно зудит, может начаться сухой кашель.
- часто открываются носовые, десневые кровотечения;
- при пальпации ощущается увеличение размеров печени;
- края печени становятся более острыми.
Без терапии к желтизне склер и дискомфорту присоединяется скопление в брюшной полости большого количества жидкости, увеличение размеров вен, расположенных около пупка, что провоцирует появление характерного для заболевания синеватого сосудистого рисунка на животе.
Постепенно симптоматика цирроза становится все более выраженной, у пациента краснеют ладошки, по коже груди и спины расходятся красные пятна. У мужчин могут увеличиваться размеры грудных желез, отекают ноги, асцит прогрессирует.
Поскольку печень практически не работает, в организме скапливается большое количество токсических веществ, которые в конечном итоге серьезно поражают головной мозг пациента.
Причиной изменения цвета глаз может быть заболевание желчевыводящих путей. Желчь необходима для эвакуации ненужных компонентов из организма, в кишечник она проникает через желчевыводящие протоки. Если по каким-либо причинам протоки повреждаются, отмечается сбой транспортировки желчи.
Результатом патологии становится:
- желчнокаменная болезнь;
- склерозирующий холангит.
При желчнокаменной болезни склеенные части холстина закупориваются в протоках. Склерозирующий холангит возникает при напряжении путей, расположенных между поджелудочной железой и желчным пузырем.
На фоне этого воспаленные стенки органа рубцуются, появляются новые закрытые места, по мере увеличения их количества появляется все больше препятствий желчи к доступу в кишечник.

Подобное состояние малыша врачи называют желтухой, она связана с тем, что кровь новорожденного в период внутриутробной жизни насыщается большим количеством эритроцитов.
После рождения организму не нужно такое количество клеток крови, они постепенно распадаются, выводятся наружу, чем и провоцируют изменение цвета кожи и склер.
Через 14 суток желтизна должна пройти, иначе ребенка госпитализируют для более тщательного обследования и лечения.
Существуют и гематологические причины возникновения желтоватого оттенка склер, это могут быть патологии, влияющие на длительность жизни эритроцитов, их распад. Сюда относят:
- иммунную гемолитическую анемию;
- реакции на переливание неподходящей крови;
- талассемию;
- малярию;
- серповидноклеточную анемию.
Иммунную гемолитическую анемию вызывают некоторые наркотические вещества, яды. Они приводят к тому, что иммунная система человека атакует собственные кровяные клетки и уничтожает их.
Серповидноклеточная анемия – это болезнь крови, влияющая на внешний вид эритроцитов. Вещества утрачивают полноценную округлую форму, позволяющую им нормально проходить по кровеносным сосудам, происходят деструктивные процессы.
Малярия или болотная лихорадка является нередкой причиной желтизны глаз, заболевание потенциально опасно для здоровья и жизни, распространяется комарами. Продукты распада крови вызывают увеличение общей температуры тела, повреждения клеток селезенки, костного мозга, печени.
Рекомендовано сдать кровь для биохимического анализа, определения билирубинемии, состояния сывороточных ферментов, показателей гамма-альбуминов, фибриногена. При гепатитах изменяются концентрации протромбина, тимоловой, сулемовой проб.
Во время проведения ультразвуковой диагностики определяется увеличение размеров печени, изменение звуковой проницаемости органа, проблемы с селезенкой, расширение полой вены. Для диагностики гепатита информативны процедуры:
- реогепатография (исследование желчевыводящих путей);
- пункционная биопсия;
- гепатохолецистосцинтиография (радиоизотопное исследование желчевыводящих путей).
Дополнительно проводится ряд лабораторных анализов кала (помогает увидеть кровотечения в кишечнике, желудке), исследование на электролиты, креатинин (подтверждают почечную недостаточность). Берется также образец крови для анализа на альфа-фетопротеин (если есть подозрение на онкологию печени).
Из-за увеличения уровня гликемии, развития резистентности к гормону инсулин происходит внутриклеточное скопление жиров, в том числе и в гепатоцитах. На следующем этапе присоединяется жировая дегенерация клеток.
Фактором риска становятся незащищенные половые контакты, прием инъекционных наркотических препаратов. В результате следует ожидать резкую потерю веса, быстрое расщепление периферических жировых запасов.
Еще одной причиной патологий печени и вызванной ими желтушностью склер становится употребление в пищу большого количества:
- фруктозы;
- глюкозы;
- других быстрых углеводов.
Чистая глюкоза трансформируется в жирные кислоты, скапливается в печени, нарушает ее функционирование.
Предрасположенность к заболеванию есть у тех людей, у кого имеются наследственные патологии накопления. К примеру, речь идет о болезни Вильсона-Коновалова, когда происходит нарушение обмена меди, сохранение вещества в гепатоцитах. Также врачи называют и такую причину, как слабость ферментных систем печени.
Профилактические мероприятия против любой патологии существенно снижают процент возникновения заболеваний и вероятные осложнения, печальные последствия. Не допустить появления желтушности глаз и причин, вызвавших проблему, помогает правильное питание, максимально сбалансированное.
В рационе должно присутствовать достаточное количество свежих фруктов, овощей, клетчатки. Отказываются от вредных привычек, алкоголь употребляют строго дозированно, не злоупотребляя.
Ежедневно необходимо гулять на свежем воздухе, полноценно высыпаться, в обязательном порядке насыщать организм минеральными веществами и витаминами. При переутомлении требуется стараться отдыхать, не брать на себя непомерную физическую нагрузку.
источник