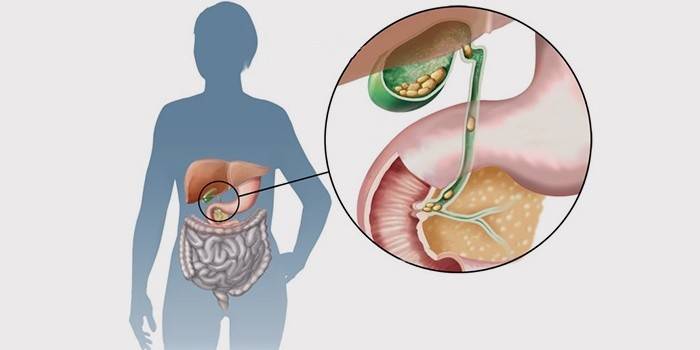
Желчекаменная болезнь и метеоризм очень часто встречаются вместе. Это обычное простое совпадение или все же желчекаменная болезнь служит причиной вздутия кишечника? И если это так, то почему?
И начнем мы наш разговор мы с утверждения, что все люди, у которых есть камни в желчном пузыре, страдают нарушением обмена веществ в организме
И этому есть доказательство — очевидное и неоспоримое — камни в желчном пузыре. Потому что они — это результат возникшего, по какой-то причине, нарушения обмена веществ.
Раз есть камни в желчном пузыре, значит есть (или, по крайней мере, было в прошлом) нарушение обмена веществ.
Но позвольте спросить вас, как вы думаете, если во всем организме нарушается обмен веществ, возможно ли, чтобы от этого пострадал только состав желчи? Нет, конечно. Страдают и другие органы, ткани и жидкости.
Камни в желчном пузыре — свидетельство нарушения жирового обмена. Такие же свидетельства этого нарушения можно найти в печени (жировой гепатоз), поджелудочной железе (жировая инфильтрация поджелудочной железы) и даже в самом желчном пузыре (холестероз стенки желчного пузыря).
Подробная информация о каждом докторе, фото, рейтинг, отзывы, быстрая и удобная запись на прием.
Нужно ли говорить о том, что эти изменения отрицательно сказываются на работе этих органов, на том, как они выполняют свои функции. А одна из основных функций всех перечисленных органов — пищеварительная.
Вот и напрашивается вывод: при нарушении жирового обмена в организме, появляются определенные
И эти изменения приводят к нарушению их работы. И, в конечном итоге, к ухудшению пищеварения.
А вздутие кишечника — это один из симптомов нарушения пищеварения.
Кстати, эти изменения иногда не минуют даже крохотный Фатеров сосочек, сфинктер Одди и другие сфинктеры желчевыводящих путей!
Здесь я хочу подчеркнуть вот что: не камни, находящиеся в желчном пузыре, виноваты в том, что печень, поджелудочная железа, желчевыводящие протоки и двенадцатиперстная кишка стали хуже работать. Виноват в этом нарушенный обмен веществ в организме.
Ученые провели много исследований и убедились: камни, если они лежат в желчном пузыре спокойно и не вызывают приступов острого холецистита, не повинны в нарушении работы других органов. Более того, нарушения в печени, поджелудочной железе и других органов очень часто возникают еще до того, как появляются камни в желчном пузыре.
Само собой понятно, что в такой ситуации операция удаления желчного пузыря не улучшит работу этих органов. Ведь она не удаляет причину нарушений, не нормализует обмен веществ в организме.
Если же приступы есть или были когда-то, то к нарушенному обмену веществ присоединяется еще и хронический источник инфекции — желчный пузырь с камнями — постоянная и реальная угроза благополучию всего организма. И благополучию таких органов как печень, поджелудочная железа, двенадцатиперстная кишка, желчевыводящие пути. И здесь уж удалять его просто необходимо. Особенно, если приступы частые. Потому что в этой ситуации только удаление инфицированного желчного пузыря с камнями может спасти положение.
Зачем я это все рассказываю?
Для того чтобы объяснить почему у тех, кто страдает желчекаменной болезнью, очень часто возникает нарушение пищеварения. Причем такое нарушение может возникнуть даже тогда, когда приступов острого холецистита не было никогда. А ведь вздутие кишечника — это один из признаков нарушения пищеварения!
Итак, главная причина нарушения пищеварения в организме человека, страдающего желчекаменной болезнью — это нарушенный обмен веществ, в частности — жировой обмен. О том, что он нарушен, красноречиво и неоспоримо свидетельствуют камни в желчном пузыре.
Но хотелось бы, я думаю, знать: к каким именно нарушениям приводит неправильный обмен веществ.
По научным данным у 65-76% людей, страдающих желчекаменной болезнью, при ультразвуковом исследовании находят изменения в структуре печени. Эти изменения соответствуют признакам жирового гепатоза.
При этом часто нарушается синтез желчи клетками печени. То есть, проще говоря, клетки печени начинают вырабатывать «неправильную» желчь. А это ведет к тому, что строгая концентрация веществ в желчи нарушается. Нарушается их строгое соотношение. И увеличивается риск образования камней.
Кроме того, нарушается еще и выделение желчи из клеток печени в желчные протоки. А все это тоже ведет к нарушению пищеварения. И, что важно, удаление желчного пузыря не улучшает ситуацию.
У людей, страдающих желчекаменной болезнью, очень часто оказываются измененными как сам желчный пузырь, так и желчевыводящие пути. Это приводит к нарушению слаженности и своевременности их работы. Возникает так называемая дисфункция или дискинезия желчевыводящих путей.
Практически у всех пациентов, страдающих желчекаменной болезнью, есть изменения в структуре поджелудочной железы. Так называемая жировая инфильтрация.
Рано или поздно это приводит к нарушению функции поджелудочной железы. И очень часто это нарушение выражается в недостаточном синтезе пищеварительных ферментов. Возникает, так называемая, недостаточность поджелудочной железы. Но, если пищеварительных ферментов мало, то пищеварение никак не может быть хорошим.
Представьте себе: в кишечник поступает пища, которую нужно обработать, расщепить и всосать в кровь. Для этих целей сюда же, в кишечник, поступает желчь и пищеварительные ферменты поджелудочной железы.
Но желчь поступает «неправильного» состава. Да и не вовремя. А пищеварительных ферментов вообще не хватает. Может ли в этом случае работать нормально кишечник? Конечно, нет. Конечно же, работа его нарушается, и может возникнуть много неприятных последствий этого нарушения. И одно из этих последствий — повышенное газообразование.
У многих людей, страдающих желчекаменной болезнью, возникают нарушения работы органов пищеварения. И в этих нарушениях не виноват желчный пузырь с камнями, если нет, и никогда не было приступов желчекаменной колики и острого калькулезного холецистита. Виновато нарушение обмена веществ в организме. Операция, в таком случае, не сможет нормализовать работу этих органов, потому что она не сможет нормализовать нарушенный обмен веществ.
Нарушение же работы пищеварительных органов неминуемо ведет к нарушению пищеварения и возникновению различных симптомов. Один из таких симптомов — вздутие кишечника.
Именно поэтому часто возникает метеоризм у людей, страдающих желчекаменной болезнью. Не зависимо от того, были приступы острого холецистита или их не было никогда. Не зависимо от того, сколько времени находятся камни в желчном пузыре. И не зависимо от того, была ли сделана операция удаления желчного пузыря.
Вы можете задать их мне вот здесь, или доктору, заполнив форму, которую вы видите ниже.
источник
Камни образуются в желчном пузыре — маленьком грушевидном органе, находящемся в нижней части печени. Причин этому – множество. О появлении камней сигнализируют определенные симптомы. Как распознать болезнь, пояснит Joinfo.ua.
Желчный пузырь концентрирует и хранит желчь — зеленовато-желтую пищеварительную жидкость, вырабатываемую в печени. При транспортировке в желчный пузырь могут начать образовываться отвердевшие частицы, которые и называются желчными камнями. Сначала они мелкие, как песчинки, а со временем становятся крупными, как галька.
В некоторых случаях желчные камни безвредны, но нередко у пациентов диагностировались разрывы желчного пузыря, что иногда приводило к летальному исходу. Поэтому, если вы начинаете ощущать боль в области живота, немедленно обратитесь к доктору, чтобы заболевание не развивалось.
То, как образуются камни в желчном пузыре, зависит от множества факторов, которые влияют на концентрацию и процесс хранения желчи. Прежде всего, это – дисбаланс компонентов желчи, скорость поступления желчи из пузыря и даже врожденные анатомические аномалии.
Камни в желчном – распространенное заболевание, которым, согласно статистике, страдает около десяти процентов населения Земли. Особенно часто этому недугу подвластны женщины, достигшие сорокалетнего возраста, которые на протяжении жизни предпочитали жирную пищу.
Некоторые другие заболевания, такие как диабет, сбои в работе печени, щитовидной железы или изменение состава крови способны провоцировать образование камней в желчном пузыре. Полезно знать, что пища с высоким содержанием жиров и холестерина может повысить содержание холестерина или жирных кислот в желчи и увеличить тем самым риск образования камней. Поэтому следите за своим питанием. Но и диеты, направленные на быструю потерю веса также меняют состав желчи.
Чаще всего камни в желчном пузыре ничем не дают о себе знать. Обычно они обнаруживаются случайно при ультразвуковом исследовании органов брюшной полости. Изначально болевые ощущения бывают легкими, больше похожими на вздутие живота, несварение или переедание, чем на что-то более серьезное.
Наиболее распространенными симптомами являются изжога, тошнота и боль в верхней части живота или груди.
У большинства пациентов осложнения возникают по причине механического воздействия камней на органы. Эти образования вызывают закупорку желчных протоков, инфекцию и воспалительные процессы. Все это очень серьезно и требует незамедлительного лечения. Так, например, холецистит (инфекция желчного пузыря) если его не лечить, может привести к гангрене и перфорации желчного пузыря. Инфекция, будучи локализованной на одном органе, может быстро распространиться и на другие, а также попасть в кровь, что чрезвычайно опасно.
Диета с низким содержанием жиров и высоким содержанием клетчатки, включение в меню фруктов и овощей, а также поддержание идеальной массы тела поможет снизить риск образования желчных камней. Регулярное сбалансированное питание и здоровый образ жизни — это ключ к здоровью желчного пузыря (да и не только его).
Специалисты говорят, что потребление натурального кофе в умеренных количествах может снизить риск образования камней в желчном пузыре. Это объясняется тем, что кофе очищает желчь, что и предотвращает образование камней.
Если вы стали часто ощущать боли в области живота, не откладывая на потом, обращайтесь к специалистам. Доктора проведут необходимые исследования и назначат лечение, предотвращающее развитие заболевания.
источник
Желчный пузырь — это небольшого размера орган, который находится чуть ниже печени. Он, как следует из названия, отвечает за выработку желчи, вещества, способствующего расщеплению жиров в процессе пищеварения.
Несмотря на то, что данные симптомы могут быть связаны с другими заболеваниями, если они присутствуют в совокупности, очень важно незамедлительно проконсультироваться с врачом, чтобы исключить возможные осложнения в дальнейшем.
Желчный пузырь — это небольшого размера орган, который находится чуть ниже печени. Он, как следует из названия, отвечает за выработку желчи, вещества, способствующего расщеплению жиров в процессе пищеварения.
Когда желудок и кишечник переваривают пищу, желчь высвобождается через общий желчный проток, а затем выполняет свою функцию в тонком кишечнике.
Заболевания, связанные с работой желчного пузыря, как правило, возникают, когда что-то блокирует поток желчи через протоки. Почти всегда это связано с наличием камней в желчном пузыре.
Они формируются из веществ, которые накапливаются и затвердевают. Происходит так либо по причине их неправильного переваривания, либо из-за чрезмерного их потребления.
И несмотря на то, что желчный пузырь не относится к жизненно важным органам, его некорректная работа может существенно снизить качество жизни пациента.
Поэтому неплохо было бы знать симптомы, которые могут предупредить нас о наличии проблемы с этим органом. Тогда мы сможем вовремя принять соответствующие меры.
Узнайте, на что нужно обратить свое внимание!
1. Боль в животе
Одним из распространенных симптомов наличия камней в желчном пузыре являются боли в верхней правой части живота, чуть ниже ребер.
Затем боль распространяется на центральную и нижнюю части живота, а иногда затрагивает и верхнюю часть спины.
Обычно болевые ощущения длятся не более 15 минут, хотя бывают случаи, когда боль не проходит в течение нескольких часов или появляется во время сна.
2. Расстройство желудка
Поскольку желчный пузырь участвует в пищеварительном процессе, изменения в его работе могут вызвать постоянные несварения и газы.
Все дело в том, что когда желчные соки не доходят до кишечника должным образом, из-за закупоривания или воспаления протоков, процесс пищеварения затрудняется и человек страдает от вздутия живота.
Частыми явлениями станут отрыжка, метеоризм и другие признаки медленного пищеварения.
Чаще всего дискомфорт наблюдается после приема пищи, особенно после тяжелой.
3. Тошнота и рвота
Тошнота и рвота также могут стать сигналами того, что желчный пузырь не в порядке (что ему тяжело использовать соки в процессе переваривания жиров).
Наличие камней в желчных протоках может вызвать скопление шлаков, что с течением времени, проявится в виде рвоты или ощущения тяжести и сдавливания в желудке.
Иногда такое состояние будет сопровождаться головокружением и повышенной температурой тела.
4. Отсутствие аппетита
Внезапная потеря аппетита является симптомом, который заслуживает тщательного анализа со стороны врачей, потому что, как правило, это является сигналом развития хронических заболеваний.
Если у вас не возникает желания поесть в течение нескольких дней, то, возможно, у вас формируются камни в желчном пузыре или воспалены желчные протоки.
По мере прогрессирования заболевания пациенты будут замечать у себя на теле отеки и чувствовать постоянную тяжесть.
Скопление желчи в желчном пузыре может привести к появлению проблем с работой печени и трудностям с пищеварением, через несколько дней это придаст коже и белкам глаз желтоватый оттенок.
Так происходит потому, что вещество остается в крови и легко попадает в клетки и ткани всего организма.
6. Изменения в моче
Несмотря на то, что обычно какие-либо изменения в моче связывают с проблемами почек, это может быть и симптомом расстройства желчного пузыря.
Желчные пигменты, которые скапливаются вместе с камнями, придают моче насыщенно желтый или даже коричневый цвет.
Пищеварительные расстройства, связанные с некорректной работой желчного пузыря, могут стать причиной частых приступов диареи.
Данный симптом обычно сопровождается вздутием живота и ноющей болью, которая «разливается» по всему животу.
8. Изменения в стуле
Камни в желчном пузыре формируются из смеси желчи, холестерина и билирубина, которые при затвердевании затрудняют процесс пищеварения и усиливают боль.
А поскольку они могут быстро увеличиваться в размерах, протоки просто блокируются, в результате стул может изменить свой цвет (стать бледным, как глина).
9. Повышенная температура тела
Озноб или лихорадка, появляющиеся вместе с расстройством пищеварения, могут предупреждать вас о наличии камней в желчном пузыре или о какой-либо инфекции в его протоках.
10. Боль в груди
Закупорка желчных протоков влияет на увеличение количества кислоты в желудке, что вызывает рефлюкс или изжогу.
А поскольку соки «выталкиваются» наверх, в грудь, ощущения у человека могут походить даже на сердечный приступ.
Анализ всех вышеперечисленных симптомов имеет решающее значение для своевременной диагностики и лечения. И если вы заметили у себя сразу несколько из них, не ждите, а записывайтесь на прием к врачу. опубликовано econet.ru
Понравилась статья? Тогда поддержи нас, жми:
источник
Чувствуя боль в области живота, мы начинаем строить предположения о том, какой внутренний орган нас подводит. Как правило, люди склонны думать, что болит желудок, печень или почки. И лишь единицы задумываются о здоровье желчного пузыря.
Этот орган расположен под печенью. Основная функция желчного пузыря #8212; хранение и выделение желчи, которую вырабатывает печень. Когда пищеварительная система переваривает пищу, часть этой желчи отправляется в тонкую кишку.
Одно из самых известных заболеваний желчного пузыря — желчнокаменная болезнь. При этом заболевании, в желчном пузыре образуются камни и песок. Человек может долго жить, не испытывая боли и дискомфорта, и даже не догадываясь о существовании камней.
Однако, у многих больных рано или поздно возникают желчные колики. Это вызвано тем, что камни в желчном пузыре блокируют желчный проход. Как правило, проблемы с желчным пузырём возникают тогда, когда что-либо препятствует выходу желчи.
В таких случаях необходима операция для его удаления. При этом жизнь без желчного пузыря не заканчивается. Необходимо в послеоперационное время дать организму приспособиться. Это касается переходу на диетическое питание, обязательно исключить из рациона питания жирную и острую еду.
Ещё одно распространённое заболевание #8212; холецистит (острое воспаление желчного пузыря). Он может быть вызван наличием камней или же инфекцией. Как правило, воспаление сопровождается повышением температуры тела. В таких случаях больному необходима срочная госпитализация.
Иногда возникают хронические заболевания желчного пузыря. В этом случае правильная работа органа может быть нарушена, например, из-за рубцов, оставшихся после камней или периодически возникающих воспалений.
- тупая, резкая, спазматическая боль в верхней части или середине живота;
- боль, «отдающая» под правую лопатку;
- вздутие живота;
- тошнота, рвота;
- повышенная температура;
- возможно появление жёлтого оттенка глазных белков и кожи.
Во многих случаях, болезнь желчного пузыря развивается годами, и никак не заявляет о себе до определённого времени. Даже если Вы не испытываете боли в животе, не стоит думать, что Ваш желчный пузырь здоров. Врачи рекомендуют следить за своим здоровьем и периодически проходить обследование. Выявление заболеваний на ранней стадии может помочь Вам избежать хирургического удаления желчного пузыря.
Нередко встречается загиб желчного пузыря. который можно определить, пройдя УЗИ. Такая деформация шейки желчного пузыря может произойти в период желчнокаменной болезни. Такой перегиб желчного пузыря, как правило, подвергается серьезному лечению, так как может нарушиться нормальное кровообращение.
Симптомами такого недуга могут служить боли в правом боку, потливость, слабость, тошнота, а также ощущение вздутия живота. По-другому дело обстоит с перегибом желчного пузыря у детей, в силу еще не полной развитости организма. Современен, ребенок вырастит, и его органы займут свое правильное место в организме.
Важную роль при желчнокаменной болезни играет правильный выбор питания, а точнее диета, которая способна обеспечить спокойный период выздоровления. Для лучшего оттока желчи приём пищи необходимо принимать 5-6 раз в день и понемногу. Меню в таком случае необходимо подбирать из продуктов, не жирных и малокалорийных, пример которых можно скачать тут в формате Excel в таблице и пользоваться у себя дома с компьютера.
Жареное, острое, холодное, алкоголь и вода газированная, могут вызвать обострение болезни. Овощи, продукты растительного происхождения – помогут поддерживать в растворенном виде холестерин в желчи, что будет способствовать повышению самой щёлочи.
Перегибом желчного пузыря называют такую его аномалию, когда в органе возникает одна или несколько перетяжек на разном уровне, в результате вместо мешотчатой формы пузырь приобретает форму бумеранга, «песочных часов» или любую другую.
Эта патология приводит к нарушению нормальной сократительной функции данного органа, в результате желчь в нем застаивается, что может привести к осложнениям.
Лечение неосложненной патологии в основном консервативное.
Перегиб желчного пузыря может быть врожденным и приобретенным.
Причины появления перетяжки в органе на момент рождения неизвестны, чаще всего имеет место наследственная аномалия (если у одного из родителей имеется такая форма органа).
Приобретенный перегиб появляется в результате:
- 1) Желчнокаменной болезни. когда пузырь перекручивается, будучи наполнен камнями;
- 2) Воспаления слизистой оболочки желчного пузыря (холецистита ) с последующим распространением воспалительного процесса на окружающую пузырь серозную оболочку или брюшину (перихолецистит);
- 3) Спаек, образованных из окружающей пузырь брюшины;
- 4) Поднятия тяжестей;
- 5) Травмы печени;
- 6) Увеличение размеров печени вследствие гепатозов, гепатита, циррозов ;
- 7) Опущение внутренних органов вследствие резкой потери веса (при диетах, тяжелых болезнях, раке III и IV стадии);
- 8) Гиподинамия, особенно сопровождающаяся периодическим перееданием после периода голодания.
Врожденный перегиб желчного пузыря зачастую является находкой на УЗИ, которое проводится по любому другому поводу.
Но при значительно деформированном пузыре его симптомы – тошнота, срыгивания, периодическое вздутие живота – могут появляться уже и у грудничка, когда его переводят с цельномолочной пищи на более твердую «взрослую» пищу.
Чаще всего не сильно выраженные врожденные деформации желчного пузыря проявляются в школьном возрасте, когда возникают:
- тошнота с утра и после еды;
- вздутие живота после употребления жирной или жареной пищи;
- дискомфорт в правом подреберье ;
- рвоты;
- горечь во рту ;
- нежелание употреблять жирную пищу;
- желтый налет на языке.
Симптомы приобретенных деформаций желчного пузыря зависит от степени нарушения проходимости органа, а также локализации перетяжек:
- 1) Если произошло скручивание пузыря по продольной оси, то это редко проявляется какими-либо признаками.
- 2) Если возникло несколько перегибов пузыря по продольной оси, то это вызывает перекручивание и его сосудов. В результате нарушения трофики органа возникают сильные боли под ребрами справа, тошнота, рвота, слабость, учащение пульса.
- 3) При локализации перетяжки между дном и телом пузыря будут отмечаться боли не столько в правом подреберье, сколько в области грудины, в области правой лопатки и под ключицей справа. Также для такого перегиба характерны тошнота, рвота.
- 4) Самой опасной локализацией перегиба является нарушение нормального сообщения между его телом и шейкой. Это проявляется симптомами, требующими срочной врачебной помощи: сильной болью справа, отдающей в межлопаточную область, тошнотой, изменением цвета лица, повышением температуры.
Установить диагноз с локализацией перегиба можно по УЗИ органов брюшной полости. Она должна проводиться после определенной подготовки: соблюдения в течение трех дней до исследования бесшлаковой диеты, клизмы накануне вечером. Делается УЗИ только натощак.
Для того, чтобы оценит функцию деформированного желчного пузыря, необходимо проведение УЗИ повторно, после желчегонного завтрака (это может быть и введение специальных препаратов), принимаемого возле кабинета диагностики.
Если перегиб желчного пузыря имеет врожденный характер и не проявляется симптомами, то главное в лечении – соблюдение диеты и прием отваров трав для того, чтобы поддерживать мышцы стенки органа в тонусе, не допуская образования в нем камней.
При неосложненных перегибах, имеющих клинические проявления, вышеуказанное лечение дополняется приемом медикаментов и физиотерапией. Если страдает кровоснабжение органа, или произошла перфорация его стенки, применяется оперативное лечение – лапароскопическое его удаление.
Чем строже относиться к выполнению всех описанных ниже правил, тем меньше вероятность развития осложнений заболевания. Для этого:
1) Исключается прием:
- жирной пищи (особенно животных жиров);
- острых блюд;
- кислых продуктов;
- кондитерских изделий, варенья, сахара, меда.
2) Питание – дробное, частое.
3) Большая часть рациона – каши, запеченные или отварные овощи (особенно тыкву) и фрукты.
4) Мясо и рыба – варенные, запеченные, паровые – нежирных сортов.
5) Необходимо пить достаточное количество жидкости.
Отвар кукурузных рылец, желчегонный сбор, куда входят тысячелистник, бессмертник, мята перечная – те народные средства, без которых терапия перегиба пузыря будет отличаться большей эффективностью.
Также врачи назначают прием перги, кукурузного масла, залитой водой и настоянной цветочной пыльцы.
Применяются электрофорез на область желчного пузыря с новокаином, ультразвуковая терапия.
Рекомендуют также периодически проводить «слепое зондирование» с приемом «Сорбита» или других желчегонных препаратов.
О наличии глистов говорит ЗАПАХ изо рта! Раз в день пейте воду с каплей.
Грибок ногтя боится этого как огня! Если в прохладную воду.
Правильная и слаженная работа желудочно-кишечного тракта – залог здоровья человека. И как только с ним хоть что-то не в порядке, возникает ряд вопросов, которые большинство людей решают подручными средствами, а именно имеющимися в наличие лекарственными препаратами.
К примеру, если возникает метеоризм после приёма пищи, медикаментов, родов и многих других естественных жизненных ситуаций, то человек моментальное пытается устранить его путём приёма ряда лекарств. И лишь иногда поступает правильно. Ведь таким образом излечивается не основная причина вздутия живота, а лишь её последствия. Только своевременно избавившись от основного заболевания и проблем с желудочно-кишечным трактом, можно быть уверенным в своём здоровье и отличном самочувствии на долгие годы.
Только человека с абсолютно здоровым пищеводом не беспокоит метеоризм после еды. Конечно, у большинства людей он появляется довольно редко. И причиной тому могут послужить продукты, употребляемые во время трапезы. Так, мало кто может похвастаться тем, что бобовые не вызывают метеоризма. Либо капуста, приготовленная в любом виде, не способствует газам. Среди продуктов, вызывающих метеоризм после еды можно выделить: острый перец, брокколи, газированные напитки, жареную пищу, пряные блюда, копчёности и ещё с десяток продуктов влияющих таким образом на работу желудочно-кишечного тракта.
Для некоторых метеоризм после еды привычен и является естественным явлением после трапезы. Данное обстоятельство вызвано хроническим дисбактериозом. Бактерия хеликобактер пилори «отлично» знает своё дело и не упускает случая, чтобы нарушить процесс пищеварения. Кроме того, недостаток ферментов способных правильно и в полном объёме расщеплять полученный объём пищи, так же вызывает метеоризм после еды. Только зачатую, он возникает из-за обильных порций, которые пищевод просто не в состоянии своевременно переварить. Действенную помощь, в данном случае, действительно окажут ферментные препараты. Они поспособствуют скорейшей переработке пищи и выведению её наружу.
Если исключить из вариантов плохое усвоение продуктов и их особые свойства, влияющие на организм, то можно выделить какие под собой имеет метеоризм после еды причины:
болезни желудочно-кишечного тракта;
опухоли в верхних и нижних отделах пищевода;
недостаточную естественную ферментацию;
лекарственные препараты, вызывающие метеоризм после еды;
инфекционные заболевания, влияющие на работу желудочно-кишечного такта.
Если человек предрасположен к различным хроническим заболеваниям, то метеоризм поле еды является для него естественным физиологическим процессом. Как и от любых других симптомов полностью от него избавиться можно исключительно после того, как первопричина(заболевание) будет устранена и организм человека приведён в нормальное состояние.
Хирургическое вмешательство всегда оставляет за собой последствия и одним из них является метеоризм после операции. Особенно он характерен для пациентов перенесших оперативное вмешательство на желудочно-кишечном тракте.
Рассматривая метеоризм после операции можно сказать, что его активность и воздействие зависит от многих факторов:
сложности оперативного вмешательства и его влияния на желудочно-кишечный тракт;
избыточного веса пациента;
наличия сопутствующих хронических заболеваний пищевода;
состояния здоровья пациента на момент проведения операции.
По наблюдениям медиков метеоризм после операции с большей силой проявляется на третий день. Причиной тому – уменьшение приёма обезболивающих препаратов сдерживающих негативные последствия и уменьшающих болезненное состояние пациента. В результате того, что в процессе операции петли кишечника, хоть и аккуратно, но перемещались, подобное «отношение» ему отнюдь не понравилось. Привычная работа сбилась, а выводящие функции снизились до минимума. Как результат может развиться интоксикация организма.
Удивительно, но для того, чтобы уменьшить метеоризм после операции следует вернуть движение в свою жизнь. Даже минимальная зарядка для конечностей может «оживить» моторику.
Такие небольшие неполадки с организмом, как метеоризм после родов, вполне естественны и случаются практически со всеми женщинами, разрешившимися от бремени. Сказать, что эта проблема не разрешима, значит слукавить. Ведь сам по себе физиологический процесс вполне естественный. Метеоризм после родов наступает в результате смещения большинства органов желудочно-кишечного тракта во время беременности. Увеличивающаяся матка и растущий плод, не могут занимать минимальное пространство в брюшной полости. А это значит, что все другие органы просто обязаны «подвинуться». Восстановление привычного месторасположения займёт около 1-2 месяцев. Лёгкий дискомфорт можно снизить при помощи правильно подобранного питания и отказа от употребления газообразующих продуктов.
Как и при любом хирургическом вмешательстве, метеоризм после удаления желчного пузыря является одной из проблем, с которыми нужно справиться. Количество ферментов заметно снизилось и переваривать пиццу, а тем более выводить продукты распада, стало намного сложнее. После такой сложной операции рекомендована специальная диета, подобрать которую должен гастроэнтеролог, а также курс ферментосодержащих препаратов. В данном случае нужно помнить, что организм уже никогда не придёт в привычное состояние, но облегчить его можно, если соблюдать все рекомендации врача.
Не стоит искать долго ответов на вопрос: «Почему возникает метеоризм после антибиотиков?». Всё ясно, даже человеку далёкому от медицины. Свойства антибиотических препаратов таковы, что они пагубно влияют на флору кишечника и «убивают» полезные микроорганизмы. В результате нарушается перистальтика, появляются запоры и метеоризм с повышенным газообразованием.
На данный момент, каждый врач, при назначении курса антибиотиков прописывает и различные лактобактерии. Это помогает если не сохранить привычную флору, то заселить кишечник необходимыми микроорганизмами. Метеоризм после антибиотиков проходит довольно быстро, если отыскать себе правильных помощников.
Для некоторых людей, особенно представительниц прекрасного пола, метеоризм после секса естественное явление. При этом оно доставляет массу неудобств, а от самой физической близости нет никакого удовлетворения. Иногда, приступы настолько сильны, что переходят в режущие боли. В данном случае основная проблема может крыться не только в нарушении обмена веществ, но и гельминтерах. Именно глисты провоцируют подобное состояние. Конечно, не стоит исключать в данном случае и болезни внутренних органов.
Метеоризм после чего либо вполне естественен и излечим. Стоит лишь приложить минимум усилий и здоровое пищеварение вернётся к Вам.
источник
Желчнокаменная болезнь – это хроническое наследственно обусловленное заболевание желчного пузыря с образованием камней в самом органе и (или) в желчевыводящих путях. В России встречается у 15% жителей.
Холелитиаз — это полиэтиологическая патология. Для образования камней в полости желчного пузыря необходимы следующие условия:
- Перенасыщение жёлчи холестерином. В норме холестерин равномерно растворён в секретируемой печенью жидкости. При различных отклонениях (ожирение, гиперхолестеринемия и т.п.) кристаллы холестерина выпадают в осадок и постепенно увеличивают свой объём.
- Нуклеация кристаллов холестерина. За данный процесс отвечает гликопротеин-муциновый гель, он всегда находится на внутренней оболочке желчного пузыря и захватывает везикулы (жидкие кристаллы) с холестерином, которые постепенно отвердевают под воздействием солей кальция (карбонаты, билирубинаты, фосфаты).
- Уменьшение сократительной активности желчного пузыря. Подобное отклонение имеется у 100% больных. На фоне снижения чувствительности рецепторов к холецистокинину или нарушения нервной регуляции моторика снижается.
Основными факторами риска являются:
- возраст старше 40 лет;
- женский пол (у мужчин патология встречается в 3-4 раза реже);
- отягощённый семейный анамнез (повышает риск развития в 5-6 раз);
- избыточный вес и ожирение (ИМТ более 25);
- сахарный диабет;
- заболевания печени и желчного пузыря (цирроз, хронический гепатит, хронический холецистит);
- использование медикаментов, снижающих моторику желчевыводящих путей (например, цефтриаксон или преднизолон);
- резкое похудание (более 20 кг за 3 месяца);
- поражение дистальных отделов подвздошной кишки;
- длительная функциональная неактивность органа (при парентеральном питании).
В зависимости от механизма развития желчнокаменной болезни выделяют следующие типы камней:
- Холестериновые камни – до 95% всех случаев.
- Пигментные камни. Чёрные появляются у людей старческого возраста на фоне алкоголизма, гемолитической анемии или цирроза печени. Коричневые камни образуются в ходе воздействия ферментов бактериальных агентов на жёлчные пигменты.
- Известковые камни. Основная причина – повышенное употребление минеральных солей с пищей или некачественной питьевой водой.
Проявления заболевания могут быть различными. Около 70% людей, имеющих конкременты в желчном пузыре или общем выводящем протоке, не предъявляют жалоб вообще. Выделены следующие формы патологии:
- латентное камненосительство;
- диспепсическая;
- болевая;
- рак желчного пузыря.
Основные жалобы связаны с расстройствами со стороны желудочно-кишечного тракта. После еды возникает чувство дискомфорта и тяжести в эпигастральной области, а так же раннего переполнения желудка. В редких случаях могут быть: метеоризм, изжога и привкус горечи во рту. Стул может быть неустойчивым, при котором запоры сменяются диареей каждые несколько дней.
Данная разновидность может протекать по типу желчной колики (75% случаев) или торпидных болей.
Первый вариант характеризуется внезапными сильными периодами острых болей в правом подреберье, возникающих после погрешностей в диете (употребление жирного, жареного). Может быть иррадиация в правую половину поясницы и правую лопатку. Рефлекторно в 70% случаев регистрируется рвота горечью без последующего облегчения. Длительность приступа – не более 6 часов, если выше – это признаки острого холецистита (частые повторные приступы, повышение температуры тела, симптоматика локального перитонита).
У 100% больных с раком желчного пузыря наблюдаются признаки холелитиаза. Поэтому, онкопатология выделена в особую форму желчнокаменной болезни.
Ведущей причиной формирования пролиферативных заболеваний является раздражение стенки пузыря скопившимися камнями, воздействие жёлчи с изменённым химическим составом, токсическое влияние бактерий. Доброкачественные опухоли, как правило, не встречаются.
Диагностика заболевания весьма затруднительная. В большинстве случаев клинически выраженное наличие камней в просвете пузыря сочетается с признаками воспаления. Для точной постановки диагноза используются следующие методы:
- Ультразвуковое исследование. При УЗИ чётко визуализируются камни, определяется их локализация. При обтурации выводящих путей объём желчного пузыря увеличен, а стенки истончены (при воспалительном процессе они утолщены и складчатые)
- Обзорная рентгенография органов брюшной полости. Позволяет обнаружить лишь около 30-50% имеющихся камней.
- Холецистография – рентгенологическое исследование после введения контрастных веществ. Путь может быть внутривенным или пероральным (через рот). Оценивается сократимость гладкой мускулатуры органа и проходимость выводящих путей.
- Эндоскопическая ретроградная холангиография (ЭРХГ) – контрастирование общего желчного протока посредством установки канюли в большой сосочек двенадцатиперстной кишки. Достоинство метода – после обнаружения камней можно начать его разрушение и экстракцию.
- МРТ – высоко информативный метод, позволяющий выявлять камни диаметром более 2 мм.
- Эндоскопическое ультразвуковое исследование – изучение биллиарной системы посредством введения датчика в двенадцатиперстную кишку.
- Радиоизотопная диагностика. В кровь пациенту вводится радиофармпрепарат, который скапливается в полости желчного пузыря. По степени окрашивания оценивается форма, объём, наличие конкрементов.
Так же назначаются общий анализ крови и мочи и биохимия крови с целью выявления воспалительного процесса, установления его этиологии, установления степени нарушения функций печени и желчевыводящих путей, нарушений со стороны липидного спектра.
Нехирургическое лечение может осуществляться только при следующих условиях:
- течение заболевания без осложнений;
- наличие одиночных контрастируемых камней, диаметром менее 1 см;
- сохранённая сократительная активность пузыря;
- множественные камни, диаметром менее 0,5 см;
- профилактика холелитиаза при высоких литогенных свойствах жёлчи;
- отказ больного от проведения операции.
Цель консервативной терапии – устранение проявлений болевого синдрома, предупреждение приступов желчной колики и использование препаратов для непрямого растворения желчных камней. Назначаются следующие группы средств:
- Спазмолитики. Рекомендованы к применению всем больным с болевой формой. Они не только быстро устраняют острые боли, но и являются единственным методом профилактики повторных приступов.
- Медикаменты для растворения желчных камней. Назначаются препараты урсодезоксихолевой кислоты (если терапия неэффективная в течение 12 месяцев, то нужно применять хирургические методы), прокинетики (для активизации моторной деятельности стенки пузыря с целью эвакуации камней и их разрушения). При выраженной сократительной активности конкременты растворяются значительно быстрее, особенно мелкие (диаметр до 4 мм).
| Название | Фармакологическая группа | Механизм действия | Способ применения | Средняя стоимость |
| Дротаверин |
Хорошо себя зарекомендовала ударно-волновая литотрипсия. Если размер желчных камней менее 20 мм, а активность гладкой мускулатуры желчного пузыря сохранена, то влияние волны способно устранить причину патологии. Воздействие может осуществляться различными методами:
- электрогидравлический удар;
- эьезоэлектрический удар;
- воздействие магнитнорестриктивного генератора.
Специальное оборудование генерирует несколько ударных волн одновременно и подаёт их в область нахождения камня с различных сторон, в результате суммарная сила концентрируется в зоне конкремента и он разрушается, а «попутные» ткани остаются целыми. Несмотря на высокую эффективность, метод характеризуется большим количеством осложнений:
- желчная колика – 50%;
- острый панкреатит – 3%;
- острый холецистит – 2%;
- механическая желтуха – до 5%;
- гематома печени, желчного пузыря и правой почки – 1%.
Большое значение имеет изменение привычного образа жизни и нормализация питания.
Регулярная физическая активность (бег по утрам, посильные домашние нагрузки или занятия в спорт-центрах) способствуют снижению или поддержанию массы тела и нормализации моторики различных отделов желудочно-кишечного тракта.
Калорийность пищи должна быть умеренной, при ожирении – сниженной. Рекомендуется частый приём пищи – до 5-6 раз в сутки, маленькими порциями. Рацион должен содержать достаточное количество пищевых волокон (свежие фрукты и овощи), злаков. Употребление жирных, острых, жареных блюд категорически запрещено.
Список разрешённых и запрещённых продуктов
источник
Одна из весьма распространенных и настолько же неприятных болезней желудочно-кишечного тракта — это холецистит, или воспаление желчного пузыря. С точностью диагностировать это заболевание можно только после сдачи анализов и прохождения осмотра у врача, однако один из симптомов, которые могут указать на его наличие — это вздутие живота. Почему это происходит, как лечить и как питаться в этом случае? Вся эта информация — далее в статье.
Итак, почему при холецистите происходит вздутие живота? Само заболевание является воспалительным процессом в желчном пузыре. Воспаление, как правило, вызывается заражением органа микрофлорой кишечника, произошедшим в результате нарушения оттока желчи из-за закупоренного пузырного протока.
Чаще всего, холецистит сопровождается осложнением желчнокаменной болезни, поскольку желчный пузырь и печень располагаются близко и оба принимают активное участие в пищеварительных процессах. При нормальных условиях, выход желчи из организма должен происходить через тонкую кишку. Но иногда желчь скапливается в желчном пузыре, что приводит к сильному вздутию живота и болям. Также, подобные скопления сильно повышают риск появления инфекционного заболевания.
На сегодняшний день случаи возникновения холецистита чаще наблюдаются у женщин (для представительниц среднего возраста — в 5-8 раз чаще, чем у их сверстников-мужчин). Тому есть несколько причин:
- Особенности гормонального обмена женского организма. Выработка прогестерона, в разы усиливающаяся в периоды беременности и климакса, может нарушить работу желчного пузыря;
- Также, в период беременности происходит хроническое сдавливание желчного пузыря. Как следствие, в организме нарушается баланс холестерина и желчных кислот, и происходит застой желчи;
- Женщины чаще мужчин прибегают к диетам для сброса лишних килограммов. Однако ограничения в плане еды могут привести к нарушениям моторики (сократительной способности) желчного пузыря.
Если происходит вздутие живота, это, вероятнее всего, указывает на желудочно-кишечную форму холецистита. Другие симптомы болезни включают тошноту, рвоту, изжогу, отрыжку и нарушение стула.
Чтобы вылечить холецистит потребуется, в первую очередь, обратиться к врачу-гастроэнтерологу. Если у пациента хроническая форма заболевания, может потребоваться консультация с диетологом. В целом, для устранения проблемы, придется прибегнуть к комплексному лечению, которое включает три составляющих.
Первая — соблюдение определенной диеты. Точный режим, ежедневное меню и продолжительность указаны далее в статье.
Спазмолитики
Вторая составляющая курса лечения желудочно-кишечного холецистита — применение спазмолитиков при появлении сильных болей. Перечень основных препаратов включает:
- Но-шпу (2 таблетки за прием, до трех раз в сутки);
- Папаверин (рекомендуется — в свечах, ввиду большей эффективности);
- Дюспаталин (1 таблетка за прием, 2 раза в сутки, за 20 минут до приема пищи).
Желчегонные препараты
Третья составляющая данного курса — желчегонные препараты. Тут выбор делает лечащий врач, в зависимости от состояния моторики желчных путей. Это могут быть холеретики, желчегонные травы, минеральные воды (их рекомендуется пить подогретыми, не холодными), холекинетики, тюбажи и т. д.

В первую очередь из рациона придется исключить следующие составляющие ежедневного меню:
- копчености;
- кислые продукты;
- соленые блюда;
- холодные и горячие блюда;
- алкогольные напитки.
Все вышеперечисленное следует заменить легкоусвояемыми жирами и продуктами, которые стимулируют выработку желчи.
Также, пациент должен соблюдать следующие правила:
- употреблять продукты, не слишком нагружающие печень;
- питаться сытно (есть блюда, содержащие оптимальное количество калорий);
- следовать принципу дробного питания, то есть питаться чаще, но небольшими порциями;
- снизить объем употребляемых жиров и углеводов, а уровень белка в рационе оставить прежним.
Чаще всего, если у человека возникла желчнокаменная болезнь и холецистит, ему назначается диета стол №5, которая была специально разработана для людей с больной печенью и желчевыводящими путями.
Меню диеты №5 на неделю:
- Понедельник:
- завтрак: суп из овсянки, сыр, ржаной хлеб;
- ланч: зеленая груша;
- обед: рисовый отвар, рыбные тефтельки, компот из тертых фруктов;
- полдник: стакан молока с низкой жирностью и с мягкими сухарями;
- ужин: винегрет на растительном масле, сваренный яичный желток, кефир (1 стакан) и размягченная курага;
- Вторник:
- завтрак: манная каша с клубничным вареньем, молочно-банановый коктейль с мюслями (1 стакан);
- ланч: творог со сметаной (оба продукта с низкой жирностью) и свежая клубника;
- обед: нежирное молоко (1 стакан), мясной рулет, рисовый суп со сметаной;
- полдник: морковный салат;
- ужин: свекольный салат с черносливом, голубцы с куриным филе, теплый и некрепкий чай;
- Среда:
- завтрак: манная каша с изюмом, творожно-ягодный пудинг, теплый и некрепкий чай с молоком;
- ланч: пюре из фруктов (свежих или вареных);
- обед: гречневый суп, отварная говядина, салат из огурцов и краснокочанной капусты;
- полдник: печеные яблоки с медом;
- ужин: судак в сметане, рисовый отвар, картофельное пюре;
- Четверг:
- завтрак: сырники с курагой, гречневая каша, сыр, отвар шиповника;
- ланч: морковно-яблочный сок, нежирный творог;
- обед: филе, тыквенная каша, зеленый чай с медом;
- полдник: омлет из двух яичных белков и молока;
- ужин: капустный салат с яичным желтком и кальмарами, рис, яблочный сок;
- Пятница:
- завтрак: омлет из яичного белка, морковный салат с сыром, яблочный компот;
- ланч: фруктовый салат (яблоки, банан, распаренный изюм и йогурт);
- обед: кабачковый суп, треска на пару, нежирное молоко (1 стакан);
- полдник: рисовый пудинг;
- ужин: овощная запеканка с куриным филе, некрепкий черный чай, зефир (небольшой кусочек);
- Суббота:
- завтрак: овсяная каша, творог с гранатом, ягодный кисель;
- ланч: отваренная капуста с рисом и кефир (1 стакан);
- обед: свекольник, котлеты из говядины с гречкой, грушевый сок;
- полдник: яблочно-морковное пюре;
- ужин: печеная говядина с яблоками в молочном соусе, тушеная капуста с морковкой, ягодный морс;
- Воскресенье:
- завтрак: омлет из яичного белка с помидорами, нежирный творог с фруктами, молочно-ягодный коктейль;
- ланч: винегрет и отварная рыба;
- обед: рыбные котлеты, картофельное пюре, овощной салат и компот;
- полдник: запеканка с помидорами, сыром и макаронами, травяной отвар с медом;
- ужин: рыбный суп, фруктовый салат (яблоки и тыква), нежирное молоко (1 стакан).
Временной отрезок, в течение которого нужно придерживаться вышеприведенного меню и правил самой диеты, зависит исключительно от серьезности случая и индивидуальных особенностей организма пациента. Если он болен хронической формой холецистита, возможно, потребуется соблюдение диеты №5 в течение полутора-двух лет, или даже большего периода времени.
источник
Наше здоровье немыслимо без этой уникальной и очень сложной по составу жидкости. Она помогает усвоению жиров, поглощению многих витаминов, активизирует перемещение пищи по кишечнику. И, если желчный пузырь, накапливающий желчь, успешно выполняет «свою работу», большинство людей и не знают, где он находится. Все меняется, как только возникают проблемы.
Большинство заболеваний желчного пузыря сопровождается сильными болями в правом подреберье. Именно там, прямо под печенью, находится этот орган пищеварения, похожий на небольшую полую грушу.
Вот 5 наиболее распространенных заболеваний желчного пузыря:
1. Дискинезия желчевыводящих путей. Дело в том, что мышцы желчного пузыря и желчных протоков должны работать в строгом ритме и согласовании, обеспечивая бесперебойное продвижение желчи. Если вдруг происходит сбой, тогда и возникает дискинезия. Причин для дискинезии немало: подвели нервы (невроз, психическая травма, вегетососудистая дистония), сказались инфекции, повлияли заболевания органов брюшной полости (гастрит, дуоденит, язвенная болезнь, энтерит, колит), гинекологические заболевания, гормональные нарушения, аллергические реакции. Мышечная слабость желчных путей возникает и при сидячем образе жизни, неправильном питании.
Симптомы: непостоянные острые боли в правой подложечной области. Иногда они могут быть тупыми и длительными. Приступы возникают обычно после волнений, реже после нарушения диеты, интенсивной физической нагрузки, а иногда и вовсе без видимых причин. Кроме болей, могут быть запоры, поносы, а также периодические приступы тошноты или даже рвота.
2. Желчнокаменная болезнь. Это одно из наиболее частых осложнений дискинезии. Камни образуются из затвердевающей желчи из-за нарушений сокращения мышц и под воздействием избыточного холестерина. Пока камни неподвижно лежат в желчном пузыре, они практически никак не дают о себе знать. Проблемы начинаются при их перемещении и закупорке желчного протока, ведущего в кишечник.
Симптомы желчной колики: резкая боль в правом подреберье или в верхней части живота, горечь во рту, тошнота и рвота. При закупорке протока камнем возникает желтуха.
Развитию заболевания способствуют неправильное питание, избыточное употребление жирной пищи, содержащей холестерин, а также круп и мучных блюд — они препятствуют растворимости холестерина. Люди, в рационе которых много овощей, фруктов и молока, редко «выращивают» в себе желчные камешки. Ожирение, сахарный диабет, подагра, почечнокаменная болезнь, нарушения обменных процессов, артриты, атеросклероз, недостаток витамина А — тоже вызывают угрозу образования желчных камней.
3. Холецистит (воспаление желчного пузыря). Эта болезнь является следствием желчнокаменной болезни. Если камень (при относительно небольших размерах) смог миновать протоки и выпасть в двенадцатиперстную кишку, приступ прекращается сам по себе. Но, если камень оказался крупнее и закупорил желчные пути, вероятно воспаление. Для него характерны внезапная сильная боль, высокая температура, рвота. В этом случае «скорую» нужно вызвать обязательно. А до ее приезда ни в коем случае не ставьте больному грелку, не пытайтесь прочистить желудок.
Нужно иметь в виду, что причиной холецистита могут быть не только камни. Как при большинстве проблем с желчным пузырем, непосредственным толчком к вспышке воспалительного процесса часто становится переедание, особенно употребление жирной и острой пищи, а также алкоголь. Симптомы: для хронического холецистита типична тупая, ноющая (иногда резкая) боль в желчном пузыре, постоянная или возникающая через 1-3 часа после обильного приема пищи или физических нагрузок. Боль может отдавать в область шеи, затылка, правого плеча и лопатки. Нередко возникает ощущение горечи и металлического вкуса во рту, отрыжка, тошнота, метеоризм, возможно чередование запора и поноса, а также раздражительность, бессонница. Желтуха не характерна.
4. Паразитарные заболевания желчного пузыря. Чаще всего они возникают в детском возрасте.
Характерные симптомы — боль в желчном пузыре, расстройства желудка, нарушения функции кишечника, иногда лихорадка, озноб, похудение, кожный зуд. Диагноз можно поставить только при помощи специальных анализов.
Паразитарные поражения нередко приводят к воспалительным процессам в желчном пузыре.
5. Опухоли. Рак желчного пузыря занимает пятое место среди злокачественных опухолей желудочно-кишечного тракта. При доброкачественных опухолях (аденомы, миомы, папилломы и др.) обычно наблюдаются симптомы, характерные для хронического холецистита, а иногда человек и вовсе не замечает никаких изменений. Диагноз устанавливают на основании результатов холецистографии, ультразвукового исследования.
Нередко рак возникает на фоне желчнокаменной болезни и в начальной стадии «маскирует» под нее свои симптомы. В этом его коварство. Когда появляются симптомы, характерные именно для онкологии — интенсивные постоянные боли и пальпируемая бугристая опухоль в правом подреберье, желтуха, потеря веса тела, нарастающая слабость, анемия, — как правило, поражение желчного пузыря уже заходит весьма далеко. Такое положение дел — еще один, может, наиболее весомый аргумент для своевременного похода к врачу при любых недомоганиях, связанных с желчным пузырем.
Чтобы наладить правильную работу мышц желчного пузыря, врачи советуют:
- принимать пищу в одно и то же время, 4-5 раз в день, и небольшими порциями;
- не носить одежду, стягивающую живот (корсеты, тугие пояса);
- не ложиться спать в течение 2 часов после еды;
- при подъеме тяжестей, при мытье пола, работе на садовом участке желательно не наклоняться, а приседать;
- кровать надо расположить под небольшим наклоном, приподняв изголовье на 3-4 см (можно подложить брусок под ножки);
- желательно отказаться от употребления газированных напитков, острой и соленой пищи, маринадов, жирного, сладкого, жареного и копченого;
- физические упражнения, не связанные с подъемом тяжестей и сильным напряжением мышц брюшного пресса, не противопоказаны, а даже полезны.
При лечении заболеваний достаточно эффективно применение минеральных вод в санаториях. В списке рекомендуемых курортов: Железноводск (Россия, Ставропольский край), Моршин и Трускавец (Украина), Боржоми (Грузия), Карловы Вары (Чехия), Друскининкай (Литва) и др. Противопоказания для курортного лечения — наличие камней в желчном пузыре. А еще врачи советуют пить минеральную воду только в слегка подогретом (40-45 градусов) виде. 1 стакан за полчаса до приема еды, в течение месяца.
Наши предки считали, что именно желчь определяет характер человека. Обилие в организме светлой желчи якобы делает его неуравновешенным холериком. Избыток темной желчи порождает мрачное настроение, свойственное меланхоликам. И в том, и в другом слове не случайно присутствует слог «хол» — в переводе с греческого это и означает «желчь». И хотя врачи давно опровергли эту теорию, раздражительных людей и сегодня называют желчными.
источник
Проблемы с желчным пузырем на сегодняшний день распространенное явление, нередко в нем образуются камни. Представительницы прекрасного пола больше подвержены такому недугу. Желчнокаменная болезнь (ЖКБ) чаще выявляется у людей с лишним весом и старшей возрастной категории, а вот дети почти не сталкиваются с этим заболеванием. Если появляются симптомы камней в желчном пузыре, то следует обратиться к врачу, пройти диагностику и незамедлительно приступать к лечению, если наличие болезни подтвердится.
Если в желчном пузыре, его протоках или в печени формируются камни (конкременты) – это желчнокаменная болезнь. Существует два основных фактора, которые приводят к заболеванию: застой желчи в пузыре и увеличение концентрации солей по причине нарушенного обмена веществ (из желчи выпадает осадок). Конкременты могут сформироваться в желчном, его протоках, в печени. Камни имеют различную форму, размеры, состав, как можно увидеть на фото. Иногда желчнокаменное заболевание вызывает появление холецистита – воспалительного процесса желчного пузыря.
К основным возбудителям их формирования конкрементов относят:
неправильное питание (голодание, переедание, употребление вредных продуктов);
Желчнокаменную болезнь подразделяют по стадиям развития (с учетом результатов УЗИ). Классификация выглядит так:
Начальная (предкаменная) ступень. Характеризуется наличием желчи густой консистенции и формированием песка в пузыре. В желчи образуется взвесь. Такую стадию еще можно обратить, если выбрать грамотный метод терапии, придерживаться здорового питания.
Практически всегда появление камней в желчном пузыре не имеет явной симптоматики, клинических признаков. Такой период может продолжаться очень долго: примерно от 3 до 10 лет. Симптомы камней в желчном пузыре у женщин и мужчин зависят от численности конкрементов, их расположения и габаритов. Признаки болезни желчного пузыря выглядят следующим образом:
сильные, острые приступы боли, колики под ребрами с правой стороны и рядом с печенью;
Правильная своевременная диагностика МКБ (мочекаменной болезни) – это необходимый курс терапии и шанс уберечься от последствий опасного недуга. Есть несколько путей обнаружения камней в желчном пузыре:
- биохимическое обследование крови;
- общий анализ крови.
- ультразвуковое исследование желчного мешка, печени (выявляет камни в 94% случаев);
- рентгенография;
- эндоскопия;
- холецисто-холангиография (часто назначается перед лапароскопией);
- эндоскопическая ультрасонография.
Если не обратить внимания на симптомы болезни желчного пузыря, не избавиться от конкрементов своевременно, то возможно появление серьезных обострений:
возникновение острой формы воспаления стенок желчного пузыря;
Многие интересуются, как растворить камни в желчном пузыре безоперационным путем, без лекарства. Есть несколько результативных способов, которые помогают искоренить недуг на первых этапах развития, когда конкременты имеют маленькие размеры. В их числе специальный диетический рацион, народные целебные средства и медицинские препараты.
При желчнокаменной серьезной болезни необходимо соблюдать дробный рацион: пять-шесть раз в день. Еда, разрешенная на лечебной диете, оказывает желчегонное действие, питание маленькими порциями по часам способствует выходу желчи. Такая диета является и профилактикой заболевания. Меню человека, страдающего МКБ, должно обязательно включать животные белки, продукты с магнием. Диета при камнях в желчном пузыре, как любое другое лечебное питание, делит пищу на «можно»/«нельзя». Разрешается есть:
Продукты, которые не рекомендуется употреблять:
жирное мясо, рыба, печенка, сало, потроха;
Лечение ЖКБ народными средствами направлено на две основные цели: избавление от приступа колики, а также предупреждение формирования конкрементов в будущем. Эффективная методика для купирования приступа: нужно немного разогреть камфорное масло, обмокнуть кусочек марли, приложить под ребра с правой стороны. «Бабушкины» рецепты для вывода камней из желчного пузыря и для оттока желчи:
Заварить траву и корни петрушки. Крепкий отвар пить в любом количестве.
Если болит желчный пузырь, то вылечить его без операции можно специальными препаратами – аналогами кислот, находящихся в желчи («Хенохол», «Урсосан», «Урсофальк» и так далее). Наряду с таким методом лечения может осуществляться прием медикаментов, которые активизируют выработку желчи («Холосас», «Аллохол», «Лиобил»). Препараты для разрушения камней, которые выписывает гастроэнтеролог, используют, если конкременты имеют габариты не больше 2 см. Длительность терапии составляет не меньше 6 месяцев.
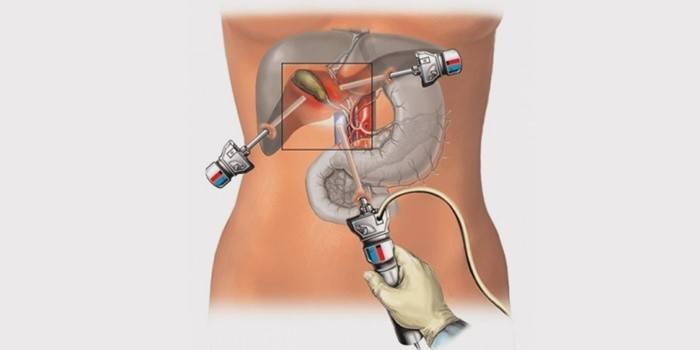
Когда камни в желчном пузыре выросли до крупных размеров, то при таком диагнозе без оперативного вмешательства обойтись не получится. Современная медицина предлагает варианты удаления конкрементов из организма, которые безболезненны, они дают больше гарантий того, что камни повторно не сформируются. Хирургическое вмешательство проводится по определенным показаниям. Сегодня врачи делают классические полостные операции, лапароскопию, дробление камней ультразвуком.
Наличие камней не считается причиной для оперативного вмешательства. Хирург назначает его только тогда, когда есть конкретные клинические симптомы: желчные колики, ноющие, тупые болевые ощущения, тяжесть под ребрами справа, частая отрыжка, горький вкус во рту, изжога. Стандартная операция (холецистэктомия) зачастую осуществляется по экстренным показаниям. Выполняется общий наркоз. Больному удаляют желчный пузырь, при необходимости делают дренирование протоков. Рану зашивают, к ложу пузыря ставят дренаж.
В последнее время камни часто удаляют посредством лапароскопии. Конкременты вынимаются троакарами, специальными проводниками из металла, введенными в брюшину. Полость живота наполняют углекислым газом, в разрез вводится трубка аппарата, который будет передавать изображение на монитор. Доктор вытягивает камни, а на сосуды и протоки желчного пузыря устанавливает скобы. Показания к операции: калькулезный холецистит.
Желчнокаменные болезни иногда являются причиной направления на ультразвуковое дробление конкрементов (литотрипсия). Ультразвук разрушает камни, разбивая их на маленькие частички (не больше 3 мм). Мелкие кусочки выходят в двенадцатиперстную кишку по желчным протокам. Такая разновидность операции подходит тем больным, у которых выявлено до 4-5 штук холестериновых больших камней.
Желчнокаменное заболевание является серьезной проблемой, поэтому его своевременное выявление поможет избежать осложнений. Если хотите заранее узнать обо всех симптомах этого опасного недуга, то стоит посмотреть познавательный видеоролик. Врач расскажет о первых признаках появления болезни, причинах ее развития и каким образом осуществляется лечение желчного пузыря.
Анна, 34 года После лапароскопии (удаления желчного пузыря) я два года придерживалась строгой диеты: ничего жирного, соленого, острого, копченого. Естественно, из рациона была исключена алкогольная продукция. Сейчас я чувствую себя гораздо лучше, каждый год посещаю гепатолога. Пока на здоровье не жалуюсь.
Илья, 25 лет Случилось так, что практически все члены нашей семьи имеют проблемы с желчным пузырем, почками. Мне тоже «повезло» получить по наследству ЖКБ. Операция не понадобилась, доктор прописал таблетки плюс диетическое питание, благодаря которым камни растворились.
Татьяна, 62 года Пару месяцев мучилась от боли под ребрами с правой стороны, тошноты, начались проблемы со стулом. Решила пройти обследование у врача-гастроэнтеролога. Оказалось что желчный пузырь с камнями и песком. Избавилась от проблемы при помощи дробления ультразвуком. Пока ничего не беспокоит.
источник