Существует ряд негативных факторов, которые пагубным образом сказываются на функциональности печени. Они связаны с внутренним либо внешним воздействием, приводят к структурным изменениям паренхиматозных тканей, гепатомегалии, гибели клеток (гепатоцитов), воспалительной реакции.
Рассмотрим причины и симптомы воспаления печени у женщин и мужчин, детей, варианты консервативной терапии и профилактические мероприятия.
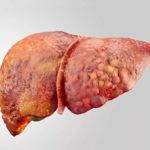
Этиология нарушения функциональности печени многообразна. Факторы – патогенные микроорганизмы, токсины, нарушение кровообращения, процессов обмена, недуги иммунной системы, болезни ЖКТ.
Патологии печени, желчного пузыря и желчевыводящих путей развиваются по следующим причинам:
- Аномалии врожденного характера.
- Резкое снижение иммунного статуса.
- Гиподинамия.
- Нервные напряжения.
- Гормональный сбой.
- Неправильное питание.
- Плохая экологическая обстановка.
- Курение, потребление алкоголя, наркотиков.
- Лишний вес.
- Сахарный диабет, паразитарные болезни.
- Травмы брюшной полости.
- Применение антибиотиков, гормональных лекарств.
- Беременность.
- Вирусные инфекции и др.
Условно все провоцирующие факторы делят на внутренние и внешние. И большую опасность представляют внутренние факторы, поскольку с ними тяжелее бороться.
Острое воспаление печени отличается яркой клиникой. Доктор может заподозрить воспалительный процесс во время физикального осмотра, пальпации. У больных диагностируют гепатомегалию – увеличивается железа в размерах.
К основным симптомам воспаления печени острой формы относят:
- Боль в области проекции печени различной интенсивности.
- Тошнота, рвота, нарушения работы пищеварительного тракта.
- Увеличение температуры тела.
- Лихорадочное состояние.
- Головокружение, головная боль.
- Изменения цвета урины, кала.
- Пожелтение кожного покрова, белков глаз и слизистых оболочек.
- Горечь в ротовой полости.
- Зуд кожного покрова (это симптом нарушения отхождения желчи по протокам).
Хроническое воспаление будет означать вялотекущий процесс, который не проявляется выраженными симптомами, чаще всего связан с общим ухудшением самочувствия:
- Постоянная усталость, снижение работоспособности.
- Беспричинная раздражительность, эмоциональная нестабильность.
- Периодически возникают приступы тошноты.
- Нарушение сна.
- Чрезмерная сухость кожного покрова.
- Наличие неприятного привкуса во рту.
- Изменения стула.
Периодически хронические болезни печени обостряются, что приводит к появлению ярких признаков заболевания. Если отсутствует квалифицированная помощь, заболевание прогрессирует, что чревато дисфункцией печени.
Воспаление печени в ряде случаев проявляется специфической симптоматикой:
- Формирование сосудистых звездочек на поверхности тела.
- Гиперемия ладоней (печеночные ладони).
- Малиновый окрас языка без видимых сосочков.
- Тремор конечностей.
- Образование плоских наростов на верхних веках.
- У мужчин увеличивается грудь.
- Отечность пальцев.
В каждой картине симптоматика отличается, поскольку она обусловлена этиологией воспалительной реакции, сопутствующими патологиями.
Воспаление в печени выявляется на фоне гепатитов вирусного и инфекционного происхождения, фиброза, цирроза и ряда других заболеваний.
Гепатит A имеет благоприятный прогноз, специфическое лечение не требуется, осложнения развиваются редко.
При заражении остальными видами вирусов высока вероятность хронического течения. Самым опасным вирусом считается разновидность C. Лечение противовирусными медикаментами занимает около 2-х лет. Примерно в 20% случаев иммунитет человека самостоятельно побеждает вирус.
Интоксикация развивается по причине потребления алкогольной продукции, лекарственных препаратов, влияния токсичных и ядовитых веществ. Чаще всего диагностируют алкогольное токсическое поражение печени.
Спиртное постепенно разрушает гепатоциты, на ранних стадиях симптомы патологического процесса не наблюдаются. Острая воспалительная реакция на фоне отсутствия лечения и продолжения прежнего образа жизни приводит к фиброзу, после к циррозу и первичному раку.
Интоксикация по причине приема лекарств ведет к токсическому гепатиту, после развивается циррозное поражение. Если вовремя начать комплексное лечение – диета, применение гепатопротекторов, прогноз благоприятный.
Патогенез возникновения воспаления в печени обусловлен сердечной недостаточностью, аритмией. Эти заболевания провоцируют застой крови, гипоксию железы, разрушительные процессы в клетках.
На фоне острой формы гепатита при патологиях ССС выявляется вся симптоматика, при этом имеются дополнительные признаки – скачки показателей артериального давления, боль в области грудины, головокружение, снижение частоты биения пульса.
До сих пор не установлены первопричины заболевания. Болезнь развивается так – иммунная система воспринимает печеночные клетки как чужеродные объекты, продуцирует антитела, которые атакуют гепатоциты. Все это приводит к преобразованию структуры паренхиматозных тканей, развивается выраженное воспаление.
Медикаментозное лечение препаратами иммуносупрессивного эффекта дает только временный результат, тормозит процесс разрушения гепатоцитов. Терапия длительная, требуется применение гормональных препаратов, гепатопротекторов и др. лекарств.

Признаки цирроза похожи на клинику острого гепатита. Увеличенный орган с легкостью пальпируется, у пациентов выявляется желтизна кожи. Люди жалуются на боль в правом боку, повышенное газообразование, вздутие живота, нарушения пищеварения.
Клиника яркая, доставляет массу неприятных ощущений пациенту. Симптоматика беспокоит около недели, после чего состояние нормализуется. И это означает, что болезнь переходит в хроническую форму, которая в любой момент может обостриться. При остром воспалении печени у женщин симптомы выраженные, лечение нужно начинать незамедлительно, чтобы предупредить серьезные осложнения.
Первичный прием осуществляет терапевт. Изучает анамнез, проводит физикальный осмотр, ощупывает живот, область проекции печени. При подозрении на печеночный недуг врач дает направление к гепатологу, гастроэнтерологу. В зависимости от причин болезни может потребоваться консультация других специалистов – онколог, хирург, инфекционист.
Пациенту нужно сдать на анализ урину, кал, кровь. К наиболее информативному относят исследование крови. Благодаря нему можно установить воспалительную реакцию, антитела к вирусным инфекциям, гельминтам и др.
Важно определить следующее:
- Билирубин в моче (наличие/отсутствие).
- Печеночные пробы – АСТ, АЛТ, ГГТ, ЩФ и др.
- Свертывание крови.
- Концентрация желчных кислот в желчи.
- Состояние белкового обмена.
- Сывороточные ферменты.
Лабораторные анализы показывают патологические изменения, воспаление, но не определяют степень тяжести болезни, этиологию развития.
С помощью инструментальной диагностики можно визуально оценить состояние внутренних органов, размеры, выявить уплотнение и др.
- УЗИ – информативный и безопасный диагностический метод. Определяют размеры, структуру печени, наличие/отсутствие опухолей, кист, застойных явлений.
- КТ печени проводится, чтобы уточнить предварительный диагноз. Врач получает трехмерное изображение органа, где четко визуализируются изменения, новообразования, деформации.
- МРТ – еще один дополнительный метод диагностики, позволяющий уточнить детали, которые не определяются другими способами.
- Радиоизотопное сканирование – врач получает двухмерное изображение.
- Биопсия – пункционной иглой берут кусочек печеночных тканей, исследуют в лабораторных условиях.
При нарушении работы пищеварительной системы проводится гастроскопия – визуальный осмотр стенок пищевода, желудка и 12-перстной кишки посредством гастроскопа, который вводится через рот и пищевод.

При гепатите вирусного характера рекомендуют препараты для выведения токсичных веществ из организма, улучшения пищеварительного процесса, медикаменты противовирусного воздействия. Если диагностирована паразитарная болезнь, прописывают противопаразитарные препараты.
На фоне нарушения секреторной функции железы, явлениях застоя в желчном пузыре применяют средства желчегонного эффекта. Вне зависимости от причины и вида воспалительного процесса, терапевтическая стратегия подразумевает применение гепатопротекторов.
Это группа препаратов, которые восстанавливают функциональность печени, предупреждают разрушение гепатоцитов, выводят токсины, усиливают барьерные функции железы.
- Растительного происхождения. Они купируют воспаление, восстанавливают клетки печени, очищают орган от токсинов, нормализуют пищеварение. Представитель группы – Карсил.
- Гепатопротекторы животного происхождения стимулируют регенерационные процессы (Гепатосан, Сирепар, Прогепар).
- Эссенциальные фосфолипиды. Средства компенсируют дефицит собственных ферментных веществ, улучшают работу печени. Назначают Эссенциале Форте, Фосфоглив, Антралив.
В лечении заболеваний печени активно используется гомеопатия. Хорошие препараты – Хепель и Галстена. Они действуют быстро и эффективно, имеют мало противопоказаний, редко приводят к развитию отрицательных явлений.
Основной профилактики является здоровый образ жизни. Необходимо отказаться от вредных привычек – курения, потребление алкогольной продукции. Нужно заниматься физкультурой, больше ходить, гулять на свежем воздухе.
Правильное питание – залог здоровой печени и всего организма в целом. Следует отказаться от вредных продуктов, кушать много овощей и фруктов, пить соки. Важно укреплять иммунную систему, следить за гормональным фоном, не принимать лекарственные препараты без назначения медицинского специалиста.
При появлении характерных признаков игнорирование симптомов приводит к серьезным осложнениям, поэтому частью профилактики выступает своевременное обращение к врачу, прохождение обследования.
источник
Печень – это орган, который несет ответственность за детоксикацию всего нашего организма, выводя из него отходы и вредные вещества
Воспаление печени, известное также как гепатомегалия, — это состояние, при котором орган значительно увеличивается в размерах и появляются различные сопутствующие симптомы.
В современном мире воспаление печени стало достаточно распространенным заболеванием, а потому очень важно уметь его вовремя распознать, чтобы как можно скорее принять соответствующие меры. И наша сегодняшняя статья будет очень полезна в этом смысле.
Печень является органом, который несет ответственность за выполнение таких функций, как:
Борьба с различными инфекциями
Хранение витаминов и энергии
Выработка желчи, вещества, необходимого для корректной работы пищеварительной системы.
Итак, гепатомегалия, или просто воспаление печени — это состояние, при котором орган увеличивается в размерах. То есть печень нарушает свои «границы» и это вызывает у человека сильный дискомфорт.
Органы, расположенные рядом с печенью, тоже перестают работать должным образом, так что получается следующее: когда печень больна, это негативно сказывается на работе всего организма в целом.
И хотя распознать воспаление печени — задача не из легких, сделать это все же возможно, если быть внимательными к некоторым сигналам. Так вы сможете избежать ненужных осложнений.
Сначала боль может быть несильной, терпимой, но с течением времени, она будет становиться интенсивнее. Характерным и показательным в данном случае будет место болевых ощущений: это всегда будет верхняя правая часть живота.
Еще можно заметить воспаление и вздутие живота (из-за увеличения размеров печени).
Повышение температуры тела является признаком ослабленного здоровья под воздействием инфекций, вирусов или бактерий.
Если у вас поднялась температура, это означает, что что-то не в порядке. При воспалении печени лихорадка становится регулярным симптомом.
Желтуха напрямую связана с состоянием печени. Если этот орган не в порядке, вы начнете замечать, что кожа и белки глаз приобрели желтоватый оттенок.
Помните, что печень отвечает за выведение токсинов и вредных веществ, которые организм не в состоянии «переработать» самостоятельно.
Если в работе печени происходит сбой, то продукты питания с избыточным количеством жира, соли, муки, а также сильно приправленные просто не будут до конца перевариваться, что может вызвать чувство тошноты и общее недомогание.
О результатах работы своего организма всегда можно судить по… калу и моче. И хотя рассматривание экскрементов не самое приятное занятие, все же этому стоит уделять пару секунд.
Когда печень перестает справляться со своими функциями, кал может стать светлее или и вовсе белесым. А вот моча, наоборот, станет более темной (а ее консистенция кислотной).
6. Неприятный привкус во рту
Данный симптом также связан со скоплением токсинов в организме и тех веществ, от которых ему бы нужно избавиться. Они в буквальном смысле начинают плохо пахнуть, и «ароматы» достигают полости рта.
Поскольку печень связана со многими жизненно-важными процессами нашего тела, на нее могут воздействовать такие факторы, как:
Избыточное потребление алкоголя
Инфицирование вирусом гепатита
Отравление лекарственными препаратами
Воспаление печени возможно вылечить, если придерживаться здорового и сбалансированного питания, регулярно заниматься спортом и не злоупотреблять алкоголем. Тогда через какое-то время орган сможет восстановиться естественным образом.
Одуванчик обладает очищающими свойствами, которые помогут вывести избыток токсинов из организма:
Положите 50 г одуванчика в кастрюлю с 1 стаканом (120 мл) воды.
Дайте покипеть в течение 15 минут.
Снимите с огня и дайте настояться.
Процедите и выпейте получившийся настой одуванчика.
В день можно пить по 3-4 чашки.
Тамаринд — идеальный ингредиент, когда речь заходит об очищении организма.
Возьмите 500 г измельченного тамаринда и положите его в кастрюлю с 1/2 л воды.
Доведите до кипения и поварите в течение 20 минут.
Затем снимите с огня, процедите и дайте настояться.
Такой настой можно пить в течение дня, он гарантирует вашей печени крепкое здоровье.
Лимон обладает пищеварительными и мочегонными свойствами. Они помогают нашему телу очиститься естественным образом и снять воспаление печени.
Выжмите сок из 4 больших лимонов.
Смешайте в кувшине с 1/2 л воды.
Следуя вышеперечисленным рекомендациям вы сможете восстановить здоровье своей печени и организма в целом.
Но если вы не заметите улучшений своего самочувствия, рекомендуем вам обратиться к врачу, сдать все необходимые анализы, чтобы узнать причину недомогания и своевременно принять меры.опубликовано econet.ru.
Остались вопросы — задайте их здесь
P.S. И помните, всего лишь изменяя свое сознание — мы вместе изменяем мир! © econet
Понравилась статья? Тогда поддержи нас, жми:
источник
Асцит (асцитический синдром, брюшинная водянка) — это невоспалительное заболевание, которое проявляется в виде большого патологического скопления (до 25 литров) жидкости в брюшной полости. Наиболее распространен асцит при циррозе печени, но привести к асцитическому синдрому могут и другие болезни.
Асцит, как следствие (осложнение) цирроза печени, а точнее позднее клиническое проявление и признак прогрессирования этой болезни, проявляется в 75 случаях из 100. Остальные 25 случаев относятся к проявлениям злокачественных образований (10), сердечной недостаточности (3-5), туберкулеза (2-3), панкреатита (около 1) и других редких заболеваний.
Асцит может быть обусловлен любым заболеванием печени, как острого, так и хронического течения, характеризующимся токсическими поражениями (цирроз, гепатиты).
- Поврежденная печень не справляется с тем объемом крови, который может отфильтровать здоровый орган, поэтому часть крови (жидкая ее фракция) просачивается через стенки вен и попадает в ткани брюшной полости. Также повышается давление в воротной вене, что приводит к увеличению выхода жидкости.
- Причиной асцита может стать недостаточность белково-синтетической функции и, как следствие, альбуминов. Проще говоря, уменьшается способность крови удерживать жидкую фракцию в сосудах, поэтому она попадает за пределы вен в брюшную полость. А неспособность больной печени к нейтрализации некоторых веществ приводит к повышению количества натрия в организме, это же, в свою очередь, удерживает в организме жидкость.
- Непосредственная причина асцита, как утверждают медики, — это недостаточность лимфатической системы. Печень образует около 70% всей лимфы в организме, а цирроз приводит к повреждению органа и нагрузке на лимфоотток. Происходят сбои и на этом участке, давление лимфы увеличивается, поэтому часть просачивается в брюшную полость. Чем больше нагрузка и чем слабее становится функция печени, тем больше скапливается жидкости. Живот пациента раздувается, причиняя ему боль и неудобства, а застойные явления могут вызвать воспаления.
Основной и самый главный симптом асцита — это значительное и стремительное увеличение объема живота из-за скопления жидкости в брюшной полости. Также можно выделить следующие симптомы, на которые следует обратить внимание:
- отвисший живот особо заметен в стоячем положении, а при лежачем — живот становится практически плоским, потому что жидкость растекается в разные стороны;
- деформация живота из-за увеличения его объема, что приводит к выпадению пупка, натягиванию кожи в области отекания, а кроме того кожа там приобретает прозрачный и блестящий вид из-за растяжки;
- излишек жидкости в животе затрудняет наклоны туловища;
- возникновение расширенной венозной сетки на животе, причем лучи вен расходятся от пупка;
- метеоризм;
- болевые ощущения и чувство тяжести в брюшной полости;
- отеки нижних конечностей;
- одышка во время обыкновенной ходьбы.
Диагностировать данное заболевание не так уж и сложно. Врач может заподозрить асцит на основе пальпации, проведения физикального исследования и на основании имеющихся симптомов. Но подтвердить диагноз можно лишь после дополнительных анализов:
-
наиболее надежным методом является пункция брюшной полости и исследование полученной жидкости в лаборатории;
- анализ крови (общий, биохимический);
- общий анализ мочи;
- коагулограмма;
- определение уровня альфа-фетопротеина.
Целью этих анализов становится оценка сохранности функции печени, а также выявление или исключение сопутствующих патологий.
На фоне патологии печени (первичной или вторичной) достаточно часто встречаются такие осложнения:
- нарушения функции почек;
- воспаление и инфицирование скопившейся в брюшной полости жидкости;
- просачивание жидкости через пупочную грыжу;
- сбои в работе центральной нервной системы (метаболиты, которые должны быть нейтрализованы здоровой печенью, приводят к токсическим повреждениям).
Асцитический синдром может протекать противоречиво: у одних больных болезнь протекает стремительно, а у других — очень медленно, исподволь, на протяжении нескольких недель, а то и месяцев. Выделяют несколько видов асцита.
- транзиторный (малый), легко излечим;
- стационарный, при котором, несмотря на лечение, жидкость остается в полости живота;
- напряженный, при котором лечение неэффективно.
Как уже говорилось ранее, асцит при циррозе печени возникает в 75% случаев, то, естественно, лечение прежде всего акцентируется на излечение цирроза. При тяжелом течении или невозможности устранить основную проблему, лечение концентрируется на мерах облегчения состояния пациента. Здесь необходим комплексный подход.
-
Медикаментозная терапия.
- Как симптоматические средства назначаются мочегонные препараты. Рекомендованы постельный режим и диета с ограничением соли и жидкости (для коррекции водно-солевого баланса).
- При неэффективности лечения назначается оперативное вмешательство — пункция (лапароцентез), где с помощью специальной иглы выводится избыток жидкости. Такая процедура позволяет удалить около 5 литров жидкости, тем самым существенно облегчает состояние больного. При онкологических патологиях пункция назначается каждые 3-5 недель. Однако при пункции существует большой риск последующих осложнений.
- При тяжелом асците единственно возможным вариантом лечения становится трансплантация печени, но здесь существует множество нюансов и противопоказаний, а потому не всем больным она подходит.
Асцит — это очень неблагоприятный признак цирроза печени, свидетельствующий о резкой прогрессии болезни. Медицинская статистика заявляет о 50% смертности пациентов на протяжении 2-х лет. Болезнь полностью исчезает или стабилизируется при улучшении общего состояния печени. Особо благоприятные прогнозы при малом и среднем асците. И хотя процент смертности очень велик, медицина старается изыскать новые, более прогрессивные, методы лечения.
Как мы экономим на добавках и витаминах. витамины, пробиотики, муку без глютена и пр. и мы заказываем на iHerb (по ссылке скидка 5$). Доставка в Москву всего 1-2 недели. Многое дешевле в несколько раз, нежели брать в российском магазине, а некоторые товары в принципе не найти в России.
В здоровом организме в брюшной полости не присутствует свободная жидкость, поэтому появление даже небольшого ее количества свидетельствует о патологии, которая называется асцит. Асцит характеризуется появлением жидкости в брюшной полости, что обусловливает постепенное увеличение живота в объеме и нарастание веса больного. Этот процесс может протекать с разной скоростью, объем жидкости варьируется от 100 мл до 15-20 л.
При асците отмечается пропотевание (просачивания плазмы крови сквозь стенки сосудов) жидкой части крови в брюшную полость, что становится возможным при различных заболеваниях:
-
Портальная гипертензия – повышается давление в воротной вене, которая доставляет венозную кровь от органов ЖКТ в печень для очистки. Этому способствуют цирроз печени, тромбоз ее сосудов, сдавливание этой вены рядом расположенными новообразованиями или ее тромбоз, хронический гепатит, рак, синдром Бадда-Киари;
- Тяжелое течение острой и хронической сердечной недостаточности. при этом нарушается физиологический механизм перекачивания крови по кровеносным сосудам большого круга кровообращения, что приводит к застою и появлению отеков;
- Нарушение оттока лимфы из брюшной полости по причине ракового поражения кишечника или другого органа ЖКТ, характеризующегося метастазированием (образованием вторичных очагов опухолевого роста) в рядом расположенные с новообразованием лимфатические узлы;
- Поражение брюшины раковыми клетками из рядом расположенных органов: рак придатков, синдром Мейгса, болезнь Уиппа, рак поджелудочной железы и прочие;
- Развитие воспалительного процесса в брюшине. который может провоцироваться грибками, вирусами, паразитами;
- Заболевания почек с наличием отечного синдрома;
- Недостаточное поступление белка в организм на протяжении долгого периода времени;
- Хронический туберкулез брюшины.
В большинстве клинических случаев патология развивается медленно, например, при циррозе печени для этого необходимо несколько месяцев; исключение составляют тромбозы сосудов. В этих случаях жидкость накапливается достаточно быстро, в течение нескольких недель.

В положении стоя он изменяет нормальную форму и провисает. Также больные отмечают, что приобретаемая одежда быстро становится узкой в области живота. Потом начинает выпячиваться пупок, а на кожных покровах появляются растяжки. Если не начать лечение, то у больного формируется пупочная грыжа.

При скоплении большого объема жидкости появляется одышка. Из-за давления жидкости на диафрагму, что приподнимает ее кверху и уменьшает общий объем грудной клетки. Из-за этого страдают легкие и сердце. Также нарушается пищеварение: появляется чувство тошноты, отрыжка, снижение аппетита, изжога, нарушения стула, болезненность в боковых отделах живота.
Отмечается появление отеков на нижних конечностях. Асцит может осложняться перитонитом. Для его устранения необходимо проведение срочного оперативного вмешательства. При осложненном течении начинает скапливаться жидкость в грудной полости, точнее в плевральной полости, которая окружает легкие, в результате усиливается одышка. При продолжительном сдавливании внутренних органов отмечается увеличение печени в размерах, что может провоцировать развитие желтухи.
При тромбозе сосудов развитию асцита предшествует выраженный болевой синдром, отмечается незначительное увеличение печени и селезенки. Из-за возрастающей нагрузки на коллатеральные венозные сосуды, по которым в обход печени венозная кровь поступает в сердце, возможно кровотечение из вен пищевода.
Если асцит спровоцирован ревматическими заболеваниями, то жидкость одновременно скапливается в брюшной и плевральной полостях, перикарде и суставах. При этом появляются характерные для них высыпаний на кожных покровах, патологическими изменениями в почках, болезненностью в пораженных суставах.
При нарушенном оттоке лимфы жидкость приобретает цвет молока и загустевает, при лабораторном исследовании в ней определяется большое количество жиров.
При увеличении размера брюшной полости и постоянном увеличении веса, следует обязательно обратиться к врачу!
При небольших объемах жидкости в брюшной полости возможно проведение медикаментозного лечения. Больным рекомендуется соблюдать строгую диету, ограничить употребление жидкости и соли. При этом назначаются мочегонные средства и соответствующее медикаментозное лечение основного заболевания.

За одну процедуру постепенно удаляется не более 6 литров жидкости. потому что быстрое ее выведение может привести к резкому падению показателей артериального давления.
При портальной гипертензии оправдано проведение операции по созданию сосудистых анастомозов (соединений), которые помогут венозной крови не задерживаться в брюшной полости.
Цирроз печени – это одно из самых загадочных и страшных заболеваний. Ежегодно из-за цирроза печени умирает 2 миллиона людей. Эта болезнь выступает лидером по количеству летальных исходов, не считая рак. История болезни цирроз печени берет свое начало еще в пятнадцатом веке. Первые упоминания об этом недуге описаны в анатомических трудах Леонардо да Винчи.
Так что же собой представляет цирроз печени, и каковы его причины? Это заболевание оказывает губительное воздействие на печень человека за короткий срок. Фактически, нормальная природная структура печени преобразуется в узловатую рубцовую ткань. Эти участки печени уже не могут нормально функционировать и мешают работе оставшихся здоровых участков. Таким образом, необходимые для человеческого организма вещества не накапливаются и их выработка нарушается. В это же время ухудшается очистка организма от вредных и токсичных веществ. Поскольку печень является главным фильтром организма, при ее плохой работе в кровь попадают отравляющие организм вещества.
Классификация цирроза печени довольно широка. Основными разновидностями являются следующие:
- алкогольный цирроз печени;
- криптогенный цирроз;
- лекарственный цирроз;
- генетически унаследованный цирроз;
- первичный биллиарный цирроз печени;
- первичный склерозирующий хлорангит.
Основными причинами возникновения и развития цирроза печени считаются вирусы гепатита В и С, а также алкоголь. Наукой не установлено, какое количество алкоголя необходимо для проявления цирроза печени. Но большинство людей, страдающих от этого заболевания, были активно пьющими. Алкогольный цирроз печени является наиболее распространённым видом цирроза. Причем, женщинам, для развития болезни, необходимо меньшее количество алкоголя и более короткий промежуток времени. В таблице указаны наиболее распространенные причины, ведущие к болезни.
Диагностика цирроза печени производится при помощи биопсии печени. Кроме этого, пациенту проводят УЗИ и рекомендуют сдать анализы. Врач проводит беседу с больным о злоупотребления алкоголя и симптомах возможного цирроза печени.
Первые симптомы заболевания слабо заметны и, как правило, на этой стадии человек не чувствует потребности в лечении. Через некоторое время начинают проявляться первые ощутимые признаки цирроза печени: боли, вздутие живота, высокая утомляемость и потемнение мочи. Наиболее неприятный симптом при циррозе печени — асцит. При асците происходит скопление жидкости в брюшной полости, что приводит к сильным болям.
Лечение цирроза печени направлено на максимальное предотвращение повреждения пока еще здоровых участков этого органа. Если цирроз печени достиг поздних стадий своего развития, то врачи назначают специально лечение по устранению осложнений, либо пересадку этого важного человеческого органа. В любом случае, больному этим недугом стоит вести только здоровый образ жизни. Ни в коем случае не употреблять алкоголь и наркотические вещества, а также, противовоспалительные лекарственные препараты.
Существуют многочисленные народные средства для лечения цирроза печени. Настои на травах, лечение лимоном и чесноком – проверенные методы, которые широко распространены. Для достижения лучшего эффекта, эти средства можно сочетать с назначениями традиционной медицины. Многие страдающие от цирроза печени прибегают к народным средствам, когда врачи уже ставят неутешительные прогнозы насчет развития цирроза печени.
Особое внимание следует уделить диете при циррозе печени. Питаться необходимо только качественными и здоровыми продуктами, в достаточном количестве употреблять витамины и минералы. Помните, что здоровое питание – это один из верных шагов к выздоровлению.
Вздутие живота или метеоризм — скопление газов в кишечнике, в результате чего живот становится больше в объёме, появляется ощущение распирания изнутри. Как правило, такой симптом проявляется при нарушении работы ЖКТ, нередко наблюдается вздутие живота при беременности. Клиницисты отмечают, что кратковременное проявление такого симптома не должно вызывать опасений, тогда как постоянное вздутие живота может говорить о том, что в организме происходят серьёзные патологические нарушения.
Метеоризм может быть спровоцирован как нарушениями в питании, так и сопутствующими недугами. Клиницисты выделяют следующие, наиболее вероятные причины вздутия живота:
- систематическое употребление в пищу бобовых продуктов;
- чрезмерное потребление газированных напитков;
- использование соды в качестве средства от изжоги;
- злоупотребление жирной и тяжёлой пищей;
- еда перед сном;
- резкое изменение рациона – такое можно наблюдать при переходе на вегетарианство.
Кроме этого, клиницисты выделяют следующие этиологические факторы, которые могут спровоцировать метеоризм:
- дисбактериоз;
- вирусные или инфекционные заболевания ЖКТ;
- патологии печени и желчного пузыря;
- хронический панкреатит и недуги со схожей этиологией;
- синдром раздражённого кишечника;
- непроходимость кишечника, которая обусловлена опухолями;
- непереносимость лактозы (часто наблюдается у грудничков);
- гастрит любой формы и степени развития;
- перевозбуждение нервной системы;
- ведение прикорма или кормление смесями – вздутие живота у новорождённых;
- поздние сроки гестации.
Следует отметить, что это далеко не весь перечень факторов, при которых наблюдается этот симптом. Нужно понимать, что как самостоятельный патологический процесс, метеоризм практически не проявляется.
Симптоматика этого патологического процесса будет, в большей степени, зависеть от этиологии. В целом можно выделить такие симптомы вздутия живота:
- боль в животе, которая часто носит схваткообразный характер;
- ощущение распирания изнутри;
- увеличение размера живота;
- отрыжка воздухом;
- нарушение стула – длительные запоры могут сменяться резкими приступами диареи;
- ухудшение аппетита;
- если метеоризм спровоцирован кишечной инфекцией, то возможна тошнота с приступами рвоты;
- неприятный запах изо рта;
- повышение температуры тела;
- раздражительность.
Вздутие живота у новорождённых может дополняться такими признаками:
- нарушение режима сна;
- отсутствие аппетита;
- кишечные колики;
- капризность, плачь;
- нарушение стула.
Однако следует понимать, что наличие такой клинической картины может указывать и на другие гастроэнтерологические патологии или недуги. Поэтому прежде чем использовать какие-либо средства для устранения этого симптома, следует обратиться к врачу за консультацией.
Вздутие живота перед месячными может дополняться такими проявлениями клинической картины:
Если каждый менструальный цикл начинается с проявления такого симптома, следует обратиться за консультацией к гинекологу и гастроэнтерологу. Возможно, нужно просто пересмотреть свой рацион.
При частом вздутии живота причины и лечение не следует сопоставлять самостоятельно, так как это может привести к развитию серьёзных осложнений и к смазанной клинической картине, что усложняет диагностику.
Как убрать вздутие живота может сказать только врач, после проведения обследования и выяснения этиологии этого патологического процесса. В первую очередь проводится подробный физикальный осмотр с пальпацией живота и выяснением общего анамнеза.
Кроме этого, выполняется ряд лабораторно-инструментальных обследований. Стандартная программа диагностики включает в себя следующее:
- общее и биохимическое исследование крови;
- общий анализ мочи;
- копрограмма;
- посев каловых масс на дисбактериоз;
- липидограмма кала;
- УЗИ органов брюшной полости;
- колоноскопия;
- ирригоскопия;
- рентгенологическое исследование кишечника с контрастом.
Методы лечения и программу терапии врач назначает только после получения результатов диагностики и принимая во внимание общую клиническую картину. При необходимости может быть назначена консультация различных узких специалистов.
Лечение будет зависеть от этиологии этого патологического процесса. Кроме медикаментозной терапии, практически всегда назначается диета. Лечение вздутия живота при беременности практически полностью исключает приём медикаментозных препаратов, так как это может сказаться на здоровье ребёнка.
Врач может назначить следующие лекарства от вздутия живота:
- для нормализации моторики кишечника;
- пребиотики;
- прокинетики;
- энтеросорбенты;
- препараты на растительной основе.
Практически всегда назначается активированный уголь при вздутии живота. Этот вид энтеросорбента позволяет мягко и быстро очистить кишечник от шлаков и токсических веществ.
Любые таблетки от вздутия живота и газообразования, длительность их приёма, режим и дозировку, может назначать только врач. Самолечение может устранить сам симптом, но не первопричинный фактор.
Диета при вздутии живота подразумевает следующее:
- отказ от жирного, острого и слишком солённого;
- исключение из рациона продуктов, которые провоцируют брожение и повышенное газообразование в кишечнике;
- питание должно быть лёгким, в жидком или пюреобразном виде;
- пища должна готовиться на пару или отвариваться.
В целом диетический рацион для пациента должен расписывать гастроэнтеролог, принимая во внимание особенности организма и клиническую картину пациента.
Лечение вздутия живота возможно и посредством средств народной медицины, но только после предварительной консультации с врачом. Кроме этого, такие методы терапии можно включать в основной курс лечения или использовать в качестве профилактики.
Народные средства от вздутия живота подразумевают следующее:
- отвары из фенхеля, семян укропа;
- сок алоэ, смешанный с натуральным мёдом;
- отвар из травяного сбора – цветки ромашки, мята, цветки календулы и корень валерианы;
- отвар из мать-и-мачехи;
- чай на основе зверобоя.
Следует отметить, что некоторые травяные сборы могут стать причиной повышенного давления, поэтому перед употреблением нужно проконсультироваться с врачом.
Что делать при вздутии живота, какие лекарства принимать и как правильно питаться, скажет гастроэнтеролог после обследования. Использование каких-либо медикаментозных препаратов или игнорирование проблемы может привести к развитию серьёзных осложнений.
Так как метеоризм это несамостоятельное нарушение в работе ЖКТ, специфических методов профилактики нет. Следует на практике применять общие профилактические рекомендации:
- правильное питание — сбалансированный рацион и своевременный приём пищи;
- своевременное и полное лечение всех гастроэнтерологических патологий и недугов с иной этиологией;
- умеренные физические нагрузки и ежедневные прогулки на свежем воздухе;
- исключение стрессов, нервного перенапряжения, вредных привычек;
- регулярное прохождение медицинского осмотра у профильных медицинских специалистов.
Применение на практике таких несложных правил поможет если не исключить, то свести к минимуму риск развития патологий, в клинической картине которых есть такой симптом, как вздутие живота.
Асцит или по-народному «водянка живота» — это не отдельное заболевание. Скопление выпота в полости брюшины с последующим увеличением живота является одним из проявлений декомпенсации приспособительных механизмов организма человека.
В клиническом течении разных заболеваний асцит рассматривают, как закономерный симптом и последствие нарушений или тяжелое осложнение. Асцит при циррозе печени возникает у 50% пациентов в течение 10 лет, а среди причин эта болезнь составляет ¾ всех случаев водянки.
Поскольку большинство случаев цирроза печени связано с алкоголизмом и поражает мужчин (75–80%), то и асцит чаще наблюдается у представителей сильного пола.
Вылечить асцит практически невозможно, поскольку нет радикально действующих лекарств, которые восстановят нарушенный циррозом метаболизм. Больной человек до конца жизни вынужден бороться с излишками образования жидкости.
В патогенезе асцита на фоне цирроза печени долгое время основная роль уделялась двум видам изменений:
- росту давления в воротной вене (портальной гипертензии), распространяющегося на всю региональную венозную и лимфатическую сеть;
- резкому снижению функции печени по синтезу белка из-за замены части клеток фиброзной тканью.
В результате в сосудах брюшной полости появляются необходимые условия для выхода жидкой части крови и плазмы:
- значительно увеличивается гидростатическое давление, которое выжимает жидкость наружу;
- снижается онкотическое давление, которое в основном поддерживается альбуминовой фракцией белков (на 80%).
В брюшной полости постоянно находится небольшое количество жидкости для предупреждения склеивания внутренних органов, скольжения кишечника. Она обновляется, излишки всасываются эпителием. При образовании асцита этот процесс прекращается. Брюшина не в состоянии впитать большой объем.
Выраженность асцита полностью зависит от степени утраты гепатоцитов. Если при гепатите (воспалении) можно надеяться на снятие процесса и полное восстановление функций, то участки цирротической рубцовой ткани не могут в дальнейшем превратиться в печеночные клетки. Лечебные мероприятия только поддерживают оставшийся запас гепатоцитов и возмещают утерянные функции. Без постоянного лечения больной прожить не может.
Дополнительные причины появляются в ответ на снижение объема циркулирующей крови:
- подключается механизм компенсации кислородного голодания тканей (выброс антидиуретического гормона и альдостерона), которые способствуют задержке натрия, соответственно по законам химии к его молекулам присоединяется вода;
- постепенно нарастает гипоксия сердечной мышцы (миокарда), снижается сила выброса крови, что приводит к застойным явлениям в нижней полой вене, отекам на ногах за счет задержки крови на периферии.
Портальную гипертензию, нарушения гемодинамики и нейрогормональной регуляции современные ученые считают пусковыми факторами в развитии асцита. Патогенетические нарушения рассматривают как комбинацию разных уровней прогрессирующего процесса. Все выше приведенные причины отнесены к системным или общим. Но большее значение придается местным факторам.
- повышение сосудистого сопротивления внутри печеночных долек, они могут быть обратимыми и необратимыми (полный блок);
- внутрипеченочный блок способствует усилению образования лимфы, она просачивается сквозь сосудистую стенку и капсулу печени прямо в брюшную полость или «наводняет» воротную вену и грудной лимфатический проток;
- накопление в крови пациентов нерасщепленных веществ с сосудорасширяющим действием (вазодилататоров типа глюкагона), которые приводят к расширению периферических артерий, открывают артериовенозные шунты в органах и тканях,ив результате снижается наполнение кровью артерий, увеличивается выброс сердца, одновременно растет портальная гипертензия;
- рефлекторно депонируется значительная часть плазмы в сосудах брюшной полости;
- действие вазодилататоров усиливается при недостаточной выработке печенью оксида азота.
Именно из синусоидов выходит жидкость в вены и лимфатические сосуды. Повышение давления внутри долек приводит к ее проникновению в околосинусоидальное пространство, а затем в брюшину.
Поскольку мы описываем состояние пациента при асците, вызванном циррозом печени, то всю симптоматику нужно разделить на зависящую от цирроза или определяющую асцит. В медицинской терминологии применяется общее название «отечно-асцитический синдром», который включает все нарушения при циррозе.
К симптомам цирроза относятся тупая боль в подреберье справа или чувство тяжести после еды, особенно жирной и острой пищи, употребления алкогольных напитков, физической работы, постоянная горечь или неприятный привкус во рту, тошнота, редкая рвота.
Возникают жалобы на слабость, вздутие и урчание в животе, учащенный жидкий стул, резкое похудение. Больной страдает от зуда кожи, бледности, желтоватого оттенка сухой кожи. Импотенция и рост грудных желез у мужчин, а также нарушение менструальной функции и способности забеременеть у женщин — возможные осложнения патологии.
Специалисты диагностируют изменение состояния языка. Его называют «лакированным» за счет покраснения и отечности. Появляются сосудистые звездочки, которые образуются на лице (в области носа, век) могут кровоточить, периодическое повышение температуры.
Появление кровоподтеков из-за нарушения свертываемости крови, изменения мочи (становится темной и мутной), а кал светлеет — сопутствующие изменения. При осмотре врач обнаруживает увеличенную болезненную печень.
Непосредственная симптоматика асцита возникает на фоне уже имеющихся проявлений цирроза, когда объем скопившейся жидкости превысит литр. За несколько дней больной замечает значительное увеличение живота. Кожа становится растянутой, гладкой, со стриями (белыми полосками) по бокам, пупок выпячивается кнаружи. Расширенные вены сплетаются в сеть вокруг пупка, образуют картину «головы медузы».
Характерно изменение формы живота в разном положении пациента: стоя видна округлость, свисающая книзу, лежа на спине — живот растекается в стороны, становится похожим на лягушачий. У пациентов появляются боли ближе к грудине (застой в левой доле печени).
Давление на купол диафрагмы приводит к снижению легочного пространства. У пациента возникает одышка, которая усиливается в положении лежа. Становится невозможно уснуть без высокого подголовника или подушки. Одновременный застой в легких проявляется кашлем с мокротой, синюшностью губ.
Постоянное давление на желудок сопровождается чувством тяжести даже при употреблении небольшого количества пищи, изжогой, отрыжкой. Реже появляется рвота пищей, желчью, кишечным содержимым.
Нарушение стула проявляется поносами и длительными запорами с клиникой кишечной непроходимости. Больной отмечает дизурические явления: учащенное мочеиспускание, болезненные позывы. Присоединяются воспалительные заболевания почек, мочевого пузыря. На стопах и голенях формируются отеки из-за присоединения декомпенсации сердца, застоя лимфы.
Если накопление асцитической жидкости доходит до 15–20 л, то у пациента появляются:
- грыжа белой линии, паховая или пупочная;
- расширение геморроидальных вен с обострением геморроя, кровотечением;
- видимое набухание вен на шее в связи с ростом давления в яремной вене;
- у 6–7% пациентов образуется дополнительный выпот в правую плевральную полость (гидроторакс).
источник

На языке специалистов воспаление печени называется гепатит. Он может носить преходящий (временный) характер или приобретать хроническую форму, прогрессируя в цирроз и даже рак. С такими последствиями хронического гепатита бороться крайне сложно, поэтому в медицине большое внимание уделяется профилактике. Если заболевание уже возникло, стоит узнать, какими симптомами оно проявляется и поддается ли лечению в домашних условиях.
Характерной особенностью гепатита, независимо от этиологии, является его бессимптомное течение на начальных стадиях – именно тогда, когда воспалительный процесс в гепатоцитах (клетках печени) можно остановить. Но если человека ничего не беспокоит, вряд ли ему в голову придет идея сходить к врачу и обследоваться.
При воспалении печени у мужчин или женщин следует обратить внимание не на болевой синдром, а на другие симптомы, которые могут указать на болезнь и заставить искать способы лечения.

- беспричинным кожным зудом;
- диспепсическими признаками (тошнотой, изжогой, метеоризмом);
- ощущением горечи во рту;
- повышенной утомляемостью, расслабленностью;
- прыщами и другой сыпью на коже, пятнами и сосудистыми «звездочками»;
- ухудшением аппетита;
- изменением запаха пота (становится резким), цвета мочи (темнеет), стула (светлеет);
- покраснением стоп и ладоней;
- сглаживанием и покраснением языка.
Кроме этого возможно повышение температуры тела, пожелтение глазных белков и кожи, появление болевого синдрома в области правого подреберья.
При обнаружении симптомов, похожих на перечисленные выше, не стоит сразу же принимать лекарства или искать, как лечить в домашних условиях. Воспаление печени – полиэтиологическое заболевание, то есть многопричинное. Оно может возникнуть вследствие:
- злоупотребления алкоголем или лекарствами – лечится отказом от алкоголя и отменой этих лекарств;
- токсических поражений (любых видов отравлений) – в данном случае применяется комплекс дезинтоксикационных процедур;
- аутоиммунных заболеваний (билиарного цирроза печени, аутоиммунного холангита и др.) – редкие и сложно поддающиеся лечению, обычно требуют применения кортикостероидов;
- бактериальных инфекций и паразитарных инвазий – используются антибактериальные и противопаразитарные средства;
- нарушений метаболизма, особенно жирового – уместна терапия гиполипидемическими препаратами и гепатопротекторами;
- вирусных инфекций – применяется антивирусная терапия;
- наследственных болезней – крайне редкая причина, требующая комплексного применения мер.
Такое разнообразие гепатитов нельзя лечить по одной схеме. Невозможно снять воспаление в домашних условиях без определения его причины.
Можно оказать печени некоторую поддержку (не заменяющую лечения) при воспалении, если пить настои бессмертника, тысячелистника, кукурузных рылец, расторопши, петрушки и соблюдать диету.
Питание при воспалении печени не должно оставаться таким же, каким было до обнаружения болезни. Из меню должны быть исключены все продукты, которые оказывают раздражающее действие на слизистую ЖКТ. Следует отказаться от:
- консервированных продуктов;
- острых и соленых, жирных и жареных блюд;
- пряностей, майонезов, кетчупов, горчицы;
- шоколада, бисквитов, мороженого;
- крепких бульонов;
- крепкого чая и кофе.
Диета при воспалении печени предполагает также отказ от алкогольных напитков в любом виде.
Из того, что можно кушать, получается вполне питательный здоровый рацион. Разрешены:
- нежирное мясо и рыба;
- отварные овощи;
- некислые фрукты;
- крупяные каши;
- макаронные изделия;
- кисломолочная продукция пониженной жирности.
Состояние печени нередко зависит и от благополучия желчного пузыря – органа, в котором хранится желчь. Воспаление этого органа называется холециститом, имеет острую и хроническую формы, а также калькулезную (обусловленную наличием камней в желчном пузыре) и некалькулезную.

- диспепсическими признаками – тошнотой, неустойчивым стулом, тяжестью в эпигастральной области, метеоризмом, горечью во рту;
- синдромом вегетативной дисфункции (СВД), наблюдающимся у большинства пациентов и проявляющимся мигренями, у женщин – предменструальным напряжением;
- субфебрильной, в пределах 37 градусов (при катаральном холецистите) или фебрильной, выше 38 градусов (при гнойном) температурой тела;
- болевыми ощущениями в правом подреберье, реже – в левом и эпигастральной области, часто – иррадиирующими (отдающими) под лопатку, в шею или плечо.
Болевой синдром, как правило, провоцируется погрешностями рациона, психоэмоциональными перегрузками, алкоголем.
Когда пациенты интересуются, как снять симптомы или какое лекарство выпить при воспалении желчного пузыря или печени, это говорит о полном непонимании ими глубины проблемы. Снять боль или устранить горечь во рту – не означает устранить заболевание.
Разумеется, когда желчно-печеночная колика застала человека врасплох, ему можно посоветовать обезболивающее средство из группы спазмолитиков. Обезболивающие – это не препараты от воспаления, это всего лишь способ облегчить боль. Для того чтобы боль больше не появлялась, придется пройти серьезный курс лечения, а в некоторых случаях и хирургическое вмешательство. Схему лечения строго индивидуально должен разработать медицинский специалист.
Что касается антибиотиков, какие можно пить при воспалении желчного пузыря и печени, то к их выбору врачи подходят с особой осторожностью. Большинство антибиотиков сами являются гепатотоксичными факторами, поэтому их неправомерное назначение может привести к обратному эффекту.
Рекомендуемые группы антибактериальных препаратов:
- полусинтетические пенициллины (противопоказаны при печеночной недостаточности);
- цефалоспорины;
- фторхинолоны;
- нитрофурановые производные.
В комплексном лечении воспалений желчного пузыря, кроме антибиотиков, используются следующие группы лекарств:
- противовоспалительные;
- спазмолитические;
- препараты-антигипоксанты и антиоксиданты;
- иммуномодуляторы и противопаразитарные средства (при необходимости);
- желчегонные (противопоказаны при калькулезной форме);
- холеретики, гепатопротекторы;
- препараты желчных кислот (противопоказаны при гепатите).
Параллельно должна проводиться терапия фоновых (основных) заболеваний, поэтому списки лекарств для каждого конкретного случая могут значительно разниться.
Диета при воспалении желчного пузыря почти не отличается от рациона больных с проблемами печени. В меню при холецистите и гепатите не должно быть кислых, острых, жирных, жареных блюд. «Не любит» желчный пузырь и продуктов, усиливающих газообразование – свежей капусты, бобовых, цельномолочной продукции.
То, что можно есть при холецистите, рекомендуется взять из списка разрешенных продуктов при воспалении печени.
Полезную информацию о гепатитах можно узнать из этого видео:
источник
Живот при гепатите С может болеть и вздуваться. На последних стадиях возникает асцит – жизнеугрожающее осложнение, характеризующееся скоплением жидкости в брюшине. Брюшная водянка диагностируется на поздних стадиях у людей с портальной гипертензией и декомпенсированным циррозом. При отсутствии терапии осложняется спонтанным перитонитом и кишечными кровотечениями. Для профилактики нежелательных последствий нужно пройти комплексное лечение антивирусными средствами.
Гепатит С – инфекционное воспаление гепатоцитов (печеночных клеток), вызванное вирусом Hepatitis C Virus. У 2/3 пациентов протекает в скрытой форме, поэтому многие из них не обращаются к врачу годами. Но без противовирусной терапии (ПВТ) функции печени нарушаются, что становится причиной заболеваний других органов.
Проблемы с животом – явный признак патологических изменений в работе эндокринной, гепатобилиарной, пищеварительной и других систем. На начальной стадии гепатита отмечаются только субъективные симптомы – дискомфорт и умеренные боли в подреберье. Со временем живот увеличивается, а на коже проявляется сосудистый рисунок.
Боли в животе при гепатите С – следствие нарушений в работе гепатобилиарной системы, к которой относятся печень, желчевыводящие пути и желчный пузырь. Сама по себе печеночная ткань (паренхима) болеть не может, что связано с отсутствием в ней болевых рецепторов.
Спастические боли в животе на фоне вирусного гепатита часто свидетельствуют о сужении желчевыводящих протоков. Если дискомфорт сопровождается пожелтением кожи, обязательно обратитесь к врачу.
Неприятные ощущения в животе возникают при таких осложнениях гепатита:
- Гепатомегалия. Из-за воспаления печень увеличивается, что ведет к растягиванию окружающей ее сумки. В капсуле есть нервные окончания, поэтому деформация сопровождается умеренными болями в правом подреберье.
- Холестатический синдром. Из-за увеличения печени желчные протоки сдавливаются, что препятствует нормальному отведению желчи в 12-перстную кишку. Печеночный секрет скапливается в пузыре, что ведет к его растягиванию и сильным болям в правом боку.
- Хронические запоры. Нерегулярный стул на фоне гепатита – следствие холестаза и неполного переваривания пищи в тонком кишечнике. При отсутствии дефекации в течение 3 и более суток больные жалуются на спазмы, тяжесть в кишечнике.
Если при гепатите С болит живот, нужно пройти УЗИ печени. Иногда симптом возникает вследствие рубцевания печеночных и желчных путей при фиброзе. На внутрипеченочный холестаз указывает усиление болей после приема пищи.
Метеоризм – это скопление газов в кишечнике, связанное с бродильной диспепсией. Вздутие живота при гепатите возникает из-за нарушения секреторной функции печени. Недостаточный синтез или отведение желчи в 12-перстную кишку – основные причины бродильных процессов в органах ЖКТ.
При паренхиматозном гепатите вздутие обычно сочетается с:
Симптомы гепатита становятся более выраженными после употребления жирной пищи, алкогольных напитков. Пациенты жалуются на угнетенное настроение, мигрирующие боли в животе, общую слабость и неприятный привкус во рту.
Во избежание метеоризма больные вирусным гепатитом должны соблюдать стол №5 по Певзнеру. Из рациона исключают продукты, провоцирующие вздутие живота, – квашеную капусту, черный хлеб, квас, дрожжевое тесто.
Чтобы выяснить, почему живот увеличивается при гепатите, обратитесь к гастроэнтерологу. В половине случаев причиной становится брюшная водянка (асцит) – вторичная патология, связанная со скоплением свободной жидкости в брюшине. Она диагностируется у людей с хроническим течением гепатита.
Асциту подвержены пациенты с портальной гипертензией. Живот может расти при таких осложнениях гепатита С:
- жировой гепатоз;
- фиброз 2 и 3 степени;
- цирроз печени;
- печеночно-клеточный рак.
Серозный покров брюшины в норме выделяет небольшое количество секрета, который препятствует склеиванию внутренних органов и петель кишечника. При отсутствии патологий жидкость всасывается обратно той же серозной оболочкой. Но в случае гепатита нарастают признаки печеночно-клеточной недостаточности. Из-за этого нарушается всасывающая и выделительная функции брюшины.
Если при гепатите С растет живот из-за асцита, на это указывают дополнительные симптомы:
- выпячивание пупочного кольца;
- проявление сосудистой сетки на животе;
- увеличение селезенки (спленомегалия);
- затрудненное дыхание;
- нарушение сна;
- тяжесть в животе;
- бедренные грыжи.
В основе брюшной водянки лежат сложные метаболические, водно-электролитные и гидростатические нарушения, связанные с дисфункцией печени. Они становятся причиной чрезмерной выработки и скопления асцитической жидкости в животе.
При запоздалом лечении гепатита нарастают признаки гепатоцеллюлярной недостаточности. Со временем диагностируются осложнения, которые проявляются специфическими симптомами:
- Геморрагическая сыпь на животе – следствие нарушения кроветворной и метаболической функций печени. При запущенном гепатите изменяются реологические свойства крови, повышается проницаемость сосудов. Поэтому на животе возникают гематомы, мелкоточечные кровоизлияния.
- Голова Медузы – выраженный венозный рисунок на животе, который возникает из-за варикозного расширения вен в области пупка. Выявляется у пациентов с портальной гипертензией и циррозом. Из-за увеличения давления в бассейне портальной вены возрастает нагрузка на периферические сосуды. Поэтому наблюдается стойкое расширение вен пищевода. Это повышает риск прободения сосудистых стенок и внутренних кровотечений.
- Желтизна кожи – результат высвобождения большого количества билирубина из гепатоцитов. При массовой гибели печеночных клеток уровень желчных пигментов в крови растет. Они окрашивают кожу, глазные яблоки и слизистые в желтый цвет. У многих возникает аллергия в виде высыпаний и сильного зуда.
Увеличение или боли в животе на фоне гепатита С – повод для записи на прием к гепатологу. В половине случаев симптомы свидетельствуют об осложнениях – стеатозе, фиброзе, циррозе.
При проблемах с животом надо пройти инструментальное и лабораторное обследование:
- УЗИ брюшной полости. Увеличение эхогенности печени свидетельствует о воспалении. При холестазе выявляют сужение желчевыводящих путей, а при асците – скопление жидкости в животе.
- Печеночные пробы. Увеличение концентрации АЛТ и АСТ в 2-8 раз указывает на массовый некроз гепатоцитов.
- Коагулограмма. При печеночной недостаточности уменьшается содержание белка в крови, нарушается свертываемость крови.
В случае выявления цирроза печени при гепатите С дополнительно выполняется биопсия и гистологический анализ. По результатам диагностики исключают онкологические заболевания.
Чтобы решить проблемы с животом, нужно исключить их причину – инфекцию. Для уничтожения вируса гепатита С (ВГС) используются:
- Интерферонсодержащие лекарства (Пегасис, Интрон А, Пегинтерферон) – антивирусные и иммуностимулирующие средства, которые угнетают самокопирование вируса. Используются только в комбинации с Рибавирином в течение от 3 до 24 месяцев. Часто провоцируют нежелательные эффекты, поэтому не назначаются при декомпенсированном циррозе.
- Безынтерфероновые средства (Софосбувир, Паритапревир, Омбитасвир, Даклатасвир) – ингибиторы неструктурных белков HCV, которые препятствуют репликации вируса. Для достижения устойчивого вирусологического ответа (УВО) применяются разные лекарственные комбинации – софосбувир/даклатасвир, гразопревир/элбасвир, софосбувир/велпатасвир/воксилапревир. Курс терапии составляет 2-6 месяцев, а его эффективность достигает 95-100%.
Чтобы уменьшить живот при асците, выполняют лапароцентез – хирургическое вмешательство по откачиванию жидкости из брюшины. Для поддержания функций печени дополнительно используются гепатопротекторы, ферменты, витаминные комплексы.
Проблемы с животом у больных гепатитом С – результат нарушений в работе печени. Часто говорят об осложнениях, треть из которых носят необратимый характер. Поэтому при болях в животе и при метеоризме обязательно обращайтесь к врачу-гастроэнтерологу.
источник
.jpg)
.jpg)
.jpg)
 наиболее надежным методом является пункция брюшной полости и исследование полученной жидкости в лаборатории;
наиболее надежным методом является пункция брюшной полости и исследование полученной жидкости в лаборатории; Медикаментозная терапия.
Медикаментозная терапия. Портальная гипертензия – повышается давление в воротной вене, которая доставляет венозную кровь от органов ЖКТ в печень для очистки. Этому способствуют цирроз печени, тромбоз ее сосудов, сдавливание этой вены рядом расположенными новообразованиями или ее тромбоз, хронический гепатит, рак, синдром Бадда-Киари;
Портальная гипертензия – повышается давление в воротной вене, которая доставляет венозную кровь от органов ЖКТ в печень для очистки. Этому способствуют цирроз печени, тромбоз ее сосудов, сдавливание этой вены рядом расположенными новообразованиями или ее тромбоз, хронический гепатит, рак, синдром Бадда-Киари;

