Возникновение на регулярной основе таких неприятных симптомов как тошнота (дискомфорт в подложечной области) и метеоризм (избыток газов в брюшной полости) свидетельствует о наличии расстройств в системе ЖКТ. Со временем у пациента возникают дополнительные признаки, указывающие на сбои в работе органов пищеварения: недомогание, высокая температура, головокружение, диарея (понос), рвота. В последнем случае важно своевременно и безотлагательно обратиться за медицинской помощью.
Тошноту и вздутие живота могут спровоцировать следующие факторы:
- пищевая интоксикация;
- прием фармакологических препаратов;
- переедание (игнорирование правил приема пищи);
- расстройства органов ЖКТ (гастрит, кишечные инфекции, холецистит, панкреатит и прочее);
- хирургические вмешательства на органах брюшной полости:
- беременность, климакс.
Важно! Метеоризм и тягостное чувство в подложечной области в 99% случаев являются признаками неправильного питания. Если они носят эпизодический характер, то избавиться от неприятных симптомов можно путем коррекции привычного рациона употребления пищи.
Расстройства органов пищеварения, характеризующиеся повышенным газообразованием и тошнотой, могут сопровождаться альтернативными симптомами, к которым относятся:
- запоры, жидкий стул;
- острая боль в брюшной полости;
- ухудшение состояния после употребления соленых, жирных и острых блюд;
- позывы к рвоте;
- общая слабость;
- снижение работоспособности и прочее.
Выявляются случаи, когда вздутию живота и тошноте сопутствует синдром толстой кишки. Он объединяет в себе целый арсенал симптомов, которые предусматривают изменения дистрофического характера в пищеварительном канале. Пациента одолевает одышка, у него наблюдается снижение аппетита, он испытывает трудности при ходьбе.
Симптомы, которые выявляются на фоне расстройств органов ЖКТ, должны расцениваться как повод для скорейшего обращения за помощью к врачу-гастроэнтерологу.
При язвенной болезни чувство дискомфорта в подложечной области усиливается после приема пищи, а в перерывах между трапезой пациент может испытывать изжогу и болевой синдром в области живота.
Тошнота и повышенное газообразование могут быть признаками острого или хронического гастрита. До обращения к специалисту важно соблюдать специальную диету и фиксировать ситуации, когда и после употребления каких продуктов болезнь обостряется.
Дисфункция желчного пузыря также чревата возникновением неприятных симптомов: пациент ощущает тошноту уже во время трапезы, а после нее имеет место повышенное газообразование. Дополнительно появляются боли в области печени и горький привкус во рту.
Тошнота и метеоризм сопровождают кишечные инфекции и пищевые отравления. Первый симптом проявляется после приема пищи и в 95% случаев трансформируется в рвоту, а второй — фиксируется позже и заканчивается жидким стулом.
И при панкреатите симптомы дают о себе знать сразу после завтрака, обеда или ужина. Пациент может испытывать тупые боли в области подреберья (слева и справа). Состояние больного можно облегчить за счет дробного питания и исключения из повседневного рациона острой, жирной и соленой пищи.
Метеоризм и тошнота могут рассматриваться в качестве признаков аппендицита. Дополнительно у пациента возникают: рвота, высокая температура и болевой синдром в брюшной полости.
Методы устранения неприятных симптомов, указывающих на дисфункции органов ЖКТ, зависят от причин, которые их спровоцировали. Важно придерживаться комплексного подхода, который предполагает: правильный набор медикаментозных препаратов, специальный режим питания, физическую активность и оптимальное соотношение времени, затрачиваемого на работу и отдых.
При острой интоксикации рекомендуется прием энтеросорбентов, которые очистят полость пищеварительных органов от болезнетворных бактерий («Активированный уголь», «Полисорб», «Энтеросгель»).
В момент диагностирования у пациента ферментной недостаточности (дисфункция поджелудочной железы) гастроэнтеролог назначает: «Панктреатин», «Дигестал», «Абомин». Препараты улучшают качество расщепления белков, жиров, углеводов в организме.
Устранить эффект повышенного газообразования предназначены лекарства на основе симетикона – «Метеоспазмил», «Релцер», «Эспумизан» (пеногасители).
Расстройства органов ЖКТ, возникшие по причине ухудшения обмена веществ и снижения моторной функции кишечника, лечатся при помощи препаратов — прокинетиков («Дюспаталин», «Итоприд»).
Если тошнота и вздутие живота спровоцированы глистными инвазиями, то не обойтись без антибиотиков («Фуразолидон», «Фталазол»).
Избавиться от дискомфорта в подложечной области и метеоризма невозможно без корректировки рациона питания и соблюдения правил приема пищи. В составлении повседневного меню не запрещается экспериментировать с рекомендуемыми продуктами, с учетом индивидуальных предпочтений каждого.
Важно научиться есть небольшими порциями, а количество приемов пищи можно увеличить (до 5-6 раз). Рекомендуется трапезничать в одно и то же время. Нельзя разговаривать и отвлекаться за столом (смотреть ТВ, слушать радио, читать прессу). Следует отказаться от несовместимых продуктов (молоко и рыба, мясо и сыр). Ежедневно пить 2,5 – 3 л негазированной воды. Имеет смысл систематически контролировать массу тела (лишние килограммы дезорганизуют работу пищеварительной системы).
В перечень запрещенных продуктов входят:
- ржаной хлеб;
- жирные сорта мяса;
- молоко;
- копчености, консервы, соленья, маринады.
- зернобобовые крупы (манная, перловая, пшенная);
- орехи, сухофрукты;
- приправы, специи (майонез, кетчуп);
- сладости (шоколад, мармелад, джем);
- овощи (кукуруза, лук, спаржа, картофель, капуста, спаржа, огурцы);
- фрукты (персики, инжир, чернослив, курага, абрикосы, персики, груши, яблоки);
- «фаст-фуд» (сэндвичи, гамбургеры, картофель фри);
- газированные напитки (лимонад, квас).
Важно! Полностью исключать сложные углеводы (дисахариды, моносахариды, полиолы) нет необходимости: они обогащают организм пробиотиками и чистят пищеварительный канал.
Список рекомендуемых продуктов включает:
- постное мясо (телятина, индюшатина, крольчатина);
- твердые сорта сыра, молочную сыворотку;
- нежирную рыбу;
- овсянку, гречку, рис;
- цитрусовые, малину, киви, дыню;
- яйца всмятку;
- укроп, петрушку;
- зеленый чай, травяные отвары, какао без молока.
Заправка блюд специальными пряностями (тмин, майоран, фенхель) снижает риск вздутия живота.
Нетрадиционные методы лечения (фитотерапия) в совокупности с медикаментами и диетой существенно повышают шанс скорейшего устранения расстройств органов ЖКТ, симптомами которых являются тошнота и повышенное газообразование. Знахари рекомендуют принимать:
Важно! Перед использованием конкретного рецепта народной медицины необходимо проконсультироваться со специалистом на предмет отсутствия аллергической реакции на природный компонент.
Минимизировать риск возникновения патологий пищеварительных органов, признаками которых являются повышенное газообразование и ощущение дискомфорта в подложечной области, поможет следующее:
- соблюдение принципов правильного питания;
- соблюдение специальной диеты;
- употребление в пищу качественных продуктов;
- соблюдение питьевого режима;
- контролирование собственного веса;
- прием препаратов, улучшающих моторную функцию кишечника и устраняющих дискомфорт в органах ЖКТ (форс-мажорные обстоятельства).
Не следует отвергать попытки избавиться от неприятных симптомов в домашних условиях, если они не имеют регулярной основы. Пребывание длительное время в вертикальном положении способствует снижению вероятности заброса кислоты из желудка в пищевод. Но двигательная активность (когда пациент испытывает чувство дискомфорта в подложечной зоне) чревата обострением симптомов.
Нормализовать работу пищеварительной системы поможет вода с натуральными сахарами (спортивные напитки). Жидкости на основе искусственных ароматизаторов и сахарного спирта создают благоприятную почву для вздутия живота.
Читайте еще, вам понравится:
Хорошо гимнастика помогает. Даже в йоге есть специальная асана ветрогонная. А еще массаж живота можно делать, то помогает ненужное вывести.
источник
Ощущение вздутия, когда живот раздувается, как шарик может лишить нас радости.
Если вы боитесь выпустить газы в самый неподходящий момент, пришло время взять проблемы со вздутием под контроль.
Вздутие относится к ощущению объема, вызванного скоплением кишечных газов в области живота, от которых организм не может избавиться.
В тяжелых случаях газы могут привести к растяжению брюшной области, что может быть довольно болезненно.
Вздутие обычно возникает при чрезмерной выработке кишечных газов из-за плохого пищеварения. Непереваренные органические вещества в кишечнике производят углекислый газ.
Очень часто заглатывание лишнего воздуха приводит к вздутию. Этому способствуют и такие привычки, как жевание жевательной резинки, сосание леденцов, газированные напитки, использование трубочки для напитков и нервное заглатывание воздуха.
Потребление большого количества жирной, тяжелой и нездоровой пищи, которая тяжело переваривается.
Часто вздутие является симптомом других расстройств, таких как синдром раздраженного кишечника, непереносимость лактозы, запор, желудочно-пищеводный рефлюкс, глютеновая болезнь.
У женщин причиной часто становятся гормональные изменения и нередко возникает при предменструальном синдроме и во время беременности.
Чтобы избежать газов и вздутия, важно сделать какие-то изменения в своем образе жизни.
Избегайте продуктов, вызывающих газов, таких как бобовые, капуста и цветная капуста.
Избегайте молочных продуктов, если у вас есть непереносимость лактозы и глютена.
Продукты с пометкой без сахара также часто содержат ингредиенты, способствующие вздутию.
Занимайтесь физической активностью и откажитесь от курения.
Если вас часто мучают газы, то вам нужно более быстрое решение проблемы. К счастью на помощь вам придут народные средства, которые помогают быстро избавиться от газов.
Найдите укромный уголок, чтобы попрощаться с этой проблемой.
Чайная ложка горчицы эффективно справляется не только с изжогой, но и с проблемой газов и вздутия.
© YelenaYemchuk/Getty Images Pro
Горчица усиливает выделение слюны, что способствует хорошему пищеварению. Кроме того, горчица обладает спазмолитическими и антибактериальными свойствами, что способствует избавлению от кишечных газов.
Если у вас постоянное вздутие, начините регулярно есть горчицу, чтобы уменьшить симптомы.
Съедайте 1 чайную ложку горчицы или растворите в теплом стакане воды для быстрого облегчения симптомов. Если вкус для вас слишком резкий, можете смешать ее с медом или запить чаем.
Пищевая сода – это прекрасное средство от вздутия. Она входит в реакцию с желудочной кислотой, производя углекислый газ и способствуя отрыжке, тем самым устраняя кишечные газы.
Хотя это может быть эффективным и быстрым решением проблемы, нужно избегать слишком частого и чрезмерного потребление соды, так как это приводит к выработке желудочной кислоты и со временем к желудочно-кишечным проблемам.
Если вы придерживаетесь диеты с низким содержанием натрия помните о том, что 1 чайная лодка соды содержит почти одну треть нормы потребления натрия.
Вам понадобится: вода, сода, лимон
Выдавите сок половинки лимона в стакан воды.
Добавьте в него 1 чайную ложку пищевой соды и добавьте воду.
Размешайте все ингредиенты.
Выпивайте этот напиток, чтобы инициировать отрыжку и вывести газы за несколько минут.
Если верить свидетельствам очевидцев, мятный чай является эффективным средством от газов и вздутия. Ментоловое масло в мятном чае имеет массу преимуществ. Оно уменьшает мышечные спазмы и помогает избавляться от газов, уменьшая вздутие.
Ингредиенты в мяте позволяют газам проходить, а не скапливаться, что вызывает боль и растяжение желудка.
Заварите мятный чай и оставьте его на 5-10 минут.
Выпивайте стакан мятного чая перед сном, для улучшения пищеварения и предотвращения вздутия.
Универсальный яблочный уксус поможет вам избавиться от всех лишних газов в кишечнике. Кишечные газы часто являются следствием непереваренной пищи, которая бродит в желудке. В яблочном уксусе содержится пробиотики, которые запускают пищеварение, уменьшая вздутие и предотвращая последующее накапливание газов.
Добавьте 1 чайную ложку яблочного уксуса в 1 стакан воды.
Потребляя этот напиток раз в день, вы почувствуете быстрое облегчение симптомов.
Жевание семян фенхеля является еще одним методом избавления от газов и вздутия, пришедший к нам из Индии.
Фенхель не только освежает дыхание, но и помогает пищеварению. Семена фенхеля содержат эфирные масла и другие компоненты, которые стимулируют производство желчи и помогают непереваренной пище продвигаться по желудочно-кишечному тракту, предотвращая последующее накапливание газов.
Заварите 2 столовые ложки семян фенхеля в 1 стакане горячей воды.
Накройте чашку и оставьте семена замачиваться на 5 минут.
Чай из фенхеля мгновенно облегчает вздутие, но вы также можете пить его раз в день для облегчения симптомов.
Также можете брать с собой семена фенхеля и жевать их после еды.
Активированный уголь – это, пожалуй, одно из самых эффективных и быстрых средств от газов, вздутия и неприятных запахов. Благодаря хорошей пористости активированный уголь способен поглощать токсины и кишечные газы.
Активированный уголь можно потреблять в капсулах или таблетках. Дозировка для взрослых составляет от 500 до 1000 мг (2-4 капсулы)
Его можно принимать как для лечения, так и в профилактических мерах. Для профилактики лучше принимать активированный уголь до еды, чтобы он не всасывал питательные вещества из пищи.
Если вы принимаете какие-то лекарства, перерыв между приемом лекарств и активированного угля должен составлять примерно 2 часа.
Имбирь — это надежное решение при проблеме метеоризма и вздутия. Обычный имбирный чай очень эффективно справляется с этими проблемами.
Имбирь усиливает слюноотделение и производство желчи, что улучшает пищеварение. А гингеролы и шогаолы, присутствующие в имбире, уменьшают газы и спазмы, связанные с ним.
Попробуйте заменить газированные напитки и кофе имбирным чаем.
Закипятите 1 стакан воды и добавьте туда несколько долек корня имбиря.
Варите на медленном огне в течение 3-5 минут.
Процедите чай и пейте его дважды в день.
Хотя чеснок обладает сильным запахом, он эффективно справляется со многим проблемами, включая газы и вздутие. Конечно, лучше всего для этих целей подойдет сырой чеснок.
Его можно добавлять в суп или для быстрого облегчения сделать чесночный отвар.
6-7 черного перца горошком
Пол чайной ложки семян тмина
Добавьте в воду 3-4 зубчика чеснока, черный перец горошком и семена тмина.
Доведите воду до кипения и держите на медленном огне 3-5 минут.
Процедите чесночный отвар.
Охладите отвар до комнатной температуры и пейте несколько раз в день.
Упражнения для высвобождения газов
Если вы испытываете сильный дискомфорт, вам помогут некоторые позы из йоги, которые удаляют газы и дают большое облегчение при вздутии.
9. Поза «свободного ветра» (Паванмуктасан а)
Эта поза помогает удалить лишние газы в брюшной области.
Лягте на спину, сделайте глубокий вдох и согните левую ногу в колене, прижав ее к груди, и выдыхайте.
Прижмите руками колено, в то время как бедро плотно прилегает к животу.
Снова сделайте вдох и во время выдоха поднимите голову и коснитесь подбородком колена.
Держите позу так долго, как вам удобно, делая глубокие вдохи и выдохи.
Отпустите ногу и повторите действия на правую ногу, а затем проделайте упражнение с обеими ногами.
Парватасана является одним из элементов Приветствия Солнца в йоге. Выполняя это упражнение, вы можете избавиться от многих желудочных проблем и метеоризма за несколько минут.
Прижимаясь ладонями к полу, поднимите колени и уведите ягодицы вверх, выпрямив ноги и прижимая пятки к полу.
Грудная клетка тянется к бедрам.
Держите позу в течение минуты.
Избегайте пить мятный чай, если вы страдаете от кислотной отрыжки или рефлюкса, иначе это может усугубить симптомы.
Добавляйте листья мяты в лимонад или чай, чтобы уменьшить вздутие.
Вместо мятного чая можно пить чай из ромашки.
Если вы принимаете диуретики или препараты инсулина, посоветуйтесь с врачом, перед тем как пить яблочный уксус, так как он может мешать действию этих лекарств.
Семена фенхеля можно заменить семенами тмина.
Для улучшения вкуса добавляйте в чай мед или стевию.
источник

Перечень болезней, при которых возникают боли в животе, очень велик. Конечно, если у вас болит живот, не надо сразу думать о каком-то серьезном заболевании. Возможно, это просто банальное переедание, и теперь ваш организм дает понять, что надо сделать передышку. Но при этом неплохо бы знать, когда надо начинать бить тревогу.
Боль в животе требует вызова «Скорой помощи» в следующих случаях:
- Сильная боль, мешающая спать и делать что бы то ни было, продолжается дольше 1–2 часов.
- Сильная боль в животе сопровождается рвотой.
- Сильная боль сопровождается повышенной температурой тела — 38,5 °С или выше.
- Сильная боль сопровождается потерей сознания.
- Сильная боль в животе у беременной женщины.
- Мышцы живота напряжены, и живот жесткий, как доска.
- Диарея (понос) с примесью ярко-красной крови.
- Стул темный дегтеобразный.
- Рвота кровью.
- Боль в животе сопровождается одновременно рвотой, диареей и сильным обезвоживанием.
Вам следует обратиться за плановой консультацией к врачу, если:
- боль настолько сильная, что вы не пошли на работу, но не готовы вызывать «Скорую»;
- боль появляется и проходит предсказуемым образом;
- боль как-то связана с приемом пищи;
- боль возникает после употребления определенных продуктов или напитков;
- боль сопровождается метеоризмом, особенно если вздутие живота настолько выражено, что сложно надеть привычную одежду;
- боль не прекращается более трех дней.
Не пытайтесь лечить боль в животе клизмами или слабительными, если вы не уверены в причине.
Женщинам, кстати, следует решить: стоит ли записаться на прием к лечащему врачу или к гинекологу.
Диагностика будет зависеть от того, куда вы обратитесь. Лечащий врач поставит диагноз быстрее, потому что знает вашу историю болезни и восприимчивость к боли.
В больнице или отделении неотложной помощи каждому пациенту измеряют температуру, проводят ректальный осмотр, а у женщин от 16 до 60 лет — также и гинекологический осмотр, чтобы наверняка исключить все возможные причины боли. (Правило «неотложки» гласит: «Любая женщина считается беременной, пока не будет доказано обратное».)
Еще один важный аспект боли в животе — возможное воспаление брюшной полости. Это состояние называют перитонитом, и его сложно с чем-нибудь спутать. При этом боль возникает при любом движении брюшины, например при кашле или подпрыгивании машины на кочке, когда вы едете в больницу. Обязательно скажите врачу, если у вас такие боли.
Для диагностики очень важна интенсивность боли, но у всех людей разная болевая чувствительность.
Поэтому предлагаем вопросы, которые вам могут задать, чтобы точнее поставить диагноз.
- Боль настолько сильна, что вы не можете идти на работу или в школу и встать с постели? Или вы можете что-то делать, несмотря на боль?
- Где именно у вас болит? Вы можете точно показать место пальцем, или больная область больше, примерно с ладонь? Боль сильнее в одном месте и отдает или переходит на другой участок? Или болит только в одном месте?
- Вы можете точно сказать, когда боль возникла, или она развивалась постепенно? Что вы делали, когда заболел живот? Постарайтесь вспомнить, что вы ели. Не было ли травм, падений или несчастных случаев? Не было ли сильного стресса?
- Вы недавно перенесли операцию, начали прием нового лекарства, растительного средства или пищевой добавки? Можете ли вы назвать что-нибудь другое, с чем связываете боль?
- Боль как-то изменилась с течением времени или как возникла, так и остается без изменения? Может, она сначала была ноющей, а затем стала резкой?
- Боль началась и не проходит или то возникает, то проходит? Дело в том, что резкая сильная боль редко бывает постоянной.
- У вас уже были подобные приступы (независимо от обращения к врачу)? Возможно, вы забыли: подумайте как следует. Например, пациенты с камнями в желчном пузыре могут страдать от приступов раз в несколько месяцев и часто не осознают, что эти эпизоды связаны.
- Замечали ли вы, что способствует облегчению или нарастанию боли? Например, прием пищи (или определенных продуктов), стул (или его отсутствие), прием лекарств (или отказ от них), определенное положение тела (сгибание ног, вытягивание, поза зародыша) или определенные занятия (секс, подъем по лестнице, надавливание животом на руль при вождении)?
Распространенной причиной обращения к врачу становится изжога — острое чувство жжения и боли за грудиной и в эпигастральной области. Ее причина — обратный заброс содержимого желудка в пищевод. Очень важно отличать ее от сердечной боли при стенокардии. Помните: сердечная боль чаще связана с физической нагрузкой, не связана с приемом пищи, может сочетаться с одышкой, перебоями в работе сердца, страхом.
Препараты для лечения изжоги можно использовать иногда, но не каждый день, если только этого не назначил врач. При наличии регулярных, частых или постоянных симптомов необходимо пройти обследование. Обратитесь к врачу, если:
- изжога, дискомфорт в желудке, вздутие живота или метеоризм беспокоят вас чаще 1–2 раз в неделю;
- если симптомы явно не связаны с определенной пищей;
- если вы в течение двух недель принимали лекарство, но симптомы сохраняются.
Звоните в «Скорую» в следующих случаях:
- У вас выраженная боль в грудной клетке. Не нужно все списывать на изжогу.
- Если «обычная» изжога вызывает необычные ощущения.
- Если изжога возникает регулярно или сопровождалась кровавой рвотой или рвотой темно-коричневыми массами, похожими на кофейную гущу.
- Если изжога сопровождается сильной болью в животе или груди, одышкой.
Изжога часто сопровождает такое заболевание как рефлюкс-эзофагит — воспаление слизистой оболочки пищевода. Его симптомы:
- Чувство жжения или боль в грудной клетке.
- Чувство жжения или боль усиливается в положении лежа или после еды.
- Жжение в горле или кислый привкус во рту, особенно после отрыжки.
Дискомфорт усиливается, когда вы откидываетесь в кресле или ложитесь после еды.
Что нужно делать:
- Питайтесь часто и небольшими порциями (но не увеличивайте общее потребление калорий).
- Не пейте газированные напитки, повышающие количество газов в желудке.
- Уменьшайте потребление спиртного, аспирина без оболочки и противовоспалительных таблеток: они раздражают желудок.
- Не ешьте в течение 2–3 часов перед сном.
- Не курите. Курение усиливает выработку желудочной кислоты.
- Контролируйте вес тела, не носите одежду, плотно стягивающую талию.
- Принимайте антацидные лекарственные средства для борьбы с симптомами. Полностью разжевывайте таблетки, прежде чем их глотать. Они подействуют быстрее, если будут как следует измельчены.
Антациды, ферментативные препараты, нормализаторы моторики желудочно-кишечного тракта, помогают справиться с эпизодическими симптомами дискомфорта, когда вы съели слишком много острой или жирной пищи.
Антациды — одни из самых продаваемых препаратов безрецептурного отпуска. Надо знать, что они:
- Могут содержать кальций и даже считаются кальцийсодержащей пищевой добавкой.
- Антацидные средства, обволакивающие желудок и нейтрализующие кислоту, могут блокировать всасывание других лекарств.
- Некоторые антацидные препараты вызывают запор или диарею.
Как выбрать препарат и когда его лучше принимать: до или после еды?
Если у вас редко бывает изжога или дискомфорт в желудке, принимайте
- жидкий антацидный препарат, если вы находитесь дома,
- таблетку для разжевывания, если вы вне дома, потому что ее легче носить с собой.
Нейтрализуют желудочную кислоту: содержат кальций, магний или (реже) алюминий, а иногда их комбинацию.
Бикарбонат натрия обычно выпускают в виде шипучих таблеток для растворения в воде, у некоторых он может вызвать повышение артериального давления. Висмут субсалицилат обволакивает и защищает желудок и слабо нейтрализует кислоту.
Средства, подавляющие синтез кислоты.
Эти препараты, вместо того чтобы нейтрализовать желудочную кислоту, подавляют ее выработку. Один из способов — блокада рецепторных клеток, которые при стимуляции увеличивают секрецию кислоты.
Блокада последней ступени выработки кислоты.
Препараты, блокирующие рецепторные клетки, включают циметидин, фамотидин, низатидин и ранитидин. Препарат, блокирующий последнюю ступень процесса выработки кислоты, — омепразол.
Средства, снижающие газообразование.
Симетикон снижает поверхностное натяжение воздушных пузырьков, как полагают, облегчая выведение воздуха через желудок и кишечник. Но эффективность этого препарата вызывает споры у специалистов: слишком много времени должно пройти, чтобы средство дошло до толстого кишечника и начало действовать. А пациенту важно как можно скорее облегчить боль.
Препараты, нормализующие моторику желудочно-кишечного тракта.
Часто используются и имеют хороший профиль безопасности дротаверин и мебеверин — они снимают спазмы.
Другие препараты этой группы способствуют гармоничной работе мышечного компонента желудочно-кишечного тракта, обеспечивая последовательный пассаж пищи от верхних отделов к нижним (домперидон).
Подбирать препарат лучше совместно с гастроэнтерологом. Он объяснит специфику действия средства и режим дозирования нескольких лекарственных средств. Вооруженные этим знанием, вы сможете адекватно выбирать препараты безрецептурного отпуска.
Не употребляйте средства, блокирующие выделение кислоты самостоятельно. Иногда необходимо исследование с проведением гастроскопии, чтобы выяснить причины дискомфорта, так что самостоятельно выбрать препарат только на основании симптомов довольно сложно. Если симптомы требуют приема препаратов более двух недель, проконсультируйтесь с врачом.
источник
Ощущение переполненности живота нередко сопровождается вздутием и тошнотой. Причины этого могут быть разными – кратковременное переедание, метеоризм или признаки определенного заболевания. Если увеличение живота и негативная симптоматика присутствуют часто или постоянно, это тревожный знак. Речь может идти о серьезных патологиях, одна из которых рак.
Увеличение живота может появиться в любом возрасте. Часто это состояние сопровождается постоянной тошнотой. Причиной ее может стать употребление жирной пищи, тогда симптоматика дополняется диареей. Перечисленные признаки могут проявляться как отдельно, так и в комплексе. Причинами вздутия живота и тошноты становятся:
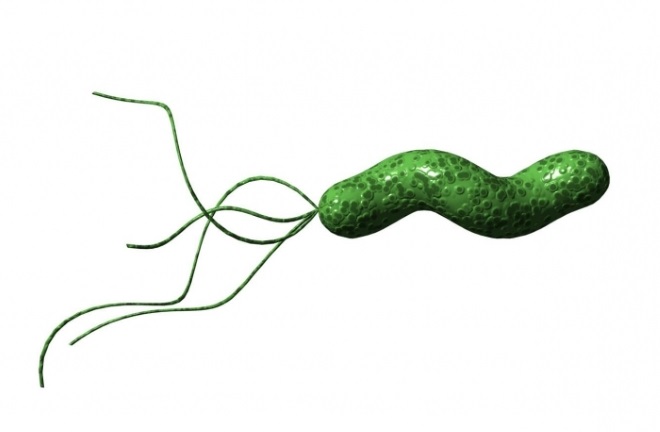
- Нарушение работы ЖКТ. Причиной этого часто становится микроорганизм Хеликобактер Пилори. Бактерия поражает желудочные стенки и тонкую кишку. В результате снижается секреция ферментов, пища с трудом продвигается к кишечнику. Переваривается не полностью. Остатки пищи начинают гнить, появляется брожение, накопление газов и вздутие живота. Тошнота возникает из-за интоксикации организма продуктами жизнедеятельности бактерий.
- Доброкачественные или раковые новообразования, которые распирают брюшную полость. Одновременно появляется тошнота.
- Паразиты. Они выделяют опасные токсины, которые отравляют организм.
- Запоры, когда каловые массы начинают накапливаться.
- Недостаток лактозы, которая требуется, чтобы перерабатывались молочные продукты.
- Переедание. Пища переваривается не полностью. Гниющие остатки вызывают брожение из-за нарушения работоспособности желудка и дефицита выработки поджелудочной нужных ферментов.
Причины тошноты и вздутия живота могут крыться в заглатывании воздуха. Это происходит во время еды, когда человек одновременно разговаривает, курения, употребления газированных, спиртных напитков и ряда продуктов.
Есть причины, которые провоцируют вздутие и тошноту только у женщин из-за гормонального дисбаланса или перестройки. Это происходит перед менструациями, после климакса, в период беременности. Однако основной причиной, независимо от половой принадлежности, остается неправильное питание.
К одним из распространенных заболеваний, вызывающих повышенное газообразование, вздутие живота и тошноту, относится раздраженный кишечник. Другие причины:
- сердечная недостаточность (в хронической форме);
- язвенная болезнь;
- новообразования в печени или кишечнике;
- панкреатит;
- аппендицит;
- несварение желудка;
- гастриты (особенно хроническая форма);
- холецистит;
- инфекции ЖКТ;
- отравления;
- патологии желчного пузыря;
- стеноз;
- воспалительные процессы;
- антибиотики, которые уничтожают как патогенную, так и здоровую микрофлору;
- дисбактериоз кишечника;
- заболевания печени;
- кислотный рефлюкс;
- ослабление иммунной системы.
Также тошнит, и вздувается живот после хирургических операций в брюшной полости, вследствие образования спаек. Часто причиной этого становится сам пациент, не выполняя указания врача в реабилитационный период. У грудничков увеличение живота возникает при кишечных инфекциях, смене продуктов или после перехода на искусственную смесь.
Если вздутие живота – проявление разовое, то необходимости посещения врача нет. Возможно, дискомфорт был вызван пищей, перееданием или другими причинами. Однако когда увеличение живота – явление постоянное, обратиться к врачу нужно обязательно. Такими заболеваниями занимается гастроэнтеролог. Также показаниями для посещения врача является появление дополнительных симптомов:
- головокружения;
- тошнота с кровяной рвотой;
- диарея, появляющаяся после еды;
- кровь в каловых массах;
- головные боли;
- постоянная отрыжка;
- боли в грудине.
Также обязательно посещение врача, когда помимо вздутия живота мучает непрекращающаяся тошнота, обезвоживание, резкая потеря веса.
При вздутии живота и тошноте сначала обращаются к терапевту. Он назначат биохимию крови, анализы мочи и кала, может потребоваться УЗИ, рентген и другие методы диагностики. С полученными результатами пациент направляется к гастроэнтерологу, который и занимается лечением. В большинстве случаев оно комплексное. Включает в себя медикаментозное, диету, физиотерапию.
Важно! Народные средства применяются только как вспомогательные, и вылечить заболевания полностью не могут. Использовать такие рецепты можно только по рекомендации врача.
При вздутии живота назначается специальная диета. Она не строгая, но часть продуктов из меню придется исключить:
- капусту;
- виноград, виню, крыжовник;
- свежий хлеб;
- огурцы, репчатый лук;
- сладости;
- молоко;
- чернослив, персики, финики;
- жирное мясо и рыбу;
- бобовые;
- абрикосы;
- перловку, манку;
- пшено и овес;
- перец, редис;
- картофель;
- груши, яблоки;
- шпинат, кукурузу, спаржу;
- инжир.
При вздутии живота и тошноте исключаются газированные напитки. Список запрещенных продуктов может быть изменен или дополнен, его составляет врач. Также важны правила рациона питания. Есть нужно небольшими порциями, по 5-6 раз в сутки. Пищу важно принимать через небольшие интервалы и желательно в одинаковое время.
Внимание! При регулярном вздутии живота, метеоризме и тошноте нужно вести дневник, куда записывать все съеденное и ощущения после трапезы. Это позволит выяснить, на какие продукты плохо реагирует пищеварительная система. Пищевой дневник поможет установить правильный диагноз.
Нельзя переедать, употреблять одновременно несовместимые продукты (это может спровоцировать скопление газов и усилить вздутие). Например, запрещается совмещать мясо с картофелем, фрукты с сырыми овощами. Важно соблюдать питьевой режим. В день необходимо выпивать до 2,5 литров жидкости (лучше простой воды). Пищу можно только тушить, запекать, варить или готовить на пару.
Медикаментозная терапия назначается в зависимости от причины вздутия. Если это произошло вследствие отравления, то нужно выпить «Мезим Форте» или уголь активированный (1 пилюля на 10 кг веса). Данные сорбенты помогут устранить интоксикацию, понос и вздутие.
Таблица с действенными препаратами и их описанием.
| Препараты | Действие лекарств |
|---|---|
| «Фуразолидон», «Нифуроксазид» | Препараты-нитрофураны связывают токсины, устраняют инфекционного возбудителя, тошноту и рвоту. |
| «Церукал» | Устраняет тошноту и рвоту. |
| «Эспумизан» | Это пеногаситель. Разрушает пузырьки и способствует выведению газов естественным путем. |
| «Альмагель» | Блокирует соляную кислоту, оказывает адсорбирующее действие. Устраняет боли в животе, его увеличение, метеоризм. |
Одним из самых популярных и эффективных препаратов – «Смекта». Это энтеросорбент, который способствует выведению из организма накопившихся газов и токсинов. Препарат показан при диарее, изжоге, отравлениях.
Устранить вздутие живота и тошноту помогут рецепты народной медицины. Хорошо помогает укропная вода. Она готовится из семян растения. Для настоя берется 1 ч. л. семян, которые завариваются в стакане кипятка. Средство должно настояться час, затем пьется в течение дня. Другие рецепты:
- Настой из мелиссы купирует приступы тошноты. Берется 4 дес. л. сухого сырья и завариваются в литре кипятка. Настаиваются два часа. Готовое средство принимается до еды, по 100 мл.
- Настой из корней петрушки. Он помогает убрать увеличение живота. Небольшое количество измельченных сухих корней заливаются 200 мл теплой водой и настаиваются сутки. Средство принимается в течение дня, по нескольку глотков, с небольшими интервалами.
- Напиток из зверобоя. Средство показано от вздутия живота. Берется 1 ст. л. и заваривается в стакане кипятка. Настаивается 10 минут, затем процеживается и пьется сразу горячим.
Еще одно универсальное растение – ромашка лекарственная. Она успешно борется с метеоризмом. В 500 мл кипятка добавляется 1 ст. л. соцветий сухого растения. Средство стоит минуту, затем выпивается в течение дня. Для вкуса в настои можно добавлять немного меда, мяты, фенхеля, тмина.
Вздутие живота, сопровождающееся тошнотой, может указывать на серьезную патологию. Если не начать своевременное лечение, то есть риск появления дополнительных осложнений. Запущенные патологи бывают вовсе неизлечимы и могут привести к смертельному исходу.
источник
Причиной возникновения острой боли в животе чаще всего являются воспалительные заболевания органов брюшной полости, в том числе:
-острый аппендицит-воспаление червеобразного отростка слепой кишки,
-острый холецистит-воспаление желчного пузыря,
-острый панкреатит- воспаление поджелудочной железы,
-язва желудка и 12-ти перстной кишки.
Аппендицит представляет собой воспаление аппендикса, червеобразного отростка слепой кишки — участка толстого кишечника.
Аппендицит требует неотложной медицинской помощи, заключающейся в оперативном удалении воспалённого отростка. При отсутствии своевременного лечения, воспалённый отросток может разорваться, что приведёт к излиянию гнойных масс в брюшную полость.
Каковы симптомы аппендицита?
Тупая боль около пупка или в верхней части живота, которая при движении становится острой в нижней части живота справа. Как правило, это первый признак. Потеря аппетита,
Тошнота и / или рвота вскоре после появления болей в животе
Повышение температуры тела до 37 — 38 градусов
До приезда врача не принимайте пищу, питьё. Запрещено использовать любые болеутоляющие средства, слабительные средства, а также согревание болезненного участка, которое может повлечь обострение воспаления, угрожающее разрывом воспалённого отростка. Можно использовать пузырь со льдом или холодной водой.
Острый холецистит — воспаление желчного пузыря, характеризующееся внезапно возникающим нарушением движения желчи в результате блокады ее оттока. В подавляющем большинстве случаев (85-95%) развитие острого холецистита сочетано с конкрементами (камнями). При многократном повторении острых приступов воспаления желчного пузыря говорят о хроническом холецистите. Суть желчнокаменной болезни состоит в том, что в желчном пузыре в результате застоя желчи образуются камни, которые нарушают нормальное опорожнение желчных путей. Обычно заболевание проявляется периодическими обострениями. Боль возникает после приема пищи, особенно жирной и острой, иногда начинается ночью во время сна, а также после тряской езды или при переносе тяжестей.
Признаки острого холецистита
Основным симптомом острого холецистита является желчная колика – острая выраженная боль в правом подреберье, верхней части живота, возможно иррадиирующая в спину (под правую лопатку). Реже иррадиация происходит в левую половину тела. Предшествовать возникновению желчной колики может прием алкоголя, острой, жирной пищи, сильный стресс. Помимо болевого синдрома, острый холецистит может сопровождаться тошнотой (вплоть до рвоты с желчью), субфебрильной температурой.
Если у вас появилась сильная боль в животе или груди, и вы не знаете, какова причина боли, немедленно вызывайте врача. Симптомы желчнокаменной болезни могут быть похожи на боли в груди, возникающие при сердечном приступе. Также эти симптомы могут быть вызваны другими серьёзными проблемами
Больному необходимо обеспечить постельный режим, полное воздержание от приема пищи. Необходимо вызвать неотложную помощь.
Профилактика острого холецистита
Профилактика такого заболевания, как острый холецистит, в первую очередь, заключается в соблюдении норм здорового питания, ограничение употребления алкоголя, больших количеств острой, жирной пищи. Так же приветствуется физическая активность – гиподинамия является одним из факторов, способствующих застою желчи и формированию конкрементов.
Прием пищи лучше осуществлять согласно режиму, не реже, чем каждые 4 часа. Обязательно употреблять достаточное количество жидкости (от полутора литров), не переедать на ночь.
Также запрещены к употреблению яичные желтки, сырые овощи и фрукты, изделия из сдобного теста, масляные и сливочные кремы, орехи, мороженое. При обострении рекомендованы свежеприготовленные на пару или вареные продукты в теплом виде. Овощи и фрукты, разрешенные больным в период вне обострения: курага, морковь, арбуз и дыня, изюм, чернослив. Эти продукты нормализуют моторику желчного пузыря и избавляют от запоров.
Поджелудочная железа представляет собой довольно крупную железу, расположенную ниже и немного позади желудка, рядом с двенадцатиперстной кишкой. У поджелудочной железы имеется две основные функции:
1. Образует выделяемые в тонкую кишку пищеварительные ферменты, способствующие перевариванию углеводов, белков и жиров.
2. Образует и выделяет в кровь инсулин и глюкагон — гормоны, участвующие в метаболизме глюкозы.
Острый панкреатит определяется как воспаление, возникшее внезапно или развившееся в течение короткого промежутка времени. В большинстве случаев острый панкреатит вызван закупоркой желчных путей камнем, или является следствием неумеренного употребления алкоголя. Поджелудочная железа особенно чувствительна к его пагубному воздействию. Чрезмерные алкогольные нагрузки могут привести к тяжелой форме панкреатита — панкреонекрозу.
Тяжесть течения острого панкреатита может варьироваться от лёгких форм, сопровождающихся лишь незначительным дискомфортом в животе, до чрезвычайно тяжёлых форм, опасных для жизни.
Признаки острого панкреатита.
Сильные ноющие, острые боли в эпигастрии (верхней части живота), опоясывающего характера, отдающие в поясницу и лопатку, распространяющиеся по всему животу, сопровождаются очень тяжелым состоянием, появляется тошнота и рвота, синюшность губ, учащается пульс, температура немного повышена или остается нормальной. Живот становится болезненным, несколько напряженным, а затем вздутым. При обострении хронического панкреатита боли могут возникнуть после переедания, особенно жирной пищи, употребления спиртных напитков и при других нарушениях диеты. Характер и интенсивность болей, как при остром панкреатите
Больной с острым панкреатитом подлежит немедленному направлению в больницу, где ему назначат лечение с применением лекарственных средств (консервативное) или операцию в зависимости от изменений в поджелудочной железе. До прибытия врача больного надо уложить, не рекомендуется давать ему есть и пить.
Язвенная болезнь желудка и двенадцатиперстной кишки
Основными симптомами язвенной болезни являются:
Чувство жжения, ноющая боль – или болевые ощущения , напоминающие чувство острого голода – между пупком и грудиной. Иногда боль отдает в спину.
Боль в животе, длительностью от нескольких минут до нескольких часов. Исчезает после применения антацидов (деактивируют соляную кислоту) или препаратов снижающих кислотность.
Болевые ощущения длительностью в одну- две недели, которые сменяются периодами без боли.
Снижение аппетита и потеря веса.
Вздутие живота или тошнота после еды.
Менее характерные, но более серьезные симптомы язвенной болезни и ее осложнений:
Симптомы язв желудка и ДПК идентичны, различаются проявления болезни по времени возникновения.
Боль при язвах ДПК проявляется через несколько часов после еды (когда желудок пуст) и может усиливаться после приема пищи. Часто больные жалуются на боль в животе ночью.
Болевые ощущения при язвах желудка возникают сразу после еды (когда еда попадает в желудок).
. Язва желудка и 12-ти перстной кишки может давать ряд осложнений. Одним наиболее опасным из них является прободение, т.е. разрыв стенки желудка в месте язвы. Возникают внезапные резкие боли в поджелудочной области, напоминающие по остроте удар кинжалом (кинжальные боли) Больной бледный, покрыт холодным потом, отсутствует движение брюшной стенки при дыхании, стенка живота напряжена и плотна, как доска. Больной лежит на боку, прижимая согнутые в коленях ноги к животу. Малейшее движение обычно усиливает боли.
Вторым грозным осложнением язвенной болезни является кровотечение. Внезапно развивается слабость, потливость, общее недомогание, иногда потеря сознания. Появляется рвота кровью или содержимым типа «кофейной гущи», черный стул. Отмечается бледность кожных покровов, частый пульс, низкое артериальное давление.
Первая помощь.При всяком подозрении на прободение не разрешается давать больному кущать и пить, нельзя принимать никаких лекарственных средств. При прободении язвы необходимо немедленно отправить больного в хирургическое отделение. Транспортировка должна быть произведена наиболее быстрым и щадящим видом транспорта. Недопустимо отправлять больного в поликлинику или в стационар самостоятельно. Немедленно вызвать скорую помощь.
Чего нельзя делать при болях в животе!
— Пытаться снимать боли самостоятельно- давать больному обезболивающие средства или алкоголь. Это затруднит правильную диагностику.
— Проводить больному различные очищающие процедуры (клизмы, питье с вызовом рвоты).
— Помещать в горячую ванну и использовать грелки.
— Давать больному слабительное и антибиотики
ПРИ ОСТРЫХ БОЛЯХ В ЖИВОТЕ
ГЛАВНОЕ СВОЕВРЕМЕННО ОБРАТИТЬСЯ ЗА МЕДИЦИНСКОЙ ПОМОЩЬЮ
источник
Ежедневное выделение большого количества мочи, слабость, ощущение разбитости, зуд, потеря веса, плохо излечиваемые инфекции – сахарный диабет. Необходимо посетить врача!
Ежедневное выделение чрезмерно большого количества мочи, сон часто прерывается посещением туалета, постоянная жажда – несахарный диабет.
Частое мочеиспускание, тошнота, рвота, нарушения пищеварения, боли в костях, депрессивное настроение – гиперфункция паращитовидных желез.
Судороги в нижней части живота, чувство переполнения желудка, нерегулярное пищеварение, понос – психические нагрузки и стресс.
Боли в животе неясной локализации, рвота – спайки (сращения в кишечнике).
Боли в животе неясной локализации, недомогание типа гриппа, понос, зуд в области заднего прохода – глисты.
Сильные боли экспансивного характера в животе, тошнота, рвота желудочным соком, повышенная температура, нарушения сердцебиения – острый панкреатит (воспаление поджелудочной железы). Немедленная госпитализация!
Повторяющиеся боли в верхней части живота, тошнота, рвота после жирной пищи – хронический панкреатит. Вызвать врача!
Судорожные боли в животе с периодами покоя, рвота, при пальпации живот мягкий – непроходимость кишечника. Вызвать врача!
При камнях в желчном пузыре возникают боли в животе и судороги, распространяющиеся на грудь, плечо и спину, рвота желчью, часто озноб.
Сильные внезапные боли в животе, напряженность, рвота, поверхностное дыхание – различные причины, часто опасные для жизни. Немедленная госпитализация!
Судороги в животе, вздутие – психические нагрузки, неправильная диета.
Боль в верхней части живота после приема кофе, холодных напитков или жирной пищи – камни в желчном пузыре. Вызвать врача!
Боль в животе после приема молока и молочных продуктов, иногда диарея и судороги – недостаток лактозы.
Повторяющиеся боли в нижней правой половине живота – аппендицит (воспаление слепой кишки). Немедленная госпитализация!
Судороги в нижней части живота, диарея, повышенная температура, гнойные выделения из области заднего прохода – болезнь Крона.
Давящая боль под правым ребром, недомогание типа гриппа в сочетании с отвращением к жиру, алкоголю и никотину – воспаление печени, гепатит.
Боль натощак и в случае голода, ночные приступы, улучшение после еды – язва двенадцатиперстной кишки.
Судороги, распространяющиеся на грудь, плечо и спину, рвота желчью, часто озноб с дрожью – камни в желчном пузыре.
Коликоподобная боль, живот напряжен при пальпации, рвота, повышенная температура – воспаление прямой кишки. Немедленно вызвать врача!
В дополнение к этому тошнота и рвота после жирной пищи, повышенная температура, возможно, желтуха – воспаление желчного пузыря. Срочно вызвать врача!
Давление в желудке, вздутие, изжога, отрыжка, возможны тошнота и рвота – стресс, психическая нагрузка.
Дополнение: отвращение к мясу, потеря аппетита – рак желудка. Срочно обратиться к врачу!
Давящая боль в верхней части живота, потеря аппетита, отрыжка, тошнота, рвота – острое воспаление слизистой оболочки желудка.
Боль в желудке, чувство сдавления и переполнения после еды, вздутие живота – хроническое воспаление слизистой оболочки желудка.
Тошнота, кровавая рвота, черный стул – язва желудка. Необходимо вызвать врача.
Боль в нижней части живота, обычно слева, чередование запоров и поносов – дивертикулит.
Сильные боли в области почек, распространяющиеся на спину и нижнюю часть живота, – нарушение мочевыделения, камни в почках.
Боли в животе и спине, при мочеиспускании, повышенная температура, тошнота – воспаление почечных лоханок. Необходимо показаться врачу.
Односторонняя сильная боль, доходящая до мочевого пузыря, тошнота, рвота, усиленное потоотделение – колика из-за камней в почках. Необходима госпитализация!
Односторонние или тянущие, иногда колющие боли, исчезающие внезапно, – киста яичников.
Чувство давления и натянутости внизу, боли в крестце, частое мочеиспускание, запор – опущение матки.
Чувство давления, боли в крестце, частое мочеиспускание, запор, обильные и болезненные менструации – миома матки.
Сильные боли с одной или обеих сторон, отдающие в спину и ноги, обильные и измененные выделения – воспаление яичников или фаллопиевых труб.
Сильные боли внизу живота, задержка менструации или мажущие выделения – внематочная беременность (6-8 недель). Срочно вызвать врача!
Чувство давления, боль и вздутие в нижней части живота при одновременном снижении веса и слабости – рак матки. Срочно вызвать врача!
Боли за несколько дней до начала менструации, которые проходят интенсивно и болезненно, отсутствие беременности – эндометриоз.
Острые боли и чувство сдавления, выделения, повышенная температура – воспаление матки. Срочно вызвать врача!
Боли в области промежности и заднего прохода, особенно во время полового акта, дефекации или мочеиспускания, повышение температуры, мутная моча с неприятным запахом – хронический простатит. Необходимо посетить врача!
Плач у грудных детей, скрючивание, сучение ножками после каждого кормления – колика. Вызвать врача!
Приступы острой боли в области пупка (обычно у девочек 4—12 лет) – пупочная колика. Необходимо посетить врача!
Приступы острой боли в животе (обычно внизу справа), подташнивание, диарея или запор – аппендицит. Немедленная госпитализация!
Запор, иногда чередующийся с поносом, – стресс.
Менее 3 опорожнений кишечника в неделю, твердый стул, болезненная дефекация – неправильная диета, малоподвижный образ жизни, расширение толстой кишки. Целесообразно посетить врача при длительном запоре.
В левой части живота, как правило, прощупываются болезненные валики – воспаление дивертикула.
Частые запоры, чередующиеся с приступами диареи, выход стула при отхождении газов, возможна кровь в стуле, хроническая усталость – рак толстой кишки. Необходимо посетить врача!
Прогрессирующее нарушение памяти, ухудшение кратковременной памяти, трудности в новой обстановке, потеря ориентации на местности, проблемы с повседневными действиями: одеванием, чтением, письмом – болезнь Альцгеймера (прогрессирующее слабоумие). Следует посетить врача!
Болезнь Альцгеймера обычно развивается у людей старше 40 лет. Причины пока не установлены. Для профилактики врачи рекомендуют избегать стрессов, принимать витамины, есть растительную пищу и регулярно тренировать мозг – запоминать стихи, решать кроссворды и т. п.
Потеря интереса к жизни, брюзжание, постоянное ворчание на тему вины и обнищания, нарушение способности сосредотачиваться, ухудшение памяти – депрессия. Необходимо посетить психотерапевта.
Общая дегенерация умственных способностей, изменение личности, развитие ложных маниакальных представлений – снижение умственных способностей на почве злоупотребления алкоголем.
Сильные головные боли, помутнение сознания в сочетании с повышением температуры, рвотой, тошнотой, эпилептическими припадками – воспаление головного мозга или его коры, весенний менингоэнцефалит. Немедленная госпитализация!
Чувство напряженности, отвердение мышц при пальпации – повышенное артериальное давление.
Восприятие сдвоенных изображений и плохое зрение в одном глазу, головные боли – косоглазие.
Нечеткое видение на определенных расстояниях, головные боли или косоглазие – близорукость или дальнозоркость, как правило, старческая.
Искажение зрения, точки проявляются как нечеткие линии – астигматизм.
Некоторые цвета воспринимаются недостаточно или неправильно, как правило, красный и зеленый, – дальтонизм (нарушение цветового зрения).
Плохое зрение, вплоть до его отсутствия в сумерках, – ночная (куриная)слепота. Необходимо, особенно водителям, срочно обратиться к врачу!
Обычно одностороннее, иногда с головокружением – острое нарушение кровообращения сетчатки.
Небольшие движущиеся черные точки, обычно перед одним глазом, блики света, затуманивание видимости как в тени или через пелену – отслоение сетчатки. Необходимо посетить врача!
Боль в глазах и голове, покраснение конъюнктивы, твердое глазное яблоко, помутнение изображения окружающих предметов – острая глаукома. Необходимо вызвать врача!
Ограничение поля зрения – инсульт. Немедленная госпитализация!
Прямые линии выглядят искаженными (у пожилых людей) – нарушение кровоснабжения в центре сетчатки.
Увеличивающаяся чувствительность к яркому свету, усиление близорукости или устранение общей старческой дальнозоркости, обычно двухстороннее – катаракта. Необходимо посетить врача!
Ограничение поля зрения, цветной ореол вокруг источников света – прогрессирующая глаукома.
Колебания уровня зрения, медленно прогрессирующее ухудшение – сахарный диабет. Необходимо посетить врача!
Завеса перед одним глазом или двоящееся изображение – рассеянный склероз. Необходимо обратиться к врачу!
Блуждающая зубная боль, приступообразная, боли в челюсти, головная боль, напряженность мышц затылка и лица – зубной скрежет.
Зубная боль в конце ряда зубов, воспаления, периодическая припухлость десны – прорезывание зуба мудрости.
Белые, темнеющие до коричневого и черного пятна между зубами, на жевательных поверхностях и кромке десны, боль при соприкосновении зуба с горячим и холодным, постоянная сверлящая боль – кариес. Обратиться к стоматологу!
Сверлящая и стучащая боль в зубах, распространяющаяся на всю щеку, иногда отдающая в глаз или висок, – флюс.
Даже если все зубы здоровы, следует два раза в год обращаться к стоматологу в профилактических целях. Есть мнение, что детский кариес молочных зубов также необходимо лечить, чтобы не заразить следующие за молочными постоянные зубы.
Набухание и кровоточивость десен в промежутках между зубами, болезненность при пальпации – гингивит. Обратиться к врачу!
Темно-красная губчатая поверхность десен, набухающая и кровоточащая, например при чистке зубов, образование гнойных карманов, качающиеся зубы – парадонтит. Срочно обратиться к стоматологу!
Исчезновение десны и кости, обнажающиеся корни зубов, чувствительная реакция на горячую и холодную пищу при отсутствии воспаления – пародонтоз. Срочно обратиться к врачу!
Боли в челюстных дугах, покраснение и набухание десен, сильное слюноотделение, частый плач – прорезывание молочных зубов.
Раздвигание молочных зубов, временные боли и кровотечение – смена зубов.
Зубы, наклоняющиеся вперед или назад, большие расстояния между ними, выступание нижней или верхней челюсти – неправильный прикус. Обратиться к ортодонту!
Неправильный прикус излечивается на ранней стадии наложением брекетов В сложных случаях (серьезный косметический дефект, дефект дикции в результате неправильного прикуса) требуется хирургическое вмешательство.
Появление белых пятен на поверхности резцов, а впоследствии и на коренных зубах, постепенное потемнение и укорочение зубов – кариес молочных зубов. Обратиться к врачу!
Зуд в области заднего прохода, воспаление влагалища – острицы, глистная инвазия. Необходимо принять меры!
Зуд в заднем проходе, боль при дефекации, ярко-красная кровь в стуле, выделение гнойного секрета из небольших отверстий на заднем проходе – геморрой. Обратиться к врачу!
Зуд и жжение в области вульвы (наружных половых органов), болезненно мокнущая и покрасневшая слизистая – грибковая инфекция. Необходимо посетить врача!
Отрыжка воздухом или едой – большой объем пищи, слишком быстрое поглощение пищи, плохо пережеванная и торопливо проглоченная еда.
Изжога, отрыжка, тяжесть в желудке, вздутие живота – стресс, психические нагрузки.
В сочетании с тошнотой и рвотой – воспаление слизистой оболочки желудка. Необходимо посетить врача!
Кислая отрыжка желудочным соком и съеденной пищей, жгучая боль за грудиной и в желудке (в особенности после еды), затрудненное глотание, хриплость голоса – слабость запирающей мышцы пищевода, разрыв диафрагмы или воспаление пищевода. Необходимо показаться врачу!
Усиливающееся затрудненное глотание, отрыжка, раздражение от проглатывания, чувство переполнения за грудиной – нарушение опорожнения пищевода.
Затрудненное глотание, булькающие звуки при разговоре, обратный ход пищи (в том числе и во сне), чувство давления в пищеводе – выпячивание пищевода.
Кашель, резкая боль за грудиной, сопровождающаяся простудой, – острый бронхит. Необходимо вызвать врача!
В сочетании с повышением температуры, ознобом и одышкой – пневмония (воспаление легких). Немедленно вызвать врача!
Кашель с большим количеством мокроты в течение длительного времени, гудящее дыхание – хронический бронхит.
Раздраженный кашель, охриплость (вплоть до потери голоса), сухость в гортани, боли в горле – воспаление гортани.
Приступы кашля, неглубокое дыхание, затрудненный свистящий выдох, тяжесть в груди – бронхиальная астма. Немедленно вызвать врача!
Кровохарканье – лопнувшие кровеносные сосуды в дыхательных путях. Немедленно вызвать врача!
Кашель, ночная потливость, потеря аппетита, повышенная температура, кровавая мокрота при кашле – туберкулез легких. Необходимо посетить врача!
Непрекращающаяся простуда с кашлем, одышка, боль в груди – возможен рак легкого. Необходимо посетить врача!
Ночной раздраженный кашель, одышка и тахикардия, посинение губ, отечность лодыжек и ног, частое ночное мочеиспускание – сердечная слабость. Необходимо посетить врача. При внезапном недомогании вызвать врача на дом!
Лающий кашель ранним утром во время сна, сопровождающийся недомоганием типа гриппа и повышенной температурой, – ложный круп. Вызвать врача!
Сухой кашель, в том числе ночью, приступы кашля с одышкой и рвотой – коклюш. Вызвать врача!
Ложный круп известен в медицинской практике с XIX века. Иногда его симптомы схожи с симптомами воспаления легких. В отличие от пневмонии ложный круп – типично детская болезнь.
Резкая боль после занятий спортом или физических нагрузок – переутомление.
Болезненное отвердение мышц плеча и шеи – напряженность мышц.
Боли после несчастного случая в сочетании с головной болью, тошнотой и головокружением – травмы шейных позвонков.
Покраснение кожи, отек, боли в локтевом, плечевом или любом другом суставе, хруст в суставе при ощупывании – воспаление суставной сумки. Необходимо обратиться к врачу!
Боли в руке при подъеме тяжестей, резко усиливающиеся ночью – воспаление сустава.
Сильная боль в мышце после удара или резкого напряжения, кровоизлияния, отека – растяжение мышц или разрыв мышечных волокон. Необходимо посетить врача!
Сильные боли после резкого движения, кровоизлияния, падения. Возможны гематома (синяк) или отек над суставом, неправильное положение сустава – растяжение (разрыв) сухожилий, растяжение (разрыв) связок, вывих или перелом. Немедленно вызвать врача!
Болезненное опухание суставов пальцев и кистей в сочетании с болью в других суставах, уменьшение подвижности в суставах, усталость – воспаление сустава или хронический ревматизм. Следует посетить врача!
Скованность в спине, боль в утреннее время, иррадиирующая в руки и ноги, – износ позвоночного столба.
Есть мнение, что бурсит – болезнь офисных работников и людей, много времени проводящих за компьютером. Малоподвижность, бедное витаминами питание, отложение солей и монотонные движения во время работы способствуют его развитию.
Боль в локтевом сгибе при давлении, движении, доходящая до кистевого сустава и плеча, – «теннисный локоть», бурсит. Обратиться к врачу!
Внезапная резкая боль в руке, невозможность движения – острая периферическая закупорка сосуда. Немедленно вызвать врача!
У грудных детей: мягкие губчатые поверхности красного или синевато-фиолетового цвета – «кровяная губка». Необходимо посетить врача!
Синевато-красные, бледнеющие со временем полосы, истончение кожи – гормональные изменения в период полового созревания, беременности, лечения кортизоном. Необходимо показаться врачу, если изменения кожи не связаны с беременностью и половым созреванием – возможна дисфункция надпочечников!
Светло-коричневые или темные пятна размером от булавочной головки до ладони – невусы (родимые пятна). Следует показаться врачу, если появляются новые или изменяются старые родимые пятна!
Коричнево-черное пятно, возникшее заново или развившееся из старого родимого пятна, – меланома (черный рак кожи). Необходимо немедленно посетить врача!
Сине-красные пятна на спине, крестце, ягодицах, серые или желтоватые участки кожи, впоследствии покрывающиеся язвами, – пролежни (у лежачих больных). Необходимо вызвать врача.
Из вспомогательных средств:
– чаще переворачивать больного, чтобы не застаивалась кровь;
– обмывать и припудривать участки поражения;
– использовать ранозаживляющие и подсушивающие мази (солкосерил).
Небольшие звездообразные сосуды с красными узелками в середине – ангиомы (новообразования кровеносных сосудов).
В сочетании с покраснением кожи на ладонях и ступнях – цирроз печени. Необходимо обратиться к врачу!
Прогрессирующее покраснение на коже, бледное в середине и распространяющееся на большую площадь, – беррелиоз, или болезнь Лайма (после укуса энцефалитного клеща). Следует срочно обратиться к врачу!
После длительного пребывания на холоде кожа на ушах, кончике носа, на пальцах рук и ног становится бледной, нечувствительной, а после согревания краснеет, становится горячей и зудит – обморожение I степени.
После длительного пребывания на холоде кожа приобретает фиолетовую окраску, на ней образуются пузыри, появляются сильные боли – обморожение II степени. Срочно обратиться к врачу!
После длительного пребывания на холоде кожа становится белой и ломкой, а после согревания приобретает сине-черный цвет, чувствительность отсутствует – обморожение III степени. Срочно обратиться к врачу!
Черноватые участки кожи на ступнях и голени, напоминающие искусственную кожу, – гангрена. Немедленная госпитализация!
Красновато-голубоватые полосы на руках или ногах, высокая температура, озноб, спутанность сознания, рвота, понос – заражение крови. Немедленная госпитализация!
Волосы от белых до желтых, очень светлая кожа, светлые глаза – альбинизм. Следует показаться врачу!
Кожа, белки глаз и слизистые оболочки имеют желтый оттенок – гепатит. Следует показаться врачу!
Согласно некоторым исследованиям, альбиносы имеют пониженный иммунитет и тенденцию к заболеваниям печени. Поэтому таким людям необходимо особенно тщательно следить за здоровьем.
Желтовато-красные пятна с отрубевидными чешуйками – отрубевидный лишай. Необходимо показаться врачу!
Красные пятна, волдыри, жилки на щеках, лбу, носу и подбородке, узелки – красные угри.
Вопреки распространенному мнению, псориаз незаразен. Причины появления псориаза до конца не выяснены. Установлено, в частности, что одной из них является сбой аутоиммунной системы под влиянием стресса и некоторых лекарств. Указывают также и на наследственные причины.
Круглые очаги покраснения кожи, покрытые серебристо-белыми чешуйками на волосистой части головы, туловище, локтях и коленях, – псориаз (чешуйчатый лишай).
Светло-красное пятно на боку, а через несколько дней (недель) – чешуйчатая сыпь на туловище, руках и ногах – лишай розовидный. Следует обратиться к врачу!
Красные пятна, быстро лопающиеся пузыри, корки, желтые, как мед, – гнойный лишай. Немедленно показаться врачу!
Односторонняя опоясывающая сыпь с пузырьками, жгучая боль – опоясывающий лишай.
Необходимо срочно обратиться к врачу!
Многочисленные волдыри – укусы клопов, клещей.
Мелкие светло-красные точки или пятна с видимым местом укуса – укусы блох.
Мокнущие корки и чешуйки на голове – педикулез (головные вши). Немедленно обратиться к врачу!
Изменение цвета кожи (дисхромия), волдыри и покраснения – платяные вши.
Серо-белые пятна-бляшки в основном под мышками и на лобке – плошицы (лобковые, войлочные вши).
Фотоаллергию (аллергию на солнечный свет) называют болезнью XXI века. Ее распространение связывают с усилившейся из-за парникового эффекта солнечной активностью и снижением иммунитета в результате ухудшения экологической обстановки. Фотоаллергию не следует путать с солнечными ожогами. Ей подвержены в равной степени блондины и брюнеты, но преимущественно люди со слабым иммунитетом и светлой кожей. Больным нельзя находиться на солнце без головного убора,солнцезащитных очков и в открытой одежде.
Покраснения, очаги воспаления произвольной локализации, подкожные ходы – чесотка.
Мокнущие покраснения кожи между пальцами стоп, чешуйки, болезненные нарывы-трещины, сильное покраснение на подошве – микоз кожи ног (грибок). Срочно обратиться к врачу!
После пребывания на солнце появляются красные пятна, мокнущие волдыри, узелки, чешуйки – аллергия на солнечные лучи.
Мокнущие и шелушащиеся покраснения на коже с бело-желтыми волдырями – кандидоз кожи. Срочно обратиться к врачу!
Круглые и овальные шелушащиеся очаги, на кромке красные и приподнятые – микоз кожи. Необходимо обратиться к врачу.
Покраснения и набухания кожи, образование пузырьков, мокнущих чешуек и корок после контакта с агрессивными химикатами (вследствие неоднократного незащищенного прикосновения или аллергии) – токсическая экзема, экзема в результате износа кожи, контактная экзема, аллергия. Необходимо обратиться к врачу.
Сухие покраснения на коже, утолщения на затылке, локтях, коленях, образование чешуек и узелков – нейродермит (атопическая экзема). Необходимо обратиться к врачу.
Покраснения на коже, зудящие волдыри, насморк, чиханье (приступы) – аллергия на шерсть животных, пыль, пищевые продукты, лекарства.
Иногда аллергия сопровождается отеком губ, языка, век, области гортани, одышкой (удушьем). В таких случаях следует немедленно госпитализировать больного во избежание коллапса (остановки сердца).
источник