Лазеротерапия относится к физиотерапевтическим методам лечения и основана на применении излучения оптического диапазона, которое генерирует лазер. Самой главной особенностью лазера, определяющей его эффективность, является наличие фиксированной длины волны, т.е. это монохроматичный свет.
Средняя мощность физиотерапевтических лазеров варьируется в диапазоне 1-100 мВт, импульсная мощность составляет 5-100 Вт при продолжительности импульсов света 100-130 нс. Энергетические параметры лазерного излучения выбираются в зависимости от режима работы аппаратов и применяемой методики, а также показаний к лечению.
Всю, существующую на сегодня лазерную аппаратуру разделяют на три группы: для хирургического, для терапевтического лечения и для диагностики. Хирургические лазеры – чаще всего, высокоинтенсивные, тогда как диагностические и терапевтические – низкоинтенсивные. Соответственно, о последних и пойдет речь в нашей статье.
Физиотерапевтическое лечение искусственными источниками световых волн практиковалось уже в конце 19 вв. Данный метод лечения был разработан и внедрен физиотерапевтом из Дании Финсеном Н.Р., за что в 1903 г. он получил Нобелевскую премию.
За все время изучения и развития методики она прошла несколько последовательных этапов – гелиотерапия, светолечение и лазеротерапия. На территории бывшего СССР методика признана эффективной в 1974 году. В Москве в 1986 г. был открыт Институт лазерной медицины, который в данный момент называется Научным центром лазерной медицины ФМБА РФ, где активно изучаются механизмы действия и разрабатываются новые методики лечения. На сегодня Россия считается мировым лидером в практическом, научно обоснованном применении лазеротерапии, показания и противопоказания к которой максимально изучены.
В Европе же и в США методика официально признана в 2003 году, что стало толчком к настоящему буму в исследовании и применении лазера для лечения и диагностики заболеваний.
Применение лазеротерапии требует строгого и последовательного соблюдения параметров:
- типа методики;
- длины волны;
- частоты импульсов;
- мощности и режима работы НИЛИ;
- время воздействия;
- локализации действия;
- периодичности.
Только в данном случае лечение будет эффективным и безопасным. Отсюда следует вывод, что квалификация и профессионализм специалиста, работающего на лазерной установке, играет ключевую роль. Несмотря на простоту технологии и методологии лазерной терапии, следует очень четко разбираться в особенностях применения метода.
Одним из самых весомых преимуществ метода является очень малое количество абсолютных противопоказаний. Даже онкология, беременность и пожилой возраст, которые являются строгими противопоказаниями в большинстве других случаев, являются относительным ограничением и должны учитываться при выборе методики.
Терапия лазером входит в стандарты лечения большинства направлений медицины.
В течение нескольких десятков лет более тысячей исследований, проведенных в разных странах мира, была доказана безопасность низкоинтенсивного лазерного излучения (НИЛИ) для лечения и реабилитации онкобольных. Более того, появляется все больше клинически подтвержденных случаев, доказывающих перспективность и безопасность лазеротерапии в комплексном лечении пациентов с онкологией.
При этом достаточно распространено ничем не обоснованное заблуждение, что свет лазера способен стимулировать рост опухоли. Чаще всего это связано с безграмотным объединением термина «облучение» с методикой, что не имеет никакого отношения к лазеру. Этот миф активно поддерживается рядом недобросовестных компаний, целью которых является дискредитация метода.
При этом редко кто задумывается о том, что солнце, лампочки, фонарики и другие устройства тоже являются источниками света, который «облучает» нас практически каждый день и час. При этом только НИЛИ способно нормализовать физиологические процессы, а также активировать их при таковой необходимости. Главное отличие НИЛИ от других световых источников – это его монохроматичность (фиксированная длина волны), которая и обуславливает лечебные свойства.
В результате воздействия НИЛИ, вследствие поглощения световой энергии возникает ряд фотобиологических процессов. Кратковременное увеличение концентрации свободного кальция в клетках запускает последующий каскад ответных реакций организма на воздействие:
- активируются пролиферативные и метаболические процессы;
- нормализуется функция иммунной системы;
- улучшается состояние сосудов, в частности, происходит расширение сосудистых стенок;
- возникает обезболивающий эффект;
- корректируется клеточный и гуморальный иммунитет;
- повышается неизбирательная резистентность организма;
- улучшаются реологические свойства крови;
- усиливается микроциркуляция;
- нормализуется кислородно-транспортная функция крови;
- повышается антиоксидантная и протеолитическая активность крови;
- стимулируется гемопоэз;
- улучшаются обменные процессы;
- активируется регенерация тканей;
- наблюдается дезинтоксикационное, противовоспалительное и антиаллергическое действие, а также ряд других положительных эффектов.
Показания для лечения лазеротерапией очень разнообразны, поскольку методика не относится к специфической. Вот лишь некоторые из них:
- неспецифические и специфические воспалительные процессы в остром и хроническом течении;
- сепсис;
- воспалительные процессы после травм и операций;
- заболевания конечностей тромбоблитерирующего вида (облитерирующий атеросклероз и эндартерит 1-3 ст.);
- флеботромбозы и тромбофлебиты различной локализации в остром и хроническом течении;
- ИБС;
- цереброваскулярная недостаточность хроническая;
- заболевания лимфатических сосудов различной этиологии;
- приобретенный лимфостаз;
- иммунодефицит разного течения и характера, спровоцированный операциями, заболеваниями и др.;
- аутоиммунные процессы (бронхиальная астма, ревматоидный артрит и др.);
- аллергии;
- острый и хронический панкреатит;
- гастродуоденит;
- ЯБЖ и 12-перстной кишки;
- дерматоз;
- нейродермит;
- ожоги;
- псориаз;
- сахарный диабет;
- плохо заживающие раны;
- Pтрофические язвы.
С профилактической целью методика показана для предупреждения:
- осложнений после операций, травм живота, груди и конечностей;
- рецидивов нейродермита и псориаза, ЯБЖ, бронхиальной астмы;
- инфекций у лиц с гемобластозами;
- иммунодепрессивных состояний после лучевой либо цитостатической терапии.
С оздоровительной целью терапия показана при снижении работоспособности, упадке сил, частых простудах и др. В косметологии методика активно применяется для омоложения кожи, избавления от рубцов, растяжек, морщин.
Абсолютными противопоказаниями к лечению лазером являются:
- индивидуальная непереносимость;
- первый триместр беременности;
- открытая форма туберкулеза;
- патологии щитовидной железы;
- анемия;
- нарушение кроветворения;
- плохая свертываемость крови и склонность к кровотечениям.
Относительными противопоказаниями, которые решаются в положительную или отрицательную сторону, являются тяжелые заболевания сосудов и сердца, нарушения мозгового кровообращения, печеночная и почечная недостаточность в стадии декомпенсации, доброкачественные и злокачественные опухоли, туберкулез в хроническом течении (без выделения бактерий).
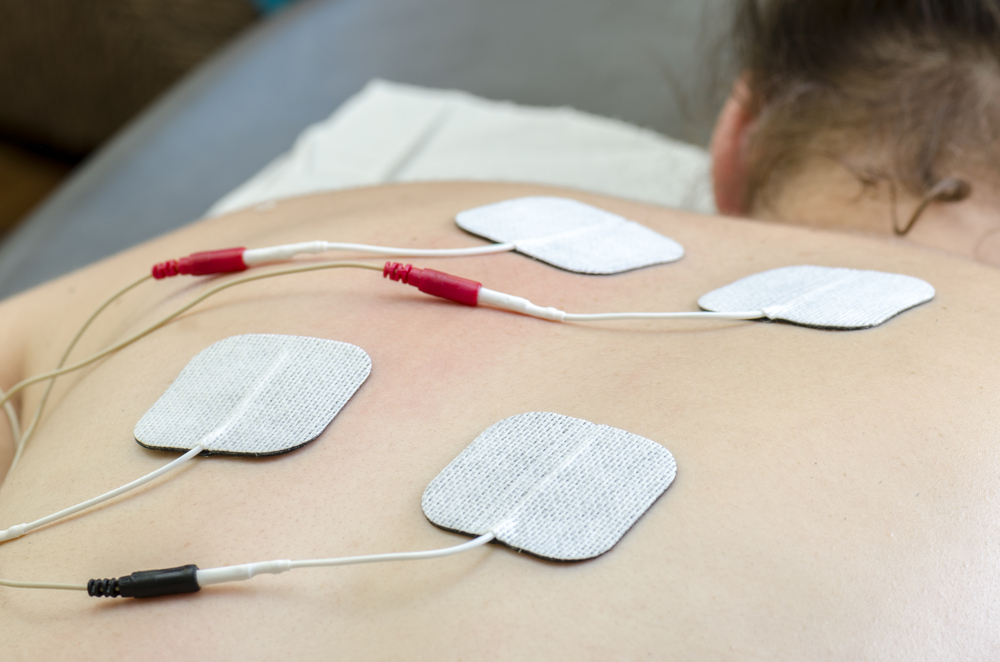
При проведении сеансов лазеротерапии предпочтение отдается излучателям, которые работают в красном и инфракрасном областях спектра. В последнее время активно внедряются и источники света других волн. Накожное неинвазивное воздействие – самый популярный метод, который проводится путем наложения излучателя на проекции больных органов.
| Метод | Воздействие /Режим воздействия | Длина волны/нм (Частота) | Мощность | Время возд. на 1 зону/мин |
| Местное | Наружное / Импульсный и непрерывный | 365, 405, 445, 525, 635, 780, 904 (80-150) | 10-100 мВт – непрерывный, 5-20 Вт — импульсный | 2-5 |
| На проекцию внутренних органов | Наружное / Импульсный | 635, 904 (80-3000) | 15-100 Вт | 2-5 |
| На проекцию иммунокомпетентных органов | Наружное / Импульсный | 904 (80-150) | 10-15 Вт | 1,5-2 |
| Акупунктурная, через специальную насадку | Наружное / Импульсный и непрерывный | 635 – непрерывный, 904 — импульсный (80-150) | 2-3 мВт – непрерывный, 5-7 Вт — импульсный | 20-40 с |
| Паравертебрально | Наружное / Импульсный | 904 (80-150) | 10-15 Вт | 1,5-2 |
| Внутриполостное воздействие | Внутриполостное / Импульсный и непрерывный | 635, 904 (80-150) | 10-100 мВт – непрерывный, 5-10 Вт — импульсный | 2-5 |
| Внутривенное освечивание крови | Внутривенное / Непрерывный | 365, 405, 445, 525, 635 | 2-20 | 2-20 |
| Наружное освечивание крови | Наружное / Импульсный | 635, 904 (80-150) | 15-100 Вт | 2-5 |
Как мы уже отметили, никаких объективных ощущений пациент не испытывает. Особой подготовки перед лечением также не потребуется. Чаще всего лечение проводят без госпитализации, а после процедуры можно уходить домой.
При помощи специального датчика осуществляется воздействие на кожу или проекцию органа: на расстоянии, с прикосновением к телу без компрессии и с компрессией. При акупунктурном способе подбирается 3-5 точек, которые соответствуют патологии, на каждую из которых воздействуют 1-3 минуты.
Длительность процедур и кратность лечения выбирается индивидуально.
Первый аппарат для массового применения был создан в начале 70х годов. Принцип работы и источники лазерного света во многих аппаратах одинаковые.
Наиболее распространенными являются аппараты с использованием:
- гелий-неоновых, аргоновых, азотных и др. лазеров;
- полупроводниковых лазеров, генерирующих импульсный и постоянный свет;
- многоцветных излучений, генерирующих волны разных диапазонов.
Существуют комбинированные аппараты, воздействующие магнитным полем и лазером.
Перед работой с пациентами оборудование подлежит индивидуальной настройке, проверке, а специалисты должны четко соблюдать инструкцию безопасности.
Лазеротерапия в гинекологии применяется довольно часто благодаря высокой терапевтической эффективности, наружно (на проекцию органов) и внутривлагалищно при помощи специального датчика.
Лечение безболезненно, хорошо переносится пациентками и показано при хронических воспалительных процессах, менструальной дисфункции, нарушении работы яичников, эндометриозе в легком и среднетяжелом течении, эндоцервиците, бесплодии (не во всех случаях), а также для улучшения течения послеродового периода.
Особенно широко лазер применяется для лечения эрозии шейки матки, особенно для лечения молодых, нерожавших женщин, с 5 по 7 день цикла.
Что же касается противопоказаний, ряд специалистов не рекомендует лечение лазером при наличии кист, миом, мастопатии, острых воспалительных заболеваний и злокачественных новообразований.
Воздействие на ЛОР-органы осуществляется низкоинтенсивными лазерами особой конструкции, которые вырабатывают особые вспышки света с разной частотой.
Хронический аденоидит – основное показание для назначения лазеротерапии детям. Лечение позволяет избежать осложнений и рецидивов, и, несмотря на длительность курса (10-15 сеансов 1-2 раза в сутки), доказывает высокую эффективность при 1-2 стадии. В отличие от традиционной резекции, лечение лазером безболезненно. Часто лазеротерапия носа проводится при хроническом и вазомоторном рините – 10-15 сеансов приводит к полному излечению в 90 % случаев.
Во время процедуры осуществляется точечное воздействие именно на пораженные ткани, что позволяет снять отечность и воспаление. После процедур следует соблюдать рекомендации врача (отказ от горячей пищи, покой и т.д.). Для закрепления результата лазеротерапия при аденоидах у детей, а также при хроническом и вазомоторном рините проводится 2-3 раза в год.
Данная процедура для суставов показана при артрите, первичных и вторичных артрозах плечевого, коленного сустава и др., а также при наличии травм суставов и связочного аппарата.
Зачастую терапию назначают в реабилитационном периоде после операций на суставах – светолечение помогает быстрейшему восстановлению и заживлению тканей.
Внутривенная лазеротерапия – методика, имеющая широчайший спектр показаний, среди которых болезни ССС (стенокардия, ВСД, гипертония, ишемия, тромбофлебиты), болезни органов дыхания (воспаление бронхов, легких, плеврит, астма), патологии органов мочевыделения (пиелонефриты, уретриты, простатит, МКБ), женские болезни (маточные кровотечения, аднексит и др.), болезни пищеварения (гастрит, гастродуоденит, неинфекционный гепатит, холецистит).
Осуществляется путем введения в кровеносный сосуд световода: кровь разжижается, уменьшается ее свертываемость, что предупреждает развитие тромбов, активизируется кровоток, ускоряется восстановление поврежденных органов, нивелируется воспалительная реакция и болевой синдром.
источник
Бронхит – заболевание, характеризующееся воспалением слизистых оболочек бронхиального древа.
Наряду с медикаментозным лечением данной патологии пациентам назначаются различные физиотерапевтические процедуры.
Физиотерапия при бронхите позволяет ускорить процесс выздоровления, способствуя уменьшению воспаления и болевых ощущений, усилению сопротивляемости организма инфекции.
Физиотерапия – это комплекс методов физического воздействия на организм, направленных на улучшение состояния здоровья пациента.
Современная медицина использует два основных направления физиотерапии:
- ЛФК (лечебная физкультура). Кроме физических упражнений, данное направление также включает лечебный массаж.
- Другие методы физического воздействия с применением электромагнитного поля, тока низкого напряжения, ультразвука, аэрозолей, пресной или минеральной воды, давления, холода или тепла и т. д.
Перечисленные методы используются при лечении самых разных заболеваний. Физиолечение при бронхите включает следующие процедуры:
- Ингаляции.
- Массаж.
- УВЧ.
- Электрофорез.
- Магнитотерапия.
- Аэрозоль-терапия.
- Лечение парафином, грязями.
- Галотерапия.
Развитие воспалительного процесса в слизистых бронхов чаще всего обусловлено размножением патогенных микроорганизмов. Когда организм не может самостоятельно справиться с инфекцией, кроме лекарственных препаратов, пациентам назначают физиотерапию.
Физиопроцедуры при бронхите помогают избавиться от болезненных ощущений при кашле, предотвратить развитие гипоксии и уплотнение бронхиальных стенок, усилить защитные функции организма, нормализовать кровообращение.
Больным, страдающим бронхитом, такие процедуры показаны в следующих случаях:
- фаза обострения, сопровождающаяся сильным кашлем, скоплением в бронхах густой мокроты и нарушением дыхания;
- хронический бронхит, который не удается вылечить на протяжении длительного времени;
- развитие обструктивных процессов в бронхах.
При остром течении заболевания физиопроцедуры показаны только в случае, если у больного отсутствует высокая температура.
Людям, склонным к частым бронхитам, такие процедуры могут быть назначены в профилактических целях, для предотвращения развития повторного воспаления.
Одни виды перечисленных выше процедур допускается применять в домашних условиях, другие требуют применения специального оборудования, поэтому их проводят в медицинских учреждениях.
Каждая процедура направлена на достижение определенных целей и имеет свои особенности выполнения.
Застойные процессы в бронхах, сопровождающиеся затруднением выведения слизи, устраняются при помощи массажа грудной клетки. Такую процедуру должен проводить опытный массажист, хотя в ряде случаев ее можно выполнять и в домашних условиях.
Для существенного улучшения состояния больного требуется не меньше 5 сеансов массажа, длительность каждого из них составляет 5-10 минут.
Чтобы достичь максимального терапевтического эффекта, рекомендуется проводить процедуру с использованием теплого масла.
- улучшению кровообращения;
- расширению бронхов;
- выведению остатков мокроты из дыхательных путей;
- восстановлению дыхательной функции.
К одному из наиболее простых и распространенных методов физиотерапии относится ингаляция с применением отхаркивающих, противовоспалительных и разжижающих мокроту растворов.
Процедуру можно проводить с использованием как специального ингалятора, так и любой емкости, в которую наливается горячий лечебный раствор.
Физиотерапия, заключающаяся во вдыхании пара, эффективна и при остром, и при хроническом бронхите. Чаще всего для ингаляций используют:
- отвары лекарственных растений;
- физраствор;
- минеральную воду;
- эфирные масла;
- отхаркивающие препараты.
Процедура электрофореза проводится при помощи специального оборудования, создающего электромагнитное поле, которое способствует глубокому проникновению в ткани организма мельчайших частиц лекарственного препарата.
Чаще всего пациентам с бронхитом назначают электрофорез с хлористым кальцием, который позволяет уменьшить отечность и боли, устранить воспаление и ускорить процесс восстановления после перенесенного заболевания.
Также при электрофорезе могут быть использованы следующие средства:
- отвары трав;
- антигистаминные препараты;
- димексид;
- магнезия;
- аскорбиновая кислота.
Электрофорез при бронхите способствует разжижению и ускорению выведения мокроты, расширению дыхательных путей, усилению действия медикаментов.
Метод УВЧ-терапии при бронхите применяется с целью:
- активизации местного кровообращения;
- уменьшения воспаления;
- устранения бронхоспазма и болей;
- общего укрепления организма.
Процедура проводится с применением высокочастотного электрического тока, ее продолжительность составляет около 20 минут. Для получения положительного результата требуется провести от 6 до 12 сеансов.
Магнитотерапия проводится с целью усиления действия антибиотиков, ускорения процесса выздоровления, а также:
- купирования воспалительного процесса;
- уменьшения отека слизистых;
- стимулирования процесса отхождения мокроты;
- увеличения дыхательного объема легких;
- повышения сопротивляемости организма инфекциям;
- активизации регенерации поврежденных тканей;
- снижения риска возникновения рецидивов.
Применение магнитотерапии целесообразно как при бронхитах, так и при пневмониях и прочих заболеваниях дыхательной системы.
Эффективным методом лечения бронхита также является теплотерапия. В медицинских учреждениях ее проводят с применением лечебных грязей или парафина.
В домашних условиях врач может порекомендовать согревающие компрессы на основе спирта, отварного картофеля или разогретой до температуры 35-38 градусов поваренной соли. Такие компрессы прикладывают на спину или грудную клетку, избегая области сердца.
Благодаря тепловым процедурам улучшается местное кровообращение, нормализуются обменные процессы в тканях дыхательных путей, улучшается их питание, уменьшается воспаление.
УФО – это процедура, в ходе которой осуществляется воздействие на бронхи ультрафиолетовыми лучами, обладающими бактерицидным и противовирусным действием.
Данный метод физиотерапии активно применяется при хроническом и остром бронхите. Также он эффективен и при других заболеваниях, например, тонзиллите, ларингите или хроническом насморке.
Наибольшего эффекта от применения УФО можно добиться в случае, если начать проводить процедуры с самых первых дней заболевания.
При остром бронхите назначают 4-5 процедур, при хроническом потребуется 10-12 ежедневных сеансов.
Перечисленные выше физиопроцедуры используются при бронхите у детей и взрослых, однако при лечении заболевания у маленьких пациентов требуется соблюдать некоторые правила и меры предосторожности.
Поскольку детский организм значительно слабее по сравнению со взрослым, маленьким пациентам подбираются наиболее щадящие методы, которые оказывают на их организм минимальную нагрузку.
При проведении физиотерапевтических процедур следует учитывать некоторые возрастные особенности детей:
- ребенок имеет более тонкий кожный покров по сравнению со взрослым;
- электрофорез при бронхите у детей младше 12-летнего возраста проводят не дольше 8 минут. Длительность данной процедуры для детей постарше должна составлять не более 15 минут. Электрофорез нельзя назначать детям младше 4-месячного возраста.
- продолжительность курса ингаляций должна составлять не менее 5-7 дней. Ингаляции нельзя делать при гнойном бронхите и значительном повышении температуры;
- маленькие дети могут капризничать и нервничать во время процедуры, поэтому им, как правило, не назначают продолжительные сеансы.
Чаще всего детям при бронхите назначают УФ-терапию, массаж, ингаляции и электрофорез с кальция хлоридом. Грудничкам массаж делается с целью облегчения отделения мокроты, поскольку малыши не умеют откашливаться.
Для усиления эффекта от физиотерапии врач может порекомендовать использовать одновременно несколько видов процедур. При этом во избежание интенсивных нагрузок на организм в течение дня нельзя проводить более двух сеансов.
Делать процедуры на полный желудок нельзя, поэтому принимать пищу рекомендуется после посещения физиотерапевтического кабинета.
Детям при бронхите назначают физиопроцедуры, оказывающие местное воздействие.
В случае сильного переутомления от сеанса физиотерапии лучше воздержаться.
Лечение бронхита с применением любых методик физиолечения нельзя проводить в следующих случаях:
- заболевания крови;
- наличие злокачественных опухолей;
- повышенное АД;
- повреждения кожных покровов;
- беременность;
- склонность к кровотечениям.
При частых бронхитах у детей и взрослых, помимо физиолечения и медикаментозной терапии, рекомендуется профилактика заболевания.
Для этого нужно больше гулять на свежем воздухе, закаляться и употреблять пищу, богатую витаминами, минералами и другими полезными веществами.
Это позволит укрепить иммунитет и предотвратить рецидивы.
источник
Лазерная терапия повышает качество и эффективность лечения в комплексе с другими мероприятиями, оказывает антиаллергическое действие, способствует насыщению крови кислородом и нормализации дыхательной функции, снижает воспаление и отек слизистой дыхательных путей, снимает бронхоспазмы, улучшает газообмен,предотвращает приступы удушья, снижает риск осложнений.
Бронхиальную астму назвали «легочная чума ХХ века». Некогда крайне редкая болезнь ныне с катастрофической скоростью расширяет позиции. В настоящее время не менее 6% всего населения имеют бронхиальную астму той или иной степени тяжести, и этот процент растет с каждым годом. Большую тревогу врачей вызывает огромное число не выявленных форм заболевания. Например, легкие формы бронхиальной астмы могут прятаться за диагнозами «обструктивный бронхит» или «хронический бронхит». Заболеваемость среди детей в некоторых регионах России достигает 20%.
В наши дни от этой болезни ежегодно погибают тысячи людей. Появилась проблема внезапной смерти от астмы. К сожалению, никакие, даже самые современные препараты не могут застраховать от этого.
Бронхиальную астму считают хроническим инфекционно-аллергическим заболеванием.
Ее симптомы: затрудненное дыхание, повторяющиеся приступы удушья, ощущение хрипов и свистов в груди, одышка, которая усиливается при обострении, приступообразный сухой кашель, который может быть и единственным признаком заболевания. Обострение (удушье) может возникать в любое время суток, но «классическими» являются ночные эпизоды.
Главный симптом астмы — удушье, особенно затруднен выдох. Легкие переполнены воздухом, а количество, пригодное для дыхания, резко сокращается. Ощущая нехватку воздуха, человек компенсирует ее усиленным и учащенным дыханием, вызывая одышку. Форсированное дыхание приводит к появлению хрипов и свистов в легких, которые вызывает воздух, проходя с большой скоростью через суженный просвет бронхов.
Часть людей обретают астму как осложнение хронических бронхитов и пневмонии. Но чаще развитие бронхиальной астмы связывают с аллергией. Ее включили в так называемую «большую тройку аллергических болезней». Ученые выяснили, что около трети людей на земле подвержены аллергии на пыль, пыльцу цветов, шерсть животных, перья птиц, почти половина имеют ту или иную степень непереносимости лекарств, синтетических веществ, табачного дыма, выхлопных газов. Все эти факторы способны вызвать у астматиков обострение бронхиальной астмы. Частота обострений определяется видом аллергена, на который у человека есть реакция, и тем, насколько часто он с ним контактирует. Например, при аллергии на пыльцу растений обострения имеют четкую сезонность: весна-лето.
Другой типичный дебют астмы: Здоровый человек перенес ОРВИ или грипп. Не долечившись, он начинает подкашливать, потом кашель становится постоянным, далее появляется одышка или хрипы в груди, а потом и первый приступ удушья.
Ежегодные эпидемии гриппа, ОРВИ, неизбежные в современных условиях, усугубляют течение астмы. В результате к аллергическому компоненту присоединяется микробная инфекция. В свою очередь, прогресс болезни ведет к непереносимости некоторых пищевых продуктов, лекарств, запахов, средств бытовой химии и т.п. Нарастание аллергических проявлений вновь утяжеляет характер заболевания. Изменяется реакция бронхов на одни и те же лекарственные препараты, в результате лекарства, помогавшие ранее, могут стать причиной ухудшения состояния.
Для астмы характерны спазм гладкой мускулатуры бронхов, воспаление и отек слизистой, скопление мокроты. Степень спазма, отека и закупорки слизью дыхательных путей определяют степень ухудшения проходимости бронхов, скоростью прогрессирования болезни. Влияют и особенности организма, условия жизни, экологическая обстановка, профессиональные вредности, курение, в том числе пассивное, длительный прием ряда лекарственных препаратов и даже проживание в квартире, стены которой поражены плесневым грибком.
Не последнюю роль в развитии заболевания играет наследственная предрасположенность. По наблюдениям врачей, почти 40% среди ближайших родственников пациентов с бронхиальной астмой – аллергики.
Современная медицина пока не располагает ни ясным представлением о природе астмы, ни единством мнения о технологиях лечения. Многие специалисты считают, что в основе развития бронхиальной астмы лежит патогенетический механизм гиперчувствительности немедленного типа, так называемый IgE-зависимый иммунный ответ, его считают основным механизмом развития аллергических заболеваний, согласно которому от момента поступления аллергена до развития симптомов заболевания проходят считанные минуты.
Однако, по наблюдениям врачей и больных астмой оказалось, что одни люди активны, работают, занимаются спортом, а другие становятся инвалидами. У одних астма протекает сравнительно легко, а у других она превращается в жестокого тирана. Одни пациенты доживают до глубокой старости, а другие умирают в расцвете лет.
Бронхиальная астма находится в сфере интересов аллерголога-иммунолога и пульмонолога. Легкими формами заболевания обычно занимаются терапевты или педиатры (в зависимости от возраста пациента).
В обследовании пациента с бронхиальной астмой важно выявить аллергены, контакт с которыми вызывает аллергическое воспаление. В настоящее время разработаны многочисленные тесты на повышенную чувствительность к бытовым, эпидермальным, грибковым аллергенам. С целью создания невосприимчивости к аллергенам, вызывающим у больного аллергическую реакцию и воспаление врач-аллерголог проводит аллерген-специфическую иммунотерапию (СИТ-терапия). Эффект от лечения тем выше, чем раньше оно начато.
В лечении бронхиальной астмы используют различные лекарственные препараты. Их дозировки, сочетания и длительность курса лечения определяет лечащий врач в зависимости от степени тяжести заболевания. В настоящее время доминирует концепция, согласно которой лечение бронхиальной астмы должно пересматриваться каждые три месяца. Если за это время болезнь была полностью скомпенсирована, то решают вопрос о снижении дозировок, если нет, то о повышении доз или о присоединении лекарственных препаратов из других фармакологических групп.
Очень важно подобрать средства, замедляющие или останавливающие прогресс болезни, что позволяет продлить жизнь, увеличить периоды комфортного состояния здоровья, сохранить активный образ жизни и трудоспособность, уберечь от инвалидности.
В период обострения важно снять приступ удушья, обусловленный сужением бронхов из-за спазма мускулатуры, отека слизистой оболочки и закупорки просвета бронхов вязким отделяемым.
Для лечения бронхиальной астмы нужна комплексная терапия, включающая медикаменты, физиотерапию, витаминотерапию, специальную дыхательную гимнастику, массаж, психотерапию. Медикаменты должен назначить лечащий врач. Прогноз для жизни при адекватном лечении и соблюдении правильного образа жизни в целом благоприятный. При неадекватном лечении, резкой отмене препаратов – высок риск развития астматического статуса, а это представляет непосредственную угрозу для жизни.
К осложнениям длительно неконтролируемой бронхиальной астмы можно отнести развитие эмфиземы легких, легочной и сердечной недостаточности. Тяжелые формы заболевания могут привести к инвалидизации человека.
Лазер ОРИОН в лечении астмы
Лазерная физиотерапия используется наряду с другими способами лечения. Лазерный луч проникает в очаг поражения и быстро снимает отек. Облегчение наступает после первых процедур. Курс лечения состоит из 6-10 процедур, которые проводятся один раз в день. Курс повторяют 2-3 раза в год. Своевременное начало терапии позволяет предупредить осложнения и значительно ускорить выздоровление. Лазерная терапия позволяет существенно снизить дозировки лекарственных препаратов, отменить медикаменты, опасные побочным действием, уменьшить разнообразие лекарственных средств. Профилактические курсы нужно проводить в весенне-осенний период, обязательно в периоды сезонных обострений ОРВИ, гриппа. Для профилактики можно использовать схему «Щит» или НЛОК.
Лазерное лечение можно сочетать с медикаментозной терапией.
Лазерная терапия не имеет возрастных ограничений и эффекта привыкания, не вызывает аллергических реакций, нивелирует побочные действия лекарств!
Может применяться, в том числе, и при наличии кардиостимулятора.
Лазерная терапия показана для лечения более 200 заболеваний органов и систем.
Подробнее
источник
Патология органов дыхания занимает одно из первых мест в структуре заболеваемости. Возрастает частота острых повторных пневмоний, бронхиальной астмы. Велика распространенность хронического бронхита с закономерным развитием дыхательной недостаточности, легочной гипертензии и недостаточности кровообращения. Эти болезни часто ведут к потере трудоспособности и инвалидизации при хронической бронхо-легочной патологии.
Несмотря на огромные усилия по усовершенствованию медикаментозной терапии и большой арсенал средств с антибактериальной, противовоспалительной и другой направленностью, проблема лечения бронхо-легочных заболеваний далека от разрешения. Высок процент больных с лекарственной аллергией, высеваются штаммы бактерий, устойчивых к большинству антибиотиков. Все чаще пневмонии принимают затяжной, а затем и хронический характер. Огромные перспективы в оказании помощи больным с бронхо-легочными заболеваниями открывает применение низкоинтенсивного лазерного излучения (НИЛИ). Природа лазерной стимуляции сводится к влиянию световой энергии на молекулярный уровень организации. НИЛИ обладает противовоспалительным, обезболивающим, антимикробным, противоаллергическим иммунокоррелирующим, рефлексогенным и другими биофизическими эффектами. Эффективность лазерной стимуляции подтверждена многочисленными лабораторными исследованиями и клиническими испытаниями. при лечении различных заболеваний.
Особое значение имеет применение лазера при хроническом бронхо-легочных заболеваниях .
Лазерная терапия бронхо-легочных заболеваниях у детей
Лазерное лечение уже более двадцати лет применяют в стране и за рубежом для лечения заболеваний органов дыхания у детей. Этой проблеме посвящены многочисленные научные работы. Накоплен большой опыт клиницистов по практическому использованию лазеров в пульмонологии детского возраста. Технологии лазерной терапии разрабатывались в ведущих клиниках, научно-исследовательских институтах и научно-исследовательских центрах.
Спектр применений лазеров широк. Они лечат и используются для профилактики и реабилитации детей, страдающих бронхо-легочными заболеваниями. Их активно применяются в условиях стационаров поликлиник, стационаров, реабилитационных центров.
Лазерное лечение дает очень хорошие результаты как в комплексе с не медикаментозными средствами, так и в качестве единственного лечебного фактора. Существует много методик для различных форм острых пневмоний, острого обструктивного бронхита, бронхиолита, гнойной пневмонии, экссудативного и фиброзного плеврита, абсцесса легких, хронических нагноительных бронхо-легочных заболеваний, затяжной пневмонии, рецидивирующего бронхита, хронической пневмонии, ОРВ, острого ларингита, бронхиальной астмы. Лазерная терапия применяется в различные периоды: с первого месяца жизни и до пятнадцати лет. Совместимость лазерной терапии с другими методами медикаментозного и не медикаментозного лечения делают очень широкими области ее возможного применения.
Она прекрасно работает вместе с водолечением, массажем, лечебной физкультурой, ингаляционной аэрозольтерапией, грязелечением, ультразвуковой терапией, лечением постоянным магнитным полем. Особого внимания заслуживает сочетание лазерной терапии и воздействия постоянным магнитным полем. Эти методы разной физической природы взаимодействуют так хорошо, что можно говорить о новом методе магнитолазерной терапии. Лазерная терапия не противоречит традиционным медикаментозным методам лечения. Ее можно проводить на фоне комплексной терапии бронхо-легочноых патологий у детей.
Можно утверждать, что не существует специфических противопоказаний применению лазера в пульмонологии.
Лазерная терапия бронхо-легочных заболеваний у взрослых
Изучается действие различных лазеров при разных вариантах бронхиальной астмы и в последнее десятилетие применение лазеров при БА имеет постоянную тенденцию к расширению. Это обусловлено прогрессирующим ростом больных БА, многочисленными сложностями медикаментозной терапии (усвояемость, аллергические и токсические реакции).
К настоящему времени накоплен опыт применения лазеров при инфекционно-зависимой, атопической, аспириновой, гормонозависимой астме, астме физического усилия. Отмечается несомненный клинический эффект лазеротерапии. Примерно у 60 процентов пациентов отмечалось улучшение состояния уже в процессе первого сеанса или сразу после него. После двух-трех сеансов уменьшается частота и интенсивность приступов удушья, снижается потребность в гормонах, существенно уменьшается необходимость применения спазмолитиков, наблюдается повышение устойчивости к нагрузкам. В два-три раза увеличиваются сроки ремиссии. Улучшаются результаты аллергологических тестов, уменьшаются аллергические реакции и явление аллергического ринита. Клиническое улучшение совпадает с положительной динамикой спирографических и пневмотохометрических показателей функции внешнего дыхания, подтверждающих улучшение проходимости в бронхах на всех уровнях. На фоне лазеротерапии отмечается снижение вязкости мокроты и улучшение дренажной функции бронхов. Положительная динамика наблюдается как у больных с диагнозом ХБ, так и у пациентов, страдающих бронхиальной астмой.
Все перечисленные заболевания встречаются и у взрослых, а процент хронических заболеваний значительно выше. Хронический бронхит самое распространенное заболевание. Именно этой патологией обусловлена первичная инвалидизация 50 процентов больных заболеваниями легких. Наличие рецидивирующего воспаления бронхиального дерева с отеком, обструкцией, иммунологические и микроциркуляторные расстройства при вероятной возможности присоединения пневмонии и нагноения – вот те изменения, которые обуславливают целесообразность использования лазеров в лечении хронических заболеваний легких.
Показания к применению лазеров при хроническом бронхите (ХБ):
обострение ХБ; ХБ с выраженной обструкцией;
ХБ с выраженными иммунными изменениями;
ХБ в период ремиссии в наиболее уязвимое время (холод, сырость) для профилактики обострений.
Бронхиальная астма (БА) – это одно из первых применений лазера для больных пульмонологического профиля. Насущная необходимость поиска эффективных и безопасных не медикаментозных методов заставляет вновь и вновь останавливать внимание на лазерной терапии.
источник
Лазеротерапия применяется в лечении неврологических заболеваний, болезней сердца и сосудов, легких, зубов и десен, половой системы, горла, уха, носа, кожи и других органов и тканей.
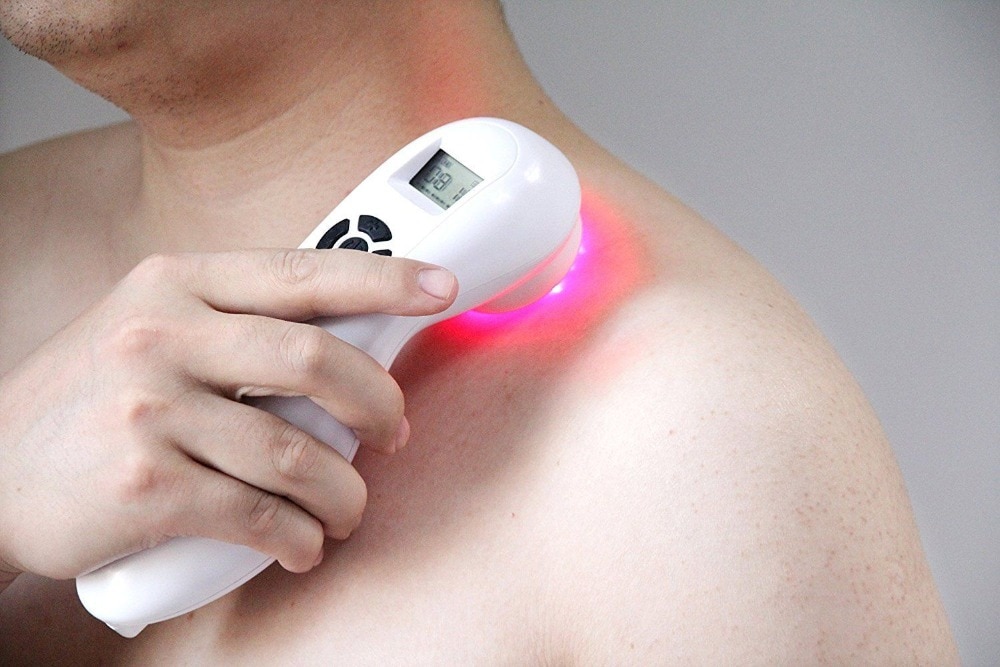
Лазерная терапия это вид физиотерапевтической процедуры, при котором на участок тела воздействует определенной длины световая волна при помощи специального прибора – лазера. Сам прибор усиливает свет при помощи стимуляции излучения. Уникальность такого метода заключается в свойствах лазерного излучения:
- Монохромность (одинаковая точно заданная длина волн).
- Поляризация (точно заданное направление векторов электромагнитных колебаний в плоскости и пространстве).
- Когерентность (временная синхронизация разных векторов одной частоты).
- Направленность (пучок света лазера точно направлен и не расходится).
По своему действию лазерное излучение разделяется на 3 вида:
- Для хирургических манипуляций.
- Для диагностических мероприятий.
- Для физиотерапевтических процедур.
С помощью лазера возможно воздействовать на следующие зоны облучения:
- Непосредственно на зону поражения.
- Проекцию на коже пораженного органа.
- Точки акупунктуры (рефлексогенные зоны).
Возможна контактная и бесконтактная методика воздействия. В первом случае прибор соприкасается с кожными покровами, а во втором – между кожей и аппаратом остается воздушная подушка (при таком методе теряется 30-40% излучения).
Существует 2 способа воздействия при бесконтактной методике:
При стабильном воздействии аппарат не перемещается в пространстве. При лабильном варианте возможно передвижение лазерного луча по поверхности зоны воздействия.
Есть некоторые особенности использования лазеротерапии:
- Если одновременно требуется проведение еще одной физиотерапевтической процедуры, то лечение лазером проводится первым за полчаса до другого воздействия
- Нельзя применять лечение лазером в день проведения рентгенологического исследования или исследования радиоизотопами
- Дозы медицинских препаратов уменьшают (по назначению врача) при одновременном проведении комплекса лазерных процедур, так как такие процедуры повышают эффект от лечения
- Количество процедур в курсе назначается до 8-12, причем в первые 5 дней их проводят каждый день, а остальные – через день. В день возможно проведение только одной процедуры
- Между курсами делают перерыв до месяца. После проведенного лечения 3 курсами делают паузу на полгода, а потом повторяют курс
- Больше 10 минут воздействовать лазером на одну зону нецелесообразно
- Если во время перерыва между курсами возникает необходимость лазеротерапии, то ее проводят в соответствии с рекомендованной схемой для лечения возникшей болезни
- Для метеочувствительных людей в дни повышенной магнитной активности силу лазерного воздействия уменьшают в 4 раза
Применение лазера получило широкое распространение в самых различных областях медицины:
- Пульмонология
- Неврология
- Кардиология
- Стоматология
- Дерматология
- Гинекология
- Оториноларингология
Лазерная терапия низкой интенсивности получила свое распространение благодаря запуску последовательности реакций, обладающих следующим действием:
- Активизация обменных процессов в клетках (благодаря локальному нагреванию происходит высвобождение ионов кальция, что и запускает этот механизм)
- Повышение активности тканей в соответствие с их функцией
- Улучшение кровообращения в организме в целом и в отдельной зоне в частности
- Уменьшение воспалительного процесса
- Существенное улучшение тканевого питания
- Восстановление целостности тканей
Лазерная терапия высокой интенсивности обладает совершенно иным воздействием:
- Гибнут сосуды в области воздействия
- Полностью разрушаются ткани
Лучи с высокой интенсивностью используют в онкологии и хирургии.
Можно применять только лечение лазером или такое лечение совместно с другими методами немедикаментозного лечения. Лечат следующие заболевания:
- Острые и гнойные формы пневмонии
- Обструктивный бронхит в острой фазе
- Бронхиолит
- Плеврит экссудативный и фиброзный
- Абсцесс легкого
- Затяжная пневмония
- Рецидивирующий бронхит
- Острый ларингит
- Бронхиальная астма
Для лечения можно использовать совместно с водолечением, ЛФК, массажем, ингаляциями, грязелечением, лечением при помощи ультразвука и магнитного поля. Применяется у пациентов от рождения.
Применяется при наличии дегенеративных болезней позвоночника:
- При спондилоартрозе первичного поражения реберно-позвоночного, крестцово-подвздошного и двуотростчатого суставов
- При деформирующем спондилезе с образованием остеофитов
- При остеохондрозе
- Вторичный спондилоартроз
- Оссифицирующий лигаментоз
- Дисплазия позвоночника
- При воспалительных процессах в позвоночнике
Можно использовать при позвоночно-спинномозговой травме и в период лечения послеоперационных осложнений.
Лазерная терапия обладает обезболивающим, противоотечным и противовоспалительным действием.
В кардиологии применяется при следующих заболеваниях:
- Инфаркт миокарда в острой фазе
- Инфекционно-аллергический миокардит
- Стенокардия
- Ишемическая болезнь сердца
- Острая коронарная недостаточность
- Мерцательная аритмия (пароксизмальная форма)
- Пороки развития сердца
- Дисфункция синусового узла
Лазерная стоматология по сравнению с традиционной терапией имеет ряд преимуществ:
- Лечение без крови
- Отсутствие вероятности проникновения инфекции
- Высокое точное воздействие непосредственно на очаг заболевания без вовлечения здоровых тканей
- Кариеса в начальной стадии
- Устранение кровоточивости десен и неприятного запаха (пародонтоз)
- При установке коронки достигается высокая точность создания микрозамка, что позволяет не затрагивать здоровые соседние зубы
- Чувствительности зубов (увеличивает твердость эмали почти на 40%)
- Удаления кисты без крови
Проводят лечение лазером следующих заболеваний:
- Дерматозы аллергической природы (экзема, крапивница в рецидиве, атопический дерматит)
- Псориаз
- Лишай (красный плоский)
- Пиодермия
- Васкулиты кожи
- Склеродермия
- Витилиго
- Облысение
- Грибковые заболевания ногтей
Проводят при помощи лазерной терапии и некоторые косметические процедуры:
- Устранение рубцов
- Эпиляция
- Дермабразия (пилинг)
- Омоложение кожных покровов
- Оофорите
- Вагините
- Вульвите
- Параметрите
- Эндометрите
- Сальпингите
- Воспалении придатков
- ИППП
- После операций миниабортов и выскабливаний
- Маточных кровотечениях
- Бесплодии
- Спаечных процессах
- Эрозии шейки матки
Применяется лазерное лечение в оториноларингологии при следующих заболеваниях:
- Увеличенные аденоиды 2-3 степени (имеется ввиду именно лечение аденоидов).
- Евстахиит.
- Отит наружный и средний.
- Болезнь Меньера.
- Кохлеоневрит.
- Тугоухость нейросенсорная.
- Ринит в острой фазе.
- Период после хирургических вмешательств.
- Тонзиллит острый и хронический.
- Тонзилэктомия.
- Фронтит.
В том числе активно применяется для лечения носа:
- Ринит хронический вазомоторный.
- Гайморит хронический.
- Фарингит хронический.
- Назофарингит.
Использовать такой метод лечения, как лазерная терапия запрещено:
- При заболеваниях крови: нарушенное соотношение составляющих крови, склонность к кровотечениям, низкий показатель свертываемости крови
- При локализации новообразований в зоне действия лазера
- При активной фазе заболевания туберкулезом
- Декомпенсационная стадия сахарного диабета, легочной недостаточности, печеночной недостаточности
- Третья стадия легочной или сердечно-сосудистой недостаточности
- Стенокардия
- Обильные месячные кровотечения у женщин
- Период беременности
Только заболевания кроветворной системы могут быть причиной 100% отказа от такого лечения.
Отзыв о клинике «Экстрамед» в Москве:
Отзыв о центре лазерной терапии «Биомед» в Москве:
Отзывы о центре «Лазерная терапия» в Краснодаре:
Устранить грибковое поражение кожи (небольшой участок) или ногтевой пластины можно за 500-600 рублей. Если требуется устранить нежелательные волосы на большом участке тела, то приготовьте до 10000 рублей. На лазерный пилинг пойдет от 15000 до 50000 российских рублей.
На лазерное лечение в оториноларингологии пойдет от 2000 до 5000 рублей.
В гинекологии лазерное воздействие обойдется от 1000 рублей (минимальное воздействие) до 10000 рублей (при обширной зоне воздействия).
При внутривенном воздействии лазерного луча приготовьте от 500 до 7000 рублей в зависимости от продолжительности сеанса.
Для отправки комментария вам необходимо авторизоваться.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Бронхит — это заболевание, проявляющееся остро возникающим воспалением слизистой оболочки трахеобронхиального дерева. Следовательно, все физиотерапевтические воздействия должны носить патогенетическую, в первую очередь противовоспалительную направленность. Как правило, таких больных не госпитализируют, а комплексное лечение неосложненного острого бронхита проводят в домашних условиях при участии и под контролем врача.
При данной патологии к оптимальным методам физиотерапии в домашних условиях относятся теплощелочные ингаляции, лекарственный электрофорез, лазерная (магнитолазерная) терапия, а также информационно-волновое воздействие. I
Для ингаляций на дому при помощи аппаратов типа ПИ-2 (портативный ингалятор) и его аналогов используют теплые растворы (38 — 40 °С) следующего состава:
- гидрокарбонат или бикарбонат натрия — 2 мл и дистиллированная или кипяченая вода — 100 мл;
- гидрокарбонат или бикарбонат натрия — 1 мл; хлорид натрия — 1 мл и дистиллированная или кипяченая вода — 100 мл.
Продолжительность процедуры 10 мин, проводят их 2 — 3 раза в день, на курс лечения — 7 — 10 процедур.
При отсутствии специальных ингаляторов простым и удобным в домашних условиях является следующий способ. Заварной чайник ополаскивают, а затем заливают крутым кипятком. В кипяток бросают 2 таблетки (а не капсулы) валидола. После их растворения вдыхают пар через импровизированный раструб из картона или плотной бумаги, помещенный над отверстием чайника вместо крышки.
Для лекарственного электрофореза в домашних условиях целесообразно использовать портативный аппарат с автономным электропитанием «Элфор-И» («Элфор™»). Методика воздействия — контактная, стабильная, поперечная (активный электрод, с которого вводят лекарственное вещество, располагают на среднюю часть грудины, индифферентный электрод — на межлопаточную область позвоночника). Размеры электродов 10×15 мм, сила тока 5 мА, длительность воздействия 10 — 15 мин, 1 раз в день в утренние часы (до 12 ч дня), на курс лечения 5 ежедневных процедур.
Из лекарственных средств при выраженном кашле для электрофореза используют 0,1 — 1 % раствор дионина, вводимого с анода (+); как десенсибилизирующее средство применяют электрофорез 2 % раствора хлорида кальция, также вводимого с анода (+).
Лазерная (магнитолазерная) терапия осуществляется при помощи аппаратов, генерирующих ИК-излучение (длина волны 0,8 — 0,9 мкм). Оптимальное применение лазерных терапевтических аппаратов в непрерывном режиме генерации из лучения с возможностью модуляции частоты НЛИ 10 и 80 Гц, желательно матричным излучателем для большей площади одновременного воздействия. Частота 80 Гц обладает противовоспалительным эффектом, 10 Гц способствует активации движений мерцательного эпителия бронхов. Индукция магнитной насадки 20 — 50 мТл. Не исключается возможность использования аппаратов, генерирующих НЛИ в непрерывном режиме излучения.
Лазерное (магнитолазерное) воздействие проводится на обнаженную поверхность тела. Методика контактная, стабильная. Облучают тремя полями: — на область средней трети грудины; II — на межлопаточную область позвоночника по линии остистых отростков позвонков матричным излучателем (при помощи аппаратов с площадью облучения около 1 см2 — двумя полями паравертебрально справа и слева в середине межлопаточной области); III — область яремной ямки над грудиной.
Оптимальная ППМ НЛИ 5 — 10 мВт/см2. При возможности частотной модуляции НЛИ первые 3 процедуры проводят при частоте 80 Гц, последующие — при частоте 10 Гц. Эффективно также воздействие в непрерывном режиме излучения. Длительность воздействия на одно поле 5 мин, 1 раз в день в утренние часы (до 12 ч дня), на курс лечения 7 — 10 ежедневных процедур.
Вместо лазерной (магнитолазерной) терапии возможно проведение информационно-волнового воздействия при помощи аппарата «Азор-ИК» по методикам, аналогичным низкоэнергетическому лазерному облучению. Однако время воздействия на одно поле увеличивают до 20 мин, поскольку синтез соответствующей информации от воздействия требует соответствующего временного интервала.
Возможно последовательное проведение процедур в один день при остром бронхите (интервал между процедурами не менее 30 мин):
- ингаляция + лекарственный электрофорез;
- ингаляция + лазерная (магнитолазерная) терапия;
- ингаляция + информационно-волновое воздействие при помощи аппарата «Азор-ИК».
При адекватном лечении заболевание, как правило, заканчивается полным выздоровлением и последующих реабилитационных мероприятий не требуется.

источник
Что такое клинические исследования и зачем они нужны? Это исследования, в которых принимают участие люди (добровольцы) и в ходе которых учёные выясняют, является ли новый препарат, способ лечения или медицинский прибор более эффективным и безопасным для здоровья человека, чем уже существующие.
Главная цель клинического исследования — найти лучший способ профилактики, диагностики и лечения того или иного заболевания. Проводить клинические исследования необходимо, чтобы развивать медицину, повышать качество жизни людей и чтобы новое лечение стало доступным для каждого человека.
У каждого исследования бывает четыре этапа (фазы):
I фаза — исследователи впервые тестируют препарат или метод лечения с участием небольшой группы людей (20—80 человек). Цель этого этапа — узнать, насколько препарат или способ лечения безопасен, и выявить побочные эффекты. На этом этапе могут участвуют как здоровые люди, так и люди с подходящим заболеванием. Чтобы приступить к I фазе клинического исследования, учёные несколько лет проводили сотни других тестов, в том числе на безопасность, с участием лабораторных животных, чей обмен веществ максимально приближен к человеческому;
II фаза — исследователи назначают препарат или метод лечения большей группе людей (100—300 человек), чтобы определить его эффективность и продолжать изучать безопасность. На этом этапе участвуют люди с подходящим заболеванием;
III фаза — исследователи предоставляют препарат или метод лечения значительным группам людей (1000—3000 человек), чтобы подтвердить его эффективность, сравнить с золотым стандартом (или плацебо) и собрать дополнительную информацию, которая позволит его безопасно использовать. Иногда на этом этапе выявляют другие, редко возникающие побочные эффекты. Здесь также участвуют люди с подходящим заболеванием. Если III фаза проходит успешно, препарат регистрируют в Минздраве и врачи получают возможность назначать его;
IV фаза — исследователи продолжают отслеживать информацию о безопасности, эффективности, побочных эффектах и оптимальном использовании препарата после того, как его зарегистрировали и он стал доступен всем пациентам.
Считается, что наиболее точные результаты дает метод исследования, когда ни врач, ни участник не знают, какой препарат — новый или существующий — принимает пациент. Такое исследование называют «двойным слепым». Так делают, чтобы врачи интуитивно не влияли на распределение пациентов. Если о препарате не знает только участник, исследование называется «простым слепым».
Чтобы провести клиническое исследование (особенно это касается «слепого» исследования), врачи могут использовать такой приём, как рандомизация — случайное распределение участников исследования по группам (новый препарат и существующий или плацебо). Такой метод необходим, что минимизировать субъективность при распределении пациентов. Поэтому обычно эту процедуру проводят с помощью специальной компьютерной программы.
- бесплатный доступ к новым методам лечения прежде, чем они начнут широко применяться;
- качественный уход, который, как правило, значительно превосходит тот, что доступен в рутинной практике;
- участие в развитии медицины и поиске новых эффективных методов лечения, что может оказаться полезным не только для вас, но и для других пациентов, среди которых могут оказаться члены семьи;
- иногда врачи продолжают наблюдать и оказывать помощь и после окончания исследования.
- новый препарат или метод лечения не всегда лучше, чем уже существующий;
- даже если новый препарат или метод лечения эффективен для других участников, он может не подойти лично вам;
- новый препарат или метод лечения может иметь неожиданные побочные эффекты.
Главные отличия клинических исследований от некоторых других научных методов: добровольность и безопасность. Люди самостоятельно (в отличие от кроликов) решают вопрос об участии. Каждый потенциальный участник узнаёт о процессе клинического исследования во всех подробностях из информационного листка — документа, который описывает задачи, методологию, процедуры и другие детали исследования. Более того, в любой момент можно отказаться от участия в исследовании, вне зависимости от причин.
Обычно участники клинических исследований защищены лучше, чем обычные пациенты. Побочные эффекты могут проявиться и во время исследования, и во время стандартного лечения. Но в первом случае человек получает дополнительную страховку и, как правило, более качественные процедуры, чем в обычной практике.
Клинические исследования — это далеко не первые тестирования нового препарата или метода лечения. Перед ними идёт этап серьёзных доклинических, лабораторных испытаний. Средства, которые успешно его прошли, то есть показали высокую эффективность и безопасность, идут дальше — на проверку к людям. Но и это не всё.
Сначала компания должна пройти этическую экспертизу и получить разрешение Минздрава РФ на проведение клинических исследований. Комитет по этике — куда входят независимые эксперты — проверяет, соответствует ли протокол исследования этическим нормам, выясняет, достаточно ли защищены участники исследования, оценивает квалификацию врачей, которые будут его проводить. Во время самого исследования состояние здоровья пациентов тщательно контролируют врачи, и если оно ухудшится, человек прекратит своё участие, и ему окажут медицинскую помощь. Несмотря на важность исследований для развития медицины и поиска эффективных средств для лечения заболеваний, для врачей и организаторов состояние и безопасность пациентов — самое важное.
Потому что проверить его эффективность и безопасность по-другому, увы, нельзя. Моделирование и исследования на животных не дают полную информацию: например, препарат может влиять на животное и человека по-разному. Все использующиеся научные методы, доклинические испытания и клинические исследования направлены на то, чтобы выявить самый эффективный и самый безопасный препарат или метод. И почти все лекарства, которыми люди пользуются, особенно в течение последних 20 лет, прошли точно такие же клинические исследования.
Если человек страдает серьёзным, например, онкологическим, заболеванием, он может попасть в группу плацебо только если на момент исследования нет других, уже доказавших свою эффективность препаратов или методов лечения. При этом нет уверенности в том, что новый препарат окажется лучше и безопаснее плацебо.
Согласно Хельсинской декларации, организаторы исследований должны предпринять максимум усилий, чтобы избежать использования плацебо. Несмотря на то что сравнение нового препарата с плацебо считается одним из самых действенных и самых быстрых способов доказать эффективность первого, учёные прибегают к плацебо только в двух случаях, когда: нет другого стандартного препарата или метода лечения с уже доказанной эффективностью; есть научно обоснованные причины применения плацебо. При этом здоровье человека в обеих ситуациях не должно подвергаться риску. И перед стартом клинического исследования каждого участника проинформируют об использовании плацебо.
Обычно оплачивают участие в I фазе исследований — и только здоровым людям. Очевидно, что они не заинтересованы в новом препарате с точки зрения улучшения своего здоровья, поэтому деньги становятся для них неплохой мотивацией. Участие во II и III фазах клинического исследования не оплачивают — так делают, чтобы в этом случае деньги как раз не были мотивацией, чтобы человек смог трезво оценить всю возможную пользу и риски, связанные с участием в клиническом исследовании. Но иногда организаторы клинических исследований покрывают расходы на дорогу.
Если вы решили принять участие в исследовании, обсудите это со своим лечащим врачом. Он может рассказать, как правильно выбрать исследование и на что обратить внимание, или даже подскажет конкретное исследование.
Клинические исследования, одобренные на проведение, можно найти в реестре Минздрава РФ и на международном информационном ресурсе www.clinicaltrials.gov.
Обращайте внимание на международные многоцентровые исследования — это исследования, в ходе которых препарат тестируют не только в России, но и в других странах. Они проводятся в соответствии с международными стандартами и единым для всех протоколом.
После того как вы нашли подходящее клиническое исследование и связались с его организатором, прочитайте информационный листок и не стесняйтесь задавать вопросы. Например, вы можете спросить, какая цель у исследования, кто является спонсором исследования, какие лекарства или приборы будут задействованы, являются ли какие-либо процедуры болезненными, какие есть возможные риски и побочные эффекты, как это испытание повлияет на вашу повседневную жизнь, как долго будет длиться исследование, кто будет следить за вашим состоянием. По ходу общения вы поймёте, сможете ли довериться этим людям.
Если остались вопросы — спрашивайте в комментариях.
источник