Подагра – это заболевание, которое влечет за собой воспалительный процесс суставов и отложение солей, возникшее из-за нарушенного метаболизма. Мочевая кислота увеличивается в крови человека. За счет этого в организме накапливаются соли натрия в виде кристаллов.
Лечение этой болезни довольно сложное и продолжительное. Заболевание носит хронический характер. В основном поражает суставы пальцев ног, но бывают и исключения, когда подагра появляется на суставах кистей рук, на мочках ушей.
По статистике чаще всего подагрой заболевают именно мужчины, так как они в большей мере курят и употребляют алкогольные напитки.
Из-за них в человеческом организме появляются реакции, которые увеличивают объем мочевой кислоты, которая в свою очередь влечет за собой воспаление и распухание суставов, передвигаясь непосредственно в само место воспаления.
Появление подагры может быть спровоцировано такими болезнями:
- Сахарный диабет
- Артериальная гипертензия
- Лишний вес
- Хроническая почечная недостаточность
- Псориаз
- Заболевание крови
Еще эта болезнь может появиться у людей, которые в своем повседневном питания употребляют огромное количество пуриновых оснований. Пуриносодержащие продукты питания – это жирное мясо, сардины, морепродукты, молочные продукты, какао, редис, горох, хлеб и многие другие. Также болезнь может появиться из-за травм ног, повышенных физических нагрузок, хирургических операций и употребления мочегонных лекарственных средств.
Подагра появляется внезапно, в виде шишки. Сначала вы можете почувствовать резкую боль на большом пальце ноги, затем увидите отек и красный оттенок шишки. Болевые ощущения настолько ощутимы, что бывает невозможно самому обуться или одеться.
Существует несколько стадий обострения подагры:
- Острая стадия (влечет за собой головокружение и боли, повышение температуры, общую слабость и усталость организма. Может быть нарушена двигательная функция сустава)
- Подострая стадия (не сильные болевые ощущения)
- Ревматоидная форма появляется на кистях рук. Поражает небольшие суставы)
- Псевдофлегмонозная стадия (поражает абсолютно любые суставы. Больной находится в лихорадочном состоянии)
Лечить такое заболевание как подагра – нужно, но избавиться от него навсегда, к сожалению не возможно. Для лечения врачи применяют медикаментозный способ, лечение природными средствами, а также физиотерапию. Она является частью комплексного лечения подагры.
Острый период заболевания требует полнейшего покоя, больному должен быть обеспечен постельный режим. Не всегда физиолечение при подагре можно провести в больнице или клинике. Иногда для проведения физиопроцедур необходимо съездить в санаторий. Физиотерапевтическое лечение улучшает метаболизм хрящевых тканей, замедляет их распад, отлично воздействует циркуляцию в костях.
Обычно принято использовать такие физиопроцедуры при подагре:
- Грязелечение
- Электрофорез (анальгин и новокаин – для обезболивания; цинк сера, литий – для стимуляции хрящевых тканей)
- Ультразвук
- Магнитотерапию (применяется, в не зависимости от стадии подагры)
- Ультрафиолетовое облучение
- Тепловые процедуры (парафин, озокерит)
- Аппликация теплоносителей
- Ультрафонофорез половых гормонов
- Бальнеотерапия (сероводородные, родоновые и хлоридно-натриевые ванны)
- Бишофит (природный рассол с высочайшим содержанием натрия, кальция, калия, йода, меди, железа, титана. Благодаря бишофиту снимается воспаление и обезболивается пораженный подагрой участок)
- Локальная баротерапия (увеличивает кровоток, раскрывает не функционирующие капилляры, повышает метаболическую и функциональную активность суставов)
Также одним из способов физиотерапии является лечебная физкультура и массаж. Массаж кстати можно выполнять ми самостоятельно. Для этого нужно сначала помассировать область вокруг небольшого воспаления, а затем плавно и мягко перейти и на сам сустав. Но запомните, массаж, ни в коем случае нельзя делать самостоятельно при острых болях.
На острой стадии физиотерапия при подагре представляет собой аппликации раствора димексида на воспаленный сустав. Он очень хорошо обезболивает и успокаивает пораженное место.
Начнут восстанавливаться хрящевые ткани, снизится отечность, вернется подвижность и активность суставов. И все это без операций и дорогостоящих лекарственных препаратов. Достаточно лишь начать.
Перед тем как переходить к таким физиопроцедурам, необходимо провести анализ на аллергическую реакцию и только по истечении суток можно будет приступать к лечебным действиям.
Чтобы сделать такой компресс нужно чистый раствор димексида развести кипяченой водой, положить на воспаленное подагрой место и подержать в течение 10 минут для начала. Постепенно время можно увеличивать до двух часов.
Для того чтобы вылечить подагру необходимо придерживаться правильного и здорового питания, соблюдать необходимую диету.
источник
В качестве дополнения к основному лечению нередко назначается физиотерапия при подагре. Она позволяет продлить ремиссию и быстрее снять симптомы в острую фазу. Процедуры также помогают уменьшить дозировку препаратов, что снижает риски возникновения побочных эффектов.
Так как подагра чаще поражает людей старшего возраста, разработаны методы физиотерапии в домашних условиях. Это помогает справиться с болезнью пациентам, которые не имеют возможности регулярно посещать процедуры в поликлинике. Аппараты для лечения продаются как в магазинах медицинской техники, так и в аптеках.
Выбор физиотерапевтических процедур огромен, но не все они одинаково эффективны при подагре. К самым действенным методам лечения относят:
- электрофорез с лекарственными средствами;
- грязелечение;
- ультразвуковое воздействие;
- УФ-облучение;
- воздействие магнитным полем;
- лазеротерапию;
- ультрафонофорез с использованием гормональных средств;
- лечение теплом (озокерит, парафиновые обёртывания);
- бальнеотерапию (ванны с радоном, сероводородом, натрия хлоридом);
- баротерапию на ограниченном участке тела (лечение изменением давления внутри аппарата по сравнению с нормальным);
- плазмофорезогемособрцию;
- аппликации димексидом (требуется предварительный тест на наличие аллергической реакции за 48 часов до процедуры);
- бишофит (натуральный солевой раствор высокой концентрации, содержащий кальций, натрий, калий, медь, йод, титан, железо);
- массаж (в том числе самостоятельный);
- приём минеральных вод с высоким содержанием гидрокарбоната натрия;
- лечебную физкультуру.
Подходящая методика терапии выбирается врачом исходя из стадии заболевания и индивидуальных особенностей организма. Многие из них без труда выполняются в домашних условиях, что значительно облегчает пациентам жизнь.
Для достижения более быстрого эффекта и сохранения его надолго применяют электрофорез при подагре. Он включает в себя воздействие током через ткань, пропитанную раствором препарата. В качестве обезболивающих средств используют новокаин и анальгин. Местное нанесение лекарств значительно снижает вероятность возникновения побочных эффектов.
Такой способ применения позволяет ускорить действие активных компонентов, так как отпадает надобность доставки их с током крови. Анальгетик попадает напрямую в проблемную зону и снимает неприятные симптомы.
Для устранения последствий подагрического приступа нужны вещества, стимулирующие синтез хрящевой ткани. В качестве таких препаратов используются литий, цинк и сера. При местном нанесении они помогают восстановить сустав, сохраняя его функциональные характеристики. Это позволяет пациентам не терять подвижность и способность к самостоятельному перемещению.
Люди, передвижение которых затруднено, могут приобрести аппарат для электрофореза и проводить физиопроцедуры дома. Это сохраняет имеющуюся активность, а иногда и улучшает её. Такая методика лечения имеет меньше побочных эффектов, чем приём пероральных средств. Но она редко используется самостоятельно. Это связано с тем, что пациенты обращаются к врачу лишь на поздних стадиях, когда требуется комплексная терапия.
Магнитотерапия при подагре может использоваться на любой стадии заболевания. Она является самой безопасной и популярной. Это связано с отсутствием теплового действия, которое нежелательно при наличии воспаления. Поэтому эту методику назначают даже в острый период болезни.
Магнитное поле оказывает седативный, обезболивающей и противовоспалительный эффект, а также разжижает кровь, что способствует улучшению общего состояния пациента. Оно помогает снять отёк, который ограничивает подвижность. После лечения больные снова могут беспрепятственно перемещаться, не чувствуя скованности ног или рук.
Наибольшей эффективностью обладает раннее физиолечение при подагре. При наличии значительных осложнений реабилитация проходит медленнее, а полное выздоровление не наступает. Несмотря на это, магнитотерапия, как самостоятельная методика или в составе комплексной терапии, назначается на нескольких стадиях:
- острой (наиболее интенсивные боли и выраженные клинические проявления);
- подострой (изменения заметны, но беспокоят пациента намного меньше);
- хронической (о болезни напоминают только остаточные явления).
Выбор аппарата для проведения магнитотерапии в домашних условиях осуществляется в зависимости от локализации подагрического поражения. При болезненности в мелких суставах (на стопе и пальцах ног) подойдёт МАГ-30.
Если симптомы проявляют себя в крупных сочленениях костей (коленный сустав), подойдёт АЛМАГ-01. Его радиус действия значительно больше, он позволяет захватывать соседние с местом поражения области, что является отличной профилактикой возникновения подагры. Такие приборы называют аппаратами для магнитотерапии. Это связано с методикой воздействия на больные места.
Озокерит при подагре не используется в острый период заболевания. Это объясняется тепловым воздействием, с помощью которого достигается лечебный эффект. Применение озокерита в период разгара болезни повышает риски распространения воспалительного процесса.
В стадии ремиссии тепловой эффект позволяет улучшить кровоснабжение в месте поражения. Это помогает уменьшить количество солей, которые откладываются в хрящевой ткани суставов. Озокерит мягко воздействует на поражённые ткани, не вызывая их повреждения. При использовании этого метода не возникают ожоги и другие осложнения.
Процедуры могут выполняться в условиях санаторно-курортного пребывания или в физиокабинетах при поликлинике. Домашнее использование этого метода невозможно в связи со сложностью приобретения необходимых средств. Длительность сеанса составляет от 20 до 35 минут в зависимости от обрабатываемой зоны.
После процедуры не рекомендуется сразу же выходить на улицу. Оказывается тепловое воздействие, и организму нужно адаптироваться к существующей среде и температуре воздуха.
Резкая смена температур может спровоцировать спазм сосудов, что отрицательно скажется на самочувствии пациента. Поэтому по завершении сеанса лечения озокеритом нужно около 10 минут посидеть в здании, где проводилась физиотерапия.
После процедуры не следует курить. Это связано с расширением сосудов под действием тепла. Кровь в большом количестве циркулирует по организму, а значит, большее количество вредных веществ из табачного дыма может попасть в жизненно важные органы.
Все методики лечения подбираются индивидуально. Самой универсальной считается магнитотерапия. Ее проще остальных осуществить в домашних условиях, при этом она обладает значительным положительным эффектом. Лечение этим способом проводится на любой стадии заболевания и не имеет осложнений, что также относится к его преимуществам.
Электрофорез является самой эффективной процедурой.
Его действие усиливается за счёт вводимых препаратов, при этом не наносится вред здоровью печени или организму в целом. Но проведение процедуры дома связано с определёнными сложностями: аппарат стоит значительную сумму и его достаточно тяжело найти. Дозировка лекарства должна рассчитываться индивидуально и строго соблюдаться, что также накладывает ограничения на использование методики.
Озокерит считается самой приятной и расслабляющей процедурой, но она не выполняется в домашних условиях. Из-за этого назначение её пожилым пациентам, ограниченным в перемещении, затруднено. По причине теплового воздействия методика не используется в острую фазу заболевания, когда особенно необходимо помочь человеку справиться с неприятными симптомами.
Выбор методики лечения остаётся за лечащим врачом, но осуществляется с учётом показаний и возможностей пациента. При правильном выполнении процедур о симптомах подагры и её обострениях можно забыть на длительный срок. Это значительно увеличивает качество жизни пациентов и позволяет им чувствовать себя здоровыми и свободными.
источник
Подагра – заболевание с хроническим течением, связанное с нарушением обменных процессов, повышением в организме уровня мочевой кислоты и отложением ее солей в органах и тканях. При поражении суставов развивается подагрический артрит. Данная патология относится к распространенным заболеваниям и в последнее время наблюдается все чаще. У женщин встречается реже, чем у мужчин.
- возраст (чаще пожилой);
- пол (чаще мужской);
- пищевые привычки (склонность к употреблению мяса, алкогольных напитков);
- физические перегрузки;
- переохлаждение;
- болезни почек, при которых нарушается выведение мочевой кислоты.
В основе болезни лежит нарушение обмена мочевой кислоты. Повышение уровня последней может быть обусловлено высокой ее продукцией, низкой скоростью ее выведения или сочетанием этих двух механизмов.
В начале болезни соли мочевой кислоты накапливаются в организме, затем начинают откладываться в тканях. Тогда и развивается воспалительный процесс, сначала острый. Со временем воспаление становится хроническим. Кристаллы мочевой кислоты откладываются в суставах, сухожилиях, сосудах, почках. В итоге развиваются подагрические артриты, нефропатия и образуются узелки (подагрические тофусы).
Существует первичная и вторичная подагра, последняя является проявлением других заболеваний (псориаза, лейкоза, почечной недостаточности и др.) либо следствием приема медикаментов (цитостатики, мочегонные и др.).
- Начальная стадия, без симптомов заболевания.
На этой стадии уровень уратов в крови повышен, но нет их отложения в суставах и нет артрита, может длиться до 20 лет.
- Острый подагрический артрит.
Болезнь начинается с острого приступа артрита, чаще поражается сустав большого пальца стопы, реже голеностопный, лучезапястный, локтевой и др. Начало заболевания настолько внезапное и острое, что больной может четко назвать время, когда он заболел. Как правило, приступ острой боли развивается на фоне полного здоровья в ночное время, возможно после переедания, употребления алкоголя, физической перегрузки. Боль сопровождается ознобом, повышением температуры тела, сустав становится горячим, отечным, резко болезненным при малейшем прикосновении, больные не могут найти себе положение, которое облегчит их состояние. Типично одностороннее поражение суставов. Этот приступ длится от 3 до 10 дней, может проходить без лечения.
В первые годы болезни межприступный период длительный. У большинства больных артрит повторяется в течение первого года, но иногда этот период может продолжаться годами. По мере прогрессирования заболевания промежутки между приступами уменьшаются, а длительность самих приступов увеличивается.
- Хронический подагрический артрит и отложение уратов.
Развивается, когда скорость образования уратов превышает скорость их выведения и они начинают откладываться в тканях, формируя так называемые тофусы (белесоватые отложения кристаллов в ушных раковинах, в области пораженных суставов, по задней поверхности локтевых сгибов).
Диагноз подагрического артрита основывается на клинических проявлениях, данных обследования специалистом, а также данных дополнительного обследования. В крови повышается содержание мочевой кислоты более 0,42 ммоль/л у мужчин и более 0,36 ммоль/л у женщин. Во время приступа в крови появляются признаки воспаления – повышается СОЭ, количество лейкоцитов, серомукоид, гаптоглобин, сиаловые кислоты. При исследовании суставной жидкости обнаруживаются кристаллы уратов. На рентгенограмме изменения выявляются на стадии хронического процесса в суставах. Возможно также проведение УЗИ сустава, при котором выявляются характерные для данной патологии признаки.
Терапия данного заболевания направлена на снятие острого приступа подагры и на ее долговременное лечение.
Больной конечности необходимо придать возвышенное положение и обеспечить покой, в период выраженного воспаления можно приложить лед, а после утихания боли — согревающий компресс. Пациенту необходимо обильное питье до 2,5 л и строгое соблюдение диеты. Из медикаментов назначаются:
- колхицин (наиболее эффективный препарат, назначается как можно раньше, отменяется через несколько дней после снятия приступа);
- противовоспалительные средства (диклофенак, ревмоксикам,нимесулид и др.), при отсутствии эффекта могут назначаться гормональные средства (преднизолон);
- местное лечение с назначением компрессов противовоспалительных препаратов и димексида.
- Коррекция образа жизни (борьба с гиподинамией, правильная организация режима труда и отдыха, похудение, исключение употребления алкогольных напитков).
- Диета.
Стол №6 (исключаются субпродукты, консервы, щавель, бобовые, шоколад, бульоны, ограничивается употребление мяса, рыбы и др.).
- Медикаментозное лечение средствами, снижающими уровень мочевой кислоты в организме (назначается аллопуринол, пробенецид, сульфинпиразон, алломарон и др.). Данное лечение назначается при высоком уровне мочевой кислоты (более 0,48 ммоль/л), частых приступах (более 3-х в течение года), хроническом артрите, появлении тофусов, поражении почек.
Основные принципы лечения:
- лечение длительное (годами);
- нельзя начинать в острый период;
- в первые дни для профилактики приступов назначается колхицин или индометацин, обильное питье;
- необходимо уточнить тип нарушения обмена мочевой кислоты и в зависимости от этого выбрать необходимый препарат.
Лечение физическими факторами направлено на уменьшение боли, воспаления, коррекцию деформаций суставов, нормализацию обмена уратов, уменьшение длительности и частоты приступов подагры.
В остром периоде рекомендуются:
- УФО сустава в эритемной дозе;
- воздействие импульсными токами;
- магнитотерапия высокочастотная (улучшает питание тканей, уменьшает воспаление);
- аппликация димексида на пораженный сустав.
В межприступный период рекомендуются:
- воздействие ультразвуком на больной сустав (противовоспалительное действие, разрушение кристаллов мочевой кислоты);
- фонофорез с гидрокортизоном (улучшает выведение уратов из организма);
- дециметроволновая терапия на область надпочечников (активирует выброс глюкокортикоидов в кровь, оказывает противовоспалительный эффект);
- бальнеотерапия (улучшает кровообращение и питание тканей, улучшает выведение уратов), назначаются радоновые, йодобромистые ванны;
- питьевое лечение гидрокарбонатно-натриевыми минеральными водами (изменяя рН крови, тормозят образование уратов и улучшают их выведение).
В заключении хотелось бы отметить, что подагра и подагрический артрит являются патологией, которая существенно нарушает нормальную жизнь больных, приводит к деформациям суставов, почечной недостаточности. Если диагноз устанавливается на ранних этапах и больной выполняет рекомендации врача, то при адекватном лечении качество жизни повышается и замедляется прогрессирование болезни.
Специалисты Киевской областной клинической больницы рассказывают о подагре и ее лечении:
Врач-ревматолог Илья Маслаков рассказывает о подагрическом артрите:
источник
Наряду с диетой и использованием медикаментов, физиотерапия при подагре является эффективным вспомогательным методом лечения этого недуга. Нарушения обменных процессов в организме приводят к серьезным патологиям.
Проблемы с функцией метаболизма чреваты отложениями солей в суставах, приводящими к воспалительному процессу и возникновению тофусов. Это симптомы хронического заболевания, которое называется подагрой. Кристаллические натриевые соли (ураты) накапливаются в суставах из-за слабого почечного выведения и расщепления пуринов, содержащихся в мочевой кислоте. Подагра имеет хронический характер, и полностью избавиться от этого заболевания практически невозможно. Зачастую болезнь поражает пальцы ног, редко суставы рук и коленей.
Симптомами заболевания являются следующие проявления:
- воспаление суставов и повышение температуры на больном участке;
- покраснения кожи в области пораженного сустава;
- деформация и разрушение суставов.
Подагра возникает в основном у тех, кто злоупотребляет продуктами с высоким содержанием пуринов. Это жирная рыба и мясо, маринады, копчености, кофе, хлеб, алкогольные напитки и т.д. Пуриносодержащими продуктами питаются, как правило, мужчины. Поэтому и болеют подагрой они в возрасте после 40-45 лет чаще, чем женщины.

Впервые подагра проявляет себя таким образом: на первом этапе больной обнаруживает тофус, небольшую «шишку» на большом пальце. Затем ощущается резкая боль, и в дальнейшем появляется отек с воспалением кожи вокруг пораженной области.
Подагра характеризуется несколькими стадиями обострения:
- Подострой формой. Проявляется лишь в слабых болевых ощущениях.
- Острой стадией. Характеризуется усталостью, головокружением, болевым синдромом, повышением температуры и нарушением двигательной функции сустава.
- Псевдофлегмонозной формой. У больного начинается лихорадка. Болезнь поражает все суставы.
- Ревматоидной стадией. Поражает небольшие суставы кистей рук.
Современная медицина применяет комплексное лечение подагры, в которое входит прием медикаментов, диета, народные методы и физиотерапия.
Постельный режим и полный покой обеспечивают больному в период острой формы заболевания. В это время назначают физиопроцедуры, которые способны стабилизировать нормальную циркуляцию в суставе, замедлить распад хрящевых тканей и улучшить их обмен веществ. Если в больнице нет возможности провести полный курс физиотерапии при подагре, это можно сделать в санаторных условиях, где сейчас используют несколько видов процедур:
- Бальнеотерапию. Это прием радоновых, хлоридно-натриевых, углекислых и сероводородных ванн.
- Процедуру бишофита для обезболивания и снятия воспаления. Это использование природного рассола с максимальным содержанием железа, меди, йода, кальция, титана, натрия и калия.
- Аппликацию теплоносителей. К примеру, аппликации димексидного раствора быстро и эффективно снимают сильную боль.
- Локальную баротерапию. Применяется для повышения активности функции суставов, увеличения кровотока и повышения метаболизма.
- Ультразвук и магнитотерапию.
- Аппликацию теплоносителей и ультрафиолетовое облучение.
- Грязелечение.
- Лазерную терапию.
- Гидротерапию, магнитотерапию и талассотерапию.
- Тепловые процедуры озокеритом и парафином.
- Ультрафонофорез половых гормонов.
- Электрофорез. Стимуляцию хрящевых тканей сустава литием, серой и цинком. Обезболивание новокаином и анальгином.
Физиотерапия в санатории также включает массаж и ЛФК. В комплексе с правильным питанием, употреблением лечебной минеральной воды курс физиотерапии способен значительно улучшить здоровье каждого пациента.
Подобное вспомогательное лечение на курорте не доступно каждому, и в таком случае можно облегчить симптомы подагры самостоятельно при помощи массажа и легких физических упражнений.
В перерыве между приступами можно прямо дома массировать область около пораженного сустава. Затем надо сделать массаж самого сустава. Дальше следует переходить к растираниям и упражнениям. Их можно делать при умеренных болевых ощущениях.
Есть несколько эффективных упражнений в положении лежа:
- Разжимать и сжимать пальцы ног. При этом нужно растягивать стопу.
- Положить ноги на ширину плеч. Затем сводить и разводить стопы в стороны, укладывая стопы на поверхность.
- Вращать стопами по часовой стрелке и против нее. Задавать направление большим пальцем и «рисовать» им круги.
- Максимально вытягивать большой палец к себе и от себя.
Кроме гимнастики, есть еще один домашний метод лечения подагры. Сейчас в России реализуют портативные физиотерапевтические аппараты, представляющие собой небольшие устройства, которые при помощи магнитного поля воздействуют на ткани. Российские производители создали такие аппараты как «Фоновит» и «Витафон», которыми можно пользоваться в домашних условиях и лечить подагру. Приборы восполняют естественные биологические вибрации, когда их не хватает из-за патологии клеток тканей. По словам разработчиков, такие устройства уменьшают боли в суставах.
Не следует заниматься самолечением без рекомендации лечащего врача. Только после того как доктор подтвердит диагноз и назначит физиотерапию с массажем, можно применять данный метод лечения. Главное, не игнорировать симптомы заболевания, а сразу обращаться к врачу-ревматологу. Это убережет от серьезных осложнений.
источник
Подагра разрушает суставные ткани и приносит болезненные ощущения. В результате нарушения обменных процессов в организме развиваются различные осложнения. Чтобы не допустить обездвиживания конечностей, проводится комплексное лечение с применением медикаментозных и немедикаментозных способов. Физиотерапия при подагре занимает важное место в процессе выздоровления. Действенные процедуры помогают справиться с обострениями и улучшить функциональность суставов.
Подагра – системное метаболическое заболевание, вызванное расстройством обменных процессов в организме. В тканях в избыточном количестве откладываются соли мочевой кислоты, которые плохо выводятся почками. В результате основной удар болезни приходится на суставы. Недуг наиболее часто поражает большие пальцы ног, голеностопы, колени, иногда кисти рук.
Патология носит второе название – «подагрический артрит», потому что клиническая картина схожа с признаками острого артрита:
- покраснение и воспаление кожи;
- отечность и гиперемия тканей;
- локальное повышение температуры;
- боль в суставе, усиливающаяся ночью и после длительного покоя;
- хруст и скованность движений;
- ограниченная функциональность суставных сочленений;
- образование подкожных узелков (тофусов);
- общее недомогание.
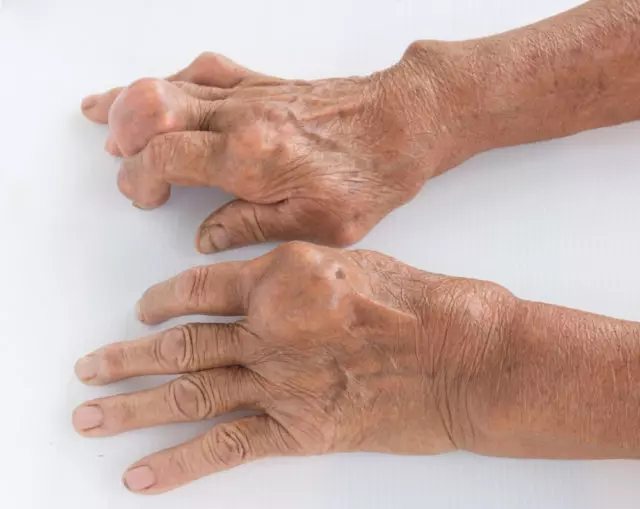
Острая форма может сопровождаться ознобом, лихорадкой, повышенной потливостью, общим недомоганием. Для хронического течения характерны более смазанные симптомы, возникающие периодически. Болезнь может годами не подавать никаких признаков, а может сопровождаться частыми приступами сильной боли.
Подагра сопровождается осложнениями – от постоянной болезненной симптоматики до полной потери подвижности. Во избежание подобных проблем проводится комплексное лечение с применением физиотерапевтических методов.
Физиолечение при подагре – один из наиболее эффективных вспомогательных терапевтических методов. Лечебные процедуры помогают устранить неприятную симптоматику и предотвратить обездвиживание конечностей.
Регулярные сеансы физиотерапии полезны не только больным суставам, но и организму в целом:
- снижают болевые ощущения в поврежденной конечности;
- расширяют амплитуду движений;
- уменьшают воспалительные проявления;
- предотвращают отложение солевых кристаллов и образование тофусов;
- улучшают локальный и общий кровоток;
- активизируют регенеративные процессы в тканях и клетках;
- замедляют разрушение хрящей;
- улучшают метаболизм;
- повышают эффективность лекарственных препаратов;
- сокращают интенсивность и частоту рецидивов;
- предупреждают осложнения;
- нормализуют самочувствие и повышают двигательную активность.

Проводятся процедуры преимущественно во время ремиссии заболевания по назначению лечащего врача. Физиотерапевтическое лечение при подагре в период обострения противопоказано, это может усугубить воспаление. В некоторых случаях оно допускается по строгим показаниям.
Физиотерапия назначается практически всем больным подагрой. Она действенна на всех стадиях болезни, в том числе на последней – в послеоперационный период. При подборе методик учитывается возраст пациента и сопутствующие заболевания.
Прямыми показаниями выступают:
- частые рецидивы подагрического артрита;
- риск образования узлов;
- плохая двигательная функциональность руки (ноги);
- изменение формы и искривление костей;
- скованность движений в суставе после нагрузок или длительного покоя;
- перенесенные травмы конечностей с риском развития подагры;
- уточненный диагноз «подагра» без яркой клинической картины;
- реабилитация после операции на суставе;
- восстановление после острого приступа;
- профилактика обострений и анкилоза.
Целесообразность и длительность лечения определяет доктор в индивидуальном порядке. Стандартная схема предполагает по 10-15 процедур дважды в год. Большинство физиометодов предусматривают клинические условия и постоянный медицинский контроль. Существуют также простые варианты терапии, которые можно выполнять в домашних условиях.
Физиотерапевтические методики включают огромное количество различных процедур. Воздействие на суставы оказывается с помощью:
- ультразвука;
- лазерных лучей;
- тепловых и магнитных импульсов;
- ультрафиолетового облучения;
- водных процедур;
- нанесения лечебных смесей и жидкостей.
Подходящий набор определяется на основании анамнеза болезни. Важно учитывать индивидуальные противопоказания и реакцию организма на ту или иную манипуляцию. Проводится терапия в клинике, в специализированном санатории, дома.
После медикаментозного лечения острого приступа, а также с целью профилактики рецидивов назначается ряд физиопроцедур. В клинических условиях проводятся:
- магнитотерапия при подагре – снижает проявление болевых импульсов, воспаление, снимает отечность, улучшает кровообращение;
- ультразвуковые волны – нормализуют обменные процессы в тканях, снижают солевые отложения в суставных полостях;
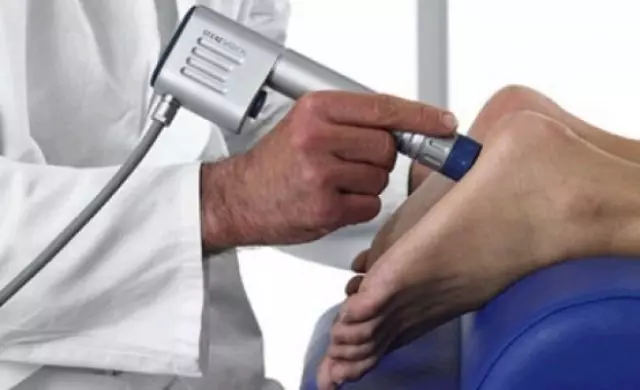
- лазерная терапия – облегчает боль, уменьшает интенсивность воспалительных проявлений, стимулирует микроциркуляцию;
- электрофорез при подагре – доставляет лекарственные вещества в глубокие слои ткани, непосредственно к болезненной области;
- фонофорез с глюкокортикостероидами – купирует сильный болевой синдром, улучшает проводимость сосудов;
- ударно-волновая терапия при подагре – расщепляет соли мочевой кислоты, повышает подвижность суставов;
- диадинамотерапия – обезболивает, стимулирует клеточный метаболизм.
Физиотерапия обладает минимумом побочных эффектов, но есть противопоказания. Процедуры не проводятся при серьезных сердечных патологиях, онкологии, после перенесенного инфаркта, при проблемах со свертываемостью крови, острых инфекциях. Предварительная консультация врача обязательна.
Реабилитация после подагрического приступа эффективно проходит в условиях санаторного учреждения. Такое оздоровление предлагает широкий спектр лечебных процедур, включающий уже упомянутые, а также дополнительные уникальные методики.
Высокой эффективностью обладают:
- пелоидотерапия – физическое и химическое воздействие природных грязей, стимулирует репарацию и регенерацию тканей, ускоряет обмен веществ, улучшает лимфоток;
- гидромассаж – водная массажная процедура для борьбы с хроническим болевым синдромом, насыщения тканей кислородом, стимуляции работы опорно-двигательного аппарата;
- талассотерапия – использование морской воды, грязи, водорослей, особенного климата с целью профилактики обострения хронической подагры;
- бальнеотерапия – лечение минеральными водами.
Бальнеотерапия в условиях санатория оказывает положительное влияние не только на суставные сочленения, но и расслабляет весь организм.
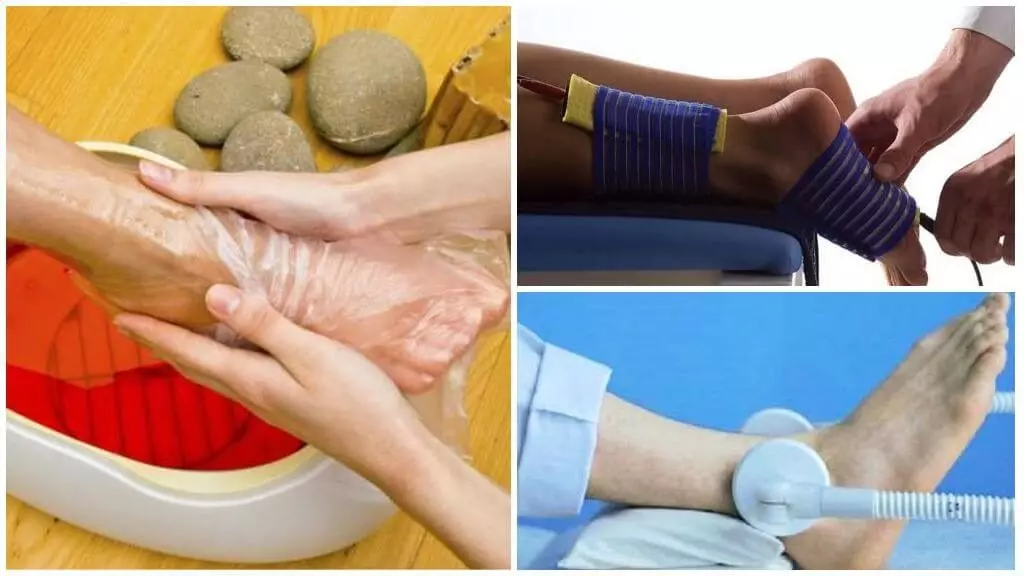
Среди наиболее популярных методик выделяются:
Специалисты рекомендуют больным подагрой ежегодно проходить санаторное оздоровление для профилактики рецидивов и укрепления здоровья.
В ремиссионный период некоторые несложные процедуры можно делать в домашних условиях. По разрешению лечащего врача можно проводить:
- Озокеритолечение. Озокерит – воскоподобное природное вещество с лечебными свойствами. Используется для аппликаций на патологическую область. Нужно нагреть воск на водяной бане до 60°, нанести массу на сустав и прикрыть пленкой, снять через 20 минут. Озокерит при подагре снимает мышечные спазмы и боли, улучшает кровоснабжение конечностей, активизирует восстановительные процессы в тканях.
- Парафинотерапия. Прогревание и обезболивание проводится с помощью косметического парафина. Он разогревается так же, как озокерит. Полученная масса намазывается кисточкой на кожу несколькими слоями поочередно и оставляется минут на 20. Альтернативный вариант – застывшая лепешка приматывается с утеплением к больному месту на час.
- «Витафон» при подагре. Современная аппаратная методика лечения на дому. Процедура носит название фоно- или микровибрационной терапии. Используется специальное устройство «Витафон», которое с помощью переменного магнитного поля осуществляет механические микроколебания. В результате улучшается выведение солей мочевой кислоты из тканей и функциональность почек.
Все домашние процедуры проводятся с разрешения врача. Самолечение чревато осложнениями и ухудшением самочувствия.
Подагра – хроническое заболевание, не подлежащее полному излечению. С помощью комплексной терапии достигается стойкая ремиссия. Физиотерапия обязательно присутствует в схеме лечения в качестве вспомогательной методики, повышающей подвижность суставов и улучшающей самочувствие. Наряду с правильным питанием и выполнением медицинских предписаний физиопроцедуры обеспечивают больному подагрой активную и полноценную жизнь.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Подагрой – хроническим заболеванием суставов с периодическими обострениями воспаления и сильными болями, вызываемыми отложением соли мочевой кислоты или ее кристаллов в суставном хряще – страдает не менее 1% населения разных стран: в Германии –1,4%, в США и Японии – почти 4%.
Почему лечение подагры остается актуальной проблемой современной клинической медицины? Потому что патогенез этой болезни метаболический, и медики отмечают ее распространение и «омоложение». Так, Британское общество ревматологии (BSR) сообщает, что за последние 10 лет диагностирование подагры среди англичан среднего возраста удвоилось, повышая уровень опорно-двигательной инвалидности. И есть опасения, что подагра будет поражать все большее число людей.

Существует протокол лечения данной патологии, утвержденный Лигой Европы против ревматизма (EULAR), Американской коллегией ревматологов (ARC) и другими международными и национальными медицинскими организациями данного профиля.
Стандартизированные клинические методы лечения включают как фармакологические препараты для снятия воспаления, боли и снижения уровня мочевой кислоты в крови, так и нелекарственные средства.
Напомним, что этиология данной болезни связывается с нарушением обмена азотистых веществ (пуринов) и аномально высокой концентрацией мочевой кислоты в крови (гиперурикемией). Это провоцирует выход мононатриевой уратной соли не только в суставы, но и в мягкие ткани (в виде тофусов). Заболевание развивается либо за счет увеличения синтеза мочевой кислоты, либо из-за ее недостаточной экскреции почками.
Внесенные в протокол рекомендации по лечению подагры включают нефармакологические меры:
- с учетом эндогенных факторов в развитии патологии пациентам рекомендуется Диета при подагре или Диета при подагрическом артрите;
- даются рекомендации по изменению образа жизни, в том числе по снижению веса, необходимости физических упражнений, отказу от курения, употреблению достаточного количества жидкости;
- предлагается обследование с целью выявления усугубляющего гиперурикемию метаболического синдрома (адипозитоза, гипертриглицеридемии, гиперхолестеринемии, сахарного диабета 2 типа) и почечной недостаточности.
Также протоколом предусмотрено медикаментозное лечение подагры. Поскольку данное заболевание проявляется артритом с эпизодами острого воспаления в синовиальной оболочке суставов, сопровождаемого их опуханием и болями, средства лечения подагры (острого подагрического артрита) направлены на снятие этих симптомов и борьбу с гиперурикемией.
Хирургическое лечение подагры, практикуемое на сегодняшний день, состоит в удалении тофусов, а также восстановлении разрушенного суставного хряща. Применяется физиотерапия и санаторно-курортное лечение подагры.
Ведущие специалисты рекомендуют следующие лекарственные средства лечения подагры:
- НПВП (нестероидные противовоспалительные препараты): Ибупрофен (Ибупром, Ибупроф, Ибусан и др.), Диклофенак (Наклофен, Олфен), Индометацин (Индоцин), Напроксен, Целекоксиб и др.;
- кортикостероиды (Преднизолон, Метилпреднизолон, Дексаметазон, Триамцинолон и др.);
- Колхицин (Колкрис);
- Аллопуринол (Зилоприм, Алоприм, Аллозим, Аллогексал, Пуринол, Санфипурол, Милурит и др. торговые названия);
- Пробенецид (Бенемид, Бенецид, Пробалан).
Применение этих препаратов и представляет собой современное лечение подагры.
Примыкающая к группе НПВП ацетилсалициловая кислота (Аспирин) может унимать боль и снижать температуру, действует против воспаления и разжижает кровь. Однако по противовоспалительной эффективности Аспирин намного уступает НПВП. Кроме того, лечение подагры Аспирином не входит в современные медицинские стандарты противоподагрической терапии, так как прием данного лекарства в низкой дозировке снижает выведение мочевой кислоты почками и повышает ее уровень в сыворотке крови.
Воспаление, боль и лечение отеков при подагре проводится современными нестероидными противовоспалительными средствами (перечисленными выше). При остром подагрическом приступе их принимают перорально в течение 2-7 дней (суточная доза до 0,2 г); наиболее эффективными считаются Индометацин, Ибупрофен и Диклофенак. Следует помнить, что регулярное использование НПВП может вызвать спазм бронхов, язвы в желудке и желудочно-кишечные кровотечения. Поэтому пациенты должны точно соблюдать назначенную врачом дозировку и длительность приема препаратов этой группы.
Прием кортикостероидов внутрь – альтернатива при противопоказаниях или непереносимости НПВП. Стероиды считаются более целесообразным средством в случае множественного поражения суставов. Инъекции Метилпреднизолона в пораженный сустав облегчают боли и снимают воспаление. Однако их длительное использование дает серьезные побочные эффекты, включая остеопороз, повышение АД и развитие катаракты.
Лечение подагры Фулфлекс клиническими стандартами не предусмотрено, к тому же, Фулфлекс не лекарство, а БАД.
Колхицин – препарат на основе ядовитого алкалоида безвременника осеннего (Colchicum autumnale); с 2009 года единственным брендом колхицина, который был одобрен FDA для лечения подагры, является Colcrys.
Колхицин (Колхикум-дисперт) не является специфическим препаратом и может применяться при семейной средиземноморской лихорадке, перикардите, болезни Бехчета и фибрилляции предсердий. Применение его при подагре связано с влияние этого алкалоида на формирование уратных кристаллов в организме. Снятие болевого синдрома и лечение отеков при подагре также входят в список показаний данного лекарства.
Лечение подагры Колхицином предполагает его прием внутрь (1,2 мг) не позднее суток с начала проявления симптомов подагрической атаки, а через час после первой дозы следует принять еще 0,6 мг. Режим длительного лечения Колхицином (в течение 1-2 месяцев) – по 0,6 мг 1-2 раза в день – может предотвратить следующую атаку подагры.
Следует иметь в виду, что лечение подагры Колхицином строго противопоказано при заболеваниях печени или почек, патологиях сердца, при язве желудка, язвенном колите, болезни Крона. В качестве побочных действий Колхицина отмечают сильную рвоту и диарею, боль в мышцах и слабость, онемение пальцев, симптомы гриппа, появление крови в моче и снижение диуреза. Кроме того, необходимо помнить, что одновременный прием этого лекарства с нестероидными противовоспалительными препаратами повышает опасность снижения количества тромбоцитов и лейкоцитов в крови.
Колхицин вызывает множество нареканий из-за высокого риска накопительной токсичности, которая может привести не только к необратимой нейромиопатии, но и к гиперкапнической дыхательной недостаточности и смерти.
В отечественной клинической практике альтернативой Колхицина считаются такие лекарственные средства, как Бутадион, Фенилбутазон и Реопирин, которые помогают снять воспаление и стимулируют экскрецию уратных солей.
Если в организме образуется слишком много мочевой кислоты (и это подтверждено соответствующими анализами), нужно проводить терапию для снижения интенсивности этого процесс лечение подагры Аллопуринолом.
Внимание: препараты для снижения уровня мочевой кислоты не принимают во время подагрической атаки! Также следует избегать одновременного приема их с НПВП.
Лечение подагры Аллопуринолом приводит к снижению синтеза мочевой кислоты за счет блокирования фермента ксантиноксидазы, который обеспечивает процесс утилизации пуринов и образования мочевой кислоты в организме. Аллопупинол чаще всего используется в длительном лечении подагры у пожилых пациентов: его стандартная суточная дозировка – 0,2-0,3 г, а в тяжелых случаях она может быть повышена до 0,8 г (рекомендация FDA). Но после нормализации содержания мочевой кислоты в плазме крови (
Портал iLive не предоставляет медицинские консультации, диагностику или лечение.
Информация, опубликованная на портале, предназначена только для ознакомления и не должна использоваться без консультации со специалистом.
Внимательно ознакомьтесь с правилами и политикой сайта. Вы также можете связаться с нами!
Copyright © 2011 — 2019 iLive. Все права защищены.
источник
Работа физиотерапевта с больными артритом считается едва ли не ключевым моментом лечения. Врач помогает человеку справиться с симптомами заболевания, достичь максимальной мобильности при его состоянии. Дает определенные результаты и физиотерапия при подагре. Может показаться, что в данном случае такой вид лечения это лишь ряд советов о том, как жить с таким диагнозом. На самом же деле, эта область медицины поможет прислушаться к своему организму и понять его.
Признаки болезни выглядят как приступ подагрического артрита. Как правило, поражается только один сустав. Отличием от артрита является то, что подагра − это заболевание, охватывающее также другие органы и системы. Симптомы патологии практически всегда появляются внезапно, в основном ночью, но иногда отслеживается метеозависимость.

Характерные признаки заболевания:
- Интенсивная боль в суставах. Преимущественно поражается сустав большого пальца ноги, но патологии могут быть подвержены и лодыжки, локти, колени, кисти, запястья. Болевые ощущения наиболее яркие первые 4-12 часов после появления.
- Дискомфорт. После того как боль утихнет, пациент ощущает некую стесненность в больном месте. Она длится от нескольких дней, до нескольких недель. С развитием заболевания интервал может увеличиться.
- Покраснение. Этим симптомом сопровождается воспаление. Пораженный сустав отекает, местная температура кожи повышается, она натягивается, возникает покраснение.
- Ограниченность движений. С прогрессированием заболевания, подвижность сустава постепенно уменьшается. Причиной этому становятся не только боли, но также необратимые процессы в тканях организма.
Со временем у больных неизбежно возникают осложнения, затрагивающие другие ткани и органы. Поэтому при диагностировании подагры необходимо провести ряд комплексных исследований для раннего выявления.
У пациентов со временем развиваются такие патологические состояния:
- Переход заболевания в хроническую форму. Некоторые люди больше не испытывают приступов, так как вовремя проходят диагностику и курс лечения. Но большинство больных страдают от обострений несколько раз в год. Если не лечить это состояние, оно ведет к разрушению сустава.
- Тофусы. Прогрессирующая подагра ведет к отложению кристаллов уратов под кожей. Они образуют так называемый подагрический узел, именуемый на латыни tofus. Соли уратов могут накапливаться сразу в нескольких местах – пальцах рук, кистях, стопах, локтях, вдоль ахилловых сухожилий, с задней стороны лодыжек. Тофусы не болезненны, но во время обострений отечные и чувствительные.
- Мочекаменная болезнь. Ураты оседают в мочеиспускательном канале, со временем формируя камни.

Выявить заболевание до появления первых симптомов практически невозможно. Все это время оно стремительно развивается. Грамотная диагностика поможет вовремя подобрать терапию и предотвратить многие опасные состояния.
Если вы испытываете резкие боли в суставах, немедленно посетите врача. Это может говорить о ряде опасных заболеваний. Идти в поликлинику также необходимо при воспалении или отечности суставов.
Помимо сбора анамнеза, общих анализов крови и мочи, визуального осмотра, могут быть назначены:
- исследование суставной жидкости;
- рентген;
- УЗИ;
- компьютерная томография или МРТ.
Существуют специальные критерии, необходимые для оценки состояния пациентов с подозрением на подагру. На их основании также может быть поставлен диагноз. Кроме того, для врачей важно отличать это заболевание от сепсиса, артритов другой природы. Эти состояния могут быть сопутствующими или просто имеют сходную клиническую картину.

При подагре применяется физиолечение различных видов. Основной его целью является снятие воспаления, нормализация обменных процессов, восстановление деформации и подвижности конечности, купирование болевого синдрома.
Возможна и медикаментозная терапия заболевания, но она более целесообразна в период рецидивов. Ослабление симптомов во время ремиссии позволяет пациенту заняться некоторыми видами физической активности. Движение и физиотерапевтические процедуры при подагре способствуют восстановлению организма после обострения. Если больной регулярно проходит курсы терапии, он имеет шанс отсрочить очередной эпизод нарастания симптомов.
Показаниями будут характерные признаки патологии. Но во время обострений больному предписан покой. Он находится на постельном режиме, пока не отступят основные симптомы – боль, отечность, воспаление. После того как рецидив был купирован медикаментозно, начинают физиотерапию. В период ремиссии лечение направлено на нормализацию циркуляторных процессов пораженных тканей. Физиотерапия во время обострения возможна только в условиях стационара, где больной находится под наблюдением врачей.

Когда организм больного хотя бы частично восстановился после обострения, назначают физиотерапию. Она отлично работает в комплексе с диетой и медикаментозным лечением. Эффективными для терапии заболевания могут быть несколько методов. Врач подбирает необходимые процедуры индивидуально для каждого больного.
Могут быть использованы такие методы:
- анальгезирующие (обезболивающие) – средневолновое облучение;
- противовоспалительные – УВЧ, магнитотерапия, сантиметроволновая терапия, ДМВ надпочечников;
- фибро модулирующие – лечение ультразвуком, грязелечение, радоновые и сероводородные ванны, лазеротерапия, употребление минеральных вод.
Вид терапии следует выбирать грамотно. Слишком интенсивные манипуляции в период, когда человек еще не полностью восстановился, только усугубят ситуацию. Все процедуры должны способствовать восстановлению, а это постепенный, иногда очень медленный, процесс. Поэтому нужно начинать с самых простых, не приносящих человеку дискомфорта мероприятий.
В условиях стационара преимущественно применяют аппаратные методы физиотерапии. При помощи их удается улучшить местный метаболизм тканей, уменьшить воспаление и болевой синдром.
Применение отдельных методик допустимо даже в период обострения:
- УВЧ. Импульсы ультразвука генерируют тепло, стимулирующее микроциркуляцию крови пораженной области. При этом активируется метаболизм клеток. Длительность и мощность излучения обратно пропорциональны тяжести состояния больного.
- Световое (ультрафиолетовое или инфракрасное) облучение. Дозированное воздействие на сустав разных типов излучения оказывает определенное влияние. Инфракрасные лучи спазмируют сосуды на короткое время (до 30 секунд). После этого происходит их расширение. Улучшается кровообращение и лимфодренаж, воспаление уменьшается. Ультрафиолетовые лучи не проникают глубоко в толщу кожи, но способствуют регенерации тканей.
- Фонофорез с глюкокортикоидами. Воздействие ультразвуковых волн, при помощи которого в организм вводятся стероидные противовоспалительные препараты, не нарушая целостности кожи. Эти средства не только снимают воспаление, но также оказывают сильное обезболивающее действие.
Важным моментом является то, что терапия при подагре подразумевает воздействие не только на пораженный сустав. Поскольку это заболевание метаболическое и развивается вследствие нарушения функции почек, воздействовать необходимо и на них.
Целью такого лечения является уменьшение количества солей мочевой кислоты в крови, а также предотвращение их образования свыше нормы. Проходить санаторную терапию пациентам необходимо регулярно.
Выбор курортов больным подагрой необходимо осуществлять в пользу санаториев с двумя лечебными факторами:
- бальнеотерапия;
- минеральные воды.

Питьевая терапия предполагает применение щелочных слабоминерализованных минеральных вод. Подходящий состав – сульфатно-гидрокарбонатный либо гидрокарбонатный. Такие воды легко усваиваются, быстро увеличивая количество внеклеточной жидкости. Запускаются обменные процессы, жидкость также быстро выходит, «промывая» мочевыводящие пути. Объем мочи увеличивается, она ощелачивается, что способствует растворению вредных солей. Это предупреждает формирование тофусов и поражение почек.
Большинство из химических элементов вод принимают участие в биохимических процессах организма:
- ионы радона (Rn) нормализуют работу печени, имеют седативное, противоаллергическое, обезболивающее, противовоспалительное, мочегонное действие;
- соли угольной кислоты (HCO₃) растворяют ураты, делая среду мочи более щелочной, очищают мочевыводящие пути от слизистых выделений, однако, способны усилить воспалительный процесс;
- сульфаты (SO4) являются коферментами во многих важных процессах, нормализуют выделение желчи и стул, имеют противовоспалительный, мочегонный эффекты;
- фтор (F) тормозит образование мочевой кислоты;
- магний (Mg) необходим для полноценной работы почек;
- кремний (Si) и кальций (Ca) способствуют восстановлению нормального состава мочи.
Грязелечение целесообразно в период ремиссии. Бальнеотерапия нормализует трофику тканей, улучшает работу почек и печени. Под действием определенных компонентов грязей ускоряется процесс очищения мочи от солей. Каждая грязь обладает своими уникальными свойствами, зависящими от ее состава.

При подагре полезны ванны:
- радоновые;
- сульфидные;
- углекислые;
- солевые (хлоридные натриевые);
- йодобромные.
Кроме грязевых ванн, возможно наружное водолечение. Терапевтический эффект в данном случае достигается путем термического, химического и механического раздражения. Полезными будут различные души – Шарко, массажный, подводный, дождевой или струйный. Многие санатории предлагают больным массаж, выполняемый по разным методикам, курсы лечебной гимнастики, аппаратную физиотерапию, процедуру плазмафереза (переливание компонентов крови с удалением сыворотки, в которой растворены вредные вещества).
Преимуществом санаторно-курортного лечения является спокойная обстановка, возможность отдохнуть. Когда пациент не ощущает гнетущей атмосферы больницы, он быстрее идет на поправку. В таких условиях любая физиопроцедура покажется приятной.
Вне больницы больные должны придерживаться строгой диеты и постельного режима в период обострений. Для снятия симптомов используются медикаментозные средства, преимущественно противовоспалительные. Из физиотерапевтических процедур дома можно проводить аппликации, компрессы, массажи.

В современных аптеках можно приобрести специальные приборы, позволяющие проходить полноценный курс терапии на дому:
- Многие пациенты испробовали лечение подагры специальным прибором – «Витафоном». Этот аппарат способствует выведению солей мочи из почек. Прибор воздействует на область органа таким образом, что процессы фильтрации улучшаются. «Витафон» хорошо сочетается со всеми видами лечения, назначаемыми при подагре, усиливает действие лекарств. Прибор позволит лечить подагру в домашних условиях.
- Еще один аппарат, который можно использовать дома – «Дарсонваль». Он предназначен для лечения остеохондроза, но подходит практически для всех патологий суставов. Действие прибора основано на влиянии слабого импульсного тока высокой частоты. За счет него улучшается кровообращение, снижаются боли. Возможно применение «Дарсонваля» во время рецидива для облегчения симптомов.
Перед использованием приборов прочтите инструкцию, посоветуйтесь с лечащим врачом. Даже если эффект аппаратов положительный, не пренебрегайте профессиональной помощью врачей.
Преимущество стационара в том, что пациент находится под постоянным наблюдением квалифицированного медперсонала. Его состояние постоянно отслеживается, а тактика лечения может быть скорректирована.
Важнейший момент лечения подагры – диета. Это приблизительно 80% успеха в терапии болезни. Важно соблюдать такие правила:
- исключить или сократить продукты, содержащие пурины (бобы, некоторые виды рыбы, грибы, бульоны, студни, мясо, колбасы, рис, овсянка, острые соусы, шпинат, спаржа, щавель);
- увеличить количество употребляемой питьевой воды;
- ограничить стимулирующие продукты (кофе, чай, алкоголь, шоколад);
- снизить количество углеводов.
Если отказаться от некоторых продуктов сложно, можно пойти на небольшую хитрость. Например, мало кто добровольно исключит из рациона мясо или рыбу. Допускается употреблять их 1-2 раза в неделю (не во время обострения), отварив в воде. Таким образом, большая часть пуринов заберет жидкость.
Основная пища должна поступать в виде:
- овощных, крупяных супов, позволено и молочные;
- кисломолочной пищи;
- орехов и сухофруктов;
- ягодов, фруктов;
- меда;
- травяных чаев и соков.
Пищу желательно готовить на растительных и сливочных маслах.
Лечение подагры требует от пациента терпения и мужества. Это очень трудоемкий, выматывающий, болезненный процесс. К сожалению, болезнь необратима. Но ведь она тоже не появилась за один день. Годами люди неправильно питаются, не прислушиваются к своему организму, а соли потихоньку откладываются в суставах. Патология дает о себе знать через годы после начала процесса. Когда возникают первые боли – «болезнь королей» уже не отступит.
Но нельзя отчаиваться. Позитивный настрой необходим в борьбе с любым заболеванием. Диеты, санаторное лечение, физиопроцедуры, а также другие компоненты терапии могут значительно улучшить прогнозы, увеличить период ремиссии, сделать жизнь больного намного проще и приятнее. Наберитесь терпения – со временем вы непременно заметите улучшения!
источник