Анализ мокроты расшифровка — это микроскопическое изучение клеток и их расшифровка. которая позволяет установить активность процесса при хронических болезнях бронхов и легких, диагностировать опухоли легкого.
Расшифровка анализа мокроты позволяют выявить различные заболевания.
Эозинофилы, составляют до 50-90% всех лейкоцитов, повышенные эозинофилы диагноструют заболевания:
- аллергические процессы;
- бронхиальная астма;
- эозинофильные инфильтраты;
- глистная инвазия лёгких.
Если количество нейтрофиов более 25 в поле зрения это говорит о наличии в организме инфекционного процесса.
Плоский эпителий, более 25 клеток в поле зрения — примесь отделяемого из полости рта.
Эластические волокна — Деструкция лёгочной ткани, абсцедирующая пневмония.
Спирали Куршмана диагностируют — бронхоспастический синдром, диагностика астмы.
Кристаллы Шарко-Лейдена диагностируют — аллергические процессы, бронхиальная астма.
Альвеолярные макрофаги — Образец мокроты идет из нижних дыхательных путей.
Мокрота выделяется при разнообразных заболеваниях органов дыхания. Анализ мокроты собирать ее лучше утром, перед этим надо прополоскать рот слабым раствором антисептика, затем кипяченой водой.
При осмотре отмечают суточное количество мокроты характер, цвет и запах мокроты, ее консистенцию, а также расслоение при стоянии в стеклянной посуде.
Анализы мокроты могут содержать:
- клеточные элементы крови,
- опухолевые клетки,
- простейшие микроорганизмы,
- личинки аскарид,
- растительные паразиты,
- различные бактерии и др.
| Показатель | Норма |
|---|---|
| Количество | 10-100 мл в сутки |
| Цвет | бесцветная |
| Запах | отсутствует |
| Слоистость | отсутствует |
| Реакция pH | нейтральная или щелочная |
| Характер | слизистая |
Повышенное выделение мокроты наблюдается при:
- отеке легких;
- абсцессе легких;
- бронхоэктатической болезни.
Если увеличение количества мокроты связано с нагноительным процессом в органах дыхания, это является признаком ухудшения состояния больного, если с улучшением дренирования полости, то расценивается как положительный симптом.
- гангрене легкого;
- туберкулезе легких, который сопровождается распадом ткани.
Пониженное выделение мокроты наблюдается при:
- остром бронхите;
- пневмонии;
- застойных явлениях в легких;
- приступе бронхиальной астмы (в начале приступа).
Зеленоватый
Зеленоватый цвет мокроты наблюдается при:
- абсцессе легкого;
- бронхоэктатической болезни;
- гайморите;
- посттуберкулезных нарушениях.
Различные оттенки красного
Отделение мокроты с примесью крови наблюдается при:
- туберкулезе;
- раке легкого;
- абсцессе легкого;
- отеке легких;
- сердечной астме.
Ржавый цвет мокроты наблюдается при:
- очаговой, крупозной и гриппозной пневмонии;
- туберкулезе легких;
- отеке легких;
- застойных явлениях в легких.
Иногда на цвет мокроты влияет прием некоторых лекарственных препаратов. При аллергии мокрота может быть ярко-оранжевого цвета.
Желто-зеленый или грязно-зеленый
Желто-зеленый или грязно-зеленый цвет мокроты наблюдается при различной патологии легких в сочетании с желтухой.
Черноватый или сероватый
Черноватый или сероватый цвет мокроты наблюдается у курящих людей (примесь угольной пыли).
Гнилостный запах мокроты наблюдается при:
- абсцессе легкого;
- гангрене легкого.
При вскрытии эхинококковой кисты мокрота приобретает своеобразный фруктовый запах.
- бронхите, осложненном гнилостной инфекцией;
- бронхоэктатической болезни;
- раке легкого, осложненном некрозом.
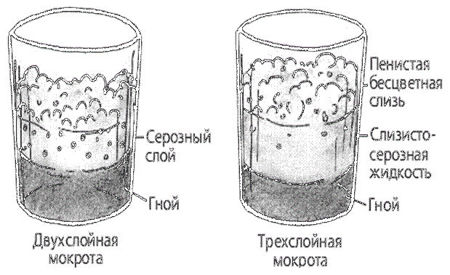
Двухслойная мокрота
Разделение гнойной мокроты на два слоя наблюдается при абсцессе легкого.
Трехслойная
Разделение гнилостной мокроты на три слоя – пенистый (верхний), серозный (средний) и гнойный (нижний) – наблюдается при гангрене легкого.
Кислую реакцию, как правило, приобретает разложившаяся мокрота.
Густая слизистая
Выделение густой слизистой мокроты наблюдается при:
- остром и хроническом бронхите;
- астматическом бронхите;
- трахеите.
Слизисто-гнойная
Выделение слизисто-гнойной мокроты наблюдается при:
- абсцессе легкого;
- гангрене легкого;
- гнойном бронхите;
- стафилококковой пневмонии;
- бронхопневмонии.
Выделение гнойной мокроты наблюдается при:
- бронхоэктазах;
- абсцессе легкого;
- стафилококковой пневмонии;
- актиномикозе легких;
- гангрене легких.
Серозная и серозно-гнойная
Выделение серозной и серозно-гнойной мокроты наблюдается при:
Кровянистая
Выделение кровянистой мокроты наблюдается при:
- раке легкого;
- травме легкого;
- инфаркте легкого;
- сифилисе;
- актиномикозе.
Альвеольные макрофаги
Большое количество альвеольных микрофагов в мокроте наблюдается при хронических патологических процессах в бронхолегочной системе.
Жировые макрофаги
Наличие в мокроте жировых макрофагов (ксантомных клеток) наблюдается при:
- абсцессе легкого;
- актиномикозе легкого;
- эхинококкозе легкого.
Клетки цилиндрического мерцательного эпителия
Наличие в мокроте клеток цилиндрического мерцательного эпителия наблюдается при:
Наличие в мокроте плоского эпителия наблюдается при попадании в мокроту слюны. Этот показатель не имеет диагностического значения.
- бронхите;
- бронхиальной астме;
- трахеите;
- онкологических болезнях.
Большое количество эозинофилов в мокроте наблюдается при:
- бронхиальной астме;
- поражении легких глистами;
- инфаркте легкого;
- эозинофильной пневмонии.
Эластические
Наличие эластических волокон в мокроте наблюдается при:
- распаде ткани легкого;
- туберкулезе;
- абсцессе легкого;
- эхинококкозе;
- раке легкого.
Наличие в мокроте обызвествленных эластических волокон наблюдается при туберкулезе легких.
Коралловидные
Наличие коралловидных волокон в мокроте наблюдается при кавернозном туберкулезе.
Спирали Куршмана
Наличие в мокроте спиралей Куршмана наблюдается при:
- бронхиальной астме;
- бронхите;
- опухоли легкого.
Кристаллы Шарко – Лейдена
Наличие в мокроте кристаллов Шарко -Лейдена – продуктов распада эозинофилов – наблюдается при:
- аллергии;
- бронхиальной астме;
- эозинофильных инфильтратах в легких;
- заражении легочной двуусткой.
Кристаллы холестерина
Наличие в мокроте кристаллов холестерина наблюдается при:
- абсцессе легкого;
- эхинококкозе легкого;
- новообразованиях в легких.
Кристаллы гематодина
Наличие в мокроте кристаллов гематодина наблюдается при:
- абсцессе легкого;
- гангрене легкого.
Бактериологический анализ мокроты необходим для уточнения диагноза выбора метода лечения, для определения чувствительности микрофлоры к различным лекарственным средствам, имеет большое значение для выявления микобактерии туберкулеза.
Появление кашля с мокротой требует обязательного обращения к врачу.
источник
О здоровье системы дыхания необходимо заботиться смолоду. Человеческий организм постоянно подвергается атаке различных бактерий, вирусов, микробов. Особенно возрастает риск заболеваний во время морозов и холодов, сменивших солнечные теплые деньки.
Загрязненность воздуха, курение усугубляют состояние и позволяют инфекции проникнуть значительно глубже в дыхательные каналы. Недуг поражает верхние дыхательные органы. Их слабость в сочетании с неспособностью иммунитета противостоять атаке патогенных микроорганизмов приводит к развитию серьезных патологий в нижних отделах. Одной из них является гангрена легких.
Что представляет собой недуг? Какие симптомы характерны для заболевания? Как с ним бороться и можно ли победить эту неприятную патологию? Обо всем по порядку.
Что же представляет собой гангрена легких? Это патология, при которой происходит распад легочной ткани – омертвение. Такой процесс обладает гнилостным характером. Гнойное расплавление ткани не ограничивается одним участком. Патологический процесс способен стремительно распространяться, охватывая новые зоны. Недуг может поразить несколько долей, иногда он распространяется на все легкое.
Пораженная ткань отличается коричневым цветом. Внутри локализуется зловонный гной. Некроз не имеет строгих очертаний, и, как выше говорилось, обладает тенденцией к разрастанию.
Патологию разделяют на 2 вида:
- Распространенную: локализация недуга наблюдается долевая.
- Ограниченную: обнаруживается сегментарное расположение. Зачастую такой процесс характеризуют как абсцесс, носящий гангренозный характер.
Заболевание вызывается патогенной микрофлорой. Абсцесс и гангрена легкого, по существу, являются стадиями одного процесса. Однако первый недуг отличается ограниченным гнойным процессом в тканях. Торакальные хирурги и пульмонологи относят эти патологии к наиболее тяжелым и опасным формам деструкции.
Чаще всего заболевание диагностируется у мужчин среднего возраста.
Гангрена легких — крайне опасный недуг. Она нередко приводит к смертельным осложнениям:
- гнойной деструкции плевры;
- легочному кровотечению;
- нагноению грудной стенки;
- сепсису;
- полиорганной недостаточности.
Около 60% пациентов, столкнувшихся с такими последствиями, погибают.
Почему возникает гангрена легкого? Причины недуга сокрыты в одном единственном факторе – поражении тканей инфекцией. Зачастую микроорганизмами, провоцирующими болезнь, являются анаэробные бактерии.
Недуг может быть самостоятельной патологией либо последствием интоксикации организма. Таким образом, существует несколько механизмов развития столь тягостного заболевания, как гангрена легкого.
Этиология болезни выглядит следующим образом:
- Спровоцировать попадание микробов в легкие и бронхи могут заболевания десен, зубов, носоглотки. При таких состояниях патогенная микрофлора способна распространяться по дыхательным путям вниз.
- Иногда наблюдается проникновение в дыхательные органы микроскопического количества отделяемого из носоглотки либо содержимого желудка при рефлюксе, дисфагии, во время рвоты. Последнее явление часто провоцируется черепно-мозговыми травмами либо алкогольным опьянением. Проникшее в бронхи агрессивное содержимое желудка вызывает гнойно-некротический процесс в тканях.
- Патология может являться результатом недостаточной вентиляции легких. Такое состояние нередко возникает при сдавливании бронхов инородным телом либо опухолью. На этом участке появляются микробы, и начинает формироваться абсцесс и гангрена.
- Причиной развития патологии могут стать гнойные недуги бронхолегочной системы. Речь идет о следующих заболеваниях: бронхоэктатическая болезнь, пневмония, абсцесс легкого.
- Выделяют также травматический механизм развития гангрены. Попадание инфекции в грудную клетку может быть вызвано проникающими ранениями.
- Патогенная микрофлора способна распространиться в легкие по системе лимфатических и кровеносных сосудов. Это наблюдается при остеомиелите, сепсисе, паротите, ангине и многих других патологиях.
Важную роль в развитии недуга играет ослабление иммунитета. В этом случае организм не способен бороться с микроорганизмами, а потому не может воспрепятствовать возникновению гангрены.
Выделяют следующие факторы риска:
- курение;
- алкоголизм;
- наркомания;
- ВИЧ-инфицирование;
- старческий возраст;
- употребление глюкокортикоидных гормонов;
- сахарный диабет.
Довольно стремительным развитием отличается гангрена легкого. Симптомы проявляются остро. Недуг быстро прогрессирует и состояние пациента серьезно ухудшается. Рассмотрим, какими клиническими признаками проявляется гангрена легкого.
Симптомы, характеризующие недуг выглядят следующим образом:
- Болевой дискомфорт в грудине. Он значительно усиливается во время кашля.
- Тяжелое состояние пациента: высокая температура, озноб, ярко выраженная интоксикация организма.
- Наблюдается отсутствие аппетита, похудание, вплоть до анорексии, тахикардия, одышка.
- Интенсивный кашель сопровождается пенистой мокротой и гноем. Выделения отличаются зловонным запахом. Они обладают коричневым оттенком и содержат пенистый слой. При гангрене легкого в мокроте могут встречаться частицы мертвых тканей, кровь.
- Пациент начинает задыхаться.
- Наблюдается обильное потоотделение.
- Недостаток кислорода приводит к гипоксии, которая проявляется синюшностью пальцев, покровов кожи, губ.
- Больной быстро утомляется.
- Иногда наблюдается помрачение сознания.
- Пациенту болезненно дается глубокий вдох. Спокойное дыхание дискомфорта не вызывает.
Рассмотрим, как развивается гангрена легкого. Патогенез недуга очень напоминает протекание абсцесса легкого. Клинически отличить гангрену можно по характерному зловонному запаху и высокой склонности к хронифицированию процесса.
Проявляется недуг таким образом:
- Изначально у пациента повышается температура. Термометр фиксирует высокие показатели. Однако это свойственно тем пациентам, у которых нет иммунодефицита. У человека ухудшается самочувствие. Он испытывает выраженную слабость, тошноту, вялость. Нередко доходит до рвоты. В грудине появляется боль. Попытка глубоко вдохнуть вызывает сильнейший дискомфорт. Если надавить между ребрами, над пораженным участком, у человека появляется боль.
- Кашель, как правило, возникает сразу. Изначально он сухой. Затем становится влажным. Начинает откашливаться мокрота, обладающая крайне неприятным запахом. Если такое отделяемое на некоторое время оставить в емкости, то оно разделится на 3 слоя. В верхнем — будет наблюдаться пена со слизью. Средний слой содержит светлую жидкость. В осадок выпадет гной.
- Симптоматика очень быстро прогрессирует. У пациента нарастает одышка, появляется тахикардия, ярко выражена слабость. Сознание больного угнетается. В некоторых случаях развивается кома. Температура может понизиться. Иногда она опускается ниже 38 С. Это состояние довольно критическое, поскольку в кровь всасывается большое количество инфицированного содержимого.
- Если пациент выживает в данный период, то у него формируется один либо несколько абсцессов. Такие полости, содержащие гной, обладают тенденцией к прорыву в бронх. Это явление сигнализирует о следующем периоде развития недуга.
- У больного возникает либо усиливается кашель, при котором выделяется большое количество мокроты. Если абсцессы опорожняются сквозь крупные бронхи, то у пациента сразу выделяется много гноя, в некоторых случаях с кровью. Состояние довольно быстро улучшается. Но чаще всего опорожнение происходит не прямым путем, а через мелкие бронхи. Это значительно затягивает освобождение абсцесса от гноя, поэтому состояние больного продолжает оставаться тяжелым. Мокрота при гангрене легкого обладает достаточно зловонным запахом. Иногда в ней присутствуют мелкие фрагменты легочной ткани — секвестры.
Существенную роль в определении патологии играет физикальный осмотр. У пациента наблюдается отставание в процессе дыхания пораженной части грудной клетки, укорачивается перкуторный звук. Во время аускультации обнаруживают дыхательные ослабленные шумы, сухие хрипы.
Кроме того, диагностика гангрены легкого включает в себя инструментальные и лабораторные методы исследования:
- Анализ крови. Он показывает увеличение количества лейкоцитов, сниженный уровень эритроцитов, повышение СОЭ. Наблюдается уменьшение общего белка крови.
- Рентген грудины. Гангрена и некроз легкого проявляются на снимке затемнением ткани. Нередко обнаруживаются полости распада с неровными или фестончатыми краями. Затемнение обладает склонностью к стремительному распространению и на протяжении нескольких суток может поражать прилегающие доли, а иногда и все легкое. Рентген показывает возникновение выпота в плевральную полость.
- Компьютерная томография. Это современный метод рентгена. Он особенно информативен при данной патологии. Томограмма позволяет обнаружить все полости распада, которые соответствуют зонам расплавления легких.
- Фибробронхоскопия. Эндоскопический метод диагностики определяет гнойный эндобронхит, обтурацию. Исследование дает возможность наблюдать динамику патологического процесса.
- Анализ мокроты. После бронхоскопии полученное содержимое и мокрота отправляются на лабораторные исследования. Диагностические тесты выявляют возбудителя патологии и позволяют определить чувствительность микроорганизмов к антибиотикам.
Только своевременное обращение к врачам может остановить такую патологию, как гангрена легкого. Осложнения возникают, как правило, если визит к докторам затягивается.
В этой ситуации могут наблюдаться серьезные последствия:
- Сухой, экссудативный плеврит.
- Прорыв в плевру гангренозной полости приводит к пиопневмотораксу. У больного наблюдается острая боль в боку, появляется одышка, происходит смещение сердца. Состояние пациента резко ухудшается. Возникают явления коллапса.
- Профузные кровотечения.
- Септикопиемия. Патология возникает на фоне разрушения в легких крупного сосуда.
- Амилоидоз почек. Развивается в случае хронической формы недуга.
Кроме того, при гангрене легких очень высок риск летального исхода.
Терапия проводится в условиях стационара.
Лечение гангрены легкого состоит из следующих мероприятий:
- Интенсивная детоксикация организма. Для этих целей пациенту вводят внутривенно плазмозамещающие низкомолекулярные растворы: «Гемодез», «Реополиглюкин», «Неокомпенсан». Назначают плазму, водноэлектролитные смеси, альбумин. Вводят растворы глюкозы (5%, 10%) с инсулином, а также ингибиторы протеолиза «Трасилол», «Контрикал».
- Антибактериальная терапия. Это самое важное звено, без которого лечение гангрены легкого просто невозможно. Изначально рекомендуют антибиотики, отличающиеся широким спектром воздействия. Как правило, это следующие препараты: «Фортум», «Цефепим», «Меропенем», «Тиенам». Зачастую больным назначают сразу 2 антибиотика. После определения возбудителя подбирают более точную схему лечения. Достаточно эффективным является сочетание лекарства «Ампициллин» с препаратами «Цепорин», «Гентамицин», «Кефзол», «Тетраолеан».
- Десенсибилизация организма. Пациенту назначают лекарства «Супрастин», «Димедрол», «Пипольфен».
- Рекомендованы витаминные комплексы «Ретинола ацетат», «Рибофлавин», «Цианокобаламин», «Тиамин», «Пиридоксин», «Кислота аскорбиновая».
- Если наблюдается высокая свертываемость крови, то больному внутривенно вводят препарат «Гепарин».
- Для обеспечения адекватного дыхания периодически либо постоянно проводят ингаляции увлажненным кислородом.
- При необходимости предпринимают борьбу с парезом кишок, санацию трахеобронхиального дерева.
- Назначают разжижающие мокроту препараты. Эти средства вводят внутривенно и применяют для ингаляций. Пациенту могут быть порекомендованы лекарства «Амброксол», «Лазолван», «Амбробене», «Халиксол», «АЦЦ Инъект».
Во время терапии строго контролируется состояние больного. Наблюдается функционирование сердечно-сосудистой системы, печени, почек. Последним органам уделяют особое внимание, ведь они обеспечивают вывод инфицированного материала и медикаментов.
Лечение абсцесса и гангрены легкого подразумевает дренирование полости. Такое мероприятие предпринимается, если гнойник локализуется недалеко от поверхности, покрытой плеврой.
Если процесс не удается стабилизировать консервативной терапией, то возникают все показания к радикальному вмешательству. Для этого корректируются гемодинамические, метаболические нарушения, оценивается состояние больного (можно ли проводить операцию).
Хирургическое вмешательство подразумевает удаление гангренозных тканей легкого:
Заболевание достаточно тяжело как для самих пациентов, так и для людей, ухаживающих за ними. Очень тяготит постоянно присутствующий гнилостный запах.
Обеспечивая необходимый уход пациенту, следует предусмотреть:
- Применение дезодорирующих средств. В такой роли может выступать креозот.
- Возле кровати больного должна постоянно находиться плевательница. Чтобы уменьшить неприятный запах, в нее рекомендуется влить немного дезодорирующего раствора. Кроме того, она должна обязательно закрываться крышкой.
- Больной, у которого диагностируется гангрена легкого, склонен к обильному потоотделению. Поэтому пациенту потребуется частая смена постельного и нательного белья.
- Иногда состояние человека настолько ухудшается, что он не способен даже самостоятельно принимать пищу. Поэтому тем, кто ухаживает за таким больным, необходимо кормить пациента с ложечки.
- Важно обеспечить полный физический и психический покой.
- При кровохаркании больной должен находиться в полусидячем положении.
- Пациенту запрещается разговаривать, употреблять горячее питье или еду.
Что же ожидает тех пациентов, у которых диагностирована гангрена легких? Неутешителен прогноз только в том случае, если отсутствует своевременное лечение. Ведь недуг очень быстро разрастается, охватывая здоровые участки. Если консервативная терапия не помогает, а хирургическое лечение не проводится, то пациент умирает.
При своевременном обращении к медикам наблюдается совершенно иная картина. Статистика утверждает, что в 70-80 % всех случаев больные перебарывают гангрену и выздоравливают. Курс полного и адекватного лечения возвращает человека к полноценной жизни.
В особом внимании нуждаются такие осложнения, как сепсис, легочное кровотечение, полиорганная недостаточность. При этих недугах пациент нуждается в экстренной помощи. Если по каким-либо причинам она не оказана, то высок риск развития необратимых последствий в организме.
Именно поэтому стоит еще раз подчеркнуть следующее: чтобы справиться с данной патологией, необходимо своевременно обратиться к врачу и полностью соблюдать все рекомендации докторов.
источник
Воспалительные процессы в организме при определенных условиях имеют тенденцию к прогрессированию. Инфекции проникают в различные ткани гематогенным, лимфогенным и бронхогенным путем. В результате участки воспаления могут возникнуть даже в удаленных от первичного аффекта очагах. Особо опасными считаются заболевания, вызванные анаэробной микрофлорой. Они часто осложняются нагноением ткани и развитием гангрены. Это тяжелый патологический процесс, относящийся к разновидностям некроза. Он характеризуется полным омертвением ткани и быстрым распространением на близлежащие участки. Одним из самых тяжелых пульмонологических заболеваний является гангрена легких. Она приводит к разрушению органов дыхания и развитию полиорганной недостаточности.
Гангрена легких – это заболевание, характеризующееся возникновением гнойно-деструктивного процесса, охватывающегося обширный участок паренхимы органа. Патологический очаг не ограничен капсулой или здоровой тканью. Этим он отличается от абсцесса. Гангрена является разновидностью некроза – омертвения клеток, составляющих орган. Заболевание часто возникает на фоне воспалительных процессов в легких, среди них – абсцесс, флегмона, пневмония и т. д. В большинстве случаев патологию диагностируют у лиц мужского населения среднего и пожилого возраста.
Гангрена легкого характеризуется тяжелым состоянием больного. К симптомам патологии относится лихорадка, развитие одышки и кашля, выделение большого количества гнойной мокроты. Состояние пациента стремительно ухудшается, часто на фоне гангрены развиваются тяжелые осложнения. Лечение проводится в стационарных условиях врачами-пульмонологами и торакальными хирургами.
Почему развивается гангрена легкого? Этиология этого заболевания бывает разной. Чаще всего причиной развития некроза становится обсеменение легкого анаэробными микроорганизмами. Реже гангрена развивается вследствие инфицирования неспецифическими бактериями, вызывающими различные воспалительные процессы. Патологию могут вызвать следующие микроорганизмы:
- Пневмококк.
- Гемофильная и синегнойная палочка.
- Энтерококк.
- Клебсиелла.
- Золотистый стафилококк.
- Фузобактерии.
Проникновение бактерий в ткань легких осуществляется несколькими путями. Зачастую распространение инфекции происходит вследствие прорыва очага гнойной инфекции. При наличии таких патологических процессов, как тяжелая пневмония, бронхоэктатическая болезнь, запущенные формы туберкулеза, вероятность развития гангрены возрастает. Помимо этого, к факторам риска относятся алкоголизм, курение, наркомания и сахарный диабет. Причинами попадания бактерий в паренхиму органа может стать гематогенное и лимфогенное распространение инфекции из других очагов, травмы грудной клетки и оперативные вмешательства.
Механизм развития некроза ткани легкого зависит от этиологии заболевания. Возникновению гангрены может поспособствовать бронхиальная обструкция. Вследствие сужения просвета дыхательных путей происходит нарушение защитного механизма. Реснички, расположенные на внутренней поверхности бронхов, перестают нормально функционировать. В результате подавляется очистительная функция дыхательных путей, осуществляемая благодаря кашлю. При этом в легкие может проникнуть инфекция бронхогенным путем.
Реже инфекционный процесс развивается вследствие гематогенного заноса бактерий. Такое случается при серьезных воспалительных патологиях. Среди них – бактериальный эндокардит, остеомиелит, тромбофлебит и т. д. Занос инфекции по лимфатическим сосудам происходит при тяжелой ангине, медиастините. Этот вариант развития болезни встречается реже всего.
Одним из звеньев патогенеза является аспирация. Этот процесс означает забрасывание инфицированных частиц в бронхи. Аспирация часто возникает у пациентов, страдающих алкоголизмом, лежачих больных, людей, у которых наблюдается гастроэзофагеальный рефлюкс. Гангрена может развиться при проникающих ранениях грудной клетки. В этом случае, помимо повреждения ткани легкого, часто присоединяется воспаление, вызванное анаэробной микрофлорой. Проникнув в паренхиму, бактерии быстро размножаются и попадают в систему кровотока. Это вызывает активацию медиаторов воспаления, вследствие чего происходит усиление распада легочной ткани. Нарастание интоксикации приводит к ухудшению общего состояния пациента и прогноза заболевания.
В патогенезе гангрены легкого большое значение имеет состояние иммунных сил организма. При нормальной работе защитных механизмов данное заболевание развивается крайне редко. Чаще всего патология возникает на фоне ослабленного иммунитета.
В зависимости от способа проникновения бактерий в дыхательную систему выделяют бронхогенную, гематогенную, посттравматическую, лимфогенную и тромбоэмболическую гангрену легких. Также существует классификация, основанная на распространении инфекции. Исходя из этого критерия, выделяют:
- Долевую гангрену. Характеризуется поражением 1/2 или 1/3 легочной ткани.
- Субтотальную гангрену. Эта разновидность патологии характеризуется некрозом 2 и более долей.
- Тотальную гангрену. Распространенный некроз может быть одно- и двухсторонним.
При поражении 1 сегмента легкого заболевание классифицируется как абсцесс. В свою очередь бронхогенный некроз подразделяется на аспирационную, постпневмоническую и обтурационную гангрену. Помимо этого, заболевание делится по стадиям деструкции. Согласно классификации, отмечают ателектаз-пневмонию, некротические изменения паренхимы органа, секвестрацию и гнойное расплавление. Последняя стадия по-другому называется собственно гангреной. Под ней подразумевается полное разрушение ткани легкого с тенденцией к распространению процесса.
«Гангрена легких» – это диагноз, который выставляется на основании морфологического исследования очагов деструкции. Формирование некроза происходит последовательно. На начальном этапе отмечается уплотнение участка паренхимы легкого – воспалительный инфильтрат. При отсутствии лечения очаг отграничивается от окружающей здоровой ткани. С центральной части инфильтрата начинается гнойное расплавление воспаленного участка. В этом месте формируется полость. При нормальном иммунитете образуется капсула абсцесса, которая постепенно покрывается рубцовой тканью. Полость со временем эпителизируется.
Если защитные силы организма снижены, то капсула абсцесса не образуется, вместо этого очаг деструкции быстро распространяется по легочной ткани. Вся паренхима становится уплотненной и отечной. Очаги гнойного расплавления подвергаются некрозу, могут сливаться между собой. В результате образуются секвестры – полости, заполненные гнойным содержимым. При своевременном лечении деструкция ткани легкого прекращается. Участки некроза (гангрены) отграничиваются. Наблюдается морфологическая картина, характерная для абсцесса.
Не существует определенных критериев, по которым можно поставить диагноз «гангрена легкого». Симптомы болезни схожи с признаками различных острых патологий дыхательной системы. К ним относятся:
- Выраженная боль в области грудной клетки.
- Повышение температуры тела до 39-40 градусов, лихорадка.
- Общая слабость.
- Затруднение дыхания.
- Цианоз дистальных отделов конечностей и лица. Этот признак указывает на недостаток кислорода.
- Кашель с мокротой. За сутки выделяется до 1 литра экссудата. Мокрота при гангрене легкого имеет гнилостный запах, по консистенции она напоминает пену, содержит примеси гноя и крови.
При аускультации выслушиваются влажные хрипы и участки амфорического дыхания, крепитация. При массивной гангрене пациент принимает вынужденное положение – на боку. Отмечается отставание одной половины грудной клетки в акте дыхания, тахипноэ и увеличение ЧСС.
Гангрена легких – это тяжелое патологическое состояние, которое грозит серьезными последствиями. К осложнениям заболевания относят: сепсис, инфекционно-токсический шок, эмпиему плевры, ДВС-синдром, перикардит. В некоторых случаях развивается легочное кровотечение.
Каждый врач должен знать, как выявляется гангрена легкого. Диагностика заболевания основана на данных анамнеза, жалоб, аускультации. При подозрении на гангрену выполняется рентгенография грудной клетки, пункция плевральной полости, а также исследование мокроты. При лучевых методах исследования выявляются участки затемнения в легком – полости распада. В мокроте обнаруживают лейкоциты, эритроциты, частицы разрушенной ткани органа. Обязательно исследование экссудата на определение чувствительности к антибиотикам.
При выявлении заболевания пациента следует срочно госпитализировать. Проводится детоксикационная, десенсибилизирующая и антибактериальная терапия. Какие препараты назначают, если развились абсцесс и гангрена легкого? Лечение начинают с 2 антибиотиков широкого спектра действия. Применяют препараты «Цефтриаксон», «Ципрофлоксацин», «Амоксиклав». Помимо этого, показаны оксигенотерапия, плазмаферез, бронхоальвеолярный лаваж, аспирация гноя. Если консервативные методы лечения не помогают, выполняют операцию – резекцию легкого, лоб- или пульмонэктомию.
Каков прогноз, если развилась гангрена легкого? Классификация патологии имеет большое значение. При ограниченном некрозе и начальных стадиях деструктивного процесса возможно полное излечение. Распространение гангрены – это неблагоприятный признак. При выраженном некрозе легочной ткани летальный исход возможен в 25-40 % случаев.
Специфической профилактики гангрены легкого не существует. Риск развития некроза минимален у людей, не имеющих вредных привычек и хронических патологий дыхательной системы. С целью профилактики следует укреплять иммунитет, вести здоровый образ жизни, а также санировать любые очаги воспаления, имеющиеся в организме.
источник
Анализ мокроты играет важную роль в диагностике деструктивных и воспалительных заболеваний органов дыхания. Мокрота – это секрет слизистой оболочки бронхов и легочных альвеол, выделяющийся наружу при кашле. У здоровых людей в норме он не отделяется, за исключением курильщиков, лекторов, певцов.
По составу мокрота неоднородна, включает в себя разные элементы (слизь, нити фибрина, кровь, гной), причем присутствие их всех одновременно не обязательно. Свойства мокроты во многом определяются характером патологического процесса, протекающего в легких или бронхах, поэтому исследование является необходимым для выявления возбудителя воспаления.
Расшифровка анализа мокроты довольно сложна, так как один и тот же показатель может служить признаком разных заболеваний органов дыхательной системы.
Для получения достоверного результата исследования необходимо правильно осуществить сбор мокроты и ее хранение до доставки в лабораторию. Алгоритм действий следующий:
- биологический материал собирают в стерильный одноразовый контейнер, который следует заранее получить в лаборатории или приобрести в аптеке;
- сбор осуществляют утром до завтрака;
- перед сбором мокроты ротовую полость необходимо хорошо прополоскать теплой кипяченой водой, зубы чистить нельзя;
- при сплевывании в контейнер мокроты не следует прикасаться губами к его краям (особенно важно соблюдать это правило при бактериологическом исследовании);
- собранный материал должен быть в течение 1-2 часов доставлен в лабораторию.
У взрослого процесс сбора мокроты не представляет сложностей. Значительно сложнее собрать материал у детей первых лет жизни. Для этого им стерильным ватным тампоном раздражают нервные окончания, расположенные в области корня языка. При появлении кашлевых толчков ко рту ребенка быстро подносят открытую чашку Петри, куда и попадают вылетающие изо рта малыша кусочки мокроты.
Если у пациента кашель с трудноотделяемой мокротой, то для ее разжижения рекомендуется вечером накануне исследования выпить несколько стаканов теплой щелочной минеральной воды, например, «Боржоми». Хороший муколитический эффект оказывают также содо-солевые ингаляции. Если дома нет небулайзера, то в кастрюле следует вскипятить воду и добавить в нее 150 г соли и 10 г соды (на 1 литр), а затем в течение 5-7 минут подышать над ней паром. Спровоцировать усиление кашля, и, тем самым, отхождение мокроты можно, сделав несколько глубоких медленных вдохов.
Наиболее часто в клинической практике проводится клинический (общий) анализ мокроты, который включает в себя изучение ее физических свойств, микроскопию и бактериоскопию.
Выявление в ходе бактериоскопии бактериальной флоры в значительном количестве позволяет предположить бактериальный характер воспалительного процесса, а мицелия грибов – грибкового.
Физические свойства мокроты:
- Количество. Объем отделяемой мокроты может составлять от 2-3 мл до 1-1,5 л в сутки, что зависит от характера воспалительного процесса. При пневмонии, остром бронхите количество мокроты незначительно. Отек легких, гангрена и абсцесс легкого сопровождаются обильным отделением секрета. Также большой объем мокроты может выделяться при раке или туберкулезе легкого в стадии распада.
- Цвет. Мокрота белого цвета или бесцветная имеет слизистый характер и наблюдается у пациентов с ОРВИ, бронхитом. Зеленая мокрота выделяется у больных с гнойными процессами в легких (гангрена, абсцесс), а желтого цвета при эозинофильной пневмонии. Мокрота коричневого или ржавого цвета характерна для крупозной пневмонии.
- Запах. В норме свежевыделенная мокрота запах не имеет. При раке легкого, гнилостном бронхите, бронхоэктатической болезни, абсцессе или гангрене легкого она приобретает трупный (гнилостный) запах.
- Слоистость. Гнойная мокрота при стоянии разделяется на два слоя, а гнилостная – на три.
- Примеси. В зависимости от особенностей патологического процесса мокрота может содержать в себе разные примеси. Например, мокрота с кровью (кровохарканье) характерна для рака легкого в стадии распада. Причиной обнаружения в мокроте кусочков пищи, может стать рак пищевода.
В микроскопической картине мокроты могут присутствовать:
- плоский эпителий – более 25 клеток в поле зрения говорит о том, что материал загрязнен слюной;
- цилиндрический мерцательный эпителий – обнаруживается в мокроте при бронхиальной астме;
- альвеолярные макрофаги – характерны для стадии разрешения острых бронхолегочных заболеваний или для хронических процессов;
- лейкоциты – в значительном количестве обнаруживаются в мокроте при гнойных и гнилостных процессах в легких;
- эозинофилы – наблюдаются при инфаркте легкого, эозинофильной пневмонии, бронхиальной астме;
- эластичные волокна – признак распада легочной ткани (эхинококкоз, туберкулез);
- коралловые волокна – характерны для хронических заболеваний бронхолегочной системы, например, для кавернозного туберкулеза;
- спирали Куршмана – наблюдаются у пациентов с бронхиальной астмой, опухолями легкого;
- кристаллы Шарко – Лейдена – представляют собой продукт распада эозинофилов и выявляются в мокроте при эозинофильной пневмонии, бронхиальной астме.
Для сотрудников лабораторий созданы специальные атласы по клиническим методам исследований, в которых представлены фото разных видов элементов, присутствующих в мокроте.
Если у пациента кашель с трудноотделяемой мокротой, то для ее разжижения рекомендуется вечером накануне исследования выпить несколько стаканов теплой щелочной минеральной воды, например, «Боржоми».
Выявление в ходе бактериоскопии бактериальной флоры в значительном количестве позволяет предположить бактериальный характер воспалительного процесса, а мицелия грибов – грибкового. Бактериоскопическое исследование мокроты на туберкулез строится на обнаружении в ней бацилл Коха. При подозрении на туберкулез в направлении указывается «мокрота на БК» или «мокрота на BK».
Расшифровка анализа мокроты довольно сложна, так как один и тот же показатель может служить признаком разных заболеваний органов дыхательной системы. Поэтому расшифровывать результаты должен только специалист, с учетом особенностей протекания заболевания (без температуры или с температурой, наличие одышки, признаков интоксикации, кашля, аускультативные данные, рентгенологическая картина).
Наиболее часто в клинической практике назначается общий анализ мокроты. Но при наличии показаний проводятся и другие исследования:
- Химический анализ. Особого диагностического значения не имеет и обычно проводится только с целью выявления в мокроте гемосидерина.
- Цитологический анализ. Назначается при подозрении на злокачественные новообразования легких. Обнаружение в мокроте атипичных клеток, подтверждает диагноз, однако их отсутствие не позволяет исключить раковой опухоли.
- Бактериологическое исследование. Направлено на выявление возбудителя инфекционно-воспалительного процесса. Помимо этого, посев мокроты позволяет определить чувствительность выявленного возбудителя к антибиотикам, а это, в свою очередь, дает врачу возможность правильно подобрать лечение.
Видео с YouTube по теме статьи:
источник
Мокрота (sputum) — патологический секрет, образующийся при поражении трахеи, бронхиального дерева и легочной ткани. Ее выделение наблюдается не только при заболеваниях органов дыхания, но и сердечно-сосудистой системы. Общий анализ мокроты включает в себя макроскопическое, химическое, микроскопическое и бактериоскопическое определение ее свойств.
Увеличение количества мокроты может расцениваться как признак ухудшения состояния больного, если оно зависит от обострения, например нагноительного процесса; в других случаях, когда увеличение количества мокроты связано с улучшением дренирования полости, оно расценивается как положительный симптом. Уменьшение количества мокроты может являться следствием стихания воспалительного процесса или, в других случаях, результатом нарушения дренирования гнойной полости, часто сопровождаясь при этом ухудшением состояния больного.
Слизистая мокрота выделяется при острых бронхитах, хронических бронхитах, бронхиальной астме, при пневмониях, бронхоэктатической болезни, раке легкого. Слизисто-гнойная мокрота выделяется при хронических бронхитах, пневмониях, бронхоэктатической болезни, абсцессе легкого, при нагноившемся эхинококке легкого, актиномикозе легких, при раке легкого, сопровождающемся нагноением. Чисто гнойная мокрота обнаруживается при абсцессе легкого, нагноившемся эхинококке легкого, прорыве эмпиемы плевры в бронх, бронхоэктатической болезни.
Кровянистая мокрота, состоящая почти из чистой крови, наиболее часто отмечается при туберкулезе легких. Появление кровавой мокроты может быть при раке легкого, бронхоэктатической болезни, абсцессе легкого, при синдроме средней доли, инфаркте легкого, при травме легкого, актиномикозе и сифилисе. Кровохарканье и даже примесь крови к мокроте встречаются в 12—52% инфарктов легких. Примесь крови в мокроте определяется при опухолях легкого, при инфаркте легкого, при крупозной и очаговой пневмониях, силикозе легких, при застойных явлениях в легких, сердечной астме и отеке легких. Серозная мокрота выделяется при отеке легких.
Слизистая и серозная мокрота бесцветна или беловата. Присоединение гнойного компонента к мокроте придает ей зеленоватый оттенок, что характерно для абсцесса легкого, гангрены легкого, бронхоэктатической болезни, актиномикоза легкого.
Мокрота ржавого или коричневого цвета, указывает на содержание в ней не свежей крови, а продуктов ее распада (гематин) и встречается при крупозной пневмонии, при туберкулезе легких с творожистым распадом, застое крови в легких, отеке легких, при легочной форме сибирской язвы, инфаркте легкого.
Грязно-зеленый или желто-зеленый цвет может иметь мокрота, отделяющаяся при различных патологических процессах в легких, сочетающихся с наличием у больных желтухи. Желто-канареечный цвет имеет иногда мокрота при эозинофильных пневмониях. Мокрота цвета охры отмечается при сидерозе легкого. Черноватая или сероватая мокрота бывает при примеси угольной пыли. При отеке легких серозная мокрота, выделяющаяся нередко в большом количестве, бывает равномерно окрашенной в слабо-розовый цвет, что обусловлено примесью эритроцитов. Вид такой мокроты иногда сравнивают с жидким клюквенным морсом. Могут окрашивать мокроту некоторые лекарственные вещества. Так, например, антибиотик рифампицин окрашивает ее в красный цвет.
Гнилостный (трупный) запах мокрота приобретает при гангрене и абсцессе легкого, бронхоэктатической болезни, гнилостном бронхите, раке легкого, осложнившимся некрозом.
Примесь к мокроте только что принятой пищи отмечается при сообщении пищевода с трахеей или бронхом, что может возникать при раке пищевода.
При прорыве эхинококка легкого в бронх в мокроте могут быть обнаружены крючья или редко сколекс эхинококка. Очень редко в мокроте можно обнаружить зрелых аскарид, которые заползают в дыхательные пути у ослабленных больных, и личинок аскарид, попадающих в дыхательные пути при миграции их в легкие. Яйца легочной двуустки появляются в мокроте при разрыве кисты, образующейся в легком при паразитировании легочной двуустки. При гангрене и абсцессе легкого в мокроте могут обнаруживаться кусочки некротизированной ткани легкого. При опухоли легкого с мокротой иногда выделяются кусочки опухолевой ткани.
Фибринозные свертки, состоящие из слизи и фибрина, встречаются при фибринозном бронхите, при туберкулезе, пневмониях.
Рисовидные тельца (чечевицы) или линзы Коха состоят из детрита, эластических волокон и МБТ и встречаются в мокроте при туберкулезе.
Пробки Дитриха, состоящие из продуктов распада бактерий и легочной ткани, кристаллов жирных кислот, встречаются при гнилостном бронхите и гангрене легкого. При хронических тонзиллитах из миндалин могут выделяться пробки, напоминающие по внешнему виду пробки Дитриха. Пробки из миндалин могут выделяться и при отсутствии мокроты.
Свежевыделенная мокрота имеет щелочную или нейтральную реакцию. Разложившаяся мокрота приобретает кислую реакцию.
Определение белка в мокроте может явиться подспорьем при дифференциальной диагностике между хроническим бронхитом и туберкулезом: при хроническом бронхите в мокроте определяются следы белка, в то время как при туберкулезе легких в мокроте содержание белка больше, и он может быть определен количественно (до 100—120 г/л).
Желчные пигменты могут обнаруживаться в мокроте при заболеваниях дыхательных путей и легких, сочетающихся с желтухой, при сообщении между печенью и легким (при прорыве абсцесса печени в легкое). Помимо этих состояний, желчные пигменты могут быть обнаружены при пневмониях, что связано с внутрилегочным распадом эритроцитов и последующими превращениями гемоглобина.
Встречающиеся в мокроте клетки плоского эпителия диагностического значения не имеют. Клетки цилиндрического эпителия (как единичные, так и в виде скоплений) могут быть обнаружены при бронхиальной астме, бронхите, бронхогенном раке легкого. Вместе с тем появление клеток цилиндрического эпителия в мокроте может быть обусловлено и примесью слизи из носоглотки.
Альвеолярные макрофаги — клетки ретикулоэндотелия. Макрофаги, содержащие в протоплазме фагоцитированные частицы (так называемые пылевые клетки), встречаются в мокроте людей, находящихся в длительном контакте с пылью. Макрофаги, содержащие в протоплазме гемосидерин (продукт распада гемоглобина), называют «клетками сердечных пороков». «Клетки сердечных пороков» встречаются в мокроте при застое в легких, митральном стенозе, инфаркте легкого.
Лейкоциты в небольшом количестве встречаются в любой мокроте. Большое количество нейтрофилов отмечается в слизисто-гнойной и особенно в гнойной мокроте. Эозинофилами богата мокрота при бронхиальной астме, эозинофильной пневмонии, гельминтозах легких, инфаркте легкого, туберкулезе и раке легкого. Лимфоциты встречаются в большом количестве при коклюше. Увеличение содержания лимфоцитов в мокроте возможно при туберкулезе легких.
Обнаружение единичных эритроцитов в мокроте диагностического значения не имеет. Появление большого количества эритроцитов в мокроте отмечается при состояниях, сопровождающихся кровохарканьем и легочным кровотечением. При наличии свежей крови в мокроте определяются неизмененные эритроциты, если же с мокротой отходит кровь, задержавшаяся в дыхательных путях в течение длительного времени, то обнаруживают выщелоченные эритроциты.
Эластические волокна появляются в результате распада легочной ткани при туберкулезе, абсцессе, гангрене легкого, раке легкого. При гангрене легкого эластические волокна обнаруживают не всегда, так как под действием ферментов, находящихся в мокроте, они могут растворяться. Спирали Куршмана — особые трубчатые тела, обнаруживаемые при микроскопическом исследовании, а иногда видимые невооруженным глазом. Обычно спирали Куршманна определяются при бронхиальной астме, туберкулезе легких и пневмонии. Кристаллы Шарко—Лейдена обнаруживаются в мокроте, богатой эозинофилами при бронхиальной астме, эозинофильной пневмонии.
Вскрытие петрифицированного туберкулезного очага в просвет бронха может сопровождаться одновременным обнаружением в мокроте обызвествленных эластических волокон, кристаллов ХС, МБТ и аморфной извести (так называемая тетрада Эрлиха) — 100%.
Исследование мокроты на микобактерии туберкулеза (МБТ) производится в специально окрашенном мазке. Установлено, что обычное исследование окрашенного мазка на МБТ дает положительный результат только при содержании МБТ не менее 50 000 в 1 мл мокроты. По количеству обнаруженных МБТ судить о тяжести процесса нельзя.
При бактериоскопии мокроты больных с неспецифическими заболеваниями легких могут быть обнаружены:
- при пневмониях — пневмококки, диплококки Френкеля, бактерии Фридлендера, стрептококки, стафилококки — 100%;
- при гангрене легкого — веретенообразная палочка в сочетании со спирохетой Венсана — 80%;
- дрожжеподобные грибы, для выяснения вида которых необходим посев мокроты — 70%;
- при актиномикозе — друзы актиномицета — 100%.
Объем трахеобронхиального секрета в норме колеблется от 10 до 100 мл/сут. Все это количество здоровый человек обычно проглатывает, того не замечая. В норме количество лейкоцитов в мокроте небольшое. В норме исследование окрашенного мазка на МБТ дает отрицательный результат.
При абсцессе легкого выделяется большое количество мокроты. Увеличение количества мокроты расценивается как признак ухудшения состояния больного. Мокрота может быть слизисто-гнойной, чисто гнойной, кровавой. Запах мокроты — гнилостный (трупный). Наличие гноя придает мокроте зеленоватый оттенок. При стоянии гнойная мокрота обычно разделяется на 2 слоя. При прорыве абсцесса печени в легкое из-за сообщения между печенью и легким в мокроте могут обнаруживаться желчные пигменты. В результате распада легочной ткани при абсцессе в мокроте появляются эластические волокна.
При бронхоэктатической болезни выделяется большое количество мокроты. Увеличение количества мокроты расценивается как признак ухудшения состояния больного. Мокрота может быть слизистой, слизисто-гнойной, чисто гнойной, кровавой. Наличие гноя придает мокроте зеленоватый оттенок. Запах мокроты — гнилостный (трупный). При стоянии гнойная мокрота обычно разделяется на 2 слоя.
При гангрене легкого выделяется большое количество мокроты. Увеличение количества мокроты расценивается как признак ухудшения состояния больного. Наличие гноя придает мокроте зеленоватый оттенок. Запах мокроты — гнилостный (трупный). Гнилостная мокрота часто разделяется на 3 слоя (верхний — пенистый, средний — серозный, нижний — гнойный). В мокроте могут встречаться пробки Дитриха, состоящие из продуктов распада бактерий и легочной ткани, кристаллов жирных кислот; эластические волокна, появляющиеся в результате распада легочной ткани. При гангрене легкого эластические волокна обнаруживают не всегда, так как под действием ферментов, находящихся в мокроте, они могут растворяться. При бактериоскопии мокроты могут быть обнаружены веретенообразная палочка в сочетании со спирохетой Венсана (80%).
При прорыве эмпиемы плевры в бронх мокрота чисто гнойная.
При абсцессе легкого выделяется большое количество мокроты. Увеличение количества мокроты расценивается как признак ухудшения состояния больного. Мокрота может быть слизисто-гнойной, чисто гнойной, кровавой. Запах мокроты — гнилостный (трупный). Наличие гноя придает мокроте зеленоватый оттенок. При стоянии гнойная мокрота обычно разделяется на 2 слоя. При прорыве абсцесса печени в легкое из-за сообщения между печенью и легким в мокроте могут обнаруживаться желчные пигменты. В результате распада легочной ткани при абсцессе в мокроте появляются эластические волокна.
При раке легкого выделяющаяся мокрота слизистая, кровавая. Слизисто-гнойная мокрота выделяется при раке легкого, сопровождающимся нагноением. При раке легкого, осложнившимся некрозом, мокрота приобретает гнилостный (трупный) запах. При бронхогенном раке легкого могут быть обнаружены клетки цилиндрического эпителия (как единичные, так и в виде скоплений). При раке легкого в мовроте могут быть обнаружены эозинофилы, опухолевые клетки, эластические волокна.
При сообщении пищевода с трахеей или бронхом, что может возникать при раке пищевода, в мокроте отмечается примесь только что принятой пищи.
В начале приступа бронхиальной астмы отделяется небольшое количество мокроты, в конце приступа ее количество увеличивается. Мокрота при бронхиальной астме слизистая. В ней могут быть обнаружены клетки цилиндрического эпителия (как единичные, так и в виде скоплений), эозинофилы, спирали Куршманна, кристаллы Шарко—Лейдена.
При острых бронхитах отделяется небольшое количество мокроты. Мокрота — слизистая. В ней могут быть обнаружены клетки цилиндрического эпителия (как единичные, так и в виде скоплений).
При хронических тонзиллитах из миндалин могут выделяться пробки, напоминающие по внешнему виду пробки Дитриха. Пробки из миндалин могут выделяться и при отсутствии мокроты.
При туберкулезном процессе в легком, сопровождающемся распадом ткани, особенно при наличии каверны, сообщающейся с бронхом, может выделяться много мокроты. Кровянистая мокрота, состоящая почти из чистой крови, наиболее часто отмечается при туберкулезе легких. При туберкулезе легких с творожистым распадом мокрота ржавого или коричневого цвета. В мокроте могут обнаруживаться фибринозные свертки, состоящие из слизи и фибрина; рисовидные тельца (чечевицы, линзы Коха); эозинофилы; эластические волокна; спирали Куршманна. Увеличение содержания лимфоцитов в мокроте возможно при туберкулезе легких. Определение белка в мокроте может явиться подспорьем при дифференциальной диагностике между хроническим бронхитом и туберкулезом: при хроническом бронхите в мокроте определяются следы белка, в то время как при туберкулезе легких в мокроте содержание белка больше, и он может быть определен количественно (до 100—120 г/л).
При силикозе легких в мокроте определяется примесь крови.
При коклюше в мокроте в большом количестве встречаются лимфоциты.
При туберкулезном процессе в легком, сопровождающемся распадом ткани, особенно при наличии каверны, сообщающейся с бронхом, может выделяться много мокроты. Кровянистая мокрота, состоящая почти из чистой крови, наиболее часто отмечается при туберкулезе легких. При туберкулезе легких с творожистым распадом мокрота ржавого или коричневого цвета. В мокроте могут обнаруживаться фибринозные свертки, состоящие из слизи и фибрина; рисовидные тельца (чечевицы, линзы Коха); эозинофилы; эластические волокна; спирали Куршманна. Увеличение содержания лимфоцитов в мокроте возможно при туберкулезе легких. Определение белка в мокроте может явиться подспорьем при дифференциальной диагностике между хроническим бронхитом и туберкулезом: при хроническом бронхите в мокроте определяются следы белка, в то время как при туберкулезе легких в мокроте содержание белка больше, и он может быть определен количественно (до 100—120 г/л).
При острых бронхитах мокрота слизистая. В ней могут быть обнаружены клетки цилиндрического эпителия (как единичные, так и в виде скоплений).
При легочной форме сибирской язвы мокрота может быть ржавой или коричневого цвета, что указывает на содержание в ней не свежей крови, а продуктов ее распада (гематин).
При пневмониях отделяется небольшое количество мокроты. По характеру она может быть слизистой, слизисто-гнойной. Примесь крови в мокроте определяется при крупозной и очаговой пневмониях. Мокрота ржавого или коричневого цвета, указывает на содержание в ней не свежей крови, а продуктов ее распада (гематин) и встречается при крупозной пневмонии. Желто-канареечный цвет имеет иногда мокрота при эозинофильных пневмониях. В мокроте могут быть обнаружены фибринозные свертки, состоящие из слизи и фибрина; желчные пигменты, что связано с внутрилегочным распадом эритроцитов и последующими превращениями гемоглобина; эозинофилы (при эозинофильной пневмонии); спирали Куршманна; кристаллы Шарко—Лейдена (при эозинофильной пневмонии); пневмококки, диплококки Френкеля, бактерии Фридлендера, стрептококки, стафилококки (100%).
Отмечается много свежих эритроцитов, сидерофагов, гемосидерина.
источник
Мокрота – патологические выделения из дыхательных путей, появляющиеся после кашля. Отхаркивание свидетельствует о нарушении функции внутренней оболочки респираторного тракта. Анализ мокроты – исследование, широко применяемое для диагностики заболеваний легких и бронхов. Процедура позволяет дифференцировать патологии, протекающие на фоне кашля и другой типичной клинической симптоматики. Получить мокроту для анализа можно самостоятельно во время кашля или при использовании медицинской манипуляции (бронхоскопии).
Основная цель проведения описываемого исследования – уточнение диагноза. При обычных обстоятельствах мокрота не выделяется. Бокаловидные клетки реснитчатого эпителия секретируют от 10 до 100 мл жидкости, которая проглатывается человеком.
Прогрессирование патологического процесса в бронхах или легких ведет к изменению активности работы соответствующих структур с нарастанием кашля, одышки, боли в груди. Увеличивается количество жидкой фракции слизи, может присоединяться бактериальная микрофлора. Результат – выделение мокроты с кашлем.
Исходя из предполагаемого диагноза и результатов визуальной оценки секрета бронхиальных желез, врач назначает соответствующий тип исследования. Применение разных вариантов анализа мокроты позволяет оценить физико-химические свойства жидкости, цитологические изменения (присутствие раковых клеток), наличие бактериальной инвазии.
Исследование мокроты может проводиться как невооруженным глазом, так и с помощью специализируемого оборудования.
В зависимости от заболевания, которое подозревает врач, могут использоваться следующие типы диагностики:
- Общий анализ мокроты. Врач оценивает физические характеристики слизи, которая появляется после кашля;
- Цитологическое (микроскопическое) исследование. Для проведения соответствующей диагностики доктору требуется микроскоп. С помощью увеличения изображения осуществляется анализ жидкости. Методика позволяет увидеть наличие патологических клеток, которые появляются при определенных заболеваниях;
- Химическое исследование. Оцениваются изменения, происходящие в метаболизме альвеолоцитов и реснитчатого эпителия бронхов;
- Бактериологический метод или бакпосев мокроты. Суть исследования базируется на высевании бактерий, полученных из содержимого дыхательных путей на питательной среде. Рост колоний подтверждает наличие возбудителя в респираторном тракте. Важным преимуществом посева остается возможность проверки чувствительности бактерий к конкретным противомикробным препаратам в лабораторных условиях.
В тяжелых случаях для своевременной диагностики патологии респираторной системы пациента одновременно назначаются все три варианта исследования. На основе полученных результатов проводится подбор соответствующей терапии.
Факт! Общий или макроскопический анализ позволяет оценить мокроту сразу же после ее получения. Указанный вариант исследования используется врачами сотни лет. Еще до изобретения микроскопа и современных анализаторов врачи ставили диагнозы по внешнему виду отхаркиваемой жидкости.
Ниже будут описаны ключевые аспекты, на которые врач обращает внимание во время диагностики.
Суточное количество выделяемой слизи колеблется от 50-100 мл до 1,5 л в зависимости от базовой патологии, которая нарушает нормальный процесс секреции бокаловидных клеток. Респираторные заболевания по типу бронхита или пневмонии сопровождаются выделением до 200 мл жидкости (суточное количество).
Резкое возрастание указанного показателя происходит при скоплении гноя или крови с дальнейшим выходом через природные пути. Бронхоэктатическая болезнь, дренированный абсцесс, гангрена легкого протекают с выделением до 1,5 л жидкости.
В зависимости от характера жидкости, которая отхаркивается во время кашля, пульмонологи выделяют следующие типы мокроты:
- Слизистая. Благоприятный вариант развития событий. Болезни, при которых встречается – бронхиальная астма, хронический бронхит, трахеит;
- Слизисто-гнойная. Дополнительно присоединяется бактериальная инфекция. Кроме кашля и слизи, выделяется жидкость, которая является собой продукты жизнедеятельности микроорганизмов и «переваренные» иммунными клетками бактерии. Болезни – абсцесс легкого, бактериальные пневмонии, гангрена;
- Гнойная. Причины возникновения те же, что и в предыдущем случае. Отличие – больший процент гноя и продуктов распада тканей. Состояние пациента ухудшается;
- Кровянистая. При попадании отдельных эритроцитов или порций крови в жидкость, отхаркиваемой во время кашля, она приобретает характерный цвет. Симптом свидетельствует о повреждении сосудов. Возможные причины – рак, травма, инфаркт легкого, актиномикоз.
Оценка характера жидких выделений при кашле способствует пониманию патологического процесса, который развивается в дыхательной системе пациента и подбору адекватного лечения.
Цветовая палитра мокроты, выделяемой во время кашля, зависит от ее характера.
Возможные комбинации:
- Слизистая – сероватая или прозрачная;
- Слизисто-гнойная – серая с желтыми или гнойными вкраплениями;
- Гнойная – жидкость может быть темно-желтой, зеленой или коричневой;
- Кровянистая – различные оттенки красного. Важно помнить, что «ржавый» цвет указывает на наличие видоизмененных эритроцитов. При повреждении сосуда кровь алая или розовая (в зависимости от интенсивности кровопотери).
Мокрота в 75% случаев не имеет характерного запаха. Исключением остается выделение гнойного содержимого. Отмершие частички тканей обуславливают гнилостный запах. При прорыве кисты легкого, в которой развивался эхинококк (гельминт) возникает фруктовый аромат.
Слизь, выделяемая при кашле преимущественно гомогенна.
Разделение мокроты на слои характерно для следующих патологий:
- Абсцесс легкого. В указанном случае формируется 2 слоя – серозный и гнилостный;
- Гангрена легкого. В данном случае дополнительно образуется третий (верхний) пенистый слой, который обусловлен жизнедеятельностью соответствующих микроорганизмов, продуцирующих пузырьки газа.
Визуальная оценка слизи позволяет быстро установить диагноз без проведения вспомогательных анализов.
Примеси в мокроте представлены эритроцитами, гноем или серозной жидкостью. Присутствие описанных включений позволяет врачу оценить степень поражения легочной ткани и понять, какой патологический процесс является первичным для конкретного клинического случая.
Химический анализ жидкости, выделяемой во время кашля, позволяет определить выраженность патологического процесса. В зависимости от результатов исследования врач подбирает соответствующие лекарства, направленные на стабилизацию функции реснитчатого эпителия.
В норме рН мокроты составляет от 7 до 11. Прогрессирование процессов распада легочной ткани ведет к окислению соответствующей реакции (показатель ниже 6). Причина изменения значения рН базируется на нарушениях процессов обмена солей и минералов.
Белок всегда присутствует в выделяемой при кашле жидкости. Норма – до 0,3%. Незначительное повышение соответствующей цифры до 1-2% может указывать на прогрессирование туберкулеза. Существенное возрастание показателя (10-20%) – признак развития крупозной пневмонии. Лабораторное исследование слизи с определением белка позволяет дифференцировать указанные патологии на фоне анализа клинической картины (кашель, одышка, боль в груди) и результатов других диагностических процедур.
Желчные пигменты
Желчные пигменты, а точнее, микрочастички холестерина выделяются со слизью во время кашля при следующих патологиях:
- абсцесс;
- образование эхинококковой кисты;
- злокачественные опухоли респираторного тракта.
Микроскопический анализ мокроты позволяет с помощью соответствующего оптического аппарата выявить наличие клеток или микроорганизмов, которые в норме не должны присутствовать в выделяемой с кашлем слизи.
Эпителиальные клетки
Эпителий в мокроте – вариант нормы. При микроскопическом исследовании внимание обращается на резкое увеличение концентрации клеток или образование эпителиальных цилиндров. Указанная картина свидетельствует о повреждении дыхательных путей и внутренней оболочки.
Альвеолярные макрофаги
Функция альвеолярных макрофагов – обеспечение локальной иммунной защиты. Небольшое количество клеток может присутствовать в слизи. Резкое возрастание концентрации макрофагов свидетельствует о хроническом воспалительном процессе (бронхит, бронхоэктатическая болезнь, астма, трахеит).
Появление лейкоцитов свидетельствует о наличии острого воспаления, которое может возникать на фоне бактериальной инфекции. Возможные патологии – абсцесс, пневмония, бронхоэктатическая болезнь.
Кровяные тельца появляются в мокроте при разрыве мелких или больших сосудов. О характере кровотечения врач судит по количеству эритроцитов. Отдельно стоит выделить появление видоизмененных клеток, которые проникают сквозь расширенные стенки сосудов без разрыва последних. Типичный пример заболевания – крупозная пневмония.
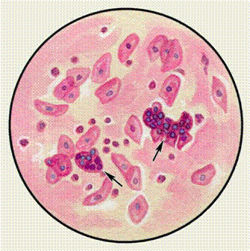
Опухолевые клетки
Атипичные клетки в мокроте – признак развивающегося онкологического процесса. Для уточнения локализации и типа патологии требуется проведение дополнительных анализов.
Эластические волокна
Появление эластичных волокон в выделяемой при кашле слизи – признак серьезного поражения легких с распадом тканей. Примеры заболеваний – гангрена, поздняя стадия бронхоэктатической болезни, туберкулез и рак, сопровождающийся деструкцией паренхимы органа.
Микробиологический анализ мокроты – один из важных методов верификации наличия туберкулеза. Возбудитель болезни – микобактерия (палочка Коха).
Определение наличия микроорганизма возможно с помощью бактериоскопического метода при использовании микроскопа. Для визуализации возбудителя нужно окрасить исследуемый материал по Цилю-Нильсену. Если в мокроте после кашля обнаруживается палочка Коха, фтизиатр должен в документации указать БК (+), что свидетельствует о выделении возбудителя. Такие больные требуют изоляции. БК (-) – пациент не распространяет бактерию.
Факт! Анализ мокроты на туберкулез проводится также посредством посева исследуемой жидкости на питательную среду. Плюсом методики остается 100% точность. Если бактерия присутствует в организме, она вырастет и в лабораторных условиях. Основной минус описанной диагностики – длительность получения результатов анализа (иногда больше месяца).
Бактериологическое исследование при воспалительном поражении респираторного тракта, как правило, используется для верификации внебольничных форм инфекции (пневмония, актиномикоз и тому подобное).
Анализ проводится в три этапа:
- забор мокроты для исследования;
- посев жидкости на предварительно подготовленную питательную среду;
- пересев необходимой колонии с изучением химических и физических характеристик возбудителя.
При необходимости установления восприимчивости к противомикробным средствам дополнительно выполняется проба на чувствительность. В чашку Петри, где выросла колония микроорганизмов, помещаются бумажные кружки, обработанные антибиотиками. Те препараты, вокруг которых зона разрушения колонии максимальная, рекомендуются к применению конкретному пациенту.
Сбор мокроты на общий анализ может назначаться практически при любом заболевании, которое сопровождается отхаркиванием после кашля. Однако соответствующая диагностика редко применяется при сезонных вирусных инфекциях из-за ненадобности. В указанных случаях кашель и другие симптомы регрессирует при обильном питье и соблюдении постельного режима.
Патологии, требующие проведения анализа мокроты:
- туберкулез;
- абсцесс легкого;
- злокачественные новообразования;
- гангрена легкого;
- бронхиальная астма;
- хронический бронхит;
- пневмокониозы – профессиональные заболевания бронхолегочной системы.
Подтверждение диагноза осуществляется с помощью лабораторных, физикальных, а также инструментальных методов.
Подготовка пациента к сбору мокроты для анализа – ответственный процесс, от которого может зависеть качество диагностики. При игнорировании простых правил в слизи появляются дополнительные примеси, мешающие лаборанту установить первопричину кашля и респираторной патологии в целом.
Рекомендации:
- Подготовка емкости. Оптимальными остаются контейнеры, продаваемые в аптеках. В случае отсутствия такого флакона подойдет даже полулитровая банка или небольшой пластиковый бак (не больше 1 л). Однако нужно учесть, что такие емкости крайне неудобны и могут использоваться только в нетипичных обстоятельствах, когда нет доступа к нормальным контейнерам;
- За два часа до исследования необходимо почистить зубы и прополоскать ротовую полость. Удаление частичек пищи и слюны способствует повышению точности диагностики;
- Проконсультироваться с врачом. Доктор подробно объяснит, как правильно собрать мокроту на анализ.
Если человек впервые сдает бронхиальную слизь, тогда ему часто требуется несколько попыток для правильного выполнения процедуры.
Кроме описанных выше нюансов подготовки, правила сбора мокроты предусматривают использование утренней порции слизи. Причина – скопление секрета с ночи, что существенно облегчает отхаркивание после кашля. Можно брать бронхиальную слизь и в другое время дня, однако, количество и качество исследуемого материала снижается.
Алгоритм сбора мокроты на общий анализ:
- глубокий вдох с задержкой воздуха на 10 секунд;
- плавный выдох;
- повторные 2 вдоха;
- на третьем выдохе воздух необходимо с силой выталкивать из груди, после чего нужно откашляться;
- поднести контейнер к нижней губе и сплюнуть слизь.
Указанный алгоритм позволяет собрать необходимое количество исследуемого материала (2-5 мл). При возникновении трудностей рекомендуется наклониться вперед, лечь на бок. Для ускорения отхождения слизи дополнительно можно сделать увлажняющую ингаляцию паром или с применением отхаркивающего средства.
Сбор мокроты описанным способом не исключает попадания слюны в исследуемый образец во время кашля. Альтернативой указанному алгоритму действия остается забор секрета дыхательных путей во время бронхоскопии. Врач с помощью эндоскопа исследует состояние реснитчатого эпителия и может взять необходимое количество жидкости для соответствующего анализа.
Домашний сбор мокроты проводится аналогично описанной выше методике. Важно после попадания слизи в контейнер после кашля плотно закрыть емкость и быстро доставить в лабораторию. В противном случае информативность исследования снижается.
В норме расшифровкой анализа мокроты занимается пульмонолог или фтизиатр. Ниже представлена таблица, в которой указаны характеристики выделяемой после кашля слизи при отсутствии патологии.
После изучения мокроты лаборант заполняет соответствующую форму (нажми, чтобы увеличить).
Указанный документ может выглядеть немного по-другому. Все зависит от конкретной лаборатории. Ниже представлены варианты бланков исследования с предполагаемыми диагнозами.
Расшифровка: розовый цвет слизистой мокроты в сочетании с присутствием микобактерий туберкулеза (МТ+) указывает на наличие соответствующей патологии.
Расшифровка: учитывая наличие лейкоцитов, слизисто-гнойную консистенцию и большое количество кокковой флоры, наиболее вероятным диагнозом остается хронический бактериальный бронхит.
Расшифровка: в первую очередь внимание нужно обратить на большое количество мокроты (50 мл). В сочетании с изобилием лейкоцитов, которые покрывают все поле зрения микроскопа, и присутствием эластичных волокон можно судить о наличии абсцесса, который прорвался в бронх.
Для того чтобы расшифровывать анализ мокроты и подобрать адекватную терапию от кашля рекомендуется консультация пульмонолога или фтизиатра. Участковый терапевт и семейный врач также могут справиться с простыми вариантами респираторной патологии.
Кашель – проблема, которая часто протекает на фоне отхаркивания слизи. Анализ мокроты – простой и эффективный метод уточнения предполагаемого диагноза. Самостоятельно соответствующее исследование не гарантирует полноценной оценки функционирования респираторной системы пациента, но в сочетании с базовыми процедурами упрощает выбор адекватного лечения для конкретного больного.
источник