Обморок — «синкопе»(греч. synkopё — обрубание, сокращение) — внезапная непродолжительная потеря сознания вследствие преходящей ишемии головного мозга. Возникает рефлекторно. Является наиболее легкой формой острой сосудистой недостаточности.
Этиология, патогенез обморока. Ведущим фактором в генезе обмороков служит снижение АД до уровня, при котором не обеспечивается достаточная перфузия мозга. Выделяют 3 основных патогенетических звена развития обморока:
- 1) падение АД вследствие уменьшения периферического сосудистого сопротивления при системной вазодилятации (например: психогенные обмороки, обусловленные гиперактивностью п. уадиз, ортостатическая гипотензия).
- 2) нарушения ритма сердца ( например: синдром Морганьи-Эдемса- Стокса).
- 3) уменьшение содержания в крови 02, т.е. гипоксемия.
Симптомы, течение обморока. Различают:
- 1) обморочную реакцию (липотимию) и
- 2) собственно обморок.
Липотимия характеризуется внезапным легким затуманиванием сознания, головокружением, звоном в ушах, тошнотой, похолоданием рук и ног. Объективно отмечается резкая бледность кожных покровов, легкий цианоз губ, расширение зрачков, малый пульс, снижение АД. Пароксизм липотимии длится несколько секунд.
Собственно обморок начинается с симптомов липотимии, за которыми следует потеря сознания. Больной медленно падает (оседает). Пульс малый или совсем не определяется. АД резко снижено. Дыхание поверхностное, сухожильные и кожные рефлексы не вызываются. Длительность потери сознания 10-30 секунд. После обморока некоторое время сохраняется общая слабость, тошнота, дискомфорт в брюшной полости. Самый частый вариант обморока:
а) вазовагальный обморок — провоцируется отрицательными эмоциями и болью, духотой, длительным стоянием, резким переходом из горизонтального положения в вертикальное. Обследование больных в межприступном периоде нередко выявляет астено-невротический синдром, артериальную гипотонию, лабильность .пульса.
К сравнительно редким вариантам обморока относятся .
б) беттолипсия — обморок возникает на высоте затяжного кашля у больных с хроническими заболеваниями легких, по-видимому, вследствие повышения давления в грудной полости и затруднения оттока крови из полости черепа.
в) никтурические обмороки — чаще наблюдаются у мужчин и проявляются внезапной потерей сознания и падением после акта мочеиспускания ночью или утром, они возникают вследствие ишемии мозга, вызванной приливом крови к органам брюшной полости.
При вазовагальном обмороке медикаментозного лечения не требуется, необходимо уложить больного, освободить от стесняющей одежды. При симптоматических обмороках производится терапия основного заболевания. Прогноз благоприятный, однако, частоту вазовагальных обмороков уменьшить удается редко, т.к. их развитие обычно связано с конституциональной склонностью к парасимпатическим (вагусным) реакциям.
Д. А. Еникеев, Патофизиология экстремальных и терминальных состояний. 1997г.
источник
Обморок — внезапная потеря сознания, обусловленная кратковременным нарушением кровоснабжения мозга. Это наиболее легкая форма острой сосудистой недостаточности.
Этиология и патогенез обморока
. Ведущим фактором в генезе обморока является снижение артериального давления до уровня, при котором не обеспечивается достаточная перфузия мозга.
Существует 3 основных причины обморока: 1-я — снижение артериального давления вследствие уменьшения периферического сосудистого сопротивления при системной вазодилатации (например, психогенный обморок, ортостатическая гипотензия); 2-я — нарушение деятельности сердца; 3-я — снижение содержания кислорода в крови.
Различают обморочную реакцию (липотимию) и собственно обморок. При липотимии происходит внезапное легкое затуманивание сознания, возникает звон в ушах, тошнота, легкий цианоз губ, происходит расширение зрачков, замедляется пульс, снижается артериальное давление. Пароксизм липотимии длится несколько секунд. Обморок начинается с симптомов липотимии, за которыми следует потеря сознания. Больной медленно падает. Пульс имеет слабое наполнение или совсем не прощупывается. Артериальное давление резко снижается, дыхание становится поверхностным. Исчезают сухожильные и кожные рефлексы. Обморок длится обычно 10-30 с. По возвращении сознания у больного некоторое время сохраняются общая слабость, тошнота и чувство дискомфорта в брюшной полости. Чаще всего обморок провоцируется отрицательными эмоциями и болью, духотой, продолжительным пребыванием в положении стоя, резким переходом из горизонтального положения в вертикальное.
Для оказания помощи больному в состоянии обморока его следует уложить на спину, освободить шею и грудь от тесной одежды, приподнять ноги вверх, лицо обрызгать холодной водой и дать понюхать вату, смоченную 10 % раствором аммиака. Прогноз при обмороке, как правило, благоприятный.
Дифтерийная полинейропатия. Клиника, лечение, профилактика.
Дифтерийная полинейропатия– это группа заболеваний периферической нервной системы, характеризующихся диффузным поражением периферических нервных волокон, входящих в состав различных нервов, возникающая на фоне дифтерии. Через 1-2 недели после начала заболевания могут возникнуть признаки поражения черепных нервов бульбарной группы: парез мягкого нёба, языка, расстройство фонации, глотания; возможно нарушения дыхания, особенно при вовлечении в процесс диафрагмального нерва. Поражение блуждающего нерва может обусловить бради- и тахикардию, аритмию. Нередко вовлекаются в процесс глазодвигательные нервы, что проявляется расстройством аккомодации. Реже наблюдается парез наружных глазных мышц, иннервируемых III, IV и VI черепными нервами. Полинейропатия в конечностях обычно проявляется поздними (на 3-4-ой неделе) вялыми парезами с расстройством поверхностной и глубокой чувствительности, что приводит к сенситивной атаксии. Иногда единственным проявлением поздней дифтерийной полинейропатии является выпадение сухожильных рефлексов.
Лечение включает в себя следующие разделы:
Терапия препаратами, улучшающими проводимость импульсов по волокнам.
Гормонотерапия (применение глюкокортикоидов)
Терапия витаминами. Особо эффективна при полинейропатии, спровоцированной авитаминозом. Кроме того, ряд витаминов обладает антиоксидантными свойствами, что защищает нерв от повреждения активными радикалами.
Плазмоферез (эффективен при полинейропатии, обусловленной токсическим поражением).
Массаж и лечебная физкультура – способствуют поддержанию мышц в тонусе.
Электростимуляция спинного мозга и отдельных нервов.
Магнитотерапия. Дифференцированная терапия раннее введение противодифтерийной сыворотки в дозах, соответствующих тяжести основного процесса. В начале болезни она эффективна в дозе 10 000-30 000 ME при локализованной форме (нос, зев, гортань) и 100 000-120 000 ME при токсической форме. С учетом значимости сосудистого фактора назначение вазоактивных нейрометаболитов (инстенона или трентала, актовегина).
Профилактика в основном представляет собой борьбу непосредственно с дифтерией. Это такие методы, как: иммунизация анатоксином (комбинированной вакциной (АКДС, АДС), ревакцинация взрослого населения для поддержания иммунитета (АДС-М).В очаге: карантин, контактные изолируются, берутся анализы, ведется наблюдение.
44.Полиневриты (полинейропатии) — множественные поражения периферических нервов, проявляются периферическими параличами, нарушениями чувствительности, вегето-сосудистыми расстройствами в дистальных отделах конечностей.
Причинами полиневропатий являются разнообразные интоксикации: алкоголь, препараты мышьяка, свинец, ртуть, таллий, ортокрезилфосфат, сульфокарбонат. Медикаментозные полиневропатии развиваются при лечении эметином, висмутом, солями золота, сульфаниламидами, изониазидом, имипрамином, антибиотиками. Полиневропатии бывают при вирусных и бактериальных инфекциях, при коллагенозах, после введения сывороток и вакцин, при авитаминозе, злокачественных новообразованиях (рак, лимфогранулематоз, лейкозы), при заболеваниях внугренних органов (печень, почки, поджелудочная железа), эндокринных желез (диабет, гипер- и гипотиреоз, гиперкортицизм), при генетических ферментных дефектах (порфирия).
Диабетическая полиневропатия. Возникает вследствие ишемии и метаболических нарушений в нерве вследствие гипергликемии. Клиника:Раннее проявление полиневропатии — ослабление вибрационной чувствительности и ахилловых рефлексов. Второй вариант — острый/подострый — поражение отдельных нервов: бедренного, седалищного, локтевого или срединного, а также глазодвигательного, тройничного и отводящего — боли, нарушения чувствительности и парезы мышц, иннервируемых соответствующими нервами. Третий вариант — значительное поражение многих нервов конечностей с чувствительными нарушениями и парезами, преимущественно в ногах. Боли обостряются под влиянием тепла и в покое. Если процесс прогрессирует, боли нарастают, становятся невыносимыми, появляются участки кожи, окрашенные в фиолетовый и черный цвет, мумификация гангренизированной ткани. Часто в таких случаях возникают зуд, трофические язвы и явления остеоартропатии. сопровождающиеся деформацией стоп. Нарушается вегетатика, страдают внутренние органы: ортостатическая гипотония, «нейрогенный» мочевой пузырь, импотенция. Тяжелое осложнение — поражение глазодвигательных нервов (III, IV и VI пары) — косоглазие, анизокория, нарушение РЗС, аккомодации и конвергенции.Лечение. Поддержание нормальных сахаров в крови. Физиотерапевтические процедуры, массаж и лечебная физкультура. Витамины С, группы В, антиагреганты (трентал, компламин и др.), ангиопротекторы (ангинин, зоксиум), антихолинэстеразные препаратов (амиридин и галантамин), препараты тиоктовой кислоты (тиоктацид, эспа-липон).
Полиневропатия беременных. Возникает вследствие недостатка витаминов, токсического действия продуктов метаболизма на периферическую НСи беременных. Клиника: парастезии и боли в ногах, парезы параличи. Явления общей интоксикации. Лечение: Са хлорид, витамины группы В, десенсибилизирующие.
Алкогольная полинейропатия — у лиц, злоупотребляющих алкоголем и его суррогатами. Возникает при нарушении метаболизма в спинальных и черепных нервах на фоне гиповитаминоза. Парестези в конечностях, боли в икрах, усиливающиеся при надавливании. Расстройства чувствительности по типу «носок», «перчаток «. При расстройстве глубокой чувствительности возникает атаксия. Чаще поражаются из ЧМН 2,3, 10. Опасно поражение блуждающего и диафрагмального нерва, а так при отмене алкоголя прогноз благоприятный. В течении заболевания выделяют: ст.нарастния СМ, ст. стационарную, ст.обратного развития. Лечение: В1 50-100 мг/с, С, стрихнин, нейролептики при бреде. В восстановительном периоде — прозерин, дибазол, физиолечение.
Дата добавления: 2018-05-31 ; просмотров: 450 ; ЗАКАЗАТЬ РАБОТУ
источник
Обморок. Коллапс. Причины. Признаки. Первая помощь.
Обморок – внезапная кратковременная потеря сознания, вызванная ишемией головного мозга за счет острого снижения сосудистого тонуса. При этом снижается преимущественно венозный приток крови к сердцу, а вслед и поступление артериальной крови к головному мозгу.
Причины обморочных состояний: переутомление, внезапная резкая боль; страх; нахождение в душном помещении; вид крови; быстрый переход из горизонтального в вертикальное положение; аритмии сердца.
Клиника. Часто перед потерей сознания человек чувствует слабость, подташнивание. Затем он внезапно падает или медленно опускается. Лицо становится бледным, зрачки узкие, живо реагируют на свет. Пульс слабого наполнения, АД понижено. После падения, в горизонтальном положении симптомы обморока, как правило, быстро прекращаются: возвращается сознание, больной делает глубокий вдох и открывает глаза.
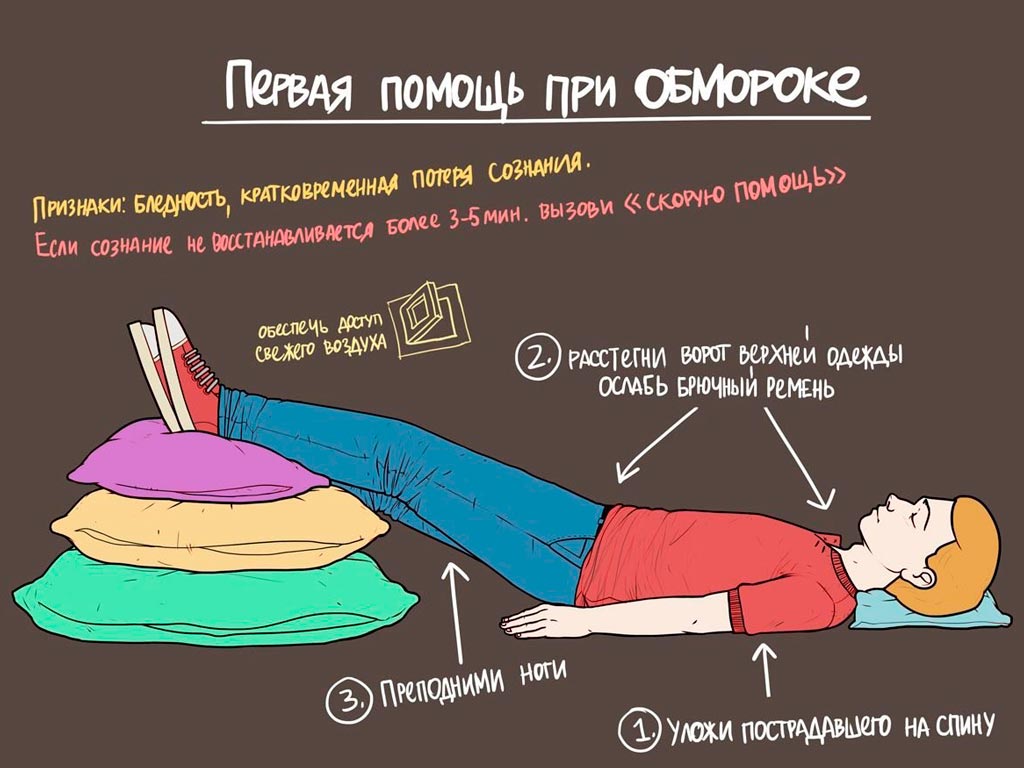
Первая помощь при обмороке:
1) уложить больного на спину, приподняв ноги, расстегнуть стесняющую одежду, обеспечить приток свежего воздуха;
2) вызвать раздражение рецепторов кожи и слизистых оболочек, растирая и похлопывая по лицу, опрыснуть лицо холодной водой, дать вдохнуть нашатырный спирт.
Коллапс – острое значительное снижение артериального давления за счет снижения тонуса сосудов, уменьшения венозного возврата крови к сердцу и уменьшения объема циркулирующей крови (гиповолемии).
· острые инфекционные заболевания (грипп, пневмония и др.);
· передозировка гипотензивных препаратов;
· потеря жидкости при обильном диурезе;
· острая функциональная недостаточность надпочечников.
Клиника. Внезапно появляется выраженная слабость, головокружение, шум в ушах. Больной становится безразличным к окружающим событиям, сознание затемненное. Кожные покровы приобретают бледный, а затем синюшный вид, покрыты потом. Пульс частый, слабого наполнения, АД низкое ( 140/90 мм.рт.ст.). Однако чаще клинические симптомы гипертонического криза развиваются при повышении АД свыше 160/110 мм.рт.ст. По механизму возникновения и клинической картине различают два типа гипертонических кризов.
Кризы первого типа более характерны для ранних стадий артериальной гипертензии и протекают без жизнеопасных осложнений. Клинически они проявляются дрожью, сердцебиением, головной болью, общим возбуждением (вегетативной симптоматикой). Продолжительность их измеряется часами, а иногда минутами. АД при этом повышается незначительно по отношению к исходному уровню (на 10-20 мм.рт.ст.).
Кризы второго типа всегда протекают с осложнениями. Их называют осложненными. Во время криза может развиться нарушение мозгового кровообращения динамического характера или мозговой инсульт; нередко возникают приступы стенокардии, инфаркт миокарда, отек легких. Кризы продолжаются от нескольких часов до нескольких суток.
Причины гипертонических кризов:
· метеорологические факторы (перепады атмосферного давления и др.);
· прекращение приема лекарственных препаратов, снижающих АД;
· избыточное потребление поваренной соли;
· употребление алкогольных напитков;
Первая помощь при возникновении гипертонического криза:
· подсчитать число сердечных сокращений и измерить АД;
· вызвать скорую медицинскую помощь;
· при задержке медпомощи дать лекарственные препараты быстро снижающие АД; предложить больному разжевать во рту таблетку нифедипина или каптоприла или клофелина.
Профилактика гипертонических кризов – правильное лечение артериальной гипертензии. Цель лечения – снижение общего риска заболеваний сердечно-сосудистой системы и смертности от их заболеваний за счет снижения АД в диапазон нормы и коррекции всех выявленных факторов риска. В связи с необходимостью постоянного лечения главное внимание уделяется немедикаментозным методам.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Только сон приблежает студента к концу лекции. А чужой храп его отдаляет. 8801 — 

195.133.146.119 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
Всем известное явление – обморок, не так уж безобидное и довольно часто встречающееся состояние. Единичные обморочные эпизоды, по своей сути, для жизни не опасны и могут возникать на фоне, казалось бы, полного здоровья, вследствие сложившихся обстоятельств (волнение, голод, боль и т.д.)
Гораздо опаснее, если обморок – симптом болезни или нервного расстройства.
Исследования, проведенные у взрослых, показали, что почти каждый третий хоть раз в жизни находился в предобморочном состоянии. Часто обмороки наблюдаются у доноров крови и на приеме у стоматолога.
Каждый из нас должен владеть приемами оказания доврачебной помощи пострадавшему при обмороке, а так же знать последовательность действий при обморок, которые мы подробно рассмотрим в нашей статье. Начнем с определения:
Обморок – это кратковременная (обычно в пределах 10-30 секунд) утрата сознания, в большинстве случаев сопровождающаяся снижением постурального сосудистого тонуса. Как правило, это происходит на фоне уменьшения кровоснабжения головного мозга ниже уровня необходимого для поддержания нормального обмена. В основе обморока лежит транзиторная гипоксия мозга, возникающая вследствие различных причин – уменьшение сердечного выброса, нарушение сердечного ритма, рефлекторного снижения сосудистого тонуса и тд.
Формами острой сосудистой недостаточности, помимо обморока, являются коллапс и шок .
Обморок никогда не возникает внезапно. Чаще всего он сопровождается предобморочным состоянием – резкой бледностью, значительным ослаблением дыхания, учащенным сердцебиением, приливами жара, мельканием мушек перед глазами, ощущение приближающегося падения.
Основные причины обмороков:
- Нарушения регуляции сердечно-сосудистой системы:
- вазодепрессорный обморок;
- ортостатическая гипотония:
- ситуационные обмороки;
- рефлекторные обмороки;
- гипервентиляционный синдром.
- Механическое препятствие кровотоку на уровне сердца и крупных сосудов:
- нарушения ритма сердца;
- сосудистые поражения мозга.
- Потеря сознания при других заболеваниях:
- гипогликемия;
- эпилепсия;
- истерия.
- Резкая бледность кожных покровов;
- Липкий, холодный пот;
- Учащенное сердцебиение;
- Потеря болевой чувствительности.
После потери сознания:
- Пепельно – серый оттенок кожи;
- Слабая пульсовая волна;
- Падение мышечного тонуса;
- Расширение зрачка;
- Потеря ориентации в пространстве.
Обморочные (синкопальные) состояния условно можно разделить на две наиболее встречающиеся формы (виды) обмороков:
- Нейрогенные – в основе которых лежит рефлекторное снижение постурального сосудистого тонуса;
- Обмороки, связанные с заболеваниями сердца и крупных (магистральных) сосудов.
Наиболее часто встречающаяся форма обморока, в основе которой лежит рефлекторное снижение периферического сосудистого тонуса в ответ на факторы внешней среды. Развитию обморока предшествует краткий период. За несколько секунд или минут перед потерей сознания отмечается ощущение дискомфорта, слабости в ногах, тошноты, зевоты, звона в ушах, потемнения в глазах. Вслед за этим человек падает или медленно оседает на пол. Для большинства таких обмороков характерно быстрое и полное восстановление сознания, удовлетворительное самочувствие после приступа.
К этой группе обмороков относятся:
- Вазодепрессорный – чаще возникает у молодых людей в ответ на действие определенных факторов – при боли, страхе, голодании, эмоциональном стрессе, виде крови, духоте, удалении зубов, внезапном сообщении о приятных или неприятных вещах. Это наиболее часто встречающийся вид обмороков, который не представляет серьезной угрозы здоровью и жизни.
- Ортостатический – возникает при резком изменении положения тела из горизонтального в вертикальное. В механизме возникновения этого состояния большую роль играет нарушение вегетативной нейрорегуляции. При тщательном обследовании таких пациентов врачи отмечают постоянные жалобы на чувство утомляемости по утрам, снижение работоспособности, постоянными головными болями и головокружениями. Ортостатические обмороки могут наблюдаться в период выздоровления после перенесенных простудных заболеваний, при длительном постельном режиме, в послеоперационный период, а так же при неправильном приеме некоторых лекарственных средств (нейролептиков, антидепрессантов).
- Вестибулярный – чаще наблюдается у детей и подростков с повышенной возбудимостью вестибулярного аппарата. Возникает во время морской прогулки или длительном пребывании на качелях. Обморок возникает внезапно, сознание восстанавливается довольно быстро.
- К этой же группе относят обмороки, возникающие при повышенной чувствительности каротидного синуса, при раздражении ветвей блуждающего нерва. При этом происходит резкое урежение частоты сердечных сокращений, снижение артериального давления и как следствие вторичная недостаточность кровоснабжения головного мозга. Такие обмороки чаще наблюдаются у лиц пожилого возраста, при резких поворотах головы, надавливании подушкой во время сна, при ношении тугих воротничков или галстуков.
- Ситуационные обмороки – могут возникать при длительном кашле, дефекации, мочеиспускании, длительном нахождении в горах, при занятиях спортом, в частности при поднятии штанги.
Как мы уже говорили, единичные обморочные эпизоды, по своей сути, для жизни не опасны. Но причины для тревоги есть, если обморок:
- Является следствием какого – либо заболевания сердца и сосудов;
- Сопровождается травмой головы;
- Повторяется регулярно и через короткие промежутки времени;
- Случается, у пожилых людей на фоне полного здоровья;
- Сопровождается исчезновением всех рефлексов глотания и дыхания.
В большинстве случаев диагноз можно установить на основании подробного опроса пациента, физикального обследования и регистрации ЭКГ. В некоторых случаях проводят позиционные пробы, иногда на фоне медикаментозной терапии.
При наличии заболеваний сердца: холтер мониторинг, ЭКГ, КТ или МРТ мозга, ангиография.
Последовательность действий при обмороке:
- Уложить пострадавшего в горизонтальное положение на ровную твердую поверхность на спину (в случае если положение тела не естественное после обморока);
- Придать возвышенное положение нижним конечностям, подложив под них подушку, рюкзак или просто скрученную в валик верхнюю одежду (при отсутствие данных вещей, попросить помощи или держать ноги самостоятельно);
- Освободить от стесняющей одежды шею и грудь, расстегнув тугие воротнички, верхние пуговицы на рубашках, блузках;
- Дать приток свежего воздуха, открыв форточки, двери или вынести пострадавшего на свежий воздух;
- Опрыскать лицо пострадавшего холодной водой;
- Дать понюхать ватку с нашатырным спиртом, растерев виски, заушные пространства, энергично растереть мочки уха.
- На помощь больному человеку придет и специальный массаж. Оказание помощи заключается в массировании подушечек пальцев на руках, в массировании определенных точек. Одна из них расположена под носовой перегородкой, другая – в центре складки под нижней губой.
- После восстановления сознания напоить человека крепким сладким чаем.
Если больной не приходит в сознание, то необходимо исключить черепно – мозговую травму (если имело место падение) или другие причины временной утраты сознания. Вызвать скорую помощь.
Никогда не следует:
- Сразу после обморока усаживать человека. Это может привести к повторному обморочному эпизоду.
- Оставлять человека одного и пытаться бежать за помощью. Лучше вызвать по телефону скорую помощь, и до приезда врача оказывать необходимые доврачебные мероприятия.
- Сразу после обморочного эпизода давать человеку, какие-либо лекарственные средства для повышения давления или иные без назначения врача скорой помощи.
- Отпускать человека одного домой без сопровождения, даже если человек уверяет, что чувствует себя замечательно.
- Разрешать человеку усаживаться за руль автомобиля.
- Бить, шлепать по щекам.
Для предотвращения повторных приступов при нейрогенных обмороках следует отказаться от вредных привычек, питаться сбалансировано, рационально. Физические нагрузки умеренные. Следует ввести в привычку ежедневные прогулки на свежем воздухе, не менее 1,5-2 часов. Рекомендуются занятия плаванием, специальные упражнения на наклонном столе, закаливание, массаж головы и шейно – воротниковой зоны. При стрессовых обмороках следует повышать эмоциональную устойчивость, нормализовать состояние вегетативной нервной системы. Народная медицина рекомендует заваривать чаи на основе травы мяты, мелисы, валерианы. Иногда требуются сеансы психотерапии, гипноз.
У больных с симптоматическими обмороками терапевтические мероприятия направлены на лечение тех заболеваний, которые являются причинами обмороков, например устранение аритмии.
Рекомендуем к просмотру видео, рассказывающее про необходимые доврачебные действия, как для взрослого так и для детей
Обморок (синкопе) — это спонтанная, или внезапная, условно кратковременная потеря сознания.
Разнообразие заболеваний, приводящих к обмороку, довольно широко. Они варьируются от самых распространённых, имеющих благоприятный прогноз, до крайне тяжёлых, возможно даже угрожающих жизни.
В связи с тем, что у человека, который находится без сознания, расслаблены мышцы языка, то язык может заблокировать проходимость дыхательных путей. Исходя из этого рекомендуемыми оказаниями первой помощи человеку до приезда скорой помощи является: перевод потерявшего сознание человека в горизонтальное положение, зафиксировать язык, поднять ноги выше головы для снабжения мозга большим объемом крови, открыть окна, можно бить по щекам, использовать нашатырный спирт дав понюхать его на расстоянии 2 см от носа и растереть виски.
Потеря сосудистого тонуса:
Уменьшение венозного возврата:
— повышение внутри грудного давления (например, при мочеиспускании, кашле)
— поздние сроки беременности.
Уменьшение объема циркулирующей крови ОЦК:
— гиповолемия (к примеру, при избыточном употреблении диуретиков, потери жидкости при рвоте, диарее, повышенном потоотделении.)
— внутреннее кровотечение (к примеру, при расслоении аорты).
Нарушения ритма сердца:
— гиперчувствительность каротидного синуса.
— стеноз аорты или лёгочной артерии;
— острая сердечная недостаточность (к примеру, при инфаркте миокарда).
Цереброваскулярные нарушения:
— транзиторная ишемическая атака;
— ишемический, геморрагический инсульт;
— ишемия в вертебробазилярном бассейне (к примеру, при синдроме обкрадывания подключичной артерии);
Другие возможные причины:
— приём ЛС (нитроглицерин, р-адреноблокаторы, верапамил, дилтиаземи многие другие);
Обмороки неизвестной этиологииу одного из пяти пациентовснеобъяснимымиобморокамиприсутствуетаритмия, а у одного из десяти наступаетлетальныйисходвтечениегода, как правиловнезапно.
— Острое, резкоеуменьшениямозгового (сужение мозговых,церебральныхсосудов) илисистемногокровотока (артериальнаягипотензия), которые могут сочетаться вместе.
— Потерясознания, развивающаяся на пятой-десятой секунде с гипоперфузией головного мозга.
— Восстановление нормального илиадекватногомозговогокровообращенияисознания.
По течению и риску развития жизнеугрожающих состояний обмороки разделяются на:
— благоприятные (имеющие низкий риск)
— неблагоприятные (имеющие высокий риск)
Пресинкопальный период – это период предвестников, нестабильный, быстропроходящий, кратковременный.
Собственно синкопе – это отсутствие сознания наблюдается на протяении от нескольких секунд, до четырех-пяти минут.
— Постсинкопальный – это период восстановления сознания и ориентации человека длительностью в несколько секунд.
В развитии обморока выделяют три периода:
Чаще всего у людей наблюдают вазовагальные обмороки, характерными признаками которых являются головокружение, потемнение в глазах, холодный пот, потерю мышечного тонуса, бледность, брадикардию, когда больной медленно опускается на землю или падает. Возникают обмороки абсолютно в любом возрасте, но чаще в молодом возрасте как ответ на внезапный эмоциональный стресс, боль, испуг, при переходе в вертикальное положение и др. В некоторых случаях им предшествует абсолютно различная симптоматика, имеющая название липотимией. К ней относят следующие симптомы: слабость, тошнота, рвота, потливость, головная боль, головокружение, нарушения зрения, шум в ушах, зевота, предчувствие неминуемого падения. Восстановление сознания происходит быстро, ориентация восстанавливается сразу, однако несмотря на это, еще какое-то время сохраняется тревожность особенно, если обморок развился первый раз в жизни, адинамичность, вялость, чувство разбитости.
Если обморок обусловлен органической патологией, возможно наличием других клинических симптомов.
Прогнозируемо неблагоприятные признаки:
— Возникновение во время физической нагрузки — аортальный стеноз; кардиомиопатия; лёгочная гипертензия; стеноз лёгочной артерии; врождённые пороки сердца
— При наколне головы в сторону- Гиперчувствительность каротидного синуса
— При подъеме рук — синдром обкрадывания подключичной артерии
— При мочеиспускании — Обструкция шейки мочевого пузыря; феохромоцитома
— При кашле — заболевания лёгких, чаше у курящих, склонных к ожирению и алкоголизму
— Ортостатический коллапс — Длительный постельный режим; лихорадка и
— Дегидратация; приём диуретиков и нитратов
— Боль в грудной клетке и/или одышка; артериальная гипотензия — инфаркт миокарда; ТЭЛА; расслоение аорты
— Разница в значениях АД и наполнения пульса — Расслоение аорты
— Сердцебиение, «перебои» в работе сердца; нет тошноты и рвоты; неправильный ритм; медленный пульс — Аритмии
— Медленный пульс; диссоциация между верхушечным толчком и пульсом на сонной артерии; снижение или отсутствие II тона, систолический шум, проводящийся на сонные артерии — Аортальный стеноз
— Сахарный диабет в анамнезе — Гипогликемия
— Приступы ночью в положении лёжа; прикусывание языка; дезориентация после приступа — Эпилепсия
— Очаговые, общемозговые и менингеальные симптомы — Острое нарушение мозгового кровообращения (ОНМК)
— Внезапная интенсивная головная боль — Субарахноидальное кровоизлияние; ОНМК
— ЧМТ — Сотрясение или ушиб головного мозга, в том числе субдуральная или эпидуральная гематома
— Кожная сыпь, ангионевротический отёк — Анафилактический шок
— Боли в животе; артериальная гипотензия в горизонтальном положении — Внутреннее кровотечение; эктопическая
— Первая помощь — перевод в горизонтальное положение с поднятыми ногами.
— Помогите больному свободно дышать — расстегните стесняющую одежду.
— Осторожно поднесите к ноздрям больного на 0,5—1 с небольшой кусок ваты или марли, смоченной раствором аммиака (нашатырным спиртом).
— При длительном отсутствии сознания — стабильное положение на боку.
— Если больной перестаёт дышать, начните сердечно-лёгочную реанимацию
— Найти те препараты, которые больной принимает, и подготовить их к приезду бригады СМП
— Не оставляйте больного без присмотра
КРИТЕРИИ ДИАГНОСТИКИ
— Определение степени нарушения сознания
— Начало заболевания
— Кожа и слизистые оболочки
— Характер дыхания, частота
— Тонус мышц и глазных яблок
— Наличие патологических рефлексов
— Запах изо рта
— Судороги
— Пульс, артериальное давление
— ЭКГ
— Исключить внутреннее кровотечение за побочными признаками
Признаки клинической смерти, алгоритм сердечно-легочной реанимации, оказание первой неотложной помощи, послереанимационная поддержка.
Этиология и патогенез. Классификация. Клиническая картина. Рекомендации по уходу. Оказание помощи.
источник
- вазо-вагальный синдром, в основе которого лежит рефлекторная дилятация периферических вен; характеризуется внезапным развитием синусовой брадикардии. бледностью, резким снижением артериального давления, потере сознания может предшествовать появление дурноты, слабости, тошноты; развивается нередко у здоровых людей при виде крови, под влиянием боли или сильных эмоций, а также различных диагностических и лечебных процедур (бронхоскопия гастроскопия интубация трахеи и др.);
- ортостатическая гипотония (при нейроциркуляторной дистонии гипотензивного типа, гипокинезии, анемии, двусторонней симпатэктомии, лечении ганглиоблокаторами);
- острое уменьшение объема циркулирующей крови (внутреннее кровотечение, удаление большого количества асцитической жидкости, обильный диурез после применения сильнодействующих мочегонных средств и др.);
- нарушения ритма сердца, сопровождающиеся резким снижением минутного объема (желудочковая тахикардия, фибрилляция желудочков, полная АВ-блокада с синдромом Морганьи-Адемса-Стокса);
- резкое снижение сердечного выброса при пороках сердца (стеноз устья аорты при физической нагрузке, митральный стеноз при наличии шаровидного тромба в левом предсердии);
- синдром аортальной дуги (стеноз или окклюзия общей сонной артерии, поражение позвоночных артерий, расслаивающая аневризма аорты);
- повышенная активность каротидного синуса (сдавливание его вызывает вазодила-тацию, брадикардию, снижение АД);
- острая легочная гипертензия (при ТЭЛА, приступах кашля);
- гипогликемия, гипервентиляция;
- первичные заболевания нервной системы (эпилепсия истерия, опухоль мозга, инсульт, травма мозга).
Клиника: потеря сознания возникает внезапно, или ей предшествует головокружение, слабость, дурнота. Больной падает или медленно оседает на пол (землю). Отмечаются бледность, низкое артериальное давление, слабого наполнения пульс (частота и ритм зависят от причины, вызвавшей обморок). Зрачки узкие, реагируют на свет. Горизонтальное положение больного способствует улучшению кровоснабжения мозга, сознание возвращается, кожа розовеет, наполнение пульса улучшается артериальное давление нормализуется.
Обморок следует дифференцировать с внезапной остановкой кровообращения (в отличие от последней при обмороке пульс на крупных артериях и тоны сердца сохраняются). Данные аускультации сердца, ЭКГ-данные позволяют установить нарушения сердечного ритма и проводимости, признаки порока сердца, патологию аорты или функциональные изменения.
Анамнез помогает установить внутреннее кровотечение у больного язвенной болезнью. Удушье и синюшность свидетельствуют о наличии тромбоэмболии легочной артерии. Гиперемия лица, замедленное хриплое дыхание, артериальная гипертензия позволяют заподозрить нарушение мозгового кровообращения
Неотложная помощь: необходимо уложить больного горизонтально на спину, приподнять ноги, расстегнуть воротник, поднести к носу тампон, смоченный нашатырным спиртом, опрыскать лицо холодной водой, похлопать по щекам. Если этого недостаточно, под кожу вводят 1 мл 10% раствора кофеина или 2 мл кордиамина.
При брадикардии внутривенно или внутримышечно вводят 0,5-1 мл 0,1% раствора атропина. Если обморок обусловлен органическим заболеванием, необходима госпитализация в специализированное отделение (с учетом профиля заболевания). При функциональной природе обморока госпитализация не требуется.
Коллапс — наиболее тяжелая форма острой сосудистой недостаточности, характеризующаяся резким снижением АД и расстройством периферического кровообращения. Отличается от шока отсутствием признаков сердечной недостаточности (застоя в легких нет, шейные вены спавшиеся). Наиболее частые причины; острые инфекции, кровопотеря, интоксикации, аллергические реакции, передозировка гипотензивных средств, потеря жидкости, острая (обострение хронической) недостаточность надпочечников.
Клиника: общее состояние тяжелое, черты лица заостренные, кожа бледная адинамия, холодный пот, понижение температуры конечностей. Пульс частый, малого наполнения, АД резко снижено (может не определяться).
Неотложная помощь: внутривенно капельно полиглюкин 500 мл, реополиглюкин 400-800 мл, преднизолон 90-120 мг (или гидрокортизон 125-250 мг), норадреналин (2-3 мл 0,2% раствора).
При надпочечниковой недостаточности: кроме глюкокортикоидов внутримышечно вводят 2 мл 0,5% масляного раствора дезоксикортикостеронацетата.
Срочная госпитализация бригадой интенсивной терапии в специализированное отделение (блок интенсивной терапии) больницы с учетом профиля основного заболевания.
источник
Обморок — «синкопе»(греч. synkopё — обрубание, сокращение) — внезапная непродолжительная потеря сознания вследствие преходящей ишемии головного мозга. Возникает рефлекторно. Является наиболее легкой формой острой сосудистой недостаточности.
Этиология, патогенез обморока. Ведущим фактором в генезе обмороков служит снижение АД до уровня, при котором не обеспечивается достаточная перфузия мозга. Выделяют 3 основных патогенетических звена развития обморока:
- 1) падение АД вследствие уменьшения периферического сосудистого сопротивления при системной вазодилятации (например: психогенные обмороки, обусловленные гиперактивностью п. уадиз, ортостатическая гипотензия).
- 2) нарушения ритма сердца ( например: синдром Морганьи-Эдемса- Стокса).
- 3) уменьшение содержания в крови 02, т.е. гипоксемия.
Симптомы, течение обморока. Различают:
- 1) обморочную реакцию (липотимию) и
- 2) собственно обморок.
Липотимия характеризуется внезапным легким затуманиванием сознания, головокружением, звоном в ушах, тошнотой, похолоданием рук и ног. Объективно отмечается резкая бледность кожных покровов, легкий цианоз губ, расширение зрачков, малый пульс, снижение АД. Пароксизм липотимии длится несколько секунд.
Собственно обморок начинается с симптомов липотимии, за которыми следует потеря сознания. Больной медленно падает (оседает). Пульс малый или совсем не определяется. АД резко снижено. Дыхание поверхностное, сухожильные и кожные рефлексы не вызываются. Длительность потери сознания 10-30 секунд. После обморока некоторое время сохраняется общая слабость, тошнота, дискомфорт в брюшной полости. Самый частый вариант обморока:
а) вазовагальный обморок — провоцируется отрицательными эмоциями и болью, духотой, длительным стоянием, резким переходом из горизонтального положения в вертикальное. Обследование больных в межприступном периоде нередко выявляет астено-невротический синдром, артериальную гипотонию, лабильность .пульса.
К сравнительно редким вариантам обморока относятся .
б) беттолипсия — обморок возникает на высоте затяжного кашля у больных с хроническими заболеваниями легких, по-видимому, вследствие повышения давления в грудной полости и затруднения оттока крови из полости черепа.
в) никтурические обмороки — чаще наблюдаются у мужчин и проявляются внезапной потерей сознания и падением после акта мочеиспускания ночью или утром, они возникают вследствие ишемии мозга, вызванной приливом крови к органам брюшной полости.
При вазовагальном обмороке медикаментозного лечения не требуется, необходимо уложить больного, освободить от стесняющей одежды. При симптоматических обмороках производится терапия основного заболевания. Прогноз благоприятный, однако, частоту вазовагальных обмороков уменьшить удается редко, т.к. их развитие обычно связано с конституциональной склонностью к парасимпатическим (вагусным) реакциям.
Д. А. Еникеев, Патофизиология экстремальных и терминальных состояний. 1997г.
источник
Обморок– внезапная потеря сознания вследствие снижения обмена в-в в головном мозге, вызвана уменьшением кровоснабжения.
Симптомы: головокружение, расплывчатое зрение, общая слабость, звон в ушах, тошнота, подкашивание ног и падение.
Длительность обморока – от неск. Сек. До 1-3 мин.
Сознание быстро восстанавливается в горизонт. Положении тела, т.к. увеличивается приток крови к мозгу, но иногда состояние восстанавливается медленно (в течение нескольких минут) в таком случае нужно под ноги положить валик и дать понюхать салфетку смоченную нашатырным спиртом. Можно брызнуть на лицо холодной водой., обеспечить дополнительный приток свежего воздуха (расстегнуть одежду).
Коллапс – острая сосудистая недостаточность, характеризующаяся снижением артериального давления вследствие падения сосудистого тонуса, уменьшения сердечного выброса и резкого уменьшения объема циркулирующей крови.
Коллапс сопровождается гипоксией всех тканей и органов, снижением обмена в-в и угнетением жизненно важных функций организма.
Причины: болезни сердца и сосудов, интоксикации, нарушение регуляции сосудистого тонуса при передозировке лекарств, при шоке, при заболевании центральной нервной системы, эндокринной системы.
Симптомы: быстропрогрессирующая слабость, головокружение, зябкость, ослабление зрения, шум в ушах, чувство страха.
Сознание больного сохранено, но он безучастен к окружающим. Кожные покровы резко бледные, лицо землистого цвета, покрыто холодным липким потом, температура тела снижена, дыхание поверхностное, учащено, пульс слабый, учащенный.
При углублении коллапса затемняется сознание, уменьшаются рефлексы.
При неоказании ПП – смерть.
Неотложная помощь при коллапсе:
· Обеспечить больному полный покой и горизонтальное положение без подголовника, без подушки, с несколько приподнятыми ногами
· Тепло укутать больного, к ногам приложить грелку и обеспечить доступ свежего воздуха.
Больные с коллапсом, возникшие во внебольничных условиях должны быть госпитализированы в отделение интенсивной терапии.
Ишемическая болезнь сердца: причины, факторы риска.
ИБС вызвана недостаточным кровоснабжением сердечной мышцы.
Причины: атеросклероз коронарных сосудов и образование тромбов
ИБС может быть обусловлена спазмом коронарных сосудов. При ИБС повышена вязкость крови.
Факторы риска: артериальная гипертензия, курение, избыточная масса тела, нарушение углеводного обмена, сахарный диабет, гиподинамия.
Неизменяемые факторы риска: возраст старше 50-ти лет, мужской пол, наследственная предрасположенность. На Ибс приходится более 50% заболеваний.
Внезапная сердечная смерть, стенокардия, инфаркт миокарда, постинфарктный кардиосклероз.
Причины, симптомы и первая помощь при остром коронарном синдроме (стенокардии, инфаркте миокарда).
Стенокардия является наиб. типичным и распространенным проявлением ИБС. Основным симтомом стенокардии явл. приступ боли, который локализуется в загрудинной области или области сердца. Боль распространяется в левую руку, левую лопатку, иногда в спину. Кроме приступа боли больные отмечают чувства сдавления и жжения за грудиной. Боль может быть легкой и непереносимо сильной, сопроваждаться чувством страха смерти. Больной бледен, снижается температура тела, кожа бледная, влажная, дыхание частое поверхностное, частый пульс, продолжительность не привышает 10 минут.
Различают 2 варианта стенокардии: стабильную и нестабильную.
При стабильной стенокардии боли возникают только при физической нагрузке.
При нестабильной боли возникают в покое и появляется отдышка.
Если приступ длится несколько часов, то он может привести к инфаркту миокарда.
ПП: нужно обеспечить полный физический и психический покой, сидячее положение, декарства, расш. Просвет коронарной артерии и восстан. Кровоснабжение. (валидол)
Чтобы подтвердить стенокардию нужно использовать электрокардиограф
- Причины и первая помощь при нарушениях мозгового кровообращения.
Заболевания, которые приводят к острым нарушениям мозгового
кровообращения (ОНМК) являются:
5. атеросклероз сонных артерий.
1. курение, употребление алкоголя,
2. низкая физическая активность,
3. питание с употреблением значительного количества животных жиров.
Признаки ишемического инсульта:
1. постепенное развитие заболевания, чаще ночью;
4. паралич конечностей на стороне, противоположной очагу.
Признаки геморрагического инсульта:
1. внезапная потеря сознания;
5. ассиметрия лица на стороне, противоположной кровоизлиянию;
1. создать физический покой;
2. увлажненный кислород или обеспечить доступ свежего воздуха;
3. следить, чтобы не было затекания в трахею пенистой слюны;
источник
Статья «Обмороку детей»находится
в разделе 14 «Неотложные состояния в педиатрии»
Обморок (синкопе) — внезапная кратковременная потеря сознания. Спектр заболеваний, приводящих к обмороку, довольно широк и варьирует от распространённых, имеющих благоприятный прогноз, до тяжёлых, угрожающих жизни.
Причиныобморока разнообразны.
• Потеря сосудистого тонуса:
o ортостатический обморок.
• Снижение венозного возврата:
o повышение внутри грудного давления (например, при кашле, мочеиспускании);
o поздние сроки беременности.
• Уменьшение ОЦК:
o гиповолемия (например, при избыточном употреблении диуретиков, потери жидкости при потоотделении, рвоте и диарее);
o внутреннее кровотечение (например, при расслоении аорты).
• Нарушения ритма сердца: а тахикардия; о брадикардия; а гиперчувствительность каротидного синуса.
o стеноз аорты или лёгочной артерии;
o острая сердечная недостаточность (например, при инфаркте миокарда).
o транзиторная ишемическая атака;
o ишемический, геморрагический инсульт;
o ишемия в вертебробазилярном бассейне (например, при синдроме обкрадывания подключичной артерии);
o субарахноидальное кровоизлияние.
o приём ЛС (нитроглицерин, бетта-адреноблокаторы, верапамил, дилтиазем и многие другие);
• Обмороки неясной этиологии (у 1 из 5 пациентов с необъяснимыми обмороками присутствует аритмия; у 1 из 10 наступает летальный исход в течение года, часто внезапно).
Самый частый патогенез обморока:
• острое возникновение уменьшения мозгового (сужение церебральных сосудов) и/или системного кровотока (артериальная гипотензия);
• снижение постурального тонуса с расстройствами сердечно-сосудистой и дыхательной деятельности;
• потеря сознания, развивающаяся на 5-10-й секунде с гипоперфузией головного мозга;
• активация вегетативных центров, регулирующих кровообращение;
• восстановление адекватного мозгового кровообращения и сознания.
Классификация.По течению и риску развития жизнеугрожающих состояний обмороки подразделяют на доброкачественные (низкий риск) и прогностически неблагоприятные (высокий риск).
В развитии обморока выделяют три периода:
• пресинкопальный — период предвестников; непостоянный, от нескольких секунд до нескольких минут;
• собственно синкопе — отсутствие сознания длительностью 5—22 сек (в 90% случаев) и редко до 4-5 мин;
• постсинкопальный — период восстановления сознания и ориентации длительностью несколько секунд.
Чаще всего наблюдают вазовагальные обмороки, характерные признаки которых включают головокружение, «потемнение в глазах»; холодный пот; бледность; брадикардию; потерю мышечного тонуса (больной медленно опускается на землю или падает). Возникают обмороки в любом возрасте, но чаще в молодом в ответ на внезапный эмоциональный стресс, боль, испуг, при переходе в вертикальное положение и др. В ряде случаев им предшествует разнообразная симптоматика, которую называют липотимией (слабость, тошнота, рвота, потливость, головная боль, головокружение, нарушения зрения, шум в ушах, зевота, предчувствие неминуемого падения). Восстановление сознания происходит быстро, ориентация восстанавливается сразу же, однако некоторое время сохраняется тревожность, испуг (в особенности, если обморок развился впервые в жизни), адинамичность, вялость, чувство разбитости.
Если обморок обусловлен органической патологией, возможно наличие других клинических симптомов.
Прогностически неблагоприятные признаки:
•боль в грудной клетке;
•пароксизмальная тахикардия с ЧСС больше 160 в минуту;
•брадикардия с ЧСС меньше 40 в минуту;
•внезапная интенсивная головная боль;
•боль в животе;
•артериальная гипотензия, сохраняющаяся в горизонтальном положении;
•изменения на ЭКГ (за исключением неспецифических изменений сегмента ST);
•очаговые, общемозговые и менингеальные симптомы;
•отягощённый анамнез (наличие застойной сердечной недостаточности, эпизодов желудочковой тахикардии и др.);
Внезапная потеря сознания также может быть при эпилепсии, ЧМТ, интоксикациях, опухолях головного мозга, остром нарушении мозгового кровообращения и др. (табл. 5-8).
Клинические признаки, указывающие на возможную причину утраты сознания
| Клинические признаки | Возможная причина |
| Возникновение во время физической нагрузки | Аортальный стеноз; кардиомиопатия; лёгочная гипертензия; стеноз лёгочной артерии; врождённые пороки сердца |
| При запрокидывании головы в сторону | Гиперчувствительность каротидного синуса |
| При подъёме рук | Синдром обкрадывания подключичной артерии |
| При мочеиспускании | Обструкция шейки мочевого пузыря; феохромоцитома |
| При кашле | Заболевания лёгких, чаще у курящих, склонных к ожирению и алкоголизму |
| Ортостатический коллапс | Длительный постельный режим; лихорадка и дегидратация; приём диуретиков и нитратов |
| Боль в грудной клетке и/или одышка; артериальная гипотензия | Инфаркт миокарда; ТЭЛА; расслоение аорты |
| Разница в значениях АД и наполнения пульса | Расслоение аорты |
| Сердцебиение, «перебои» в работе сердца; нет тошноты и рвоты; неправильный ритм; медленный пульс | Аритмии |
| Медленный пульс; диссоциация между верхушечным толчком и пульсом на сонной артерии; снижение или отсутствие II тона, систолический шум, проводящийся на сонные артерии | Аортальный стеноз |
| Сахарный диабет в анамнезе | Гипогликемия |
| Приступы ночью в положении лёжа; прикусывание языка; дезориентация после приступа | Эпилепсия |
| Очаговые, общемозговые и менингеальные симптомы | Острое нарушение мозгового кровообращения (ОНМК) |
| Внезапная интенсивная головная боль | Субарахноидальное кровоизлияние; ОНМК |
| ЧМТ | Сотрясение или ушиб головного мозга; субдуральная/эпидуральная гематома |
| Кожная сыпь, ангионевротический отёк | Анафилактический шок |
| Боли в животе; артериальная гипотензия в горизонтальном .положении | Внутреннее кровотечение; эктопическая беременность |
| Беременность | Преэклампсия, эклампсия. |
•Первая помощь — перевод в горизонтальное положение с поднятыми ногами.
•Помогите больному свободно дышать — расстегните стесняющую одежду.
•Осторожно поднесите к ноздрям больного на 0,5—1 с небольшой кусок ваты или марли, смоченной раствором аммиака (нашатырным спиртом).
• При длительном отсутствии сознания — стабильное положение на боку.
• Если больной перестаёт дышать, начните сердечно-лёгочную реанимацию (см. статью «Сердечно-лёгочная реанимация у взрослых»).
•Найдите те препараты, которые больной принимает, и подготовьте их к приезду бригады СМП.
источник
Эпидемиология и классификация синкопальных состояний (синкопа, обморок). Этиология обмороков. Транзиторная гипоперфузия головного мозга. Характеристика рефлекторных, кардиогенных, цереброваскулярные обмороков. Факторы, влияющие на церебральный кровоток.
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Размещено на http://www.allbest.ru/
1. Эпидемиология синкопальных состояний
2. Классификация синкопальных состояний
3. Этиология и патогенез обмороков
Синкопальное состояние (синкопа, обморок) — симптом, проявляющийся внезапной, кратковременной потерей сознания и сопровождающийся падением мышечного тонуса. Возникает в результате транзиторной гипоперфузии головного мозга.
У пациентов при синкопе наблюдаются бледность кожных покровов, гипергидроз, отсутствие спонтанной активности, гипотензия, похолодание конечностей, слабый пульс, частое поверхностное дыхание. Продолжительность синкопе — обычно около 20 сек. После обморока состояние пациента как правило восстанавливается быстро и полностью, однако отмечаются слабость, утомляемость. У пожилых пациентов может наблюдаться ретроградная амнезия. Синкопальные и предсинкопальные состояния регистрируют у 30% людей по крайней мере однократно.
1. Эпидемиология синкопальных состояний
Ежегодно в мире регистрируется около 500 тыс. новых случаев синкопальных состояний. Из них примерно 15% — у детей и подростков в возрасте до 18 лет. В 61-71% случаев в этой популяции регистрируются рефлекторные синкопальные состояния; в 11-19% случаев — обмороки вследствие цереброваскулярных заболеваний; в 6% — синкопе, вызванные сердечно-сосудистой патологией.
Частота возникновения синкопальных состояний у мужчин в возрасте 40-59 лет составляет 16%; у женщин в возрасте 40-59 лет — 19%, у людей в возрасте старше 70 лет — 23%. Примерно 30% населения в течение жизни переносят хотя бы одни эпизод синкопе. В 25% случаев синкопе повторяются.
2. Классификация синкопальных состояний
· обыкновенный обморок (у молодых людей);
· злокачественный вазовагальный синдром (обычно у пожилых).
2.Ситуационные (ваговагальные или висцеральные рефлекторные)
Возникают при виде крови, во время кашля, чихания, глотания, дефекации, мочеиспускания, после физической нагрузки, приема пищи, при игре на духовых инструментах, во время занятий тяжелой атлетикой.
· Ортостатические синкопе (вызванные недостаточностью автономной регуляции).
— Ортостатические синкопе при синдроме первичной недостаточности автономной регуляции (множественная системная атрофия, болезнь Паркинсона с недостаточностью автономной регуляции).
— Ортостатические синкопе при синдроме вторичной недостаточности автономной регуляции (диабетическая нейропатия, амилоидная нейропатия).
— Постнагрузочные ортостатические синкопе.
— Постпрандиальные (возникающие после приема пищи) ортостатические синкопе.
· Ортостатические синкопе, вызванные приемом лекарственных препаратов или алкоголя.
· Ортостатические синкопе, вызванные гиповолемией (при болезни Аддисона, кровотечениях, диарее).
· Аритмогенные (вследствие нарушений ритма)
Брадиаритмические — брадикардии, поперечные блокады сердца; нарушение функции имплантированного водителя ритма; тахикардитические — наджелудочковые и желудочковые тахикардии; лекарственные брадикардия и тахиаритмии.
· Коронарогенные (вследствии ишемических реакций, сопровождающихся малым выбросом крови из сердца)
Острый коронарный синдром, острый инфаркт миокарда; приступ стенокардии с обширной зоной ишемии; ишемические и постинфарктные кардиопатии; тромбоэмболия легочной артерии, расслаивающая аневризма аорты, легочная гипертония
· Обструктивные — развиваются при наличии механических препятствий наполнению сердца кровью или сердечному выбросу
Аортальный стеноз; субаортальный стеноз; стеноз легочной артерии; миксома предсердия, опухоли; шаровидный тромб предсердии; дисфункция искусственного клапана.
III. Цереброваскулярные обмороки — обусловлены пережатием сосуда, кровоснабжающего, как верхнюю конечность, так и часть мозга
Существуют также несинкопальные состояния, которые диагностируют как синкопе.
· Несинкопальные состояния, протекающие с частичной или полной потерей сознания.
— Метаболические нарушения (вызванные гипогликемией, гипоксией, гипервентиляцией, гиперкапнией).
— Вертебробазилярные транзиторные ишемические атаки.
· Несинкопальные состояния, протекающие без потери сознания.
— Катаплексия (кратковременное расслабление мышц, сопровождающееся падением больного; возникает обычно в связи с эмоциональными переживаниями).
— Транзиторные ишемические атаки каротидного генеза.
— Если причиной транзиторных ишемических атак являются расстройства кровотока в каротидных артериях, то потеря сознания регистрируется при нарушении перфузии ретикулярной фармации головного мозга.
синкопальный обморок лечение гипоперфузия
Причинами синкопальных состояний могут быть различные патологические состояния: кардиоваскулярные, неврологические заболевания, психические болезни, метаболические и вазомоторные нарушения. В 38-47% случаев причину синкопальных состояний установить не удается.
В основе патогенеза синкопальных состояний — внезапно развившаяся транзиторная церебральная гипоперфузия.
В норме уровень церебрального кровотока составляет 50-60 мл/100г ткани/мин. Для поддержания этого показателя требуется 12-15% минутного объема сердца; минимальный уровень оксигенации крови при этом составляет 3, 3-3, 5 мл/О2/мин. Быстрое уменьшение мозгового кровотока до 20 мл/100г ткани/ мин., и снижение уровня оксигенации крови приводит к возникновению синкопе. Резкое прекращение церебрального кровотока в течение 6-8 с. является причиной полной потери сознания.
— Состояние тонуса сосудистой стенки.
— Длительная и выраженная вазодилатация (вследствие стресса) может способствовать снижению АД и приводить к возникновению рефлекторных синкопе.
— Уровень системного артериального давления.Уровень давления в церебральных сосудах зависит от показателей системного АД. В ходе проведения тилт-тестов было установлено, что синкопе возникают при снижении уровня систолического АД до 60 мм рт.ст.
— Вазомоторная нестабильность и резкое падение системного давления приводят к вазодепрессорным синкопе.
— Частота сердечных сокращений.
Причинами снижения минутного объема сердца могут быть:
— Механические препятствия на пути выхода крови из желудочков, которые наблюдаются при аортальнм стенозе, миксоме предсердия, гипертрофической кардиомиопатии, инфаркте миокарда.
— Аритмии, приводящие к гемодинамическим нарушениям (желудочковая тахикардия, фибрилляция желудочков).
— Уровень системного сосудистого сопротивления.
Повышение резистентность церебральных сосудов может приводить к гипоперфузии головного мозга. Кроме того, у пациентов с вегетативными нейропатиями нарушена способность к поддержанию сосудистого тонуса в вертикальном положении тела, что является причиной возникновения ортостатической гипотензии и синкопе. Аналогичные нарушения наблюдаются у больных, принимающих вазоактивные препараты.
Уровень церебральной перфузии может быть нарушен у пациентов с субарахноидальными кровоизлияниями, ишемическими инсультами, мигренью.
— Нарушения метаболизма глюкозы.
Диагностируются при возникновении эпизодов потери сознания у пациентов с сахарным диабетом. Нарушения обмена глюкозы приводят к изменениям метаболизма головного мозга.
— Снижение уровня оксигенации крови.
Механизмами, способствующими поддержанию адекватной оксигенации тканей головного мозга, являются:
— Способность цереброваскулярного русла к ауторегуляции, благодаря чему сохраняется адекватный уровень мозгового кровотока независимо от воздействия различных факторов.
— Местные механизмы контроля вазодилатации в зависимости от уровня кислорода в крови.
— Регуляция параметров ЧСС, сократимости сердечной мышцы, системного сосудистого сопротивления со стороны барорецепторов артерий.
— Поддержание объема циркулирующей крови.
У людей пожилого возраста, страдающих сахарным диабетом, артериальной гипертензией, уровень церебральной перфузии снижен.
Патофизиологические механизмы различных видов синкопальных состояний.
1. Вазодепрессорные/вазовагальные синкопе.
Возникают в 40% случаев, в результате транзиторной недостаточности вегетативной регуляции сердечно-сосудистой системы. Начинаются с повышения тонуса симпатической нервной системы и сопровождаются увеличением показателей АД, ЧСС и системной сосудистой резистентности. В дальнейшем повышается тонус блуждающего нерва, приводя к гипотензии.
Возникают, как правило, у пациентов пожилого возраста, у которых существует несоответствие между объемом циркулирующей крови и нестабильностью (или снижением) вазомоторной функции. Кроме того, многие пациенты пожилого возраста принимают гипотензивные препараты, вазодилататоры, антипаркинсонические средства, которые способствуют возникновению ортостатических синкопе.
Диагностируются в 18-20% случаев. Основная причина — снижение минутного выброса сердца в результате уменьшения ударного объема сердца или ЧСС.
Возникают при цереброваскулярных заболеваниях, метаболических нарушениях (гипогликемии, гипоксемии), приеме лекарственных препаратов. У пожилых пациентов синкопе часто обусловлены транзиторными ишемическими атаками (ТИА). Если причиной ТИА являются расстройства кровотока в каротидных артериях, то потеря сознания регистрируется при нарушении перфузии ретикулярной фармации головного мозга.
Периоды развития синкопального состояния:
1) Пресинкопальный (липотимия, предобморок) период
Возникновению синкопального состояния могут предшествовать продромальные симптомы: тошнота, слабость, головокружение, бледность (или серый оттенок) кожных покровов, потливость. Период предвестников — непостоянный, от нескольких секунд до нескольких минут. Клинические проявления предобморока — головокружение, головная боль, боли или неприятные ощущения в грудной клетке, боль в животе, сердцебиение, ощущение «остановки», «замирания» сердца; чувство нехватки воздуха; звон в ушах; потемнение перед глазами.
2) Собственно синкопе (обморок)
Отсутствие сознания длительностью 5-20 сек (в 90% случаев), редко — длительнее. Спонтанная активность отсутствует. Иногда может быть непроизвольное мочеиспускание. Клинические проявления: бледность, цианоз кожных покровов; сухость кожи, гипергидроз; мышечный тонус снижен, может быть прикус языка (редко), зрачки расширены.
3) Постсинкопальный период.
После приступа сознание больного быстро восстанавливается (если не наступила внезапная смерть в результате развития фибрилляции желудочков или асистолии), однако могут сохраняться головная боль, головокружение, спутанность сознания. Период восстановления сознания и ориентации, продолжительность длительностью в несколько секунд. Клинические проявления — головная боль; головокружения; неприятные ощущения в грудной клетке; затруднение дыхания; сердцебиение; общая слабость.
Клинические особенности различных видов синкопальных состояний.
Вазодепрессорные/вазовагальные синкопе. Возникают на фоне эмоционального стресса, в людных помещениях, при длительном стоянии, при необходимости соблюдать постельный режим в течение продолжительного периода времени, на высоте болевого синдрома, при приеме пищи.
Перед эпизодом потери сознания могут наблюдаться продромальные симптомы: у пациента появляются слабость, тошнота, схваткообразные боли в животе. Приступ возникает в положении лежа, может продолжаться до 30 мин.
Быстрая и кратковременная потеря сознания сопровождается падением постурального тонуса.
Предрасполагающие факторы вазодепрессорных/вазовагальных синкопе: умеренная кровопотеря (возникают у 5% здоровых доноров), анемия, повышение температуры тела.
Ортостатические синкопальные состояния. Симптомами ортостатической гипотензии являются: чувство головокружения, тошнота, синкопе, которые возникают в течение первых 3 минут после принятия вертикального положения тела. Эти проявления исчезают при возвращении в исходное (горизонтальное) положение тела.
Кардиогенные синкопальные состояния. Эпизоду потери сознания предшествуют слабость, учащенное сердцебиение, боль в грудной клетке. Синкопальное состояние возникает, когда пациент стоит или сидит. Вариантами кардиогенных синкопальных состояний могут быть бради- или тахиаритмии. В этих случаях необходимо проводить дифференциальную диагностику между синкопальным состоянием и синдромом Адамса-Морганьи-Стокса (внезапно наступающий коллапс с потерей сознания на несколько секунд, с тахи- или брадикардией).
Цереброваскулярные синкопальные состояния. Возникают при цереброваскулярных заболеваниях, метаболических нарушениях (гипогликемии, гипоксемии), приеме лекарственных препаратов. У пожилых пациентов часто обусловлены транзиторными ишемическими атаками. Потеря сознания вызвана нарушением перфузии ретикулярной фармации, если причиной транзиторных ишемических атак являются расстройства кровотока в каротидных артериях. В случаях, когда причиной транзиторных ишемических атак являются расстройства кровотока в бассейне вертебро-базилярной артерии, помимо потери сознания появляются такие симптомы, как диплопия, дизартрия, общая слабость, двусторонние нарушения остроты зрения, головокружение.
В большинстве случаев обмороки не свидетельствуют о серьезных заболеваниях, однако в первую очередь всегда необходимо исключить состояния, требующие экстренного лечения. Среди них — массивное внутреннее кровотечение, инфаркт миокарда (в том числе безболевой) иаритмии.
Внезапный обморок без видимых причин у пожилого человека может быть следствием полной АB-блокады или тахиаритмии.
Отсутствие каких-либо изменений в межприступный период не исключает диагноз.
Во время обморока или предобморочного состояния больному необходимо придать положение, обеспечивающее максимальный мозговой кровоток. Если больной сидит, его голову опускают между колен. Лучше положить больного на спину. Тугую одежду расстегивают. Голову поворачивают так, чтобы язык не западал и не препятствовал дыханию. Полезны раздражающие воздействия — брызнуть водой в лицо или приложить к лицу и шее смоченное холодной водой полотенце. При низкой температуре окружающей среды больного укутывают теплым одеялом. Поскольку обморок часто сопровождается рвотой, для предотвращения аспирации голову поворачивают в сторону. Пока сознание не восстановилось, нельзя давать что-либо больному через рот. Вставать можно только после того, как исчезнет ощущение общей слабости. После того как больной встал, за ним необходимо несколько минут наблюдать.
Поскольку важную роль в патогенезе вазовагальных обмороков играет стимуляция бета-адренорецепторов и чрезмерное усиление сердечных сокращений, с профилактической целью назначают бета-адреноблокаторы или дизопирамид. Эти препараты обычно хорошо переносятся, так как вазовагальные обмороки обычно развиваются на фоне нормальной систолической функции левого желудочка. Назначают также теофиллин, скополамин и эфедрин. ЭКС для профилактики обмороков показана лишь в том случае, когда они обусловлены не столько расширением артериол, сколько выраженной брадикардией или асистолией.
Профилактика обмороков определяется их патогенезом.
Так, вазовагальные обмороки у подростков обычно развиваются на фоне стресса, усталости или голода, поэтому рекомендуют избегать этих состояний. При ортостатической гипотонии рекомендуют вставать с постели постепенно. Перед тем как встать, в течение нескольких секунд необходимо сделать упражнения для ног, затем присесть на край кровати и убедиться, что голова не кружится. Полезно спать на кровати с приподнятым на 20-30 см изголовьем и носить обтягивающий эластичный бандаж и эластичные чулки. Медикаментозное лечение зависит от механизма ортостатической гипотонии.
При периферической вегетативной недостаточности наиболее эффективен флудрокортизон (0, 1-0, 2 мг/сут внутрь). Кроме того, рекомендуют увеличить потребление поваренной соли (для увеличения ОЦК) и носить эластичные чулки (для предупреждения накопления крови в нижних отделах тела). Однако повышенное потребление соли в сочетании с приемом флудрокортизона может привести к артериальной гипертонии в положении лежа, и в этом случае дозу препарата уменьшают. Иногда с осторожностью назначают фенилэфрин или эфедрин, если они не вызывают бессонницу.
При мозговых системных дегенерациях назначают симпатомиметики (например, тирамин, усиливающий высвобождение норадреналина из постганглионарных окончаний) в сочетании сингибиторами МАО, препятствующими разрушению этих препаратов. Иногда добавляют пропранолол. В некоторых случаях помогает леводофа.При синдроме каротидного синуса прежде всего учат больного, как уменьшить опасность падения. Избегают тугих воротничков. Обучают больного при взгляде в сторону поворачиваться всем туловищем, а не только головой. Если во время обморока преобладает брадикардия, назначают атропин, если артериальная гипотония — симпатомиметики.
У пожилых обмороки опасны в первую очередь переломами и другими травмами, возникающими при падении. Рекомендуют покрыть пол в ванной и уборной и саму ванну резиновыми ковриками. Желательно расстелить в квартире ковры, особенно на участке между кроватью и уборной, поскольку обмороки у пожилых чаще всего происходят по пути из спальни в туалет. Гулять лучше не по дорогам с твердым покрытием, а по земле или траве. Не следует долго стоять, так как при этом обмороки развиваются чаще, чем при ходьбе.
Синкопе и смерть — это одно и то же, за исключением того, что при синкопе вы пробуждаетесь. Анонимный автор
Вышеприведенный афоризм как бы подытоживает клиническую дилемму синкопе. Синкопе является конечным результатом ряда патофизиологических расстройств, часть из которых сопряжена с существенной заболеваемостью и смертностью. Большинство таких больных обнаруживают немного объективных признаков при обследовании в ОНП. Следовательно, задача состоит в идентификации больных, рискующих не выйти из обморочного состояния впоследствии, а потому нуждающихся в госпитализации.
источник